Ортопедическая коррекция последствий ДЦП
Детским церебральным параличом (ДЦП) называют группу заболеваний головного мозга, которые возникают из-за патологий развития, а также повреждений во внутриутробном периоде либо в процессе родов. ДЦП может выражаться в психических нарушениях, проблемами с речью, в двигательных патологиях.
Степень выраженности тех или иных симптомов зависит от тяжести заболевания.
Полностью от последствий ДЦП избавиться нельзя, однако комплексная восстановительная терапия способна повысить качество жизни больного, помочь ему в социализации.
Причины возникновения детского церебрального паралича
ДЦП наиболее часто встречается среди недоношенных младенцев, а также тех детей, которые были рождены от многоплодной беременности.
Факторы, влияющие на развитие ДЦП:
- повреждение головного мозга;
- кислородная недостаточность (гипоксия);
- перенесённые инфекции (сразу после появления на свет или в период внутриутробного развития);
- отравление плода токсинами (сильные лекарства, наркотики, алкоголь, радиация и т.д.);
- травмы, полученные в период рождения;
- несовместимость крови матери и ребёнка (резус-конфликт);
- наличие некоторых хронических заболеваний у матери (сахарный диабет, тяжёлые заболевания сердца, лёгких).
Также риск ДЦП возрастает, если:
- плод слишком крупный;
- у матери узкий таз;
- существуют проблемы с предлежанием;
- произошло раннее отслоение плацента;
- роды произошли слишком быстро (был проколот околоплодный пузырь, применена медикаментозная стимуляция).
Виды ортопедических нарушений при ДЦП
С точки зрения ортопедии выделяются следующие формы ДЦП:
- моноплегическая (поражена одна конечность);
- гемиплегическая (полностью либо частично поражены рука и нога, находящиеся на одной стороне тела);
- диплегическая (поражены только руки или только ноги);
- квадриплегическая (полностью либо частично поражены все конечности).
Особенности двигательной коррекции при ДЦП
Наиболее часто ортопедические нарушения при ДЦП возникают вследствие нарушений двигательной активности больного. Негативные изменения в мускулатуре скелета приводят к формированию контрактур (рубцевания тканей) и нарушениям в суставе и костях. Это вызывает болевые ощущения, ограничивает движения пациента, у него появляются вынужденные (анталгические) позы.
Лечение последствий ДЦП всегда носит комплексный характер. Программа терапии зависит от степени тяжести и особенностей течения заболевания. Ортопедическая коррекция последствий ДЦП заключается в хирургическом исправлении деформаций рук, ног, суставов.
Цель оперативного вмешательства — улучшение двигательной активности ребёнка. Существует множество видов оперативных вмешательств, направленных на двигательную коррекцию последствий ДЦП у детей: пластика мышц и сухожилий, операции на костях и суставах, пластика связок, сухожилий, костей и т.д.

Выбор техник зависит от решаемых проблем и возраста пациента. Запишитесь на приём к детскому врачу-ортопеду медицинского центра «СМ-Клиника», чтобы узнать больше о возможностях коррекции последствий при ДЦП у ребёнка. Наши специалисты оценят состояние пациента и составят комплексную программу лечения ДЦП.
Ортезы для детей





Ортезы при ДЦП помогают частично или полностью вернуть маленьким пациентам подвижность и самостоятельность в передвижении, улучшают качество жизни, ускоряют динамику в реабилитации. Собственно, те же задачи выполняет ортезирование и при реабилитации после инсульта, инфаркта у взрослых.
Записаться на приём
Методика представлена в филиалах:
Ортезы для детей с дцп
ДЦП проявляется, прежде всего, нарушениями в развитии моторики. Чрезмерный тонус и мышечные спазмы причиняют боль, не позволяют вовремя и правильно сформировать двигательные навыки. Отсутствие реабилитационных мер на ранней стадии чревато полной мышечной атрофией, негативно сказывается на здоровье суставно-связочного аппарата, осанки, внутренних органов, тормозит общее развитие ребенка.
Чтобы не допустить тяжелых последствий, важно максимально задействовать все доступные методы реабилитации. НИИ “Дети Индиго” среди прочего активно применяет ортезирование. Ортезы для детей с ДЦП мы изготавливаем индивидуально из современных материалы «турбокаст», обладающих неоспоримыми преимуществами.
Читать отзывы
У сына вальгусная стопа на фоне ДЦП. В «Дети Индиго» нам предложили современные ортезы турбокаст. С ними лечение пошло побыстрее, а главное – без дискомфорта для ребенка!
КАК РАБОТАЕТ ОРТЕЗ При ДЦП
Ортезы при ДЦП помогают частично или полностью вернуть маленьким пациентам подвижность и самостоятельность в передвижении, улучшают качество жизни, ускоряют динамику в реабилитации. Собственно, те же задачи выполняет ортезирование и при реабилитации после инсульта, инфаркта у взрослых.
Фиксация ортезом показана при любых формах ДЦП – спастической, атонической, гиперкинетической. В одних случаях ортезирование направлено на снятие излишней спастики, препятствует мышечному перенапряжению, в других – поддерживает слабые мышцы.
Ортезирование преследует следующие цели:
- фиксация конечности, корпуса в правильном положении;
- полное ограничение подвижности (иммобилизация);
- фиксация сустава в физиологичном состоянии, профилактика вывихов, переразгибаний, частичное ограничение подвижности нестабильных суставов (при слабости связок и мышц);
- коррекция амплитуды движений;
- профилактика появления контрактур, ограничивающих сгибание или разгибание за счет постоянного напряжения мышц;
- коррекция деформаций;
- лечение и профилактика воспалений, растяжений и травм, спровоцированных ДЦП;
- помощь в вертикализации и поддержка при движении;
- снижение боли.
В чем непревзойденные преимущества ортезов турбокаст?
- анатомически точная подгонка
Ортез турбокаст индивидуально готовится для каждого пациента на текущий момент времени и учитывает малейшие особенности физиологии. Пластичный материал позволяет изготовить ортез для любого сустава. - многократное перемоделирование
Ребенок растет быстро, и единожды приобретенный жесткий ортез быстро становится мал. Ортезы турбокаст пригодны для многократного использования. При температуре 60-70 градусов уникальный материал турбокаст становится пластичным и легко меняет форму.
Остывая, ортез турбокаст становится удивительно прочным. Он не боится нагрузок и повреждений. При ортезировании стоп на изделие турбокаст можно смело наступать.
Готовые ортезы турбокаст легко застегнуть обычной молнией. С этим справится мама самостоятельно, когда, например, готовит дома ребенка ко сну, не прибегая к помощи врача. Удобная гладкая застежка вместо нескольких креплений не цепляется за одежду и максимально безопасна при передвижении ребенка с диагнозом ДЦП в пространстве. Ортез легко вымыть обычной теплой водой, его можно вовсе не снимать при купании.
В отличие от прочих жестких ортезов из пластика, турбокаст имеет мягкое, бархатистое на ощупь покрытие. Ортезы турбокаст не раздражают кожу, хорошо вентилируются и не требуют регулярно проветривания. К ним легко привыкнуть, перестав замечать.
Раньше для мягкой фиксации, например, стопы, использовали бандаж на голеностопный сустав, выполненный из кожи. Он служил поддержкой для провисающей стопы и стабилизировал нестабильный сустав. Очевидно, что такое изделие значительно уступало современному ортезу турбокаст. Бандаж для голеностопного сустава, даже из натуральной кожи, не так комфортен в носке, неудобен при надевании и в быту, быстро растягивается и приходит в негодность. Турбокаст лишен всех этих недостатков, он одновременно мягкий и прочный, по необходимости – стабильный и пластичный.
Турбокаст сертифицирован европейскими медицинскими центрами и имеет регистрационное удостоверение Министерства здравоохранения РФ. Турбокаст разрешен для применения детям.


КАК ПРОИСХОДИТ ОРТЕЗИРОВАНИЕ ДЕТЕЙ С ДЦП В НИИ «ДЕТИ ИНДИГО»
Ортезы для детей с ДЦП изготавливают для каждого пациента индивидуально. Процедуру выполняет специалист по восстановительной медицине. Он не только владеет новой технологией ортезирования, но и отлично владеет знаниями в области анатомии, реабилитации.
Очень важно зафиксировать сустав в анатомически верном положении и наложить ортез грамотно, чтоб он эффективно справлялся с возложенной на него задачей и при этом был максимально комфортен в ношении. Справиться с такой задачей, работая с ребенком с параличом, бывает непросто. Поэтому к выполнению ортезирования в НИИ «Дети Индиго» часто привлекается сразу два специалиста. Хорошо, если и родители будут присутствовать на сеансе. Это снимет лишнее напряжение, и вся работа с маленьким пациентом будет выглядеть безопасно и мирно, как некая игра.
Ортопедическое изделие, в зависимости от области применения, может иметь свои особенности. Чаще ставят ортез на тот или иной сустав конечности. Наиболее распространены ортез на голеностоп, локтевой ортез, коленный ортез. Такие ортезы на сустав всегда ставят парно.
Детям до 1,5 лет с нарушениями в моторике могут ставить ортез на грудной отдел. Грудопоясничные ортезы служат как мягкий корректор осанки в момент вертикализации.
Заготовку для будущего ортеза разогревают до 70 градусов с помощью ванночки с горячей водой. Поверхностный слой быстро остывает. Ортез без опаски можно приложить к коже. В течение 8-ми минут он еще будет сохранять высокую пластичность. Далее ортез турбокаст окончательно остывает и твердеет.
Вся процедура может отнять от 20 до 40 мин.
Ортезы для детей с ДЦП обычно рекомендуется носить по следующей схеме: от двух часов во время дневного отдыха, затем в течение ночного сна и далее во время выполнения занятий, многократно в течение дня.
Травматолог-ортопед или невролог наблюдает за динамикой пациента в ходе использования ортезов. По мере роста пациента ортезы турбокаст легко скорректировать неограниченное количество раз. Полная замена ортеза на новый происходит нечасто.
СКОЛЬКО СТОИТ ОРТЕЗИРОВАНИЕ ДЕТЕЙ С ДЦП
Важно!
Услуги по протезированию и ортезированию детей-инвалидов оплачиваются государством! Пациенты, обратившиеся в НИИ «Дети Индиго» за услугами по ортезированию вправе получить полное возмещение затраченных на лечение денежных средств за счет ФСС при наличии ИПРА.
Детский церебральный паралич (ДЦП) — симптомы и лечение
Что такое детский церебральный паралич (ДЦП)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Морошек Екатерины Александровны, детского невролога со стажем в 15 лет.
Над статьей доктора Морошек Екатерины Александровны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Детский невролог Cтаж — 15 лет
«Клиника доктора Бальберта»
Дата публикации 15 января 2020 Обновлено 29 апреля 2021
Определение болезни. Причины заболевания
Детский церебральный паралич (ДЦП) — это заболевание, при котором движения у ребёнка ограничены или отсутствуют, а поддержание вертикальной позы и ходьбы затруднено. Часто сопровождается сниженным интеллектом, задержкой речи и эпилепсией.
ДЦП формируется в результате пороков развития головного мозга до рождения или сразу после. Причины, которые мешают развиваться головному мозгу, патологически воздействуют на плод во время беременности или на мозг новорожденного ребёнка в первые недели жизни.

В России распространённость зарегистрированных случаев ДЦП составляет 2,2-3,3 случая на 1000 новорождённых. По данным ВОЗ распространенность в мире 1-2 случая на 1000 новорождённых [1] .
Моторные нарушения при церебральных параличах часто сопровождаются:
- сенсорными дефектами: нарушением зрения, нарушением восприятия своего тела в пространстве (снижается или отсутствует понимание, где находится рука, нога), снижением или повышением реакции кожных рецепторов;
- нарушениями когнитивных и коммуникативных функций: когнитивный дефицит проявляется интеллектуальной недостаточностью от лёгких проявлений до тяжёлой умственной отсталости; проблемы с коммуникативными функциями проявляются трудностями с общением внутри семьи, в группе детского сада и школы. Затруднения могут быть связаны как с двигательным дефицитом, так и с отсутствием речи и её понимания.
- судорожными приступами и поведенческими нарушениями – как правило ДЦП характеризуется лёгкими поведенческими нарушениями, часто в виде аутоагрессии (ребёнок царапает себя, кусает, бьётся головой о стену). Физическая агрессия направленная на окружающих людей, порчу имущества. Присутствуют стереотипные движения — раскачивания, повторение одних и тех же действий руками, повторение одинаковых заученных фраз.
Определяющим синдромом клинических нарушений при церебральном параличе является синдром двигательных расстройств [1] .
Единой причины формирования ДЦП не существует. Как правило, это комплекс факторов, которые повлияли на развитие и созревание головного мозга плода и ребёнка. Условно все факторы можно разделить на три основные группы:
- Пренатальные (или внутриутробные) — недоношенность плода, низкий вес при рождении, многоплодная беременность, тяжелый токсикоз, TORCH-инфекции: токсоплазмоз, сифилис, гонорея, ВИЧ-инфекция, гепатит, краснуха,цитомегаловирусная и герпетическая инфекция, которые протекают в скрытой форме у матери во время беременности. Также к пренатальным факторам относятся кровотечения, приём токсических лекарственных препаратов (некоторых антибиотиков и гормональных препаратов, цитостатиков, барбитуратов, сульфаниламидных препаратов), слабость шейки матки, эпилепсия у матери и обострение имеющихся хронических заболеваний.
- Интранатальные (проявляющиеся в процессе родов) — гипоксия плода (нехватка кислорода в тканях и органах), обвитие пуповиной, затяжные роды, длительный безводный период, родовая травма, наложение акушерских щипцов.
- Постнатальные (первые два года жизни) — искусственная вентиляция лёгких после рождения, эпилептические приступы, инфекции центральной нервной системы, затянувшаяся желтуха, черепно-мозговая травма [3] .
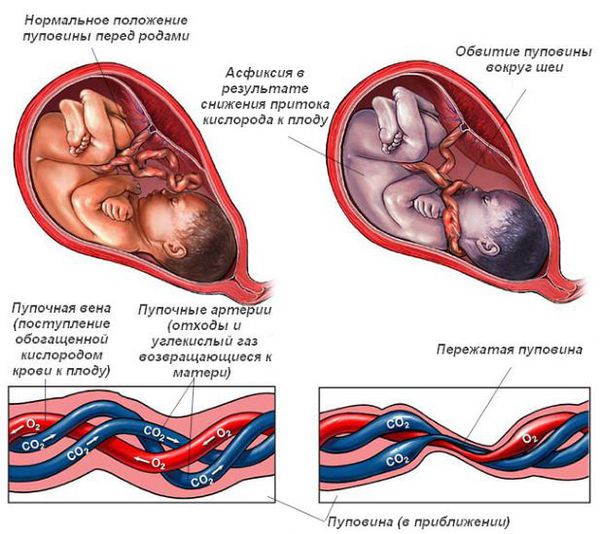
Резус-конфликт также может стать причиной ДЦП, но только если помимо него были другие причины развития патологии.
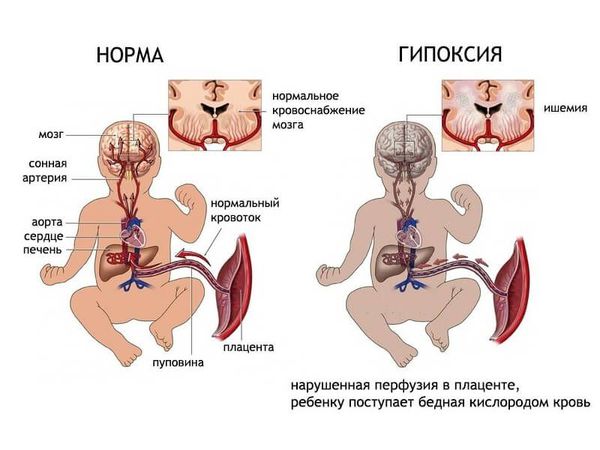
Чем больше неблагоприятных факторов воздействовало на плод во время беременности и на ребёнка после рождения, тем выше риск формирования ДЦП. Например, гипоксия мозга плода на протяжении всей беременности может привести к недостаточному развитию головного мозга как структурно, так и функционально. К моменту рождения в головном мозге могут сформироваться кисты, которые в последующем будут играть роль очага, провоцирующего эпилепсию. Недоразвитость двигательных путей (нервов, которые отвечают за совершение движений) приводит к патологии двигательной функции.
В процесс могут быть вовлечены зоны мозга, которые отвечают за речь. Формируется системное недоразвитие речи в виде моторной или сенсомоторной дисфазии — нарушения речи с поражением корковых центров. Если повреждены моторные зоны, ребёнок понимает обращённую речь, но не может говорить (дизартрия). Если повреждены сенсорные зоны, ребёнок не понимает обращённую речь, проговаривает случайные слова. При смешанных формах может отсутствовать как способность воспринимать речь, так и разговаривать.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы детского церебрального паралича
Клиническое проявление ДЦП у детей зависит от формы заболевания и может характеризоваться самыми разными патологическим изменением мышечного тонуса:
- миатонией (сниженнием мышечного тонуса);
- выраженной спастичностью (повышенным мышечным тонусом);
- тяжелыми гиперкинезами (неконтролируемыми неестественным движениями по типу червеобразных, выкручивающих, размашистых и других движений);
- дистоническими атаками (непроизвольными часто повторяющимися резкими сокращениями мышц, которые приводят к вынужденному положению, часто очень болезненному: например, ребёнок может выгибаться дугой в сторону спины и оставаться в этом положении некоторое время, затем расслабляться и снова возвращаться в это положение).
Ранние признаки формирования ДЦП можно наблюдать с рождения. По мере созревания и роста ребёнка они могут модифицироваться и проявляться по разному. К ранним признакам относятся:
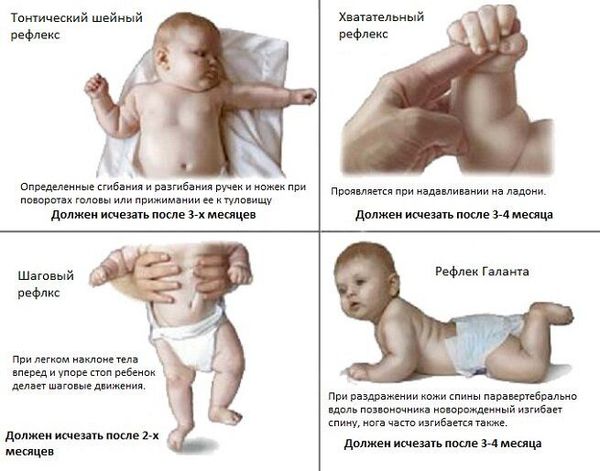
- задержка редукции врожденных рефлексов — когда врожденные рефлексы ( асимметричный шейный тонический рефлекс, симметричный шейный тонический рефлекс и лабиринтный рефлекс) не угасают своевременно к 3 месяцам , а сохраняются. Это неблагоприятно, так как их сохранность приводит к формированию патологических поз. Н апример, при повороте головы в сторону происходит выпрямлении руки той стороны, в которую повернулась голова, и сгибание ноги с той же стороны. Это не даст ребёнку осуществлять переворот со спины на живот и не позволяет развивать навыки. Как правило, родителям сложно увидеть эти симптомы: их яркое проявление встречается реже, чем небольшие остаточные явления. Заметить их способен врач-невролог на плановом приёме во время динамического наблюдения за ребёнком в первый год жизни;
- задержка или отсутствие развития установочных рефлексов (лабиринтный установочный, цепные шейные установочные). Эти рефлексы помогают ребёнку бороться с гравитационными силами и вертикализироваться — удерживать голову, подниматься на предплечья, садиться, вставать и ходить;
- нарушение мышечного тонуса — тонус очень сниженный, ребеночек лежит в позе «лягушки», как «кисель»; либо мышцы очень напряжены — ручки чаще в кулаках, согнуты в локтевых суставах, ножки напряжены;
- задержка двигательного развития;
- задержка психического и речевого развития;
- повышение сухожильных рефлексов — этот симптом определяет невролог на приёме, когда стучит молоточком в области локтевого сгиба и под коленкой;
- появление патологических синкинезий — содружественных движений, сопутствующих активному двигательному акту, например, сжимание ладони в кулак правой руки приводят к такому же движению в левой руке;
- формирование патологических установок — сгибательно-пронаторная установка рук ( рука согнута в локтевом суставе и предплечье завернуто внутрь, ребёнок не может выпрямить руку и развернуть ладонью вверх) , приводящая установка бедра ( когда ноги сведены в тазобедренных суставах или перекрещены как «ножницы»).
Если доношенный ребенок к 3 месяцам не удерживает голову, к 6 месяцам не переворачивается, к 10 месяцам не ползает и не сидит, то обязательно нужно обратить на это внимание, не ждать пока он наверстает упущенное, а сразу обращаться к детскому неврологу.
Основные клинические симптомы уже сформированного церебрального паралича [1] :
- мышечная слабость;
- мышечная спастичность;
- нарушение контроля сокращения-расслабления мышц агонистов и антагонистов;
- задержка угасания примитивных рефлексов;
- задержка или нарушение развития реакций поддержания позы;
- сенсорные проблемы, в том числе нарушение мышечно-суставной чувствительности. При нарушении мозг как будто не может определить, в каком положении находится конечность и тело;
- апраксия — нарушение целенаправленных движений и действий;
- патологические биомеханические компенсаторные механизмы — движение осуществляется в основном поверхностными мышцами , а не глубокими, как это было бы правильно;
- когнитивные нарушения: трудности в понимании речи даже на бытовом уровне, выполнении простых инструкций, сниженный интеллект;
- задержка речевого развития, нечёткое звукопроизношение, отсутствие речи, трудности понимания обращенной речи;
- судорожные приступы.
Патогенез детского церебрального паралича
Патогенез формирования ДЦП — это сложный процесс внутриутробного и родового поражения мозга, который влечет за собой и многообразие клинических проявлений. Патоморфологические изменения в нервной системе многообразны. У 30–40 % детей имеются аномалии развития мозга:
- микрогирия — аномалия развития головного мозга, характеризующаяся малыми размерами мозговых извилин при увеличенном их числе;
- пахигирия — редкий порок развития центральной нервной системы, характеризующийся наличием относительно небольшого количества широких и плоских извилин в коре больших полушарий головного мозга;
- гетеротопии — атипичная локализация тканей или частей органов;
- недоразвитие различных отделов.
Дистрофические изменения мозговой ткани являются следствием глубоких циркуляторных расстройств — недостаточно питания в тканях мозга из-за недостаточного кровотока мозга. Они проявляются диффузным или очаговым глиозом (смертью мозговых нейронов и замена их на неспецифическую рубцовую ткань), кистозной дегенерацией, атрофией коры больших полушарий, порэнцефалией (кистозными полостями в тканях мозга), отложениеми солей.
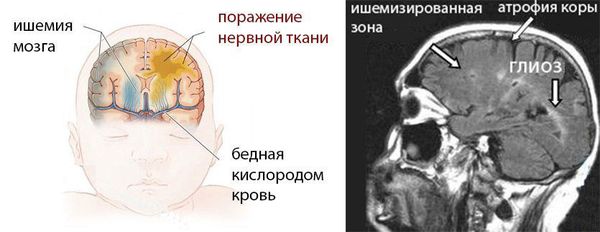
Наряду с описанными изменениями могут обнаруживаться недостаточно сформированная оболочка нервных проводников, нарушение разделения нервных клеток и их аксонов, патология межнейрональных связей и сосудистой системы мозга и другие изменения.
В основе патокинеза двигательных нарушений при ДЦП лежит аномальное распределение мышечного тонуса, что обусловлено перерывом центрального влияния на клетки переднего рога спинного мозга, растормаживанием сегментарного рефлекторного аппарата, нарушением реципрокной (перекрестной) иннервации, из-за чего формируется патологический двигательный стереотип [2] .
Классификация и стадии развития детского церебрального паралича
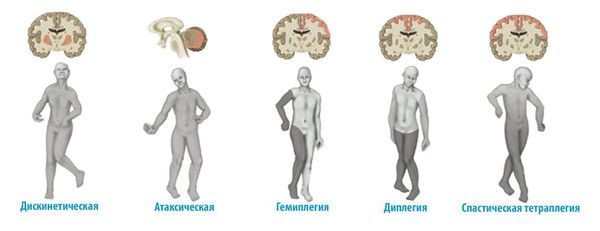
В настоящее время наиболее употребима Международная классификация форм ДЦП [1] . Она включает три основные группы:
- Спастические формы: мышцы неэластичные (спастические) и слабые. Ригидность иногда затрагивает различные части тела (диплегия, тетраплегия, гемиплегия).
- Дискинетические формы (атетоидные): расстройство произвольного контроля мышц, нарушающее поддержание правильной позы тела. Для дистонии характерны вязко-пластический мышечный тонус и дистонические позы (например, в положении лежа ребёнок расслаблен и спокоен, стоит ему начать совершать произвольное движение, например, дотянуться до предмета — тонус сразу начинает меняться, руки “не слушаются”, ребёнок долгое время тянется к предмету и промахивается), замедленные повторяющиеся движения, то быстрые, то медленные. Мышечные сокращения могут быть болезненными.
- Атаксическая форма: плохая координация, слабость мышц, проблемы с контролем и координацией движений, особенно при ходьбе.
Также выделяют смешанные формы ДЦП. При смешанных формах наблюдаются одновременно умеренное повышение мышечного тонуса и изменение его на слабый тонус при смене положения тела, иногда в сочетании с движениями, которые ребёнок не может контролировать (размахивание рук, червеобразные движения пальцев, открывание рта) .
Выделяют три стадии заболевания: ранняя, начальная остаточная (резидуальная) и остаточная.
• В ранней стадии патология, возникшая у плода при внутриутробном поражении мозга или поражении в процессе родов, могут вызывать ощутимые нарушения регуляции тонуса мышц и подавлять врожденные двигательные рефлексы. Выявляется отчётливый гипертензионный синдром (повышение внутричерепного давления, которое характеризуется головной болью и раздражительностью) и судороги. Со стороны двигательной системы отмечается угнетение всех или части врожденных рефлексов: защитного — нет поворота головы в сторону, рефлекса опоры — нет выпрямления ног, хватательного рефлекса, ползания и других. Судорожный синдром может наблюдаться с первых дней жизни. Очень рано, иногда к концу второго года жизни, формируется функциональный кифоз или кифосколиоз в поясничном и грудном отделах позвоночника. Одним из наиболее тяжелых симптомов в отношении прогноза являются торсионные спазмы (медленное сокращение мышц, вытягивающее ноги, руки и туловище), которые приводят к вынужденному положению (чаще скручиванию туловища или переразгибанию туловища).
• Вторую стадию заболевания, в зависимости от причин ДЦП, рассматривают как начальную резидуальную или начальную резидуально-хроническую. Она начинается сразу после того, как проходят острые проявления. Эта стадия характеризуется тем, что установочные рефлексы не формируются или формируются недостаточно. У детей с ДЦП появление рефлексов задерживается до 2-5 лет и более, либо они не формируются совсем, в то время как тонические рефлексы продолжают нарастать. Показателен отрицательный симптом Ландау: здоровый ребенок, поддерживаемый на весу в горизонтальном положении, примерно с полугода начинает поднимать голову, разгибать туловище и выносить руки вперед; ребенок с ДЦП не может этого сделать и повисает на руках врача. Нарастают патологические содружественные движения. Проявляются контрактуры — ограничения в подвижности суставов.
• Третья стадия заболевания, условно называется конечной резидуальной стадией. Для неё характерно окончательное оформлением патологического двигательного стереотипа, организация контрактур и деформаций. Психические и речевые расстройства становятся явно заметны. Дети в ряде случаев могут сохранять способность самостоятельно или с поддержкой передвигаться, учатся писать, могут самостоятельно ухаживать за собой. Быстро нарастает фиброзное перерождение мышц, суставов и связок [3] [6] .
Осложнения детского церебрального паралича
Детский церебральный паралич осложняется в первую очередь формированием ортопедических деформаций в виде контрактур суставов, подвывихов и вывихов тазобедренных суставов и деформациями позвоночника [10] .
У детей, которые не могут самостоятельно передвигаться и часто находятся в лежачем состоянии, сохраняется высокий риск развития пневмонии, инфекций мочевыделительной системы, нейрогенных запоров, аспирации верхних дыхательных путей слюной и пищей. Эти особенности развиваются из-за низкой подвижности. Дыхание ослаблено, грудная клетка не работает так, как у здоровых детей, которые постоянно активны.
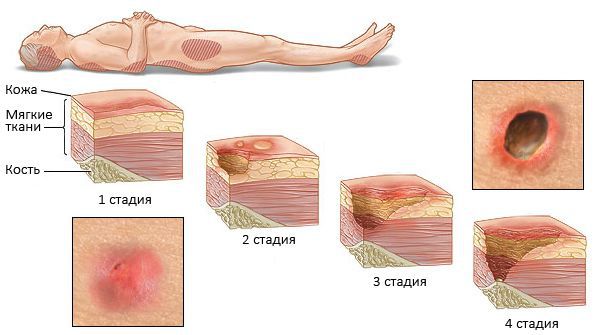
При недостаточном уходе и подвижности ребенка от сильной мышечной спастичности могут возникать пролежни — повреждение целостности кожи. Когда ребенок долго лежит в одном положении, кости под действием силы тяжести давят на мягкие ткани (мышцы, жир, кожа). Их питание (кровообращение) нарушается, и они отмирают. Профилактикой пролежней является частая смена положения, использование различных валиков и подушек, которые подкладывают под опасные места — крестец, пятки и коленные суставы.
Диагностика детского церебрального паралича
Дети первого года жизни, особенно рожденные раньше срока, требуют особого внимания со стороны врача невролога. Если ребёнок родился раньше срока, то при оценке нервно-психического развития необходимо учитывать степень недоношенности, коррегировать возраст (из фактического возраста вычитать то количество недель, которое он «не досидел» в утробе), но при этом не надеятся, что при наличии отклонений ребёнок сам компенсирует разницу. Родители объективно не могут оценить все факторы, влияющие на развитие ребёнка, и определить риск формирования ДЦП. На динамическом осмотре малышей невролог уже в первый месяц жизни может выставить риски формирования заболевания.
Головной мозг нужно обязательно обследовать с помощью нейросонографии (УЗИ головного мозга, НСГ). Она проводится у детей в период, пока остаётся незакрытым родничок (до 1,5 лет жизни), и показывает структурные изменения головного мозга.
При необходимости проводят МРТ головного мозга. Магниторезонансная томография — исследование, которое позволяет получить информацию о функции и строении мозга, выявить патологию и посмотреть, как болезнь протекает в динамике. По сравнению с НСГ, на МРТ лучше визуализируется структура мозга, что позволяет найти очень мелкие патологические образования.
ЭНМГ (электронейромиография) позволит провести дифференциальную диагностику поражения центральной нервной системы от периферической и других нейромышечных заболеваний (спинальная мышечная атрофия, миопатиия, миастения и другие).
Часто требуется консультация генетика, особенно при нормальном акушерско-гинекологическом анамнезе и родах, чтобы правильно поставить диагноз и прогноз заболевания.
Также требуется проведение ЭЭГ с целью определения эпилептической активности головного мозга [9] .
Для контроля развития тазобедренных суставов необходимо проводить рентгенографию тазобедренных суставов в прямой проекции с расчетом индекса Реймерса. Это индекс миграции головки бедренной кости из вертлужной впадины, который показывает наличие подвывиха и определяет тактику ведения пациентов ортопедом (врач решает, оперировать или не оперировать в случае отклонений).
Лечение детского церебрального паралича
Для лечения ДЦП важно раннее начало, индивидуальный подход, непрерывность и преемственность на разных этапах (когда каждый специалист поддерживает и улучшает результаты, достигнутые предыдущим врачом). Лечение сочетают с учебно-воспитательной работой, эрготерапией (медицинской реабилитацией, обучающей пациента восстанавливать или приобретать бытовые навыки, трудотерапией). Необходимо включать в работу членов семьи ребёнка для соблюдения принципа непрерывности [5] .

Можно выделить неско лько основных подходов к лечению ДЦП:
- Метод функциональной терапии — кинезиотерапия, ЛФК, АФК, аппаратная кинезиотерапия, функциональные техники массажа.
- Консервативное ортопедическое лечение — ортезирование, гипсование, постуральный менеджмент (использование технических средств реабилитации — вертикализаторов, опоры для сидения).
- Лекарственное лечение оральными антиспастическими препаратами.
- Препараты ботулинического токсина, которые относятся к группе местных миорелаксантов и снижают спастичность. Препарат расслабляет ту спастичную мышцу, в которую был введен при инъекции. Системного действия не имеют, то есть, не влияют на внутренние органы и головной мозг, а действуют только в месте введения.
- Интратекальное (введение в под оболочку костного мозга) баклофена с помощью помпы — постоянное введение в пространство между твердой оболочкой спинного мозга и желтой связкой с помощью помпы в организм пациента препарата «Баклофен», который обладает системным действием и расслабляет все спазмированные мышцы. Большой минус препарата — необходимость обеспечивать контроль за дозой и пополнением помпы. Установка помпы доступна только в крупных федеральных и территориальных клиниках.
- Ортопедическая хирургия включает большое количество различных операций, которые направлены на удлинение мышц, восстановление тазобедренного сустава при вывихе, формирование правильного свода стопы и полной опоры на стопу, восстановление более ровной осанки при сколиозах.
Лечебные подходы применяют в зависимости от степени тяжести ДЦП и возраста ребёнка. Функциональная терапия, консервативное ортопедическое лечение и постуральный менеджмент могут быть использованы с самого раннего возраста. Ботулинотерапия обычно применяется с 2-х летнего возраста. Применение этих подходов в сочетании с непрерывным длительным лечением и коррекцией всех коморбидных (сопутствующих) нарушений обеспечивает высокую эффективность комплексного лечения. Оральные антиспастические препараты при ДЦП часто применяют ограничено из-за развития системных побочных эффектов.
При лечении ботулиническим токсином типа А (БТА) максимальная возможность модификации заболевания отмечается в возрасте 2-5 лет. В более старшем школьном возрасте ботулинотерапия помогает решить локальные двигательные проблемы, уменьшить боль от длительных спазмов, облегчить уход за пациентами с тяжелыми двигательными нарушениями, а также удерживать тело в положении сидя или стоя [8] .
Кинезотерапия — метод обучения и восстановления двигательной активности ребенка по средствам многократных повторений физиологических движений с учётом онтогенеза двигательных навыков. Наиболее эффективными методами являются Войта-терапия, Бобат-терапия, PNF-терапия [7] .
Неотъемлемой частью реабилитационного процесса детей с ДЦП является психолого-логопедическая помощь и социальная адаптация. Она заключается в о бучении детей навыкам речи, общения с другими детьми, окружающими, развитии мелкой моторики, обучении навыкам самообслуживания.
Ортопедическое лечение помогает устраненить контрактуры и деформации, а также создать рациональное положение ребенка. Лечение включает специальные лечебные укладки в часы отдыха и сна, этапную коррекцию контрактур с помощью гипсовых шин и циркулярных повязок. Большое значение имеет профилактика вторичных деформаций и контрактур у детей в период бурного роста в 5-7 лет и затем с 12-15 лет, когда отмечается тенденция к образованию и рецидиву контрактур.
При стойких контрактурах проводят оперативное лечение, но не ранее чем в 3-летнем возрасте, так как до этого происходит активный костный рост и при раннем оперативном лечении могут возникать рецидивы из-за роста ребенка. В современной нейроортопедии стараются как можно дольше отсрочить оперативное лечение, чтобы не вызвать откатов в дальнейшем.

В послеоперационном периоде продолжается разработка оптимальных положений тела и конечностей, рациональных компенсаторных приспособлений, освоение навыков самообслуживания. Существенное значение имеет протезно-ортопедическое обеспечение — подбор и адаптация специальных вспомогательных устройств, которые помогают скорректировать позу: вертикализаторов, опор для сидения, ходунков, туторов, аппаратов на нижние конечности и туловище [7] .
Прогноз. Профилактика
Прогноз при ДЦП определяется формой паралича. Для оценки перспектив реабилитационного лечения и социальной адаптации решающую роль играет состояние интеллекта и речевых функций пациента, а также наличие сопутствующих синдромов.
Наиболее тяжелые двигательные расстройства, сочетающиеся с умственной отсталостью, развиваются при двойной гемиплегии. В таких случаях большинство больных являются нетрудоспособными. Анализ наблюдения за состоянием ребёнка и течением болезни после установления диагноза показывает, что большинство больных ДЦП после окончания школы являются трудоспособными. Однако не везде им уделяется должное внимание, и не всегда больные выполняют назначения врачей, что приводит к рецидивам контрактур [10] .
Профилактика ДЦП возможна с момента рождения ребенка и заключается в ранней реабилитации. В зависимости от тяжести можно как предотвратить формирование ДЦП, так и улучшить исход, если невозможно полностью нивелировать заболевание.
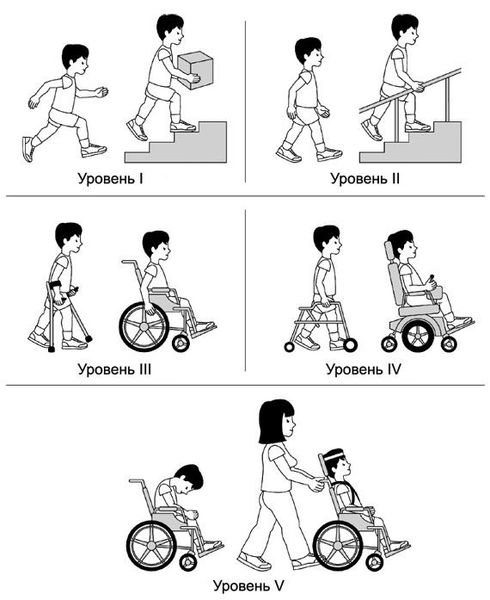
С целью прогнозирования исхода ДЦП на всю последующую жизнь применяют систему классификаций больших моторных функций (GMFCS) [1] . Система классификации больших моторных функций при церебральном параличе основана на оценке движений, при её использовании обращают внимание на умение пациента сидеть и передвигаться. Определяют пять уровней в классификации:
- уровень первый — ходьба без ограничений;
- уровень второй — ходьба с некоторыми ограничениями;
- уровень третий — ходьба, возможная при использовании приспособлений для передвижения (ручных);
- уровень четвёртый — самостоятельное передвижение ограничено, для передвижения могут быть использованы моторизированные средства;
- уровень пятый — передвижение возможно только в ручном инвалидном кресле.
Список литературы
- Е. В. Семёнова, Е. В. Клочкова. Реабилитация детей с ДЦП: обзор современных подходов в помощь реабилитационным центрам — М.: Лепта Книга, 2018. – 584 с.
- З. В. Зверева, Патогенетические механизмы реабилитации (абилитации) и патогенетическая симптоматическая фармакотерапия при детском церебральном параличе // Московская областная детская психоневрологическая больница, журнал Практика педиатра, 2017
- Л. О. Бадалян, Л. Т. Журба. Детские церебральные параличи — Киев: Здоровья,1988. 328 с.
- M. Bax. Proposed definition and classification of cerebral palsy. — Dev Med Child Neurol. 2005 Aug; 47 (8)ссылка
- Cochrane Systematic Review: Early developmental intervention programmes provided post hospital discharge to prevent motor and cognitive impairment in preterm infants. Published: 24 November 2015 ссылка
- Трошин В.Д. Нервные болезни (профилактика и лечение): Учебник. Нижний Новгород: Издательство Нижегородской медицинской академии, 2004.
- Медицинская реабилитация (руководство), под ред. акад. РАМН, проф. В.М.Боголюбова, в 3 томах, Т. 3, Москва, 2007
- А. Л. Куренков. Хемоденарвационное лечение препаратами ботулинического токсина типа А спастических форм детского церебрального паралича / Нервно-мышечные болезни, 2013
- Клинические рекомендации. Детский церебральный паралич у детей. Союз педиатров России, 2016 год
- К. А. Семенова. Лечение двигательных расстройств при детских церебральных параличах. М., «Медицина», 1976, 185 с.
Источник https://centr-hirurgii-spb.ru/detskaya-ortopediya/ortopedicheskaya-korrektsiya-posledstvij-dtsp/
Источник https://deti-indigo74.ru/methods/oporno-dvigatelnaya-sistema/ortezy-dlya-detey/
Источник https://probolezny.ru/detskiy-cerebralnyy-paralich/