Болезнь Кавасаки
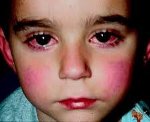
Болезнь Кавасаки — редкое иммунокомплексное воспалительное поражение артерий различного калибра, возникающее преимущественно у детей первых лет жизни. Болезнь Кавасаки проявляется лихорадкой, полиморфной диффузной сыпью, конъюнктивитом, поражением слизистой рта, кожи и суставов дистальных отделов конечностей, шейной аденопатией. Диагностика болезни Кавасаки основана на клинических критериях, результатах лабораторных исследований крови и мочи, данных ЭКГ, УЗИ сердца и коронарографии. Основу лечения болезни Кавасаки составляет внутривенное введение иммуноглобулина и прием ацетилсалициловой кислоты, по показаниям применяются антикоагулянты.
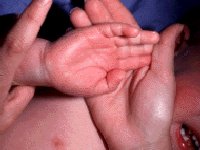
- Причины возникновения болезни Кавасаки
- Симптомы болезни Кавасаки
- Диагностика болезни Кавасаки
- Лечение болезни Кавасаки
- Прогноз болезни Кавасаки
- Цены на лечение
Общие сведения
Болезнь Кавасаки получила свое название благодаря открывшему ее в 1961 году японскому педиатру по фамилии Кавасаки. Первоначально предполагалось, что заболевание имеет легкое течение. Лишь в 1965 году был выявлен случай тяжелой сердечной патологии, связанный с перенесенной болезнью Кавасаки. В России первый клинический случай болезни Кавасаки был диагностирован в 1980 году.
Сегодня болезнь Кавасаки является одной из самых распространенных причин приобретенной патологии сердца в детском возрасте. Наиболее часто заболевание встречается среди представителей желтой расы, особенно японцев. В Японии болезнь Кавасаки диагностируется в 30 раз чаще, чем в Австралии или Великобритании и в 10 раз чаще, чем в Америке.

Болезнь Кавасаки
Причины возникновения болезни Кавасаки
В настоящее время ревматология не имеет однозначных данных о причинах развития болезни Кавасаки. Наиболее признанной теорией является предположение о том, что болезнь Кавасаки развивается на фоне наследственной предрасположенности под влиянием инфекционных агентов бактериальной (стрептококк, стафилококк, риккетсии) или вирусной (вирус Эпштейна-Барра, простого герпеса, парвовирусы, ретровирусы) природы. В пользу наследственно обусловленной предрасположенности к болезни Кавасаки свидетельствует связь заболевания с расовой принадлежностью, его распространение в других странах преимущественно среди японских эмигрантов, развитие заболевания у 8-9% потомков переболевших лиц.
Симптомы болезни Кавасаки
Как правило, болезнь Кавасаки возникает в первые 5 лет жизни, отдельные случаи заболевания отмечались у детей до 8-ми лет. Пик заболеваемости болезнью Кавасаки приходится по одним данным на возраст 9-11 мес., по другим — 1,5-2 года. В течении болезни Кавасаки выделяют три периода: острый — 7-10 дней, подострый — 14-21 день и период выздоровления, который может занимать от нескольких месяцев до 1-2 лет.
Болезнь Кавасаки начинается с подъема температуры тела. Без лечения лихорадка сохраняется в течение 2-х недель. Увеличение лихорадочного периода считается прогностически неблагоприятным симптомом.
Кожные проявления болезни Кавасаки могут возникнуть в течение 5 недель от начала заболевания. Они характеризуются полиморфными диффузными элементами в виде мелких плоских пятен красного цвета (макулярная сыпь), волдырей, скарлатиноподобных или похожих на корь высыпаний. Элементы сыпи располагаются в основном на коже туловища, паховой области и проксимальных отделов конечностей. Со временем возникают эритематозные участки, отмечается болезненное уплотнение кожи ладоней и подошв, обуславливающее ограничение движений в пальцах. Разрешение элементов сыпи при болезни Кавасаки начинается примерно через неделю после их появления. Эритематозные пятна сохраняются 2-3 недели, после чего их поверхность начинает шелушиться.
Поражения слизистых оболочек глаз и ротовой полости. У большинства заболевших болезнью Кавасаки в течение первых 7 дней отмечается появление конъюнктивита обоих глаз, обычно не сопровождающегося выделениями. В некоторых случаях ему сопутствует передний увеит. Наблюдается также сухость и покраснение слизистой оболочки ротовой полости, кровоточащие трещины на губах, малиновая окраска языка и увеличение миндалин. Болезнь Кавасаки в 50% случаев сопровождается увеличением шейных групп лимфатических узлов, чаще односторонним.
Поражение сердца и сосудов при болезни Кавасаки может носить характер миокардита, проявляющегося тахикардией, болями в сердце, аритмией и часто приводящего к острой сердечной недостаточности. У 25% пациентов с болезнью Кавасаки через 5-7 недель от начала заболевания выявляются аневризматические расширения коронарных сосудов сердца, которые могут приводить к развитию инфаркта миокарда. В редких случаях появляется перикардит, аортальная или митральная недостаточность. Возможно возникновение аневризм по ходу крупных артерий: локтевых, подключичных, бедренных.
Суставной синдром наблюдается в 35% случаев болезни Кавасаки и длится обычно до 1 месяца. Типичны артралгии и артриты голеностопных и коленных суставов, поражения мелких суставов кистей и стоп.
Возможно поражение органов ЖКТ с возникновением болей в животе, рвоты, поноса. В отдельных случаях наблюдается менингит, уретрит.
Диагностика болезни Кавасаки
Общепринятыми клиническими диагностическими критериями болезни Кавасаки является наличие на фоне продолжающейся более 5 дней лихорадки как минимум 4 из ниже приведенных признаков.
- Двусторонний конъюнктивит.
- Полиморфная сыпь с диффузным распространением по кожному покрову.
- Поражение слизистой рта.
- Изменения кистей и стоп с их покраснением и отеком.
- Увеличение шейных лимфоузлов.
При выявлении аневризмы коронарных артерий достаточным считается наличие 3 из указанных диагностических признаков.
Лабораторная диагностика не дает специфических признаков болезни Кавасаки, однако совокупность выявленных изменений может стать дополнительным подтверждением правильности диагноза. В клиническом анализе крови определяется анемия, лейкоцитоз со сдвигом лейкоцитарной формулы влево, тромбоцитоз, значительное ускорение СОЭ. Биохимический анализ крови выявляет повышение иммуноглобулинов, серомукоида и трансаминаз, появление ЦИК. В анализе мочи может наблюдаться протеинурия и лейкоцитурия.
С целью диагностики сердечной патологии проводится ЭКГ, рентгенография органов грудной клетки, УЗИ сердца, ангиография коронарных артерий. По показаниям проводят люмбальную пункцию и исследование ликвора.
Лечение болезни Кавасаки
Иммуноглобулин. Для купирования происходящих в сосудах воспалительных изменений производится внутривенное введение иммуноглобулина. Оно осуществляется в стационарных условиях в течение 8-12 часов. Если после введения иммуноглобулина не отмечается снижение температуры и уменьшение воспалительных явлений, показано его повторное введение. Наилучшие результаты лечения иммуноглобулином получены при его проведении в первые 10 дней развития болезни Кавасаки.
Ацетилсалициловая кислота. В современной медицине этот препарат назначается только при наличие строгих показаний. Однако в лечении болезни Кавасаки он входит в перечень необходимых медикаментов. Цель его применения — снижение риска образования тромбов и противовоспалительная терапия. После снижения температуры тела дозу ацетилсалициловой кислоты понижают до профилактической.
Антикоагулянты (варфарин, клопидогрел) назначаются для профилактики тромбообразования детям с диагностированными аневризмами сосудов. Кортикостероидная терапия при болезни Кавасаки не проводится, так как исследования показали, что она повышает риск коронарного тромбоза.
Прогноз болезни Кавасаки
Болезнь Кавасаки в большинстве случаев имеет благоприятный прогноз, особенно при своевременно начатой терапии. Однако существует риск летального исхода заболевания (0,8-3%) в связи с тромбозом коронарных артерий и развитием инфаркта миокарда. Более редкой причиной смерти является тяжелый миокардит с выраженной сердечной недостаточностью.
Примерно в 20% случаев у перенесших болезнь Кавасаки детей сохраняются изменения стенок коронарных артерий, которые в отдаленном будущем могут привести к раннему появлению атеросклероза или кальциноза с последующей ишемией сердца, угрожающей развитием острого инфаркта миокарда. Факторами риска, ускоряющими развитие изменений со стороны коронарных артерий, являются артериальная гипертензия, гиперлипидемия, курение. В связи с этим пациенты с болезнью Кавасаки после выздоровления должны находиться под постоянным наблюдением кардиолога или ревматолога, раз в 3-5 лет проходить полное обследование сердца, включая ЭХО-ЭГ.
Синдром Кавасаки — симптомы и лечение
Что такое синдром Кавасаки? Причины возникновения, диагностику и методы лечения разберем в статье доктора Похлебкиной Алевтины Алексеевны, педиатра со стажем в 7 лет.
Над статьей доктора Похлебкиной Алевтины Алексеевны работали литературный редактор Вера Васина , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Педиатр Cтаж — 7 лет
Клиника «Скандинавия» на Литейном
Клиника «Скандинавия» на Малой Зеленина
Дата публикации 19 июля 2020 Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Болезнь или синдром Кавасаки — это острое воспаление сосудов, которое встречается в основном у младенцев и детей в возрасте до пяти лет. Сопровождается лихорадкой, шелушением кожи и симптомами острого воспаления: гиперемией слизистой оболочки глазного яблока, покраснением слизистой оболочки полости рта, сыпью, увеличением шейных лимфатических узлов, покраснением и отёками кистей и стоп.
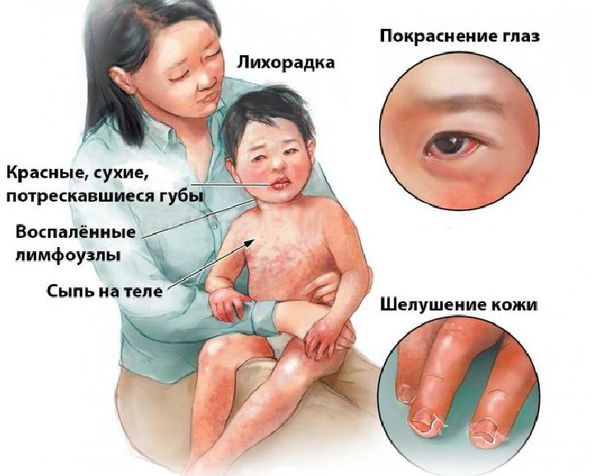
Впервые болезнь описана в Японии в 1967 году доктором Томисаку Кавасаки и впоследствии была признана во всём мире как важнейшее заболевание детского возраста [1] [2] . Синдром Кавасаки является наиболее распространённой причиной болезней сердца у детей в развитых странах.
Причины возникновения болезни Кавасаки до конца не изучены, долгое время к ним относили инфекции. На это указывало увеличение числа заболевших в конце зимы и весны и волнообразное географическое распространение эпидемий. Болезнь Кавасаки редко встречается у детей младше четырёх месяцев. Это позволяет предположить, что материнские антитела могут обеспечивать пассивный иммунитет [3] . Подозреваемыми инфекционными агентами были стафилококки, стрептококки, микоплазмы или хламидии, вирусы, такие как аденовирус, парвовирус или вирус Эпштейна ― Барра. Однако в носоглотке, ротоглотке, на коже или в кале больных возбудители выявлены не были [4] [5] [6] . Также было выдвинуто предположение об аутовоспалительном происхождении болезни Кавасаки [7] .
От болезни Кавасаки страдают все этнические группы, но особенно высок уровень заболеваемости в азиатских странах, среди японцев и корейцев, а также при их миграции в другие страны. Частота встречаемости болезни выше среди братьев, сестёр и близнецов, что предполагает генетический вклад в развитие синдрома [8] [9] . По данным на 2008 год, заболеваемость болезнью Кавасаки в Японии составляет 219 случаев на 100 000 детей, на Тайване — 69, в США — 9–19, в Великобритании — 8 [15] . Исследования выявили несколько генов, повышающих восприимчивость к заболеванию и её последствиям в различных этнических популяциях. К ним относятся FCGR2A, CD40, ITPKC, FAM167A-BLK и CASP3, а также гены, влияющие на ответ после введения внутривенного иммуноглобулина и способствующие образованию аневризмы (выпячиванию стенки артерии). На сегодняшний день вопрос генетического вклада в болезнь Кавасаки интенсивно изучается во всём мире.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы синдрома Кавасаки
Большинство детей с болезнью Кавасаки нуждаются в медицинской помощи из-за продолжительной лихорадки. Основные симптомы заболевания [3] :
- Изменения со стороны кожи конечностей:
- эритема (покраснение) ладоней и подошв, иногда с болезненными отёками рук или ног, что может препятствовать движениям конечностей;
- чешуйчатое шелушение (отслаивание) эпителия пальцев рук и ног возникает в течение 2–3 недель после начала лихорадки;
- линии Бо (глубокие поперечные «канавки» на ногтях) могут появиться через 1–2 месяца после начала лихорадки.
- Полиморфная сыпь ― на покрасневшей коже появляются красные или фиолетовые бугорки, которые могут принимать различные формы.
- Изменения в ротоглотке:
- эритема, трещины, кровотечение и/или образование корок на губах;
- «клубничный язык» с выпуклыми грибовидными сосочками;
- рассеянное покраснение слизистой оболочки ротоглотки.
- Двусторонний, неэкссудативный (без появления эксудата — отделяемого), безболезненныйконъюнктивит наблюдается более чем у 90 % пациентов.
- Острая односторонняя негнойная шейная лимфаденопатия (увеличение лимфоузлов) с диаметром лимфатического узла не менее 1,5 см.
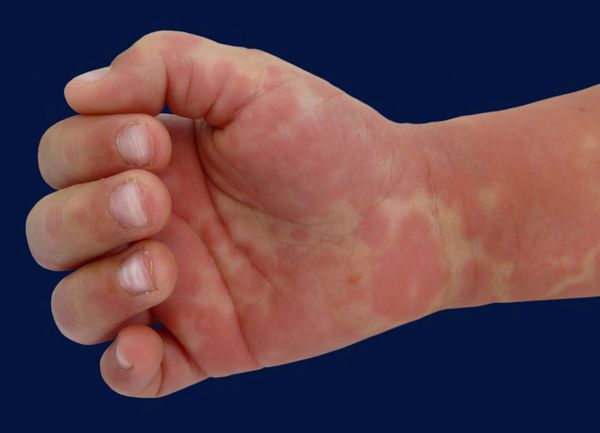
Немаловажный симптом ― высокая температура (часто 40 °C и выше) длительностью более пяти дней. Для постановки диагноза необходимы четыре диагностических критерия из пяти, указанных выше, плюс лихорадка. При аномалии коронарных артерий болезнь Кавасаки может быть диагностирована и при выявлении менее четырёх критериев [8] .
Раздражительность (беспокойство, плаксивость) является важным признаком, который почти всегда присутствует, хотя и не входит в диагностические критерии. Точный механизм раздражительности неясен, но это может быть связано с наличием неинфекционного менингита. Другие относительно распространённые состояния при болезни Кавасаки: артрит, пневмония, увеит, гастроэнтерит (заболевание желудочно-кишечного тракта), дизурия (расстройство мочеиспускания), отит (воспаление среднего уха).
Патогенез синдрома Кавасаки
Болезнь Кавасаки — это генерализованный системный васкулит, вовлекающий кровеносные сосуды по всему организму. Сосудистое воспаление наиболее выражено в коронарных артериях, но также может возникать в венах, капиллярах, мелких артериолах и крупных артериях. На ранних стадиях заболевания наблюдаются отёк эндотелия и субэндотелия сосуда. Отёки возникают из-за выраженной стимуляции цитокинового каскада и активацией эндотелиальных клеток, но внутренняя эластическая мембрана остается неповреждённой.
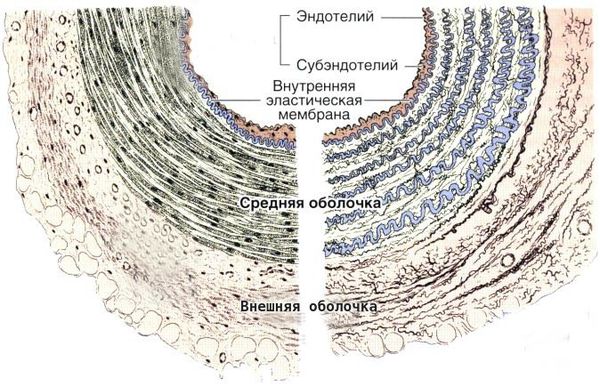
Цитокины — это белковые молекулы, вырабатываемые клетками для регуляции иммунного ответа. Они работают по принципу эстафеты: воздействие цитокина на клетку вызывает образование ею других цитокинов, этот процесс называется цитокиновым каскадом.
Воспалённые клетки вырабатывают различные цитокины и матриксные металлопротеиназы (ферменты, способные разрушать компоненты внеклеточного матрикса соединительных тканей), которые нацелены на эндотелиальные клетки. В результате происходит фрагментация внутренней эластической мембраны и повреждение сосудов.
Активное воспаление в течение нескольких недель или месяцев сменяется прогрессирующим фиброзом (разрастанием соединительной ткани) с образованием рубцов. В результате активного изменения сосудистой стенки и появления новых сосудов развивается стеноз (сужение просвета сосудов).
При повреждении мелких кровеносных сосудов к месту повреждения устремляются тромбоциты и образуют сгусток — тромб, закрывающий место дефекта сосуда.
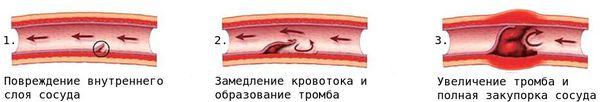
Вследствие стеноза либо тромбоза просвет сосуда со временем сужается или закупоривается, что создаёт риск смерти от сердечно-сосудистых заболеваний, например от инфаркта миокарда.
Классификация и стадии развития синдрома Кавасаки
Существует две формы болезни Кавасаки:
- полная — наличие лихорадки не менее пяти дней и 4-5 клинических признаков, описанных выше;
- неполная ( «атипичная») — типичные клинические признаки заболевания отсутствуют; может наблюдаться, например, почечная недостаточность, которая не характерна для полной формы [3][10] .
Клинические проявления болезни Кавасаки меняются с течением времени. Условно выделяют три стадии заболевания: острую, подострую и выздоровление [3] [7] [10] . Некоторые авторы добавляют четвёртую хроническую стадию.
Острая стадия начинается с внезапного повышения температуры и длится примерно 7–14 дней. Лихорадка обычно сопровождается сильным всплеском и периодическими пиковыми температурами 39-40 °С и выше. Если лихорадка сохраняется, это может быть признаком рецидивирующей болезни Кавасаки. При таком течении заболевания высокая температура не снижается от приёма жаропонижающих препаратов и может сохраняться до 3–4 недель. После введения ВВИГ (внутривенного иммуноглобулина) лихорадка обычно проходит в течение 36 часов.
Подострая стадия начинается, когда лихорадка утихла, и продолжается до 4–6 недель. Отличительные признаки этой стадии: шелушение кожи пальцев, тромбоцитоз (количество тромбоцитов может превышать 1 млн/мкл) и развитие аневризмы. Если лихорадка держится более 2–3 недель возрастает риск сердечных осложнений. На этой стадии наиболее высок риск внезапной смерти.
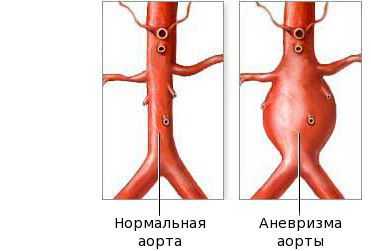
Фаза выздоровления характеризуется полным исчезновением клинических признаков болезни, как правило, в течение трёх месяцев после начала заболевания. Эта стадия начинается с возврата к исходному уровню показателей: снижению количества тромбоцитов, лейкоцитов, СОЭ. На стадии выздоровления сердечные аномалии всё ещё могут быть выражены. Небольшие аневризмы в 60 % случаев разрешаются самостоятельно, но крупные могут расширяться, что создаёт риск инфаркта миокарда.
Хроническая стадия имеет клиническое значение только у тех пациентов, у которых развились сердечные осложнения. Она продолжается всю жизнь. В некоторых случаях недиагностированные разрывы аневризм во взрослом возрасте и эпизоды лихорадок неясного происхождения в детстве могут быть нераспознанными случаями болезни Кавасаки.
Осложнения синдрома Кавасаки
За последние пятьдесят лет болезнь Кавасаки стала одним из самых распространённых приобретённых пороков сердца у детей в мире.
Осложнения заболевания [11] :
- устойчивые формы болезни Кавасаки — постоянная или рецидивирующая лихорадка, невосприимчивая к терапии;
- сердечно-сосудистые патологии — расширение коронарных артерий, аневризмы, инфаркт миокарда;
- рецидивирующие формы болезни Кавасаки;
- другие системные осложнения болезни Кавасаки;
В последнее время появление аневризм коронарных артерий при болезни Кавасаки снизилось, благодаря лечению высокими дозами внутривенных иммуноглобулинов. Тем не менее в настоящее время в Японии около 0,2–0,3 % пациентов с болезнью Кавасаки имеют гигантские аневризмы коронарной артерии [12] . У пациентов с аневризмами более 8 мм в диаметре в течение первого года после начала болезни Кавасаки часто развивается острый инфаркт миокарда, что приводит к дисфункции левого желудочка или внезапной смерти [12] .
После болезни Кавасаки из-за длительного стеноза коронарной артерии может развиться ишемическая болезнь сердца. Тяжёлый локализованный стеноз из-за утолщения коронарной стенки после болезни Кавасаки может вызвать ишемию миокарда. Возникновение гигантской аневризмы часто свидетельствует о многососудистом поражении. Инфаркт миокарда у пациентов с гигантскими двусторонними аневризмами сильно влияет на исходы выживания на ранних и поздних стадиях после начала болезни Кавасаки.
К другим системным осложнениям болезни Кавасаки можно отнести анемию, гипоальбуминемию (снижение албуминов в крови), электролитные нарушения (особенно гипонатриемию — снижение натрия в крови), паралитический илеус (кишечную непроходимость), дисфункцию печени, холецистит, судороги, диарею, рвоту, дегидратацию и сердечную недостаточность, а также ятрогению, вызванную введением внутривенных иммуноглобулинов [11] .
Диагностика синдрома Кавасаки
Болезнь Кавасаки определяют на основании диагностических критериев, поскольку однозначных клинических признаков и специфических тестов не существует. При подозрении на болезнь Кавасаки важно рекомендовать госпитализацию, чтобы провести тщательную оценку и подтвердить диагноз [13] .
Типичная первоначальная лабораторная оценка может включать:
- общий анализ крови (ОАК);
- анализ электролитов;
- тестирование почечной функции;
- анализ ферментов печени, альбумина;
- определение скорости оседания эритроцитов (СОЭ);
- анализ крови на C-реактивный белок (CРБ);
- общий анализ мочи (ОАМ) [3] .
При острой стадии заболевания на ОАК часто выявляется анемия лёгкой и средней степени тяжести.
Во время подострой стадии распространён тромбоцитоз — повышение уровня тромбоцитов. Количество тромбоцитов начинает расти на второй неделе от начала заболевания и продолжает увеличиваться на третьей неделе. Повышение уровня маркеров воспаления, таких как СОЭ и СРБ, ― частое явление, но иногда они лишь незначительно возрастают.
Повышенные или умеренно высокие уровни сывороточных трансаминаз или гамма-глутамилтранспептидаз встречаются у 40–60 % пациентов, а лёгкая гипербилирубинемия (увеличение количества билирубина в крови) ― у 10 %. Гипоальбуминемия связана с более тяжёлым и длительным острым заболеванием. Анализ мочи может показывать пиурию (выделение гноя с мочой) у 80 % детей.
Для острой фазы болезни Кавасаки характерно нарушение липидного обмена, которое в конечном итоге приводит к снижению общего холестерина в сыворотке, особенно ЛПВП (липопротеинов высокой плотности), и увеличению триглицеридов.
При подозрении на болезнь Кавасаки выполняют эхокардиографию (ЭхоКГ). В дальнейшем исследование повторяют через 1–2 недели и через 5–6 недель после начала заболевания.
На электрокардиографии (ЭКГ) может определяться тахикардия, удлинённый интервал PR, изменение волны ST-T и снижение напряжения R-волн, указывающие на миокардит. Изменения волн Q или ST-T могут указывать на инфаркт миокарда.
Отдельной группе пациентов может потребоваться катетеризация сердца и ангиография. Ангиография сосудов позволяет детально исследовать артерии, но это может быть связано с большим риском осложнения во время манипуляции, особенно при выполнении в острой фазе заболевания. Коронарная компьютерная томографическая ангиография и магнитно-резонансная ангиография также будут полезны при оценке состояния и наблюдении за коронарными артериями.
Ультразвуковое исследование показано при дисфункции того или иного органа. Пациентам с клиническими признаками менингита проводят люмбальную пункцию (взятие пробы спинномозговой жидкости).
Лечение синдрома Кавасаки
Основные цели лечения — подавить воспалительную реакцию и минимизировать риски развития аневризм коронарных артерий и других сердечных осложнений.
Все пациенты с болезнью Кавасаки должны быть госпитализированы для введения внутривенных иммуноглобулинов (ВВИГ) и аспирина, проведения эхокардиографии и наблюдения до устранения лихорадки [3] [13] .
В качестве «первой линии» лечения детей с болезнью Кавасаки применяют ВВИГ (внутривенные иммуноглобулины). Препараты наиболее эффективны, если назначены в течение первых 10 дней после начала лихорадки. В современной практике доза составляет 2 г/кг внутривенно в течение 10–12 часов.
Если после введения ВВИГ лихорадка сохраняется или возникает в течение 36 часов и позднее, то во многих из этих случаев рекомендуется повторное лечение ВВИГ в исходной дозе. Некоторые пациенты могут быть резистентными к действию ВВИГ, в таких случаях Американская кардиологическая ассоциация рекомендует пульс-терапию метилпреднизолоном, приём инфликсимаба, циклоспорина А, метотрексата и плазмаферез.
Большинство врачей используют аспирин в средних и высоких дозах в течение всего периода лихорадки, затем лекарство применяется в более низких дозах. Высокие дозировки требуются в острой фазе болезни для достижения противовоспалительного эффекта, в то время как более низкие дозировки препятствуют тромбообразованию в подостром периоде, когда существует риск развития аневризмы.
Прогноз. Профилактика
Без лечения смертность достигает 1 % и, как правило, случается в течение шести недель от начала заболевания. Длительная лихорадка увеличивает риск сердечно-сосудистых осложнений, в результате которых возможна внезапная смерть [14] .
При отсутствии ишемической болезни сердца прогноз для полного выздоровления хороший. Примерно две трети коронарных аневризм подвергаются регрессу в течение первого года. Гигантские аневризмы исчезают реже и требуют более интенсивного наблюдения и лечения.
Специфической профилактики не существует. Важными моментами при диспансеризации являются тромбопрофилактика, тщательное эхокардиографическое наблюдение за стенозами, закупорками коронарных артерий и ишемией миокарда. Каждый шесть месяцев необходимо проходить ЭхоКГ [15] .
Пациентам с тяжёлыми сердечными осложнениями может потребоваться катетеризация, шунтирование коронарной артерии или даже пересадка сердца. Успешное лечение требует эффективной совместной работы педиатров и кардиологов. Частота посещения доктора и приём лекарств зависят от тяжести заболевания. Поскольку дети, перенёсшие болезнь Кавасаки, имеют высокий риск развития осложнений со стороны сердечно-сосудистой системы, им может потребоваться наблюдение в течение жизни.
Список литературы
- Burns J. C. Commentary: Translation of Dr. Tomisaku Kawasaki’s original report of fifty patients in 1967 // Pediatr Infect Dis J, 2002; (21): 993–995.ссылка
- Elakabawia K., Linc J., Jiaod F., Guoa N., Yuana Z. Kawasaki Disease: Global Burden and Genetic Background // Cardiol Res, 2020; 11(1): 9–14.ссылка
- David J. Cennimo. Fast Five Quiz: Kawasaki Disease // Medscape, 2020.
- Satoru Nagata, Yuichiro Yamashiro, Yoshikazu Ohtsuka, Toshiaki Shimizu, Yumiko Sakurai, Shigeki Misawa, and Teruyo Ito. Heat shock proteins and superantigenic properties of bacteria from the gastrointestinal tract of patients with Kawasaki disease // Immunology, 2009; 128(4): 511–520.ссылка
- Anne H. Rowley, Susan C. Baker, Stanford T. Shulman, Kenneth H. Rand, Maria S. Tretiakova, Elizabeth J. Perlman, Francesca L. Garcia, Nuzhath F. Tajuddin, Linda M. Fox, Julia H. Huang, J Carter Ralphe, Kei Takahashi, Jared Flatow, Simon Lin, Mitra B. Kalelkar, Benjamin Soriano, and Jan M. Orenstein. Ultrastructural, Immunofluorescence, and RNA Evidence Support the Hypothesis of a «New» Virus Associated With Kawasaki Disease // J Infect Dis, 2011; 203(7): 1021–1030.ссылка
- Satoru Nagata. Causes of Kawasaki Disease — From Past to Present // Front Pediatr, 2019; 7: 18.ссылка
- Edoardo Marrani, Jane C. Burns, Rolando Cimaz. How Should We Classify Kawasaki Disease? // Front Immunol, 2018; 9: 2974.ссылка
- D. Eleftheriou, M. Levin, D. Shingadia, R. Tulloh, N. J. Klein, and P. A. Brogan. Management of Kawasaki disease // Arch Dis Child, 2014; 99(1): 74–83.ссылка
- Stephanie Menikou, Paul R. Langford, Michael Levin. Kawasaki Disease: The Role of Immune Complexes Revisited // Front Immunol, 2019; 10: 1156.ссылка
- Newburger J. W, Takahashi M., Gerber M. A., Gewitz M. H., Tani L. Y., Burns J. C., Shulman S. T., Bolger A. F., Ferrieri P., Baltimore R. S., Wilson W. R. Diagnosis, treatment, and long-term management of Kawasaki disease: a statement for health professionals from the Committee on Rheumatic Fever, Endocarditis and Kawasaki Disease, Council on Cardiovascular Disease in the Young, American Heart Association // Circulation, 2004; 110 (17): 2747-2771.ссылка
- Alessandra Marchesi et al. Kawasaki disease: guidelines of Italian Society of Pediatrics, part II ― treatment of resistant forms and cardiovascular complications, follow-up, lifestyle and prevention of cardiovascular risks // Italian Journal of Pediatrics, 2018; 44: 103.ссылка
- Soichiro Kitamura, Etsuko Tsuda. Significance of Coronary Revascularization for Coronary-Artery Obstructive Lesions Due to Kawasaki Disease // Children (Basel), 2019; 6(2): 16.ссылка
- Alessandra Marchesi et al. Kawasaki disease: guidelines of the Italian Society of Pediatrics, part I ― definition, epidemiology, etiopathogenesis, clinical expression and management of the acute phase // Italian Journal of Pediatrics, 2018; 44:102.ссылка
- Christopher P. Raab. Болезнь Кавасаки // Справочник MSD, 2017.
- Баранов А. А., Намазова-Баранова Л. С., Таточенко В. К., Басаргина Е. Н., Бакрадзе М. Д., Вишнёва Е. А., Селимзянова Л. Р., Куличенко Т. В., Вашакмадзе Н. Д., Ревуненков Г. В., Полякова А. С., Фёдорова Н. В. Обзор клинических рекомендаций по болезни/синдрому Кавасаки // Педиатрическая фармакология. — 2017. — Т. 14, № 2. – С. 87-99.
Болезнь Кавасаки у детей: что это такое, причины, описание симптомов, лечение, прогноз
Синдром Кавасаки, Болезнь Кавасаки у детей – это генерализованный васкулит, в том числе коронаров, с фатальными осложнениями.

Общие положения
Болезнь Кавасаки получила свое название благодаря открывшему ее в 1961 году японскому педиатру по фамилии Кавасаки. Первоначально предполагалось, что заболевание имеет легкое течение. Лишь в 1965 году был выявлен случай тяжелой сердечной патологии, связанный с перенесенной болезнью Кавасаки. В России первый клинический случай болезни Кавасаки был диагностирован в 1980 году.
Сегодня болезнь Кавасаки является одной из самых распространенных причин приобретенной патологии сердца в детском возрасте. Наиболее часто заболевание встречается среди представителей желтой расы, особенно японцев. В Японии болезнь Кавасаки диагностируется в 30 раз чаще, чем в Австралии или Великобритании и в 10 раз чаще, чем в Америке.
Болезнь Кавасаки (БК) – это васкулит средних артерий и в частности, что наиболее важно, коронарных артерий, которые повреждаются у около 20% пациентов, не получавших лечения. Ранние проявления включают острый миокардит с сердечной недостаточностью, аритмию, эндокардит и перикардит. Впоследствии может сформироваться аневризма коронарных артерий. Гигантские аневризмы коронарных артерий (> 8 мм внутреннего диаметра по данным эхокардиографии), хотя и редко образуются, но имеют наибольший риск развития тампонады сердца, тромбоза или инфаркта. Болезнь Кавасаки является ведущей причиной приобретенных заболеваний сердца у детей. Экстраваскулярные ткани также могут вовлекаться в воспалительный процесс, включая верхние дыхательные пути, поджелудочную железу, желчевыводящие пути, почки, слизистые оболочки и лимфатические узлы.
Механизм развития
Нарушение было и остается довольно загадочным. Ученые не пришли к единому мнению об этиологии этого процесса, его происхождении. Однако кое-какие подвижки в плане исследований есть.
Существует группа теорий относительно патогенеза синдрома Кавасаки.
Наследственный фактор
Подавляющее большинство специалистов придерживается версии о том, что нарушение имеет генетически обусловленные черты. В пользу этого говорят, в том числе и расовые, точечные и очень избирательные предпочтения состояния. Страдают японцы, чаще прочих азиатов.
Почему так? По всей видимости, предрасположенность передается с какими-то определенными генами, с целой группой. Что и приводит к росту заболеваемости в популяции.
Точно сказать, насколько вероятна болезнь у человека с отягощенным анамнезом, пока тоже не удалось. Исследования продолжаются.
Инфекционный механизм
В основе этой теории лежит предположение о том, что всему виной вирусы (герпеса, в частности Эпштейна-Барр) или бактерии вроде стафилококков.
Здесь мнения специалистов разделяются:
- Некоторые предполагают, что нарушение имеет сугубо септическую природу. То есть начинается с поражения стенок артерий самими аномальными агентами.
- Другие же считают, что любой инфекционный очаг может стать триггером. Спусковым механизмом. И далеко не обязательно вирусу или бактерии поражать сосуды.
И здесь начинается последняя точка зрения на болезнь Кавасаки.
Аутоиммунный механизм
Сторонники этой теории считают, что септические агенты не провоцируют синдром непосредственно. Речь идет о повышении чувствительности организма.
Если бактерия или вирус воздействует достаточно долго, защитные силы дают сбой. Ослабляют позиции. Риск их неправильной работы повышается.
В конечном итоге, иммунная система атакует собственные клетки и ткани. Вызывает воспаление. В таком случае болезнь Кавасаки становится еще ближе к васкулиту.
Большая часть исследователей придерживается некоей синтетической теории. Все три механизма играют роль в этиологии. Наследственность и воздействие инфекции — вот основные виновники. Они в системе провоцируют расстройство.
Причины
Этиология болезни Кавасаки неизвестна, но эпидемиология и клинические проявления предполагают инфекционную природу или атипичный иммунный ответ на инфекцию у генетически предрасположенных детей. Аутоиммунный характер заболевания также возможен. У детей японского происхождения отмечается особенно высокая частота этого заболевания, но болезнь Кавасаки встречается во всем мире. В США диагностируют 3 000–5 000 случаев заболевания в год. Соотношение мужчин и женщин составляет примерно 1,5:1. Восемьдесят процентов пациентов младше 5 лет (пик приходится на 18–24 мес.). Случаи болезни у подростков, взрослых и детей младше 4 мес. редки.
Случаи возникают круглый год, но чаще всего весной или зимой. Группы заболевших были зарегистрированы в общинах, без четких доказательств передачи от человека к человеку. Около 2% больных имеют рецидивы, обычно спустя месяцы или даже несколько лет. Профилактика заболевания неизвестна.
Симптомы
Как правило, болезнь Кавасаки возникает в первые 5 лет жизни, отдельные случаи заболевания отмечались у детей до 8-ми лет. Пик заболеваемости болезнью Кавасаки приходится по одним данным на возраст 9-11 мес., по другим — 1,5-2 года. В течении болезни Кавасаки выделяют три периода: острый — 7-10 дней, подострый — 14-21 день и период выздоровления, который может занимать от нескольких месяцев до 1-2 лет.
Болезнь Кавасаки начинается с подъема температуры тела. Без лечения лихорадка сохраняется в течение 2-х недель. Увеличение лихорадочного периода считается прогностически неблагоприятным симптомом.

Кожные проявления болезни Кавасаки могут возникнуть в течение 5 недель от начала заболевания. Они характеризуются полиморфными диффузными элементами в виде мелких плоских пятен красного цвета (макулярная сыпь), волдырей, скарлатиноподобных или похожих на корь высыпаний. Элементы сыпи располагаются в основном на коже туловища, паховой области и проксимальных отделов конечностей. Со временем возникают эритематозные участки, отмечается болезненное уплотнение кожи ладоней и подошв, обуславливающее ограничение движений в пальцах. Разрешение элементов сыпи при болезни Кавасаки начинается примерно через неделю после их появления. Эритематозные пятна сохраняются 2-3 недели, после чего их поверхность начинает шелушиться.
Поражения слизистых оболочек глаз и ротовой полости. У большинства заболевших болезнью Кавасаки в течение первых 7 дней отмечается появление конъюнктивита обоих глаз, обычно не сопровождающегося выделениями. В некоторых случаях ему сопутствует передний увеит. Наблюдается также сухость и покраснение слизистой оболочки ротовой полости, кровоточащие трещины на губах, малиновая окраска языка и увеличение миндалин. Болезнь Кавасаки в 50% случаев сопровождается увеличением шейных групп лимфатических узлов, чаще односторонним.

Поражение сердца и сосудов при болезни Кавасаки может носить характер миокардита, проявляющегося тахикардией, болями в сердце, аритмией и часто приводящего к острой сердечной недостаточности. У 25% пациентов с болезнью Кавасаки через 5-7 недель от начала заболевания выявляются аневризматические расширения коронарных сосудов сердца, которые могут приводить к развитию инфаркта миокарда. В редких случаях появляется перикардит, аортальная или митральная недостаточность. Возможно возникновение аневризм по ходу крупных артерий: локтевых, подключичных, бедренных.
Суставной синдром наблюдается в 35% случаев болезни Кавасаки и длится обычно до 1 месяца. Типичны артралгии и артриты голеностопных и коленных суставов, поражения мелких суставов кистей и стоп.
Увеличение шейных лимфоузлов. Почти в половине случаев. Симптом плохо заметен родителям ребенка. Обнаружить проявление может врач, при пальпации. В тяжелых случаях все понятно и так. Изменяется рельеф шеи. Возможен полноценный лимфаденит. Он проявляется агрессивно: скачками температуры тела, сильными болями в проекции узлов, местным покраснением и серьезным увеличением тканей в размерах. Их деформацией. Это крайне опасно.

Возможно поражение органов ЖКТ с возникновением болей в животе, рвоты, поноса. В отдельных случаях наблюдается менингит, уретрит.
Диагностика
- Клинические критерии
- Динамика ЭКГ и эхокардиография
- Тестирование для исключения других заболеваний: общий анализ крови, СОЭ, С-реактивный белок, антинуклеарные антитела (AНA), ревматоидный фактор (РФ), альбумин, ферменты печени, посев мазка из зева и посев крови, анализ мочи, рентгенография органов грудной клетки
Диагноз болезни Кавасаки ставят на основании клинических критериев ( Критерии диагностики болезни Кавасаки). Подобные симптомы могут быть при скарлатине, стафилококковом эксфолиативном синдроме, кори, реакциях на медикаменты и ювенильном идиопатическом артрите. Менее распространенными являются лептоспироз и пятнистая лихорадка скалистых гор.
У некоторых детей с фебрильной температурой, которые имеют менее четырех из пяти диагностических критериев, все же развиваются осложнения, характерные для васкулита, в том числе, аневризмы коронарных артерий. У таких детей диагностируют так называемую атипичную (или неполную) форму болезни Кавасаки. Следует заподозрить атипичную форму БК и назначить проведение соответствующих анализов, если у ребенка ≥ 5-ти дней была лихорадка > 39 °C, а также при наличии ≥ 2-х из 5-ти критериев БК.
Лабораторные исследования не являются диагностическими, но могут быть сделаны для исключения других заболеваний. Пациентам обычно проводят полный анализ крови, определение антинуклеарных антител, ревматоидного фактора, СОЭ и посев мазка из горла и крови. Лейкоцитоз, часто с значительным увеличением незрелых клеток, обычно острый. Другие признаки включают умеренную нормоцитарную анемию, тромбоцитоз (≥ 450000/мкл) на 2-й или 3-й нед. болезни и повышенные СОЭ или С-реактивный белок. Тесты на антинуклеарные антитела, ревматоидный фактор и культуральные исследования отрицательные. Другие аномалии, в зависимости от вовлеченных органов, включают стерильную пиурию, повышение уровня печеночных ферментов, протеинурию, снижение уровня сывороточного альбумина и плеоцитоз ЦСЖ.
Важна консультация детского кардиолога. Для постановки диагноза необходимо проведение ЭКГ и эхокардиографии. Поскольку нарушения могут проявиться позже, эти исследования повторяют через 2–3 нед, 6–8 нед. и, по необходимости, через 6–12 мес. после начала заболевания. ЭКГ может выявить аритмии, снижение вольтажа или гипертрофию левого желудочка. Эхокардиография должна выявить аневризмы коронарных артерий, регургитацию сердечных клапанов, перикардит или миокардит. Коронарография иногда информативна у пациентов с аневризмами и аномальными результатами стресс-тестов.
Критерии диагностики болезни Кавасаки
| Диагноз ставят, если лихорадка длится ≥ 5 дней и выявлены 4 из следующих 5 критериев: |
| 1. Двусторонние неэкссудативные инъекции конъюнктивы |
| 2. Изменения губ, языка или слизистой оболочки полости рта (инъецирование, высыхание, растрескивание, красный малиновый язык) |
| 3. Изменения периферических отделов конечностях (отек, эритема, десквамация эпителия) |
| 4. Полиморфная экзантема на туловище |
| 5. Шейная лимфаденопатия (по крайней мере 1 узел ≥ 1,5 см в диаметре) |
Особенности лечения
- Высокие дозы внутривенного иммуноглобулина (ВВИГ)
- Высокие дозы аспирина
Опытный детский кардиолог, детский инфекционист или детский ревматолог должен назначать лечение или консультировать лечение детей с таким заболеванием. В связи с тем, что дети с атипичной формой болезни Кавасаки подвергаются высокому риску возникновения аневризм коронарных артерий, лечение не следует откладывать.
Терапию начинают как можно раньше, оптимально в течение первых 10 дней заболевания, с комбинации высоких доз ВВИГ (разовая доза 2 г/кг в течение 10–12 ч) и перорально высоких доз аспирина (АСК) – 20–25 мг/кг четыре раза в день. Дозы аспирина снижают до 3–5 мг/кг 1 раз/день после того, как у ребенка не отмечается фебрильная температура на протяжении 4–5 дней; некоторые специалисты предпочитают не продолжать применение высоких доз аспирина (АСК) до 14-го дня болезни.
Метаболизм аспирина (АСК) неустойчив во время острого периода болезни Кавасаки, что отчасти объясняет потребность в высоких дозах. Некоторые специалисты осуществляют контроль сывороточного уровня аспирина (АСК) во время терапии высокими дозами, особенно если терапия длится 14 дней и/или лихорадка сохраняется, несмотря на лечение внутривенными иммуноглобулинами.
У большинства пациентов развивается оживленный ответ в течение первых 24 ч терапии. Небольшая часть продолжает страдать от лихорадки в течение нескольких дней и требует повторного внутривенного введения иммуноглобулина. Альтернативная схема, которая может привести к несколько более медленному излечениюю, может быть полезна пациентам с сердечной недостаточностью, т. е. тем, кто не может переносить инфузию внутривенных иммуноглобулинов в объеме 2 г/кг; такая схема включает инфузию внутривенных иммуноглобулинов в объеме 400 мг/кг 1 раз/день в течение 4 дней (опять же в сочетании с высокими дозами аспирина). Эффективность терапии внутривенным иммуноглобулином/аспирином при ее применении через > 10 дней после начала заболевания неизвестна, но терапию все же следует проводить.
При отсутствии симптомов у ребенка на протяжении 4–5 дней, аспирин (АСК) по 3–5 мг/кг 1 раз/день следует продолжать в течение по крайней мере 8 нед. от начала заболевания, пока не будет завершен эхокардиографический контроль. При отсутствии аневризмы коронарных артерий и признаков воспаления (уровень СОЭ и содержание тромбоцитов в пределах нормы) применение аспирина (АСК) может быть прекращено. Из-за наличия антитромботического эффекта аспирин (АСК) применяют у детей с аномалиями коронарных артерий постоянно. Детям с гигантскими аневризмами коронарных артерий может потребоваться дополнительная терапия антикоагулянтами (например, варфарином, антитромботическими препаратами).
У детей, получающих терапию внутривенным иммуноглобулином, может быть снижена скорость иммунного ответа на живые вирусные вакцины. Поэтому прививки против кори, паротита и краснухи, как правило, должны быть отложены на 11 месяцев после окончания терапии внутривенным иммуноглобулином и вакцинация против ветряной оспы также должна быть отложена ≥11 мес. Если риск заражения корью высок, вакцинацию можно провести, но ревакцинация должна быть проведена позднее 11 месяц
У детей, длительно принимающих аспирин во время вспышек гриппа или ветряной оспы, существует небольшой риск развития синдрома Рейе; таким образом, ежегодная вакцинация против гриппа особенно важна для детей (≥ 6 мес.), получающих длительную терапию аспирином. Кроме того, родители детей, получавших аспирин (АСК), должны быть проинструктированы о необходимости сразу же связаться с врачом, если ребенок контактировал с больным гриппом или ветряной оспой или у него появились симптомы этих заболеваний. Можно рассмотреть временное прекращение терапии аспирином (АСК) (с заменой на дипиридамол для детей с выявленной аневризмой).
Осложнения
Со стороны сердца и сосудов: миокардит, поражение сердечных клапанов, аневризмы артерий, инфаркт миокарда.
Со стороны других органов: диарея, асептический менингит, гангрена мягких тканей, артрит, холецистит с затруднением прохождения желчи по протокам, отит и др.
Прогноз
Несмотря на вероятность развития осложнений, прогноз при этой патологии благоприятный. При своевременно начатом лечении выздоровление наступает через 6–10 недель. Без лечения смертность может достигать 1%.
Длительная лихорадка увеличивает риск со стороны сердца. Смерть наступает наиболее часто в результате сердечно-сосудистых осложнений: от инфаркта, тромбоза, реже – миокардита с тяжелой сердечной недостаточностью и может быть внезапной и непредсказуемой: более 50% случается в течение 1 месяца от начала заболевания, 75% – в течение 2 месяцев, и 95% – в течение 6 месяцев, однако может произойти и 10 лет спустя. Эффективная терапия уменьшает острые симптомы и, самое главное, снижает частоту аневризм коронарных артерий с 20% до менее, чем 5%.
При отсутствии ишемической болезни сердца прогноз для полного выздоровления хороший. Примерно две трети коронарных аневризм подвергаются регрессу в течение 1 года, но неизвестно, сохраняется ли остаточный стеноз коронарных артерий. Гигантские аневризмы коронарных артерий подвергаются регрессу с меньшей вероятностью и требуют более интенсивного наблюдения и лечения.
Источник https://www.krasotaimedicina.ru/diseases/rheumatology/kawasaki-disease
Источник https://probolezny.ru/bolezn-kavasaki/
Источник https://clinic-a-plus.ru/articles/sosudi-veni/20233-bolezn-kavasaki-u-detey-chto-eto-takoe.html