Сухость глаз после операции на веках
Блефаропластика – операция по устранению врождённых или приобретённых дефектов век. Она позволяет избавиться от отёков, жировых грыж, нависания век, которые появляются вследствие возрастных изменений или заболеваний сердечно-сосудистой системы, почек.
Для чего нужна операция на веках?
В большинстве случаев блефаропластика проводится с косметической целью, но иногда она необходима для восстановления полноценного периферического зрения.
Блефаропластика верхнего века направлена на удаление избытка жировых отложений, кожи и мышц. Она проводится через разрез на верхнем веке. Благодаря естественной складчатости кожи в этой области место разреза после заживления практически не заметно.
Блефаропластика нижнего века может проводиться как хирургическим, так и безоперационными методами. Оперативное вмешательство применяется для удаления жировых грыж. Их извлекают через небольшие разрезы с наружной стороны нижних век. На месте операционных ран могут остаться шрамы.
Пациентам без выраженной дряблости кожи показана трансконъюктивальная блефаропластика, которая считается более щадящей, так как разрез выполняется на внутренней стороне век и заживает практически бесследно.
Почему после операции на веках развивается синдром сухого глаза (ССГ)?
Неприятные ощущения, сухость глаз – доказанный побочный эффект блефаропластики. Его испытывают около 50 % пациентов, перенёсших операцию. Примерно у половины из них синдром сухого глаза развивается сразу или через некоторое время после коррекции век, у 26 % пациентов наблюдается отёк конъюнктивы.
Последствия в виде сухости глаз возникают из-за нарушения целостности глазных нервов. В результате даёт сбой механизм выработки слёзной жидкости, роговица не смачивается вовремя и покрывается микротрещинами. В период послеоперационной реабилитации резко возрастает риск инфекционного воспаления роговицы.

Как проявляется синдром сухого глаза после операции?
Клиническая картина ССГ меняется в зависимости от стадии заболевания.
- На начальном этапе развивается блефароконъюнктивит, который сопровождается резью и ощущением инородного тела в глазах, покраснением краёв век, появлением слизистого отделяемого.
- На следующей стадии наблюдается эпителиальная дистрофия роговицы. Сухость глаз усиливается, появляется светобоязнь, на поверхности роговицы образуются нити со свободно свисающим концом.
- На третьей стадии развивается нитчатый кератит. Это состояние характеризуется формированием на глазном яблоке сетки из нитей, наполненных слизью. У пациента резко ухудшается зрение, усиливаются болевые ощущения и резь в глазах.
- В последней стадии наступает ксероз роговицы. Из-за недостаточности слёзной жидкости нарушается питание роговицы и конъюнктивы. На поверхности роговицы происходит разрастание кровеносных сосудов, которое приводит к потере зрения.
Как лечить синдром сухого глаза?
Программа лечения в большинстве случаев основывается на применении слезозаменителей. Это препараты обладают стабилизирующим эффектом, увлажняют поверхность глаз. В зависимости от выраженности симптомов подбирается вязкость препарата искусственной слезы. Дополнительно, чтобы уменьшить послеоперационное воспаление назначаются противовоспалительные и антибактериальные препараты.
Подготовка к операции
Перед блефаропластикой необходимо сделать ряд лабораторных анализов. Желательно пройти обследование на синдром сухого глаза, поскольку при наличии заболевания вероятность тяжёлых осложнений повышается.
Уход за собой после операции
Блефаропластика, как и любая другая операция, на определенный период делает организм беззащитным перед инфекциями. В первые несколько дней необходимо соблюдать тщательную гигиену: не пользоваться косметикой, не умываться проточной водой, не касаться глаз руками.

Период восстановления занимает около 14 дней. Для профилактики синдрома сухого глаза и других осложнений используется слезозаменитель, назначенный офтальмологом. Для снижения отёков могут быть назначены препараты местного действия.
Крайне важно в послеоперационный период соблюдать все рекомендации врача и не заниматься самолечением, если появились осложнения.
При каких симптомах нужно обращаться к врачу?
Блефаропластика – технически простая операция, поэтому возникновение осложнений чаще всего связано с индивидуальными особенностями организма или невыполнением требований по реабилитации.
Отёк век, гематомы, как правило проходят через 1-2 недели. Если этого не произошло, либо после того, как отёк спал, наблюдается повышенное слезотечение, покраснение шва, повышение температуры тела, усиливающиеся боли вокруг места разреза, срочно обращайтесь к врачу.
Из-за сильной отёчности и инфекционного воспаления может произойти расхождение швов.
Раствор «Гилан» для устранения сухости глаз
Слезозаменитель «Гилан» оказывает увлажняющее действие при синдроме сухого глаза после блефаропластики. Офтальмологический раствор на основе гиалуроновой кислоты предупреждает развитие осложнений, облегчает болезненные состояния, способствует быстрому устранению отёков.
Выворот нижнего века — как исправить деффект?
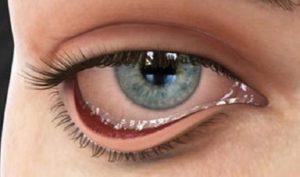
Выворот века (эктропион) – изменение его положения, при котором ресничный край отстает от поверхности глазного яблока.
Слизистая оболочка глаза при этом обнажается, что может приводить к дополнительным повреждениям конъюнктивы.
Читайте также:
Что такое выворот века?
При эктропионе веко в месте его крепления к глазному яблоку отстает от него, обнажая свою внутреннюю слизистую.
В результате смыкания больного века со здоровым не происходит, а это приводит к нарушению защитных функций век.
В глазу начинают развиваться воспалительные процессы, структура тканей глазного яблока меняется.

Внимание! Данное заболевание характерно только для нижнего века, так как хрящи этого органа, которые должны удерживать его в нормальном состоянии, вдвое тоньше, чем хрящи верхних.
Такое заболевание помимо косметической непривлекательности пораженного органа чревато еще и возникновением хронических воспалений, которые могут приводить к снижению уровня зрению или к слепоте.
Фото заболевания
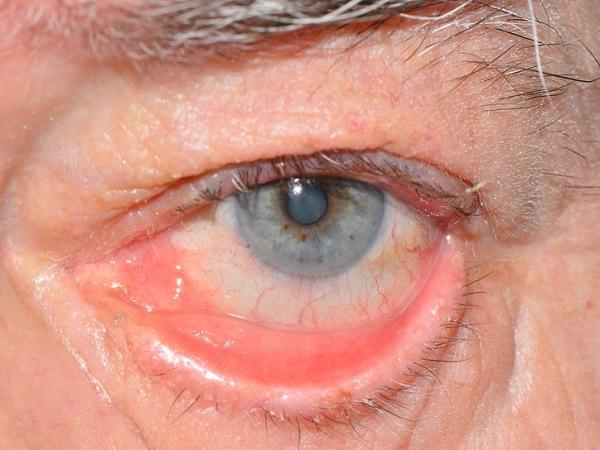 Фото до и после
Фото до и после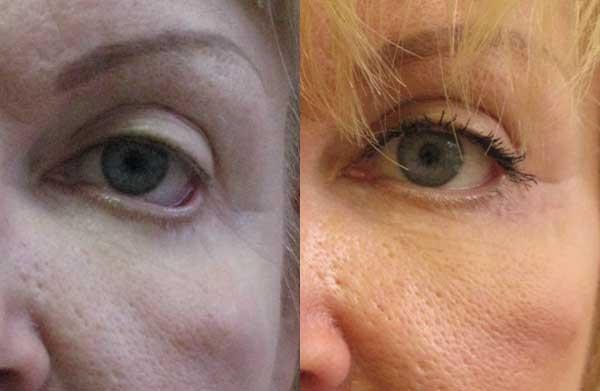
Симптомы
Для выворота характерны такие признаки и симптомы:
- Постоянное слезотечение без возможности остановить его.
- Отставание ресничного края века от глаза.
- Раздражение слизистой оболочки, обусловленное ее пересыханием.
- Утолщение открытой части конъюнктивы и ее ороговение.
- Ощущение наличия в глазу инородного тела.
- Покраснения кожи вокруг воспаленной области.
- Последующее развитие кератита.
В зависимости от причин, в результате которых возникает патология, симптоматика может быть более или менее выраженной.
Это зависит и от степени отставания века от конъюнктивы.
Если оно незначительное – внешних признаков эктропиона для обычного человека может и не быть, хотя опытный офтальмолог может диагностировать заболевание даже на ранней стадии его развития.
Читайте также:

Выворот в зависимости от степени выраженности может быть полным или частичным (когда веко выворачивается примерно на одну треть, приводя к неполному смыканию).
Выворот века после блефаропластики
В некоторых случаях после неудачно проведенной процедуры блефаропластики веко частично выворачивается вниз, что приводит к его неполному закрыванию.

Важно! В зависимости от того, насколько серьезна патология, может проводиться как консервативное лечение, так и понадобиться оперативное вмешательство.
В первом случае восстановить целостность смыкания иногда можно путем выполнения специальных гимнастических упражнений и массажа.
Если такими методами удается повысить тонус мышц глаза – дефект исчезает после курса лечения.
При серьезном осложнении этого недостаточно, и тогда требуется помощь хирурга, который путем подрезания глазных мышц, отвечающих за движение века, может устранить заболевание.
Виды и причины
От причин развития эктропиона зависит его классификация, диагностировав которую можно назначить соответствующее лечение:
- Врожденные патологии глазных мышц.
- Возрастные изменения некоторых тканей органов зрения, что способствует нарушению тонуса и эластичности мышц.
- Нарушение циркуляции кровотока в мозге, что приводит к параличу лицевого нерва.
- Различные офтальмологические, косметические и пластические операции (особенно велик риск развития эктропиона после блефаропластики).
- Развитию заболевания способствуют заболевания соединительной ткани аутоиммунного происхождения: дерматомиозит, ихтиоз, склеродермия, красная волчанка и другие недуги схожей этиологии.
- Образование в перорбитальной области глаза рубцовых новообразований (обычно это следствия травм и ожогов разного происхождения).

Нужно знать! Образованию выворота могут способствовать воспаления, приводящие к спазму мышц века, а также выраженный птоз тканей в перорбитальной области.
Заболевание может быть одного из четырех видов:

- Рубцовый.
Такой выворот случается при повреждении слизистой оболочки, в результате чего ее задняя часть укорачивается и происходит развитие патологии.
Этому виду болезни способствуют ожоги, травмы, офтальмологические заболевания (рубцовый пемфигоид, Стивенса-Джонсона).
Этот вид заболевания формируется в течение длительного периода времени, но симптоматику удается заметить уже на ранних стадиях – это чаще всего позволяет говорить о благоприятных прогнозах лечения. - Паралитический.
При параличе лицевого нерва наблюдается этот вид выворота, при котором нарушается положение не только века, но и слезной точки.
Это приводит снижению ее функций: слезная жидкость начинает вырабатываться в меньших количествах или перестает вырабатываться совсем, поэтому при таком заболевании основным симптомом помимо визуального проявления эктропиона является постоянная сухость глаза.
Этот вид заболевания может протекать как в острой, так и в хронической форме. Заболевание диагностируется в основном после неудачных вмешательств оперативного характера, а также при опухолях мозга, болезни Белла, инсультах. - Врожденный.
Это наиболее редкая форма заболевания, которая в процессе диагностирования быстро обнаруживается.
Считается, что такой вид выворота обусловлен врожденным дефектом века, который проявляется в укорочении кожной и мышечной частей этого органа. - Возрастной (инволюционный).
Вопреки врожденной форме, такой вид напротив считается наиболее распространенным.
Болезнь возникает в результате растяжения тканей, за счет которых нижнее веко фиксируется, как результат провисание и выворот.
Визуально такая форма прекрасно видна специалисту, при этом одним из главных симптомов недуга считается обильное слезотечение из пораженного глаза.
Одно из опасных последствий такого заболевания – возникновение воспалительных процессов, в ответ на которые организм начинает уплотнять слизистую оболочку.
Это приводит к формированию рубцовой ткани, но заменить полноценно отмершие элементы она не может, в результате чего у пациента начинает ухудшаться острота зрения, и положение дополнительно может усугубляться другими возрастными дефектами зрения.

Справка! Вне зависимости от формы заболевания оно чаще всего формируется в течение длительного периода времени, что позволяет его выявить и своевременно начать лечение.
Как происходит лечение?
В большинстве случаев лечение происходит путем хирургического вмешательства, особенно это касается возрастного эктропиона.
В этом случае происходит физиологическое восстановление тканей посредством хирургических инструментов.
Читайте также:
В результате операции происходит восстановление века, которое начинает нормально выполнять свои защитные функции.

Также восстанавливается процесс моргания, при котором нормализуются слезоотделительные процессы.
Также оперативным путем лечат рубцовую форму, при которой на веке образуются новые ткани.
Если же выворот происходит из-за наличия опухолей – лечение в основном направленно именно на устранение первопричины, после чего косметические дефекты устраняются оперативным путем.
Исключение составляет паралитическая форма эктропиона: в этом случае курс лечения корректируется не офтальмологом, а неврологом, который назначит процедуры, способствующие восстановлению функций лицевого нерва.
Полезное видео
В данном видео вы узнаете, как делают блефаропластику нижних век:
При обнаружении такого дефекта обычно не требуется серьезного лечения и подготовки, а в силу очевидности симптомов обращение к специалистам происходит своевременно. В связи с этим особых профилактических мер эктропиона не разработано.
Блефаропластика нижних век: какие существуют методы?
Головна » Блефаропластика нижних век: какие существуют методы?
Posted at 18:49h in Полезное by Admin
Кожа под глазами очень тонкая и чувствительная. Поэтому неудивительно, что одним из признаков старения организма является обвисшая кожа под глазами. И когда замаскировать проблему уже не получается, на помощь приходит блефаропластика нижних век.
Кому подходит блефаропластика нижних век?
Операция блефаропластика нижних век представляет собой метод, при котором корректируется форма нижних век с целью достижения эффекта эстетического омоложения.
Показания к проведению пластики нижних век:
- дряблость, провисание кожи;
- выделяющийся переход между щекой и нижним веком;
- мешки под глазами;
- жировые грыжи под глазами;
- потеря упругости, эластичности кожи.

Если проблему нельзя решить косметологическими сеансами или банальным отдыхом, тогда нужно обращаться к пластическому хирургу. Он поможет вернуть вашему взгляду свежесть и выразительность, а лицу — молодость и красоту.
Блефаропластику обычно назначают лицам с 35 лет. Подтяжка нижних век нужна не только зрелым и пожилым людям, но и некоторым молодым, поскольку в результате некоторых обстоятельств у них тоже может проявиться дряблость кожи, потеря упругости, мешки под глазами. Это могут способствовать вредные привычки, травмы, резкое похудение или гормональные изменения в организме.
Способы блефаропластики нижних век
В зависимости от способа проведения пластики выделяют такие виды блефаропластики нижних век:
Классическая блефаропластика нижних век
При таком варианте разрез делается по линии роста ресниц. Хирург удаляет избыток кожи, жировые грыжи (если они есть), а также подтягивает мышцы. После операции пациенту накладываются швы. Через какое-то время швы снимаются, а на их месте остается еле заметный шрам.
Такой способ блефаропластики считается устаревшим, применяется редко, только по отношению к отдельным пациентам — к возрастным людям.
Трансконъюктивальная блефаропластика нижних век
По-другому она называется безоперационная блефаропластика нижних век. Ее цель — убрать выраженные скопления жировой ткани под глазами. Преимущество такого способа блефаропластики в том, что в процессе операции разрез выполняется не с наружной стороны, а с внутренней стороны века. Причем это скорее не разрез, а прокол. После пластической операции даже не нужно накладывать швы.
Трансконъюктивальная блефаропластика больше всего подходит молодым людям, у которых нет избытка или опущения кожи на нижних веках. Также эту операцию проводят в том случае, если возникла необходимость повторной операции при рецидиве жировых грыж.

После пластики возможна отечность и синяки, которые обычно проходят на 4-7 день.
Жиросохраняющая блефаропластика нижних век
Такой метод основан на рациональной коррекции жировых грыж. Пластика подразумевает не удаление грыж, а их перераспределение в те места, где есть дефицит тканей, например, в область нижних век.
В отличие от традиционного подхода, когда веки лишаются жировых отложений, жиросохраняющая блефаропластика с перераспределением жира корректирует объем, при этом сохраняет рельефность кожи.
Такой способ коррекции дефектов нижних век хорош тем, что позволяет не допустить таких осложнений, как выворот нижнего века, углубление и более четкое проявление носослезной борозды.
Жиросохраняющую блефаропластику обычно делают женщины в возрасте от 35 лет. В этот период появляются первые признаки старения, углубляется носослезная борозда, появляется птоз век.
Реабилитация после блефаропластики нижних век
Период реабилитации после блефаропластика нижних век составляет около 1,5 месяца. В это время необходимо придерживаться следующих правил:
- ограничить физические нагрузки и резкие наклоны;
- ограничить нагрузку на глаза — не сидеть подолгу за гаджетами, компьютером и телевизором, не напрягать зрение;
- не загорать, не посещать баню, сауну, бассейн;
- временно отказаться от ношения контактных линз;
- выходя на улицу, надевать очки в любую погоду во избегании попадания пыли и грязи на кожу и шов.

Ограничения
Противопоказаниями к блефаропластике нижних век относятся:
- онкология;
- сердечно-сосудистые заболевания;
- сахарный диабет;
- инфекционные и воспалительные заболевания глаз;
- общее недомогание (повышение температуры тела, озноб и др.);
- беременность, лактация, менструация.
Подводим итоги
Блефаропластика дает долговременный эффект омоложения на срок от 10 лет. Результатом пластики становится более открытый взгляд, подтянутость кожи век, отсутствие мешков и грыж под глазами.
Решаясь на такой вид хирургического вмешательства, важно понимать что операция не решит полностью такую проблему, как морщины в области глаз. С помощью блефаропластики можно подтянуть кожу, но никак не изменить ее состояние. Если же вы хотите омолодить кожу, тогда стоит попробовать альтернативу блефаропластике нижних век, а именно, безоперационные методики, как, например, фракционную лазерную шлифовку, контурную пластику, смас-лифтинг и ботулинотерапию.
Если говорить о других методах борьбы с провисанием или опущением нижнего века, таким, как применение компрессов, сывороток и кремов, то они не решат проблему. Только нижней блефаропластике под силу надолго убрать эстетические недостатки, связанные с возрастными изменениями.
Источник https://gylan.ru/articles/suhost-glaz-posle-operacii-na-vekah
Источник https://paracels66.ru/info/interesnoe/vyvorot-veka
Источник https://hlc-clinic.net/poleznoe/blefaroplastika-nizhnih-vek/