Образ жизни после удаления желчного пузыря

Желчнокаменная болезнь (ЖКБ) нередко приводит пациентов на операционный стол к хирургу. После проведения операции по удалению желчного пузыря с камнями (холецистэктомия) у пациентов часто остается множество вопросов по образу жизни, питанию, медицинскому сопровождению. В этой статье мы постарались охватить все возможные аспекты этой проблемы.
Решает ли операция проблему камнеобразования?
Прежде всего, необходимо раскрыть частое заблуждение о том, что операция — это один из вариантов лечения ЖКБ. В действительности, суть заболевания — это изменение физико-химических свойств желчи, вырабатываемой печенью. Желчь становится более густой, вязкой, мутной. Образуются так называемые «хлопья», оседающие в желчном пузыре, со временем превращающиеся в камни, которые, в свою очередь, могут повреждать внутреннюю поверхность желчного пузыря или закупорить желчные протоки, что является уже показанием к срочному оперативному вмешательству.
Поскольку проблема ЖКБ изначально находится в изменении состава желчи, операция по удалению пузыря не решает проблему камнеобразования.
Около 30% прооперированных пациентов испытывают такие симптомы, как:
- тянущая опоясывающая боль
- тяжесть в правом и левом боку
- тошнота
- горечь во рту
- изменение цвета мочи и кала.
Повторное возникновение симптомов может свидетельствовать о развитии осложнения после операции — постхолецистэктомического синдрома (ПХЭС). Этот синдром корректируется диетотерапией и медикаментозным лечением, которые назначает врач-гастроэнтеролог.
При серьезных проявлениях, таких как повышение температуры, рвота, острая боль необходимо срочно вызвать скорую помощь, т.к. скорее всего, это признаки того, что потребуется повторная операция.
Оставшимся 70% может показаться, что они освобождены от необходимости контролировать свое здоровье, и в этом — основное и наиболее опасное заблуждение.
В новых анатомических условиях (без желчного пузыря) необходимо регулярно отслеживать состояние желчевыводящих протоков при помощи УЗИ и наблюдения у врача-гастроэнтеролога. Если этого не делать, высок риск:
- образования камня в протоке со всеми сопутствующими ЖКБ симптомами
- повторной операции по извлечению камня из протока
- образования рубцов в месте операции, усугубляющих нарушения течения желчи.
Пациенты, игнорирующие заболевание, могут стать постоянными посетителями операционных. В дальнейшем может даже потребоваться повторное хирургическое вмешательство в виде установки стента, дренажа, наружного дренажа (чрезкожного вывода желчи при помощи трубочки).
Медицинское наблюдение после операции
После операции по удалению желчного пузыря врач-хирург зачастую не дает никаких долгосрочных рекомендаций. Однако чтобы избежать повторных операций, осложнений и возобновления симптомов желчнокаменной болезни, необходимо:
- 1-2 раза в год — посещение гастроэнтеролога для оценки состояния гепатобилиарной зоны
- 1-2 раза в год — УЗИ органов брюшной полости, в частности УЗИ холедоха (общего желчного протока)
- постоянный или курсовой прием препаратов для разжижения желчи (урсодезоксихолиевая кислота — УДХК) и спазмолитиков согласно рекомендациям лечащего врача-гастроэнтеролога.
После удаления желчного пузыря обязательно регулярно посещайте гастроэнтеролога, и согласуйте с ним список разрешенных препаратов для пищеварения, таких как аллохол, мезим, креон, фестал и т.п. Также на будущее обсудите возможность приема антибиотиков и витаминов. Самостоятельно принимать любые лекарства не рекомендуется — консультируйтесь с вашим лечащим врачом.
Работа других органов после удаления желчного пузыря
Наблюдение гастроэнтеролога требуется и по другой причине. В новых анатомических условиях, в которых отсутствует желчный пузырь, зачастую происходят изменения в работе остальных органов желудочно-кишечного тракта. Печень, поджелудочная железа, кишечник, желудок, сами желчевыводящие пути после удаления желчного пузыря работают по-другому.
При удалении желчного пузыря:
- Возникает относительный дефицит особых гормонов энтерогормональной системы, которые регулируют тонус мышечного кольца (сфинктера Одди), окружающего общий желчный и поджелудочный (Вирсунгов) протоки. В этой ситуации может развиться стойкий спазм сфинктера, что может приводить к появлению боли в правом и левом подреберьях, а также опоясывающих болей, имитирующих панкреатит.
- Желчь уже не может скапливаться в «мешочке», который представляет собой желчный пузырь, поэтому она оттекает неконцентрированной. Это мешает нормальной активации ферментов поджелудочной железы в двенадцатиперстной кишке, нарушая важную кишечную фазу пищеварения. Как следствие, могут возникать поносы или запоры, нарушения микрофлоры кишечника.
- Если сфинктер Одди находится в расслабленном состоянии, то микрофлора двенадцатиперстной кишки может заселяться в незащищенные желчные протоки. Это формирует воспалительные процессы в стенках протоков — холангит.
- Существует мнение в медицинском сообществе, что удаление желчного пузыря является дополнительным риском по развитию ожирения печени из-за нарушения выработки гормонов ЖКТ и неправильного питания, но на данный момент исследованиями это окончательно не подтверждено.
Некоторых пациентов беспокоит вопрос, нужна ли печени дополнительная поддержка после удаления желчного пузыря. Ответ зависит от того, есть ли установленное заболевание печени, повреждение ее ткани (фиброз или цирроз), изменения в биохимических анализах крови и т.д. Точный ответ даст врач гастроэнтеролог-гепатолог на основании обследования, анализа жалоб и истории заболевания. Если есть необходимость, врач назначит специальное лечение для печени и гепатопротекторы. Самостоятельно назначать себе препараты опасно.
Образ жизни и питания после удаления желчного пузыря
Среди факторов, приводящих к желчнокаменной болезни и удалению желчного пузыря, важное место занимают неправильное питание и малоподвижный образ жизни. После удаления оба эти аспекта, конечно, требуют контроля со стороны пациента.
Питание
Самое главное правило, которое следует соблюдать — это регулярное питание небольшими порциями каждые 2-4 часа (дробное питание).
Следует придерживаться лечебной диеты (Стол №5), которая исключает тяжелые и вредные продукты: жареное, жирное, соленое, копченое. В исключение попадают также алкогольные напитки, сдобное тесто, жирные сорта мяса и рыбы и другие продукты.
Образ жизни и физическая активность
Заниматься спортом и вести активный образ жизни необходимо для правильной работы пищеварительной системы. Если операция прошла успешно и вы больше не ощущаете боли, тяжести, тошноты и других симптомов, то через 3-6 месяцев можно постепенно увеличивать физические нагрузки.
Можно ли заниматься спортом после удаления желчного пузыря?

Холецистэктомия, как и любая другая операция, требует восстановительного периода, на протяжении которого не следует активно заниматься какими-либо видами спорта. Возвращаться к стандартным спортивным тренировкам можно спустя 6 недель после операции. Однако наименее травмоопасные виды занятий, например ходьба, могут быть рекомендованы лечащим врачом уже в первую неделю послеоперационного периода. Виды спорта, не связанные с поднятием тяжестей и интенсивными нагрузками, обычно сравнительно хорошо переносится людьми, успешно восстановившимися после холецистэктомии. Оптимально — постепенно и осторожно возвращаться к видам спорта, которыми вы занимались до операции.
Виды спорта с поднятием значительных тяжестей (тяжелая атлетика, пауэрлифтинг и прочие), а также различные направления боевых искусств не относятся к видам спортивных занятий, рекомендованным врачами после холецистэктомии. Ведь эти виды спорта порой вызывают проблемы даже у крепких и выносливых людей. В редких случаях могут быть сделаны исключения при условии хорошего состояния здоровья и постоянного контроля со стороны лечащего врача.
Часто задаваемые вопросы
Дают ли инвалидность после удаления желчного пузыря?
По критериям, установленным медицинским сообществом, само по себе отсутствие желчного пузыря — не показание для присвоения инвалидности, т.к. оно не мешает трудовой и умственной деятельности. В случае, если работа пациента связана с тяжелым физическим трудом или высоким психическим и эмоциональным напряжением, ему могут быть рекомендованы облегченные условия труда.
Инвалидность после удаления холецистэктомии может быть присвоена, если во время или после операции появились осложнения.
Для получения группы инвалидности необходимо обратиться за медико-социальной экспертизой (МСЭ).
Может ли болеть печень после удаления желчного пузыря?
Сама по себе печень не болит — в ней нет нервных окончаний, отвечающих за чувство боли. Если вы испытываете боль и дискомфорт в области правого подреберья, вероятно, это последствия операции на желчном пузыре, которые должны пройти в течение недели.
Если симптомы не проходят, это может свидетельствовать о развитии постхолецистэктомического синдрома (ПХЭС), с чем рекомендуется обратиться к гастроэнтерологу.
Допустимо ли заниматься сексом?
Сексуальная активность, подобно спорту, характеризуется большим диапазоном возможных физических и физиологических нагрузок. После успешного завершения послеоперационного восстановления пациенты могут возвращаться к обычной половой жизни. Однако следует помнить, что определенные позы при половом акте, сопряженные с поднятием партнера или сдавливанием области живота, должны использоваться осторожно и в разумных пределах.
Можно ли вынашивать беременность после удаления желчного пузыря?
Планировать беременность следует не раньше, чем через 3-6 месяцев после успешной операции. За этот период организм восстановит силы и станет ясно, есть ли негативные последствия после вмешательства.
В любом случае, беременность, роды, гормональные изменения — это факторы риска образования новых камней. Во время и после вынашивания необходимо уделить особое внимание питанию будущей матери, желательно находиться под наблюдением гастроэнтеролога и диетолога, делать профилактические УЗИ желчных протоков.
Допустимо ли поднимать тяжести?
Это зависит прежде всего от вида проведенной операции. При менее инвазивном лапароскопическом удалении желчного пузыря ограничения по подъему тяжестей в послеоперационный период менее значительны: не поднимать вес выше 9-10 кг в первые 4-6 недель. При открытом хирургическом вмешательстве по удалению желчного пузыря предельный вес — 5-6 кг.
После завершения восстановительного периода можно пробовать поднимать более значительные веса, однако при этом необходимо прислушиваться к своему самочувствию. Если вы почувствуете неприятные ощущения в области живота, то следует прекратить подъем тяжестей и проконсультироваться с доктором.
Опасна ли простуда сразу после операции?
Обычная простуда, ОРЗ или ОРВИ могут поразить любого человека, а организм пациента после удаления желчного пузыря особенно уязвим, так как его иммунитет снижен в первые недели после операции и общего наркоза. Именно поэтому для профилактики простудных заболеваний важно избегать переохлаждения, сквозняков и соблюдать режим, предписанный врачом.
Опасность заключается в том, что у некоторых людей после проведения хирургических операций может развиться послеоперационная пневмония. Симптомы этого заболевания на начальных стадиях напоминают обычную простуду. Если после операции возникают проявления, похожие на простуду, однако затем температура существенно повышается (выше 38 °C), следует незамедлительно обратиться к лечащему врачу.
Аналогичным образом следует поступить в случаях, когда температура 37,1-38 °C держится на протяжении нескольких дней или простудные симптомы постепенно усиливаются.
Можно ли принимать горячие ванны, посещать баню и когда?
Повышение температуры тела в горячей ванне или бане усиливает кровоток и воспалительный процесс, если он есть. Мыться в теплой и горячей воде можно через 3-4 недели после снятия швов — с осторожностью, не подвергаясь воздействию высокой температуры дольше, чем это необходимо.
Необходимо быть аккуратным:
- греться только до первого пота
- контролировать свое самочувствие
- предпочитать влажную баню сухой сауне.
Можно ли курить и употреблять алкоголь после удаления желчного пузыря?
Постарайтесь отказаться от сигарет или хотя бы максимально снизить их количество. Никотин — один из факторов образования новых камней в желчных протоках. Кроме того, иммунитет после любой операции ослаблен, и риск осложнений становится выше. Для избегания послеоперационной пневмонии курильщикам по меньшей мере за две недели до предстоящей операции рекомендуется прекратить употреблять изделия с никотином, включая жвачки и никотиновые пластыри.
Это же касается и употребления алкогольных напитков. Принятие алкоголя в послеоперационный восстановительный период может приводить к повышенному риску осложнений, например диарее, повышению печеночных ферментов в крови и замедлению восстановления организма.
Как меняется образ жизни после удаления желчного пузыря?
Образ жизни кардинально не меняется после восстановительного периода, поэтому через 1 месяц, как и через 2, 3, 4, 5, 6 месяцев, через год или два главное придерживаться общих рекомендаций.
Основные изменения после холецистэктомии фокусируются на рационе и физических нагрузках. Они должны быть щадящими и вводиться постепенно и осторожно. В случае тревожных проявлений следует безотлагательно обратиться к лечащему врачу. Хорошей идеей будет ведение дневника, по которому можно будет отследить реакцию организма на конкретные нововведения.
Важно не подстегивать организм, а постепенно и осторожно вводить в свой распорядок новые элементы, оздоравливающие и укрепляющие тело в новых реалиях. Полезно активно практиковать наиболее щадящие и гармоничные виды спорта, улучшающие обмен веществ и снижающие уровень стресса (йогу, скандинавскую ходьбу, плавание). Пищеварительная система чутко реагирует на уровень стресса, поэтому важно избегать предельных эмоциональных нагрузок, осваивать различные методы защиты от переутомления (аутогенные тренировки, техники дыхания) или обратиться за помощью к психотерапевту.
Подведем итоги
Удаление желчного пузыря не решает проблему сгущения желчи и образования камней. Кроме того, хирургическое вмешательство может привести к ухудшению пищеварения и даже повторному появлению болей и других симптомов при ПХЭС.
Поэтому каждому пациенту после удаления желчного пузыря необходимо наблюдение, в том числе:
- посещение квалифицированного врача-гастроэнтеролога 1-2 раза в год, который сможет помочь сохранить вновь обретенное здоровье и не допустить повторного образования камней и повторной операции
- периодическое (1 раз в 6 месяцев) проведение УЗИ желчных протоков, а при необходимости, для оценки состояния сфинктера Одди — динамическое УЗ-исследование протоков
- медикаментозная поддержка (при необходимости)
- диетическая терапия
- осторожность при физической активности и занятиях спортом
- отказ от курения и алкоголя или как минимум значительное снижение потребления.
Если после операции на желчный пузырь вы остались без медицинской поддержки, доктора гастро-гепатоцентра ЭКСПЕРТ смогут помочь вам сохранить здоровье на высоком уровне.
Причины, симптомы и лечение запоров у взрослых

Запор – это ситуация, при которой у человека в течение более чем 24 часов отсутствует стул, или дефекация происходит, но после неё остаётся чувство неполного опорожнения кишечника.
У здорового человека частота опорожнения кишечника зависит от питания, привычек и образа жизни. Люди, которые страдают запорами, часто жалуются на хроническую усталость, неприятный привкус во рту, чувство тошноты, снижение аппетита. У больных запором живот вздут, нездоровый желтовато-коричневый оттенок кожи, может наблюдаться небольшая анемия и дефицит витаминов по причине невсасывания полезных веществ из-за частого применения слабительных.
Запорами (констипацией) страдает до 20% населения планеты, преимущественно жители развитых стран. Проблема дизритмий кишечника актуальна для всех возрастных групп. Наиболее часто запоры развиваются у людей 25-40 лет, а дальше проблема только усугубляется. В фертильном возрасте констипации более характерны для женщин. В период мужского и женского климакса статистические различия минимальны. Запоры у людей в пожилом возрасте встречаются примерно в 5 раз чаще, чем у молодых. Эти наблюдения признаются большинством исследователей, занимающихся проблемами возрастной гастроэнтерологии.
Описание заболевания

Нормальная дефекация – показатель здоровья человека. В разных источниках указаны примерные физиологические нормы частоты дефекации, объёма каловых масс, образуемых за сутки, формы и консистенции кала.
Правильная работа ЖКТ характеризуется следующими признаками:
- Опорожнение кишечника у здорового человека происходит с частотой от трёх раз в сутки до трёх раз в неделю;
- Вес каловых масс составляет от 100 до 200 граммов в сутки, минимальная норма – 40 граммов;
- Форма кала – в виде цилиндра (колбасовидная);
- Консистенция кала мягкая.
Нарушения дефекации в некоторых случаях являются вариантом нормы и носят случайный характер. Между тем, констипации – это почти всегда признак желудочно-кишечных патологий, проявляющихся запорами и другими признаками.
При клинической диагностике СРК запору соответствуют следующие типы дефекации:
- Реже трёх раз в неделю;
- Объём кала менее 40 грамм;
- Акт сопровождается сильным натуживанием и заканчивается выделением небольших плотных кусочков кала круглой формы;
- В отдельных случаях дефекация возможна только методом принудительного опорожнения прямой кишки.
Субъективные критерии запора у пациентов с синдромом функциональной констипации:
- Чувство неполного опорожнения кишечника после дефекации;
- Ощущение закупорки (наличия пробки) в прямой кишке.
Запор не всегда носит истинный характер, он может быть временным и кратковременным.
Случайное происхождение дизритмий кишечника исключается:
- Выявлением двух и более вышеперечисленных клинических признаков запора и субъективных ощущений у пациентов;
- Длительностью симптомов констипации. Общепринято считать запоры истинными, если они продолжаются двенадцать недель в течение шести месяцев, предшествующих дате обращения к доктору (в указанное время возможны краткие периоды ремиссии).
Чем опасен запор?

Исходя из степени влияния запоров на качество жизни и здоровье человека, их делят на три типа:
- Компенсированный. Запор не оказывает заметного влияния на гомеостаз организма. Многие исследователи считают эту стадию верхней границей физиологической нормы;
- Субкомпенсированный. Пограничное состояние между нормой и патологией. Граница с компенсированной стадией запора условна. Низкая или средняя опасность для организма;
- Декомпенсированный. Патологический запор, часто связанный с заболеванием. Оказывает патофизиологическое влияние на организм, в отдельных случаях вызывает морфологические изменения во внутренних органах. Средняя или высокая опасность для организма.
I. Стадия компенсированного запора

Большинство лиц, страдающих этой стадией запора, не обращаются к докторам. Лечатся средствами народной медицины или лекарственными препаратами безрецептурного отпуска, профилактику проводят, экспериментируя с диетами. Стадия наиболее характерна для лиц от 25 до 45 лет, страдающих функциональными запорами. У детей компенсированный запор чаще имеет органическое происхождение, а именно – является следствием необычного удлинения некоторых отделов кишечника. Патологические изменения в организме, связанные с запором, при этом не выражены. Страдает, в первую очередь, качество жизни.
Стадия компенсированного запора характеризуется следующими диагностическими признаками:
- При опросе у пациентов выявляют неврозы, стрессы, психические и эмоциональные расстройства, а также своеобразные условия жизни, когда человек длительное время вынужден сдерживать позывы к дефекации;
- При углубленных функциональных и лабораторных исследованиях желудочно-кишечного тракта возможно выявление признаков нарушения всасывающей функции кишечника, в отдельных случаях регистрируются начальные стадии дисфункции внутренних органов, связанных с ЖКТ.
Клинически стадия компенсированного запора проявляется следующими симптомами:
- Отсутствие дефекации два-три дня, редко дольше;
- Боль и вздутие живота, интенсивность напрямую зависит от длительности запора;
- Позывы к дефекации длительны, акт обычно всегда заканчиваются успехом;
- Форма кала по Бристольской шкале соответствует второму, реже первому типу.
Для лечения компенсированного запора целесообразно обратиться к клиническому диетологу или гастроэнтерологу с целью коррекции пищевого поведения и подбора оптимального слабительного средства. В этот период важно нормализовать психоэмоциональную сферу жизни. По показаниям рекомендовано обращение к неврологу или психологу.
II. Стадия субкомпенсированного запора

Часто это продолжение негативного сценария компенсированного запора. Иногда развивается как самостоятельная патология или симптом иного заболевания. Функциональные субкомпенсированные запоры диагностируется в старшей возрастной группе (50-60 лет), возможны возрастные колебания (в раннем возрасте при органических запорах). Клинически субкомпенсированный запор диагностируется методом исключения. Дифференциальная диагностика проводится с помощью инструментальных и лабораторных исследований и функциональных проб. Углубленное обследование, безусловно, показано, если запор ранее не наблюдался в анамнезе больного.
Патологические изменения выражены умеренно:
- При опросе пациентов на фоне неврозов, стрессов и тому подобного выявляют патологии внутренних органов и систем (повреждение печени, желчного пузыря, геморрой, трещины заднего прохода);
- При углубленных исследованиях ЖКТ обнаруживают признаки нарушения моторной, секреторной и экскреторной функций, иногда – симптомы повреждений внутренних органов и систем.
Клинически стадия субкомпенсированного запора проявляется следующими признаками:
- Отсутствие дефекации три-семь дней подряд и более;
- Боли в животе (необходимо дифференцировать боли в желудке, кишечнике, прямой кишке и анусе);
- Позывы к дефекации длительные, акт сильно затруднен, иногда необходима помощь для опорожнения кишечника;
- Форма кала по Бристольской шкале соответствует первому или второму типу.
Для коррекции субкомпенсированной констипации необходимо регулярное углубленное обследование, в том числе, колоноскопия (эндоскопический осмотр дистальных отделов кишечника).
III. Стадия декомпенсированного запора

Сопровождается патологическими изменениями в организме. Диагностируется обычно в возрасте 50-60 лет (возможны возрастные отклонения). Может быть продолжением субкомпенсированной стадии или выступать симптомокомплексом основного заболевания. Наиболее тревожный признак – стремительное развитие запора на фоне предшествующей нормотонии кишечника и отсутствия СРК в анамнезе. Целесообразна госпитализация (по показаниям) и углубленное обследование. После устранения причин запора нужно продолжать обследования на регулярной основе с периодичностью, рекомендованной доктором.
Патологические изменения выражены умеренно или ярко:
- При опросе выявляют ранее перенесённое заболевание ЖКТ или хроническое заболевание внутренних органов. Особое внимание обращают на стремительность патогенеза;
- При углубленных исследованиях ЖКТ регистрируют признаки повреждения внутренних органов и систем.
Клинически стадия декомпенсированного запора проявляется следующими признаками:
- Стула нет неделю и более;
- Боли и вздутие живота сопровождаются утратой кишечной перистальтики;
- Позывы к дефекации отсутствуют, необходима помощь для опорожнения кишечника;
- Форма кала по Бристольской шкале соответствует первому или второму типу (при клизмировании может быть иной формы).
Лечению декомпенсированной констипации предшествуют углубленные обследования ЖКТ и других систем организма.
Исходя из влияния запоров на гомеостаз, выделяют близкие и отдалённые последствия, снижающие качество жизни пациента:
- Близкие последствия запоров – интоксикация организма каловыми массами, нарушение функций органов ЖКТ, дисбактериоз;
- Отдалённые последствия запоров – геморрой, воспаление кишечника, кровоточивость при дефекации, непроходимость кишечника, инвагинация кишок, полипы и новообразования в прямой кишке.
- Снижение качества жизни – каломазание, постоянные неприятные ощущения, недержание кала.
Причины возникновения запора у взрослых
- I. Органические изменения кишечника
- II. Функциональные нарушения кишечника
- Запоры после антибиотиков
- Сидячее положение – частая причина запоров
- Запоры после удаления желчного пузыря
- Запоры после операции на кишечнике
I. Органические изменения кишечника
Органические изменения кишечника – не самые распространённые причины запоров у взрослых. Ранее вообще считалось, что органические изменения могут быть только врождёнными и, соответственно, они должны вызывать запоры у детей. Однако медицинские исследования второй половины прошлого века в некоторой части опровергают это утверждение.
Причины органических запоров у взрослых – врождённые и приобретённые аномалии кишечника:
- Долихоколон – ободочная кишка длиннее нормальных размеров, наблюдается изменение ганглиев мышечных стенок кишки. Вследствие этого удлиняется и замедляется пассаж каловых масс. Запоры в случае врождённого долихоколона без лечения продолжаются и в зрелом возрасте. У взрослых долихоколон – следствие злоупотреблений клизмами и слабительными препаратами, а также нарушений обменных процессов в стенках толстого отдела кишечника;
- Мегаколон – расширение ободочной кишки. У взрослых причины те же. Приобретённым мегаколон считается, если отсутствуют врождённые изменения в стенках кишечника (структура, атрезия). Признаком приобретённой патологии являются запоры с этиологией мегаколона, проявившиеся во взрослом возрасте;
- Долихосигма – удлинение сигмовидного отдела ободочной кишки. Удлинение и расширение – мегадолихосигма. В этом отделе происходит накопление каловых масс, переместившихся из тонкого отдела кишечника. Приобретённая долихосигма – следствие процессов брожения и гниения в кишечнике при малоподвижном образе жизни. Изменения размеров и морфологии этого отдела – частая причина врождённых запоров. Как следствие порочного круга патогенеза, долихосигма – причина приобретённых запоров;
- Дополнительные петли сигмовидной кишки. Наблюдаются при аномальном увеличении длины сигмовидной кишки, обычно на две-три петли. Причины те же, что и при долихосигме. Наличие дополнительных петель сопровождается упорными запорами;
- Колоноптоз – врождённая или приобретённая аномалия, следствие опущения ободочной кишки (слабость связочного аппарата брыжейки), у женщин развивается после родов. Характеризуется замедлением перистальтики кишечника и, как следствие, запором. Диагностируется ирригографией – рентгенологическим методом изучения кишки с помощью заполнение её контрастным веществом;
- Трансверзоптоз – опущение в тазовую область поперечного отдела ободочной кишки. Нормальное положение – в проекции над пупком. Трансверзоптоз сопровождается болями, спайками, нарушением иннервации и, как следствие, запорами. Способствуют развитию этого заболевания лордоз, сколиоз и другие виды искривлений позвоночного столба;
- Недостаточность илеоцекального клапана (баугиниевой заслонки). Илеоцекальный клапан – морфологическое образование на границе тонкого и толстого отделов кишечника, которое предотвращает заброс содержимого толстой кишки в тонкую. Различают врождённую и приобретённую аномалию. Клинически она проявляется многообразием симптомов, в частности, чередованием запоров и поносов;
- Дивертикулез сигмовидной кишки. Дивертикул – это грыжеподобное выпячивание стенки кишки, результат дистрофических процессов в стенках толстого отдела кишечника на фоне высокого давления в кишке. Развивается обычно в возрасте старше 50 лет. Клинически проявляется склонностью к запорам, анальным кровотечениям, метеоризму (частому отхождению кишечных газов), чувством тянущей боли и тяжести в левом боку, которое исчезает после дефекации.
Причинами органических запоров у взрослых также могут быть спаечные воспалительные процессы, острая непроходимость кишечника (инвагинация, ущемление кишок, заворот, а также динамическая и компрессионная непроходимость, как следствие воздействия новообразований на стенку кишечника).
II. Функциональные нарушения кишечника
Функциональные нарушения кишечника – частые причины запоров у взрослых. Запоры функционального генеза являются разновидностью дискинезии толстого отдела кишечника. Дискинезии могут сопровождаться поносами и/или запорами.
Дискинезии с преобладанием в патогенезе запоров разделяют на:
- Атонические – результат патологического расслабления гладкой мускулатуры кишечника;
- Спастические – результат рефлекторного спазма анального сфинктера или другого отдела толстой кишки.
В клинической практике возникают трудности при дифференциации атонических и спастических запоров вследствие взаимного влияния факторов, обуславливающих их проявления.
Между тем, принято считать атоническими запоры у людей:
- Ведущих малоподвижный образ жизни;
- Находящихся в депрессивном состоянии при психических расстройствах и различных психосоматических заболеваниях;
- Употребляющих в основном высококалорийную пищу, содержащую животный белок;
- Регулярно подавляющих естественные позывы к дефекации.
Спастические запоры обычно развиваются у лиц, имеющих:
- Проблемы в области анального сфинктера (трещины, геморрой) и дисфункции органов, вызывающих рефлекторный спазм отделов кишечника;
- Признаки хронической интоксикации солями тяжёлых металлов;
- Эндокринные заболевания (аутоиммунные поражения щитовидной железы, сахарный диабет);
- Хронические болезни в анамнезе и периоды длительного лечения препаратами, нарушающими функцию кишечника, в том числе, антибиотиками.
Запоры после антибиотиков
Применение антибиотиков, безусловно, приводит к нарушению функций кишечника. В некоторых случаях последствием антибиотикотерапии являются запоры. Патогенез до конца не изучен, вероятно, происходит нарушение основных функций толстого отдела кишечника.
Основные физиологические функции толстого кишечника:
- Образование каловых масс перед калоизвержением, участие в акте дефекации;
- Реабсорбция электролитов (воды) – эта функция кишечника уникальна, всасывание воды происходит только в толстом отделе;
- Формирование эндоэкологического биоценоза сапрофитной микрофлоры кишечника, выполняющей функции усиления физиологической активности кишечника, синтез гормонов, обеззараживание метаболитов и активация иммунной системы.
Следовательно, длительный приём антибиотиков (от 30 дней) сопровождаемый дискинезиями в виде запора, вероятно обусловлен:
- Дисбактериозом, из-за которого ослабляется физиологическая активность кишечника (сокращение в виде ритмической сегментации, маятникообразных, перистальтических и антиперистальтических движений);
- Усилением реабсорбции воды, в результате чего формируется обезвоженный химус;
- Замедленной перистальтикой толстой кишки, и, как следствие, задержкой содержимого толстого отдела кишечника.
Сидячее положение – частая причина запоров

Как происходит процесс нормального очищения кишечника? Дефекация необходима для того, чтобы завершить процесс пищеварения и избавить организм от переработанных продуктов.
- Когда прямая кишка наполняется каловыми массами, она естественным образом растягивается. В мозг поступают сигналы от чувствительных клеток кишечника. Чем старше человек, тем ниже чувствительность этих рецепторов. Поэтому для начала процесса дефекации людям в возрасте требуется большее растяжение кишечника. Нижняя часть прямой кишки обладает наибольшей чувствительностью, что объясняет усиление позывов в вертикальном положении. Именно по этой же причине от запоров страдают практически все лежачие больные.
- Следующим этапом акта дефекации является начало непроизвольных сокращений мышц прямой и сигмовидной кишки, благодаря чему каловые массы продвигаются к анальному отверстию. Повлиять на силу сокращения мышц кишечника человек не может, если для этого он не принимает какие-либо препараты.
- Зато человек может усилием воли контролировать расслабление и напряжение круговых мышц анального отверстия. Благодаря этому можно сдерживать акт дефекации до того времени, пока не наступит подходящий момент. Однако, бесконечный или очень длительный контроль всё-таки невозможен.
- Когда человек решил, что пора освободить кишечник от каловых масс, происходит расслабление лоно-прямокишечной мышцы, тазовое дно опускается и аноректальный угол расширяется. Если мышцы ануса в данный момент времени не напряжены, то происходит опорожнение кишечника.
Оптимальным положением тела для полного опорожнения кишечника является такая поза, когда человек сидит на корточках. В народе такое положение тела называют «позой орла». Хотя унитаз – это некий элемент комфорта, он способствует тому, что у людей возникают хронические запоры. Ведь на унитазе невозможно сесть в «правильною» позу, при которой будет достигнута оптимальная деятельность всех тазовых мышц. Между тем, очень часто бывает достаточно лишь сменить позу и запоры самостоятельно пройдут.
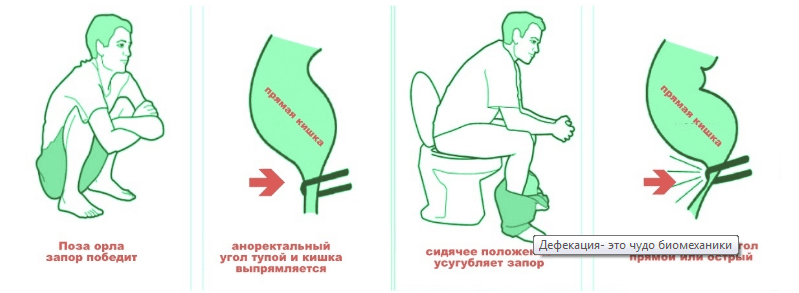
Отношение к акту дефекации в некоторых странах мира. Большинство народов мира не относятся к процессу опорожнения кишечника, как к чему-то неэстетичному или неприличному. Например, в Африке не только каждый ребёнок, но и каждый взрослый может опорожнить кишечник там, где его застигла нужда. В Индии продолжают продавать такие унитазы, на которых можно занять так называемую «позу орла» и максимально качественно опорожнить кишечник.
Роль вегетативной нервной системы в опорожнении кишечника. Вегетативная нервная система принимает непосредственное участие в акте дефекации. Так, симпатический отдел способствует тому, что у человека возникает аппетит, а также оказывает влияние на задержку стула. Что касается парасимпатического отдела вегетативной нервной системы, то она, напротив, стимулирует процессы опорожнения кишечника и угнетает аппетит.
Эти два отдела вегетативной нервной системы находятся в постоянном противоборстве. Однако, такая оппозиция не вредит организму человека, а напротив, оказывает положительное влияние на акт дефекации. Симпатическая система защищает и мобилизирует организм, быстро реагируя на любые изменения. Парасимпатическая система работает медленнее, она отвечает за увлажнение всех слизистых оболочек в организме, в том числе за увлажнение кишечника. Благодаря её работе запускаются такие механизмы, как рвота и диарея, а также дефекация.
Основным нейромедиатором, который регулирует работу парасимпатической системы является ацетилхолин. Это возможно благодаря его воздействию на мускариновые и на никотиновые холинергические рецепторы. За работу симпатической нервной системы отвечает такой нейромедиаторный пептид, как холецистокинин.
Если происходит сбой в работе этих сложных систем, страдает процесс нормального опорожнения кишечника. Особенно остро это замечают курящие люди, которые без сигареты не в состоянии совершить акт дефекации. Это объясняется тем, что никотин оказывает сильное стимулирующее воздействие на парасимпатическую нервную систему и является своеобразным «слабительным средством».
Естественная активация парасимпатической системы происходит в утренние часы (в промежутке от 5 до 7 часов). Если не препятствовать этому процессу, то опорожнение кишечника должно происходить именно в это время. Если утром акт дефекации отсутствует – это свидетельствует о сбое биологических ритмов.
Очень хорошо изучены и освещены биоритмы человека китайской медициной. Максимальное время активности энергии Инь приходится именно на утренние часы. Очень плохо, если человек сдерживает естественные позывы к опорожнению кишечника. Особенно это опасно для женщин. В то же время принудительно совершать акт дефекации не менее вредно.
Запоры после удаления желчного пузыря
Желчный пузырь анатомически и физиологически близок к печени. Оперативное удаление желчного пузыря сопровождается развитием постхолецистэктомического синдрома (ПХЭС). При неосложнённом течении послеоперационного процесса функция желчного пузыря компенсируется желчными протоками печени, и через некоторое время состояние больного нормализуется.
ПХЭС клинически выглядит как временное или постоянное (при осложнённом течении послеоперационного заживления) нарушение:
- Секреции желчи, изменение её физико-химического и биологического состава;
- Тонуса сфинктера общего желчного протока (сфинктера Одди);
- Выброса желчи в двенадцатиперстную кишку, сопровождаемое стазом или остановкой движения желчи, воспалением, рефлюксом или обратным импульсивным течением желчи, расстройством функции двенадцатиперстной кишки с симптомами СРК (запором или диареей).
Причины запоров при дисфункции желчного пузыря сосредоточены в тонком отделе кишечника и двенадцатиперстной кишке. Патология проявляется снижением тонуса кишечника, нарушением перистальтической активности и, как следствие, непроходимостью кишечника.
Ведущие клинические признаки закупорки двенадцатиперстной кишки – рвота непереваренной пищей через некоторое время после её приёма и отсутствие дефекации. ПХЭС диагностируется инструментальными методами.
Запоры после операции на кишечнике

Операции на кишечнике многообразны, однако принцип оперативной техники един – оперативное разъединение тканей кишки и различные варианты соединения.
Основные типы операций на кишечнике:
- Подшивание случайной (травматической) раны кишки;
- Разъединение тканей стенки кишки, проведение оперативных манипуляций, зашивание стенок;
- Выполнение анастомоза – наложение искусственного свища для соединения разных частей кишечника;
- Резекция (частичное удаление) отдела кишки и последующее соединение концов для сохранения непрерывности кишечника.
Практически всегда манипуляции на открытом кишечнике относят к операциям с высоким риском заражения хирургической раны патогенной и условно патогенной микрофлорой. Результат инфицирования – экссудативные воспалительные реакции, образование спаек, развитие перитонита и других грозных осложнений.
Послеоперационные запоры могут сопровождаться:
- Повышением температуры тела;
- Тошнотой и/или рвотой;
- Болями в животе;
- Кишечными кровотечениями (скрытая кровь при операциях на тонком кишечнике и кровь в кале, видимая невооружённым глазом при кровотечениях, чаще всего, в прямой кишке или анусе).
Симптомы запоров

Симптомы запоров, сформулированные Международной рабочей группой изучения функциональной патологии желудочно-кишечного тракта в Риме и Бристольской группой исследователей, приняты повсеместно и признаны стандартным набором. Между тем, физиологические и патофизиологические процессы, происходящие в организме, не всегда встраиваются в единый набор признаков. Сходный патогенез может быть вызван разными причинами и наоборот, разные причины заболевания могут сопровождаться одинаковыми признаками.
Рассмотрим более подробно симптомы, которые в некоторых случаях сопровождают констипации.
Запор с кровью
При запорах кровотечение из анального отверстия диагностируется в виде:

- Кала с прожилками алого цвета или льющейся из анального отверстия крови алого цвета;
- Ректальных выделений или кала дегтеобразного цвета;
- Иногда скрытая кровь в кале не видна, и определяется только лабораторными исследованиями.
При кровотечениях в нижнем отделе толстого кишечника кровь обычно алая. Особенно это характерно для обильных кровотечений, когда кровь не успевает подвергнуться действию среды кишечника. Такая картина наблюдается при нижних кишечных кровотечениях, вызванных различными причинами (трещина прямой кишки, геморрой, травмы ануса, дивертикулез (выпячивание) стенки толстого отдела кишки, повреждение капилляров стенок ануса твёрдым сухим каловым комом).
При кровотечениях в верхнем и среднем отделах ЖКТ кровь либо тёмно-коричневая (из тонкого отдела кишечника), либо дегтеобразная (из желудка).
Обильные анальные кровотечения могут быть:
- Самостоятельной причиной запоров;
- Признаком серьёзного заболевания ЖКТ.
Заболевания и патологии, которые могут сопровождаться запорами с кровью:
- Язвенный колит и гастрит;
- Новообразования на стенках кишечника;
- Трещины ануса и геморрой;
- Воспаление прямой кишки (парапроктит);
- Кишечные инфекции (запор и понос);
- Дисбактериоз (иногда);
- Дивертикулез толстой кишки;
- Раны кишечника.
Опасность для здоровья представляют обильные анальные кровотечения с прогрессирующим ухудшением самочувствия пациента, сопровождаемые болями.
Боли при запоре

Боль – это частый симптом, сопровождаемый запоры различного происхождения. Различают несколько вариантов проявления болевой реакции при запорах.
- Боль, сопровождающая акт дефекации при:
- натуживании,
- прохождении калового кома через анальный сфинктер,
- сразу после опорожнения кишечника.
- Боль в области живота между позывами к дефекации, может быть разлитой (распространяется на проекцию всех областей брюшной стенки) и локальной:
- под углом правой лопатки – боль в сигмовидной кишке;
- правое подреберье и область поясницы – боль в двенадцатиперстной кишке;
- область пупка – боль в поперечной ободочной кишке в нормальной проекции;
- правая часть брюшной стенки – боль в восходящей части ободочной кишки;
- левая часть брюшной стенки – боль в нисходящей части ободочной кишки.
Ориентация на топографические проекции весьма условна, в некоторых случаях источник боли может быть в указанной проекции, однако причина совсем в другом органе.
- холецистит – воспаление желчного пузыря;
- панкреатит – воспаление поджелудочной железы;
- разросшиеся новообразования;
- аппендицит.
Тошнота при запоре

Тошнота – это неприятное ощущение, которое предшествует рвоте. Тошнота часто сопровождает запоры и другие заболевания ЖКТ, в то же время, она может быть признаком патологии, никак не связанной с пищеварением. Тошнота является одним из симптомов интоксикации, заболеваний выделительной системы, неврозов и т. д.
Выделяют пять факторов, которые провоцируют тошноту и рвоту при запоре:
- Механическое препятствие к прохождению кала;
- Скопление кала в кишечнике и интоксикация;
- Паралич перистальтики кишечника при завороте кишок или сальника;
- Замедленная перистальтика кишечника на фоне дисбактериоза;
- Нарушение акта дефекации, как следствие сочетания натуживания с каловой интоксикацией.
Температура при запоре

Нарушения температурного режима (гипертермия – повышенная, и гипотермия – пониженная температура тела) для запоров не характерны. Сопровождение запоров изменением температуры – грозный сигнал о включении в патогенез дополнительных факторов.
Возможные причины отклонений от нормальной температуры тела при запоре:
- Повышение температуры при запоре – признак вовлечения в патогенез воспалительных реакций (стадия альтеративного и экссудативного воспаления);
- Понижение температуры при запоре – предвестник коллапса (шока).
Диагностика

Длительно не проходящий запор (хронический запор) относится к группе функциональных нарушений. Для дифференциальной диагностики хронической формы запора от острой используются традиционные способы обследования.
Физикальные методы – первоначально изучается соответствие фактических симптомов Римским критериям III. Сведения, получаемые при опросе больного, дополняются внешним осмотром с использованием перкуссии и пальпации живота.
Перкуссия (постукивание) – метод определения характера звука, издаваемого брюшной стенкой в ответ на удар перкуссионным молоточком или пальцем:
- Тимпанический (барабанный) звук свидетельствует о скоплении газов (жидкостей) в кишечнике;
- Тупой звук свидетельствует о переполнении брюшной полости плотным содержимым.
Пальпация (ощупывание) – метод, который используется для определения болезненности брюшной стенки и степени увеличения внутренних органов. Ректальной пальпацией определяют состояние и наполнение ампулообразного расширения прямой кишки. Переполненное содержимым расширение – свидетельство хронического течения запора.
Лабораторные методы исследования крови, мочи и кала используют для тонкой дифференциальной диагностики хронического запора, они включают в себя:
- Общий анализ крови (ОАК);
- Общий анализ мочи (ОАМ);
- Определение общего билирубина (ОБ);
- Анализ щелочной фосфатазы (ЩФ);
- Анализ аспартатаминотрансферазы (АСТ);
- Анализ аланинаминотрансферазы (АЛТ);
- Анализ гамма-глутамилтранспептидазы (ГГТП);
- Копрограмму;
- Анализ кала на дисбактериоз;
- Анализ кала на скрытую кровь.
Правильная интерпретация лабораторных исследований даёт ценную информацию для исключения серьёзных патологий ЖКТ.
Инструментальные методы дифференциальной диагностики хронических запоров включают в себя:
- Колоноскопию. Для осмотра толстого отдела кишки используют эндоскопический зонд (колоноскоп). Метод даёт ценную информацию о состоянии слизистой оболочки прямой кишки и наличии новообразований на её поверхности;
- Аноректальную манометрию. Используют для определения тонуса и сократительной способности прямой кишки и ануса;
- Электрогастроэнтерографию. Применяют для оценки моторной функции кишечника;
- Рентгеновские исследования (ирригоскопию). При дифференциальной диагностике запоров используют сульфат бария – рентгенконтрастное вещество.
Лечение запоров у взрослых
Основные направления лечебно-профилактических мероприятий при запорах:
- Устранение негативных факторов, изменение образа жизни, восстановление естественного рефлекса дефекации;
- Организация регулярной умеренной физической нагрузки;
- Коррекция пищевого поведения (включение в рацион клетчатки);
- Лекарственная терапия слабительными препаратами;
- Физиотерапевтические средства (массаж кишечника, электростимуляция).
Первые три пункта лечебной стратегии зависят от пациента. При организации комфортных условий проживания большую роль может сыграть ближайшее окружение больного, посвящённое в проблему. При организации физических нагрузок рекомендовано обращать внимание на индивидуальные особенности организма. Показаны регулярные прогулки на свежем воздухе. При достаточном уровне физической подготовки можно заниматься бегом и плаванием. Велосипедные прогулки противопоказаны.
Что касается диеты при запорах, то продуктами, разрешёнными для употребления в период обострения заболевания, являются чернослив, курага, фруктовые нектары (желательно приготовленные из фруктов, распространённых в местности проживания пациента), кисломолочные продукты, минеральные воды, растительное и сливочное масло, запаренные пшеничные и ржаные отруби. В стационаре обычно используется специальная диета №3 по Певзнеру.
Важными факторами регуляции стула являются:
- Соблюдение режима питания (трапезы в установленное время);
- Употребление жидкостей в достаточном количестве (до 2 литров в сутки);
- Самомассаж живота (круговые движения ладонями по часовой стрелке);
- Формирование правильного рефлекса дефекации (посещение туалета в одно и то же время после завтрака, дефекация в комфортных условиях без спешки в удобной позе).
Лекарственная терапия
Несмотря на широкий выбор слабительных препаратов безрецептурного отпуска, следует помнить о необходимости их правильного подбора и использования строго по показаниям, и только на первом этапе терапии.
Слабительные препараты по механизму фармакологического действия делятся на четыре группы:
- Препараты, оказывающие слабительный эффект путём раздражения рецепторов толстого кишечника. Терапевтическое действие начинается через 6 часов, приём вызывает однократную дефекацию;
- Препараты, обладающие способностью удерживать воду в кишечнике и размягчать содержимое толстой кишки;
- Препараты, способствующие увеличению содержимого кишечника, помогают вызвать дефекацию при недостаточном объёме фекального кома;
- Масла (к примеру, тыквенное масло), оказывают смазывающее действие и облегчают прохождение кала.
- Пробиотики. К ним относятся: Энтерол, Экспортал, Аципол, Линекс, Бифидумбактерин.
[Видео] Доктор Евдокименко — Причины и лечение запоров, простые советы для хорошей работы кишечника:
Физиотерапевтические средства при запорах у взрослых применяют по назначению врача:
- Электростимуляция кишечника – эффективный метод, принцип заключается в замене естественного нервного импульса, вызывающего перистальтику, электрическим сигналом с определённым ритмом повтора. Процедура позволяет усилить кровоснабжение и улучшить моторную функцию кишечника;
- Массаж при запорах. Имеет ограничения так же, как электростимуляция. К проведению массажа допускаются лица, прошедшие специальное обучение;
- МОК – мониторинговая очистка кишечника. Процедура контролируемого удаления каловых камней из просвета толстой кишки. Не оказывает влияния на полезную флору кишечника. Иногда сочетается с курсовым приёмом бифидобактерий. Показана при некоторых формах запора.
Для профилактики запоров питайтесь регулярно и разнообразно, употребляйте в пищу как можно больше продуктов, богатых клетчаткой, опорожняйте кишечник регулярно по желанию. Старайтесь не принимать слабительное слишком часто, так как происходит привыкание, кишечник теряет способность к естественной дефекации, и в самых тяжёлых случаях это оборачивается тем, что человек уже не может самостоятельно, без слабительного, опорожнить кишечник.
[Видео] Med2med — этиология, диагностика и лечение хронического запора:
Внимание! Информация носит ознакомительный характер и не может использоваться для самодиагностики и назначения лечения. Всегда консультируйтесь с профильным врачом!
Как Желчный Пузырь Влияет На Стул?

Особенности запора при различных заболеваниях желчного пузыря — Задержка стула, возникающая вследствие нарушения двигательной функции кишечника, при различных заболеваниях желчного пузыря может сопровождаться не совсем однородной клинической симптоматикой.
- Запоры при дискинезии желчевыводящих путей При снижении тонуса желчного пузыря и уменьшении сократительной активности сфинктеров может развиваться спастический запор,
- Для него характерно затрудненное выделение твердого фрагментированного (так называемого овечьего) кала.
- Пациенты могут жаловаться на вздутие, метеоризм, периодические спастические боли в животе, вызываемые спазмом мускулатуры внутренних органов.
Из-за длительной задержки каловых масс в кишечнике усиливаются процессы гниения, развивается интоксикация организма. Она проявляется слабостью, повышенной утомляемостью и общим снижением работоспособности. При повышенной сократительной функции желчного пузыря и ускоренном выведении желчи может развиваться атонический запор, возникать ощущение неполного опорожнения кишечника.
- В данной ситуации плотные каловые массы большого диаметра вызывают боли при дефекации, могут травмировать слизистую оболочку и привести к образованию трещин анального отверстия.
- Запоры при перегибе желчного пузыря При деформации желчного пузыря из-за недостаточного поступления желчи или его полного прекращения происходит нарушение переваривания и всасывания жиров.
Как следствие, каловые массы приобретают вид твердых сухих комков. Из-за проблем с дефекацией в кале нередко обнаруживаются кровяные прожилки. Также для данного состояния характерны жалобы пациентов на тошноту, привкус горечи во рту и различные по интенсивности боли в животе.
Запоры при холецистите При инфекционном воспалении желчного пузыря стул может отсутствовать до 3–4 дней. Патологическое состояние нередко сопровождается газообразованием и клиническими симптомами, аналогичными проявлениям запора при перегибе органа. Запоры при желчнокаменной болезни Задержка стула при ЖКБ, возникающая вследствие уменьшения сократительной активности кишечника, носит рефлекторный характер.
В данной ситуации могут развиваться спастические запоры. Запоры после холецистэктомии Проблемы с дефекаций являются одним из основных последствий удаления желчного пузыря. Развиваясь из-за нарушения оттока желчи в кишечник, снижения активности пищеварительных ферментов и недостаточного переваривания жиров, запоры после холецистэктомии протекают по атоническому типу.
Какой стул при проблемах с желчным?
Основные симптомы заболеваний желчного пузыря — Все патологии этого органа имеют общие признаки:
Болезненный синдром. Локализация боли – правое подреберье. Интенсивность меняется в зависимости от болезни. Если у пациента перегиб желчного, боль будет слабой. Ярко выраженные болезненные ощущения характерны для холецистита и желчнокаменной болезни. Усиление дискомфорта произойдет, если съесть жирную, жареную, копченую пищу. Если камень выйдет из желчного пузыря и закупорит проток, возникают резкие приступообразные боли. Это состояние называют печеночной коликой. Тошнота, периодическая рвота, метеоризм. У пациента нарушается стул, то есть появляются запоры или диареи. Такие признаки свидетельствуют о проблемах в пищеварительной системе, так как в кишечник поступает неполный объем желчи, или изменился ее состав. Горечь в ротовой полости. Этот симптом появляется почти при всех болезнях желчного пузыря. Изжога. Приступ наблюдается после приема пищи. Он сохраняется независимо от того, отдыхает человек или находится в движении. Покрасневший язык. Является специфическим симптомом патологии печени или желчевыводящих путей. Интенсивность цвета мочи. Она приобретает ярко-желтый или коричневатый цвет. Причиной этого симптома является частичное всасывание желчных кислот в кровь и выведение их с мочой, в результате чего она становится характерного цвета. Светлые каловые массы. Стул коричневого цвета является нормой, так как в нём присутствуют желчные кислоты. Если в кишечник поступает недостаточное количество желчи, каловые массы становятся светлее. Желтизна кожных покровов и склер. Возникновение этого симптома связано с закупоркой желчных протоков, а также с нарушенным процессом синтеза желчи. Повышенная температура тела, озноб, изжога. Такой комплекс симптомов в большинстве случаев сопровождается постоянными болезненными ощущениями в животе. Это является сигналом того, что желчные протоки закупорены камнем. Развивается воспалительный процесс. При таком состоянии пациента госпитализируют.
Какой стул при застое желчи?
Симптомы и проявления — Общим симптомом для всех дискинезий является боль в правом боку. Но ее характер зависит от вида заболевания. Гиперкинетическая форма характеризуется сильными приступообразными болями, усиливающимися ночью и после приема пищи. Болевые ощущения могут отдавать в лопатку, ключицу, плечо.
Длится приступ не более 20−30 минут. При гипокинетической форме боль тупая, ноющая, сопровождается тяжестью и распиранием в правом подреберье. Длятся болевые ощущения дольше, может возникать вздутие живота. После приема пищи неприятные ощущения ослабевают. Застой желчи, или холестаз, которым осложняется гипокинетическая дискинезия, имеет и другие симптомы: потемнение мочи и светлый кал, изменение оттенка кожи (пожелтение) и склер, кожный зуд.
Общими для обеих форм заболевания могут выступать следующие симптомы:
Читайте также: Какие Анализы Сдают При Подозрении На Рак Горла?
горечь во рту; тошнота; отрыжка; нарушения стула; снижение аппетита; учащенное мочеиспускание; упадок сил; налет на языке; галитоз.
Важно рассказать врачу о симптомах и подробно описать характер болей, чтобы он мог быстро поставить верный диагноз.
Как желчный пузырь влияет на дефекацию?
Особенности запора при различных заболеваниях желчного пузыря — Задержка стула, возникающая вследствие нарушения двигательной функции кишечника, при различных заболеваниях желчного пузыря может сопровождаться не совсем однородной клинической симптоматикой.
Запоры при дискинезии желчевыводящих путей При снижении тонуса желчного пузыря и уменьшении сократительной активности сфинктеров может развиваться спастический запор. Для него характерно затрудненное выделение твердого фрагментированного (так называемого овечьего) кала. Пациенты могут жаловаться на вздутие, метеоризм, периодические спастические боли в животе, вызываемые спазмом мускулатуры внутренних органов.
Из-за длительной задержки каловых масс в кишечнике усиливаются процессы гниения, развивается интоксикация организма. Она проявляется слабостью, повышенной утомляемостью и общим снижением работоспособности. При повышенной сократительной функции желчного пузыря и ускоренном выведении желчи может развиваться атонический запор, возникать ощущение неполного опорожнения кишечника.
- В данной ситуации плотные каловые массы большого диаметра вызывают боли при дефекации, могут травмировать слизистую оболочку и привести к образованию трещин анального отверстия.
- Запоры при перегибе желчного пузыря При деформации желчного пузыря из-за недостаточного поступления желчи или его полного прекращения происходит нарушение переваривания и всасывания жиров.
Как следствие, каловые массы приобретают вид твердых сухих комков. Из-за проблем с дефекацией в кале нередко обнаруживаются кровяные прожилки. Также для данного состояния характерны жалобы пациентов на тошноту, привкус горечи во рту и различные по интенсивности боли в животе.
- Запоры при холецистите При инфекционном воспалении желчного пузыря стул может отсутствовать до 3–4 дней.
- Патологическое состояние нередко сопровождается газообразованием и клиническими симптомами, аналогичными проявлениям запора при перегибе органа.
- Запоры при желчнокаменной болезни Задержка стула при ЖКБ, возникающая вследствие уменьшения сократительной активности кишечника, носит рефлекторный характер.
В данной ситуации могут развиваться спастические запоры. Запоры после холецистэктомии Проблемы с дефекаций являются одним из основных последствий удаления желчного пузыря. Развиваясь из-за нарушения оттока желчи в кишечник, снижения активности пищеварительных ферментов и недостаточного переваривания жиров, запоры после холецистэктомии протекают по атоническому типу.
Как желчный пузырь влияет на кишечник?
На начальных этапах застой желчи легко корректируется, но, если запустить ситуацию, дело может закончиться даже экстренной операцией. Наверное, каждому знакомо ощущение: съешь кусочек жирной пищи, а остается чувство, что объелся. Появляется тяжесть в правом боку, пища, кажется, долго не переваривается.
- ноющая и тянущая боль в правом боку после физической нагрузки;
- ощущение дискомфорта в правом боку – как будто там что-то мешает или сдавливает;
- боль справа при наклоне и повороте;
- при долгом сидении в неправильной позе начинает ныть правая рука, появляется боль в правой лопатке;
- сухость или горечь во рту, незначительные изменения оттенка кожи.
Безобидный на первый взгляд застой желчи может обернуться большой бедой. Холестаз (застой желчи) занимает третье место среди заболеваний и патологий пищеварительного тракта и молодеет из года в год. Ему подвержены люди пенсионного возраста, женщины старше 40 лет, беременные, офисные работники и школьники (долгое ограничение в движении и неправильная поза за рабочим столом).
- Желчь – продукт секреции клеток печени.
- Она вырабатывается в печени, затем по печеночным и желчным протокам поступает в желчный пузырь, где накапливается.
- Как только пища попала в ротовую полость и начался процесс переваривания, желчь поступает в кишечник (двенадцатиперстную кишку), где нейтрализует остатки соляной кислоты, расщепляет жиры (эмульгирует до нужной кондиции, чтобы они смогли всосаться в кровь), помогает организму усваивать жирорастворимые витамины А, Е, Д, К, обеззараживает пищу и удаляет лишние патогенные бактерии в тонком кишечнике, участвует в других ферментных реакциях для полноценного переваривания пищи и усвоения питательных веществ.
К примеру, активизирует липазу (фермент поджелудочной железы). Когда пищеварения не происходит, желчь накапливается в желчном пузыре – небольшом органе грушевидной формы, расположенном у правой межреберной дуги. Если желчь по каким-либо причинам застаивается и не поступает в кишечник, это приводит к нарушению всего процесса пищеварения.
Читайте также: Как Долго Болит Горло После Тонзиллэктомии?
Холестаз может повлечь за собой не только нарушение функции ЖКТ, но и серьезные заболевания, связанные с нарушением обмена веществ: авитаминоз, остеопороз, желчекаменная болезнь, холецистит, в тяжелых случаях – цирроз печени (скопление желчи, ее повышенная концентрация изменяет и перерабатывает клетки печени), а также может стать причиной формирования сахарного диабета.
Поэтому запускать это состояние нельзя. Чтобы желчь не застаивалась, врач специалист первой категории Мария Михайловна предупредила, о чем необходимо помнить пациентам. Застою желчи отчасти способствует как сама печень, которая вырабатывает желчь, так и протоки, по которым она движется, и желчный пузырь.
Почему при застое желчи понос?
Что же это за заболевание? — Начнем по порядку, с описания нормальных процессов обмена желчных кислот в организме. Желчные кислоты синтезируются печенью из холестерина, поступают в тонкую кишку в составе желчи и участвуют в процессе всасывания жиров пищи.
- Далее происходит их абсорбция в терминальном отделе подвздошной кишки, откуда они венозной кровью транспортируются обратно в печень.
- Этот процесс называется «энтерогепатическая циркуляция желчных кислот».
- Лишь 3-5% желчных кислот (0,3-0,5 г/сутки) не всасываются, они попадают в толстую кишку и выводятся с калом.
В некоторых случаях гораздо большее количество желчных кислот поступает в толстую кишку, где они оказывают «раздражающее» действие – стимулируют секрецию воды, электролитов, слизи и способствуют появлению частого жидкого стула. Это и есть хологенная диарея.
Как понять что у тебя застой желчи?
Причины застоя желчи — Холестаз может развиться по множеству причин, среди которых самыми распространенными являются:
нарушения проходимости желчного пузыря или желчных протоков из-за наличия в них камней, а также при их сдавливании кистой или опухолями; аномалии строения желчного пузыря или протоков, когда наблюдается их перегиб; воспаление желчного пузыря или протоков; нарушения функций клапанов, отвечающих за свободное перемещение желчи; эндокринные и ферментные нарушения, при которых наблюдается сгущение желчи и изменение ее химических свойств.
Диагностика Для застоя желчи характерно изменение цвета склер и кожи (пожелтение), а также жалобы на кожный зуд, неустойчивый стул (чередование запоров и поноса), обесцвеченный кал и темную мочу. При наличии даже нескольких таких симптомов у врача есть основание назначить биохимический анализ крови (исследуется уровень билирубина, желчных кислот, печеночных ферментов и пр.), анализ мочи на уробилин, УЗИ печени и желчного пузыря, фиброгастродуоденоскопию и пр.
Как желчь влияет на цвет кала?
Почему кал светлый: причины у взрослых — Обычный коричневый цвет калу взрослого человека придает билирубин, который является составной частью желчи. А вот белый кал, это уже следствие нарушения процесса поступления желчи из желчного пузыря в кишечник. Есть ряд заболеваний, из-за которых кал может становиться светло-желтого оттенка.
- Гепатит – собирательное название воспалительных заболеваний печени. Различают инфекционные, токсические, алкогольные и другие виды гепатитов.
- Холецистит. Воспаление желчного пузыря сопровождается острыми болями в животе, снижением аппетита, повышением температуры тела, тошнотой. Фекалии при холецистите имеют жидкую консистенцию, иногда с остатками непереваренной пищи.
- Панкреатит. В основе развития воспаления поджелудочной железы лежат: неправильное питание, злоупотребление алкоголем, инфекции внутренних органов, прием некоторых медикаментов.
- Болезнь Крона – заболевание, сопровождающееся воспалительным процессом, охватывающим всю пищеварительную систему.
- Онкологические заболевания пищеварительного тракта. Развитие злокачественных новообразований на внутренних органах протекает бессимптомно. Первые признаки проявляются, когда опухоль достигает определенного размера. Среди симптомов врачи выделяют: боль в области брюшной полости, запор или диарею, рвоту, отсутствие аппетита, резкое снижение веса.
Светлый кал у взрослого может появиться и из-за употребления некоторых лекарственных средств. Прежде всего это:
- антибиотики.
- противовоспалительные средства,
- лекарства от подагры.
При этом, если данный симптом появился впервые, то не стоит паниковать. Просто наблюдайте за цветом и консистенцией в течение 5-ти – 6-ти дней. Также некоторые медицинские специалисты говорят, что светлый цвет испражнений может быть получен в результате употребления в пищу сливочного масла, сметаны и некоторых других жирных продуктов питания.
Какой стул при камнях в желчном пузыре?
Симптомы желчнокаменной болезни: —
Болевой синдром-могут быть боли в правом подреберье, переходящие под правую лопатку, плечо, иногда в область шеи справа; Синдром диспенсии проявляется ощущением горечи во рту, иногда тяжесть в животе; Кишечная диспенсия: склонность к метеоризму, часто жидкий стул, реже — склонность к запорам Редко — тошнота или рвота.
Читайте также: Можно Ли Есть Орехи При Боли В Горле?
Как застой желчи влияет на кишечник?
Количество просмотров: 71 893 Дата последнего обновления: 22.09.2022 г. Среднее время прочтения: 8 минут Содержание Роль желчного пузыря в организме При каких заболеваниях желчного пузыря возможна задержка стула Особенности запора при различных заболеваниях желчного пузыря Диагностика Особенности лечения запора при заболеваниях желчного пузыря МИКРОЛАКС ® при желчном запоре Нарушение двигательной функции кишечника является одной из самых частых проблем, возникающих на фоне заболеваний билиарной системы (желчного пузыря и протоков).
Как влияет желчь на моторику кишечника?
Содержащиеся в желчи желчные кислоты эмульгируют жиры, активизируют моторику тонкой кишки, стимулирует продукцию слизи и гастроинтенсинальных гормонов холецистокинина и секретина, предупреждают адгезию бактерий и белковых агрегатов.
Как быстро очистить желчный пузырь?
После разговора об очистке кишечника с душевным трепетом переходим к разговору о святая-святых – печени. Собственно, речь пойдет об очистке тесно и неразрывно связанной системы «печень – желчный пузырь». Наша печень — один из самых важных органов. Вес её колеблется от 1,5 до 2 кг. Она производит за 24 часа от 1 до 1,5 л желчи. Желчь нам необходима для расщепления жиров на глицерин и жирные кислоты. Известно около 30 биохимических функций печени. Особенно важна очистительная функция. Она выполняется, преимущественно, ночью. Если она протекает некачественно, то утром вы проснётесь уставшими. Самым распространенным заболеванием печени является камнеобразование в самой печени и желчном пузыре. Происходит это, в основном, из-за неправильного питания, возможно и влияние стрессов. Камни представляют собой затвердевшую желчь. Размеры камней – от крупинки до грецкого ореха.
Камни частично перекрывают желчные протоки и препятствуют нормальному оттоку желчи. С самой желчью тоже зачастую происходят неприятные изменения. Она из легко-текущей золотисто-желтой становится темной мазутообразной жидкостью с неприятным запахом. В такой желчи размножаются вредные микроорганизмы, которые и вызывают воспаление печени.
Необходимо напомнить, что прежде чем чистить печень, нужно очистить толстую кишку. Для проведения чистки нам необходимо сильное желчегонное средство. Наиболее эффективными для опорожнения желчного пузыря являются: растительное масло (особенно оливковое, которое вызывает сокращение желчного пузыря и максимальное раскрытие всех желчных протоков) и сок лимона (лимонная кислота способствует выделению желчи, и растворяет твердые выступы-крючки, которые удерживают желчные камешки в протоках).
- Процесс очистки печени производим следующим образом.
- Сок одного лимона выдавить в пол-литра воды, вылить в бутылку эту жидкость и выпить в течение дня мелкими глотками.
- Количество дней – от 7 до 14,
- Кроме того, 2 раза в неделю утром натощак выпивать 2 столовые ложки оливкового масла, запив их 1-2 глотками подкисленной лимоном воды.
В период чистки старайтесь не переедать и не наедаться на ночь. Есть еще одно великолепное средство для чистки печени и почек. Это смесь овощных соков: морковного, свекольного и огуречного в соответствующем соотношении 3:1:1. Смесь надо выпивать 2-3 раза в день по полстакана.
Какие бывают виды кала?
Типы кала — Бристольская шкала формы кала Тип кала зависит от времени его пребывания в прямой кишке и толстом кишечнике, Согласно бристольской шкале различают семь типов человеческого кала :
- Тип 1: Отдельные жёсткие куски, похожие на орехи, прямую кишку проходят с трудом.
- Тип 2: Колбасовидный комковатый кал (диаметр больше, чем у типа 3).
- Тип 3: Колбасовидный кал с поверхностью, покрытой трещинами (диаметр меньше, чем у типа 2).
- Тип 4: Колбасовидный или змеевидный кал с мягкой и гладкой поверхностью.
- Тип 5: Кал в форме мягких комочков с чёткими краями, легко проходящий через прямую кишку.
- Тип 6: Пористый, рыхлый, мягкий кал в форме пушистых комочков с рваными краями.
- Тип 7: Водянистый кал, без твёрдых кусочков; либо полностью жидкий,
Тип 1 и 2 используют для идентификации запора, типы 3, 4, 5 считаются «идеальным стулом» (особенно тип 4, так как такой кал легче проходит через прямую кишку в процессе дефекации ), типы 6 и 7 используют для идентификации поноса, при этом 7-й тип свидетельствует о возможном серьёзном заболевании.
Источник https://expert-clinica.ru/blog/obraz-zhizni-posle-udaleniya-zhelchnogo-puzyrya
Источник https://www.ayzdorov.ru/lechenie_zaporov_chto.php
Источник https://a1med.by/poliklinika/kak-zhelchnyj-puzyr-vliyaet-na-stul.html