Атопический дерматит у детей
Супер-врач, который спас ребенка от третьего отита, как осложнение после болезни! Провела все исследования и анализы, которые необходимы. Сразу назначила лечение (и объяснила почему не надо делать то, что раньше). По результатам анализов назначила антибиотик, который сработал (до этого было все в пустую), и процедуры, на которые ездим в районую поликлинику. Врач из районной поликлиники очень хвалила назначения и рекомендации Ларисы Наилевны (сказала «вы попали к очень хорошему врачу»)
Мария Москва/43 Весь текст отзыва
Хочу выразить огромную благодарность Луниной Анне Викторовне.
Анна Викторовна – большой профессионал! За столь короткий срок, смогла поставить дочери недостающие звуки и автоматизировать их в речи. Спасибо огромное!
Содержание статьи:
Автор:
Ковалева Наталья Владимировна
Врач-дерматолог, косметолог, трихолог
Дата публикации 25 февраля 2021
Обновлено 13 апреля 2023
Статья проверена врачом: Микава Елена Ильдаровна

Атопический дерматит у детей – это хроническое, рецидивирующее воспалительное заболевание кожи с иммунным механизмом. В результате реакций гиперчувствительности к различным антигенам (пищевым продуктам, пневмоаллергенам, бактериальным белкам) у генетически предрасположенных детей выделяется ряд воспалительных факторов. Это приводит к экзематозным поражениям, которые состоят из отека и микровезикул, приводящих к зуду, раздражению, царапинам и воспалительным поражениям, симметричным, изменяющимся по внешнему виду и локализации в зависимости от возраста ребенка. Это часто связано с астмой, ринитом и пищевой аллергией.
Виды атопического дерматита
- Младенческий (от рождения до 2-х лет). Первые признаки появляются в первые месяцы жизни. Сыпь локализуется в области щек и лба. В народе этот вид заболевания называют диатезом. Пораженные участки мокнут и отекают
- Детский (от 2 до 12 лет). Обостряется при контакте кожного покрова с раздражителем. Отличается чрезмерной сухостью и зудом.
В зависимости от возбудителя существуют следующие клинико-этиологические варианты: пищевой, грибковый, клещевой и пыльцевой. Также выделяют вид заболевания со вторичным инфицированием.
Причины развития
Детский атопический дерматит является проблемой общественного здравоохранения в развитых странах и имеет распространенность от 10 до 20%. В одной и той же стране показатели выше в городских районах и среди населения с более высоким уровнем жизни. С возрастом распространенность и интенсивность заболевания уменьшаются. У 60% пациентов диагностируется в первый год жизни, главным образом в первые шесть месяцев, у 85% — в первые 5 лет и только у 10% после 7 лет.
У 70-80% пациентов развивается на фоне наследственной предрасположенности. Генетическая основа сочетаются с различными иммунологическими изменениями в кожном покрове, которые обусловливают дисфункцию защитного барьера:
- мутации приводят к появлению микротрещина, трансэпидермальной потере влаги и нарушению рН;
- это способствует проникновению раздражителей окружающей среды, аллергенов (клещей, продуктов питания, пыльцы), которые повышают чувствительность, и патогенов, таких как золотистый стафилококк.
Эти факторы приводят к клеточной инфильтрации дермы и постоянному воспалению с первоначально дисбалансом лимфоцитов, которые продуцируют Ig E при контакте с аллергенами. Субклиническое воспаление сохраняется даже вне обострения
Основные причины заболевания:
- Чрезмерная сухость. У больных есть дефект, который препятствует увлажнению кожного покрова. Ситуация особенно ухудшается зимой из-за использования обогревателей и снижения влажности в помещениях. Сушит также частое мытье без последующего увлажнения.
- Раздражитель. Различная бытовая химия и некачественные уходовые средства могут вызвать жжение, покраснение, зуд или сухость.
- Эмоциональный стресс. Сплошные разочарования, страх и гнев – провокаторы, на которые кожа ребенка реагирует зудом и покраснением.
- Чрезмерное потоотделение. Если одежда не соответствует погоде, кожа выполняет функцию терморегуляции – потеет, что приводит к ухудшению клинической картины.
Отдельно следует рассмотреть инфицирование стафилококком. В этом случае появляются очерченные участки или везикулы с гноем. Спровоцировать заболевание может герпес и грибок. В редких случаях пыльца, пылевые клещи и домашние животные вызывают атопическую форму дерматита у самых маленьких.
Симптомы атопического дерматита у детей
Клинические проявления составляют основу диагноза, т. к. не существует специфических микроскопических или лабораторных изменений.
Основные проявления в зависимости от возраста:
- Младенцы. Признаки болезни появляются со второго месяца, с эритематозной экзантемой, с большим экссудативным компонентом, который образует струпья и локализуется на щеках, на лбу, а также поражает носогубный треугольник. Распространяется на кожу головы, переднюю часть туловища и конечности симметрично. Область подгузника обычно остается нетронутой.
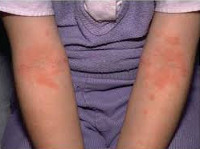
- Дети от 2 до 12 лет. Кожные проявления могут начаться на этом этапе или возобновиться после свободного интервала до 2-3 лет. Характерна локализация на локтевых сгибах и подколенных складках. В пораженной области присутствует характерный зуд. Другими типичными местами локализации являются бедра, запястья, веки, руки и пальцы.
- Подростки. Папулезные и лишаеподобные поражения преобладают в этой фазе на основе интенсивного ксероза. Преимущественно локализуется в больших складках, на верхней трети рук и спины, тыльной стороне рук и ног и на пальцах.
Симптомы, которые должны насторожить родителей: сухая кожа, небольшие трещины в складке мочки уха, пальцев рук и ног, покраснение и шелушение тыльной стороны пальцев ног или рта. Гиперкератоз, придающий вид «мурашек», локализуется на ягодицах, дельтовидной области, наружном стороне бедер и туловища. Возможны эритематозные бляшки на щеках, темные круги под глазами и бледность.

Возможные осложнения
Осложнения атопического дерматита у детей:
- Астма и аллергический ринит (сенная лихорадка). Иногда экзема предшествует этим заболеваниям. Более половины маленьких детей с атопическим дерматитом заболевают астмой и аллергическим ринитом в возрасте 13 лет.
- Хронический зуд и шелушение. Это расстройство может привести к тому, что пораженный участок изменит цвет и утолщится.
- Кожные инфекции. Инфицирование увеличивает риск заражения бактериями и вирусами, например вирусом простого герпеса.
- Аллергический контактный дерматит. Это заболевание часто встречается у больных с атопической формой дерматита.
- Проблемы со сном. Характерный выраженный зуд может привести к бессоннице.
Диагностика атопического дерматита
Назначают обследование на общий и специфический Ig E для определения причины, вызывающей воспаление кожи. Врач ставит диагноз путем осмотра пораженных участков и изучения истории болезни. Специалист также может использовать пластыри или другие тесты, чтобы исключить другие кожные заболевания.
Если родители подозревают, что определенная пища была причиной сыпи на теле ребенка, то нужно сообщить об этом врачу и уточнить о возможности выявления потенциальных пищевых аллергенов. В этом случае для лечения назначается диета.
Лечение атопического дерматита у детей
Атопический дерматит может быть постоянным. Возможно, придется попробовать несколько методов лечения в течение нескольких месяцев или лет, чтобы контролировать заболевание. Даже если лечение успешное, признаки и симптомы могут появиться снова.
Раннее выявление болезни позволяет вовремя начать лечение. Именно поэтому при появлении первичных симптомов нужно обратиться к аллергологу-иммунологу или дерматологу.
Если регулярное увлажнение и другие меры личной гигиены не помогают, врач может предложить медикаментозное лечение:
- Кортикостероидные мази. Снимают зуд и помогают восстановить кожу. Нанесите их, следуя инструкции после увлажнения кожи, чтобы исключить возникновение побочных реакций.
- Ингибиторы кальциневрина. Мази назначаются в возрасте от 2-х лет и старше. Влияют на иммунную систему. Избегайте интенсивного солнечного света при использовании этих продуктов.
- Лекарства для борьбы с инфекцией. Антибактериальный крем назначается при бактериальной инфекции, открытых язвах или трещинах. Также могут быть назначены антибактериальные препараты внутрь.
- Лекарственные средства для контроля воспаления. В тяжелых случаях врач может назначить пероральные кортикостероиды.
Эффективное и интенсивное тяжелых форм заболевания включает обертывание пораженного участка кортикостероидами местного применения и влажными повязками. Процедура выполняется под контролем медицинских работников.
Фототерапия (светотерапия) назначается детям, состояние которых не улучшается при проведении местного лечения. Процедура заключается в воздействии контролируемого количества естественного солнечного света отдельно или совместно с лекарственными средствами.
Экспертное мнение врача
Несмотря на эффективность, долгосрочная фототерапия имеет пагубные последствия, такие как преждевременное старение и повышенный риск развития рака. По этим причинам фототерапия не так часто используется у маленьких детей и не проводится у младенцев.

Ковалева Наталья Владимировна Врач-дерматолог, косметолог, трихолог

Профилактика заболевания
Следующие рекомендации направлены на предотвращение эпизодов заболевания и минимизацию последствий сухости после принятия ванны:
- Увлажняйте кожу не реже двух раз в день. Используйте кремы, мази или лосьоны, которые удерживают влагу. Выберите один или несколько продуктов, подходящих для ребенка.
- Старайтесь идентифицировать и избегать триггеров, которые ухудшают состояние. Предотвратите стресс, негативное воздействие пыли пыльцы. Одевайте ребенка по сезону, чтобы он не потел.
- Младенцы и дети могут страдать от обострений при употреблении определенных продуктов, таких как яйца, молоко, соя и пшеница. Проконсультируйтесь с врачом, как определить возможные пищевые аллергены.
- Используйте только мягкое мыло. Выбирайте средства с нейтральным уровнем pH. Антибактериальное мыло удаляет натуральные масла и высушивает кожу.
Водные процедуры не должны превышать 10-15 минут. После принятия ванны высушите кожу, деликатно промокнув мягким полотенцем, и нанесите увлажняющее средство.
Преимущества лечения атопического дерматита в клинике «РебенОК»
При появлении атопического дерматита у малыша обращайтесь в наш медицинский центр. У нас работают компетентные специалисты, имеющие большой практический опыт. Предлагаем воспользоваться услугой вызова врача на дом. Дети увереннее чувствуют себя в привычной обстановке, поэтому диагностика вызывает меньший стресс.
- Козловский А.А., Строева Г.Д. Атопический дерматит у детей [Электронный ресурс]
- Скрипкин Ю.К. , Шеклакова М.Н. , Масюкова С.А. Атопический дерматит // РМЖ (Русский медицинский журнал): [Электронный ресурс]
Мы оперативно реагируем на дополнения и изменения цен в прейскуранте. Во избежание недоразумений рекомендуется уточнять полный перечень услуг и их стоимость в регистратуре клиники или по телефону 8-495-104-35-35 .
Размещенный на сайте прайс-лист не является офертой. Медицинские услуги предоставляются на основании заключенного договора.
Основы лечения атопического дерматита у детей

Атопический дерматит — одно из самых распространенных хронических аллергических заболеваний кожи. Зачастую дебютирует в раннем детском возрасте, сопровождает ребёнка весь период роста и развития, а затем переходит с ним во взрослую жизнь. Лечение атопического дерматита у детей на первый взгляд — сложная задача, но если представить его в виде «лестницы», то все становится проще.

Какие проблемы с кожей помогут решить средства с гиалуроновой кислотой?
Сухость кожи, чувство стянутости — всё это и другие проблемы, которые решают средства с гиалуроновой кислотой.
Ступенчатая терапия атопического дерматита у детей

Терапия атопического дерматита зависит от фазы заболевания (ремиссия или обострение), площади пораженной кожи и тяжести воспаления. Схематично ее можно представить в виде ступеней лестницы, где каждая ступень вверх усиливает терапию предыдущей, а ступень вниз — уменьшает:
- первая ступень — ремиссия заболевания: проводятся базовые мероприятия: постоянный уход за кожей с использованием эмолентов (увлажняющие средства лечебной косметики), ограничение контакта с «виновными» аллергенами, соблюдение гипоаллергенной диеты;
- вторая ступень — легкая степень тяжести: продолжаются базовые мероприятия, к ним добавляется прием антигистаминных препаратов, на пораженные участки кожи наносят местные противовоспалительные средства низкой и средней активности (топические глюкокортикостероиды и ингибиторы кальциневрина);
- третья ступень — средняя степень тяжести: продолжаются базовые мероприятия, прием антигистаминных препаратов, а вот местная терапия усиливается за счет использования противовоспалительных средств уже средней и высокой активности;
- четвертая ступень — тяжелое персистирующее течение: обязательно тщательное соблюдение базовых мероприятий, прием антигистаминных препаратов, нанесение на пораженную кожу противовоспалительных средств средней и высокой активности. Добавляются курсы системных противовоспалительных препаратов (например, внутривенное или внутримышечное введение глюкокортикостероидов). Лечение на этой ступени зачастую проводится в стационаре.
Терапия атопического дерматита: основные лекарства
Важную роль в лечении атопического дерматита играет постоянный уход за кожей с помощью эмолентов — средств лечебной косметики. Они восстанавливают целостность водно-липидного и рогового слоев кожи, улучшают защитные барьерные функции, уменьшают сухость и зуд кожи. Наносить их следует регулярно, ежедневно как в период обострения, так и во время ремиссии.
Антигистаминные препараты II поколения (лоратадин, цетиризин, фексофенадин и другие) в виде таблеток используют для уменьшения ночного и дневного зуда. Допускается прием препаратов I поколения короткими курсами.
Топические глюкокортикостероиды (например, метилпреднизолона ацепонат, гидрокортизона бутират, мометазона фуроат) и топические ингибиторы кальциневрина (пимекролимус и такролимус) в виде кремов и мазей являются основой лечения обострения атопического дерматита разной степени тяжести: от легкой до тяжелой. Обладают противовоспалительным и противозудным действием.
Научные сотрудники Башкирского государственного медицинского университета и Самарского государственного медицинского университета в 2019 году представили результаты открытого наблюдательного исследования, в котором проводилось изучение эффективности и безопасности комплексного применения у детей топического глюкокортикостероида и ингибитора кальциневрина для этапного лечения. У всех маленьких пациентов было отмечено достоверное значительное улучшение общего состояния, а также нивелирование кожных симптомов обострения, что было подтверждено данными корнеометрии и оценкой шкалы SCORAD.
Атопический дерматит у детей
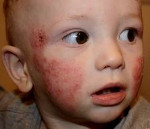
Атопический дерматит у детей – это воспалительное заболевание кожи хронического рецидивирующего течения, возникающее в раннем детском возрасте вследствие повышенной чувствительности к пищевым и контактным аллергенам. Атопический дерматит у детей проявляется высыпаниями на коже, сопровождающимися зудом, мокнутием, образованием эрозий, корок, участков шелушения и лихенизации. Диагноз атопического дерматита у детей основан на данных анамнеза, кожных проб, исследования уровня общего и специфических IgE. При атопическом дерматите у детей показаны диета, местная и системная медикаментозная терапия, физиолечение, психологическая помощь, санаторно-курортное лечение.
МКБ-10
L20 Атопический дерматит
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение атопического дерматита у детей
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Атопический дерматит является самым ранним и наиболее частым проявлением реакции гиперчувствительности организма на действие аллергенов окружающей среды: на его долю приходится 80-85% случаев аллергии у детей раннего возраста. Как правило, атопический дерматит у ребенка проявляется уже в течение первого года жизни; может протекать с периодическими обострениями и временным стиханием кожных проявлений до пубертатного периода и даже сохраняться в зрелом возрасте.
Распространенность атопического дерматита в детской популяции неуклонно растет и составляет 10-15% в возрастной группе до 5 лет; 15-20% — среди детей школьного возраста. Атопический дерматит существенно снижает качество жизни детей, вызывая психологический дискомфорт и нарушая их социальную адаптацию. Атопический дерматит у детей является риск-фактором «атопического марша» — дальнейшего последовательного развития других аллергических заболеваний: аллергического ринита, поллиноза, аллергического конъюнктивита, бронхиальной астмы. При ослаблении организма атопический дерматит у детей может осложняться присоединением вторичной бактериальной и грибковой инфекций.
Проблема атопического дерматита у детей, в виду своей актуальности, нуждается в пристальном внимании со стороны педиатрии, детской дерматологии, аллергологии-иммунологии, детской гастроэнтерологии, диетологии.

Атопический дерматит у детей
Причины
Возникновение атопического дерматита у детей обусловлено комплексным взаимодействием различных факторов окружающей среды и генетической предрасположенности к аллергическим реакциям. Атопическое поражение кожи обычно возникает у детей с наследственной склонностью к развитию аллергических реакций. Доказано, что риск развития атопического дерматита у детей составляет 75-80% при наличии гиперчувствительности у обоих родителей и 40-50% — при атопии у одного из родителей.
К более частому развитию атопического дерматита у детей приводит гипоксия плода, перенесенная во внутриутробном периоде или во время родов. В первые месяцы жизни ребенка симптомы атопического дерматита могут быть вызваны пищевой аллергией вследствие раннего перевода на искусственные смеси, неправильного введения прикорма, перекармливания, имеющихся нарушений процесса пищеварения и частых инфекционно-вирусных заболеваний. Атопический дерматит чаще возникает у детей с гастритом, энтероколитом, дисбактериозом, гельминтозами.
Нередко к развитию атопического дерматита у детей приводит чрезмерное потребление высокоаллергенных продуктов матерью в период беременности и лактации. Пищевая сенсибилизация, связанная с физиологической незрелостью пищеварительной системы и особенностями иммунного ответа новорожденного, оказывает значительное влияние на формирование и последующее развитие всех аллергических заболеваний у ребенка.
Причинно-значимыми аллергенами могут выступать пыльца, продукты жизнедеятельности домашних клещей, пылевой фактор, бытовая химия, лекарственные средства и др. Спровоцировать обострение атопического дерматита у детей могут психоэмоциональное перенапряжение, перевозбуждение, ухудшение экологической ситуации, пассивное курение, сезонные изменения погоды, снижение иммунной защиты.
Классификация
В развитии атопического дерматита у детей различают несколько стадий: начальную, стадию выраженных изменений, стадию ремиссии и стадию клинического выздоровления. В зависимости от возраста манифестации и клинико-морфологических особенностей кожных проявлений выделяют три формы атопического дерматита у детей:
- младенческую (с периода новорожденности до 3 лет)
- детскую – (с 3 до 12 лет)
- подростковую (с 12 до 18 лет)
Эти формы могут переходить в одна в другую или заканчиваться ремиссией с уменьшением симптомов. Различают легкое, средней степени и тяжелое течение атопического дерматита у детей. Клинико-этиологические варианты атопического дерматита по причинно-значимому аллергену включают кожную сенсибилизацию с преобладанием пищевой, клещевой, грибковой, пыльцевой и другой аллергии. По степени распространенности процесса атопический дерматит у детей может быть:
- ограниченным (очаги локализуются в одной из областей тела, площадь поражения не >5% поверхности тела)
- распространенным/диссеминированным (поражение — от 5 до 15% поверхности тела в двух и более областях)
- диффузным (с поражением практически всей кожной поверхности).
Симптомы
Клиническая картина атопического дерматита у детей достаточно многообразна, зависит от возраста ребенка, остроты и распространенности процесса, тяжести течения патологии.
Младенческая форма атопического дерматита характеризуется острым воспалительным процессом – отеком, гиперемией кожи, появлением на ней эритематозных пятен и узелковых высыпаний (серозных папул и микровезикул), сопровождающихся резко выраженной экссудацией, при вскрытии – мокнутием, образованием эрозий («серозных колодцев»), корочек, шелушением.
Типичная локализация очагов – симметрично в области лица (на поверхности щек, лба, подбородка); волосистой части головы; на разгибательных поверхностях конечностей; реже в локтевых сгибах, подколенных ямках и в области ягодиц. Для начальных проявлений атопического дерматита у детей характерны: гнейс — себорейные чешуйки с усиленным салоотделением в зоне родничка, у бровей и за ушами; молочный струп — эритема щек с желтовато-коричневыми корочками. Кожные изменения сопровождаются интенсивным зудом и жжением, расчесами (экскориацией), возможно гнойничковое поражение кожи (пиодермия).
Для детской формы атопического дерматита свойственны эритематосквамозное и лихеноидное кожное поражение. У детей наблюдается гиперемия и выраженная сухость кожи с большим количеством отрубевидных чешуек; усиление кожного рисунка, гиперкератоз, обильно шелушение, болезненные трещины, упорный зуд с усилением в ночное время. Кожные изменения располагаются преимущественно на сгибательных поверхностях конечностей (локтевых сгибах, подколенных ямках), ладонно-подошвенной поверхности, паховых и ягодичных складках, тыльной поверхности шеи. Характерно «атопическое лицо» с гиперпигментацией и шелушением век, линией Денье-Моргана (складкой кожи под нижним веком), вычесываем бровей.
Проявления атопического дерматита у детей подросткового возраста характеризуются резко выраженной лихенизацией, наличием сухих шелушащихся папул и бляшек, локализующихся преимущественно на коже лица (вокруг глаз и рта), шеи, верхней части туловища, локтевых сгибах, вокруг запястий, на тыльной стороне кистей и ступней, пальцах рук и ног. Для этой формы атопического дерматита у детей характерно обострение симптомов в холодное время года.
Диагностика
Диагностика атопического дерматита у ребенка проводится детским дерматологом и детским аллергологом-иммунологом. Во время осмотра специалисты оценивают общее состояние ребенка; состояние кожных покровов (степень влажности, сухости, тургор, дермографизм); морфологию, характер и локализацию высыпаний; площадь поражения кожи, выраженность проявлений. Диагноз атопического дерматита подтверждается при наличии у детей 3-х и более обязательных и дополнительных диагностических критериев.
Вне обострения атопического дерматита у детей применяют постановку кожных проб с аллергенами методом скарификации или прик-теста для выявления IgE-опосредованных аллергических реакций. Определение содержания общего и специфических IgE в сыворотке крови методами ИФА, РИСТ, РАСТ предпочтительно при обострении, тяжелом течении и постоянных рецидивах атопического дерматита у детей.
Атопический дерматит у детей необходимо дифференцировать с себорейным дерматитом, чесоткой, микробной экземой, ихтиозом, псориазом, розовым лишаем, иммунодефицитными заболеваниями.
Лечение атопического дерматита у детей
Лечение направленно на уменьшение выраженности аллергического воспаления кожи, исключение провоцирующих факторов, десенсибилизацию организма, предотвращение и снижение частоты обострений и инфекционных осложнений. Комплексное лечение включает диету, гипоаллергенный режим, системную и местную фармакотерапию, физиотерапию, реабилитацию и психологическую помощь.
- Диета. Помогает облегчить течение атопического дерматита и улучшить общее состояние, особенно у детей грудного и раннего возраста. Рацион питания подбирается индивидуально, исходя из анамнеза и аллергологического статуса ребенка, каждый новый продукт вводится под строгим контролем педиатра. При элиминационной диете из рациона убирают все возможные пищевые аллергены; при гипоаллергенной диете исключают крепкие бульоны, жареные, острые, копченые блюда, шоколад, мед, цитрусовые, консервы и др.
- Медикаментозное лечение. Включает прием антигистаминных, противовоспалительных, мембраностабилизирующих, иммунотропных, седативных препаратов, витаминов и применение местных наружных средств. Антигистаминные препараты 1-го поколения (клемастин, хлоропирамин, хифенадин, диметинден) применяют только короткими курсами при обострении атопического дерматита у детей, не отягощенного бронхиальной астмой или аллергическим ринитом. Антигистаминные препараты 2-го поколения (лоратадин, дезлоратадин, эбастин, цетиризин) показаны при лечении атопического дерматита у детей в сочетании с респираторными формами аллергии. Для купирования тяжелых обострений атопического дерматита у детей используют короткие курсы системных глюкокортикоидов, иммуносупрессивную терапию.
- Местное лечение. Помогает устранить зуд и воспаление кожи, восстановить ее водно-липидный слой и барьерную функцию. При обострениях атопического дерматита у детей среднетяжелой и тяжелой степени применяют аппликации местных глюкокортикоидов, при инфекционном осложнении — в комбинации с антибиотиками и противогрибковыми средствами.
В лечении атопического дерматита у детей используют фототерапию (УФA и УФB облучение, ПУВА-терапию), рефлексотерапию, гипербарическую оксигенацию, курорто- и климатотерапию. Детям с атопическим дерматитом нередко требуется помощь детского психолога.
Прогноз и профилактика
Наиболее выраженные в раннем возрасте проявления атопического дерматита могут уменьшаться или полностью исчезать по мере роста и развития детей. У большинства пациентов симптомы атопического дерматита сохраняются и рецидивируют в течение всей жизни.
Неблагоприятными прогностическими факторами являются: ранний дебют заболевания в возрасте до 2-3 мес., отягощенная наследственность, тяжелое течение, сочетание атопического дерматита у детей с другой аллергической патологией и персистирующей инфекцией.
Цель первичной профилактики атопического дерматита – предотвращение сенсибилизации детей из групп риска путем максимального ограничения высоких антигенных нагрузок на организм беременной и кормящей матери и ее ребенка. Исключительно грудное вскармливание в первые 3 месяца жизни ребенка, обогащение рациона матери и ребенка лактобактериями снижает риск раннего развития атопического дерматита у предрасположенных к нему детей.
Вторичная профилактика заключается в предупреждении обострений атопического дерматита у детей за счет соблюдения диеты, исключения контакта с провоцирующими факторами, коррекции хронической патологии, десенсибилизирущей терапии, санаторно-курортного лечения.
При атопическом дерматите важен правильный ежедневный уход за кожей детей, включающий очищение (непродолжительные прохладные ванны, теплый душ), смягчение и увлажнение специальными средствами лечебной дерматологической косметики; выбор одежды и белья из натуральных материалов.
Литература
1. Атопический дерматит у детей: Клинические рекомендации. — 2016.
2. Атопический дерматит у детей: современные клинические рекомендации по диагностике и терапии/ Намазова-Баранова Л.С. и соавт.// Вопросы современной педиатрии. — 2016.
3. Лечение атопического дерматита у подростков и взрослых: проблемы и пути их решения/ Камашева Г.Р., Надеева Р.А., Амиров Н.Б.// Вестник современной клинической медицины. — 2016.
Источник https://rebenok-clinic.ru/zabolevaniya/atopicheskiy-dermatit-u-detey/
Источник https://medaboutme.ru/articles/osnovy_lecheniya_atopicheskogo_dermatita_u_detey/
Источник https://www.krasotaimedicina.ru/diseases/children/atopic-dermatitis