Ихтиоз кожи что за болезнь
Ихтиоз – это наследственное заболевание кожи, протекающее по типу дерматоза. Характеризуется диффузным нарушением ороговения и проявляется в виде чешуек на коже, которые напоминают рыбью чешую. Основная причина ихтиоза – это генная мутация, передаваемая по наследству биохимия которой еще не расшифрована. Нарушения белкового обмена, когда в крови накапливаются аминокислоты и нарушения жирового обмена, которые проявляются повышенным содержанием холестерина, являются основным проявлением генной мутации, которая приводит к ихтиозу.


Общие сведения
Ихтиоз – это наследственное заболевание кожи, протекающее по типу дерматоза. Характеризуется диффузным нарушением ороговения и проявляется в виде чешуек на коже, которые напоминают рыбью чешую.
Причины и механизм развития ихтиоза
Основная причина ихтиоза – это генная мутация, передаваемая по наследству биохимия которой еще не расшифрована. Нарушения белкового обмена, когда в крови накапливаются аминокислоты и нарушения жирового обмена, которые проявляются повышенным содержанием холестерина, являются основным проявлением генной мутации, которая приводит к ихтиозу.
Все процессы обмена веществ снижаются, терморегуляция организма нарушается, а активность ферментов в окислительных процессах кожного дыхания наоборот усиливается. У пациентов с генной мутацией, которая является причиной ихтиоза, постепенно нарастают или же появляются сразу снижение активности щитовидной железы, надпочечников и половых желез, увеличивается дефицит гуморального и клеточного иммунитета. Нарушение усвоения витамина А вместе со сниженными функциями потовых желез и приводят к нарушению ороговения кожи в сторону гиперкератоза, так как происходит избыточная продукция кератина с измененной структурой, что вместе с замедлением процесса отторжения ороговевшего слоя эпидермиса и вызывает проявления ихтиоза. При ихтиозе между чешуйками скапливаются аминокислотные комплексы, которые обладают цементирующим действием, поэтому чешуйки плотно сцеплены между собой, а их отделение от тела резко болезненно.
Клинические проявления ихтиоза

Обыкновенный или вульгарный ихтиоз проявляется в возрасте до трех лет, но обычно он диагностируется до третьего месяца жизни. Это самая распространенная форма ихтиоза, наследуемая по аутосомно-доминантному типу. Сначала кожа становится сухой и шершавой, потом покрывается мелкими белесыми или серо-черными плотно прилегающими друг к другу чешуйками. При ихтиозе область локтевых сгибов, подколенных ямок, область подмышечных впадин и паховая зона не поражаются.
На ладонях появляется мукоидное шелушение, кожный рисунок становится ярко выраженным. Тяжесть течения ихтиоза зависит от того, насколько глубока генная мутация, возможно абортивное течение, когда единственным проявлением ихтиоза является сухость и небольшое шелушение кожи на разгибательных поверхностях.
При ихтиозе дистрофическим изменениям подвергаются волосы, зубы и ногти. Характерны сухие ломкие волосы, ногти обламываются и расслаиваются, присоединяется множественный кариес. Довольно часто ихтиоз сопровождается поражением глаз – хроническими конъюнктивитами и ретинитами. Пациенты с ихтиозом имеют наследственную предрасположенность к близорукости, которая начинает проявляться еще в детстве. Поскольку иммунитет снижен, то аллергические заболевания и гнойные инфекции носят постоянный характер. Позже присоединяются нарушения в работе внутренних органов, чаще всего отмечается сердечно-сосудистая недостаточность и заболевания печени.
Рецессивный ихтиоз встречается только у лиц мужского пола, хотя наследуется по Х-хромосоме и отличается тем, что причиной заболевания является дефект плацентарных ферментов. Клинические проявления появляются на второй недели жизни, реже сразу после рождения. Роговые наслоения кожи выглядят как крупные плотные чешуйки черно-коричневого цвета и напоминают щитки. Кожа между чешуйками покрыта трещинами, потому внешне похожа на кожу крокодила или змеи. У детей с рецессивным ихтиозом часто наблюдается умственная отсталость, аномалии в строении скелета, эпилепсия. Ювенильная катаракта и гипогонадизм встречаются в 10-12% случаев.
Врожденный ихтиоз развивается внутриутробно на 4-5 месяце беременности. При рождении кожа ребенка покрыта толстыми роговыми щитками серо-черного цвета. При врожденном ихтиозе чешуйки могут достигать до 1 см в толщину, чешуйки имеют разную форму, гладкие или зазубренные, кожа между ними покрыта бороздами и трещинами. Из-за плотных, хорошо сцепленных чешуек ротовое отверстие ребенка либо растянуто, либо резко сужено так, что едва проходит зонд для кормления. Ушные отверстия деформированы и заполнены роговыми чешуйками, веки из-за растяжения выворочены. Практически у всех младенцев присутствуют аномалии скелета – косолапость, косорукость, у многих детей с врожденной формой ихтиоза имеются межпальцевые перемычки на ступнях и ладонях, иногда отсутствуют ногти. Беременность чаще преждевременная, процент мертворождения довольно высок. Так как имеются несовместимые с жизнью аномалии, большинство детей с врожденной формой ихтиоза умирают в первые дни жизни.

Эпидермолитический ихтиоз является одной из форм врожденного ихтиоза. Кожа младенца ярко-красного цвета, как ошпаренная кипятком. Синдром Никольского положительный как при пузырчатке новорожденных — при незначительном прикосновении наблюдается отторжение чешуек эпидермиса. Кожа на ладонях и подошвах белого цвета, значительно утолщена. В некоторых случаях при эпидермолитической форме ихтиоза могут быть кровоизлияния в кожу и слизистые. Это неблагоприятный признак, если присоединяются кровоизлияния, то дети чаще всего умирают. При более легких клинических проявлениях ихтиоза пузырей со временем становится меньше, но на протяжении жизни болезнь рецидивирует в виде вспышек, при этом во время рецидива ихтиоза нередко повышается температура до высоких отметок. К четвертому году жизни на отдельных участках тела появляются роговые наслоения в виде толстых грязно-серых чешуек, которые локализуются в основном в местах естественных кожных складок.
Нередко имеются дефекты нервной, эндокринной и других систем организма, у многих детей с врожденным ихтиозом позже диагностируют олигофрению, спастические параличи, причиной которых является накапливание фитановой кислоты в тканях. Полиневропатии, анемии, инфантилизм осложняют течение ихтиоза. Процент смертности очень высок из-за сопутствующих осложнений и присоединившихся болезней.
Диагностика
В большинстве случаев клинических проявлений достаточно для того, чтобы диагностировать ихтиоз. При врожденных формах его нужно дифференцировать с эритермодермией и другими заболеваниями. Гистологическое исследование кожи подтверждает диагноз. Разработаны методы генодиагностики.
Лечение ихтиоза
Лечение ихтиоза в зависимости от тяжести проводится дерматологом амбулаторно или в стационаре. Назначаются витамины группы А, Е, В, витамин С и никотиновая кислота в высоких дозах длительными многократными курсами. Препараты, которые обладают липотропным действием, смягчают чешуйки. Это препараты, содержащие липамид и витамин U. Для стимуляции иммунитета показаны переливания плазмы, гамма-глобулин, препараты содержащие железо и кальций, а также экстракт алоэ. Если имеются поражения щитовидной железы с развитием гипотиреоза, то показаны тиреодин, при гипофункции поджелудочной железы – инсулин.
В тяжелых случаях и при врожденном ихтиозе сразу назначают гормонотерапию, если имеется выворот век, то в глаза закапывают масляный раствор ретинола ацетата. После нормализации состояния дозу гормональных препаратов медленно снижают до полной отмены. В период ремиссий периодически проводят исследования крови, для контроля общего состояния пациента и предотвращения развития осложнений. Кормящим матерям показан прием всех витаминов, что и больным ихтиозом детям.
Местная терапия заключается в принятии общих ванн с раствором перманганата калия и смазывание кожи детским кремом с добавлением в него витамина А. Взрослым пациентам с ихтиозом показаны солевые и крахмальные, общие или местные ванны в зависимости от локализации процесса. В воду добавляют витамин А, хлористый натрий и мочевину.
УФ-облучение в субэритемных дозах, талласотерапия и гелиотерапия, курорты с сульфидными и углекислыми ваннами стимулирует процессы метаболизма в дерме. Иловые и торфяные грязи рекомендованы уже на стадии разрешения рецидива ихтиоза и в качестве профилактики. Ароматические ретиноиды благодаря тому, что восстанавливают работу клеток дермы и нормализуют процессы метаболизма, в последнее время получили широкое распространение в лечении ихтиоза.
Прогноз и профилактика
Прогноз ихтиоза всегда неблагоприятный, так как даже при легких формах заболевания присоединение системных патологий и прогрессирование болезней обмена веществ приводят к осложнениям. Основной профилактикой ихтиоза является консультирование до беременности с целью определения степени генетического риска. Если же ихтиоз плода обнаруживается при анализе амниотической жидкости, то рекомендовано прерывание беременности. Парам, у которых риск рождения ребенка с ихтиозом довольно велик, лучше воздержаться от беременности в пользу усыновления детей-сирот.
Ихтиоз
ОПРЕДЕЛЕНИЕ
Ихтиоз (от греч. ichthys-рыба) – наследственное заболевание кожи, характеризующееся диффузным нарушением кератинизации по типу гиперкератоза.

Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
— 800 RUB / 5500 KZT / 27 BYN — 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Q80.0 Ихтиоз простой (син.: вульгарный аутосомно-доминантный ихтиоз, обычный ихтиоз);
Q80.1 Ихтиоз, связанный с X-хромосомой (син.: X-сцепленный ихтиоз, чернеющий ихтиоз);
Q80.2 Пластинчатый ихтиоз (син.: ламеллярный ихтиоз, коллодиевый ребенок, сухая ихтиозиформная эритродермия);
Q80.3 Врожденная буллезная ихтиозиформная эритродермия (син.: эритродермия Брока, ихтиозиформный эпидермолитический гиперкератоз;
Q80.4 Ихтиоз плода (син.: «плод Арлекин», кератоз врожденный, ихтиоз внутриутробный, гиперкератоз универсальный врожденный);
Q80.8 Другой врожденный ихтиоз (врожденная небуллезная ихтиозиформная эритродермия);
Этиология и патогенез
Вульгарный ихтиоз характеризуется аутосомно-доминантным типом наследования, с неполной пенетрантностью и вариабельной экспрессивностью. Основной генетически обусловленный дефект – нарушение экспрессии белка кератогиалиновых гранул профилаггрина. Обнаружен полиморфизм генов на хромосоме 1q22. Идентифицированы мутации в гене профилаггрина (R501Х и 2282del4). Не исключается возможность вовлечения нескольких генов, один из которых влияет на экспрессию профилаггрина. Дефицит филаггрина приводит к снижению содержания свободных аминокислот в роговом слое эпидермиса, способных удерживать воду, что обусловливает повышенную сухость кожи больных вульгарным ихтиозом.
Распространенность заболевания в популяции составляет 1:250 (среди подростков) и 1:5300 (среди взрослого населения).
Х-сцепленный ихтиоз характеризуется рецессивным, сцепленным с Х-хромосомой типом наследования. Генетический дефект – мутации в гене стероидной сульфатазы, с локусом на Хр22.32. Дефицит данного фермента приводит к отложению в эпидермисе избыточного количества холестерина сульфата, повышенному сцеплению роговых чешуек и ретенционному гиперкератозу.
Распространенность заболевания в популяции составляет 1:2000–1:9500. Болеют только лица мужского пола.
Пластинчатый ихтиоз может наследоваться как аутосомно-рецессивно, так и аутосомно-доминантно. В ряде случаев обнаруживают мутации гена, кодирующего фермент трансглутаминазу кератиноцитов (хромосома 14q11), что приводит к дефекту клеток структуры рогового слоя.
Распространенность заболевания в популяции составляет 1:200 000–1:300 000.
Врожденная буллезная ихтиозиформная эритродермия – аутосомно-доминантный тип наследования прослеживается примерно в половине случаев. В остальных случаях в родословных имеются только по одному пробанду. Обнаружено сцепление с 12q11-13 и 17q12-q21 (мутации генов кератинов К1 и К10).
Распространенность заболевания в популяции составляет 1:300 000.
Читать статью Атаксия Фридрейха
Ихтиоз плода характеризуется аутосомно-рецессивным типом наследования с полной пенетрантностью гена, экспрессивность – от средней тяжести до тяжелых клинических проявлений.
Частота распространения в популяции 1:300 000.
Другой врожденный ихтиоз – в данную группу включен ряд синдромов, включающих ихтиоз как один из симптомов: синдром Нетертона, синдром Руда, синдром Шегрена-Ларссона, синдром Юнга-Фогеля, линеарный огибающий ихтиоз Комеля.
Клиническая картина
Cимптомы, течение
Основными клиническими признаками заболевания являются шелушение, повышенная складчатость ладоней и подошв, фолликулярный гиперкератоз.
Шелушение наиболее выражено на разгибательных поверхностях конечностей, меньше поражены кожа спины и живота, волосистой части головы. Чешуйки в основном мелкие, тонкие, с волнистыми краями, их цвет варьирует от белого и темно-серого до коричневого. На коже голеней чешуйки самые темные и толстые, полигональной формы, плотно прикрепленные. Фолликулярный гиперкератоз в виде мелких суховатых узелков в устьях волосяных фолликулов наблюдается на коже бедер, плеч, предплечий и ягодиц, также может локализоваться на коже туловища, лица. При пальпации пораженных очагов определяется синдром «терки».
Ладони и подошвы имеют подчеркнутый рисунок, повышенную складчатость, что придает им старческий вид. Летом на подошвах часто появляются болезненные трещины. Ногтевые пластинки ломкие, крошатся со свободного края, иногда развивается онихолизис. Волосы истончаются, становятся редкими. Экспрессивность вульгарного ихтиоза вариабельна. Встречаются абортивные формы заболевания, для которых характерна сухость кожи с незначительным шелушением и повышенная складчатость ладоней и подошв.
Заболевание характеризуется следующими признаками:
1. Наличие ихтиоза у родственников пациента 1 и 2 степени родства.
2. Появление клинических симптомов на первом году жизни (3–7 месяцев) или позднее (до 5 лет).
3. Четкая сезонность с улучшением в летнее время и усилением клинических проявлений в зимний период.
4. Ассоциация с аллергическими заболеваниями: больные вульгарным ихтиозом склонны к аллергическим заболеваниям и атопии. Частота сочетания с атопическим дерматитом достигает 40–50%. Могут одновременно наблюдаться проявления бронхиальной астмы, вазомоторного ринита, крапивницы. Характерна непереносимость ряда пищевых продуктов и лекарственных препаратов.
5. Ассоциация с заболеваниями желудочно-кишечного тракта (гастрит, энтероколит, дискинезии желчевыводящих путей), реже наблюдается крипторхизм или гипогенитализм (у 3% больных). Больные склонны к пиококковым, вирусным и грибковым инфекциям.
Ихтиоз, связанный с Х-хромосомой
Сразу после рождения или в первые недели жизни отмечается сухость кожного покрова. Позже появляются светло- и темно-коричневые чешуйки на разгибательных поверхностях конечностей. Задняя поверхность шеи из-за скопления чешуек приобретает «грязный» вид. Подмышечные впадины, локтевые ямки и область гениталий свободны от поражений. Отличительной особенностью от других форм ихтиоза является отсутствие поражения кожи лица и кистей по типу «перчаток».
Заболевание характеризуется следующими признаками:
1. Наличие ихтиоза у родственников пациента 1 и 2 степени родства. Болеют только лица мужского пола. Женщины являются гетерозиготными носительницами дефектного гена, не имеющими клинических проявлений заболевания.
2. Появление клинических симптомов с рождения или с первых недель жизни.
3. Слабовыраженная сезонность, однако большинство больных отмечает улучшение состояния кожи в летний период.
4. Отсутствие ассоциаций с атопическим дерматитом и респираторной атопией у большинства больных.
5. Помутнение роговицы без нарушения зрения (у 50% больных), крипторхизм (у 20% больных).
Пластинчатый ихтиоз
Отмечается генерализованное пластинчатое шелушение, одновременно с которым обязательно наблюдается ладонно-подошвенный гиперкератоз, являющийся постоянным клиническим признаком заболевания. Чешуйки на гладкой коже обычно мелкие и светлые, на голенях крупные, образуют пластинчатое шелушение. У некоторых больных наблюдается деформация ушных раковин.
Заболевание характеризуется следующими признаками:
1. Наличие ихтиоза у родственников пациента 1 и 2 степени родства.
2. Появление клинических симптомов с рождения: плод рождается в коллоидной пленке или состоянии генерализованной эритродермии, затем к 6–7 месяцам после рождения развивается генерализованное пластинчатое шелушение.
3. Отсутствие нарушений физического и психического развития у больных.
4. Отсутствие сезонности.
Врожденная буллезная ихтиозиформная эритродермия
В области крупных естественных складок (коленных, локтевых, лучезапястных и голеностопных суставов, на шейных складках, в области подмышечных впадин) наблюдается гиперкератоз с крупнопластинчатыми роговыми крошкоподобными образованиями. Очаги гиперкератоза бурого, буро-черного или грязно-серого цвета. На фоне гиперкератоза первоначально появляются пузыри с серозным содержимым, в последующем присоединяется вторичная инфекция. Одновременно отмечается повышение температуры тела и увеличение регионарных лимфатических узлов. При отторжении роговых наслоений остаются эрозированные очаги с заметными сосочковыми разрастаниями. Характерен неприятный запах из-за частого присоединения вторичной инфекции.
Заболевание характеризуется следующими признаками:
1. Наличие ихтиоза у родственников пациента 1 и 2 степени родства.
2. Появление клинических симптомов с рождения: при рождении кожа ребенка выглядит мацерированной, вскоре после рождения кожа становится сухой, а в крупных естественных складках — огрубевшей и крупноскладчатой.
3. Сезонность обострений заболевания: появление пузырей и последующее присоединение инфекции обычно наблюдается осенью и весной.
Ихтиоз плода
Поражение захватывает весь кожный покров в виде сплошного, различной толщины рогового панциря беловато-желтого или серовато-коричневого цвета, который растрескивается, и на суставных поверхностях образуются глубокие бороздки. На голове больного наблюдается толстый слой роговых наслоений, имеющиеся волосы короткие, редкие или вовсе отсутствуют. Лицо деформировано и покрыто крупными роговыми пластинами. Рот широко раскрыт из-за сильной инфильтрации мягких тканей, в углах рта выявляются глубокие трещины. Губы утолщены, их слизистая оболочка вывернута, наблюдается резко выраженный эктропион и разряженность ресниц. Ушные раковины деформированы и плотно прижаты к черепу или завернуты вперед. В ноздрях и слуховых проходах выявляются роговые наслоения в виде пробок.
Заболевание характеризуется появлением клинических симптомов с рождения: при рождении кожа ребенка напоминает грубый сухой роговой панцирь серовато-беловатого или сиреневатого цвета, который в первые часы после рождения начинает темнеть. Новорожденные в 80% случаев рождаются недоношенными.
Диагностика
Диагноз устанавливается на основании клинических проявлений заболевания. Для верификации диагноза применяются следующие лабораторные исследования:
1. Гистологическое исследование биоптатов кожи:
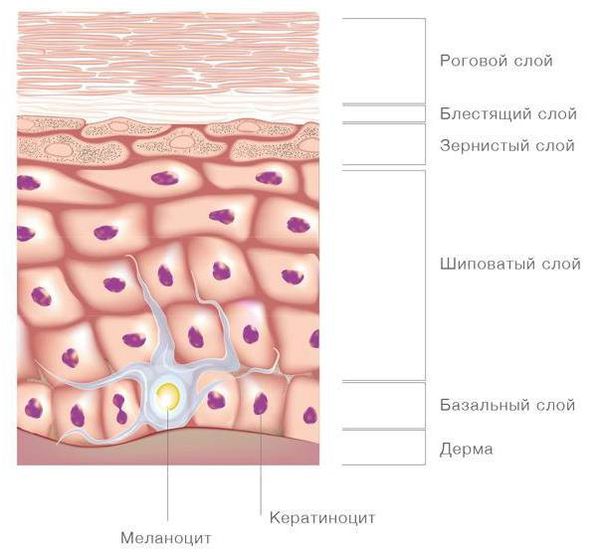
Простой ихтиоз характеризуется умеренным гиперкератозом с образованием кератотических пробок в устьях волосяных фолликулов; истончением или отсутствием зернистого слоя. В дерме обнаруживаются скудные периваскулярные лимфогистиоцитарные инфильтраты, атрофичные сальные железы; количество волосяных фолликулов и потовых желез не изменено.
Х-сцепленный ихтиоз характеризуется выраженным гиперкератозом, умеренным акантозом, периваскулярными лимфогистиоцитарными инфильтратами в дерме; зернистый слой не изменен или слегка утолщен (до 3–4 рядов клеток).
Пластинчатый ихтиоз характеризуется гиперкератозом, очаговым паракератозом, акантозом, утолщением зернистого слоя местами до 5 рядов. В шиповатом слое наблюдается очаговый спонгиоз. Воспалительные изменения в дерме умеренно выражены. Сально-волосяные фолликулы атрофичные, их количество уменьшено, потовые железы не изменены.
Врожденная буллезная ихтиозиформная эритродермия характеризуется эпидермолитическим гиперкератозом, который включает в себя выраженный гиперкератоз, а также вакуольную и зернистую дистрофию клеток зернистого слоя и клеток верхних рядов шиповатого слоя. Резко базофильные гранулы кератогиалина выглядят слипшимися, с грубыми очертаниями. Явные пузыри могут не определяться, однако обычно имеются щелевидные дефекты вследствие нарушения связей между сильно вакуолизированными клетками в верхних слоях эпидермиса.
Ихтиоз плода характеризуется пролиферационным гиперкератозом (иногда с паракератозом), гранулезом, умеренным акантозом, гипертрофией сосочков дермы, увеличением сальных и потовых желез, периваскулярными инфильтратами.
2. Пренатальная диагностика Х-сцепленного ихтиоза – обнаружение дефицита стероидной сульфатазы в культуре клеток амниотической жидкости или в ткани хориона, с помощью блотгибридизации ДНК периферических лимфоцитов по Саузерну.
3. Определение уровня сульфата холестерина в плазме крови пациента методом количественной спектрометрии выявляет повышение его уровня при Х-сцепленном ихтиозе.
4. Электронно-микроскопическое исследование кожи (назначается при необходимости дифференциальной диагностики) позволяет выявить следующие признаки заболеваний:
Вульгарный ихтиоз характеризуется резким снижением количества гранул кератогиалина, их мелкими размерами, локализацией у края пучков тонофиламентов; снижением количества пластинчатых гранул; единичными зернистыми эпителиоцитами.
Х-сцепленный ихтиоз характеризуется снижением содержания пластинчатых гранул. В зернистом слое количество кератогиалиновых гранул не изменено, они обычной величины.
Пластинчатый ихтиоз характеризуется метаболической активностью эпителиоцитов, о чем свидетельствует увеличение числа митохондрий и рибосом в их цитоплазме. В клетках рогового слоя выявляют многочисленные липидные включения, в межклеточных промежутках – многочисленные пластинчатые гранулы.
Врожденная буллезная ихтиозиформная эритродермия характеризуется агрегацией тонофиламентов по периферии клеток, нарушением связи тонофиламентов с десмосомами; в клетках зернистого слоя кроме скрученных тонофиламентов в большом количестве определяются гранулы кератогеалина.
Ихтиоз плода характеризуется многочисленными липидными включениями в клетках рогового слоя.
Больным ихтиозом показано медико-генетическое консультирование.
При наличии сопутствующей патологии рекомендованы консультации окулиста, гастроэнтеролога.
Клинический осмотр больных проводится 1 раз в месяц. Необходимо регулярное проведение биохимического анализа крови (включая липидный профиль), а при длительном лечении ретиноидами – рентгенография длинных трубчатых костей (для исключения диффузного гиперостоза).
Дифференциальный диагноз
Приобретённый ихтиоз в отличие от наследственного ихтиоза, появляется в зрелом возрасте, чаще внезапно, встречается в 20–50% случаев при злокачественных новообразованиях (наиболее часто при лимфогрануломатозе, лимфоме, миеломе, карциномах легких, яичников и шейки матки). Кожные проявления могут быть первой манифестацией опухолевого процесса или развиваться по мере прогрессирования заболевания. Похожее на вульгарный ихтиоз шелушение кожи развивается также при нарушениях пищеварительного тракта (синдроме мальабсорбции), при аутоиммунных заболеваниях (системной красной волчанке, дерматомиозите), эндокринных расстройствах (сахарный диабет), заболеваниях крови, болезнях почек, редко при приеме некоторых лекарственных препаратов – циметидина, никотиновой кислоты, антипсихотических препаратов.
Гистологическая картина при приобретенном ихтиозе не отличается от таковой при наследственных формах ихтиоза. Постановке диагноза помогает тщательный сбор анамнеза, осмотр родственников пациента, выявление у больного сопутствующей патологии.
Лишай волосяной (keratosis pilaris). Процесс в основном локализован на разгибательных поверхностях конечностей, представлен симметричными, фолликулярными роговыми папулами красно-коричневого, серовато-белого цвета на фоне неизмененной кожи. Кожа ладоней и подошв не поражена. С возрастом наблюдается улучшение состояния кожи. Гистологически – выраженный фолликулярный гиперкератоз, зернистый слой сохранен.
Лечение
— улучшение состояния кожи;
— повышение качества жизни пациента.
Общие замечания по терапии
Учитывая вариабельность клинических проявлений вульгарного ихтиоза, лечение назначается в соответствии со степенью выраженности клинических симптомов.
При легких формах заболевания возможно применение только наружной терапии и бальнеологических процедур.
При сочетании вульгарного ихтиоза и атопического дерматита не рекомендуется применение гликолевой кислоты, а также ванн с морской солью.
Читать статью Трагедия болезни Хантингтона: в ритме танца Святого Вита
Схемы терапии
Простой ихтиоз
Системная терапия
При выраженном шелушении и сухости кожи назначается ретинол (D) 3500–6000 МЕ на кг массы тела в сутки перорально в течение 7–8 недель, в дальнейшем дозу уменьшают в 2 раза. Можно проводить повторные курсы терапии через 1–4 месяца [1-5].
Наружная терапия
1. Кератолитические средства: средства с содержанием 2–5%-10% мочевины (D), салициловой 2–5% (D), молочной 8% (D) и гликолевой кислот (D) 2 раза в сутки как во время терапии, так и в перерывах между курсами лечения [1, 4, 5].
2. Смягчающие и увлажняющие средства: крем с эргокальциферолом (D), мазь с ретинолом 0,5% (D), кремы по типу «масло в воде» (D) 2–3 раза в сутки в перерывах между курсами лечения [5, 6]. Для мытья не следует пользоваться щелочным мылом.
Бальнеологическое лечение:
1. Солевые ванны 35–38°С в концентрации 10 г/л хлорида натрия, длительность процедуры 10–15 минут, с последующим втиранием в кожу 10% солевого крема на ланолине и рыбьем жире (D) [5].
2. Ванны с морской солью, крахмалом (1–2 стакана крахмала на ванну), отрубями, содой, отваром ромашки (38 0 С), продолжительностью 15–20 минут (D) [5].
3. При санаторно-курортном лечении рекомендуются: сульфидные ванны – по умеренно-интенсивному режиму (0,1–0,4 г/л), 36–37°С, длительность процедуры 8–12 мин (на курс 12–14 ванн); кислородные ванны под давлением 2,6кПа, (36°С), продолжительностью 10–15–20 минут (D) [5].
4. Общее ультрафиолетовое облучение (D) [1, 4, 5].
Ихтиоз, связанный с X-хромосомой.
Системная терапия:
— ретинол (D) 6000–8000 МЕ на кг массы тела в сутки перорально в течение 8 недель, поддерживающая доза должна являтся по возможности низкой [1,4–6]. Можно проводить повторные курсы терапии ретинола пальмитатом через 3–4 месяца.
— ацитретин (D) 0,3–0,5 мг на кг массы тела в сутки перорально с общей продолжительностью терапии не менее 6–8 недель, с постепенным снижением дозы вплоть до минимально эффективной [1–7].
Наружная терапия и бальнеологическое лечение аналогичны таковым при простом ихтиозе.
Пластинчатый ихтиоз.
Ацитретин (D) 0,3–0,5 мг на кг массы тела в сутки перорально с последующим поддерживающим лечением с уменьшением дозы препарата в 2–3 раза. Длительность курса лечения – от 2–3 месяцев до года [1–8]. При отмене лечения рецидив возникает в среднем через 6 недель. Сочетание синтетических ретиноидов с фототерапией повышает эффективность лечения [2, 5].
Врожденная буллезная ихтиозиформная эритродермия.
Ацитретин (D) 0,3–0,5 мг на кг массы тела в сутки перорально [1, 6]. Ароматические ретиноиды могут увеличивать хрупкость кожи, вследствие чего, возможно, увеличение буллезного компонента. Для ускорения заживления эрозий рекомендуется использовать местнодействующие средства, стимулирующие регенерацию.
Ихтиоз новорожденных.
Новорожденные нуждаются в интенсивной терапии в условиях инкубатора.
Необходима парентеральная коррекция водно-электролитного баланса, применение антибактериальных препаратов системного действия.
Тяжелые формы врожденного ихтиоза требуют назначения системной терапии (В, С). Для достижения эффекта необходимо начинать лечение в первые дни жизни ребенка. В комплекс терапевтических мероприятий входит назначение системных глюкокортикостероидных препаратов из расчета по преднизолону 2–5 мг на кг веса в сутки в течение 1–1,5 месяцев с постепенным снижением дозы до полной отмены [1, 9].
Уход за кожей заключается в увлажнении, заживлении трещин и профилактике инфицирования. Применение кератолитиков и механическое удаление роговых наслоений не рекомендуют.
Требования к результатам лечения
— уменьшение выраженности шелушения и гиперкератоза;
— заживление эрозий и трещин;
— устранение вторичного инфицирования очагов поражения кожи.
Тактика при отсутствии эффекта от лечения
Индивидуальный подбор смягчающих и увлажняющих кожу средств
ПРОФИЛАКТИКА
Методов профилактики не существует.
Следует ограничить контакт с аллергизирующими веществами бытовой химии – чистящими, моющими и косметическими средствами, контакт с шерстью животных и синтетическими материалами.
Ихтиоз — симптомы и лечение
Что такое ихтиоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Лысенко Анны Николаевны, детского дерматолога со стажем в 21 год.
Над статьей доктора Лысенко Анны Николаевны работали литературный редактор Юлия Липовская , научный редактор Татьяна Репина и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Ихтиоз (ichthyosis) — это группа заболеваний кожи, при которых по всему телу нарушается ороговение верхнего слоя и кожа становится похожа на рыбью чешую. Отсюда и название болезни: греческое слово «ihtiosis» значит «рыба» [1] [3] . Диагностикой и лечением ихтиозов занимается врач-дерматолог.
![Кожа похожа на рыбью чешую [26]](https://probolezny.ru/media/bolezny/ihtioz/kozha-pohozha-na-rybyu-cheshuyu-26_s.jpeg)
Ихтиоз может быть самостоятельным заболеванием и проявляться только на коже (изолированный, несиндромный ихтиоз), а может сочетаться с поражением внутренних органов и систем организма (синдромальный ихтиоз) [18] .
Наиболее известные формы ихтиоза:
- вульгарный (простой, обычный, змеевидный, блестящий);
- эпидермолитический (врождённая буллёзная ихтиозиформная эритродермия, эритродермия Брока, ихтиозиформный эпидермолитический гиперкератоз);
- Х-сцепленный рецессивный;
- ламеллярный (пластинчатый, сухая ихтиозиформная эритродермия);
- ихтиоз плода ( «плод Арлекин») .
Ихтиоз бывает врождённым и приобретённым. Врождённый проявляется при рождении или в первые несколько месяцев после рождения. Приобретённый обычно развивается у взрослых под воздействием разных факторов [25] .
Причины ихтиоза
Причина врождённого ихтиоза — мутации генов, которые изменяют внешний вид и поведение кератиноцитов (клеток кожи) в роговом слое.
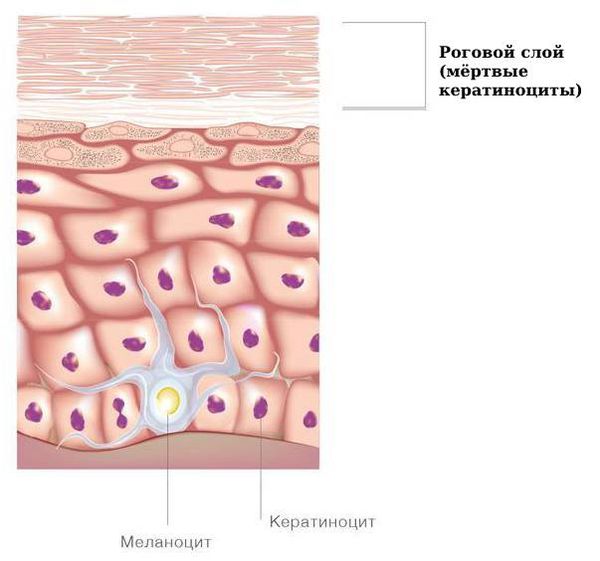
Мутации могут возникать случайно в период внутриутробного развития плода (спорадические, несемейные случаи) или передаваться от родителей (наследственный ихтиоз).
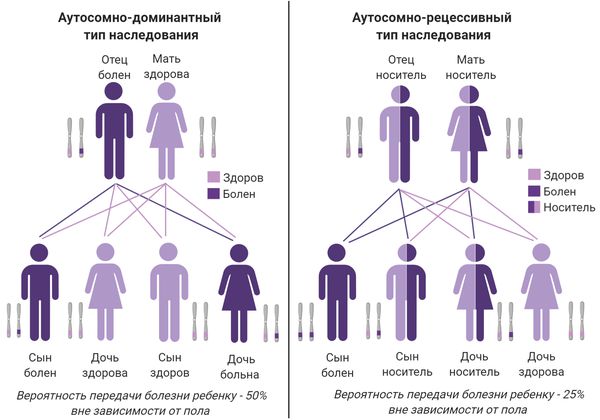
- аутосомно-доминантный — мутантный ген передаётся от одного родителя, который болен ихтиозом, так наследуется вульгарный и эпидермолитический ихтиоз;
- Х-сцепленный рецессивный — развивается только у мужчин, имеющих одну Х-хромосому с аномальным геном;
- аутосомно-рецессивный — мутантный ген передаётся от обоих родителей, которые являются носителями, так наследуется ламеллярный и ихтиоз плода.
Точная причина преобретённого ихтиоза (очень сухой кожи) неизвестна, но выделяют некоторые факторы риска:
- заболевания щитовидной железы: гипотиреоз, cахарный диабет;
- заболевания желудочно-кишечного тракта: язвенная болезнь желудка или 12-перстной кишки, колиты (воспаления кишечника), дисбактериоз и др.;
- системные заболевания: проказа (болезнь Хансена), лимфома, СПИД, множественная миелома и др.;
- нарушение питания, например низкое содержание витаминов А, Е, D в пище;
- неправильный уход за кожей, например частые купания, которые смывают нормальную защитную плёнку (липидную мантию) с поверхности кожи;
- некоторые препараты: никотиновая кислота, трипаранол, бутирофеноны и др. [23]
Распространённость ихтиоза
Среди всех кожных заболеваний ихтиоз встречается редко. Распространённость разных форм оценивают примерно так:
- вульгарным ихтиозом болеет примерно один человек из 250 – 1000, это самая распространённая форма заболевания [4][24] ;
- Х-сцепленным рецессивным ихтиозом — один человек из 2000 – 6000 [6][24] ;
- эпидермолитическим ихтиозом — один человек на 200 – 300 тыс. [20] ;
- ламеллярным и ихтиозом плода — примерно один новорождённый из 300 тыс. [7][19]
В некоторых регионах России частота ихтиоза составляет 1:3000 [2] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы ихтиоза
Главный симптом ихтиоза — сухая чешуйчатая кожа, как правило, на больших участках тела. Также кожа может шелушиться, зудеть и краснеть.
Вульгарный ихтиоз
Обычно он протекает довольно легко. Симптомы развиваются примерно с 2-месячного возраста. На коже ребёнка появляются наслоения чешуек (кератоз) различных размеров и цвета: от белесоватых до серо-чёрных. Кожа становится сухой, шершавой на ощупь и сморщенной. Изменения кожи чаще всего появляются на локтях и коленях. На шее, в локтевых и подколенных сгибах, а также в подмышечных впадинах кожа не изменяется [1] [2] [12] .
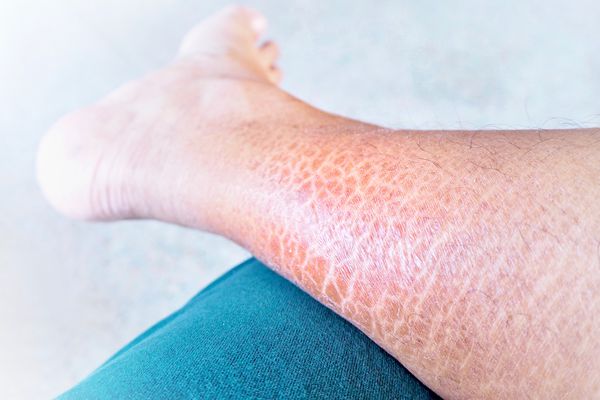
У детей кожа лица, как правило, не поражена или изменена незначительно, у взрослых иногда шелушится лоб и щёки. На коже ладоней и подошв выражен изменённый сетевидный кожный рисунок и небольшое шелушение. Типичен также фолликулярный кератоз в виде мелких суховатых узелков [1] [2] .
Самая лёгкая форма вульгарного ихтиоза — ксеродерма (xeroderma) — проявляется сухостью, шероховатостью, шелушением кожи локтей, коленей и ягодиц. На коже заметны мелкие невоспалительные роговые узелки [1] [2] .
Более выраженной формой вульгарного ихтиоза является простой ихтиоз (ichthyosis simplex). При его развитии роговой слой напоминает растрескавшийся пергамент. Белые бороздки делят его на многоугольные тонкие чешуйки, похожие на слюду. Цвет чешуек серовато-белый, иногда они блестят и напоминают перламутр (ichthyosis nitida). Реже встречаются люди с крупными многогранными роговыми чешуйками, похожими на кожу змеи (ichthyosis serpentina). Иногда наслоения толстых больших роговых пластинок напоминают кожу ящера или крокодила ( ichthyosis sauriasis ), роговые выросты создают сходство с кожей дикобраза (ichthyosis hystrix) [1] .
Х-сцепленный рецессивный ихтиоз
Эта форма встречается только у мужчин. Симптомы появляются вскоре после рождения — обычно в первые недели жизни. Отмечается сухость кожи, позже на локтях, коленях и задней поверхности шеи появляются светло- и тёмно-коричневые плотные чешуйки. В отличие от других форм при Х-сцепленном рецессивном ихтиозе кожа лица и кистей не поражена [6] .
![Потемнение кожи шеи при Х-сцепленном рецессивном ихтиозе [21]](https://probolezny.ru/media/bolezny/ihtioz/potemnenie-kozhi-shei-pri-h-sceplennom-recessivnom-ihtioze-21_s.jpeg)
Аутосомно-рецессивный ихтиоз
Такой ихтиоз протекает тяжелее, так как ребёнок наследует мутантные гены от обоих родителей.
При более лёгкой форме (ламеллярном ихтиозе) ребёнок рождается с покраснением кожи (эритродермией) и утолщением в области складок. Редко признаки заболевания проявляются через несколько дней или недель после рождения. Иногда заметно укорочение и деформация век и ушных раковин. Лицо маскообразное. Кожа ладоней и подошв утолщена. Отмечается усиленная потливость поражённой кожи и других областей [1] [2] [4] . При такой форме врождённого ихтиоза дети могут выжить, но у них резко заторможено умственное и физическое развитие [1] .
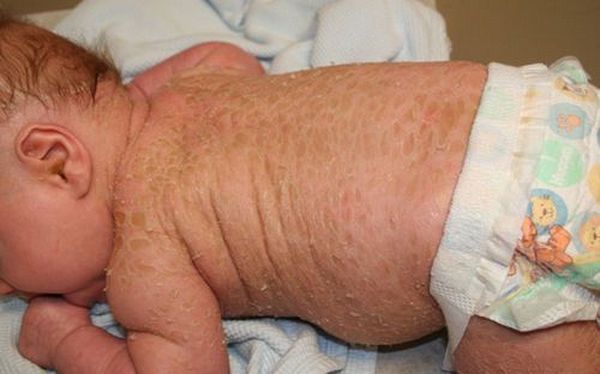
При тяжёлой форме (ихтиозе плода) ребёнок рождается как бы в панцире из толстых роговых пластинок, образующихся ещё внутриутробно. Гиперкератоз (утолщение кожи) отмечается даже в паховых складках, на шее, в локтевых, подколенных сгибах и подмышечных впадинах. Веки и ушные раковины либо совсем отсутствуют, либо сильно деформированы. Иногда деформируется и выворачивается верхняя губа. Носовые ходы, полость рта, ушные раковины и наружные слуховые проходы закупорены роговыми массами. Лицо маскообразное. Такая форма ихтиоза угрожает жизни новорождённого [1] [2] .
Наследственная ихтиозиформная эритродермия
Различают сухую (наследуется от обоих родителей) и буллёзную форму заболевания (наследуется от одного родителя). Характерным признаком этой формы является эритродермия, при котором вся кожа становится красной. Сильнее всего поражаются крупные естественные складки, а также лицо и шея. Гиперкератоз и разрастания, похожие на сосочки, отмечаются не только на туловище и конечностях, но и в подмышечных впадинах, паховых и межягодичных складках, локтевых и подколенных сгибах, а также на шее и лице. Кожа лица красная, блестящая, натянутая, покрывается шелушащимися чешуйками.
Читать статью Синдром Марфана
При буллёзной форме на коже периодически возникают пузыри. Когда пузыри лопаются, из них вытекает прозрачная жидкость. Гиперкератоз с повышенным потоотделением наблюдается также на ладонях и подошвах. Кроме того, ногти и волосы растут быстрее и утолщаются [1] [2] .
![Врождённая буллёзная ихтиозиформная эритродермия [22]](https://probolezny.ru/media/bolezny/ihtioz/vrozhdyonnaya-bullyoznaya-ihtioziformnaya-eritrodermiya-22_s.jpeg)
Синдромальный ихтиоз
Иногда ихтиоз является компонентом наследственных синдромов и сочетается с поражениями внутренних органов и систем организма :
- Синдром Руда — ихтиоз в этом случае сочетается с эпилепсией, гипогенитализмом (недоразвитием половых желёз), полиневритом, атрофией всех мышц, арахнодактилией (синдром «паучьих пальцев») и анемией Бирмера.
- Синдром Шегрена — Ларссона — ихтиоз сочетается с олигофренией, симметричной слабостью ног, деформацией стоп и ретинитом [1][2] .
Приобретённый ихтиоз
Такой ихтиоз может начинаться в любом возрасте, но чаще развивается после полового созревания. Симптомы приобретённого ихтиоза — сухость и шелушение кожи.
Патогенез ихтиоза
Причина наследственных ихтиозов — мутация генов.
При вульгарном ихтиозе отмечают поломку гена, который отвечает за образование профилаггрина — предшественника белка, который обеспечивает увлажнение кожи. При дефиците этого белка кожа становится сухой [4] [11] .
Эпидермолитический ихтиоз возникает из-за мутаций в генах, кодирующих кератин 1 и 10. Кератин является основным структурным «материалом» рогового слоя кожи. Из-за поломки генов образуется дефектный кератин, возникают пузыри и нарушается барьерная функция кожи [20] .
При Х-сцепленном рецессивном ихтиозе мутирует ген, который отвечает за образование стероидной сульфатазы. Этот фермент расщепляет холистерин сульфат, который необходим для «сцепки» различных элементов рогового слоя между собой. Из-за недостатка стероидной сульфатазы в коже скапливается избыток холистерин сульфата. Это приводит к повышенному сцеплению роговых чешуек и более медленному их отшелушиванию [6] .
В некоторых случаях ламеллярного ихтиоза обнаруживают мутации гена, который участвует в образовании трансглутаминазы кератиноцитов. Этот фермент участвует в формировании рогового слоя. При поломке гена структура внешнего слоя нарушается [7] .
Ихтиоз плода развивается из-за мутации гена ABCA12. Этот ген отвечает за образование белков-транспортёров, которые переносят липиды в клетки кожи и таким образом формируют липидный барьер [8] .
Советский учёный, врач-дерматовенеролог Г. И. Мещерский предполагал связь ихтиоза с заболеваниями эндокринной системы. И. И. Патоцкий считал эндокринную теорию происхождения ихтиоза самой важной, так как щитовидная и половые железы участвуют в развитии и росте кожи, волос и ногтей [1] [13] .
И. И. Патоцкий и А. А. Грабовская выявили некоторые нарушения функции коры надпочечников при ихтиозе: незначительное повышение 17-оксикортикостероидов (стероидных гормонов, образующихся в корковом веществе надпочичников) и их переработанных форм и увеличение количества 17-кетостероидов (продуктов обмена андрогенов) [14] .
Исследователь Lynch H. F. отметил явления гипогонадизма (недостаток андрогенов) при Х-сцепленном и врождённом ихтиозе [15] . W. Gertler считает, что в основе развития ихтиоза лежит подавление потовых желёз, в результате чего нарушается образование водно-жировой эмульсии на поверхности кожи. Также было замечено, что при вульгарном ихтиозе pH поверхности кожи изменяется в щелочную сторону [1] [16] .
Классификация и стадии развития ихтиоза
С. С. Кряжева и соавторы выделяют следующие формы ихтиоза:
1. Наследственные формы:
- аутосомно-доминантный ихтиоз : вульгарный и эпидермолитический ихтиоз;
- Х-сцепленный рецессивный ихтиоз ;
- аутосомно-рецессивный ихтиоз: ламеллярный, ихтиоз плода, линеарный огибающий ихтиоз Комеля.
2. Наследственные синдромы, включающие ихтиоз: Нетертона, Рефсума, Руда, Шегрена — Ларссона, Юнга — Фогеля, Попова.
3. Ихтиозиформные приобретённые состояния (приобретённый ихтиоз):
- симптоматический ихтиоз — является симптомом заболеваний внутренних органов: гиповитаминоза А, болезни крови, злокачественных новообразований;
- сенильный (старческий) ихтиоз;
- дисковидный ихтиоз [9] .
В Международной классификации болезней 10-го пересмотра (МКБ-10) приобретённый ихтиоз имеет код L85.0, врождённый ихтиоз — Q80.
Формы врождённого ихтиоза кодируются так:
- Q80.0 Ихтиоз простой.
- Q80.1 Ихтиоз, связанный с X-хромосомой (X-сцепленный ихтиоз).
- Q80.2 Пластинчатый (ламеллярный) ихтиоз.
- Q80.3 Врождённая буллёзная ихтиозиформная эритродермия.
- Q80.4 Ихтиоз плода («плод Арлекин») .
Осложнения ихтиоза
При ихтиозе любой формы в патологический процесс вовлекаются волосы, ногти и зубы. Характерны сухие, ломкие волосы, ногти обламываются и расслаиваются, присоединяется множественный кариес. Часто ихтиоз проявляется поражением глаз в виде хронических конъюнктивитов и ретинитов. Пациенты имеют предрасположенность к близорукости.
Из за сниженного иммунитета иногда развиваются гнойные (пиодермии), грибковые (микозы) и аллергические заболевания (атопический или контактный дерматит). Позже может нарушаться работа внутренних органов, часто развивается сердечная недостаточность и заболевания печени [1] [2] . При тяжёлой форме ихтиоза у новорождённых может развиваться дыхательная недостаточность и сепсис, что может привести к смерти [17] .
Диагностика ихтиоза
Чаще всего клинических проявлений достаточно, чтобы поставить диагноз. Сбор анамнеза позволяет уточнить, есть ли такое же заболевание у родственников, т. е. является ли ихтиоз наследственным.
Гистологический анализ. Это исследование участка кожи, который взяли у пациента при биопсии. Анализ позволяет подтвердить диагноз [1] [3] .
- При вульгарном ихтиозе — гиперкератоз (утолщение рогового слоя), зернистый слой тонкий или отсутствует, мальпигиев слой (базальный и шиповатый) истончён, местами поражены потовые железы. Воспалительных изменений в дерме нет.
- При буллёзной форме (с пузырьками) — вакуольное повреждение шиповатых клеток [1] .
- При аутосомно-рецессивном ихтиозе — гиперкератоз, зернистый слой сохранён, акантоз (утолщение шиповатого слоя), вокруг сосудов в дерме отмечаются скопления лимфоцитов.
- При Х-сцепленном ихтиозе — расширенный роговой слой без утолщения. В отличие от вульгарного ихтиоза при этой форме зернистый клеточный слой может быть нормальным.
Пренатальная диагностика. Во время беременности для ранней диагностики некоторых форм ихтиоза, например ихтиоза плода, может проводиться биопсия ворсин хориона или амниоцентез (взятие околоплодных вод через брюшную стенку матери) с последующей ДНК диагностикой материала плода [3] [8] .
Лечение ихтиоза
Врождённый ихтиоз невозможно вылечить полностью, можно лишь облегчить состояние больного.
Лечение вульгарного ихтиоза
Лечение зависит от степени выраженности клинических симптомов. При лёгких формах можно ограничиться наружными препаратами и бальнеологическими процедурами.
Наружная терапия:
- Кератолитические (размягчающие и отшелушивающие) средства: мазь с мочевиной, салициловой, молочной и гликолевой кислотами. При сочетании вульгарного ихтиоза и атопического дерматита не рекомендуется применять гликолевую кислоту.
- Смягчающие и увлажняющие средства (например, мазь с ретинолом, мочевиной или пропиленгликолем ).
- Для купания вместо щелочного мыла лучше использовать гели с эмолентами.
Бальнеологическое лечение:
- Тёплые солевые ванны (35–38 °C). После ванны рекомендуется втирать в кожу солевой крем на основе ланолина и рыбьего жира.
- Тёплые ванны (38 °C) с морской солью, крахмалом, отрубями, содой, отваром ромашки. Если вульгарный ихтиоз сочетается с атопическим дерматитом, ванны с морской солью не рекомендуются.
- При санаторно-курортном лечении возможно делать сульфидные и кислородные ванны.
- Общее ультрафиолетовое облучение.
Если шелушение и сухость ярко выражены, назначается ретинол в виде драже или раствора, которые нужно принимать внутрь в течение 7–8 недель. Можно проводить повторные курсы терапии через 1–4 месяца [5] .
Лечение Х-сцепленного рецессивного ихтиоза
Системная терапия (для всего организма, а не только для кожи):
- в виде драже или раствора, его нужно принимать внутрь в течение 8 недель. Можно повторить курс ретинола через 3–4 месяца. в виде капсул. Его принимают не менее 6–8 недель.
Наружная терапия и бальнеологическое лечение такие же, как и при вульгарном ихтиозе.
Лечение ламеллярного ихтиоза
Назначают Ацитретин в виде капсул. Курс длится от 2–3 месяцев до года. Если лечение отменяется, обострение начинается примерно через 6 недель.
Лечение врождённой буллёзной ихтиозиформной эритродермии
При этой форме ихтиоза применяется Ацитретин в виде капсул. Чтобы эрозии быстрее заживали, рекомендуются местные средства, которые стимулируют регенерацию.
Лечение ихтиоза плода
Новорождённым нужна интенсивная терапия в условиях инкубатора. Проводится внутривенная коррекция водно-электролитного баланса, применяются системные антибактериальные препараты.
При тяжёлой форме врождённого ихтиоза проводится системная терапия. Её необходимо начать в первые дни жизни ребёнка. Назначаются системные глюкокортикоиды, например Преднизолон, в течение 1–1,5 месяцев с постепенным снижением дозы до полной отмены.
Важно ухаживать за кожей: увлажнять и использовать заживляющие средства. Чтобы в раны не попала инфекция, нужно ежедневно менять нательное бельё, исключить контакт с больными пиодермиями и микозами. Удалять чешуйки не рекомендуется [5] .
Лечение приобретённого ихтиоза
Приобретённый ихтиоз может полностью пройти, если вылечить основную причину или прекратить приём лекарства, которое вызывает сухость кожи.
Прогноз. Профилактика
Тяжёлые формы ихтиоза могут угрожать жизни новорождённого, но такие формы встречаются редко. В большинстве случаев ихтиоз не сокращает продолжительность жизни.
Пациенты должны осознавать, что наследственный ихтиоз — это хроническое состояние, которое требует длительной терапии. Правильный уход за кожей и адекватное лечение может сделать жизнь комфортнее. Без терапии состояние будет ухудшаться и могут развиться осложнения.
Что пациенты могут делать самостоятельно, чтобы улучшить качество жизни:
- Принимать ванны, чтобы смягчить кожу. Использовать мягкое мыло. Мягко отшелушивать роговой слой, например с помощью пемзы.
- После купания промокнуть кожу полотенцем и оставить её слегка влажной.
- Нанести на влажную после купания кожу увлажняющий крем с мочевиной или пропиленгликолем.
- Два раза в день использовать средства с мочевиной и молочной кислотой или низкой концентрацией салициловой кислоты. Мягкие кислотные соединения помогают избавиться от омертвевших клеток. Мочевина хорошо увлажняет кожу.
- Использовать в помещении увлажнитель воздуха [24] .
Профилактика ихтиоза
Если в семье есть случаи ихтиоза, в период планирования беременности паре нужно пройти генетическое консультирование. ДНК-диагностика позволяет определить, есть ли у будущих родителей мутантные гены и с какой вероятностью у них родится больной ребёнок. Однако такую диагностику можно провести не во всех клиниках [25] .
Похожие записи:
- Арлекиновый ихтиоз или ихтиоз Арлекина: есть ли шансы у ребенка?
- Врожденный ихтиоз лечение ихтиоза
- Ихтиоз лечение в москве
- Ихтиоз: что это, симптомы, признаки, лечение
Что такое ихтиоз и как он проявляется

- Self-love: celebrate yourself

- Это по любви

- Пептиды

- Биохакинг кожи

Главная причина появления ихтиоза – это мутации генов, которые передаются по наследству. Разберемся, как проявляется данная патология и какие современные методики помогают диагностировать риск ее возникновения.

Что такое ихтиоз
Ихтиоз – это разновидность заболевания кожи, которое происходит вследствие нарушения нормального процесса ороговения эпидермиса и проявляется в виде шелушений и образования чешуек на ее поверхности. Поводом для беспокойства может стать чрезмерная сухость и шелушение кожи, а также образование чешуек. Когда болезнь прогрессирует, слоящиеся чешуйки напоминают рыбью чешую.
Причины ихтиоза
Заболевание имеет наследственный характер с проявлением первых симптомов в 2-3 месяца после рождения. Но есть и поздняя форма ихтиоза, которая проявляется к 5 годам.
Причиной появления этой патологии является мутация некоторых генов. У больных замедляются обменные процессы в организме, из-за сухости кожи происходит нарушение процессов терморегуляции, значительное снижение иммунитета, гормональные изменения, значительно ухудшается состояние волос, ногтей и зубов.
Также существует разновидность приобретенного ихтиоза, причины возникновения которого до конца не изучены. Связывают приобретенный ихтиоз с эндокринологическими отклонениями и недостатком витамина А.
Симптомы ихтиоза
Первые симптомы чаще всего появляются в младенческом возрасте, но могут возникнуть и позже. Среди них заметной становится чрезмерная сухость и шелушение кожи, изменение ее цвета, появление чешуек, ухудшение терморегуляции, ломкость волос и ногтей, усиленный зуд.
Диагностика заболевания
Для того, чтобы диагностировать заболевание, нужно обратиться к врачу. При сборе анамнеза врач будет учитывать жалобы на сухость кожи, стягивание, шершавость, шелушение, состояние волос и ногтей, зуд, когда были замечены первые симптомы. Также внимание будет уделено наследственности, сезонности проявления острого состояния и возникновению или обострению сопутствующих заболеваний (например, заболевания ЖКТ, различные инфекции). После сбора анамнеза врач проводит осмотр и назначает лабораторную диагностику. Также чаще всего проводится генетическое исследование, в результате которого можно определить мутации определенных генов. Но, к сожалению, на сегодня, определить тяжесть течения заболевания нельзя. Возможен также и отрицательный результат, что может повлечь за собой назначение других исследований, которые помогут поставить правильный диагноз и установить причину проявлений ихтиоза. Исходя из результатов анализов и собранного анамнеза назначается лечение.
Лечение ихтиоза

Так как ихтиоз является неизлечимым заболеванием, правильнее будет сказать, что проводится его терапия. Ученые до сих пор ведут исследования, которые помогут разработать средства для терапии каждого вида ихтиоза.
Основными постулатами терапии являются подбор наружных средств, которые будут увлажнять, смягчать и мягко отшелушивать кожу. Также важно соблюдать гигиену, регулярно принимая душ. Важным моментом в терапии ихтиоза является психологическая поддержка. Важно помнить, что заразиться ихтиозом нельзя, поэтому с такими людьми можно контактировать, оказывая им свою поддержку.
Единственное, почему могут быть опасны контакты с больными ихтиозом – это риск передать им любую инфекцию. Так как кожа очень чувствительна в этом состоянии, а иммунитет чаще всего ослаблен, то легко может присоединиться любая инфекция, что приведет к ухудшению течения болезни.

Дополнительными назначениями для облегчения состояния больных могут быть физиопроцедуры, специальное курортное лечение, переливание плазмы крови, гормональная терапия.
При терапии данной патологии для уменьшения проявлений ихтиоза и продлению ремиссии должен быть теплый, влажный воздух (желательно климат), сбалансированное питание, прием витаминов и микроэлементов, избегание прямых солнечных лучей, постоянное увлажнение, смягчение кожи.
В мире существует более 17-ти фондов, которые помогают больным с ихтиозом. В Украине также есть специалисты, которые с первых дней жизни оказывают помощь в облегчении течения этого заболевания.
Подписывайтесь на наш Instagram и не пропускайте самые полезные материалы от Beauty HUB !
Журнал «Здоров`я дитини» 6 (66) 2015
Клінічне спостереження дитини з КІД (Кератит — Іхтіоз — Глухота) синдромом
Автори: Клименко В.А., Здибська О.П., Сіренко Т.В., Плахотна О.М., В’юн Н.Р. — Харківський національний медичний університет, кафедра пропедевтики педіатрії № 2, кафедра медичної генетики; КЗОЗ «Харківська обласна дитяча клінічна лікарня №1»
Версія для друку
Приведен клинический случай кератита — ихтиоза — глухоты (КИД-синдром) у ребенка грудного возраста. Статья знакомит врачей-педиатров и семейных врачей с трудностями диагностики этой редкой генетической патологии у детей грудного возраста.
Наведений клінічний випадок кератиту — іхтіозу — глухоти (КІД-синдром) у дитини грудного віку. Стаття знайомить лікарів-педіатрів і сімейних лікарів із труднощами діагностики цієї рідкісної генетичної патології у дітей грудного віку.
A clinical case of keratitis-ichthyosis-deafness (KID syndrome) in an infant is described. The article familia-rizes pediatricians and family doctors with difficulties in the diagnosis of this rare genetic disease in infants.
КИД-синдром, диагностика детей в грудном возрасте.
КІД-синдром, діагностика в дітей грудного віку.
KID syndrome, a diagnosis of children in infancy.
Статья опубликована на с. 129-132
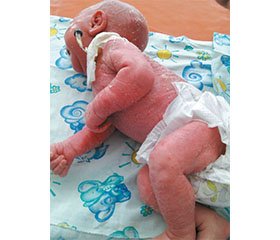
Ребенок С., мальчик, 1 мес. 8 дней, поступил в отделение патологии новорожденных ОДКБ № 1 с жалобами на сухость и шелушение кожных покровов, покраснение глаз, вялость, снижение аппетита, отсутствие прибавки массы тела.
Из анамнеза известно, что ребенок родился от II нормально протекавшей беременности, II родов. В течение беременности мать регулярно посещала женскую консультацию, достаточно полно обследована, патологии не выявлено. Роды в срок 38 недель, в родах — преэклампсия, родоразрешение путем кесарева сечения. Оценка по шкале Апгар 7–8 баллов. Масса тела 3150 г, длина тела 49 см, окружность головы 32 см, окружность груди 30 см.
С момента рождения отмечены изменения кожных покровов: резкая гиперемия кожи, к концу первых суток появились единичные пузыри, после вскрытия которых образовались эрозии. В дальнейшем кожа стала сухой, появилось крупнопластинчатое шелушение. У ребенка диагностирована внутриутробная инфекция, эксфолиативный дерматит Риттера. Терапия включала цефосульбин, цефикс, бифидоформ, инфузионная терапия — 5% глюкозу, физиологический раствор; ребенок получал фенистил, витамин А, витамины группы В, -увлажняющие кремы. Существенной положительной динамики в состоянии ребенка не отмечено, на 26-й день жизни мальчик по настоянию матери выписан домой.
В течение последующих 12 дней ребенок находился под наблюдением врачей районной детской поликлиники: педиатра, невролога, лор-врача, офтальмолога. Отмечено нарастание тяжести состояния, заключавшееся в усилении вялости, дальнейшей потере массы тела, усилении гиперемии и сухости кожных покровов, появлении гнойного отделяемого из глаз и наружных слуховых проходов. Дифференциальная диагностика проводилась между инфекционным заболеванием и врожденной патологией. Терапия включала антибиотики, глазные, ушные капли с антибиотиками, мази, обладающие увлажняющим действием. Лечение было неэффективным. Ребенок направлен на обследование и лечение в Харьковскую ОДКБ № 1.
При поступлении состояние ребенка оценено как тяжелое за счет неврологических расстройств, интоксикации в связи с наличием воспалительных очагов — на коже, в глазах, ушах. Ребенок вял, адинамичен, периодически — резко беспокоен. Грудь сосет вяло. Подкожная клетчатка истончена, тургор и эластичность снижены. Дефицит массы тела 26 %. Отмечается эритема всей поверхности кожи, больше выраженная в области живота и ягодиц. Имеют место ихтиозоподобные изменения кожи: сухость, наличие тонких чешуек, выражено шелушение, имеется утолщение кожи на подбородке и вокруг рта, фолликулярный кератоз на конечностях. Особенности волосяного покрова: алопеция, редкие волосы на бровях, ресницы, на теле волосы отсутствуют. Ногти на руках гипопластичны. Рефлексы периода новорожденности снижены. Мышечная гипотония.
Выражена гиперваскуляризация роговицы глаз, дефект роговицы в правом глазу, имеется скудное серозно-гнойное отделяемое из глазных щелей с обеих сторон. В слуховых проходах также серозно-гнойное отделяемое.
На громкий хлопок в ладоши в области обоих ушей ребенок не реагирует. В легких перкуторно ясный легочный звук, при аускультации пуэрильное дыхание. Частота дыхания 48 дыхательных движений в минуту. Границы относительной сердечной тупости в пределах возрастной нормы. Тоны сердца чистые, ясные, ритмичные, 146 уд/мин. Живот мягкий, безболезненный. Печень пальпируется на 2,5 см ниже края реберной дуги, селезенка не пальпируется, наружные половые органы развиты по мужскому типу, стул 1 раз в сутки, кашицеобразный, желтый, без патологических примесей, мочеиспускание свободное, до 7 раз в сутки.
Учитывая время манифестации признаков заболевания — от момента рождения, характер изменений кожи, развитие в динамике заболевания конъюнктивита, отита, был поставлен предварительный диагноз: эксфолиативный дерматит Риттера, гнойный конъюнктивит с перфорацией роговицы справа, двусторонний отит, постнатальная гипотрофия II ст., сепсис под вопросом.
В клинике проведены: консультация офтальмолога, дерматолога, генетика, лор-врача. Произведены: клинический анализ крови, мочи, копрограмма, бактериологические исследования отделяемого из глаз, ушей, из зева, носа, посев крови на стерильность, посев кожи с пораженных участков на флору и чувствительность к антибиотикам.
Заключение офтальмолога: гиперваскуляризация, перфорация роговицы справа с выпадением радужки и десцеметоцеле роговицы слева. Показано проведение в ургентном порядке блефарорафии справа.
Через 45 мин после поступления ребенка в стационар произведено сшивание век правого глаза, назначенная терапия — глазные капли в левый глаз — выполняется.
Заключение лор-врача: двусторонний гнойный наружный отит, назначено лечение.
Результаты лабораторно-инструментальных исследований
В клиническом анализе крови при поступлении: анемия, гемоглобин 74 г/л, лейкоцитоз 19,7 • 109/л, нейтрофилез 79 %, сдвиг формулы влево до миелоцитов. Через 3 дня лейкоцитоз, 37,6 • 109/л, сохраняется нейтрофилез со сдвигом влево. Биохимический анализ крови: общий белок, глюкоза, мочевина, остаточный азот, креатинин, билирубин, АЛТ, АСТ — в пределах возрастной нормы. Клинический анализ мочи, копрограмма без патологии. Результаты бактериологического исследования: отделяемое из глазных щелей — выделен St.saprophyticus, отделяемое из слуховых проходов — E.сoli, посев с кожи — St.saprophyticus, E.facium, Kl.pneumonium, посев из зева и носа — St.aureus, St.saprophyticus, кровь на стерильность — посев роста не дал. Иммунограмма — в пределах возрастной нормы. R-грамма органов грудной клетки: очагово-инфильтративные изменения не выявлены. УЗИ: головной мозг — перивентрикулярное уплотнение. Сердце — ФОО 2,6 мм. Селезенка — очаговые уплотнения. Печень, почки — без особенностей.
Ребенок получал лечение: антибиотики — фортум, амицил, мепенам, флоксиум, цефосульбин. Противогрибковый препарат — флуконазол. Инфузионная терапия — глюкозосолевыми растворами. С иммунозаместительной целью — биовен моно 2 курса. С заместительной целью — отмытые эритроциты 1 раз. Глазные капли офтавикс, тиотриазолин, сенсевит, мазь флоксал. Ушные капли атофэ. Местно на кожу увлажняющие средства — ойлатум крем, локобейз крем, лескинар, ксемоз. Купание с применением липикара флюида.
/130.jpg)
На протяжении двух недель в больнице отмечена некоторая положительная динамика: уменьшилась выраженность эритемы кожных покровов, исчезли проявления отита, ребенок стал активнее сосать грудь, начал прибавлять в весе. Изменения со стороны глаз, однако, оставались серьезными: веки сшиты, произошла перфорация роговицы во втором глазу, эпителизация роговицы не наступает. Ребенок по-прежнему не реагирует на громкий хлопок рядом с ушами. Сохраняется сухость и шелушение кожи, выражены изменения волосяного покрова и ногтей.
Консилиум врачей в лице представителей кафедры пропедевтики педиатрии № 2 и кафедры медицинской генетики, заведующей отделением патологии новорожденных, офтальмолога, лор-врача, дерматолога пришел к следующему заключению: клинические проявления заболевания — сухость, покраснение кожи, дистрофические изменения ногтей, алопеция, редкие брови и ресницы, дистрофические изменения роговицы, язвы роговицы, наличие признаков заболевания с первых дней жизни — дают основание диагностировать у ребенка синдром Сентера (КИД-синдром), относящийся к наследственным заболеваниям с аутосомно-доминантным типом наследования. У ребенка имеет место гипотрофия II степени. Диагноз экфолиативного дерматита снят, сепсис не подтвержден.
Ребенок продолжает находиться в Харьковской ОДКБ № 1.
Краткая литературная справка
Текстура кожи детерминирована генетически. Многие кожные заболевания, сопровождающиеся нарушением ороговения, являются врожденными; ихтиоз — один из симптомов ряда редких наследственных заболеваний. В литературе имеются сообщения о сочетании ихтиоза с патологией других органов [1–4].
Синдром Сентера (кератит — ихтиоз — глухота, КИД-синдром; keratitis, ichthyosis, deafness — KID) — редкая форма эктодермальной дисплазии, обусловленной мутациями в гене GIB2 (ген коннексина 26) с характерным поражением кожи, волос, органов зрения и слуха. Основными клиническими проявлениями являются сосудистый кератит, тяжелая сенсоневральная тугоухость и прогрессирующая кератодермия (номер в каталоге наследственных заболеваний OMIM 148210). Оба значения КИД впервые предложили B. Skinner с соавторами в 1981 г. для триады клинических признаков, которая указывала на нарушение в развитии и дифференцировке многослойного плоского эпителия.
Согласно результатам исследований, молекулярной причиной КИД-синдрома являются определенные мутации в гене GIB2. Мутации в гене коннексина 26 ответственны по крайней мере за 5 кожных заболеваний, при которых отмечается нарушение слуха. Заболевания эти совпадают по некоторым клиническим признакам, охватывая широкий спектр прявлений. Различия связаны лишь с тем, какие органы поражаются и какова тяжесть клинических симптомов [2, 5].
Исследования G. Rihard и соавторов доказали, что при КИД-синдроме с доминантным наследованием имеет место мутация гена, приводящая к замене аминокислоты в высококонсервативном первом внеклеточном домене анексинового белка. Замена гуанина на амин в 148-м положении последовательности ДНК приводит к изменению последовательности аминокислот, а именно к замене аспарагина на аспарагиновую кислоту в позиции 50. Предполагается, что данное изменение в консервативной области белка нарушает взаимодействие коннексонов соседних клеток и ограничивает транспорт ионов между клетками [6, 7].
Клиническая картина заболевания выражена с момента рождения, спектр кожных проявлений широк и включает эритродермию, сухость кожи с образованием тонких чешуек. Фотофобия, кератит и прогрессирующая неоваскуляризация роговицы описаны в 79 % случаев. Среди пациентов отмечены повышенная восприимчивость слизистых оболочек и кожи к инфекциям, а также сквамозно-клеточные карциномы [4, 8, 9]. В 10–23 % случаев возможно врожденное отсутствие волос, но как правило, волосы редкие, тонкие и тусклые. В единичных случаях при КИД-синдроме наблюдали лейконихию и узловатые пальцы. Последнее указывает на то, что клиника синдрома частично перекрывается проявлениями других заболеваний [6].
Известно, что в динамике наблюдения детей с КИД-синдромом отмечается сохранение характерного поражения кожи, наличие доречевой сенсоневральной тугоухости и поражения органов зрения вплоть до слепоты.
Современные молекулярно-генетические исследования могут позволить дифференцировать отдельные формы заболевания кожи, глаз, сенсоневральной тугоухости, однако вопросы их лечения и профилактики остаются нерешенными. Продолжение молекулярно-генетических исследований в совокупности с клиническими наблюдениями в дальнейшем должно открыть новые возможности для диагностики, терапии и профилактики этих заболеваний. На современном уровне наших диагностических технологий необходимо использование генетического консультирования с определением возможного риска заболевания, дородовой диагностики пока не существует. Изучается эффективность применения изотретиноина, доказаны побочные эффекты высоких доз этого препарата, рекомендуется лечение инфекций на фоне этого заболевания, совершенствование терапии расстройств слуха, оптимизация школьного образования для детей с данной патологией.
1. MSD, Мерк, Шарп и Доуш. Руководство по медицине. — М.: Мир. — Т. II. Нарушение кератинизации. — С. 624-625.
2. Маркова Т.Г. Диагностика синдрома кератина-ихтиоза-глухоты (КИД-синдром) / Т.Г. Маркова, Н.Б. Бражкина, А.В. Поляков и др. // Вестник отоларингологии. — 2012. — 3. — С. 58-61.
3. Zhang X. B. Mutation of GIB2 in a Chinese patient with keratitis-ichthyosis-deafness syndrome and brain malformation / X.B. Zhang, S.C. Wei, C.X. Hi et al. / Clin. Exp. Dermatol. — 2009. — 34. — 309-313.
4. Nygnist G.G. Malignant proliferating pillar fumors arising in KID syndrome: a report of two patient / G.G. Nygnist, C. Mumm, R. Gran et al. // Am. I. Med. Genet. — 2007. — 734-741.
5. Caceres-Rios H. Kerathyosis, and defness (KID sindrome), prevue of the literature and proposed of a new terminology / H. Caceres-Rios, Tamayo-Sanchez C., Duran-McKinser O.M. et al. // Pediatr. Dermatol. — 1996. — 13, 2. — 105-113.
6. Kone-Poul I., Hesse S., Palix C. et al. Keratitis, ichthyosis and deafness (KID syndrome) in half sibs // Pediat. Dermatol. — 1998. — 15, 3. — 219-221.
7. Richard G. Messene mutations in GIB2 encoding connexin-26 the ectodermal desplasia keratitis-ichthyosis-deafness syndrome / G. Richard, F. Rouan, C.E. Willaughby et al. // Am. I. Hum Ge-net. — 2002. — 70. — 1341-1348.
8. Alvares A.S. De novo mutation in the gene encoding connexin-26 (GIB2) in a sporadic case of keratitis- ichthyosis-deafness (KID) syndrome / A.S. Alvares, M. Pera, M.A. Villamar // Am. I. Med. Genet A. — 2003. — 117. — P. 89-91.
9. Nyguist G.G. Malignant proliferation pillar tumors arising in KID syndrome: a report of two patients / G.G. Nyguist, C. Mumm, R. Grau et al. // Am. I. Med. Genet. — 2007. — 143. — 734-741.
10. Griffith A.J. Cochleosaccular dysplasia associrted with a connexin 26 mutation in keratitis-ichthyosis-deafness syndrome / A.J. Griffith, I. Iong, S.P. Prior et. аl. // Laringoscope. — 2006. — 116. — 1404-1408.
Источник https://24medhelp.ru/geneticheskie-zabolevaniya/ihtioz-kozhi-chto-za-bolezn/
Источник https://bhub.com.ua/chto-takoe-ihtioz-i-kak-on-proyavlyaetsya/
Источник http://www.mif-ua.com/archive/article/41854