Что такое вагинит (кольпит)?
Вагинит (кольпит) является самой распространенной причиной обращения женщин к гинекологу. Воспалительный процесс сопровождается характерной симптоматикой, которая при отсутствии лечения самостоятельно не проходит. Давайте разберемся, что собой представляет это заболевание, каких оно бывает форм, как диагностируется и лечится, а также рассмотрим основные профилактические меры, которые позволяют предупредить этот неприятный недуг.

Что такое вагинит, чем он опасен?
Это воспаление слизистых оболочек влагалища, которое имеет инфекционную природу. Возбудителями выступают не только особые болезнетворные микроорганизмы, передающиеся при сексуальных контактах, но и условно-патогенная флора, которая активизируется в периоды снижения иммунной защиты, при приеме антибактериальных средств, гормональном дисбалансе и т.д.
Ни в коем случае нельзя игнорировать симптомы болезни и затягивать с лечением. Отсутствие терапии грозит серьезными последствиями, поскольку воспалительный процесс быстро переходит на близлежащие структуры (матку, цервикальный канал и др.). Возможные осложнения:
- развитие эндометрита, сальпингита, аднексита;
- бесплодие;
- спаечные процессы, сращения половых губ;
- ВПЧ, провоцирующий онкологию;
- болезненность во время полового акта;
- цистит и другие заболевания мочеполовой системы;
- внематочная беременность.
Кольпит у будущих мам особенно опасен, поскольку может спровоцировать самопроизвольное прерывание беременности, внутриутробное инфицирование плода, фетоплацентарную недостаточность, преждевременное родоразрешение и излитие амниотической жидкости. Кроме того, при наличии вагинита стенки влагалища во время родов будут опухшими, покрасневшими и раздраженными, а значит склонными к разрывам и микротрещинам.
Причины
Когда защитные силы женского организма ослабевают, он не способен поддерживать нормальный баланс микрофлоры. Чаще всего кольпит развивается при попадании патогенных бактерий на слизистые оболочки влагалища на фоне провоцирующих факторов, к которым относятся:
- травмирования промежности (во время родоразрешения, после оперативного вмешательства и т.д.);
- гормональный дисбаланс, эндокринные нарушения;
- несоблюдение правил личной гигиены;
- бесконтрольный прием антибактериальных препаратов;
- нарушения обмена веществ в организме;
- стрессы, различные психотравмирующие ситуации;
- незащищенные половые акты со случайными партнерами, отказ от барьерной контрацепции;
- аборты в анамнезе;
- иммунодефицит.
Также симптомы вагинита могут появиться и при наличии аллергических реакций на гигиенические прокладки, гель-смазку, контрацептивы и т.д. Заболевание развивается и у новорожденных, и у женщин репродуктивного возраста, и у пожилых дам.
Признаки заболевания
Симптоматика зависит от разновидности кольпита. Однако все его формы имеют общие проявления, такие как:
- нетипичные выделения из влагалища странной консистенции, запаха и цвета;
- сухость слизистых оболочек;
- жжение и другие неприятные ощущения при мочеиспускании;
- отеки, покраснение половых губ;
- зуд в промежности;
- болезненность во время полового акта или сразу после него;
- тянущие боли и ощущение тяжести внизу живота в поясничной области;
- повышение температуры тела (этот симптом может присутствовать не всегда).
Разновидности кольпита

Патологический процесс классифицируется по нескольким критериям. По длительности течения вагинит бывает:
- Острым. Сопровождается ярко выраженными симптомами, которые присутствуют не более 2 месяцев.
- Подострым. Протекает от 2 месяцев до полугода.
- Хроническим. Длится более 6 месяцев. При этом периоды затишья чередуются с обострениями.
По степени поражения слизистых оболочек кольпит делится на:
- серозный (воспаление локализуется в поверхностных слоях);
- слизистый (поражаются и железы);
- серозно-гнойный (выделяется воспалительный экссудат, который содержит продукты жизнедеятельности патогенных микроорганизмов);
- диффузный (воспаление распространяется повсеместно).
Типы вагинита по этиологии:
- Грибковый. Развивается при активном размножении грибка рода кандида. Патологический процесс носит и другое название — молочница.
- Трихомонадный. Воспаление возникает через 3-14 дней (иногда позже) после незащищенного полового контакта с инфицированным партнером. Симптоматика ярко выраженная.
- Гонорейный. Как и предыдущий тип, является венерическим заболеванием. Первые признаки наблюдаются уже через несколько дней после секса без предохранения.
- Микоплазменный. Провоцируется бактериями, которые лишены клеточных стенок. Из-за бессимптомного течения нередко переходит в хроническую форму.
- Атрофический. Связан с атрофией тканей при снижении уровня эстрогенов. В основном характерен для периода климакса.
- Аллергический. Связан с острой реакцией на различные раздражители.
Диагностика
Лечение вагинита назначается только после подтверждения и постановки точного диагноза, а также определения разновидности недуга. На первичном приеме врач выслушивает жалобы, задает вопросы для выяснения возможных причин возникновения заболевания и осматривает пациентку на гинекологическом кресле. Во время визуального осмотра обнаруживается краснота и припухлость слизистых оболочек, на тканях может присутствовать беловатый налет. Затем гинеколог берет обычный мазок на флору и назначает дополнительные исследования.
Основные методы диагностики кольпита:
- общие анализы крови и мочи, биохимия;
- цитологическое исследование;
- кольпоскопия;
- ПЦР;
- УЗИ органов малого таза (матки и придатков).
Чем лечить вагинит?
Терапия направлена на поэтапное устранение воспаления и восстановление влагалищной микрофлоры. Использование медикаментов — обязательный элемент лечения, устранить патогенные микроорганизмы народными средствами не получится.
Основные принципы терапии кольпита:
- Курс лечения должны пройти оба партнера. Несмотря на то, что мужчины не болеют вагинитом, они являются переносчиками инфекции.
- Использовать при гигиенических процедурах антисептические составы.
- Включить в рацион больше кисломолочной продукции. Отказаться от соленого и острого.
- Регулярно менять и стирать нижнее белье, тщательно его проглаживать.
- Исключить интимные отношения в острой фазе патологии, в том числе с барьерной контрацепцией.
- Не употреблять алкоголь даже в небольших дозах.
Народные средства вылечиться от кольпита не помогут, однако они могут снять зуд и другие неприятные проявления воспалительного процесса. Перед тем как использовать растительные настои и отвары, следует обязательно проконсультироваться с лечащим врачом. Прогноз лечения благоприятный. При своевременной диагностике и качественной всесторонней терапии можно избавиться от патологии навсегда. При переходе болезни в хроническую форму важно придерживаться профилактических рекомендаций.
Рекомендованные лекарства
На первом этапе лечения проводится медикаментозная терапия с использованием антибиотиков. Если возбудитель не выявлен, назначаются препараты широкого спектра действия, то есть эффективные в отношении большинства бактерий. Когда причиной вагинита является специфический микроорганизм, то лекарства назначаются с учетом чувствительности именно к этим патогенам. Антибиотики для применения внутрь, внутримышечного введения, а также в виде вагинальных суппозиториев отпускаются в аптеках по рецепту лечащего врача.
Другие препараты, действие которых направлено на устранение симптомов кольпита:
- противогрибковые препараты местного и системного действия: Флуконазол, Пимафуцин, Клотримазол;
- антисептические и дезинфицирующие средства: Гексикон, Клиндамицин, Протаргол;
- местные анестезирующие мази от зуда и боли: Камистад, Эмла.
На втором этапе лечения необходимо восстановление нормальной микрофлоры влагалища. Прием биопрепаратов нужно начинать через несколько дней после прекращения антибиотикотерапии. Эффективные средства:
- с лактобактериями: Аципол, Лактобактерин, Ацилакт;
- с бифидобактериями: Бифидумбактерин;
- комплексные препараты: Бифиформ, Линекс.
Кольпит (вагинит) — симптомы и лечение
Что такое кольпит (вагинит)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Морозовой Татьяны Фёдоровны, гинеколога со стажем в 19 лет.
Над статьей доктора Морозовой Татьяны Фёдоровны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Гинеколог Cтаж — 19 лет
Клиника «Мать и дитя»
Дата публикации 28 января 2020 Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Вагинит (кольпит) — это гинекологическое заболевание, связанное с воспалением во влагалище. Практически каждая женщина сталкивается с этим недугом. Вагинит по частоте обращения к гинекологу занимает первое место [1] [9] .
Признаки вагинита: выделения из влагалища, зуд, жжение, боль, отёк, в редких случаях повышение температуры.
Чем отличается вагинит от вагиноза
В отличие от вагиноза, при вагините возникает воспаление во влагалище. Вагиноз — это невоспалительное заболевание.
Как часто встречается
Вагиниты встречаются более чем у 60 – 65 % гинекологических больных и являются одной из наиболее частых причин для обращения к гинекологу [12] .
Кто в группе риска
Существуют провоцирующие, или предрасполагающие, факторы для развития вагинита. Разберём их более подробно, так как на их устранении будет построена профилактика развития вагинита.
Предрасполагающие факторы:
- Травмирование промежности (в родах, после операций и др.). В результате нарушается целостность наружных половых органов и их плотное смыкание. Всё это приводит к более лёгкому проникновению условно-патогенных бактерий.
- Снижение выработки половых гормонов эстрогенов (во время беременности, лактации, климакса, гипофункции яичников) приводит к снижению гликогена в плоском эпителии. Гликоген — это полисахарид, при распаде которого образуется молочная кислота, предотвращающая размножение болезнетворных бактерий.
- Снижение иммунной защиты организма вследствие тяжёлой болезни, стресса, инфекции.
- Несоблюдение правил личной гигиены, неправильное использование тампонов, чрезмерное «замывание» слизистой интимной зоны.
- Хронические некомпенсированные заболевания (сахарный диабет, выраженный дисбактериоз кишечника, кишечные инфекции).
- Незащищённый случайный половой акт. При отсутствии барьерной контрацепции возможно заражение венерическим заболеванием [1][3][5] .
Чаще всего причиной вагинита становится попадание инфекционного агента (бактерии) на слизистую влагалища на фоне предрасполагающих факторов, что и приводит к развитию воспаления. Это большая группа инфекционных вагинитов.
Есть ещё небольшая группа неинфекционных причин развития вагинита. К ним относится поражение слизистой на фоне аллергического происхождения (довольно часто встречается у детей), психоэмоционального происхождения и атрофической природы (при снижении выработки половых гормонов в период климакса).
Вагинит может развиться в любом возрасте: и у новорождённой девочки, и у девушки-подростка, и у женщины репродуктивного возраста, и у пожилой женщины. Наиболее часто встречается в репродуктивном возрасте при начале половой жизни.
Вагинит у девочек
У детей чаще всего развивается вульвовагинит — воспаление вульвы и влагалища, которое может быстро перерасти в цистит и уретрит. По этой причине девочки чаще всего жалуются на болезненные ощущения во время и после мочеиспускания. Часто повышается температура. Лечение вагинита у детей проводят только разрешённым препаратами, которые назначает врач.
Вагинит при беременности
Отдельно стоит отметить вагинит во время беременности. Даже незначительные проявления заболевания в этот период требуют ответственного подхода к лечению и тщательного контроля за состоянием микрофлоры. Это связано с вероятностью серьёзных последствий: распространение инфекции на плод и плодные оболочки, угроза прерывания беременности и преждевременные роды, невынашивание беременности и потеря беременности. Здесь грань лечения и не лечения очень тонкая. Важно не перейти к «агрессивной санации влагалища». Уместно вспомнить слова профессора И.Б. Манухина, который более 10 лет назад посетовал, что «…мы лечим не женщину, а анализы. Невзирая на понятие «нормы» и «носительства», без каких-либо жалоб со стороны пациентки, врачи упорствуют, назначая почем зря дезинфектанты и антибиотики. » [3] .
Передаётся ли вагинит половым путем
К развитию вагинита может приводить заражение микроорганизмами, передающимися половым путем.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы кольпита (вагинита)
Что сопровождает кольпит (вагинит). Симптомы вагинита могут быть различными по степени выраженности и по сочетанию. При вагините беспокоят патологические обильные бели (выделения), зуд, жжение, боль, отёк, дискомфорт, в редких случаях повышение температуры.
Физиологические выделения из влагалища есть всегда, только характер их может быть разным. Самое главное понять, когда выделения стали патологическими. Нормальные выделения меняются в течение менструального цикла: сразу после менструации они скудные слизистые; к середине цикла становятся более обильными, слизисто-молочными; ближе к менструации бели молочные и умеренные. Так происходит у женщин репродуктивного возраста. У маленьких девочек выделения слизистые, скудные, у женщин преклонного возраста — от молочных до слизисто-скудных.
Патологические выделения чаще всего носят обильный характер и сопровождаются неприятным запахом, характер цвета меняется от молочного до различной степени зеленовато-жёлтого. Патологические выделения всегда будут провоцировать неприятные или болезненные ощущения или дискомфорт в интимной зоне [1] .
Патогенез кольпита (вагинита)
Чтобы понять механизм развития вагинита, необходимо знать анатомию. Влагалище — функциональный, внутренний орган репродуктивной системы, представляет собой эластичное трубкообразное мышечное образование. Влагалище располагается впереди прямой кишки и кзади от мочевого пузыря, под углом 90° по отношению к матке. Верхняя часть влагалища соединяется с шейкой матки, а нижняя часть с преддверием влагалища. Снаружи заканчивается наружными половыми органами (или вульвой), которые выполняют защитную и ограничительную функцию от внешней среды. Так как все органы взаимосвязаны, то воспалительный процесс чаще всего распространяется и на шейку матки, и на вульву.
Стенки влагалища имеют три слоя:
Внутренний слой слизистой оболочки влагалища представлен многослойным плоским эпителием. В этом эпителии накапливается гликоген — питательная среда для нормальных бактерий. Максимальное накопление гликогена происходит к 26 дню менструального цикла под действием половых гормонов. Сразу под слизистым слоем располагается собственная пластинка влагалища, которая представлена соединительной тканью с множественными эластичными волокнами и сосудами, питающими слизистую.
Средний слой — мышечный.
Наружный слой представлен соединительной, а также жировой тканью с развитой сетью сосудов и множеством эластичных волокон.
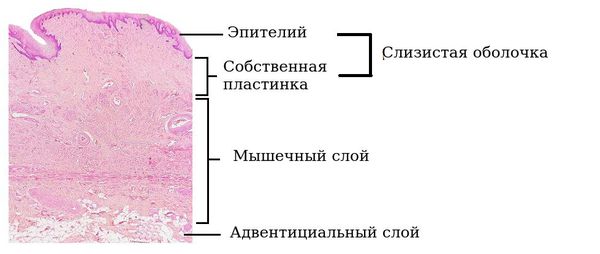
В репродуктивном возрасте толщина стенки достигает 4 мм [1] [10] .
Не всегда попадание возбудителя влечёт за собой развитие вагинита. Гликоген, который содержится в многослойном эпителии, — это «еда» для бактерий нормальной микрофлоры влагалища — молочнокислых бактерий (палочек Дедерляйна). Продуктом их жизнедеятельности является молочная кислота, которая поддерживает нормальную кислую среду. Эта среда губительная для большинства патогенных бактерий. Для самих же лактобактерий она оптимальная для размножения и жизнедеятельности. Таким образом нормальные бактерии занимают всю слизистую влагалища и не пускают для колонизации другие бактерии.
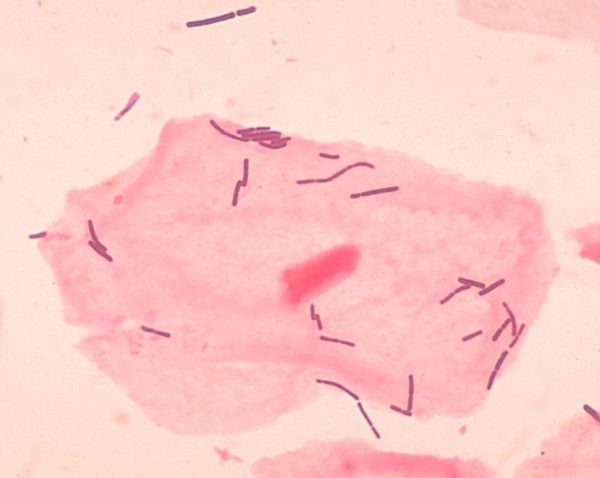
Ещё один защитный механизм слизистой влагалища от попадания и размножения патогенов — это слущивание погибшего эпителия и самоочищение. Со слизистым секретом этот слущенный эпителий вместе с бактериями выделяется из влагалища.
В развитии вагинита большое значение имеют гормоны. Если эстрогены вырабатываются в достаточном количестве, то уровень гликогена будет нормальным, следовательно, полезным бактериям будет чем питаться. Прогестагены, наоборот, приводят к снижению гликогена. Содержание прогестагенов наиболее высока перед менструацией, потому обострение вагинита чаще случается именно в этот период.
Хотя преобладание лактобактерий в микробиоценозе влагалища бесспорно, европейские сообщества акушеров-гинекологов провозгласили допустимость бактериального разнообразия [3] . Это означает, что у здоровой женщины репродуктивного возраста во влагалище могут нормально существовать и не вызывать заболевания: гарднереллы, кишечная палочка, микоплазмы и др. [1] [3] [10]
Классификация и стадии развития кольпита (вагинита)
По длительности заболевания различают:
- Острый вагинит — протекает не более двух месяцев. Жалобы и клиническая картина воспаления выражены наиболее ярко.
- Подострый вагинит — протекает больше двух месяцев, но не дольше шести месяцев. Чаще всего картина воспаления стёртая и жалобы выражены неярко.
- Хронический вагинит — воспалительный процесс длится более шести месяцев. Клиническая картина и жалобы выражены слабо, течение заболевания носит волнообразный характер: периоды затишья сменяются периодами обострения, после чего снова наступает затишье воспалительного процесса, но полного выздоровления в этот период не наступает. Хронический вагинит беспокоит годами. В итоге может привести к сужению и деформации вагины и образованию спаечного процесса [9] .
В зависимости от характера воспалительного процесса и степени (глубины) поражения слизистой различают несколько типов вагинита, которые, по сути, представляют собой последовательно сменяющиеся стадии заболевания:
- Серозный. На начальном этапе, когда воспалительный процесс локализуется в поверхностных слоях слизистой, воспаление носит серозный характер. При этом образуется воспалительный экссудат (выделения), содержащий белок и клетки слущенного эпителия.
- Слизистый. Когда к воспалительному процессу присоединяется поражение желёз, вырабатывающих слизистый секрет, воспалительный процесс приобретает серозно-слизистый характер (выделения обильные из-за большого содержания в них слизи).
- Серозно-гнойный. При прогрессировании процесса к воспалительному экссудату добавляются продукты жизнедеятельности бактерий. Выделения начинают носить характер слизисто-гнойных.
- Диффузный. Воспалительный процесс располагается диффузно, т. е. повсеместно [1] .
В зависимости от рода бактерии, вызывающей воспалительный процесс во влагалище, различают:
- Неспецифический бактериальный вагинит. Возбудителями выступают бактерии группы стафилококков, стрептококки, кишечная палочка. Они становятся причиной заболевания при нарушении микрофлоры во влагалище. В этом случае нормальная флора в силу предрасполагающих факторов снижается и её место занимает условно-патогенная микрофлора, которая в норме тоже присутствует, но в небольшом количестве. Условно-патогенные микроорганизмы могут заноситься из кишечника, мочевого пузыря или с кожи промежности. В мазках при этом обнаруживаются так называемые «ключевые клетки» — это такие клетки эпителия, которые полностью покрыты бактериями. При бактериальном вагините выделения обычно жёлто-зелёного цвета, серозно-гнойного характера. Неспецифический бактериальный вагинит ч асто переходит в хроническую форму по причине неярко выраженных симптомов и редкого обращения к специалисту по этой причине [11] .
- Специфический бактериальный вагинит. В этой ситуации конкретный возбудитель попадает во влагалище при незащищённом половом контакте (трихомонада, гонорея, хламидийная инфекция, микоплазменная инфекция). Лечение проводится специфической терапией, чувствительной к возбудителю.
По этиологии и обнаруженным патогенам выделяют следующие формы бактериального вагинита:
- Грибковый вагинит (кандидозный вульвовагинит, или микотический вульвовагинит, кандидоз, молочница) — развивается при чрезмерном размножении условно-патогенного грибка рода кандида. Грибковый вагинит более известен как молочница. Этот грибок обитает повсеместно и вызывает воспаление только при определённых обстоятельствах (значительном снижении иммунитета, при гормональных и обменных нарушениях). Для него характерны выраженный зуд и сухость вагины, обильные крупицеобразные выделения, выраженный отёк наружных половых органов (вульвы). Часто молочница обостряется перед менструацией и во время беременности. Одна из неприятных особенностей, что кандидозный вагинит переходит в хроническую форму с частым рецидивирующим течением [8] .
- Трихомонадный вагинит относится к венерическим заболеваниям. Он развивается примерно через 3-12 дней (редко до 30 дней) после незащищённого полового акта с больным человеком. Картина воспаления ярко выражена. Беспокоят обильные пенистые зловонные выделения, зуд, жжение, боли внизу живота. Возбудитель трихомониаза — подвижная жгутиковая бактерия — может подниматься из влагалища в полость матки и в трубы и вызывать там серьёзные воспалительные процессы [5][9] .
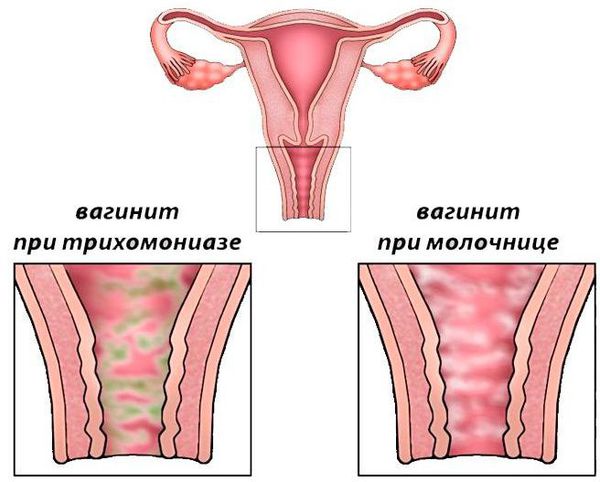
- Гонорейный вагинит тоже относится к венерическим заболеваниям. Первые признаки инфекции развиваются через 3-4 дня после незащищённого полового акта. Симптомы ярко выражены. Появляется боль, жжение во влагалище и обильные слизисто-гнойные выделения из половых путей. Могут беспокоить кровянистые выделения, которые проявляются поле отхождения плотных белесоватых плёнок со стенок влагалища. После них остаются кровоточащие эрозии [5][9] .
- Микоплазменный вагинит вызывается бактериями, лишёнными клеточной стенки. Это привело к их полиморфизму (множеству форм и размеров). С одной стороны, встречаются у совершенно здоровых женщин репродуктивного возраста в концентрации не более 10*3 КОЕ/мл. С другой стороны, уже давно доказана их роль в развитии воспалительного процесса. Характерных жалоб не существует и довольно часто встречается бессимптомное течение заболевания. И потому сдача специфических анализов на мико-уреаплазменную инфекцию (фемофлор-16) обязательна. Лечение необходимо, если концентрация бактерий превышает допустимую норму, есть клинические проявления и жалобы. Микоплазменный вагинит о чень часто переходит в хроническую форму и сочетается с трихомонадами, хламидиями и гарднереллами [7] .
- Атрофический вагинит связан с развитием атрофии слизистой влагалища при снижении половых гормонов — эстрогенов. Чаще всего он развивается в постменопаузу. Может появиться во время лактации. При этом беспокоит мучительный зуд и сухость вульвы. Выделения скудные, слизистые или прозрачные, без запаха [5][9] .
- Аллергический вагинит — довольно редко встречается и связан с аллергической реакцией на слизистой.
В зависимости от пути проникновения инфекционного агента различают:
- Восходящий вагинит — возбудитель проникает во влагалище с кожи промежности, больших и малых половых губ, из заднего прохода или уретры.
- Нисходящий вагинит — возбудитель проникает во влагалища из очагов хронического воспаления через кровь или лимфу (хронический пиелонефрит, цистит, хронический тонзиллит, ларингит, кариозные зубы) [1][5][9] .
Осложнения кольпита (вагинита)
Если воспалительный процесс во влагалище не лечить, то можно заработать более значимые последствия для своего здоровья.
- Инфекция может распространиться выше: через цервикальный канал в полость матки и дальше. В результате этого может развиться эндометрит (воспаление внутреннего слоя матки), метроэндометрит (воспаление не только внутреннего слоя полости матки, но и мышечной стенки), сальпингит (воспаление маточных труб) или аднексит (воспаление маточных труб и яичников). Генерализация инфекции приводит к такому грозному осложнению как бесплодие.
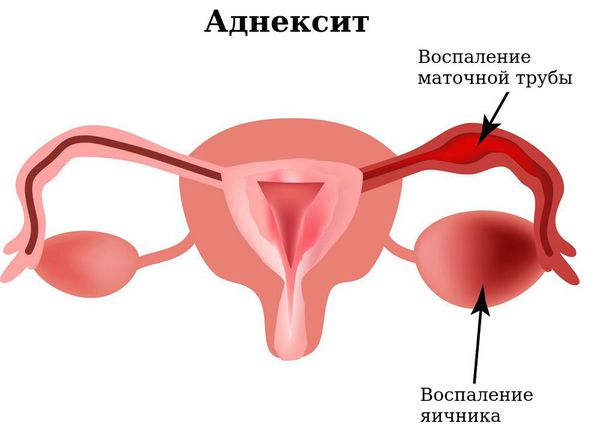
- В результате воспалительного процесса могут формироваться спайки и сращения, синехии вульвы.
- На фоне воспаления слизистая влагалища и шейки матки уже не может выполнять свою защитную функцию, и через повреждённую слизистую в более глубокие слои проникает вирусная инфекция, такая как вирус папилломы человека (ВПЧ), цитомегаловирус (ЦМВ), вирус простого герпеса (ВПГ). С вирусами бороться сложнее, а ВПЧ вызывает рак шейки матки.
- Воспалённая слизистая становится более чувствительной, появляются болевые ощущения во время половой жизни — диспареуния.
- Инфекция во влагалище может стать причиной уретрита, цистита и даже пиелонефрита (воспаления почек) [1][5][7][8][9][11] .
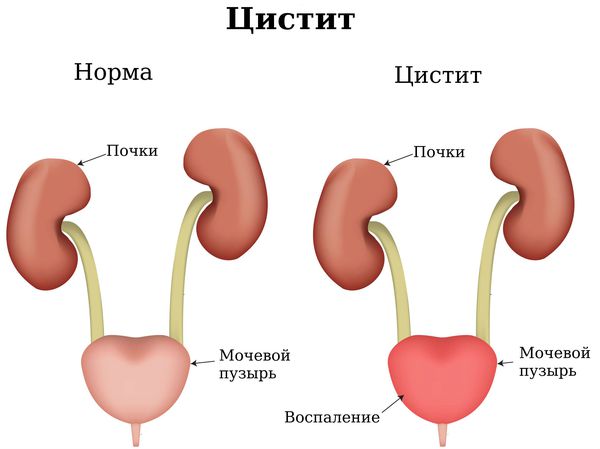
Диагностика кольпита (вагинита)
Диагностикой вагинита занимается исключительно врач. Только врач на основании жалоб,гинекологического осмотра и данных обследования (анализов) может поставить точный диагноз и назначить правильное лечение.
Бактериологический посев
Для выявления вагинита используются бактериоскопические методы (мазок на флору) и бактериологические методы (бактериальный посев отделяемого влагалища на питательную среду с определением чувствительности к антибиотикам).
ПЦР (полимеразная цепная реакция)
ПЦР-диагностика считается более информативным методом видового определения возбудителя. Этот анализ проводится в короткие сроки и позволяет как можно раньше начать лечение.
Фемофлор
Сейчас существует современный метод диагностики нарушения микрофлоры во влагалище — Фемофлор. Фемофлор представляет собой современную методику исследования урогенитального тракта у женщин. Эта методика основана на применении полимеразной цепной реакции. Особенность метода Фемофлор-16 заключается в том, что он предоставляет информацию об общем состоянии микрофлоры и наличии болезнетворных микроорганизмов, точно определяя их количественное значение. За счёт этого выявляются патологии, определяется уровень их развития и выбирается план лечения при данных нарушениях.
Фемофлор-16 — расширенный вид анализа. С его помощью выявляется наличие или отсутствие следующих групп микроорганизмов: дрожжеподобные грибки, уреаплазмы, микоплазмы, стрептококки, стафилококки, гарднерелла, фузобактерии, лептотрихии, превотеллы, эубактерии, пептострептококки, вейлонеллы, лактобактерии, энтеробактерии, клостридии. Нормальные показатели Фемофлор-16 свидетельствуют о сохранении баланса между полезной и условно-патогенной флорой и о том, что пациент здоров. Чтобы получить достоверные результаты анализов, надо соблюдать правила забора материала.
Кольпоскопия
Кольпоскопия — это осмотр шейки матки, влагалища и вульвы под микроскопом. Она необходима для диагностики фоновых заболеваний и онкологических состояний шейки матки, влагалища и вульвы. На фоне вагинита не проводится, так как картина при воспалении может быть ошибочной — те изменения, которые увидит врач, исчезнут после лечения. Если есть признаки вагинита, то в первую очередь проводится его лечение, а уже потом кольпоскопия и мазок на онкоцитологию.
Функциональная, лучевая и инструментальная диагностика для лечения вагинита не требуется.
Определение антител при ЗППП
При подозрении на ЗППП можно сдать анализ крови на антитела к инфекционным агентам. Анализ покажет, болен ли пациент ЗППП сейчас или перенёс заболевание ранее.
Подготовка к сдаче анализов
Подготовка перед сдачей анализов мазков и бактериальных посевов на половые инфекции:
- За 2 дня до забора материала исключить половые контакты.
- Не пользоваться тампонами за 7 дней.
- Не использовать вагинальные препараты и вагинальные контрацептивы за 7 дней до сдачи анализов.
- Желательно проходить обследование после менструации. Оптимально перед овуляцией. Но если процесс острый, то ждать не нужно, рекомендуется сдать анализы в любой день цикла, кроме менструации.
- После кольпоскопии анализы можно сдать только через неделю.
- Если принимали антибиотики или препараты, содержащие наркотические вещества, то нужно выждать до сдачи анализов 2 недели.
- В день сдачи анализов не проводить личную гигиену с использованием косметических средств.
- Перед сдачей анализов не мочиться 2 часа [1][2][11] .
Лечение кольпита (вагинита)
Цели лечения — устранение воспаления и восстановление микрофлоры влагалища.
Схема лечения вагинита
Лечение всегда состоит из двух этапов. Первый этап — это борьба с возбудителями воспаления. Этот этап иногда начинается с небольшого закисления среды влагалища (только по показаниям). Второй этап — это восстановление микрофлоры во влагалище и в кишечнике с последующим переходом в профилактические мероприятия для снижения рисков рецидивов.
Лекарства
Лечение специфического и неспецифического вагинитов. В зависимости от возбудителя заболевания может потребоваться системная терапия антибактериальными препаратами (амоксициллин, джазомицин, клиндамицин, орнидазол, метронидазол, тинидазол и т. д.). Местно назначаются свечи, капсулы или вагинальные таблетки, чаще всего содержащие комбинированные препараты («Полижинакс», «Макмирор комплекс», «Тержинан», «Нео-пенотран» и др.).
Лечение кандидозного вагинита (молочницы). При молочнице назначаются антимикотические (противогрибковые) препараты местного и системного действия.
Лечение атрофического вагинита. При атрофическом вагините показано применение вагинальных кремов, таблеток или колец с эстрогеном [13] .

Образ жизни и вспомогательные средства
На время лечения рекомендовано половое воздержание. После основного курса терапии обязательно проведение курса восстановления микрофлоры во влагалище препаратами, содержащими лактобактерии.
Физиотерапевтические процедуры
При хроническом и часто рецидивирующем процессе лечение должно быть комплексным и включать в себя физиотерапевтические процедуры (ультразвуковая санация с этапом восстановления биоциноза влагалища). Важно не только устранить воспаление, но и восстановить нарушенную микрофлору, иммунную защиту и убрать воздействие причинного фактора (санировать очаги хронической инфекции, сменить средство личной гигиены или контрацепции, скомпенсировать сахарный диабет инсулином).
Стоит также отметить, что есть дополнительный метод лечения и восстановления микрофлоры влагалища — это низкочастотная ультразвуковая санация аппаратом Гинетон-ММ. Преимущества этого метода лечения:
- прямое бактерицидное действие УЗ-колебаний с частотой 22-44 кГц;
- эффективная гидродинамическая санация;
- повышение концентрации лекарственного вещества в очаге воспаления;
- вибро- и гидромассаж в озвучиваемых тканях, стимуляция микроциркуляции, улучшение трофики и тканевого обмена.
Данный метод используется как дополнительный к основному лечению [2] [4] [6] [9] [11] .
Хирургические операции
Для лечения вагинита хирургическое вмешательство не требуется.
Диета при вагините
Питание не оказывает существенного влияния на течение вагинита. При приёме антибиотиков следует исключить алкоголь.
Восстановление и улучшение качества жизни
При соблюдении назначений врача возможно полное излечение и восстановление качества жизни.
Лечение вагинита при беременности
Во время беременности необходим тщательный контроль за состоянием микрофлоры. Это связано с вероятностью распространения инфекции на плод и плодные оболочки, угрозой прерывания беременности и преждевременных родов, невынашивания беременности и потери беременности. Препараты назначаются врачом индивидуально в зависимости от результатов анализов и сроков беременности.
Чем лечить вагинит без сильнодействующих препаратов
Вылечить вагинит, вызванный бактериальной инфекцией, без применения антибиотиков не получится.
Применяется ли спринцевание при вагините
Спринцевание для лечения вагинита не требуется.
Как проводится лечение партнера при вагините
При специфическом вагините половой партнёр женщины проходит лечение антибактериальными средствами. При неспецифическом вагините лечение партнёра не проводится.
Народные методы лечения вагинита
Применение средств народной медицины нередко не только не приводит к излечению, но и усугубляет ситуацию.
Прогноз. Профилактика
Прогноз при вагинитах благоприятный. При правильном и своевременном лечении следует полное выздоровление. Если процесс переходит в хроническую форму, тогда требуется повторное и комплексное лечение со сменой препаратов и обязательной программой профилактики.
Профилактика вагинитов включает в себя исключение провоцирующих факторов:
- компенсация хронических заболеваний;
- лечение хронических очагов инфекций (кариес, пиелонефрит, тонзиллит и т. д.);
- соблюдение личной гигиены;
- восстановление целостности промежности и коррекция опущения гинекологических органов;
- нормализация гормонального фона [1][2][6][11] .
Можно ли заниматься сексом при вагините
На время лечения рекомендуется половое воздержание, а полового партнёра обязательно нужно отправить на консультацию к специалисту.
Список литературы
- Гинекология: Национальное руководство / под ред. Г.М. Савельевой, Г.Т. Сухих, В.Н. Серова, В.Е. Радзинского, И.Б. Манухина. — 2-е изд., перераб. и доп. — М.: ГЭОТАР-Медиа, — 2017. — 1008 с.
- Буданов П.В., Баев О.Р. Диагностика и варианты комплексного лечения нарушений микроценоза влагалища // Вопросы гинекологии, акушерства и перинатологии. — 2002. — Т. 1, № 2. — С. 73-76.
- Радзинский В.Е. Акушерская Агрессия. — 2017. — С. 168-169.
- Педдер В.В., Летучих А.А. и др. Озон/NO- ультразвуковые технологии лечения в акушерстве и гинекологии: методические рекомендации. — 2011. — 76 с.
- Башмакова М.А., Кошелева Н.Г., Калашникова Е.Л. Инфекция и бактериальная колонизация урогениталий у беременных, влияние на течение беременности, плод. и новорожденного // Акуш. и гин. — 1995. — № 1. — С. 15-18.
- Буданов П.В., Баев О.Р., Диагностика и варианты комплексного лечения нарушений микроценоза влагалища. — 2002. — С. 73-77.
- Козлов П.В., Мубархан А., Николаев Н.Н. Роль уреаплазменной инфекции в этиологии и патогенезе преждевременного разрыва плодных оболочек и преждевременных родов // Вопр. гинекол., акуш. и перинат. — 2003. — Т. 2. — С. 33-36.
- Потекаев Н.Н., Гаджиев М.Н., Генитальный кандидоз у женщин // Гинекология. — 2001. — 177-252 с.
- Стрижаков А.Н., Давыдов А.И., Баев О.Р. Генитальные инфекции. — М.: Династия. — 2003. —140 с.
- Шейка матки, влагалище, вульва. Физиология, патология, кольпоскопия, эстетическая коррекция / под ред. С.И. Роговской, Е.В. Липовой. — 2014.
- Клинические рекомендации по диагностике и лечению заболеваний, сопровождающихся патологическими выделениями из половых путей женщин / РОАГ. — 2-е изд., испр. и доп. — М., 2019.
- Диагностика, лечение и профилактика вагинитов в общей врачебной практике. Клинические рекомендации // Ассоциация врачей общей практики (семейных врачей) Российской Федерации, 2014.
- Vaginitis // Mayo Clinic, 2019.
Женское заболевание кольпит (вагинит)

Кольпит – это заболевание воспалительного характера слизистой оболочки влагалища, возбудителями которого могут быть условно патогенные микроорганизмы и инфекции, передающиеся половым путем (микоплазма, стафилококк, стрептококк, хламидии, трихомонада и пр.).
Кольпит (или же вагинит) является одним из самых распространенных заболеваний женской репродуктивной системы. Как правило, заболевание встречается у женщин детородного возраста.
У здоровой женщины в микрофлоре влагалища присутствуют в основном особые бактерии (палочки Додерлейна), которые создают молочнокислую среду, губительную для большинства патогенных микроорганизмов.
Но нарушение баланса микрофлоры ослабляет естественную защиту организма и способствует развитию заболевания на фоне попадания в организм патогена.
Вагинит является более серьезным заболеванием, чем считает большинство женщин. Терапия заболевания назначается в зависимости от вида кольпита и стадии заболевания.
Відкрити Згорнути
Классификация вагинита
Виды кольпита отличаются в зависимости от локализации, остроты протекания заболевания и источника развития патологии.
Первичный вульвовагинит развивается во влагалище, затрагивая слизистую оболочку наружных половых органов. Вторичная форма развивается при переходе воспаления с влагалища на матку и придатки.
В зависимости от стадии протекания заболевания кольпит бывает:
- острым (характеризуется выраженным покраснением, отеком слизистой оболочки влагалища и наружной слизистой половых органов, которые сопровождаются сильным зудом, неприятным запахом и характерными выделениями);
- подострым (обладает всеми теми же симптомами, что и острый, однако они менее выражены, болезненность снижается, уменьшается количество выделений);
- хроническим (все проявления заболевания выражены не сильно, имеют периодический характер и волнообразное течение, встречается чаще всего).
По причине развития патологии кольпит бывает:
- специфическим (вызванным инфекциями, передающимися половым путем);
- неспецифическим (вызванным условно-патогенными микроорганизмами).
По типам возбудителя вагиниты делятся на:
- трихомонадный кольпит (вызывается размножением бактерии трихомонады);
- дрожжевой кольпит (вызывается грибами рода Candida);
- бактериальный вагинит (вызывается нарушением баланса микрофлоры влагалища из-за интенсивного размножения анаэробных бактерий).
После менопаузы на фоне снижения гормонального фона, угасания функции яичников и истончения слизистой оболочки возникает атрофический кольпит.
Відкрити Згорнути
Причины возникновения кольпита
Основные причины возникновения кольпита – это, как правило, отсутствие надлежащей контрацепции и частая смена полового партнера. Однако, женщины с упорядоченной половой жизнью также достаточно часто сталкиваются с возникновением кольпита.
Кольпит может развиваться из-за:
- эндокринных патологий;
- частых стрессов;
- неправильного и нерегулярного питания;
- нарушения микрофлоры кишечника;
- аллергии на презервативы, свечи, мази;
- несоблюдения правил интимной гигиены;
- травматизации слизистой оболочки влагалища;
- нарушения кровоснабжения слизистой влагалища;
- инфекционных заболеваний, передающихся половым путем;
- продолжительного приема антибактериальных препаратов;
- дисфункции яичников, которая негативно отражается на процессе образования гликогена в слизистой оболочке влагалища, что приводит к снижению кислотности среды, которая является естественной защитой организма от патогенных бактерий;
- общих инфекционных патологий (инфекций мочевого пузыря и мочевыводящего канала, хронических ангин и др.), которые сопровождаются ослаблением иммунной системы;
- неправильного анатомического строения влагалища.
Відкрити Згорнути
Все эти факторы провоцируют нарушение секреции, нарушение уровня кислотности, ухудшение местной барьерной функции, что в конечном итоге создает дисбактериоз влагалища и условия для размножения болезнетворных бактерий, некоторые из которых в малом количестве могут присутствовать во влагалище как вариант нормы, а их высокая концентрация создает клиническую картину хода заболевания.
Відкрити Згорнути
Симптомы заболевания
Симптомы кольпита можно спутать с другими заболеваниями женской репродуктивной системы.
Для вагинита характерны:
- зуд и жжение в области наружных половых органов;
- дискомфорт во время мочеиспускания;
- отеки и покраснение в области наружных половых органов;
- болезненность во время полового акта;
- обильные выделения с содержанием слизи и даже гноя;
- боли внизу живота.
Відкрити Згорнути
Встретив один или несколько из перечисленных симптомов кольпита, необходимо как можно скорее записаться на консультацию к гинекологу.

Диагностика заболевания
Диагностика кольпита сводится к выявлению источника развития заболевания: наличию патогенных или условно патогенных бактерий или внешнего фактора, который спровоцировал развитие заболевания.
При обращении к гинекологу с подозрением на кольпит назначается:
- кольпоскопия;
- УЗИ органов малого таза;
- бактериальный посев;
- визуальный осмотр с помощью зеркала;
- ПЦР-диагностика для выявления урогенитальных инфекций;
- микроскопическое и цитологическое исследование биоматериала.
Відкрити Згорнути
Лечение кольпита
Лечение кольпита назначается с учетом выявленного в ходе обследования патогена. Оно направлено на устранение факторов, которые располагают к развитию вагинита, лечение сопутствующих нарушений.
Лечение кольпита включает:
- применение антисептических средств вагинально и наружно;
- антибиотикотерапию в сочетании с местным применением препаратов широкого спектра действий, которые не всасываются в кровь и не разрушают здоровые микроорганизмы;
- физиотерапию (при необходимости);
- прием иммуноукрепляющих препаратов;
- соблюдение рекомендованного режима питания (регулярность приема пищи, баланс белков, жиров, углеводов).
Для местной терапии назначают:
- влагалищные противомикробные препараты;
- мазевые аппликации, мази и свечи;
- гормональные препараты для местного применения (по показаниям).
Зачастую, кольпит путают с молочницей. Но прежде, чем начинать лечение молочницы, нужно проконсультироваться со специалистом для подтверждения или опровержения диагноза. В случае диагностики дрожжевого или трихомонадного кольпита, лечение назначается не только женщине, но и ее половому партнеру, чтобы избежать рецидива заболевания и предотвратить возможные воспалительные процессы в репродуктивных органах мужчины.
Відкрити Згорнути
Что бывает, если не лечить кольпит?
Симптомы кольпита схожи между собой, но отсутствие лечения или самолечение данного заболевания недопустимо. Поскольку, кольпит имеет несколько видов, единого «рецепта» для лечения не существует. Если женщина лечится без посещения гинеколога, использует препараты, вычитанные в интернете или посоветованные кем-либо, пользуется народными средствами – велика вероятность, что со временем вагинит перейдет в хроническую фазу.
Последствия кольпита при видимой простоте заболевания, могут быть очень серьезными. Отсутствие надлежащего лечения является причиной перехода воспаления выше, на матку и даже яичники. Если воспаление своевременно не лечить, оно может перейти на шейку матки и даже на придатки, приводя к эндометриту, эрозии шейки матки, бесплодию, прерыванию беременности, инфицированию плода и другим серьезным проблемам, которые могут быть неизлечимыми.
Правильное лечение вагинита можно получить только при обращении к специалисту после своевременной диагностики и выбора курса лечения после выявления возбудителя заболевания.
Відкрити Згорнути
Профилактика вагинита
Профилактика кольпита предполагает в первую очередь соблюдение правил личной гигиены. При этом, не стоит добиваться чистоты во влагалище излишними спринцеваниями, которые способны нарушить природную микрофлору. Крайне важно, не злоупотреблять средствами личной гигиены. Поскольку, они могут спровоцировать развитие небактериального аллергического кольпита.
Еще одной важной составляющей женского здоровья и предупреждения развития вагинита является гигиена половых отношений. Перед половым актом рекомендовано принимать душ и пользоваться презервативами во время интимного контакта.
С целью предупреждения кольпита лучше отказаться от ношения белья из синтетических материалов, которые создают благоприятные условия для размножения болезнетворных бактерий по той причине, что они плохо пропускают воздух и влагу.
Большую роль в женском здоровье играет питание. Употребление кисломолочных продуктов и ограничение в приеме сладкого способствует поддержанию здоровой микрофлоры во влагалище.
Відкрити Згорнути
Вопрос-Ответ
Чем кольпит отличается от молочницы?
Термином «кольпит» объединяют группу заболеваний, возникающих из-за различных инфекционных и неинфекционных факторов. Они сопровождаются воспалением стенок влагалища и проявляются как схожими, так и отличающимися признаками. Молочница – это кандидозный кольпит, который провоцируется патологическим ростом грибков рода Candida. Остальные виды кольпитов вызываются другими возбудителями, передающимися половым путем. В перечень причин заболевания также стоит добавить аллергические реакции и гормональные изменения, наблюдающиеся в период менопаузы.
Можно ли забеременеть при кольпите?
Кольпит препятствует зачатию далеко не во всех случаях, поэтому беременность может наступать на фоне данного заболевания. Однако впоследствии воспаление способно провоцировать различные осложнения, приводить к прерыванию гестации, инфицированию плода и другим тяжелым последствиям. Поэтому гинекологи рекомендуют планирование беременности только после проведения курса лечения кольпита.
Можно ли вести половую жизнь при кольпите?
Большинство гинекологов рекомендует отказаться от половой близости во время лечения кольпита до полного устранения воспаления, поскольку возникающее при пенетрации трение будет дополнительно травмировать воспаленные стенки и мешать их заживлению. Некоторые врачи допускают половые контакты на фоне терапии кольпита, но настоятельно рекомендуют пользоваться средствами барьерной контрацепции, которые предотвращают инфицирование партнера и наступление беременности.
Відкрити Згорнути
Статья носит информационно-ознакомительный характер. Пожалуйста, помните: самолечение может вредить вашему здоровью.
Источник https://uteka.ru/articles/zhenskoe-zdorove/chto-takoe-vaginit/
Источник https://probolezny.ru/kolpit/
Источник https://medikom.ua/ru/zhenskoe-zabolevanie-kolpit/