Симптомы и признаки ангины с фото и схемы лечения у взрослых пациентов
А нгина — это острое воспалительное инфекционное поражение нёбных (в большинстве случаев), реже трубных, язычной, или глоточной миндалин, бактериального, вирусного, либо грибкового генеза. Иное название заболевания — тонзиллит.
Симптомы ангины у взрослых людей могут различаться в зависимости от типа возбудителя, формы и стадии патологического процесса. Не всегда боль и першение в горле означает, что это ангина (тонзиллит).
Для качественного лечения необходима своевременная диагностика, а определиться с постановкой диагноза сможет квалифицированный специалист, опирающийся на давность появления симптомов, жалобы пациента, данные визуального осмотра и лабораторных исследований.
Но все же лучше узнать об основных признаках и симптомах различных типов ангин, чтобы вовремя обратиться к доктору и избежать возможных осложнений.
Характерные проявления
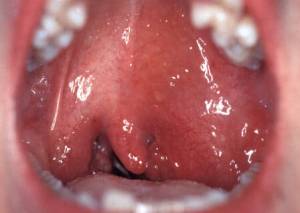
Первые признаки ангины, которые ощущает человек – это боль в горле, першение, появление сухого кашля и общее недомогание.
Может повышаться температура, в некоторых случаях незначительно, а иногда симптомы интоксикации проявляются сразу.
О том, какие признаки характерны для самых распространенных видов тонзиллита – рассказано далее.
Вирусная ангина
Заболевание имеет определенную сезонность, поскольку появляется чаще весной и осенью, во время ослабления иммунных сил организма и авитаминоза.
Вирусы передаются воздушно-капельным путем, в группу риска входят люди, работающие в тесных помещениях с большим скоплением народа.
Также существует опасность подхватить инфекцию от уже болеющего пациента. Заражение вызывается вирусом герпеса, риновирусом, аденовирусом.
Симптоматика всех лор-заболеваний вирусной этиологии нарастает стремительно, в течении 3-5 часов.
Выделяют следующие проявления:
- острый болевой синдром и покраснение слизистой в районе миндалин и мягкого неба;
- увеличение соседних лимфатических узлов;
- головные и суставные боли;
- раздражительность, сонливость, слабость;
- расстройства желудка – тошнота, диарея, рвота;
- осиплость голоса;
- насморк и сухой кашель;
- повышение температуры до 38,5°С.
Вирусная ангина требует специфического лечения, поскольку оказывает влияние на сердечнососудистую систему и приводит к стойкому снижению иммунитета. Без адекватной терапии инфекция распространяется экспансивно, на уши, полость носоглотки, лёгкие.
Бактериальная ангина
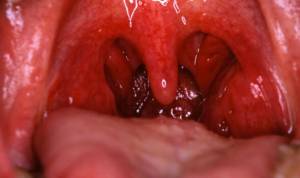
Бактериальная форма тонзиллита возникает в результате поражения слизистых оболочек гортани стрептококком, пневмококком, кишечной и синегнойной палочкой, золотистым стафилококком и реже возбудителями.
Заболеть также можно при резком снижении иммунитета, особенно после контакта с инфицированным человеком, переохлаждения и травмирования миндалин.
Первый признак ангины бактериального типа – это тупая боль в горле, которая сопровождается слабостью, повышенной утомляемостью, признаками общей интоксикации (головными и суставными болями, рвотой, тошнотой).
Все симптомы развиваются плавно, по нарастающей, в течении 2-4 суток. Температура может достигать отметок в 38-40°С, в зависимости от формы заболевания (о них будет рассказано далее). Миндалины покрываются некротическим налетом разного цвета, от бело-серого до желтого, и увеличиваются в размерах.
На этом фоне пациенту становится трудно глотать и разговаривать, а болевой синдром может достигать такой интенсивности, что затрудняет даже проглатывание слюны.
Часто бактериальная инфекция горла приводит к тяжелым последствиям в виде заглоточного абсцесса, поэтому требует своевременной диагностики и терапии.
Признаки грибковой ангины
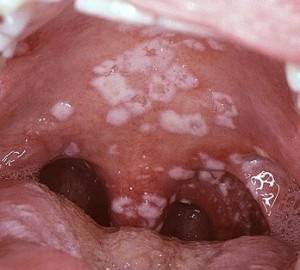
Развивается в результате поражении слизистого эпителия ротовой полости и горла дрожжеподобным грибком рода Кандида.
Заражение происходит у пациентов с ослабленным иммунитетом, на фоне длительной антибиотикотерапии и выраженного авитаминоза.
Первые симптомы ангины кандидозного типа могут остаться незамеченными, поскольку общее состояние пациента практически не изменяется, боль в горле незначительная или отсутствует.
Соседние лимфатические узлы немного увеличены в размерах, но при пальпации безболезненны, температура остается в пределах нормы, либо повышается до субфебрильных отметок (менее 38°C) .
Затем больной начинает замечать на поверхности миндалин, а зачастую щек и языка, точечные белые наложения творожистой консистенции. Они имеют форму островков, занимая все большую площадь.
Позже присоединяются выраженные симптомы:
- першение и боль в горле;
- дискомфорт во время проглатывания пищи, воды и слюны;
- появление неприятного запаха изо рта;
- атрофия вкусовых ощущений (они могут ослабевать либо полностью исчезнуть).
Снять творожистую пленку с миндалин механическим путем трудно, а после ее удаления виден слой гиперемированного, раздраженного слизистого эпителия.
Грибковая ангина часто возникает, как вторичное заболевание на фоне вирусной инфекции или бактериальной патологии, которую лечат большим количеством антибиотиков.
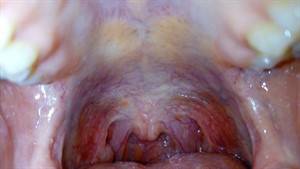
Катаральный тонзиллит
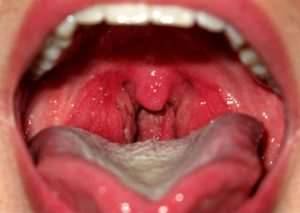
Эта форма тонзиллита считается самой легкой среди первичных поражений лимфоидного кольца глотки.
Если заболевание протекает без осложнений, то выздоровление может наступить через 5-7 дней.
Вызывается катаральная ангина вирусами и бактериями, заразиться можно воздушно-капельным путем или через предметы общего пользования с больным.
Острое начало заболевания проявляется повышением температуры до 37-38°С, покраснением миндалин, слабостью и быстрой утомляемостью. Больной предъявляет жалобы на сухость и першение в горле , дискомфорт при глотании.
Во время осмотра обнаруживаются разлитая гиперемия гланд (при отсутствии гнойного налета), увеличение и болезненность регионарных лимфаузлов.
Если на данном этапе не начать лечение, появляются осложнения в виде перехода ангины в следующие стадии, в том числе в хроническую форму. Также могут развиться проблемы с сердцем, сосудами, почками и суставами.
Лакунарная ангина
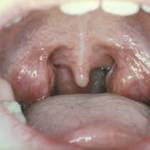
Лакунарная разновидность тонзиллита – клиническая форма первичного воспалительного процесса, вызываемая преимущественно бактериями (стрептококками, стафилококками, гемофильной палочкой).
Отличительной чертой этой формы ангины считается одновременное поражение тканей миндалин и задней стенки гортани.
После проникновения инфекционного агента в организм, патогенные структуры скапливаются на поверхности миндалин, а затем вовлекают в процесс лакуны и глоточное кольцо.
Местные изменения в горле и лимфоидной ткани отмечаются на фоне общего ухудшения самочувствия. Острое начало заболевания проявляется скачком температуры, ознобом, ломотой в мышцах и суставах, головными болями.
Через 2-3 суток появляется резкая боль в горле, из-за которой пациенту сложно глотать, разговаривать и даже поворачивать голову.
Лимфатические узлы, расположенные на шее и в углах челюстей, увеличиваются в размерах и болят, не давая полноценно двигаться и открывать рот.
Из-за скопления в лакунах миндалин гнойно-некротического налета изо рта у пациента появляется резкий неприятный запах, а речь приобретает гнусавый оттенок.
Впоследствии отечные и красные миндалины покрываются слоем бело-желтого налета, который раньше находился лишь в лакунах в виде островков.
Фолликулярный тонзиллит
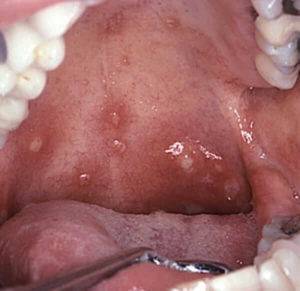
Фолликулярная ангина – это острое воспаление, затрагивающее лимфоидный глоточный аппарат, которое развивается в результате попадания в эпителиальные слои миндалин патогенных микроорганизмов (преимущественно бактерий, гораздо реже – вирусов).
В 80-85% случаев заболевание начинается по вине бета-гемолитического стрептококка группы А.
Заразиться можно при контакте с больным человеком, даже если патология у него протекает без очевидных признаков, либо при пользовании его посудой, одеждой, полотенцем.
- резкий подъем температуры до 39-40оС;
- озноб, лихорадочный синдром, повышенная потливость;
- нарушения сна и аппетита;
- боль в мышцах, суставах, челюстях, висках, нередко отдающая в уши;
- выраженный дискомфорт при глотании;
- болезненность регионарных лимфаузлов.
Во время осмотра выявляется покраснение миндалин и заметное увеличение их в объеме. Сквозь слизистую ткань гланд просвечиваются фолликулы, заполненные гнойным экссудатом.
При неоказании помощи больному развиваются осложнения в виде формирования заглоточного абсцесса, поражения сердечной мышцы, почек, внутренних органов и суставов.
Комбинированная форма
Этот вид патологии, которая сочетает в себе признаки сразу нескольких форм заболевания. Также он может объединять сразу два и более типов возбудителей, например, вирус и бактерию, либо бактерию и грибок.
Чаще всего врачи диагностируют развитие грибковой ангины на фоне бактериальной, когда пациенту лечится антисептиками, например «Мирамистином» для полоскания горла продолжительное время.
При превышении дозы или увеличении длительности терапии угнетается местный иммунитет, что приводит к росту числа патогенных пикроорганизмов.
Переход вирусной формы ангины в бактериальную обусловлен чаще наслоением вторичной инфекции, когда пациент игнорирует признаки болезни и не начинает своевременное лечение.
Комбинируются также лакунарная и фолликулярная формы тонзиллита, составляя фибринозный тип, о котором будет рассказано далее.
Признаки герпетической формы
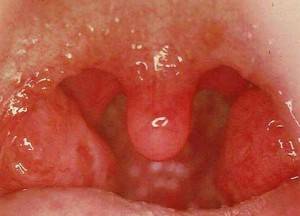
Герпетическая ангина вызывается попаданием в организм энтеровирусов – Коксаки группы А и ЕСНО. Передается воздушно-капельным путем, реже – контактным и от домашних животных.
Нередко эта форма заболевания переносится одновременно с гриппом или аденовирусной инфекцией. Попадая в лимфаузлы кишечника, патогенные микроорганизмы распространяются с током крови, поражая преимущественно слизистые оболочки.
Инкубационный период герпетической ангины составляет 7-14 суток, когда больной уже заразен для окружающих, но не знает об этом.
Острый период заболевания характеризуется следующей симптоматикой:
- недомогание, слабость;
- потеря аппетита;
- боли в мышцах рук и ног, суставах, спине, животе;
- лихорадочный синдром на фоне жара (отметки термометра достигают 40 градусов);
- диарея, тошнота, рвотный рефлекс;
- болезненность при глотании, слюнотечение;
- насморк, сухой или влажный кашель.
Главный признак ангины у взрослого (герпетического типа) – это появление на поверхности небных дужек, язычка, миндалин и мягкого неба мелких красных папул.
Их диаметр достигает 5 мм, они наполнены прозрачным серозным экссудатом, который со временем мутнеет.
Спустя 24-48 часов пузырьки лопаются, а на их месте остаются болезненные изъявления в виде язв, которые объединяются друг с другом, что создает максимальный дискомфорт во время еды и питья.
При ослабленном иммунитете новые высыпания появляются каждые 2-3 дня, а дефекты слизистой заживают спустя неделю.
Фолликулярная форма
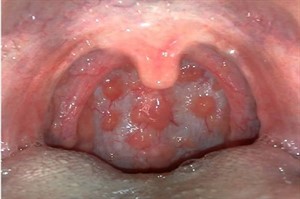
Эта клиническая форма ангины характеризуется появлением фолликул внутри слизистой ткани миндалин, которые наполнены гнойным содержимым.
Они имеют размер с булавочную головку, при этом заболевание протекает на фоне выраженного лимфаденита – поражения регионарных лимфатических узлов.
В патологический процесс вовлекаются язычная, гортанная, носоглоточная и небные миндалины.
Острая стадия фолликулярной формы проявляется лихорадкой, выраженной гипертермией и интоксикацией. Сильная кольщая. режущая боль в горле распространяется на шею и челюсть, пациент теряет аппетит, сильно потеет, плохо спит и чувствует себя слабым.
Фибринозная форма
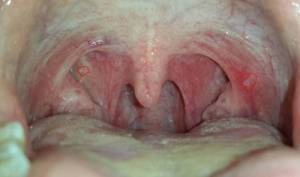
Фибринозная ангина развивается как последствие лакунарной и фолликулярной форм, о которых уже рассказано выше. Но отличтельным симптомом является формирование некротических пленок на месте вскрывшихся гнойников и язв на поверхности и в лакунах миндалин.
Патология имеет очень быструю стадию развития, уже через несколько часов появляются острые признаки:
-
- резкий скачок температуры на фоне озноба и ломоты в теле;
- нарастающий болевой синдром в горле, отдающий в уши;
- выраженная боль в лимфатических узлах, которые делают невозможными элементарные движения (поворот головы, открытие рта);
- рвота на фоне головокружения, вплоть до помутнения сознания.
Миндалины покрываются желто-белым слоем пленки, который распространяется на все большую площадь, затрагивая мягкое нёбо и заднюю стенку горла.
Флегмонозная форма
Здесь формируется интратонзиллярный абсцесс (внутри тканей миндалины), на фоне уже имеющихся изменений, развившихся при протекании лакунарной или фолликулярной ангины.
При этом нарушается отток гнойных масс из воспаленных гланд, происходит закупорка лакун и дисфункция желез, отвечающих за выведение остатков жизнедеятельности глоточного эпителия.
После перенесения первичной ангины воспаление в тканях продолжается, но протекает без температуры. Повышаться она начинает через 1-3 дня до 39-39,5°С.
Одновременно проявляются и прочие признаки интоксикации:
- слабость, чувство разбитости;
- недомогание, потеря аппетита;
- нарушения сна, головные боли;
- тошнота.
По ходу увеличения абсцесса болевой синдром нарастает, принимает тикающий характер (прямое указание на гнойный процесс) и проявляется даже при шевелении языком. Пациент не может пить, есть и глотать слюну, изо рта у него пахнет гнилью, иногда с примесью ацетона.
Речь искажается, появляется гнусавость голоса, при тяжелом протекании болезни развивается спазм мышц, из-за чего больной не может открыть рот.
Проявления язвенно-пленчатого тонзиллита
Другое название — ангина Симановского-Плаута-Венсана, вызывается особыми видами бактерий – веретенообразными бациллами и спирохетами.
Заражаются, в основном, люди молодого возраста на фоне ослабленного иммунитета, пагубных привычек и с наличием очагов острой инфекции в организме, например, кариозными зубами.
Чаще патология фиксируется с одной стороны, но бывают случаи поражения обеих миндалин. Первыми признаками считаются першение в горле, умеренные боли и дискомфорт во время глотания, при этом температура отсутсвует.
Симптомы настолько слабы, что человек списывает их на обычную простуду и не лечится. Во время осмотра можно заметить пленку серого или бело-желтого оттенка на миндалинах, которая может распространяться на переднюю дужку.
Если удалить пленчатый налет, под ним виден желтоватый эпителий, покрытый мелкими воронкообразными углублениями с четкими краями.
В запущенных формах язвы достигают размеров кратера, поражая более глубокие слои дермы. Изо рта исходит неприятный запах, лимфатические узлы увеличиваются, может повыситься температура.
При отсутствии лечения возникают осложнения – полиартрит, нефрит, хроническая ангина, острая ревматическая лихорадка.
Редкие виды ангин и их симптомы
В отличие от катаральной и лакунарной форм ангины, которые проявляются у пациентов чаще всего, существуют виды заболевания, диагностируемые достаточно редко.
Несмотря на их малую распространенность, стоит рассказать подробнее о каждом из них.
Ангина язычной миндалины
Обычно эта разновидность заболевания совмещается с другими формами, проявляясь признаками лакунарной, катаральной или фолликулярной ангины.
При этом пациент предъявляет жалобы на боли в горле при разговоре, глотании и шевелении языком. Повышается температура, подчелюстные и шейные лимфатические узлы увеличиваются.
Но при наличии таких симптомов, у данной формы болезни есть и свои специфические признаки:
- распространение воспалительного процесса в толщу языка;
- увеличение язычной мышцы в размерах;
- вынужденное положение пациента – держать рот приоткрытым, поскольку язык теряет гибкость и чувствительность;
- развитие флегмонозного воспаления в области корня языка, при вовлечении в патологический процесс тканей мышц и клетчатки.
Ангина язычной миндалины может протекать на фоне отека надгортанника, близлежащих хрящей и складок (черпалонадгортанных).
Если поражены слюнные железы и соседние лимфоузлы, возникает острая боль в глубине глотки, особенно при попытке высунуть язык. Если не предпринять мер к лечению, итогом становится отек гортани, опасный удушьем.
Ретроназальная ангина
Развивается заболевание как результат острого воспаления в полости носа и околоносовых синусов (пазух), а также прочих инфекций.
Протекает на фоне резкого скачка температуры, молниеносного нарушения носового дыхания и развития навязчивого кашля. Боль возникает в висках, за мягким небом, в задних отделах носа и ушах.
На поздних стадиях появляются выраженные признаки интоксикации – тошнота, лихорадка, рвота, вздутие живота и диарея. Во время осмотра видны отечность и покраснение небных дужек, по задней гортанной стенке стекает слизисто-гнойный экссудат.
На фоне ретроназальной ангины всегда увеличиваются и болят лимфатические узлы в районе челюстей и шеи.
При изучении глоточной миндалины выявляются ее гиперемия (покраснение), отек, скопление вязкого слизистого содержимого в полости борозд и покрытие налетом.
В запущенных формах патология осложняется развитием ларингита, трахеита, бронхита, пневмонии , гайморита и отита.
Иногда воспалительный процесс приводит к формированию заглоточного абсцесса.
Гортанная ангина
Заболевание часто возникает как результат тяжелых вирусных инфекций (скарлатины, тифа, гриппа или кори), после резкого падения иммунитета.
В ослабленный организм проникают стрептококки, пневмококки, диплококки, стафилококки, вызывая острый воспалительный процесс в глубинных эпителиальных слоях верхних дыхательных путей.
Патология похожа на ларингит, но при этом воспаляется не только слизистая гортани, а вся ее лимфаденоидная ткань, в том числе, лимфатические фолликулы, находящиеся в ее глубине.
Патологический процесс затрагивает грушевидные синусы, надгортанные складки, межчерпаловидные промежутки, морганиевы желудочки.
Под воздействием инфекции в тканях слизистой оболочки скапливается серозное содержимое, из-за чего клетчатка сильно отекает.
- сухость и резкая боль в горле;
- охриплость голоса, першение, ощущение инородного предмета в глотке;
- одышка, тошнота, учащение пульса;
- общая интоксикация – слабость, лихорадка, отсутствие аппетита;
- повышение температуры;
- болезненность регионарных лимфаузлов, шеи, ушей;
- иногда – отек гортани.
Характерные признаки зависят от распространенности воспалительного процесса, а также от наличия или отсутствия осложнений.
Если болезнь протекает на фоне выделения гноя, могут сформироваться абсцесс, флегмона, либо пострадать щитовидная железа.
Ангина дна полости рта
Заболевание встречается достаточно редко, также называется гангренозной, гнилостно-некротической или ангиной Людвига.
Патология отличается тяжелым течением и большим количеством летальных исходов.
Причинами считаются хронические инфекционные процессы в носоглотке и полости рта, кариозные зубы, травмы челюсти и мягких тканей слизистой, попадание в травмированный эпителий патогенных микроорганизмов.
Начинается проявление признаков воспаления в области подчелюстного треугольника, либо поражаются сразу все ткани ротовой полости.
Сначала дно полости рта становится равномерно плотным, припухлым и умеренно болезненным.
Дальше в процесс воспаления вовлекаются ткани поднижнечелюстной и подподбородочных областей и шеи. Подъязычные валики покрываются сухим налетом и приподнимаются, при этом слизистый эпителий рта так же высыхает.
На фоне высокой температуры 38-39°C учащается пульс, дыхание нарушается, больной не может глотать, жевать. Чтобы облегчить состояние, пациент пытается сесть.
Если не начать лечение вовремя, болезнь приведет к ухудшению сердечной деятельности, развитию заражения крови и летальному исходу.
Что необходимо обследовать

Чтобы провести дифференциальную диагностику ангин различных форм от прочих заболеваний вирусной и бактериальной этиологии и предотвратить осложнения, пациенту, возможно, придется получить консультацию нескольких специалистов.
Это терапевт, отоларинголог, инфекционист, нефролог, ревматолог.
Осмотр глотки проводится для выявления покраснений, отечности гортани, скопления в лакунах гнойного содержимого или наличия фолликул в тканях миндалин, либо слоя некротической пленки. Оценивается глубина поражения и характер изменений эпителиальных слоев.
Для выявления возбудителя болезни берется мазок из зева с для проведения бактериологического или вирусологического анализа и определения чувствительности возбудителя к антибиотиками.
Далее назначаются лабораторные исследования мочи и крови — общий и на биохимию, ПЦР диагностика – если предполагается, что заражение произошло в результате хламидиоза или похожих инфекций.
При необходимости проводят рентгенографическое исследование, КТ или МРТ (при подозрении на сложные формы заболеваний, затрагивающие глубинные слои тканей глотки и рта) . Дальнейшая диагностика зависит от того, какая форма заболевания предположительно поразила область гортани.
Лечение
Терапевтическая тактика состоит из двух частей, и направлена на устранение патогена (в первую очередь) и облегчение симптомов во вторую. Конкретные препараты назначает врач, в зависимости от типа возбудителя и характерных проявлений.
Все виды тонзиллита вызванные бактериями лечатся антибиотиками 5-7-ми дневным курсом в домашних условиях. Конкретные наименования подбираются отоларингологом по результатам исследования мазка и зева.
Пациентов в тяжелом состоянии госпитализируют в стационар и вводят антибактериальные препараты внутривенно.
По окончании курса лечения требуется пропить пробиотики для восстановления микрофлоры кишечника.
Ангины грибкового генеза требуют приема антимикотиков для уничтожения дрожжеподобных микроорганизмов в сочетании с иммуномодуляторами, курсом не более 10 дней.
Это необходимо, чтобы поднять сопротивляемость организма, поскольку в 90% случаев грибковые поражения возникают на фоне иммунодифицита.
Тонзиллиты вирусной этиологии требуют использования противовирусных средств: «Ремантадин», «Амантадин», «Тамифлю», если заболевание вызвано штаммами гриппа.
«Ацикловир», «Пенцикловир», «Валтрекс» в случае герпетической этиологии ангины.
Универсальные средства для облегчения симптомов
Назначаются во всех случаях, не зависимо от типа возбудителя.
- Антисептические растворы для уничтожения всех типов возбудителей на поверхности слизистых оболочек (не всасываются в кровь): в первую очередь «Мирамистин», несколько реже «Хлоргексидин» и «Фурацилин». Указанные растворы используются для полоскания горла.
- Дополнительно могут быть назначены спреи с антисептическим и местным обезболивающим эффектами: «Гексорал», «Тантум Верде», «Стопангин».
- Противовоспалительные нестероидного происхождения. Необходимы для снижения интенсивности воспаления и нормализации температуры тела. Подойдут препараты на основе ибупрофена — «Ибуфен», «Ибуклин», «Нурофен», если их не хватает, назначают двухкомпонентные антипиретики (ибупрофен+парацетамол): «Ибуклин» или «Колдакт Флю Плюс».
- При интенсивном воспалительном процессе, дополнительно используют анальгетики «Анальгин» и «Баралгин». Эти препараты быстро купируют любые болевые ощущения.
- При неэффективности классических противовоспалительные, наступает очередь гормональных препаратов, но строго на усмотрение врача (они не предназначены для самостоятельного применения).
Если описанное лечение не помогает, или имеет место хронический процесс с частыми рецидивами показано удаление миндалин. Это крайняя мера, к которой прибегаю только в случае необходимости.
Подытожим
Нельзя игнорировать признаки тонзиллита, поскольку при отсутствии адекватной терапии болезнь чревата рядом осложнений – нагноений, формирования флегмоны, проблем с сердцем, суставами, почками.
Также не рекомендуется заниматься самолечением, поскольку форм ангины существует немало, как уже пришлось убедиться. Каждая разновидность имеет свои симптомы и причины, поэтому и лечение требуется, исходящее из провоцирующих факторов и сопутствующих признаков.
Ангина Симановского-Венсана: болезнь двух бактерий

Ангина, она же острый тонзиллит – это заболевание, при котором воспаляются миндалины – лимфоидные структуры, находящиеся в области глоточного кольца. Причиной воспаления чаще всего являются какой-нибудь вирус или бактерия. А иногда это не один возбудитель, а сразу двое, как в случае довольно редкого, но интересного заболевания – ангины Симановского-Венсана. MedAboutMe выяснял, что это такое и как оно выглядит для пациента.

Каковы ваши шансы достичь долголетия: пройдите тест от ученых
Две бактерии и одна ангина
На ангину Симановского-Венсана приходится 5-8% всех тонзиллитов. Причиной ее являются сразу два вида бактерий – бореллии (Borrelii vincenti) и фузобактерии (Fusobacterii fusiforme hoffman).
Боррелии относятся к спирохетам – длинным тонким закрученным в растянутую спираль бактериям. Спирохеты появляются в ротовой полости человека примерно в период прорезывания молочных зубов и с этого момента становятся частью бактериального сообщества этой части тела. Боррелии являются лишь одним из трех родов спирохет, обитающих во рту человека. Borrelii vincenti, о которых идет речь в данной статье, обитают в складках слизистой оболочки полости рта и в десневых карманах.
Фузобактерии выглядят как палочки с заостренным концами, похожие на веретено. Это тоже часть нормальной микрофлоры полости рта. В 1 мл слюны можно обнаружить десятки тысяч фузобактерий. Но если в окрестностях набирают активность спирохеты (а также вибрионы, анаэробные кокки), то патогенность фузобактерий возрастает многократно. При рассматриваемой нами ангине Симановского-Плаута-Венсана количество этих микроорганизмов увеличивается в 1-10 тысяч раз. Они обитают в пораженном кариесом дентине и в десневых карманах при пародонтите.
Если в развитии болезни участвуют оба микроба, говорят о фузоспирохетозе.
История болезни
О плодотворном сотрудничестве боррелий и фузобактерий врачам известно достаточно давно. Язвенно-некротические поражения десен (гингивит) у греческих солдат упоминает еще Ксенофонт в IV веке до нашей эры, говоря также о зловонном запахе изо рта. В 1778 году аналогичную патологию описывал Джон Хантер, который объяснял, чем язвенно-некротический гингивит отличается от цинги и хронического пародонтита.
А в середине 1890-х один за другим французский врач Жан Иасент Венсан и немецкий доктор Хьюго Карл Плаут описали особую форму ангины, при которой образуются некротические язвы на миндалинах и которая вызывается двумя бактериями – эта болезнь позднее получила называние ангины Плаута-Венсана. Венсан описывал также и гингивит с аналогичными поражениями десен и той же комбинацией возбудителя, поэтому нередко можно встретить упоминание «гингивита Венсана», которое не следует путать с почти одноименной ангиной: области поражения все-таки разные и оба заболевания возникают, по мнению врачей, независимо друг от друга.
В России в это же время изучением язвенно-некротической ангины занимался отечественный отоларинголог Николай Петрович Симановский. В результате название болезни может варьировать в зависимости от страны. Где-то это ангина Венсана, где-то Плаута, где-то Плаута-Венсана, а где-то Симановского-Плаута-Венсана.
Чуть позже, во время Первой мировой войны среди солдат, проводивших много времени в сырых окопах, часто встречалось заболевание, получившее название «траншейный рот» («окопный рот») – тот самый язвенно-некротический гингивит Венсана, которым страдали греческие бойцы. По мнению врачей, болезнь развивалась на фоне сильного психологического стресса – и это один из ключевых факторов риска. Аналогичное заболевание нередко поражало обычных жителей, которые жили далеко от линии фронта и относительно неплохо питались: у них «окопный рот» развивался во время бомбардировок. Еще одним фактором риска на тот момент считалось курение.
Позднее, в 1980-1990-х гг. обнаружилось, что язвенно-некротические патологии полости рта встречаются у людей, зараженных ВИЧ. В какой-то момент их даже считали одним из осложнений СПИДа. Но потом пришли к выводу, что на фоне ВИЧ снижается иммунодефицитный статус человека, что и приводит к партологической активности фузобактерий и спирохет.
Симптомы ангины Симановского-Венсана

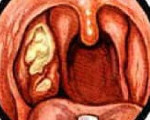
При данном заболевании выраженной интоксикации и существенного подъема температуры не наблюдается, особенно при легком течении болезни. Даже боли в горле не ощущаются особенно сильно, хотя и присутствуют. Чаще всего миндалины поражаются только с одной стороны. Но при этом формируется серый налет в виде пленки. Если его попытаться снять — под ним будут поврежденные ткани, сочащиеся кровью. На месте налета позднее образуется кратерообразная язва с зоной некроза (отмирающих тканей) вокруг и с характерным гнилостным запахом изо рта.
При средней тяжести заболевания температура повышается до 38°С, а боль в горле становится постоянно. На воспаленных и отечных миндалинах могут появиться темные пятна, возможно с белесоватым оттенком, которые иногда сливаются в единое целое. При тяжелом течении болезни температура поднимается до 40°С, а отек и воспаление распространяются на окружающие миндалины ткани.
В процесс могут вовлекаться задняя стенка глотки, небо, а также десны – в этом случае говорят о язвенно-некротическом (псевдомембранозном, язвенно-пленчатом) тонзиллите и гингивите.
Среди самых тяжелых осложнений – прободение твердого нёба, которое развиватся при очень глубоких язвах. Основной симптом – кровотечение. Такая ангина также может стать причиной абсцесса корня языка, флегмонам, гангрене и сепсису. То есть, если гнойно-некротические процессы продолжают прогрессировать, то болезнь становится смертельно опасной для человека.
Самолечение ангины Симановского- Венсана не допускается, необходимо обращение к врачу.
Читайте далее

Какие проблемы с кожей помогут решить средства с гиалуроновой кислотой?
Сухость кожи, чувство стянутости — всё это и другие проблемы, которые решают средства с гиалуроновой кислотой.
Язвенно-пленчатая ангина ( Ангина Симановского-Плаута-Венсана , Язвенно-некротическая ангина )
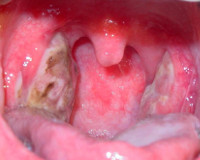
Язвенно-пленчатая ангина (язвенно-некротическая ангина) – это атипичная форма воспаления небных миндалин, сопровождающаяся образованием язв и фибринозных мембран на их поверхности. Клинически проявляется дискомфортом в горле при глотании, который позднее сменяется болью, гнилостным запахом изо рта, повышенным слюноотделением. В процессе диагностики используются жалобы больного, анамнестические сведения, результаты фарингоскопии, общеклинических анализов, бактериологического исследования. Лечение заключается в назначении местных антисептиков, общеукрепляющих и симптоматических средств, антибиотиков.
МКБ-10
A69.1 Другие инфекции Венсана
- Причины
- Патогенез
- Симптомы
- Осложнения
- Диагностика
- Лечение язвенно-пленчатой ангины
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Язвенно-пленчатая ангина или ангина Симановского-Плаута-Венсана встречается сравнительно редко, составляет порядка 5-6% от всех тонзиллитов. Впервые эта патология была описана в 1899 году отечественным отоларингологом Н. П. Симановским. В 1898 году французским бактериологом Ж. Венсаном и немецким врачом С. Плаутом были выявлены возбудители этого варианта тонзиллита.
Заболеваемость данной формой ангины преимущественно спорадическая, но возможны и эпидемические вспышки. Для ангины Симановского-Венсана характерна сезонность – наибольшее число случаев регистрируется в холодное время года: со средины октября по конец апреля. Чаще болеют лица в возрасте от 18 до 40 лет.

Язвенно-пленчатая ангина
Причины
В основе этиологии лежит фузоспирохетозная инфекция. Развитие заболевания обусловлено проникновением в ткани миндалин и симбиозом условно патогенной веретенообразной палочки (B. Fuciformis) и представителя нормальной ротовой микрофлоры – спирохеты полости рта (Spirochaeta buccalis). Также в очаге инфекции может определяться патогенная кокковая флора: ß-гемолитический стрептококк группы В, золотистый стафилококк. Провоцирующими факторами являются:
- Иммунодефицит. Активации фузоспирохетозного симбиоза способствует снижение реактивности и резистентности организма на фоне ВИЧ-инфекции, болезней органов кроветворения, злокачественных опухолей, перенесенной лучевой терапии или химиотерапевтического лечения, алиментарной дистрофии и кахексии, гиповитаминозов С и группы В, острых или хронических инфекций, общего переохлаждения.
- Очаги хронической инфекции. Развитие патологии зачастую обуславливают кариозные зубы, хронические стоматиты, пародонтоз, фронтиты, гаймориты, этмоидиты, сфеноидиты, фарингиты и др. Отдельно выделяют аденоидиты на фоне разрастания аденоидных вегетаций, поскольку помимо постоянного раздражения миндалин гнойными массами они являются причиной ротового дыхания – одного из факторов риска возникновения ангины.
Патогенез
Паренхима миндалин становится очагом инфекции, первичные патологические изменения возникают в результате накопления продуктов жизнедеятельности микрофлоры. Формирующаяся воспалительная реакция сопровождается выделением гистамина, провоспалительных цитокинов, нарушением проницаемости сосудов микроциркуляторного русла, выходом лейкоцитов и белков за их пределы.
Гистологические изменения в небных миндалинах представлены гиперплазией лимфатических фолликулов, мелкоклеточной инфильтрацией, тромбозом региональных венул покрывного эпителия, из-за чего последний начинает отшелушиваться. Морфологически патология характеризуется образованием участка некроза на обращенной к зеву поверхности миндалины. На дне очага формируется фибринозная мембрана рыхлой консистенции, прикрывающая собой некротизированную лимфаденоидную ткань.
Симптомы
Заболевание развивается постепенно. Первым признаком становится ощущение дискомфорта или постороннего тела во время глотания, описываемое больными как «комок в горле». Постепенно эти ощущения трансформируются в боль, которая при дальнейшем развитии сохраняется и в состоянии покоя. В подавляющем большинстве случаев наблюдается одностороннее поражение. Возникает неприятный гнилостный запах изо рта и повышенное слюноотделение.
Характерной особенностью этой формы болезни является отсутствие лихорадки или интермиттирующий субфебрилитет. Лишь в некоторых случаях ангина Симановского-Венсана дебютирует резким повышением температуры тела до 38,5° С с ознобом. У пациентов наблюдается увеличение передних и задних шейных, затылочных, поднижнечелюстных заушных лимфатических узлов со стороны пораженной миндалины.
Осложнения
Осложнения при язвенно-некротической форме тонзиллита сопряжены с длительным течением болезни, распространением деструктивных процессов на прилегающие анатомические структуры и подлежащие ткани. Развиваются к концу 2-3 недели заболевания. Отсутствие своевременной терапии ведет к образованию участков некроза на поверхности небно-глоточных дужек, слизистой оболочки щеки, других участков зева. В этот период наблюдается присоединение гноеродной микрофлоры, сопровождающееся формированием синдрома системной интоксикации и трансформацией патологии в гнойный тонзиллит. Далее происходит разрушение твердого неба, образуются соустья с носовой полостью. У некоторых больных деструкция зубных лунок приводит к выпадению зубов.
Диагностика
Диагноз выставляется на основе жалоб, данных анамнеза, физикального исследования, лабораторных тестов и дифференциации с другими возможными заболеваниями. Дифференциальная диагностика проводится с лакунарной и некротической ангиной, дифтерией небных миндалин, сифилитической и туберкулезной язвами, злокачественными опухолями, острым лейкозом. Программа обследования состоит из:
- Сбора анамнеза и жалоб. При опросе пациента отоларинголог детализирует жалобы, выясняет наличие сопутствующих иммунодефицитных состояний, патологий ЛОР-органов и других факторов, которые могли способствовать активации условно-патогенной флоры.
- Осмотра глотки. При фарингоскопии на верхней трети или всей поверхности одной из небных миндалин визуализируется серовато-желтый или зеленый налет по типу пятна от стеариновой свечи. Изредка он выявляется на передней небной дужке. После снятия мембраны пуговчатым зондом обнаруживается кровоточащая поверхность желтоватого цвета с четкими границами, покрытая язвами и участками некроза,
- Общеклинических лабораторных тестов. В общем анализе крови отмечается повышение уровня лейкоцитов, смещение лейкоцитарной формулы в сторону палочкоядерных и юных нейтрофилов, увеличение СОЭ. При необходимости дифференциальной диагностики может проводиться биопсия миндалины, реакция Вассермана.
- Бактериологического исследования. В мазке из пораженного участка определяется большое количество веретенообразных палочек и спирохет. Для подтверждения диагноза и подбора антибактериальных средств выявленные микроорганизмы могут культивироваться на питательных средах с последующим выполнением антибиотикограммы.
Лечение язвенно-пленчатой ангины
Лечение консервативное, при удовлетворительном состоянии пациента и отсутствии риска развития осложнений проводится в амбулаторных условиях. Основными целями медикаментозной терапии являются санация очага инфекции, укрепление неспецифического иммунитета, профилактика развития осложнений. Применяются следующие терапевтические средства:
- Местные препараты. Важнейшее значение имеет уход за полостью рта путем удаления некротических масс и полосканий антисептическими растворами. Для обработки пораженной миндалины используется перекись водорода, растворы марганца, йода, ляписа. Полоскания проводятся с фурацилином, раствором перманганата калия.
- Системные антибактериальные препараты. Антибиотики назначаются только при тяжелом течении патологии. Эффективными считаются медикаменты из группы ß-лактамов, а именно амоксициллин с клавулановой кислотой или ампициллин. При неэффективности лекарственные средства заменяются препаратами, подобранными по результатам антибиотикочувствительности.
- Симптоматические и общеукрепляющие средства. В зависимости от состояния больного дополнительно могут использоваться жаропонижающие средства, проводиться внутривенные инфузии с плазмозаменителями и др. Для укрепления защитных сил организма в программу лечения вводят поливитаминные комплексы, адаптогены, иммуномодуляторы.
Прогноз и профилактика
При отсутствии осложнений прогноз для жизни и здоровья пациента благоприятный. Образовавшиеся язвы на тканях миндалин и прилегающих структурах заживают без формирования больших соединительнотканных дефектов. Длительность заболевания в большинстве случаев составляет от 7 до 21 дня, редко – до нескольких месяцев. Осложнения развиваются не более чем в 3-7% случаев, но характеризуются тяжелым течением.
Специфическая профилактика язвенно-пленчатой ангины не разработана. Неспецифические превентивные мероприятия включают соблюдение принципов личной гигиены при уходе за ротовой полостью, предотвращение иммунодефицитных состояний и их своевременное устранение, раннее лечение патологий соседних ЛОР-органов.
Литература
1. Ангины/ Галченко М.Т., Субботина М.В. – 2009.2. Ангины: диагностика и лечение/ Кунельская Н.Л., Туровский А.Б., Кудрявцева Ю.С.// Лечебное дело. – 2010 — №3.
3. Дифференциальная диагностика тонзиллитов у детей: учебно-методическое пособие/ Астапов А.А., Кудин А.П., Галькевич Н.В. – 2017.
Источник https://deti-klinika.ru/simptomy-i-priznaki-anginy/
Источник https://medaboutme.ru/articles/angina_simanovskogo_vensana_bolezn_dvukh_bakteriy/
Источник https://www.krasotaimedicina.ru/diseases/zabolevanija_lor/Plaut-Vincent