Сердечно-сосудистые заболевания: гипертония, атеросклероз
Сердечно-сосудистые заболевания в Европе уносят ежегодно больше жизней, чем все остальные болезни. Во многом это связано с благополучным, обеспеченным образом жизни. Жителям развитых стран не приходится в поте лица своего добывать пищу – этим занимаются целые гигантские отрасли промышленности и сельского хозяйства. Европеец перемещается по планете не на своих двоих, а на удобном транспорте. Изобильная, питательная, жирная пища, отсутствие физических нагрузок делают свое дело: организм становится слабее.

Каковы ваши шансы достичь долголетия: пройдите тест от ученых
Гипертония: сердечно-сосудистое заболевание от неправильного образа жизни
Нетренированному сердцу с годами становится все труднее перекачивать кровь по сосудам, забитым холестериновыми бляшками. Чтобы облегчить работу «центрального насоса», организм увеличивает давление в сосудах. Но сосуды тоже ослаблены и утратили эластичность, и со временем патологический процесс только ускоряется.
Беда в том, что все эти изменения происходят медленно и незаметно. Очень часто диагноз впервые ставят врачи-реаниматологи, когда болезнь уже нанесла непоправимый урон здоровью. Гипертония – сердечно-сосудистое заболевание, называемое «тихим убийцей».
Проверьте, нет ли у вас следующих симптомов опасной болезни:
- частые головные боли, головокружения, нарушения координации движений;
- учащенный пульс слабого наполнения;
- ощущение пульсации или толчков в голове;
- склонность к потливости и сильному покраснению лица;
- ознобы;
- ощущение внутреннего напряжения, тревоги, раздражительность;
- мелькание перед глазами «мушек» или цветовых пятен;
- шум, звон или свист в ушах;
- уменьшение работоспособности, ухудшение памяти, снижение интеллекта;
- часто развивающиеся отеки ног, рук к вечеру, лица и век – по утрам;
- онемение пальцев;
- повышение артериального давления выше уровня 140/90 единиц.
Для визита к семейному врачу достаточно последнего пункта. Если же отмечается несколько симптомов – с визитом лучше не тянуть.
Атеросклероз: сердечно-сосудистое заболевание обмена веществ
При атеросклерозе происходит нарушение жирового обмена в организме. Холестерин и липиды начинают откладываться в виде бляшек внутри крупных кровеносных сосудов, на их стенках. Одновременно стенки становятся тверже, постепенно теряют эластичность и их просвет сужается. Если еще и состав и свойства крови нарушены, то увеличивается опасность образования тромбов в местах сужения сосудов.
Тромбы и липидные бляшки могут совсем перекрывать русло артерий, нарушая кровоток. А оторвавшийся тромб может стать причиной инсульта или инфаркта миокарда.
Мужчины болеют атеросклерозом чаще женщин: это связано с женскими гормонами, до наступления климакса защищающими сосуды от атеросклеротических бляшек. В менопаузе риск развития атеросклероза повышается и для женщин.
У лиц пожилого возраста риск атеросклероза значительно выше, чем у молодых. Имеет также значение наследственная предрасположенность, ожирение, неправильное питание, курение и злоупотребление спиртными напитками. А вот умеренное употребление качественного виноградного красного вина несколько снижает риск заболевания.
Атеросклероз — сердечно-сосудистое заболевание, проявляющееся незаметными поначалу симптомами. Одним из симптомов является повышенное кровяное давление, или гипертония. Кроме высокого давления, следует обратить внимание на следующие признаки болезни:
- ухудшение памяти и способности концентрироваться на чем-либо;
- усталость, низкая работоспособность;
- конечности часто зябнут, кожа на них становится холодной, синюшно-бледной или мраморной.
Сахарный диабет, болезни почек увеличивают риск заболевания атеросклерозом.
Профилактика заболеваний сердечно-сосудистой системы
Уменьшить опасность развития болезней сердца и сосудов можно. Рекомендации врачей по профилактике заболеваний сердечно-сосудистой системы ни для кого не станут открытием: они давно и хорошо известны всем. Это:
- здоровый образ жизни, причем не только ближе к старости, а всегда;
- сбалансированное, здоровое питание, исключающее соленые, жирные, копченые, жареные продукты, избыток сладостей, с достаточным количеством овощей и фруктов, полезной клетчатки и витаминов;
- достаточная физическая активность: занятия фитнесом, йогой, плаванием, или хотя бы ежедневные пешие прогулки на 8-10 км;
- отказ от курения и неумеренного употребления алкоголя, особенно крепких дистиллированных напитков, крепленых и сладких вин и пива;
- позитивный жизненный настрой, умение избегать стрессов и привычка улыбаться миру.
Читайте далее

Какие проблемы с кожей помогут решить средства с гиалуроновой кислотой?
Сухость кожи, чувство стянутости — всё это и другие проблемы, которые решают средства с гиалуроновой кислотой.
Гипертензия
В XXI веке артериальная гипертензия остаётся важной медико-социальной проблемой, так как она чревата осложнениями, которые приводят к инвалидности, нарушают качество жизни и может закончиться летально. Заболевание успешно лечат врачи Юсуповской больницы. Если у вас повышено артериальное давление, необходимо незамедлительно обратиться к врачу. Только своевременное и грамотное лечение способствует выздоровлению.
Классификация артериальной гипертензии
- 1 – риск менее 15%, отсутствуют отягощающие факторы;
- 2 – риск находится в пределах10- 20%, не больше 3-х отягощающих факторов;
- 3 – риск от 20 до 30%, больше 3-х отягощающих факторов;
- 4 – риск выше 30%, больше трёх отягощающих факторов, поражены органы-мишени.
При артериальной гипертензии поражаются такие органы-мишени:
- головной мозг (преходящие нарушения мозгового кровообращения, инсульт);
- орган зрения (дегенеративные изменения и отслойка сетчатки, кровоизлияние, слепота);
- кровь (повышение уровня глюкозы, приводящее к поражению центральной нервной системы);
- сердце (гипертрофия левого желудочка, инфаркт миокарда);
- почки (протеинурия, почечная недостаточность).
В зависимости от степени выраженности сердечно-сосудистого риска выделяют несколько уровней артериального давления, представленных в таблице №1.
Таблица №1. Уровни артериального давления:
Систолическое А/Д (мм.рт.ст.)
Диастолическое А/Д (мм.рт.ст.)
Артериальная гипертензия 1 степени
Артериальная гипертензия 2 степени
Артериальная гипертензия 3 степени
Изолированная систолическая гипертензия
Причины гипертензии
К основным факторам риска первичной артериальной гипертензии относят:
- Пол и возраст. Наиболее предрасположены к развитию заболевания мужчины в возрасте от 35 до 50 лет. У женщин же риск артериальной гипертензии значительно возрастает после наступления менопаузы;
- Наследственная предрасположенность. Очень высокий риск заболевания у людей, родственники первой линии которых страдали этим заболеванием. Если же гипертензия была у двух и больше родственников, то риск возрастает;
- Повышенные психоэмоциональные нагрузки и стресс. При психоэмоциональной нагрузке выделяется большое количество адреналина, под влиянием которого увеличивается частота сердечных сокращений и объём перекачиваемой крови. Если человек находится в состоянии хронического стресса, то повышенная нагрузка приводит к износу артерий и возрастает риск осложнений со стороны сердца и сосудов;
- Употребление спиртных напитков. При ежедневном потреблении крепкого алкоголя показатели давления увеличиваются ежегодно на 5 мм рт. ст.;
- Курение. Табачный дым вызывает спазм периферических и коронарных сосудов. Стенка артерии повреждается никотином и другими компонентами, а в местах повреждений образуются атеросклеротические бляшки;
- Атеросклероз развивается вследствие избыточного потребления продуктов, содержащих холестерин, и курения. Атеросклеротические бляшки сужают просветы сосудов и мешают свободному кровообращению. Это приводит к артериальной гипертензии, которая стимулирует прогрессирования атеросклероза;
- Повышенное потребление поваренной соли провоцирует спазм артерий, задерживает жидкость в организме, что в совокупности приводит к развитию гипертензии;
- Избыточная масса тела приводит к снижению физической активности. Клиническими испытаниями установлено, что на каждый лишний килограмм приходится 2 мм. рт. ст. артериального давления;
- Гиподинамия увеличивает риск развития гипертензии на 20-50%.
Симптомы артериальной гипертензии
Опасность повышения артериального давления в том, что оно не сопровождается какими-либо характерными симптомами, а медленно и тихо «убивает». Заболевание в большинстве случаев не проявляется никакими признаками, прогрессирует и приводит к таким фатальным осложнениям, как инфаркт миокарда или инсульт. При бессимптомном течении артериальная гипертензия может оставаться незамеченной в течение десятилетий.
Наиболее часто у пациентов появляются такие жалобы:
- головная боль;
- мелькание мушек перед глазами;
- помутнение в глазах;
- головокружение;
- одышка;
- быстрая утомляемость;
- боль за грудиной;
- нарушение зрения;
- носовые кровотечения;
- отёки нижних конечностей.
Тем не менее, важнейшим признаком артериальной гипертензии является повышенное артериальное давление. Головные боли могут проявляться ощущением сдавливания головы «обручем», сопровождаться головокружением и тошнотой. Они возникают на фоне физического или нервного перенапряжения. Если боль сохраняется на протяжении продолжительного времени, появляется вспыльчивость, раздражительность, чувствительность к шуму.
Внутричерепная гипертензия
Часто головная боль может быть вызвана простудой, недосыпанием, переутомлением. Появляется она вследствие повышенного внутричерепного давления. Если головные боли приобретают постоянный выраженный характер – это сигнал для обращения в Юсуповскую больницу.
Доброкачественная внутричерепная гипертензия – это повышение давления внутри черепной коробки, не связанное с протеканием в организме какого-либо патологического процесса. Головные боли появляются из-за приема определенных медикаментов или вследствие ожирения.
Внутричерепная гипертензия: симптомы у взрослых и детей
Синдром внутричерепной гипертензии проявляется по-разному, в зависимости от места расположения патологии, служащей причиной повышенного внутричерепного давления, а также от стадии заболевания и скорости его развития.
Умеренная внутричерепная гипертензия проявляется в виде:
- головных болей;
- головокружения;
- приступов тошноты и рвоты;
- помутнения сознания;
- судорог.
Признаки внутричерепной гипертензии по мере развития патологии нередко выражаются нарушением зрения. При сильно повышенном внутричерепном давлении может наблюдаться потеря сознания, нарушения слуха, речи, обоняния и пр.
Внутричерепная гипертензия: диагностика
Виды диагностики патологии заключаются в:
- измерении внутричерепного давления при помощи введения иглы в жидкостные полости черепа или спинномозговой канал с присоединенным к ней манометром.
- отслеживании степени кровенаполнения и расширения вен глазного яблока. Если у пациента красные глаза, то есть глазные вены обильно наполнены кровью и хорошо просматриваются, можно говорить о повышенном внутричерепном давлении;
- ультразвуковом исследовании сосудов головного мозга;
- магнитно-резонансной и компьютерной томографии: исследуется расширение жидкостных полостей головного мозга, а также степень разрежения краев желудочка;
- проведении энцефалограммы.
Внутричерепная гипертензия: лечение, препараты
Повышенное внутричерепное давление может приводить к снижению интеллектуальных способностей больного, нарушениям в нормальной работе внутренних органов. Поэтому данная патология требует незамедлительного начала лечения, направленного на снижение внутричерепного давления.
Лечение может проводиться только при правильной диагностике причин патологии. Например, если внутричерепная гипертензия возникла по причине развития опухоли или гематомы головного мозга, то требуется прибегнуть к оперативному вмешательству. Удаление гематомы или новообразования приводит к нормализации внутричерепного давления.
Эссенциальная гипертензия
Эссенциальная артериальная гипертензия представляет собой повышение систолического давления крови в момент сокращения сердца и выброса крови до показателей 140 мм рт. ст. и выше этой отметки и/или диастолического давления крови в момент расслабления сердечной мышцы до отметки 90 мм рт. ст. и выше.
Симптомы эссенциальной гипертензии
В медицине выделяют следующие понятия:
- эссенциальная артериальная гипертензия (эссенциальная первичная гипертензия);
- гипертензивная болезнь с поражением сердца и почек;
- вторичная гипертензия: эндокринная, реноваскулярная, неуточненная и др.
Истинная гипертония (эссенциальная форма) занимает лидирующую позицию среди всех случаев гипертензии. Частота встречаемости составляет 90%.
В детском возрасте (до 10 лет) опасным считается уровень давления, превышающий 110/70 мм рт. ст., после 10 лет – 120/80 мм рт.ст. Диагноз подтверждается в случаях повторного измерения давления в течение четырех недель не менее двух раз в разные дни.
В большинстве случаев заболеванию подвержены люди в возрасте от 30-ти до 45-ти лет.
Причины возникновения заболевания
Несмотря на все современные достижения в области медицины, причины первичной гипертонии до сих пор не установлены. Выделяют лишь ряд факторов, увеличивающих риск развития подобного рода заболевания. Среди них:
- травмы спинного и головного мозга, вследствие которых нарушается тонус сосудов на периферии;
- нервные потрясения, регулярные стрессы. В данном случае в коре головного мозга наблюдается стойкий очаг возбуждения, длительный спазм вызывает повышение периферического сопротивления, сосуды теряют эластичность;
- наследственный фактор;
- избыточный вес: многие люди с лишними килограммами списывают свое ожирение на нарушения в работе эндокринных желез, записывают себя в списки «больных» и ничего не хотят менять в своем образе жизни. На самом деле никаких эндокринных нарушений может и не быть;
- малоподвижный образ жизни;
- чрезмерное потребление многими любимого кофе. При этом уровень кофеина в крови повышается, что не дает сосудам нормально расслабляться и расширяться. Всегда нужно помнить: «хорошо то, что в меру»;
- чрезмерное употребление соли. Она задерживает влагу в организме и приводит к повышению артериального давления. Известно, что японцы потребляют соли в два раза больше, нежели европейцы, и эссенциальная гипертензия среди населения Японии встречается очень часто;
- злоупотребление алкоголем и курение приводят к нарушениям нормальной регуляции тонуса сосудов.
Патологические изменения в организме при заболевании
На начальном этапе заболевания все патологические процессы, происходящие в организме, являются обратимыми. При развитии гипертонической болезни возникает необратимая органическая патология.
К такого рода изменениям причисляют:
- нарушение тонуса вен и артерий в глазном яблоке;
- гипертрофия левого желудочка;
- отложение в сосудах сердца и других артериях атеросклеротических бляшек;
- дистрофия миокарда в сочетании с расширением сердца до пределов недостаточности;
- образование микроаневризмы в тканях головного мозга, приводящее к возникновению инсульта;
- процесс затрудненной фильтрации мочи по причине сужения просветов в сосудах почек.
Степень развития патологических процессов напрямую зависит от стадии эссенциальной гипертензии.
Диагностика эссенциальной гипертензии
Виды диагностики эссенциальной гипертензии следующие:
- анализ жалоб пациента. Врач уточняет, как давно у больного появились проблемы с артериальным давлением, какие меры он предпринимал, обращался ли за лечением в больницу;
- анализ образа жизни: специалист обязательно проводит исследования касательно режима питания больного, его физической нагрузки, подверженности вредным факторам производства и пр.;
- проводится анализ наличия эссенциальной гипертензии у родственников больного;
- во время проведения осмотра врач выявляет шумы в сердце, хрипы в легких, признаки увеличения массы и размеров левого желудочка сердца, недостаточность сократительной функции левого желудочка, потерю эластичности и уплотнения стенок артерий;
- общий анализ крови. Позволяет выявить признаки развития воспаления в организме. Об этом факте свидетельствует повышенное содержание в крови уровня лейкоцитов;
- биохимический анализ крови. Его результаты позволяют провести оценку состояния липидного, белкового, углеводного, минерального обменов. По уровню содержания в крови микроэлементов можно провести оценку работы многих систем и органов;
- анализ мочи: определяется низкая плотность мочи, свидетельствующая о нарушениях в работе почек;
- ЭКГ (электрокардиография): выявляет увеличение размеров левого желудочка сердца, а также степень его «перегрузки»;
- ЭхоКГ (эхокардиография): дает возможность оценить размеры сердца, состояние клапанов, наличие нарушений сократительной функции сердца;
- СМАД (проведение суточного мониторинга артериального давления): обследование проводится с использованием специального прибора. Его закрепляют на поясе пациента и соединяют с манжетой, наложенной на плечо при помощи тонкого гибкого шланга;
- рентгенологическое исследование органов грудной клетки: выявляют патологии в легких, расширение полости левого желудочка, изменения, вызванные уплотнением стенок сосудов и ряд других осложнений;
- ультразвуковое исследование почек: дает возможность отследить патологические процессы, вызванные заболеванием;
- исследование глазного дна при помощи офтальмоскопа. Метод позволяет выявить изменения в сосудах, служащие следствием повышенного артериального давления.
В нашей клинике проводится любой вид диагностики. Опыт врачей и современное медицинское оборудование позволяют диагностировать заболевание на ранней стадии его развития и предотвратить осложнения.
Лечение эссенциальной гипертензии
Выбор тактики лечения врач проводит после оценки состояния больного и стадии развития патологии. На начальных стадиях больным назначают немедикаментозную терапию, подразумевающую:
- особую диету, направленную на ограничение потребления соли и пищи с высоким содержанием животных жиров;
- отказ от вредных привычек, в частности курения и злоупотребления алкогольных напитков;
- избавление от стрессов. В данном случае хорошо помогают занятия йогой, аутотренинг, сеансы у психотерапевта;
- больным с диагнозом эссенциальная гипертензия нельзя работать в условиях сильного шума и вибраций;
- отказ от чрезмерных физических нагрузок: интенсивные изматывающие тренировки на беговых дорожках следует заменить получасовыми пешими прогулками.
Медикаментозное лечение подразумевает прием следующих медицинских препаратов:
- ингибиторов ангиотензинпревращающего фермента. В данную группу относят огромное количество препаратов, снижающих уровень артериального давления несколькими путями одновременно;
- блокаторы рецепторов к ангиотензину 2. Препараты расширяют сосуды, тем самым понижая артериальное давление;
- бета-блокаторы: данный вид препаратов снимает боли в сердце, замедляет сердцебиение и расширяет сосуды;
- блокаторы кальциевых каналов: замедляют проникновение кальция в ткани сосудов и сердца, замедляют сердцебиение, расширяют сосуды;
- мочегонные препараты: подавляют всасывание натрия в почках, выводя его с мочой. К этой группе препаратов причисляют и те, которые сохраняют в организме калий. При этом они обладают слабым мочегонным эффектом;
- препараты центрального действия, направленные на понижение активности нервной системы. Также сюда относятся медикаменты, понижающие содержание в организме холестерина.
Осложнения эссенциальной гипертензии
Среди наиболее распространенных осложнений эссенциальной гипертензии выделяют:
- гипертонический криз – это резкое повышение артериального давления, проявляющееся сильными головными болями, шумом в ушах, пеленой перед глазами;
- развитие «гипертонического сердца»: стенки органа постепенно утолщаются, а его сократительная способность снижается. Это может привести к инфаркту миокарда, нарушениям ритма сердца, внезапной сердечной смерти, сердечной недостаточности;
- поражения центральной нервной системы: наблюдается головокружение, нарушение памяти и координации движений. При нарушении мозгового кровообращения может возникнуть инсульт;
- поражения почек: наблюдается повышенное выделение мочи либо же учащенные позывы к мочеиспусканию в ночное время;
- поражения глаз: кровоизлияния, сужение сосудов глаз, потеря зрения.
Синдром эссенциальной гипертензии у взрослых приводит к резкому повышению артериального давления и снижению функций различных органов.
Профилактика эссенциальной гипертензии
В качестве мер профилактики заболевания выступают:
- правильный образ жизни;
- отказ от вредных привычек – курения и злоупотребления спиртными напитками;
- соблюдение правильного рациона и режима питания. Следует употреблять больше продуктов, содержащих клетчатку и свести к минимуму жирную, острую и жареную пищу;
- физическая активность. В данном случае речь не идет о том, что каждый человек должен изматывать себя ежедневными физическими нагрузками в тренажерном зале. Для поддержания организма в норме достаточно ежедневно совершать прогулки на свежем воздухе в умеренном темпе в течение тридцати минут;
- регулярно проходить профилактические медицинские обследования, в ходе которых в обязательном порядке пациенту измеряют уровень артериального давления.
Качество предоставляемых услуг в больнице находится на европейском уровне. Все диагностические и лечебные процедуры выполняются на новейшем медицинском оборудовании. Палаты оборудованы с максимальным комфортом для пациентов.
Портальная гипертензия
Портальная гипертензия является осложнением при циррозе печени. Это явление повышенного кровяного давления в воротной вене, вызванное преградой на пути кровотока из вены.
Что представляет собой портальная гипертензия
В норме показатели давления в портальной зоне составляют 7 мм. рт. ст., в случаях, когда данный показатель превышает отметку 12-20 мм, в приносящих венах формируется застой и они расширяются. Тонкие стенки вен в противовес артериям растягиваются под давлением и легко рвутся.
Синдром портальной гипертензии: причины
Каждая группа гипертензии возникает по разным причинам.
Надпечёночная блокада образуется вследствие:
- давления опухоли или рубца на просвет vena cava inf.;
- синдрома Бадда-Киари;
- слипания листков сердечной сумки при воспалениях, при этом затрудняется печеночный ток и увеличивается давление.
- Печеночная форма гипертензии развивается по следующим причинам:
- развитие опухолей;
- прием цитостатиков, разрушающих гепатоциты; отравление токсическими веществами. В данном случае повышается сопротивление кровяному давлению;
- формирование спаек в печени;
- воспалительные процессы хронического характера;
- цирроз.
Хронические заболевания и систематические интоксикации организма могут послужить следствием фиброза, исключающего орган из кровотока. Такой сценарий возможен при отсутствии необходимого лечения, даже учитывая тот факт, что печень – это орган, который способен быстро регенерировать при больших участках повреждения.
Портальная гипертензия: симптомы
Первопричиной возникновения портальной гипертензии является цирроз. При такой патологии возрастает давление в воротном сосуде печени.
По мере развития заболевания появляются следующие признаки портальной гипертензии:
- изменяются показатели лабораторных анализов – нарушаются нормы содержания тромбоцитов, лейкоцитов и эритроцитов;
- увеличивается селезенка;
- ухудшается свертываемость крови;
- диагностируется скопление жидкости в области живота (асцит);
- развивается варикоз пищеварительного тракта;
- во многих случаях у пациентов наблюдаются кровотечения и анемия.
На ранних стадиях признаки портальной гипертензии при циррозе печени проявляются в виде ухудшения общего самочувствия, вздутия живота, тяжести под правым ребром. Далее у пациента появляется болевой синдром в области под правым ребром, увеличиваются в размерах печень и селезенка, нарушается нормальная работа пищеварительного тракта.
Портальная гипертензия: степени
Всего выделяют 4 степени патологии:
- 1-я степень – функциональная (начальная);
- 2-я степень – умеренная. Сопровождается умеренным расширением вен пищевода, увеличением селезенки и асцитом;
- портальная гипертензии 3 степени – выраженная форма патологии. На данном этапе наблюдается ярко выраженный геморрагический и асцитический синдромы;
- 4-я степень (осложненная). У пациента появляются кровотечения в пищеводе и желудке, возникает гастропатия и спонтанный бактериальный перитонит.
Портальная гипертензия: диагностика
Виды диагностики в Юсуповской больнице следующие:
- УЗИ: позволяет определить размеры селезеночной, портальной и верхней брыжеечной вен. При диаметре воротной вены более 15 мм и селезеночной более 7-10 мм можно точно утверждать о наличии портальной гипертензии. Также ультразвуковое исследование позволяет выявить увеличение печени и селезенки;
- ультразвуковая допплерография: позволяет исследовать структуру сосудов, а также измерить скорость течения крови по ним;
- ФГДС (фиброгастродуоденоскопия): позволяет выявить варикозное расширение вен кардиального отдела желудка и пищевода, служащих причиной кровотечений органов желудочно-кишечного тракта.
Портальная гипертензия: лечение
Лечение портальной гипертензии при циррозе печени направлено на предотвращение кровотечений. Для данной цели пациенту назначают прием соматостатина, пропранолола и терлипрессина.
Эффективность склеротерапии оставляет около 80%. Процедура подразумевает введение при помощи эндоскопа препарата соматостатина в поврежденные вены. Таким образом происходит закупорка просвета вен и «склеивание» их стенок. Этот метод лечения принято считать классическим.
Портальная гипертензия: профилактика
К мерам по предотвращению развития заболевания относятся:
- соблюдение правильного рациона и режима питания;
- занятия спортом;
- прививки против вирусного гепатита;
- отказ от злоупотребления алкогольными напитками;
- избегание воздействия вредных факторов производства в виде отравлений токсическими веществами.
Мерами профилактики при заболеваниях печени выступают:
- полное обследование с целью постановки диагноза на ранних стадиях развития заболеваний печени и начала лечения;
- строгое выполнение всех рекомендаций врача;
- комплексная терапия в условиях стационара под чутким контролем врачей.
К мерам профилактики развития кровотечений относят:
- контроль функции свертываемости крови;
- ректороманоскопию – то есть обследование сигмовидной и прямой кишки, ежегодно;
- фиброгастродуоденоскопию два раза в год.
Вторичная гипертензия
Чаще всего встречается первичная гипертензия, которую иногда называют гипертоническая гипертензия. Кроме первичной, или идиопатической формы заболевания, которую часто называют гипертонической болезнью, известна и вторичная гипертензия.
В зависимости от причины выделяют следующие виды заболевания:
- почечная гипертензия возникает вследствие поражения почечных артерий. Эту форму заболевания называют вазоренальная гипертензия;
- повышение систолического артериального давления имеет место при синдроме Иценко-Кушинга. В этом случае поражается мозговой слой надпочечников;
- феохромоцитома – заболевание, поражающее мозговой слой надпочечников. Она является причиной злокачественной формы артериальной гипертензии. Опухоль сдавливает внешний слой надпочечников, вследствие этого происходит выброс адреналина и норадреналина в кровь, что вызывает постоянное или кризовое повышение давления;
- гиперальдостеронизм, или синдромом Кона – это опухоль надпочечников, которая вызывает повышение уровня альдостерона. Вследствие этого снижается уровень калия в крови и повышается артериальное давление;
- такие заболевания щитовидной железы, как гиперпаратиреоз, гипер- и гипотиреоз являются причиной вторичной артериальной гипертензии;
- гемодинамическая или сердечно-сосудистая артериальная гипертензия возникает в результате вовлечения в патологический процесс магистральных сосудов. Она бывает при коартрации, или сужении, аорты и недостаточности аортального клапана;
- артериальная гипертензия у взрослых центрального генеза развивается при заболеваниях головного мозга со вторичным нарушением центральной регуляции (инсульте, энцефалите, травмах головы);
- лекарственная гипертензия может возникнуть при приёме оральных контрацептивов, нестероидных противовоспалительных препаратах, глюкокортикостероидов.
Симптомы первично и вторичной артериальной гипертензии похожи. В отличие от первичной формы заболевания вторичная гипертензия проявляется ещё и признаками основного заболевания. Иногда пациенты предъявляют такие жалобы:
- головная боль;
- головокружение;
- мелькание мушек перед глазами;
- чувство сдавления в висках;
- шум в ушах;
- общая слабость;
- покраснение лица;
- тошнота.
Диагностика вторичной гипертензии затруднительна, но есть несколько признаков, позволяющих её заподозрить:
- повышение артериального давления у лиц молодого возраста;
- острое внезапное начало заболевания сразу с высоких цифр давления;
- невосприимчивость к проводимой гипотензивной терапии;
- симпатоадреналовые кризы.
Вторичная, или симптоматическая гипертензия, имеет несколько форм, которые зависят от стойкости и величины давления, степени гипертрофии левого желудочка и стадии изменения сосудов глазного дна:
- транзиторная гипертензия характеризуется отсутствием стойкого повышения давления, увеличения левого желудочка и изменений глазного дна;
- для лабильной гипертензии характерно умеренное повышение давления, которое самостоятельно не снижается, незначительная гипертрофия левого желудочка, слабо выраженное сужение сосудов глазного дна;
- при стабильной гипертензии отмечается устойчивое повышение давления, увеличение миокарда левого желудочка, выраженное изменение глазных сосудов;
- злокачественная гипертензия отличается внезапным и быстрым развитием, стабильно высокими цифрами артериального давления, высокой опасностью осложнений со стороны сосудов, глазного дна, сердца, головного мозга.
При постановке диагноза важную роль играют методы исследования, которые во многом зависят от основного заболевания. В дополнение к общепринятым обследованиям пациенту назначают внутривенную урографию, магнитно-резонансную ангиографию, компьютерную томографию с контрастированием сосудов определяют уровень тиреоидных гормонов, катехоламинов в моче и крови.
Тот или иной генез заболевания можно заподозрить по степени изменения систолического и диастолического артериального давления.
Лечение вторичной гипертензии требует индивидуального подхода. Стандартная гипотензивная терапия при этой форме заболевания неэффективна.
Гемодинамической форма заболевания требует кардиохирургического лечения и медикаментозной коррекции сердечной недостаточности. Если причиной повышения давления стал приём лекарств, пациенту следует прекратить их принимать. При гипертонии центрального генеза следует компенсировать первичное заболевание, провести консервативное (при инсульте) или оперативное лечение (при новообразовании головного мозга). Аномалии в сосудах почек корригируют хирургическим путём.
Параллельно с лечением первичного заболевания пациентам назначают и антигипертензивную терапию, то есть медикаментозное снижение артериального давления:
- ингибиторы АПФ;
- антагонисты кальциевых каналов;
- β-адреноблокаторы;
- диуретики;
- гипотензивные препараты центрального действия.
Диастолическая гипертензия
Диагноз «изолированная диастолическая гипертензия» правомочен тогда, когда систолическое значение 90мм.рт.ст. Повышение диастолического давления до 90мм.рт.ст. не представляет угрозы человеку, не имеющему соматической патологии.
Людям, у которых повышены цифры диастолического давления, не имеющие сопутствующей патологии, рекомендуется контролировать артериальное давление и изменить образ жизни:
- отрегулировать качество сна;
- не употреблять красного вина;
- ограничить количество выкуренных за день сигарет;
- избегать стрессов;
- исключить из рациона соль;
- правильно питаться;
- поддерживать нормальный вес;
- заниматься физкультурой или йогой.
При наличии диастолической гипертензии возможны такие осложнения:
- субарахноидальное кровоизлияние;
- застойная сердечная недостаточность;
- аневризма брюшного отдела аорты;
- хроническая почечная недостаточность;
- деменция;
- болезнь Айцгеймера.
Когда имеет место диастолическая гипертензия, лечение в условиях стационара необходимо при наличии стабильно высокого диастолического давления. Проводится лечение основного заболевания, например, хирургическая коррекция порока аортального клапана. Врачи индивидуально назначают препараты при гипертензии. Применяются следующие таблетки от гипертензии:
- диуретики (лазикс, фуросемид);
- бета-адреноблокаторы (анаприлин, небилет);
- блокаторы кальциевых каналов (циннаризин);
- ингибиторы АПФ (каптоприл);
- блокаторы рецепторов ангиотензина II (юлоктран).
Гипертензивные кризы
Гипертензивный криз – это состояние индивидуального значительного повышения артериального давления у пациентов, страдающих первичной или вторичной артериальной гипертензией, сопровождающееся появлением или усугублением клинических симптомов и требующее быстрого контролируемого давления для ограничения или предупреждения повреждения органов-мишеней.
Криз 1 типа (адреналовый, нейровегетативный) проявляется повышением систолического артериального давления, увеличением пульсового давления, тахикардией, экстрасистолией, возбуждением. Криз 2 типа (водно-солевой, норадреналовый) имеет такие симптомы:
- преимущественное повышение диастолического давления со снижением пульсового;
- отёки лица, ног, рук;
- заметное уменьшение диуреза накануне криза.
Для лечения неосложнённого криза врачи применяют такие препараты:
- нифедипин;
- каптоприл;
- карведилол или другие бета-адреноблокаторы;
- метопролол;
- пропранолол;
- фуросемид;
- клофелин.
При осложнённом кризе проводят санацию дыхательных путей, обеспечивают пациента кислородом, делают венозный доступ. К выбору гипотензивного препарата подходят дифференцированно, вводят его внутривенно. Быстро снижают давление, а затем в течение 2-6 часов переходят на пероральные препараты, которыми снижают его до 160/100 мм рт. Пациента госпитализируют в специализированный стационар.
Гипертензивный церебральный криз – это внезапное повышение артериального давления до критических цифр, которое приводит к нарушению мозгового кровообращения. Он проявляется головной болью и другими симптомами, характерными для синдрома ликворной гипертензии.
Диагностика артериальной гипертензии
Очень важно знать методику измерения артериального давления, только тогда можно диагностировать гипертензию. Упражнение начинают с объяснения поведения человека во время процедуры, затем показывают, как правильно накладывать манжету и фиксировать показатели. Это зависит от того, каким аппаратом измеряется давление: механическим или электронным.
Обязательно проводить такие лабораторные анализы как:
- общий анализ крови и мочи;
- содержание глюкозы в крови;
- уровень креатинина, мочевой кислоты и калия;
- липидограмма;
- содержание С-реактивного белка в сыворотке крови;
- бактериальный посев мочи.
- Пациентам назначают такие инструментальные методы исследования:
- электрокардиограмму;
- эхокардиограмму;
- рентгенография органов грудной клетки;
- ультразвуковое исследование почек и надпочечников;
- УЗИ почечных и брахицефальных артерий.
Офтальмолог осмотрит глазное дно, оценит наличие и степень микропротеинурии. Всем пациентам Юсуповской больницы проводиться суточный мониторинг артериального давления.
Лечение артериальной гипертензии
Целью лечения любого пациента, страдающего артериальной гипертензией, является снижение риска развития сердечно-сосудистых осложнений и смерти от них. Подбор препаратов для лечения гипертензии определяет следующая стратегия: достижение целевого артериального давления, то есть, 140/80мм.рт.ст. и устранение факторов риска. У пациентов, страдающих заболеваниями почек и сахарным диабетом, давление необходимо снизить до 130/80мм.рт.ст. Это позволит улучшить качество жизни и ликвидировать симптомы заболевания.
Лёгочная гипертензия
Гипертензия лёгких – что это такое? Легочная гипертензия определяется как группа заболеваний, которые характеризуются прогрессивным повышением артериального давления в лёгочной артерии, что ведёт к правожелудочковой недостаточности и является причиной преждевременной смерти.
Кардиологи используют киническую классификацию легочной гипертензии. Она бывает идиопатической и наследственной. Последняя форма развивается вследствие мутации гена рецептора типа 2 к протеину костного происхождения или мутации гена активинподобной киназы-1 с и безнаследственной геморрагической телеангиэктазии. Её могут вызывать неизвестные мутации.
Виды легочной гипертензии
Врачи выделяют несколько основных видов легочной гипертензии:
- Первичную – заболевание с неизвестным происхождением, которое может быть как врожденным, так и приобретенным. Болезнь получила название «идиопатическая легочная гипертензия». Она характеризуется изменением легочной артерии и увеличением правого желудочка. Первичная легочная гипертензия является причиной инвалидизации больного, а при отсутствии лечения приводит к летальному исходу;
- Вторичную – развивается как осложнение других заболеваний: врожденных и приобретенных пороков сердца, ВИЧ-инфекции, болезней соединительной ткани, бронхиальной астмы, патологии дыхательной системы. Заболевание может развиться вследствие закупорки кровяными сгустками сосудов. В данном случае диагностируется хроническая легочная гипертензия.
Степени легочной гипертензии по давлению
Врачи Юсуповской больницы для определения степени тяжести заболевания используют эхокардиографию или катетеризацию сердца. Различают три степени тяжести легочной гипертензии:
- Увеличение давления в легочной артерии на 25 – 45 мм рт. ст. Указывает на I степень заболевания;
- Увеличение давления на 45-65 мм рт. ст. – легочная гипертензия II степени;
- Увеличение давления более чем на 65 мм рт. ст. – легочная гипертензия III степени.
- Синдром легочной гипертензии классифицируется также в зависимости от наблюдаемой клинической картины. При этом выделяется 4 класса:
- I класс: у пациентов не наблюдается снижения физической активности. Привычные нагрузки не вызывают одышку, головокружение, слабость и болезненные ощущения;
- II класс: у пациентов происходит снижение физической активности. При обычных нагрузках больной испытывает головокружение, одышку, боли за грудиной, слабость. В состоянии покоя данные симптомы исчезают;
- III класс: в значительной степени нарушается физическая активность пациентов. При незначительной нагрузке проявляются симптомы, характерные для данного заболевания;
- IV класс: значительное снижение активности. Легочная гипертензия 4 степени характеризуется выраженной симптоматикой как в состоянии покоя, так и при минимальных физических нагрузках.
Симптомы
Легочная гипертензия не имеет ярко выраженных симптомов, поэтому лечение начинается на поздних этапах заболевания. В дебюте заболевания можно обнаружить следующие симптомы:
- Появление небольшой одышки в состоянии покоя или при малой физической активности;
- Охрипший голос или сухой кашель;
- Снижение массы тела без видимых причин;
- Учащенное сердцебиение, с течением заболевания на шее у пациента отчетливо отмечается пульсация яремной вены;
- Подавленное настроение и постоянное чувство усталости и слабости;
Обмороки и головокружения, которые являются следствием гипоксии – нехватки кислорода.
На более поздних этапах легочная гипертензия проявляется следующими признаками:
- Нарушением ритма сердца – аритмией;
- Симптомами ишемии миокарда и приступами стенокардии, при которых пациента охватывает чувство страха, выступает холодный пот и появляется боль за грудиной;
- Кровохарканьем и появлением прожилок крови в мокроте.
На терминальной стадии происходит отмирание тканей, возникающее из-за формирования тромбов в артериолах. Гипертонические кризы у больных проявляются в ночное время. Острая сердечная недостаточность или перекрытие легочной артерии тромбом могут стать основными причинами смерти.
Причины возникновения заболевания
Причины возникновения легочной гипертензии разные. Почему возникает идиопатическая легочная гипертензия, учёные не установили до сих пор.
Постепенное сужение артериол и капилляров, относящихся к системе легочной артерии, предшествует развитию заболевания. На поздних стадиях поражения артерии может происходить воспалительное разрушение стенки сосуда.
Легочная гипертензия тесно связана с нарушениями со стороны сердечно-сосудистой системы и лёгких:
- Хронической обструктивной болезнью легких;
- Недостаточной вентиляцией легких;
- Остановкой дыхания в период сна (апноэ);
- Аномалиями развития дыхательной системы;
- Врожденными, а также приобретенными пороками сердца (стенозом митрального клапана, незаращением перегородки между желудочками, патологией левого желудочка);
- Ишемической болезнью сердца;
- Воспалением миокарда – миокардитом;
- Хронической сердечной недостаточностью.
К факторам риска развития легочной гипертензии относят отягощённую наследственность, приём наркотических веществах, некоторых лекарств (Фенфлурамина, Аминорекса, Дексфенфлюрамина) и химиотерапевтических препаратов.
Диагностика легочной гипертензии
В норме давление в легочной артерии в состоянии покоя составляет около 15 мм рт. ст. Если оно превышает 25 мм рт. ст., то это уже является патологией. Более 65 мм рт. ст. считается самой тяжелой степенью легочной гипертонии.
Лечение легочной гипертензии
Стандарты лечения легочной гипертензии предполагают комбинацию адекватной терапии с применением препаратов, выполнения рекомендаций по снижению симптоматики, хирургических методов. Немедикаментозные методы лечения синдрома легочной гипертензии предполагают соблюдение водно-солевого баланса, умеренные физические нагрузки и кислородотерапию. Врачи Юсуповской больницы рекомендуют пациентам с диагнозом легочная гипертензия соблюдать следующие ограничения:
- Уменьшить употребление жидкости — не более 1,5 литров в сутки. Также уменьшить потребление соли;
- Исключить подъемы на высоту (не более 1000 метров);
- Избегать обмороков, появления одышки и болей в груди, что достигается с помощью дозированной физической нагрузки.
Для лечения легочной гипертензии применяют препараты, действие которых направлено на восстановление функции дыхательной и сердечно-сосудистой систем. Специалистам при использовании медикаментозного метода удается уменьшить нагрузку на сердце, расширить сосуды и снизить давление.
В Юсуповской больнице кардиологи назначают пациентам с легочной гипертензией следующие фармакологические препараты:
- Антагонисты кальция. Изменяют частоту сердечных сокращений, расслабляют мускулатуру бронхов, снижают спазм сосудов малого круга, уменьшают агрегацию тромбоцитов, повышают устойчивость сердечной мышцы;
- Диуретики. Выводят лишнюю воду из организма, снижают давление;
- Ингибиторы АПФ. Расширяют сосуды, уменьшают нагрузку на сердце, снижают давление;
- Нитраты;
- Антиагреганты. Уменьшают способность склеивания эритроцитов и тромбоцитов. Предотвращает их прилипание к внутренней оболочке кровеносных сосудов;
- Антикоагулянты прямого действия. Эти препараты препятствуют образованию фибрина (такое вещество в крови, которое образует основу кровяного сгустка), а также предупреждают появление сгустков крови (тромбов);
- Непрямые антикоагулянты. Препараты, относящиеся к этой группе, воздействуют на свертывание крови, а также снижают свертываемость крови;
- Антагонисты рецепторов эндотелина;
- Бронходилятаторы. Эти препараты улучшают вентиляцию легких;
- Оксид азота NO в виде ингаляций – для расширения сосудов;
- Антибиотики — если имеется бронхолегочная инфекция;
- Простагландины. Мощные расширители сосудов, которые имеют целый спектр дополнительных эффектов, таких как препятствие слипанию тромбоцитов и эритроцитов, замедление образования соединительной ткани, уменьшение повреждения эндотелиальных клеток.
Тяжёлая легочная гипертензия у взрослых требует применения хирургических методов лечения:
- Тромбоэндартерэктомии – удаления из сосудов сгустков крови;
- Предсердной саптостомии – создания отверстия между предсердиями для снижения давления;
- Трансплантации комплекса легкого и сердца или только легкого – применяется на поздних стадиях развития заболевания и при наличии других заболеваний.
Чтобы остановить прогрессирование и не допустить осложнений болезни, своевременно обращайтесь к специалистам Юсуповской больницы.
Профилактика артериальной гипертензии
Для предупреждения развития артериальной гипертензии необходимо:
- организовать правильное питание;
- избегать эмоциональных нагрузок и стрессов;
- использовать рациональные физические нагрузки;
- нормализовать режим сна;
- следить за весом;
- активно отдыхать;
- отказаться от курения и злоупотребления спиртными напитками;
- регулярно посещать врача и сдавать анализы.
Артериальная гипертензия приводит к инвалидности и смерти. Заболевание успешно лечат врачи Юсуповской больницы. Лечение этого заболевания заключается в постоянном приёме лекарственных препаратов, позволяющих контролировать артериальное давление. Следует избегать гипертонических кризов и резких перепадов давления.
Если вы столкнулись с этой проблемой, позвоните по телефону, врач-координатор запишет вас на прием к кардиологу, а также ответит на все интересующие вас вопросы.
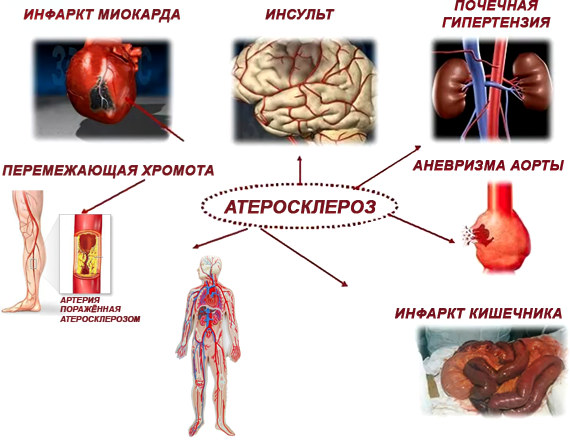
Причины, симптомы, диагностика и методы лечения атеросклероза

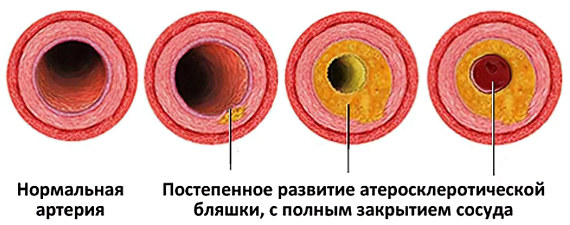
Атеросклероз — это хроническое заболевание кровеносных сосудов, при котором на их внутренней стенке откладываются «плохой» холестерин и другие ЛПНП в форме налётов и бляшек, а сами стенки уплотняются и теряют эластичность. Сосуды постепенно становятся твёрдыми из-за оседания жиров и извести на стенках, лишаются упругости и, как следствие, сужаются, что снижет доступ крови к органам. В конце концов, сосуд может полностью закрыться. А когда этому сопутствует нарушение свёртываемости крови, то появляется склонность к тромбозам и возникают ишемические повреждения органов.
Атеросклероз считается одним из самых опасных заболеваний, которое ведёт к смерти. Распознается атеросклероз, чаще всего, когда уже появляются проблемы с кровоснабжением сердца, конечностей и мозга, т. е. заболевание диагностируют на последних стадиях. Атеросклероз является одной из основных причин развития сердечнососудистых заболеваний: ишемической болезни сердца и инфаркта миокарда.
Процент людей с атеросклерозом повышается в зависимости от их возраста, т. е. эта болезнь характерна для пожилых людей. Поэтому врачи называют её старческой болезнью, но с каждым годом она молодеет, что связано с современным образом жизни.
[Видео] Доктор Евдокименко — истинные причины бляшек на стенках сосудов, меры профилактики:
Симптомы атеросклероза
Атеросклероз — заболевание системное, поэтому обычно затрагивает все крупные кровеносные магистрали организма. Из этого следует, что проявления также многообразны. Страдают, как правило, сердце, головной мозг, конечности (чаще всего, нижние). Симптоматика специфична, однако далеко не всегда проявляется достаточно ярко, чтобы однозначно диагностировать атеросклероз.

Симптоматика зависит от того, какой орган страдает от недостатка кровообращения в большей степени. В любой форме атеросклероза выделяют два симптоматических периода. В доклинический период процесс только начинается, поэтому какие-либо специфические проявления отсутствуют. Существенные проблемы с кровоснабжением и функционированием органов начинаются, когда просвет артерии закрывается более чем на 1/2.
Симптомы поражения сосудов сердца
Боль в сердце встречается с частотой 75%. Атеросклероз поражает коронарные сосуды и снижает приток кислорода и питательных веществ к миокарду. Сердце — один из наиболее чувствительных к изменению интенсивности питания органов. По этому показателю оно уступает разве что головному мозгу. Однако симптоматика развивается сразу же, важно верно интерпретировать ощущения пациента.
Нарушение нормального кровоснабжения сердца проявляется стенокардическим синдромом.
Сердечные симптомы возникают периодически и включают в себя:
- Боль в области грудной клетки. Давящая, тупая, ноющая или жгучая (что характерно для ишемического процесса). Болевые ощущения иррадиируют в лопатку, левое предплечье, кисть или пальцы (по всей протяженности кровеносной системы);
- Ощущение давления на грудную клетку (будто положили на грудь тяжёлый груз);
- Болевые ощущения при дыхании (и на вдохе, и на выдохе);
- Дыхательные нарушения.
Стенокардия, как характерный для атеросклероза синдром, проявляется приступообразно. Приступы сопровождаются нестабильностью уровня артериального давления.
Несколько реже при атеросклерозе коронарных сосудов проявляются следующие симптомы:
- Боль в области нижней челюсти, уха, шеи с левой стороны (иррадиация, однако в обратном направлении);
- Боль в области спины;
- Ощущение слабости в конечностях;
- Чувство холода, повышенная потливость и озноб («мурашки»);
- Тахикардия или брадикардия (нарушение ритма работы сердца);
- Рвота и тошнота;
- Спутанность сознания вплоть до полной его потери на короткий промежуток времени.
Интенсивность и частота симптомов зависит напрямую от степени напряжённости организма (стресс, переедание, злоупотребление психоактивными веществами и т.д.).
[Видео] Учебные фильмы Eureka (Эврика) — что такое атеросклеротическая бляшка и тромб, как они образуются?
Симптомы поражения сосудов верхних и нижних конечностей
- Ощущение холода (зябкости) в руках или ногах;
- Ощущение, что по рукам или ногам бегают «мурашки», как после длительного пребывания в одном и том же неудобном положении («затекания»);
- Бледность кожных покровов: кожа принимает мертвенно-бледный цвет и отчётливо виден сосудистый рисунок (кожа мраморного цвета).
На поздних стадиях атеросклероза сосудов конечностей наступают более тяжёлые проявления:
- Дегенерация тканей, получающих недостаточное количество необходимых веществ (истончение жирового слоя, безвозвратное выпадение волосяного покрова);
- Боли в области конечностей. В случае с поражением артерий ног наблюдается так называемая «перемежающаяся хромота». Боли локализуются в области бедер, ягодиц и икр и носят приступообразный характер, в результате чего больной начинает хромать;
- Образование на ногах ран (трофических язв, связанных с недостатком питания тканей);
- Покраснение пальцев на ногах или руках, развитие стойких отеков;
- Некроз тканей (гангрена).
Симптомы поражения сосудов головного мозга
К нарушениям питания он наиболее восприимчив, однако первичные симптомы характерны не только для атеросклероза. Так, проблемы с мозговым кровообращением наблюдаются при остеохондрозе, вертебробазилярной недостаточности и т.д.
Проявляются симптомы постепенно, по нарастающей:
- Цефалгия (или головная боль неуточненного характера). Охватывает всю голову без возможности определить точную локализацию. Имеет распирающий или давящий характер;
- Звон и шум в ушах;
- Проблемы со сном. Человек страдает от бессонницы, либо наоборот, его постоянно клонит ко сну. Во время сна часто возникают тяжёлые или кошмарные сновидения (что связано с активностью мозга и диффузными изменениями из-за недостатка кровообращения);
- Ухудшение характера человека (изменения в личности);
- Нервозность, высокая возбудимость, повышенная тревожность;
- Вялость и утомляемость;
- Нарушения основных функций организма: дыхания, речи, питания. Человек может говорить невнятно, часто давится пищей и т.д.;
- Нарушения координации движений, проблемы с самостоятельными передвижениями и ориентированием в пространстве (из-за поражения мозжечка).
Причины атеросклероза
Причинами развития атеросклероза являются высокое артериальное давление, курение, сахарный диабет, повышенный уровень холестерина в крови. Но основная причина атеросклероза заключается в нарушении холестеринового обмена. Формирование атеросклероза – это естественный процесс, который начинается примерно с 10–15 лет. С возрастом он может замедляться, а может и ускоряться.
Выделяют следующие факторы риска развития атеросклероза:
- Пол. Мужчины более подвержены развитию атеросклероза, чем женщины. Первые признаки этой патологии могут проявляться уже с 45 лет, а то и раньше, у женщин – с 55 лет. Возможно, это связано с более активным участием эстрогенов в обмене холестерина и липопротеидов низкой и очень низкой плотности;
- Возраст. Это естественный фактор риска. С возрастом атеросклеротические проявления усугубляются;
- Наследственность. Безусловно, это одна из причин появления атеросклероза. Атеросклероз – многопричинное заболевание. Поэтому уровень гормонального фона, наследственная дислипопротеидемия (нарушение липидного профиля плазмы), активность иммунной системы играют важные роли в ускорении или замедлении развития атеросклероза;
- Вредные привычки. Курение – яд для организма. Эта привычка является ещё одной причиной развития атеросклероза. Хотите иметь здоровые сосуды – бросайте курить! Что же касается алкоголя, то здесь имеется интересная зависимость: употребление небольших доз алкоголя – около 50 г водки, 100 г вина или 0,5 л пива ежедневно являются прекрасной профилактикой атеросклероза. Правда, такая же доза способствует и развитию цирроза печени. Так что одно лечим – другое калечим. А вот большие дозы алкоголя ускоряют развитие атеросклероза;
- Лишний вес. Этот фактор повышает вероятность возникновения атеросклероза. Ожирение может привести к сахарному диабету, а эта патология является прямой дорогой к атеросклерозу;
- Неправильное питание. Жирная, вредная еда является основным фактором риска. Приём пищи – очень важный физиологический процесс в нашей жизни. От того, насколько полезны употребляемые продукты, будет зависеть наше дальнейшее здоровье. Мало кто знает, что ни одна диета, кроме лечебных и сбалансированных рационов, не одобрена всемирным советом гигиены питания. Питаться нужно рационально и адекватно своим потребностям и энергетическим затратам.
Средняя продолжительность жизни японцев составляет 90 лет, а россиян – около 60. Почему такая разница? Ответ прост: посмотрите, чем питаются японцы и другие восточные народы. В их меню входят различные зерновые культуры, овощи, травы, бобы и свежая рыба. Ежедневно рынок в Токио наполняется морепродуктами, которые содержат ценные жирные кислоты. Зачем лечить заболевание, если проще его не допустить? Начинайте правильно питаться с раннего возраста, чтобы в старости самому себе сказать за это спасибо.
Видео: образование атеросклеротической бляшки
Виды атеросклероза
В зависимости от локализации холестериновых бляшек, различают следующие виды атеросклероза:
- Коронарный — поражаются сосуды сердца, и все сосуды, находящиеся поблизости.
- Церебральный — означает поражение сосудов головного мозга.
- Брахиоцефальный — означает поражение сонной, позвоночной или подключичной артерии;
- Облетирирующий — поражение артерий нижних конечностей.
- Почечный — поражение сосудов печени.
- Мезентериальный — поражение сосудов кишечника.
Формы могут проявляться самостоятельно, но чаще делают это системно.
Уровень холестерина и атеросклероз
Холестерин представляет собой особое химическое соединение, по своей природе — жирный спирт. Доказана роль холестерина в синтезе клеточных структур и органоидов (холестерин, как известно, участвует в формировании клеточных мембран). Однако повышение уровня вещества в крови напрямую повышает риск развития атеросклеротической патологии и иных заболеваний сердечнососудистой системы, поскольку свидетельствует о начавшихся нарушениях липидного и липопротеидного обмена в организме.
Предотвратить развитие этого грозного заболевания возможно лишь отказавшись от вредных привычек и поддерживая концентрацию жирного спирта в крови на одном и том же нормальном уровне постоянно. Однако холестерин атерогенен только в избытке.
Нормальное его содержание необходимо не только для исполнения структурной функции, но также:
- Для нормального пищеварения. С участием жирного спирта в печени синтезируются пищеварительные соки, необходимые для переработки жиросодержащих соединений;
- Для стабильного синтеза половых гормонов и гормонов поджелудочной железы.
В кровеносное русло холестерин поступает несколькими способами:
- Синтезируется печенью. Печень вырабатывает больше всего холестерина. Обычно более активная его выработка связана с дефицитом соединения и невозможностью восполнить его холестерином из продуктов питания. При нарушениях функции печени также возможны перебои и проблемы с регулированием уровня вещества в крови;
- Поступает с употребляемыми в пищу продуктами. Такой холестерин составляет не более 25%. Холестерин содержится в продуктах, имеющих в своём составе животные жиры. Наибольшая его концентрация отмечается в яичных желтках, субпродуктах (мозгах, печени, почках) креветках, маргарине, беконе. Содержащийся в них холестерин поступает в кровь в свободном состоянии и только затем переносится хиломикронами в печень, где в зависимости от функциональных особенностей организма и обычного рациона превращается в липопротеидные комплексы двух типов: «хорошие» (или ЛПВП) и «плохие» (ЛПНП). Первые очищают стенки сосудов от наслоений жира, а вторые их образуют.
Помимо того, что холестерин активно синтезируется и используется организмом, он также активно выводится за его пределы. Больше всего соединения выходит естественным способом через пищеварительный тракт. Чуть меньшее количество выводится посредством отмирания (слущивания) верхних слоёв кожи и кишечных слизистых.
Повышенный уровень холестерина в крови пропорционально повышает риск развития атеросклероза – такую фразу можно часто услышать, но так ли это на самом деле? Исследования из журнала «Neurology». Норма холестерина в крови — ещё далеко не гарантия и не страховка от формирования патологии по иным причинам.
[Видео] Доктора Евдокименко объясняет, почему не нужно снижать холестерин:
Атеросклероз напрямую связан с наличием сопутствующих заболеваний (гипертоническая болезнь, ожирение, нейроэндокринная форма гипоталамического синдрома, сахарный диабет, зависимость от психоактивных веществ и т.д.). Они выступают равнозначными факторами риска развития болезни.
Так или иначе, но холестерин играет в развитии атеросклероза одну из ключевых ролей. Чтобы снизить риск, необходимо придерживаться гипохолестериновой диеты и поддерживать концентрацию вещества на примерно одном и том же нормальном уровне.
Атеросклероз и сахарный диабет
Холестерин активно участвует в синтезе пищеварительных соков и гормонов поджелудочной железы, и, несмотря на то, что он не является причиной диабета, всё же существенно влияет на течение заболевания.
Сахарный диабет считают фактором повышенного риска развития атеросклероза сосудов (более чем вполовину возрастает вероятность развития). Также атеросклероз сосудов увеличивает тяжесть течения диабета. При наличии сахарного диабета заболеваемость атеросклерозом устанавливается на равных границах и у мужчин, и у женщин (хотя без диабета чаще болеют мужчины).
Сахарный диабет, в свою очередь, серьёзно осложняет течение атеросклероза:
- Атеросклероз может сформироваться и в молодом возрасте, если есть сахарный диабет. Хотя обычно болезнь развивается после 45-50 лет;
- Велика вероятность возникновения аневризм;
- Сосуды не только закупориваются, но и становятся крайне хрупкими, в связи с чем растёт вероятность инсультов;
- Процесс приобретает системный характер, одинаково тяжело поражая и сердце, и мозг, и конечности.
Атеросклероз начинается и при диабете первого, и при диабете второго типа. Диабет сопряжен с нарушением пищеварения и липидного обмена, это обуславливает остановку нормального метаболизма. Стенки сосудов приобретают чрезмерно повышенную проницаемость для жирных фракций, в связи с чем в кровеносное русло проникает куда больше «плохого холестерина». Он образует на стенках крупных артерий отложения жиров, постепенно закрывающих просветы магистрали.
С течением времени наслоение жира инкапсулируется соединительной тканью и кристаллизуется под воздействием кальциевых отложений. Вся эта структура приобретает «каменистость» и просвет артерии закрывается ещё больше. Сосуд становится ломким и утрачивает свою проводящую функцию. Итогом становится нарушение кровообращения в поражённом участке, нарастающая ишемия, разрыв сосуда и некроз тканей.
Пациенты, больные сахарным диабетом, в 4 раза чаще параллельно страдают заболеваниями сердечнососудистой системы, такими, как гипертония, ишемическая болезнь сердца и стенокардия. Кроме того, при атеросклерозе у диабетиков почти в семь раз вырастает вероятность стремительного развития некроза (гангрены) нижних конечностей. Эти факторы необходимо учитывать при лечении.
Чем опасен атеросклероз? Стадии развития

Согласно данным статистики, атеросклероз — самое распространённое заболевание сердечнососудистой системы и главная причина смерти подавляющего большинства больных по всему миру. Атеросклероз вариативен, и, несмотря на то, что суть заболевания заключается в сужении или закупорке сосудов, он существенно влияет на весь организм. Недостаток кровообращения затрагивает сердце, головной мозг, органы брюшной полости, нижние и верхние (редко) конечности. Нарушения тока крови в артериях сказывается и на более мелких кровеносных сосудах, вызывая вторичную ишемию.
Атеросклероз — полиэтиологическое заболевание. До конца конкретные причины неизвестны, однако известно, что в основе механизма лежит нарушение липидного обмена. Эта дисфункция является спусковым крючком для начала опасного недуга.
В развитии патологии выделяют несколько этапов:
- Этап формирования пятен жиров (или липидных пятен). На этом этапе никаких специфических симптомов не наблюдается, и пациент не подозревает о наличии атеросклероза. Суть этапа заключается в диффузных изменениях стенок артерий (молекулы липопротеидных комплексов проникают в структуру артериальной стенки и образуют тонкий слой). Внешне эти изменения выглядят как желтовато-бурые полосы по длине поражённого участка сосуда. Поражается не вся ткань кровеносной магистрали, а лишь отдельные сегменты. Процесс развивается достаточно быстро. Ускоряют его уже существующие сердечнососудистые патологии, сахарный диабет и ожирение;
- Этап становления липидного наслоения. Ткань под полосами липидных полос воспаляется. Организм таким образом пытается бороться с мнимым нарушителем. Формируется длительный очаг хронического воспаления. Постоянное воспаление приводит к разложению липидного слоя и прорастанию ткани. В результате жировое скопление инкапсулируется и возвышается над стенкой артерии;
- Стадия развития осложнений. Это последняя стадия в формировании атеросклероза. На этом этапе развиваются осложнения, а симптомы проявляются наиболее ярко. Существует два основных варианта осложнений: разрыв инкапсулированного жирового отложения (бляшки), что влечёт за собой выброс большого количества крови, и тромбообразование. Тромбы вместе с продуктами бляшки застревают в просвете сосуда, окончательно его закупоривая. В такой ситуации возможно развитие инсульта. Если тромбы закупоривают крупные артерии, дающие необходимое питание конечностям, вероятнее всего наступит некроз тканей и гангрена.
Срок и стремительность развития атеросклероза предсказать довольно сложно. Речь может идти о годах или считанных месяцах. Всё зависит от особенностей метаболизма, скорости обмена веществ, наличия предрасположенности к атеросклерозу и заболеваний, повышающих риск его развития, и многих других факторов.
Диагностика атеросклероза
Диагностировать запущенный атеросклероз сравнительно легко. Совсем иное дело — уточнить локализацию процесса и точно определить очаг поражения. Для этого необходимо проделать немало работы. С такой сложной задачей может справиться только опытный врач.
Диагностические мероприятия включают в себя:
- Сбор анамнеза;
- Первичный осмотр больного с применением специальных функциональных проб;
- Лабораторные анализы и инструментальные исследования. Благодаря им можно установить сам факт наличия заболевания, определить этап и локализацию процесса, оценить общее состояние организма пациента.
Сбор анамнеза
Первичный анализ состояния пациента начинается с его опроса на предмет жалоб и наследственности.
Во-первых, при этой патологии в анамнезе будет как минимум три специфическим симптома, ко всему прочему с большой долей вероятности налицо будут признаки (а может и подтверждённый диагноз) заболевания-провокатора атеросклероза.
- Артериальная гипертензия;
- Перенесённый ранее инфаркт миокарда или инсульт;
- Стенокардический синдром, ИБС;
- Патологии почек.
Такая диагностика не даёт полной картины, однако позволяет в общих чертах определить состояние организма и составить план диагностических мероприятий.
Кроме того, важно установить наличие факторов риска развития атеросклероза: сахарного диабета, гипертонии, употребления психоактивных веществ, ожирения.
Первичный осмотр
Помимо функциональных проб, направленных на оценку кровоснабжения конечностей, опытный врач обращает пристальное внимание на следующие факторы:
- Исчезновение волосяного покрова на ногах или руках;
- Внезапное снижение массы тела пациента;
- Шумы в сердце, повышение давления, нарушения сердечного ритма;
- Гиперфункция потовых и сальных желёз;
- Деформация ногтей;
- Постоянное развитие отёков при отсутствии заболеваний почек.
Лабораторные и инструментальные методы
- Сдача венозной крови для оценки таких показателей, как коэффициент атерогенности, общий холестерин;
- Рентгенологическое исследование и ангиография. Рентген позволяет оценить состояние аорты, поскольку бляшки хорошо видны на снимках. Ангиография заключается во введении в кровеносное русло специального контрастного вещества и дальнейшего наблюдения за кровотоком;
- УЗИ. Позволяет оценить скорость кровотока в той или иной части артерии. Благодаря этому методу можно выявить малейшее отклонение и определить степень недостаточности кровоснабжения.
Существуют и иные способы диагностики. Конкретные методы определяет врач, исходя из клинической картины.
Лечение атеросклероза
Как правило, в 80% случаев медикаментозной терапии достаточно для устранения причины атеросклероза и его пагубных последствий. Лечение специальными препаратами комбинируется с назначением диеты и оптимального режима физической активности.
Медицинские средства (лекарства, витамины, медикаменты) упоминаются в ознакомительных целях. Мы не рекомендуем их использовать без назначений врача. Рекомендуем к прочтению: «Почему нельзя принимать медицинские препараты без назначения врача?».
Препараты для лечения атеросклероза
Среди лекарств от атеросклероза можно выделить препараты нескольких групп:
- Статины. Наиболее популярные препараты группы статинов до сих пор применяются. Их действие заключается в угнетении функции печени по выработке холестерина. Параллельно со статинами больным атеросклерозом назначаются лекарства для поддержания деятельности сердца и органов пищеварения (поскольку статины самым негативным образом влияют на них). На современном этапе развитии медицины солидные учёные и практики ставят под сомнение не только эффективность статинов, но и сам факт роли холестерина в развитии атеросклероза, считая опасность этого вещества необоснованно завышенной. Подробнее о статинах;
- ЖК-секвестранты. Существенно угнетают функцию синтеза желчных кислот печенью. В связи с этим органу приходится активнее расходовать холестерин, чтобы обеспечить нормальное и стабильное пищеварение. При длительном применении возможны нарушения со стороны пищеварительной системы. Назначаются на начальной стадии болезни или в целях профилактики патологии;
- Фибраты. Разрушают нейтральные жирные структуры — триглицериды. Достаточно эффективны в борьбе с атеросклерозом, но категорически противопоказаны лицам, имеющим проблемы с печенью. На фоне приёма фибратов уровень нейтральных жиров уменьшается на 20-55%, холестерина 10-25%, ЛПНП 10-35%, а концентрация ЛПВП увеличивается на 10-30%. Подробнее о фибратах;
- Препараты никотиновой кислоты (витамин В3). Несмотря на то что с холестерином они не борются, оказывают сосудорасширяющий и спазмолитический эффект. Ниацин на 10-15% снижет уровень холестерина, 5-25% ЛПНП, 20-35% — триглицеридов, на 15-35% повышает содержание ЛПВП. Применяются в комплексе с другими лекарственными препаратами и составляют важную часть медикаментозной терапии (по теме: продукты-рекордсмены по содержанию витамина В3). Однако, из-за частых побочных эффектов ниацин применяется в лечении атеросклероза редко. Лечебная дозировка составляет 1000-6000 мг, что в 50-300 раз больше обычной суточной нормы.
- Омега-3. Это наиболее безопасное средство из всех лекарств от атеросклероза. Она может использоваться как альтернатива фибратам или дополнение к статинам. (подробнее: польза омега-3 +ТОП-продуктов рекордсменов);
- Эзетимиб-СЗ (эзетрол) — это ингибитор абсорбции холестерина, он угнетает активность специфического белка-переносчика, без которого пищевой холестерин не может всосаться в кишечнике. Уменьшает содержание холестерина низкой плотности на 18%.
- Кумабы (эволокумаб и алирокумаб) — антитела к ферменту, который регулирует скорость поглощения холестерина, содержащегося в крови, клетками печени. Если простыми словами, то организм начинает быстрее расщеплять плохой холестерин;
- Тромболитическая терапия. При атеросклерозе риск тромбообразование возрастает, поэтому не редко выписывают антитромбические препараты. К ним относятся: Фибринолизин, Стрептокиназа, Урокиназа и другие. Подробнее о антикоагулянтах, список препаратов
Консервативная терапия включает в себя также и физиолечение. Такой способ показан лицам, имеющим атеросклероз конечностей.
Лучшие растительные средства
Инфламинат. В состав препарата входит трёхцветная фиалка, календула и чёрная бузина. Все растительные компоненты отличаются выраженными противовоспалительными свойствами. Средство оказывает выраженное антиатеросклеротическое действие. Приём инфламинта в течение двух лет сокращает атеросклеротический прогресс в сонных артериях на 45% [1] .
Наттокиназа – это энзим, который рассасывает тромбы. В исследовании 2017 года учавствовало 82 пациента. Они принимали наттокиназу в течение 26 недель, и по завершению этого времени атеросклеротические бляшки уменьшились в первой группе на 36,6%, во второй на 11,5% [2] . Хорошо сочетается с сеппептазой.
Ревайтл Чесночные Жемчужины. Это жевательные «конфеты», содержащие аллицин (экстракт чеснока). Доказано, что аллицин снижает ЛПНП и повышает ЛПВП.
Тыквенное масло. Снижает уровень холестерина, предотвращает тромбообразование, способствует выделению желчи.
Рависол. Это настойка, которая изготовлена из лекарственных растений, которые доказали свою эффективность при атеросклерозе в ходе многочисленных исследований. В её состав входит омела белая, хвощ полевой, софора японская, плоды боярышника, цветы красного клевера, плоды каштана, трава барвинка. Снижает уровень плохого холестерина, улучшает кровообращение в сердце, мозге, рассасывает тромбы.
Полезные добавки при атеросклерозе
- Магний. Способен расслабить мускулатуру, сбалансировать количество минералов в организме. Результаты исследований установили, что снижение магния вызывает нарушение функций эндотелия, что провоцирует развитие атеросклероза [3] .
- Бета-ситостерин — препарат, созданный на основе растительного стерола. Действующее вещество угнетает кишечное всасывание холестерина, снижает цифры «плохого» холестерина в крови. Рекордсменом по содержанию бета- ситостерина считают кунжут — в 100 г семян обнаружено 210 г активного компонента. Несмотря на высокую концентрацию кунжутные семечки не обеспечивают организм бета-ситостерином в полной мере. Бета-ситостерин подавляет усвоение бета-каротина и витамина Е. В зависимости от показаний рекомендованная доза может варьировать от 800 мг до 6 г в сутки. Объём делят на три приёма и принимать за 30 минут до еды.
- КоэнзимQ10 (CoQ10). Множественные наблюдения показали, что Коэнзим Q10 оказывает антиоксидантное действие. Испытуемые, которым предлагали препараты CoQ10 в первые три дня после сердечного приступа, отмечали снижение болевых ощущений в груди. Постоянный приём CoQ10 значительно сокращает вероятность повторного сердечного приступа. Случаи смерти от заболеваний сердца у таких пациентов отмечались реже, чем у тех, кто не принимал добавки.
- Селен. Медицинские исследования доказали, что люди, которым предлагают от 100 до 200 мкг селена в сутки, меньше подвержены сердечно-сосудистым заболеваниям.
Хирургическое лечение
В современной медицинской практике получили развитие три основных метода хирургического лечения атеросклероза.
- Шунтирование. Суть шунтирования заключается в подшивании поражённого сосуда к здоровому, благодаря чему формируется новая кровеносная магистраль, и кровоснабжение тканей постепенно восстанавливается;
- Эндартерэктомия. Используется для удаления налёта в сонных артериях (шее) или периферических артериях;
- Сосудистое протезирование. Современные материалы позволяют полностью заменить поражённый сосуд и восстановить функции кровоснабжения.
- Ангиопластика. Суть метода заключается во введение через бедренную артерию специализированного катетера, который под контролем камеры продвигается по кровеносному руслу врачом-эндоскопистом до поражённого участка. После этого производятся необходимые манипуляции по очистке или расширению сосуда.
- Атерэктомия. Процедура по удалению налёта из артерий. Для этого использут лазерный катетер или хирургическую вращающуюся бритву.
Лучшая диета
Самой лучшей диетой при атеросклерозе является средиземноморская диета, которая сосредоточена на цельнозерновых, свежих фруктах и овощах, рыбе, оливковом масле и умеренном ежедневном потреблении вина. Средиземноморская диета не с низким содержанием жиров. Вместо этого в нём мало насыщенных жиров, но много мононенасыщенных жиров. Это полезно для сердца. В долгосрочном исследовании с участием 423 человек, перенёсших сердечный приступ, у тех, кто придерживался средиземноморской диеты, риск повторных сердечных заболеваний был на 50-70% ниже, чем у людей, которые не получали специальных диетических рекомендаций.
Подробнее: Средиземноморская диета: плюсы и минусы
ТОП-8 самых полезных продуктов при атеросклерозе

Чтобы сохранить здоровое состояние артерий, следует ввести в рацион лучшие продукты, обладающие лечебным действием:
- Спаржа. Прекрасный растительный продукт, который способствует очищению артерий. Активные вещества растительной клетчатки обладают гипотензивным действием, подавляют тромбообразование, которое вызывает тяжёлые последствия. Действие спаржи распространяется на вены и артерии, где подавляет признаки воспаления. Продукт стимулирует продуцирование собственного антиоксиданта — глутатиона, который способен уменьшить воспалительные проявления, предотвратить окислительные реакции, вызывающие стеноз и закупоривание просвета артерий. Альфа-линолевая и фолиевая кислоты, которые обнаружены в спарже, предупреждают развитие атеросклеротических признаков.
- Авокадо. Плоды авокадо в большом количестве содержат витамин Е, способный подавлять окислительные процессы с участием холестерина. Калий — обладает гипотензивными свойствами. В целом употребление авокадо способствует росту «хорошего» холестерина и выведению «плохого», что помогает очистить артерии от липидных отложений.
- Цельнозерновые. В цельном зерне много растворимых растительных волокон, которые способны связывать ЛПНП и естественным путём выводить их из организма.
- Брокколи. Капуста брокколи насыщена витамином К, который защищает артерии от кальцификации и закупорки. Продукт угнетает окислительные процессы. Растительная клетчатка, которая содержится в брокколи, снижает артериальное давление, нормализует тонус сосудистых стенок. Выраженный тонус приводит к разрыву артериальной стенки. В составе брокколи присутствует сульфорафан, стимулирующий метаболизм белка в организме. Совокупное действие активных веществ способствует предупреждению формирования атеросклеротических бляшек в артериальных просветах.
- Гранат. Плоды граната содержат эллаговую кислоту, которая оказывает противовоспалительное действие, облегчает выведение холестерина. Есть даже очень интересное исследование, когда люди в течение года каждый день принимали гранатовый сок или плацебо. В группе плацебо толщина интима (внутренний слой сосудов) выросла на 9%, в то время, как в контрольной группе она уменьшилась на 30% [4] .
- Оливковое масло. Одно из самых ценных растительных масел. Продукт богат незаменимыми кислотами, которые регулируют баланс «хорошего» и «плохого» холестерина. Идеально для заправки салатов и приготовления блюд.
- Кофе. Один из наиболее любимых утренних напитков. Длительный медицинский эксперимент показал, что всего три чашки кофе в день способны снизить вероятность появления атеросклероза и тромбоза артерий [5] .
- Чай с бергамотом. Бергамот обладает теми же свойствами, что и статины. Напиток понижает уровень холестерина, сохраняя здоровье артерий [6] .
Профилактика атеросклероза
Прежде всего, это отказ от курения, регуляция веса, определённые ограничения в еде, повышение физической активности:
- Для поддержания организма и профилактики атеросклероза следует есть продукты с пониженным содержанием соли и холестерина. Употреблять в пищу злаки, овощи, например: морковь, баклажаны, лук порей, чеснок, варёную рыбу, йогурты, подсолнечное масло и, конечно же, любые ягоды и фрукты. В большом количестве ешьте растения красно-рыжих цветов – например, боярышник, рябину, землянику, калину, пижму и т. д.;
- Регулирование массы тела при атеросклерозе является необходимой мерой, так как ожирение вызывает сосудистые осложнения и характеризуется нарушением липидного обмена. Для снижения веса рекомендуются низкокалорийные диеты с оптимальным содержанием жира и физическая активность;
- Физическую активность следует повышать с учётом общего состояния здоровья и возраста. Начать её можно с наиболее безопасного и доступного вида физической активности – ходьбы. Занятия должны быть не менее трёх-четырёх раз в неделю по 35–40 минут.
[Видео] Кардиохирург БОКЕРИЯ, директор научно-практического центра им. А.Н. Бакулева, д.м.н., академик РАН и РАМН, рассказывает, что такое атеросклероз и кому он грозит?
Внимание! Информация носит ознакомительный характер и не может использоваться для самодиагностики и назначения лечения. Всегда консультируйтесь с профильным врачом!
Источник https://medaboutme.ru/articles/serdechno_sosudistye_zabolevaniya_gipertoniya_ateroskleroz/
Источник https://yusupovs.com/articles/terapia/gipertenziya/
Источник https://www.ayzdorov.ru/lechenie_ateroskleroz_chto.php