Бесплодие. Применение БАД Тяньши при бесплодии.

Бесплодие — это неспособность пары, пребывающей в детородном периоде, зачать малыша на протяжении 12 месяцев при регулярной незащищенной половой жизни. Результаты исследований в России показывают, что более 10% партнеров репродуктивного возраста сталкиваются сегодня с проблемой бесплодия, а ведь это миллионы пар. Поэтому проблема признана не только медицинской, но и социальной.
Причины бесплодия, диагностика в Тяньши
В подавляющем числе случаев трудности с зачатием вызваны проблемами в женском организме, но в последнее время заметен рост мужского бесплодия. Провоцирующих факторов очень много. Вот основные из них:
- тяжелая интоксикация;
- хроническое воспаление;
- пороки развития или травмы;
- эндокринные нарушения;
- острый дефицит незаменимых веществ.
Иногда причиной того, что желанная беременность не наступает, является неправильное питание и нехватка в организме важнейших витаминов и минералов. В таком случае ситуацию может исправить прием сбалансированных биодобавок. Если бесплодие связано с хроническими расстройствами, то после грамотно поставленного диагноза важно следовать рекомендациям лечащего врача, а БАДы Тяньши употреблять как дополнение к комплексному лечению.
Довольно часто выявить причину бесплодия пары бывает сложно, и у партнеров уходят на это многие месяцы и даже годы. Для начала рекомендуется пройти сеанс диагностики в центре Тяньши — метод тестирования состояния организма с помощью новейшего оборудования, которым располагает центр китайской медицины. Он безопасен, не требует специальных приготовлений, весьма информативен и доступен в финансовом плане.
Лечение мужского и женского бесплодия
Для пары, которая мечтает о малыше, важно понимать, что лечение бесплодия — это комплекс мер, разработанный для двоих. Если восстановительный курс пройдет только женщина, то получится хороший результат, но он недостаточен. Поэтому программа Тяньши при бесплодии универсальна.
Внимание! При наличии сопутствующих заболеваний хотя бы у одного из партнеров программа биокоррекции может быть изменена. Для того чтобы подобрать индивидуальный курс восстановления с помощью БАД Тяньши, обратитесь за помощью к специалисту. Консультация для клиентов предоставляется бесплатно!
Звоните по номеру +7 (495) 542-68-22.
Универсальная программа применения БАД Тяньши при бесплодии (для обоих партнеров)
- Чай антилипидный (на основе зеленого чая и тибетских трав) — принимать в течение дня настой, приготовленный из расчета 1 пакетик чая на 0,5 л кипятка;
- Хитозан — два раза в день по 2 капсулы;
- Порошок кордицепса — утром и вечером принимать содержимое 2 капсул, запивать водой;
- Кальций — по 1 пакету в день (принимайте биокальций Тяньши перед сном, а если после приема вы чувствуете прилив бодрости, то перенесите его на утро).
Длительность 1 месяц.
- Хитозан — продолжить;
- Капсулы с мицелием кордицепса — по прежней схеме;
- Биокальций;
- Биоцинк Тяньши — по 3 капсулы утром и вечером;
- Вэйкан — ежедневно по капсуле.
- Икан (Целебные капсулы) Тяньши — 4 капсулы в сутки, распределить на два приема;
- Полиен (источник Омега-3) — 3 капсулы в сутки;
Для качественного результата продолжить по схеме предыдущих этапов прием препаратов
Курс приема 1 месяц.
Восстановления утраченной репродуктивной функции — нелегкий процесс, требующий ответственности, терпения и веры в результат. Стандартная программа Тяньши при бесплодии — это трехмесячный курс, но будьте готовы к тому, что его понадобится неоднократно повторить.
Остерегайтесь мошенников! К сожалению, в сфере восстановления сексуальных расстройств процветает шарлатанство. Это вызвано тем, что проблема бесплодия стоит очень остро, и порой отчаявшиеся люди готовы верить в любую возможность познать радость материнства и отцовства. Часто движимые жаждой наживы псевдоспециалисты навязывают супругам неэффективные методики лечения.
Тщательно выбирайте доктора, а при покупке препаратов для восстановления здоровья проверяйте документы, подтверждающие легальность происхождения продукции. Китайские биодобавки имеют отличные рекомендации от мировых экспертов в области нутрицевтики. Продукты Тяньши не являются лекарствами в буквальном понимании, но они хорошо работают как в комплексе с сильнодействующими препаратами, так и в самостоятельных программах.
Где приобрести качественные БАДы
Купить комплексы Тяньши при бесплодии и других проблемах в организме можно в официальном представительстве компании. Для заказа обращайтесь в офис Тяньши напрямую.
Оформить заявку и получить бесплатную консультацию можно по телефону, указанному на нашем сайте. Также вы можете сделать заказ с помощью специальной электронной формы в разделе «Заказ продукции», или лично посетить представительство.
Получить консультацию специалиста и заказать продукцию можно по тел:
+7 (495) 542-68-22
по e-mail:
kons@tianshishop.ru или на сайте, добавив товар в корзину.
Прорыв в лечении бесплодия
Статья на конкурс «био/мол/текст»: Процент женщин, лишенных радости материнства, с каждым годом возрастает. Среди причин бесплодия всё чаще выделяют первичную недостаточность яичников (ПНЯ). Данная патология заключается в отсутствии фолликулов или нарушении их созревания в ответ на гормональную стимуляцию. Решение проблемы эндокринного бесплодия вследствие синдрома истощения яичников предложили ученые из США и Японии. Им удалось активировать фолликулы яичников в условиях in vitro и имплантировать фрагменты ткани в верхний отдел фаллопиевых труб, что дает женщине шанс стать матерью.

Конкурс «био/мол/текст»-2013
Эта статья представлена на конкурс научно-популярных работ «био/мол/текст»-2013 в номинации «Лучшее новостное сообщение».
Спонсор конкурса — дальновидная компания Thermo Fisher Scientific. Спонсор приза зрительских симпатий — фирма Helicon.
Корни проблемы
Яичник — уникальная эндокринная система, в которой ежемесячно возникает новая секреторная структура — граафов фолликул (рис. 1). Он развивается из микроскопического примордиального фолликула, потенциальная функциональность которого и определяет регулярность менструального цикла женщины.
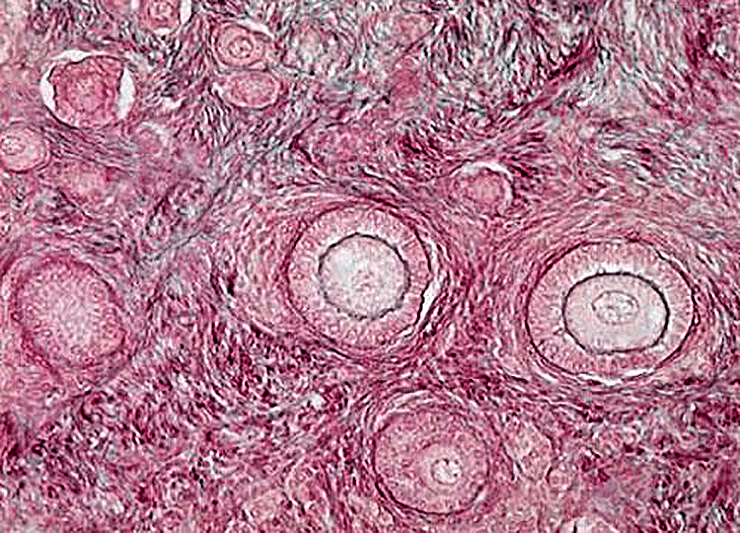
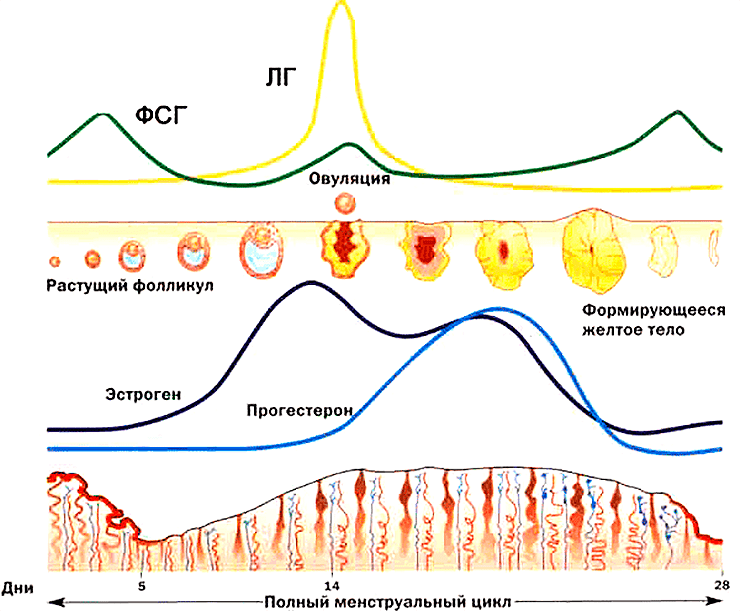
Функция яичников регулируется двумя гормонами гипофиза: фолликулостимулирующим гормоном (ФСГ) и лютеинизирующим гормоном (ЛГ) (рис. 2). В свою очередь, яичники продуцируют гормоны, регулирующие секрецию ФСГ и ЛГ по принципу отрицательной обратной связи: эстрогены, ингибины и прогестерон [1].
При недостаточности функции яичников для поддержания снижающейся концентрации яичниковых гормонов происходит резкое повышение секреции гонадотропинов. За их выработку отвечает гипоталамус (рис. 3).
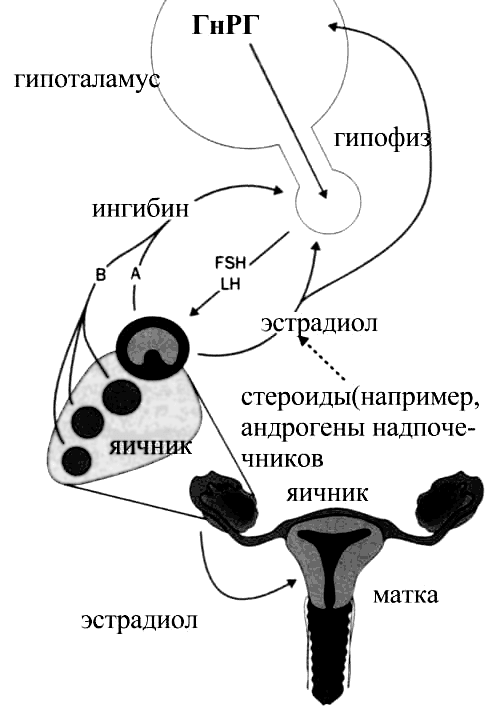
Причины, приводящие к развитию первичной недостаточности яичников (ПНЯ), весьма гетерогенны: генетические, ферментативные, аутоиммунные, инфекционно-токсические, психогенные. Кроме того, в эту группу относят и дефекты в структуре гонадотропинов. В последние годы большое внимание исследователей уделяется молекулярно-генетическим аспектам этой патологии яичников, поскольку выявлен определенный набор генов, который может отвечать за развитие ПНЯ.
Стоит отметить, что термин «первичная недостаточность яичников» в настоящее время применяется для определения состояния, которое ранее называли «преждевременной менопаузой». Ключевое различие заключается в том, что термин «ПНЯ», предложенный еще в 1942 году, характеризует нарушение функции яичников в динамике, а не конечное состояние, что наблюдается при менопаузе [1].
Диагностика
Яичниковая недостаточность диагностируется по повышенному уровню ФСГ и ЛГ в крови при сниженном уровне эстрогенов. Самый чувствительный гормон — ФСГ; он является самым ранним маркером преждевременного старения яичников. При двукратном превышении уровня ФСГ (20 Ед/л) наступление и благополучный исход беременности маловероятны.
Клинические характеристики состояния: аменорея (отсутствие менструации) ≥4 месяцев у женщин моложе 40 лет, бесплодие и повышение уровня ФСГ до менопаузальных значений (дважды с промежутком не менее 1 месяца).
Частота спонтанной недостаточности яичников у женщин с хромосомным набором 46 ХХ составляет около 1%; при этом эпидемиологические исследования указывают на тесную связь данного нарушения с возрастом. Так, у женщин в возрасте до 20 лет ПНЯ встречается с частотой 1:10000, а в возрасте от 30 до 40 — 1:1000.
Что происходит на гормональном уровне
Один из половых гормонов — 17β-эстрадиол (рис. 4), который играет важную роль в выполнении репродуктивной функции женщины, — вырабатывается преимущественно в яичниках из мужских половых гормонов — андростендиона и тестостерона [2]; небольшое количество этого гормона также вырабатывается надпочечниками. В процессе угасания функций яичников количество растущих фолликулов в них уменьшается, что приводит к значительному понижению выработки 17β-эстрадиола. Поэтому у женщин с так называемым синдромом истощения яичников наблюдается нехватка этого гормона, которая частично компенсируется большей выработкой 17β-эстрадиола в надпочечниках. Так как менструации становятся нерегулярными, уровень 17β-эстрадиола начинает колебаться, и с прекращением менструаций резко понижается, что приводит к повышению фолликулостимулирующего гормона (ФСГ).

Механизм активации незрелых фолликулов
Для женщин, страдающих бесплодием по причине рассмотренного заболевания, существует единственная возможность материнства — имплантация оплодотворенной донорской яйцеклетки. Однако группа специалистов из Стэнфордского университета (США) и Медицинского факультета Университета им. Святой Марианны (Япония) предложили альтернативу — метод, позволяющий исключить известные хирургические вмешательства для стимуляции овуляции, такие как клиновидная резекция яичников или лазерное сверление. Врачи удалили яичники у участниц исследования, поделили их на несколько частей, а затем воздействовали на фрагменты яичников препаратами, стимулирующими рост. Спустя несколько дней некоторые из фрагментов ткани были имплантированы в фаллопиевы трубы женщин. Затем специалисты наблюдали за развитием фолликулов. У некоторых участниц исследования сформировались зрелые яйцеклетки, что позволило провести им стандартную процедуру экстракорпорального оплодотворения (ЭКО [3]). Результаты исследования опубликованы в журнале Proceedings of the National Academy of Sciences [4].
Важно отметить, что возможность провести подобное лечение возникла благодаря изучению сигнального клеточного пути под названием Hippo [5], который представляет собой один из ключевых компонентов регуляции таких важных процессов, как контактное ингибирование роста клеток и связанного с ним контроля размера внутренних органов [6]. Первоначально белковый комплекс Hippo был открыт у дрозофил. Мухи, у которых его функционирование было нарушено, буквально увеличивались в размерах (из-за чего регулятор и получил своё название: «Hippo» происходит от слова «гиппопотам»). Затем его обнаружили и у млекопитающих.
Ключевым компонентом пути Hippo является киназа Yap (Yes-activated protein), которая в активном состоянии способна связывать ряд факторов транскрипции, таких как p73, p53-binding protein-2 (p53BP2), RUNX2, SMAD7, ERBB4, PEBP2а и TEAD/ТЕF [7]. Регуляция активности YAP осуществляется в основном за счет ингибирующего действия киназ LATS1 и 2 (large tumor supressor-1 и −2). Они, в свою очередь, активируются киназами МSТ1 и МSТ2 (mammalian sterile-20-like kinases). Для полной активации LATS и МSТ необходимо также, чтобы они были связаны с адапторными белками WW45 и МОB1, соответственно. Вышеописанная часть сигнального пути Hippo является высококонсервативной у млекопитающих, в то время как сигналы активации или ингибирования LATS и МSТ могут быть достаточно разнообразными. В общих чертах сигнальный путь Hippo представлен на рис. 5.
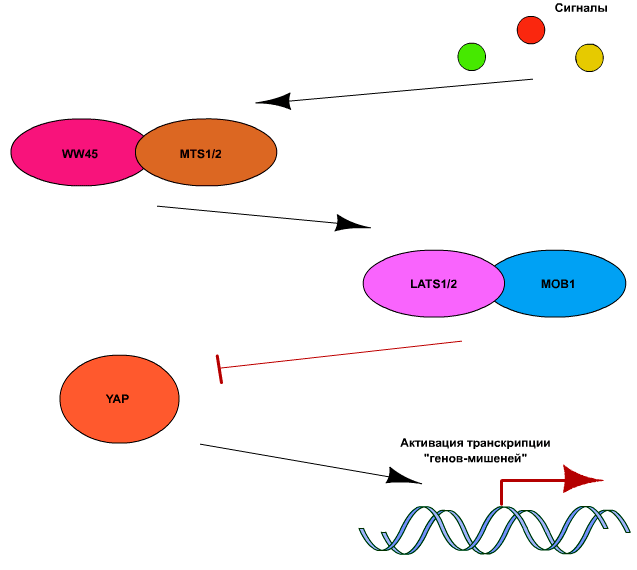
Развитие эмбриона, деление эмбриональных клеток и рост тканей и органов эволюционно контролируются работой различных регуляторов. По словам одного из авторов исследования Арона Сюэ (Aaron Hsueh) — акушера-гинеколога из Стэнфордского Университета в Калифорнии — у женщин с синдромом истощения яичников наблюдается повышенная активность регулятора Hippo [8]. Другими словами, он блокирует созревание практически всех фолликулов яичника, что минимизирует возможность наступления овуляции и дальнейшего оплодотворения.
Ученые нарушили работу сигнального пути Hippo в удаленных яичниках и, таким образом, предотвратили преждевременную остановку развития фолликулов. Далее специалисты стимулировали активность другого сигнального пути, называемого Akt, что способствовало ускорению роста фолликулов [9], [10].
Клинические исследования проводились сначала на лабораторных животных. На следующем этапе в эксперименте согласились принять участие 27 женщин, страдающих от первичной дисфункции яичников. В ходе исследования выяснилось, что у некоторых женщин в яичниках не было фолликулов. В яичниках 13 пациенток обнаружили незрелые фолликулы; из них у восьми женщин применение нового метода лечения способствовало росту жизнеспособных фолликулов. Для 14 женщин лечение оказалось неэффективным.
В результате зрелые яйцеклетки были получены у пяти женщин и использованы для ЭКО. Одна из пациенток в возрасте 29 лет во время курса лечения на 37 неделе беременности родила ребенка весом 3,3 кг (рис. 6). Научная группа надеется, что эффективность нового метода лечения достигнет 30%. И, более того, по их словам, этот метод может также помочь женщинам, перенесшим лучевую или химиотерапию, и пациенткам в возрасте лет с нерегулярным менструальным циклом [11].
Мнения и прогнозы
По мнению Марчелле Цедарса (Marcelle Cedars) — специалиста в области репродуктивной онкологии из Университета Калифорнии в Сан-Франциско — исследователи поторопились апробировать новый метод лечения бесплодия на человеке: «Ученые продемонстрировали рождение здорового потомства при проведении предварительных исследований на мышах, но не было получено доказательств роста, развития и/или плодовитости этого поколения» [12].
Авторы исследования полагают, что метод подходит бесплодным женщинам среднего возраста, а также тем, кому диагностировали первичную недостаточность яичников, вследствие которой в более чем 50% случаев беременность не наступает. Однако не все эксперты разделяют их оптимизм. Руководитель врачебной группы, изучающей оплодотворение, из Университета Южной Калифорнии Ричард Паульсон (Richard Paulson) убежден, что ключевое условие эффективности разработанного механизма лабораторной «активации» фолликула — наличие в нем здоровой яйцеклетки. Кроме того, Паульсон заостряет внимание на том, что неразумно сопоставлять результаты лечения женщины в возрасте 29 лет с результатами лечения женщины в 40 лет, поскольку гормональная стимуляция роста и развития фолликулов в разные возрастные периоды происходит с различной интенсивностью.
Рассмотренный консервативный метод стимуляции овуляции путем блокировки сигнального пути Hippo в отдельных фрагментах ткани яичников может быть полезен женщинам, больным раком или проходящим процедуры стерилизации. Но все же главное достижение ученых — это рождение ребенка у женщины, которая без их участия никогда не смогла бы стать матерью.
Литература
- Lawrence M. Nelson. (2009). Primary Ovarian Insufficiency. N Engl J Med. 360, 606-614;
- Березовская Е.П. (2013). Менопауза (климакс). «Доктор Комаровский»;
- «За экстракорпоральное оплодотворение» — это не тост, а Нобелевская премия!;
- K. Kawamura, Y. Cheng, N. Suzuki, M. Deguchi, Y. Sato, et. al.. (2013). Hippo signaling disruption and Akt stimulation of ovarian follicles for infertility treatment. Proceedings of the National Academy of Sciences. 110, 17474-17479;
- Jianzhong Yu, John Poulton, Yi-Chun Huang, Wu-Min Deng. (2008). The Hippo Pathway Promotes Notch Signaling in Regulation of Cell Differentiation, Proliferation, and Oocyte Polarity. PLoS ONE. 3, e1761;
- Fernando D. Camargo, Sumita Gokhale, Jonathan B. Johnnidis, Dongdong Fu, George W. Bell, et. al.. (2007). YAP1 Increases Organ Size and Expands Undifferentiated Progenitor Cells. Current Biology. 17, 2054-2060;
- Leslie J. Saucedo, Bruce A. Edgar. (2007). Filling out the Hippo pathway. Nat Rev Mol Cell Biol. 8, 613-621;
- Hsueh A. (2013). Maturation of human oocytes for SCNT and embryonic stem cell derivation. California’s stem cell agency;
- D. Pan. (2007). Hippo signaling in organ size control. Genes & Development. 21, 886-897;
- J. I. Lin, C. L. C. Poon, K. F. Harvey. (2013). The Hippo Size Control Pathway—Ever Expanding. Science Signaling. 6, pe4-pe4;
- Whiteman H. (2013). Breakthrough method gives infertile women hope. Medical News Today;
- Karen Ravn. (2013). Grafted ovaries lead to successful pregnancy. Nature.
Лечение женского бесплодия

Если женщина с регулярной половой жизнью не предохраняется, а беременность не наступает в течение 1,5-2 лет, то ей диагностируется бесплодие. Специалисты разделяют бесплодие по двум признакам:
- абсолютное – когда патологии репродуктивных органов женщины полностью исключают возможность естественного зачатия;
- относительное — когда при помощи медикаментов есть возможность изменить ситуацию.
Женское бесплодие можно разделить на первичное, при котором женщина ни разу на беременела, и вторичное, когда женщина имеет в анамнезе беременность.
Безусловно, бесплодие – это сложная ситуация для семейной пары, а также для мужчины и женщины по отдельности. Однако современные методики, включающие в себя вспомогательные репродуктивные технологии, позволяют устранить многие причины бесплодия.
Причины женского бесплодия
Бесплодие у женщин может возникнуть из-за нарушений работы различных систем организма. Лечение данного заболевания проводится в зависимости от причин нарушения правильной работы женской репродуктивной системы. Специалисты выделяют несколько основных причин женского бесплодия:
- Нарушения в развитии половых клеток — ооцитов. Они наблюдаются почти в 40% случаев и чаще всего происходят из-за расстройств в работе гормонов, которые ответственны за рост и созревание яйцеклетки. Серьезной причиной может быть физическое повреждение яичников. Например, если из-за воспаления или отклонений в гормональном фоне формируется киста;
- Второе место среди причин бесплодия (порядка 30%) занимают патологии маточных труб, то есть их травмы или закупоривание. К данному расстройству могут привести послеоперационные синехии, аборты, внематочные беременности или воспаления придатков и самой матки. Женщина не может забеременеть, если сперматозоид не способен достичь яйцеклетки, и при затруднении проходимости в маточных трубах зачатие естественным путем является невозможным;
- Бесплодие может развиться из-за патологии канала шейки матки. В нормальном состоянии они заполнены слизью, которая необходима для мужских половых клеток, преодолевающих шейку матки на пути к яйцеклетке. В аномальном состоянии слизи может быть недостаточно или же она будет слишком вязкой, по причине чего сперматозоиды не смогут попасть в матку. Данные проблемы могут быть вызваны изменением химического состава слизи. Причиной таких заболеваний являются ИППП, снижение производительности желез, образующих слизь, эрозии и воспалительные процессы в матке;
- Причина иммунологического характера, при которой в матке вырабатываются иммуноглобулины, повреждающие и даже порой разрушающие мужские половые клетки;
- Повреждения матки: пороки развития, миома, фиброма, полипы, кисты;
- Эндометриоз, то есть разрастание клеток эндометрия за пределами слоя. В 40-50% случаев является причиной бесплодия;
- Болезни, не влияющие на половую систему напрямую: нарушения обмена веществ, болезни эндокринной системы и так далее.
Методы лечения женского бесплодия
Специалист подбирает метод терапии, который будет направлен в первую очередь на устранение причин заболевания. Лечение назначается только после проведения всех исследований и подробного изучения анамнеза пациентки. Чаще всего репродуктивная функция восстанавливается после устранения проблем в системах, в которых была обнаружена патология.
Например, при непроходимости маточных труб специалисты восстанавливают их работу при помощи лапароскопии, а также стабилизации гормонального фона. Истощение яичников можно вылечить при помощи гормональной терапии. Искусственная инсеминация способна решить проблему иммунологического бесплодия.
Если же терапия неэффективна, а бесплодие приобретает устойчивый характер, то специалисты прибегают к инновационным методам и технологиям по избавлению от инфертильности. Одним из наиболее распространенных методов является ЭКО, который включает в себя целый ряд лечебных манипуляций:
- стимуляция овуляции и выработки яйцеклеток;
- пункция, с помощью которой ооциты извлекаются из женского организма;
- оплодотворение женской половой клетки сперматозоидом;
- перенос сформировавшихся эмбрионов через 3-5 дней в маточную полость.
Прием медикаментов, способствующих приживлению эмбрионов
Чтобы увеличить шансы наступления беременности, врачи назначают процедуру ИКСИ, подразумевающую механическое оплодотворение яйцеклетки сперматозоидом партнера в пробирке. При стандартном протоколе ЭКО половые клетки партнеров взаимодействуют самостоятельно, а при ИКСИ данный процесс происходит под контролем врача-эмбриолога.
Многоплодную беременность специалисты предупреждают эмбриональной селекцией, в процессе которой отбирается только один плод, но наиболее качественный. Данный метод применяется только по желанию пациентки.
Если яйцеклетки пациентки непригодны для ЭКО, то применяется донорство ооцитов. В нашем центре есть собственный криобанк женских половых клеток, процесс оплодотворения которых происходит согласно стандартной процедуре ЭКО, а затем переносятся в матку женщины.
Женщине, не имеющей матки по врожденным или приобретенным причинам, предоставляется возможность обратиться к суррогатному материнству, в процессе которого эмбрион из ее яйцеклетки и сперматозоидов мужа вынашивает посторонняя женщина.
Лечение женского бесплодия
Современные методики лечения бесплодия, различные программы и процедуры позволяют забеременеть женщинам с бесплодием по различным причинам. В клинике OXY-center можно пройти все необходимые исследования, сдать анализы, после которых высококвалифицированные специалисты назначат наиболее эффективную терапию для каждого индивидуального случая.
Источник https://www.tianshishop.ru/lek10.html
Источник https://biomolecula.ru/articles/proryv-v-lechenii-besplodiia
Источник https://oxy-center.ru/uslugi/reproduktsiya/eko/besplodie/lechenie-zhenskogo-besplodiya/