Атопический дерматит у детей
Атопический дерматит — это заболевание, при котором кожа сильно зудит, становится раздраженной, красной, сухой, имеет неровности.
Атопический дерматит — распространенное кожное заболевание, входящее в группу болезней кожи, объединенных более широким термином «экзема».
Существуют и другие типы экземы: нумулярная, дисгидротическая и т. д. Тем не менее, термины «экзема» и «атопический дерматит» часто используют как синонимы.
Как правило, атопический дерматит дебютирует в младенческом возрасте (в 3–6 месяцев) и встречается у 15–20 % детей. Чаще всего его течение максимально тяжелое в первые 1–3 года жизни, по мере взросления ребенка тяжесть болезни снижается. Обычно атопический дерматит исчезает к школьному возрасту или периоду полового созревания. Однако у некоторых людей заболевание может сохраняться всю жизнь, изредка обостряясь, или проявляясь постоянно.
Каковы причины болезни?
Следует различать причину и триггеры атопического дерматита.
Причина до конца не известна современной науке, основной версией является набор генетических, иммунных и кожных изменений, в частности, дефицит кожного белка филаггрина, который отвечает за удержание влаги в коже.
Триггеры атопического дерматита весьма разнообразны, атопическая кожа чрезмерно чувствительна к раздражению, поэтому обострение могут вызвать повышенное потоотделение, жара, грубая одежда, моющие средства, сухость воздуха и т. д. Дети с атопическим дерматитом могут параллельно иметь аллергию на продукты питания, домашних или других животных, пылевых клещей, пыльцу деревьев и травы — эти аллергены также могут являться триггерами обострений.
В целом атопический дерматит имеет волнообразное течение, периоды обострений (чаще всего возникающие по неочевидным причинам или без причин) сменяются периодами ремиссии — отсюда появляется большой соблазн связывать обострения с факторами, не имеющими прямого отношения к болезни, и наоборот — приписывать лечебные свойства совершенно посторонним факторам (например, диете, которую родители начали по ошибке или от отчаяния).
Нельзя не упомянуть устоявшуюся вредную отечественную традицию называть атопический дерматит аллергическим (обычно связывая его с аллергией на белок коровьего молока) и лечить его диетами (строгая «гипоаллергенная» диета кормящей матери, и/или гидролизная/аминокислотная смесь ребенку). Действительно, если у ребенка есть непереносимость белков коровьего молока, она может усугублять или вызывать атопический дерматит, но не наоборот. Далеко не каждый ребенок с атопическим дерматитом имеет непереносимость белков коровьего молока или каких-либо других аллергенов. А значит, назначая диету, или дорогую и неприятную на вкус смесь, врач добавляет семье проблем, не помогая им. В большинстве случаев атопического дерматита выявление аллергий и исключение аллергенов не приносит никакой пользы.
Проявления атопического дерматита
Кожные симптомы и локализация поражений различаются у детей разного возраста. Общие симптомы — появление на коже красных, сухих, зудящих пятен, которые возникают в результате воспаления. Обязательно присутствует зуд — от легкого до невыносимого, нарушающего сон и аппетит. При частом расчесывании на коже могут образовываться царапины (расчесы), мокнутия (отделение серозного экссудата через мельчайшие дефекты эпидермиса), корки или эрозии из-за вторичной инфекции. Иногда, если атопические поражения кожи, поражения от хронического зуда и вторичной инфекции длятся многие недели, могут развиваться очаги атрофии кожи (шрамы, гипопигментация/гиперпигментация, истончение или утолщение кожи).
У младенцев атопический дерматит обычно поражает лицо, кожу волосистой части головы, руки и ноги. У детей старшего возраста, как правило, поражаются только локтевые сгибы, подколенные ямки и запястья. У некоторых детей с тяжелой формой болезни может поражаться все тело. Экзема вызывает сильный зуд, способный в свою очередь приводить к ряду вторичных проблем: нарушениям сна, потере веса, депрессии (у ребенка или у взрослого, который за ним ухаживает) и т. д.
Симптомы обычно ухудшаются в осенне-зимний период (этот факт принято связывать с включением центрального отопления и более суровыми внешними климатическими условиями) и улучшаются в весенне-летний период, а также на морских курортах (это принято связывать с обилием ультрафиолета и более мягкими климатическими влияниями на пораженную кожу). Обычно наиболее тяжелое течение болезни отмечается у детей в возрасте 6–18 месяцев (зимой обострения чаще и тяжелее, летом — реже и легче), затем год от года обострения все реже, протекают легче. К школе большинство детей выздоравливают или имеют проявления, не снижающие качество жизни.
Диагностика
Специального анализа или обследования для подтверждения диагноза атопический дерматит не существует, диагноз ставится клинически. Врач осмотрит сыпь, спросит о симптомах ребенка, семейном атопическом и аллергическом анамнезе. Наличие экземы у членов семьи (в детском возрасте или до сих пор) будет важным ключом к разгадке.
Врач исключит другие состояния, которые могут вызвать воспаление и зуд кожи. В случае затруднений с диагнозом или тяжелого течения болезни педиатр направит ребенка к детскому дерматологу или детскому аллергологу.
Врач может попросить исключить из рациона ребенка некоторые продукты (например, яйца, молоко, сою или орехи) на 2–3 недели, после чего снова ввести их в рацион и наблюдать за симптомами. Если диета приводит к облегчению сыпи, а провокация к ее явному обострению, это подтвердит диагноз и необходимость диеты.
Поскольку точных лабораторных методов подтверждения диагноза атопического дерматита нет, существуют критерии для стандартизации постановки клинического диагноза (самые известные — критерии Ханифина и Райки).
Критерии делятся на «большие» и «малые». Для постановки диагноза атопический дерматит необходимым и достаточным является обнаружение у пациента трех больших и трех малых критериев.
К большим относятся:
- зуд;
- дерматит, поражающий сгибательные поверхности у взрослых, или лицо и разгибательные поверхности у младенцев;
- хроническое или рецидивирующее течение дерматита;
- наличие в личном или семейном анамнезе кожной или респираторной аллергии.
К малым относятся:
- специфические черты лица: бледность лица, эритема, гипопигментированные пятна, темные круги под глазами, хейлит, подглазничные складки, рецидивирующий конъюнктивит, передние складки шеи;
- типичные триггеры: эмоциональные факторы, факторы окружающей среды, еда, раздражители кожи;
- типичные осложнения: восприимчивость к кожным инфекциям, нарушение клеточного иммунитета, предрасположенность к кератоконусу и передней субкапсулярной катаракте, немедленная реактивность кожи;
- другие признаки: ранний возраст дебюта, сухость кожи, ихтиоз, гиперлинейность ладоней, пилиарный кератоз, дерматит кистей и стоп, экзема сосков, белый дермографизм, белый питириаз, перифолликулярная акцентуация.
Пояснение каждого из этих симптомов выходит за рамки этой статьи; критерии приведены здесь для понимания того, чем руководствуется врач, выставляя диагноз атопического дерматита.
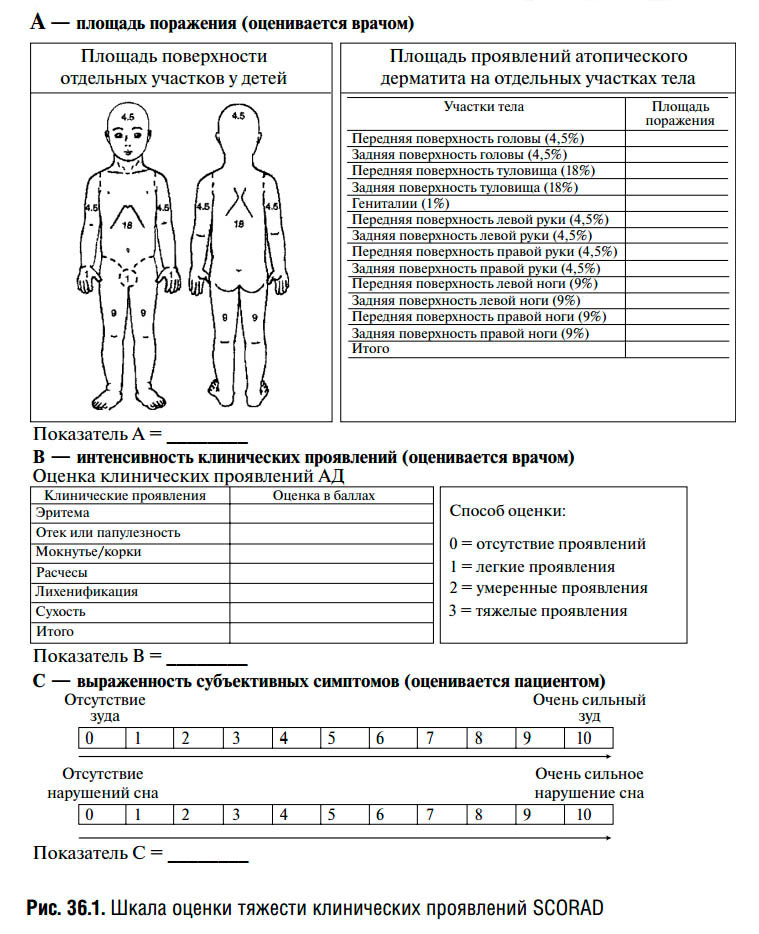
Также существуют различные шкалы оценки тяжести атопического дерматита, применяемые врачами и учеными, самой известной из них является шкала SCORAD. В этой шкале врачу необходимо отметить количество, распространенность и выраженность симптомов атопического дерматита, выразить их в баллах, суммировать баллы и на основе этой суммы выставить степень тяжести болезни.
Лечение атопического дерматита у детей
Не существует полноценного лечения атопического дерматита, то есть нет таких методов терапии, которые привели бы к полному выздоровлению (изменили долгосрочный прогноз болезни). Все существующие методы терапии изменяют лишь краткосрочный прогноз — на ближайшие месяцы.
Тем не менее, лечение необходимо:
- для улучшения качества жизни ребенка и семьи;
для профилактики вторичных местных осложнений (инфекций, атрофии кожи и др.); - для профилактики психологических проблем (нарушений сна, депрессии и др.).
Лечение делится на изменение быта (устранение триггеров) и лекарственные вмешательства (устранение симптомов).
Изменение быта. Что родители могут сделать сами?
Не позволяйте коже вашего ребенка становиться чрезмерно сухой, не допускайте тяжелого зуда, избегайте факторов, вызывающих обострения. Попробуйте следовать этим простым советам:
- Детям с атопическим дерматитом следует принимать ванну короткое время или предпочитать душ с теплой (не горячей) водой. Используйте мягкое мыло без запаха или очищающие средства без содержания мыла. Не вытирайте, а промакивайте кожу полотенцем после мытья. Сразу после купания наносите увлажняющий крем на всю кожу. Подросткам предпочтительно пользоваться косметикой без запаха и увлажняющими средствами для лица без масла.
- Посоветуйтесь со своим врачом, если у ребенка нет противопоказаний, добавляйте в ванну при купании отвар овса, он способен снижать зуд.
- Следует отдавать предпочтение мягкой детской одежде из «дышащих» тканей, например хлопка. Шерсть или полиэстер могут быть слишком жесткими или раздражающими для атопической кожи.
- Ногти ребенка следует регулярно и коротко подстригать, чтобы предотвратить расцарапывание кожи. Если ребенок царапает себя ночью, постарайтесь укладывать его на сон в удобных легких варежках или с зашитыми рукавами пижамы.
- Следует избегать перегрева детей, так как пот может приводить к обострениям. Это особенно актуально для российских родителей, привыкших к жаркой температуре в квартире и перекутыванию детей на прогулках.
- Детям следует предлагать пить много воды.
- Постарайтесь избавиться от частых аллергенов в вашем доме и вне его, таких как пыльца, плесень и табачный дым.
- Стресс может усугублять атопический дерматит. Помогите своему ребенку найти способы справляться со стрессом (например, физические упражнения, глубокое дыхание или разговоры с психологом).
Лекарственные и немедикаментозные вмешательства. Что может предложить врач?
1. Местные (кожные) лекарства.
Основой лечения атопического дерматита являются эмоленты, они же лубриканты, они же увлажняющие местные препараты (кремы, мази, лосьоны). Поскольку сухость и зуд являются частью порочного круга прогрессирования сыпи при атопическом дерматите, на их устранение направлена первая линия терапии этого заболевания.
Эмоленты подбираются индивидуально, желательно покупать их в небольших объемах или пробниках, подбирать оптимальный вариант для кожи вашего ребенка (по качеству увлажнения, отсутствию неприятного пощипывания при нанесении, отсутствию усиления сыпи на сами эмоленты и по общей тактильной приятности для нанесения родителями). Эмолент применяется минимум 1 раз в день на все тело (оптимальное время нанесения — первые 5 минут после купания) и 2–4 раза на самые пораженные участки кожи. При серьезных обострениях с мокнутием, расчесами и корками даже самый «не щиплющий» эмолент может выраженно щипать (как спирт, который вызывает жжение на поврежденной коже, но дает лишь приятный холодок на здоровой). Если вы заметили, что ребенок беспокоится при нанесении эмолента, не мажьте самые пораженные участки в период яркого обострения, наносите его вокруг расчесанных участков. На расчесанные участки используйте местный стероид или ингибитор кальциневрина (см. ниже). Как только противовоспалительный крем уберет обострение, вы сможете снова наносить эмолент сплошным слоем на все пораженные участки, не доставляя ребенку дискомфорт.
Второй линией терапии являются топические (местные) стероиды или, в простонародье, «гормональные кремы». Они используются только для того, чтобы сбить обострение.
Педиатру часто приходится сталкиваться с двумя крайностями: чрезмерным страхом родителей перед топическими стероидами и злоупотреблением топическими стероидами. Избегайте их, они могут сильно навредить вашему ребенку.
Стероиды являются высокоэффективными препаратами, позволяющими подавлять обострение атопического дерматита, и приводить к ремиссии или значительному облегчению тяжести симптомов. Однако они должны использоваться по строгим правилам:
- на лицо лучше использовать слабые стероиды, менее длительными курсами (кожа лица очень склонна к осложнениям на стероиды, таким как вторичная атрофия кожи и периоральный дерматит;
- на тело допустимо использовать более сильные стероиды, более длительными курсами (до 10 дней в месяц без контроля врача, под контролем — дольше);
- стероид наносится один раз в день, тонким слоем — для того, чтобы закрыть площадь, которая помещается под двумя вашими ладонями, следует использовать длину полоски, выдавленной из тюбика стероида, равную длине вашей крайней фаланги указательного пальца (врач, прописывая стероид, часто будет рекомендовать объем крема не более 1–2 рисовых зернышек);
- стероид может наноситься разными схемами (реактивная или проактивная терапия), подробности расскажет врач, постарайтесь строго следовать его инструкциям;
- полный отказ от применения стероидов может привести к чрезмерно тяжелому течению дерматита и высокой частоте осложнений; злоупотребление стероидами (чрезмерно частое и обильное их нанесение) может привести к вторичным стойким поражениям на коже (стойкие косметические дефекты) или даже системным побочным эффектам.
Третьей линией терапии являются ингибиторы кальциневрина (крем с пимекролимусом или такролимусом). Они похожи по действию на стероиды, но стероидами не являются. Ингибиторы кальциневрина лишены части недостатков стероидов (почти не вызывают периоральный дерматит, например), но имеют свои — вызывают жжение кожи, фотосенсибилизацию, значительно слабее стероидов и др. Ваш врач расскажет о них подробнее, если потребуется такое назначение.
Все виды местной терапии хорошо обобщены в короткой и простой памятке для родителей. Вы можете распечатать ее для вашего врача и попросить заполнить пустые строчки препаратами и схемами, наиболее подходящими по его мнению.
2. Системные противозудные препараты.
Антигистаминные препараты — это лекарства от аллергии. Их также можно использовать для уменьшения зуда. Наиболее полезны, когда их дают перед сном (антигистаминные препараты могут вызвать сонливость у ребенка).
3. Ванны с отбеливателем.
Атопический дерматит усугубляется избыточным ростом бактериальной флоры на коже ребенка. Регулярные ванны с разбавленным отбеливателем уменьшают количество бактерий на коже, могут облегчить тяжелое течение атопического дерматита (не используются при легкой и средней тяжести течения болезни) и снизить риск бактериальных инфекций. Их рекомендуется проводить 1–2 раза в неделю, при сильном обострении можно делать это чаще. Подробнее о ваннах с отбеливателем можно прочитать здесь.
4. Влажные обертывания.
После применения местных стероидных препаратов ребенку можно накладывать влажные повязки. Это делает лекарство более эффективным, помогая ему глубже проникать в кожу. Влажные обертывания могут быть эффективными и сами по себе. Обсудите их применение с вашим врачом и почитайте о них подробнее в нашей статье.
Регулярные посещения врача — очень важны. Врач будет следить за динамикой изменений кожи вашего ребенка, побочными эффектами от приема стероидных препаратов и инфекций. Он может изменять схему лечения от приема к приему, балансируя между вредом от болезни и побочными действиями от лекарств. Чем агрессивнее будет протекать атопический дерматит у вашего ребенка, тем более серьезные препараты врач будет назначать, и наоборот, во многих легких случаях он может порекомендовать только эмоленты и антигистамины при зуде.
Фотографируйте максимальные проявления сыпи у вашего ребенка в ожидании приема врача, так как ко дню приема сыпь может сильно измениться; фотографии помогут врачу лучше сориентироваться относительно вида и тяжести сыпи и подобрать оптимальную терапию.
Основные сведения о терапии атопического дерматита вы можете получить, послушав эту лекцию (с 31 минуты). Много дополнительных материалов по атопическому дерматиту можно найти в этом посте и комментариях к нему.
Атопический дерматит у детей раннего возраста. Нарушение адаптации. Целесообразность введения лечебных смесей

Рассмотрены подходы к лечению атопического дерматита (АтД) у детей первого года жизни, возможности естественного вскармливания у детей с АтД. Приводятся рекомендации по питанию детей раннего возраста с АтД, выбору лечебного питания.
2020-06-16 17:06
15009 прочтений
Atopic dermatitis in children of early age. Disorder of adaptation. Advisability of introducing therapeutic mixtures. / Yu. A. Kopanev, MD, PhD / A. L. Sokolov / Moscow Scientific-Research Institute of epidemiology and microbiology Named after G.N. Gabrichevsky of the Directorate for Consumer Rights and Health Protection, Moscow, Russia
Abstract. There is a persistent idea that, in occurring skin eruption, in particular, allergodermatosis, we should search for the reason in gastrointestinal disorders. All the mechanisms of adaptation are closely connected with each other: Lack of ferments in upper sections of gastrointestinal tract leads to biofilm disorders, microbiological disorders occur against the background of immune dysfunctions and lead to reactive changes of liver and pancreas, as well as to immune disorders. In the first 3–6 months after birth, a child hardly has a system of adaptation to nutrition. It means that any food product may cause problems: constipations, diarrheas, colic, gurgitation and allergodermatosis. Breast milk is perfect for correct development of gastrointestinal and adaptation system. However, even if the feeding is completely natural, children can have allergic manifestations connected with instability and immaturity of adaptation mechanisms. The article describes approaches to treatment of atopic dermatitis (AtD) in children of the first year of life, possibilities of natural feeding in children with AtD. Recommendations on nutrition of children of the early age with AtD were given, as well as on choice of therapeutic nutrition. It is highlighted that, if atopic dermatitis appears in children on breast feeding, partial elimination diet is recommended for nursing women. Obligatory allergens are excluded: extremely fried, extremely fatty, extremely spicy, fast food, fizzy drinks. Whole cow’s milk is excluded from dairy products, but it is allowed to use a little milk in tea or porridge, cultured milk foods are also allowed. In choosing a mixture for supplement or artificial feeding, it is natural to prescribed normal (non-therapeutic) adapted milk mixtures. Practice of prescribing therapeutic mixtures in AtD decompensation is considered.
Резюме. Существует устойчивое представление, что при появлении кожных высыпаний, особенно аллергодерматоза, причину следует искать в нарушениях работы желудочно-кишечного тракта. Все адаптационные механизмы тесно связаны друг с другом: нехватка ферментов в верхних отделах системы пищеварения приводит к повреждению биопленки, микробиологические нарушения возникают на фоне иммунных дисфункций и приводят к реактивным изменениям печени и поджелудочной железы, а также к иммунным нарушениям.
В первые 3–6 месяцев после рождения у ребенка фактически нет системы адаптации к питанию. А это значит, что любой продукт может вызвать проблемы: запоры, поносы, колики, срыгивания и аллергодерматозы. Для правильного созревания системы пищеварения и системы адаптации идеально подходит грудное молоко. Но даже на полностью естественном вскармливании у ребенка могут возникать аллергические проявления, связанные с нестабильностью и незрелостью адаптационных механизмов.
В статье рассмотрены подходы к лечению атопического дерматита (АтД) у детей первого года жизни, возможности естественного вскармливания у детей с АтД. Приводятся рекомендации по питанию детей раннего возраста с АтД, выбору лечебного питания.
Отмечается, что при появлении у ребенка на грудном вскармливании атопического дерматита рекомендуется частичная элиминационная диета для кормящих женщин. Исключаются облигатные аллергены, очень жареное, очень жирное, очень острое, фаст-фуд, газированные напитки. Из молочных продуктов исключается цельное коровье молоко, но при этом допустимо использование небольшого количества молока в чае или кашах, разрешены кисломолочные продукты. При выборе смеси для докорма или искусственного вскармливания физиологично назначать обычные (нелечебные) адаптированные молочные смеси. Рассмотрена практика назначения лечебных смесей в случаях декомпенсации АтД.
Многие аллергические проблемы возникают из-за проблем с ЖКТ. Особенно это относится к аллергодерматозам, в том числе к атопическому дерматиту (АтД). Существует устойчивое выражение: «кожа — это зеркало кишечника», то есть при появлении кожных высыпаний, особенно аллергодерматоза, причину следует искать в желудочно-кишечном тракте. В кишечнике постоянно находятся или транзитом проходят более 90% всех антигенов, с которыми контактирует человек, именно там сосредоточены основные элементы противоаллергической защиты, а кишечная стенка содержит огромное количество иммунной ткани, что позволяет считать кишечник одним из ключевых органов иммунной системы.
Нарушения адаптации как причина АтД у детей раннего возраста
Потенциально любое вещество, попавшее в ЖКТ, является аллергеном. Это относится и к грудному молоку, и к белку коровьего молока (БКМ). Только после многоуровневой обработки в ЖКТ пища перестает быть аллергеном и в кишечной стенке всасываются безопасные вещества. Этот процесс называется адаптацией к питанию. Адаптация (на средневековой латыни «adaptatio» — «приспособление», «привыкание») обеспечивает приспособление организма к различным антигенам, т. е. любым веществам, отличающимся по своей структуре от генотипа, в том числе к компонентам пищи, микроорганизмам и в конечном счете — ко всему, что окружает человека.
Адаптационные механизмы включают в себя:
- работу иммунной системы. Любой контакт с любым антигеном находится под иммунным контролем. Сначала иммунная система «знакомится» с антигеном, запоминает его (а при новом контакте распознает чужеродное вещество) и, если оно представляет опасность, уничтожает его (в случае болезнетворных микробов, ядов, токсинов), либо, если опасности для организма нет, проявляет по отношению к нему толерантность — невосприимчивость. Иммунная система активно участвует и в процессе всасывания. В состав биопленки, покрывающей весь кишечник изнутри, входят секреторные иммуноглобулины sIgA [1, 2];
- обработку ферментами поджелудочной железы и желчью, которая происходит в двенадцатиперстной кишке, где осуществляется начальный этап пищеварения. В основном это расщепление крупных молекул пищи и подготовка к процессу всасывания;
- микробную биопленку — завершающий этап адаптации к питанию. Она защищает макроорганизм от токсичных соединений, не только поступающих в организм с пищей, водой, воздухом, но и образующихся внутри него. Слой «слизь + IgA + нормофлора» полностью покрывает изнутри весь кишечник от тонкой до прямой кишки, соответственно все всасывание происходит через биопленку, которая защищает слизистую оболочку от дегидратации макромолекул, физической и химической агрессии, а также от атак микроорганизмов, бактериальных токсинов и паразитов [2–4]. Нормофлора тормозит процессы декарбоксилирования пищевого гистидина, уменьшая тем самым синтез гистамина, а следовательно, снижает аллергический потенциал энтерального питания для детского организма.
Все адаптационные механизмы тесно связаны друг с другом: нехватка ферментов в верхних отделах системы пищеварения приводит к повреждению биопленки, микробиологические нарушения возникают на фоне иммунных дисфункций и приводят к реактивным изменениям печени и поджелудочной железы, а также к иммунным нарушениям.
Известно, что ребенок рождается с незрелой системой пищеварения, соответственно, с недоразвитыми адаптационными механизмами. До 4–6 месяцев существенно снижена экзокринная функция поджелудочной железы, то есть в верхних отделах ЖКТ ферментов не хватает даже для полноценного переваривания грудного молока и адаптированных смесей. Кроме того, у детей раннего возраста незрелая иммунная система: сначала работает иммунитет, полученный внутриутробно, одновременно начинает формироваться собственный (на это требуется не меньше 3–6 месяцев) [5]. Биопленка (микробиоценоз кишечника, микробиота, микробиом) формируется в несколько этапов. Ребенок рождается со стерильным кишечником, его заселение бактериями начинается в родовых путях, потом продолжается из окружающей среды.
Для формирования биопленки бактерии должны зафиксироваться на определенных локусах кишечной стенки, а потом достигнуть эффективного количества за счет размножения в геометрической прогрессии. Прикрепление микробных клеток к кишечной стенке происходит в три этапа: на первом — за счет слабых взаимодействий осуществляется обратимая адгезия; второй этап заключается в неспецифической адгезии с помощью фимбрий и пилей, включая возникновение водородных и ионных связей; на третьем этапе происходит образование усиливающего адгезию внеклеточного материала (полисахаридов). Первый этап длится 1–2 месяца после рождения, завершаясь формированием нестабильной микробной пленки, следующие этапы — стабилизация биопленки требует более длительного времени — 8–10 месяцев [2].
Нетрудно заметить, что первые 3–6 месяцев после рождения у ребенка фактически нет системы адаптации к питанию. А это значит, что любой продукт может вызвать проблемы: запоры, поносы, колики, срыгивания и аллергодерматозы. Нужно заметить, что речь идет о здоровых детях, находящихся в идеальных перинатальных условиях: отсутствие проблем во время беременности, включая применение антибиотиков и гормональных средств, отсутствие оппортунистических внутриутробных инфекций; неосложненные роды естественным путем; прикладывание к груди сразу после родов и естественное вскармливание; отсутствие заболеваний и применения антибиотиков у ребенка после рождения. Любая из этих проблем нарушает процесс естественного развития систем адаптации с формированием клинической картины, в том числе АтД, очень распространенного у детей раннего возраста [6]. Из-за нестабильности системы пищеварения, в первую очередь биопленки, риск сбоя адаптации по аллергическому сценарию остается высоким и после 6 месяцев.
Если происходят какие-то нарушения барьерной функции ЖКТ (нарушение адаптации), в кровь из кишечника начинают поступать различные токсины и антигены, ставшие аллергенами. Аллергенами являются продукты жизнедеятельности условно-патогенной флоры [7] и паразитов, обитающих в просвете кишечника, а также пища, не подвергшаяся достаточному расщеплению. Все это прямо или опосредованно раздражает тучные клетки, что приводит к выбросу гистамина и, соответственно, к аллергической реакции. Изначально процесс идет по механизму псевдоаллергии, которая тем не менее по клиническим проявлениям не отличается от истинной аллергии, то есть выглядит как классический АтД [8]. В дальнейшем гистамин накапливается, аллергия становится хронической, развиваются сенсибилизация к определенным антигенам и вторичные иммунные реакции, происходит перестройка иммунной системы на синтез IgE (то есть псевдоаллергия может стать истинной аллергией) [9].
Естественное вскармливание у детей с АтД
Для правильного созревания системы пищеварения и системы адаптации идеально подходит грудное молоко. Оно содержит как компоненты для обеспечения текущих потребностей ребенка, так и многочисленные стимулирующие факторы, обеспечивающие развитие иммунной и пищеварительной систем, формирование нормального биоценоза. Но, как сказано выше, даже на полностью естественном вскармливании у ребенка могут возникать аллергические проявления, связанные с нестабильностью и незрелостью адаптационных механизмов.
При появлении у ребенка на грудном вскармливании АтД часто рекомендуется жесткая диета для кормящих женщин, в частности полное исключение из рациона белка коровьего молока (БКМ). У детей с легкими проявлениями АтД на естественном вскармливании элиминационные мероприятия для кормящих мам бывают эффективными, но на среднетяжелых и тяжелых стадиях, как показывает опыт, эти ограничения не дают практически никакого эффекта, АтД у ребенка полностью не проходит, а наоборот, прогрессирует [10].
Диеты с полным исключением из рациона БКМ негативно отражаются на здоровье кормящей мамы, могут привести к депрессии и нередко приводят к гипогалактии. На здоровье ребенка слишком жесткие ограничения материнского рациона тоже могут сказаться негативно: возможен дефицит питательных веществ, необходимых для развития. Мы, как и ряд ведущих специалистов по детскому питанию [11], придерживаемся принципов частичной элиминации для кормящих мам. Исключаются облигатные аллергены, очень жареное, очень жирное, очень острое, фаст-фуд, газированные напитки. Из молочных продуктов исключается цельное коровье молоко, но при этом мы считаем допустимым использование небольшого количества молока в чае или кашах. Разрешены: кисломолочные продукты — кефир, бификефир, бифидок, ацидофилин, йогурты, нежирный творог, ряженка и другие производные молока. В целом женщина должна есть привычную для нее пищу — это позволит ей поддержать душевное и физическое здоровье, максимально сохранить лактацию. А аллергические проблемы ребенка, как отмечалось выше, в большей степени связаны с нарушениями адаптации, в меньшей степени — с маминым питанием.
Искусственное питание при АтД. Выбор смеси. Прикорм
Большинство руководств по питанию детей раннего возраста с АтД рекомендует введение лечебных смесей (в некоторых случаях с оговоркой, что делать это нужно при неэффективности лечения) [9, 11, 12, 17]. Химический состав большинства лечебных смесей существенно отличается от такового у грудного молока: частичные гидролизаты (сниженное содержание лактозы, частичное расщепление белков); полные гидролизаты (глубокое расщепление белков, чаще всего полное отсутствие лактозы); аминокислотные смеси (максимально расщепленные); смеси на соевом белке. Только лечебные смеси на основе козьего молока приближаются по составу к молоку грудному [16].
Хотя практика назначения лечебных смесей (нередко даже при минимальных проявлениях аллергодерматоза) весьма распространена и поддерживается ведущими педиатрами и аллергологами, мы считаем, что при АтД у детей раннего возраста при необходимости докорма, когда недостаточно грудного молока, необходимо рекомендовать обычную адаптированную молочную смесь, максимально приближенную по химическому составу к грудному молоку. Назначение лечебной смеси (полные или частичные гидролизаты либо аминокислотные смеси) в некоторых случаях уменьшает клинические проявления АтД, но наличие существенных минусов чаще всего перечеркивает всю потенциальную пользу и может существенно ухудшить состояние ребенка:
- если лечебная смесь рекомендуется вместо грудного молока (притом, что его у мамы достаточно для вскармливания), ребенок лишается возможности получать уникальный с биологической точки зрения продукт, обеспечивающий правильное развитие системы пищеварения и адаптационных механизмов;
- существует биологический закон: «ферменты вырабатываются на те вещества, которые попадают в организм; на вещества, которые в организм не поступают, ферменты перестают вырабатываться». Нормальная микрофлора в значительной мере участвует в расщеплении (ферментировании) пищевых субстратов. Соответственно, если ребенок получает уже расщепленные белок и углеводы, собственные ферменты перестают вырабатываться, что приводит к снижению ферментной активности системы пищеварения, нарушению развития поджелудочной железы и формирования биопленки;
- если какая-то система организма не получает положенной физиологической нагрузки, она начинает не только хуже функционировать, но и атрофироваться (например, мышцы теряют массу при отсутствии физической нагрузки). То же самое происходит с пищеварительной системой и системой адаптации;
- чаще всего, на фоне питания лечебными смесями (гидролизатами), возникают трудности с введением прикорма, что обусловлено нарушением развития системы адаптации;
- лечебные смеси в большинстве случаев имеют горьковатый вкус, что затрудняет их введение; стоимость их существенно больше, чем обычных смесей, что создает родителям финансовые затруднения;
- при использовании лечебных смесей меняется в худшую сторону характер стула, часто у ребенка появляется дискомфорт: колики, срыгивания, нарушения сна;
- в большинстве случаев лечебные смеси не решают проблему АтД у детей раннего возраста, потому что причиной аллергодерматозов является не «аллергия на белок коровьего молока» (истинная генетически обусловленная аллергия встречается достаточно редко), а незрелость системы пищеварения и нарушения адаптации. Способы коррекции таких состояний подробно описаны нами в предыдущих публикациях [3, 17]. Как вариант, здоровым детям с незрелостью системы пищеварения можно порекомендовать смеси на основе козьего молока. Преимущество козьего молока заключается в том, что его белки усваиваются легче и быстрее белков коровьего молока [18]. На примере адаптированной смеси Kabrita® на основе козьего молока (Нидерланды) было показано, что смесь обладает хорошей переносимостью (96,8% включенных в исследование детей), а после 1 месяца приема смеси число детей с коликами и запорами сократилось в 2 раза [19].
Обычные (нелечебные) смеси лишены этих недостатков. Если ребенку с АтД недостаточно материнского молока для обеспечения адекватного вскармливания, то для обеспечения правильного развития системы пищеварения, иммунной системы, формирования нормального биоценоза кишечника смесь должна быть максимально приближена по химическому составу к грудному молоку.
Прежде чем рекомендовать лечебное питание, врач должен тщательно оценить целесообразность этого шага и рассмотреть альтернативные возможности. В большинстве случаев АтД у детей раннего возраста лечится без изменений питания (ребенок остается на естественном вскармливании или продолжает получать обычную молочную смесь). Лечебное питание может быть рекомендовано в случаях декомпенсации как вынужденная крайняя временная мера, но не вместо терапии. При этом нужно стремиться к тому, чтобы со временем питание ребенка стало обычным, соответствующим возрасту.
Введение прикорма у детей с АтД должно происходить по правилам введения прикорма для здоровых детей [12]. При наличии у ребенка клинических проявлений аллергодерматоза нужно оценивать исходное состояние и изменения, которые происходят при постепенном введении нового продукта. Если реакций на введение нового продукта нет, необходимо продолжать вводить этот продукт, постепенно увеличивая его количество. При ухудшении не стоит убирать продукт сразу, нужно продолжить давать его, не увеличивая, до 4 дней. Обычно этого времени достаточно, чтобы адаптационные механизмы «разобрались» с новым продуктом и привыкание состоялось. Если какой-то продукт однажды не получилось ввести, можно предпринять повторную попытку через 3–4 недели. За это время адаптационные системы могут дозреть до беспроблемного восприятия данного продукта.
Выводы
- АтД в раннем возрасте возникает вследствие незрелости или нарушений в системе адаптации, включающей в себя совместную работу пищеварительных ферментов, местного иммунитета кишечника и микробной биопленки (микробиоценоза кишечника).
- При АтД у детей раннего возраста, находящихся на грудном вскармливании, необходимо сохранять питание грудным молоком. Кормящим мамам следует рекомендовать щадящие диеты без полной элиминации БКМ.
- При выборе смеси для докорма или искусственного вскармливания физиологично назначать обычные (нелечебные) адаптированные молочные смеси. Прикорм детям с АтД вводится по стандартным правилам его введения.
Литература / References
1. Costerton J. W., Lewandowski Z., Caldwell D. E. at al. Microbial biofilms // Annu. Rev. Microbiol. 1995. Vol. 49. P. 711–745.
2. Шендеров Б. А. Медицинская микробная экология и функциональное питание. Том 1: Микрофлора человека и животных и ее функции. М.: Издательство ГРАНТЪ, 1998. 288 с. [Shenderov B. A. Meditsinskaya mikrobnaya ekologiya i funktsionalnoe pitanie [Medical microbial ecology and functional nutrition]. Vol. 1: Mikroflora cheloveka i zhivotnykh i ee funktsii. Moscow: GRANT publishing house, 1998. 288 p.]
3. Копанев Ю. А. Атопический дерматит, нарушения адаптации и дисбактериоз кишечника // Доктор.Ру. 2010. № 2 (53). С. 45–50.
[Kopanev Yu. A. Atopichesky dermatit, narusheniya adaptatsii i disbakterioz kishechnika [Atopic dermatitis, adaptation disorders and intestinal dysbacteriosis] // Doctor.ru. 2010. № 2 (53). Pp. 45–50.]
4. Panda S., Guarner F., Manichanh C. Structure and functions of the gut microbiome // Endocr Metab Immune Disord Drug Targets. 2014; 14 (4): 290-299.
5. Детские болезни: учебник / Под ред. А. А. Баранова. 2-е изд. 2009. 1008 с.
[Detskie bolezni: uchebnik [Children’s diseases” manual] / Edited by A.A. Baranov. 2nd edition. 2009. 1008 p.]
6. Ревякина В. А., Боровик Т. Е. Пищевая аллергия у детей: современные аспекты // Российский аллергологический журнал. 2004. № 2. С. 71-77.
[Revyakina V. A., Borovik T. E. Pischevaya allergiya u detey: sovremennye aspekty [Food allergy in children: modern aspects] // Rossiysky allergologichesky zhurnal. 2004. № 2. Pp. 71-77.]
7. Короткий Н. Г., Тихомиров А. А., Белова А. В. Особенности развития инфекционных процессов и роль бактериальных суперантигенов в формировании различных клинико-патогенетических вариантов атопического дерматита у детей // Педиатрия. 2003. № 2 (3) С. 27-32.
[Korotky N. G., Tikhomirov A. A., Belova A. V. Osobennosti razvitiya infektsionnykh protsessov i rol bakterialnykh antigenov v formirovanii razlichnykh clinikopatogeneticheskikh variantov atopicheskogo dermatita u detey [Features of infectious process development and role of bacterial antigens in formation of different clinic-pathogenic variants of atopic dermatitis in children] // Pediatriya. 2003. № 2 (3) Pp. 27-32.]
8. Лусс Л. В., Прокопенко В. Д., Репина Т. Ю. Истинные и ложные аллергические реакции на пищевые продукты. М.: Крон-Пресс, 1996. 111 с.
[Luss L. V., Prokopenko V. D., Repina T. Yu. Istinnye i lozhnye allergicheskie reaktsii na pischevye produkty [True and false allergic reactions to food products]. Moscow: Kron-press, 1996. 111 p.]
9. Атопический дерматит: Рекомендации для практических врачей. Российский национальный согласительный документ по атопическому дерматиту / Под общ. ред. Р. М. Хаитова, А. А. Кубановой. М., 2002.
[Atopichesky dermatit: rekomendatsii dlya prakticheskikh vrachey. Rossiysky natsionalny soglasitelny dokument po atopicheskomu dermatitu [Atopic dermatitis: Russian national conciliatory document on atopic dermatitis] / Jointly edited by R. M. Khaitov, A. A. Kubanova. Moscow, 2002.]
10. Боровик Т. Э. и др. Подходы к организации диетотерапии детям первого года жизни с пищевой аллергией в современных условиях // Доктор.Ру. 2009. № 2. С. 34–40.
[Borovik T. E. et al. Podkhody k organizatsii dietoterapii detyam pervogo goda zhizni s pischevoy allergiey v sovremennykh usloviyakh [Approaches to dietary therapy for children of the first year of life with food allergy under modern conditions] // Doctor.ru. 2009. № 2. Pp. 34–40.]
11. Боровик Т. Э., Ревякина В. А., Макарова С. Г. Диетотерапия при пищевой аллергии у детей раннего возраста // Российский аллергологический журнал. 2010. Приложение к № 4.
[Borovik T. E., Revyakina V. A., Makarova S. G. Dietoterapiya pri pischevoy allergii u detey rannego vozrasta [Dietary therapy in food allergy in children of the early age] // Rossiysky allergologichesky zhurnal. 2010. Annex to issue 4.]
12. Боровик Т. Э. и др. Национальная стратегия вскармливания детей первого года жизни в Российской Федерации // Практика педиатра. 2008. № 1, с. 13-17.
[Borovik T. E. et al. Natsionalnaya strategiya vskarmlivaniya detey pervogo goda zhizni v rossiyskoy federatsii [National strategy of feeding children of the first year of life in the Russian Federation] // Praktika pediatra. 2008. № 1. Pp. 13-17.]
13. Боровик Т. Э. и др. Национальная стратегия вскармливания детей первого года жизни в Российской Федерации // Практика педиатра. 2008. № 2, с. 11-16;
[Borovik T.E. et al. Natsionalnaya strategiya vskarmlivaniya detey pervogo goda zhizni v rossiyskoy federatsii [National strategy of feeding children of the first year of life in the Russian Federation] // Praktika pediatra. 2008. № 2. Pp. 11-16.]
14. Боровик Т. Э. и др. Национальная стратегия вскармливания детей первого года жизни в Российской Федерации // Практика педиатра. 2008. № 5. С. 81-87.
[Borovik T.E. et al. Natsionalnaya strategiya vskarmlivaniya detey pervogo goda zhizni v rossiyskoy federatsii [National strategy of feeding children of the first year of life in the Russian Federation] // Praktika pediatra 2008. № 5. Pp. 81-87.]
15. Зайцева О. В. Атопический дерматит: стратегия и тактика педиатра // Практика педиатра. 2013. №. С. 5-8.
[Zaytseva O. V. Atopichesky dermatit: strategiya i taktika pediatra [Atopic dermatitis: strategy and tactics of the pediatrician] // Praktika pediatra. 2013. №. Pp. 5-8.]
16. Специализированные продукты питания для детей с различной патологией. Каталог. Изд. 2-е / Под ред. Боровик Т. Э., Ладодо К. С., Скворцовой В. А. М.: МИА, 2008. 272 с.
[Spetsializirovannye produkty pitaniya dlya detey s razlichnoy patalogiey [Special nutrition for children with different pathologies]. Catalogue. 2nd edition / Edited by Borovik T. E., Ladodo K. S., Skvortsova V. A. Moscow: MIA, 2008. 272 p.]
17. Копанев Ю. А., Соколов А. Л. Дисбактериоз у детей. М.: ОАО «Издательство «Медицина», 2008. 128 с.
[Kopanev Yu. A., Sokolov A. L. Дисбактериоз Disbakterioz u detey [Dysbacteriosis in children]. Moscow: Izdatelstvo Meditsina JSC, 2008. 128 p.]
Ю. А. Копанев 1 , кандидат медицинских наук
А. Л. Соколов
ФБУН МНИИЭМ им. Г. Н. Габричевского Роспотребнадзора, Москва
Атопический дерматит у детей раннего возраста. Нарушение адаптации. Целесообразность введения лечебных смесей/ Ю. А. Копанев, А. Л. Соколов
Для цитирования: Лечащий врач № 6/2020; Номера страниц в выпуске: 7-11
Теги: дети, кожа, сыпь, аллергодерматоз
Аллергический дерматит у грудных детей: причины и лечение атопии
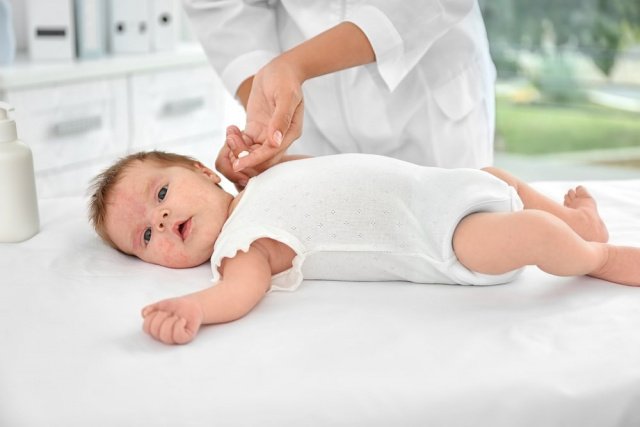
Атопический (аллергический) дерматит у новорожденных разной степени тяжести — частый диагноз в раннем периоде жизни ребёнка. Развивается это состояние под влиянием незрелой иммунной системы со склонностью к гиперреакции. По данным Всемирной организации здравоохранения, каждый третий-четвертый ребёнок грудного возраста имеет ту или иную аллергическую форму поражения кожных покровов. По мере взросления количество больных уменьшается до 5-10%. Атопический дерматит может отличаться острой формой или протекать в виде хронического заболевания.

Какие проблемы с кожей помогут решить средства с гиалуроновой кислотой?
Сухость кожи, чувство стянутости — всё это и другие проблемы, которые решают средства с гиалуроновой кислотой.
Симптоматика атопического дерматита
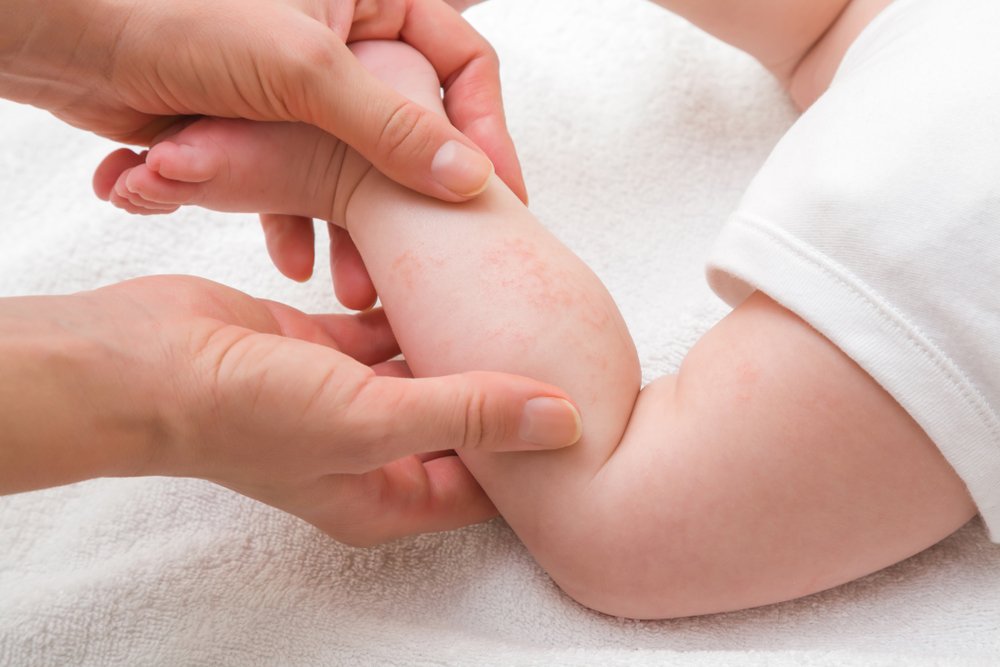
Как и при любом другом воспалительном процессе, атопический (аллергический) дерматит у новорожденных проявляется классической пентадой симптомов: покраснением, болью, отеком кожи с локальным повышением температуры, ухудшением работы органа.
Особенности раннего возраста могут также провоцировать искажение выраженности признаков атопического дерматита. Однако кроме классической пентады заболевание проявляется дополнительными симптомами:
- появлением сыпи, образованием корочек на коже;
- кожным зудом в месте проявления патологии;
- раздражительностью, беспричинными капризами;
- нарушениями сна, снижением аппетита, отказами от еды;
- повышением температуры до субфебрильных показателей.
Важно знать, что бактериальное заражение участков пораженной кожи с гнойными осложнениями может провоцировать лихорадку с показателями в 38 градусов и более.
Почему развивается атопический дерматит?
Патогенетическая основа воспаления в данном случае заключается в высвобождении интерлейкинов и брадикининов в ответ на интеракцию с аллергеном, вследствие чего начинается расширение сосудов в зоне контакта и избыточный приток крови. В результате нарастают клинические проявления патологии. Выраженность симптомов связана с длительностью контакта с аллергеном или его количеством, попавшим внутрь.
Кроме аллергической реакции атопический дерматит может быть ответом на воздействие иных факторов:
- контакта с химическими соединениями из средств для ухода, стирального порошка, красителей в тканях и т. д.;
- механического раздражения кожи (часто трения);
- приема лекарственных препаратов с данным побочным действием;
- физического раздражения кожных покровов ультрафиолетом, температурным воздействием и т. п.
К атопии склонны дети с семейной историей болезни. Исследованиями выявлено, что при атопии в анамнезе у одного из родителей риск у малыша составляет 33%, у двух — 67%.
Диагноз ребёнку ставит только врач. Часто для этого достаточно осмотра грудничка, однако для дифференциации могут потребоваться дополнительные исследования (аллергопробы, анализы на специфические антитела, клинические исследования мочи, крови, кала при подозрении на ферментную патологию).
Как лечить атопический дерматит?
Терапия комплексная. Необходимо постараться выявить аллергены и ограничить контакт ребёнка с ними. Это проводится в первую очередь при помощи родительского контроля. Рекомендуется вести дневник наблюдений с отметками об обострении болезни, рациона питания, смены косметических средств и т. д.
Врач назначает препараты для подавления симптоматики. В раннем возрасте показано применение наружных средств с противовоспалительным действием. Новорожденным рекомендованы лекарства в форме крема из-за мягкой консистенции. При лечении атопического дерматита важно не допускать распространенных ошибок.
В зависимости от течения дерматита и особенностей ребёнка могут применяться средства:
- для увлажнения кожи (с ланолином, вазелином и т. д.);
- для обезболивания и уменьшения зуда (на основе лидокаина, новокаина);
- с глюкокортикостероидами (дексаметозоном, гидрокортизоном);
- с антибактериальным, противогрибковым компонентом (эритромицином, флуконазолом).
Аллергия системного характера часто требует дополнительного назначения антигистаминных препаратов на основе лоратадина, супрастина. Выбор лекарства, определение дозировки и длительности курса проводит только специалист!
Особенно важно помнить, что по данным научных работ, более чем у 9 из 10 детей на патологических участках с проявлением атопического дерматита выявляется золотистый стафилококк, что угрожает развитием смешанного дерматита с более серьезной симптоматикой.
Источник https://klinikarassvet.ru/patients/zabolevanija/atopicheskiy-dermatit-u-detey/
Источник https://www.lvrach.ru/2020/06/15437579
Источник https://medaboutme.ru/articles/allergicheskiy_dermatit_u_grudnykh_detey_prichiny_i_lechenie_atopii/