Каплевидный псориаз
Каплевидный псориаз является формой псориаза, часто появляющаяся после воспаления горла и других подобных инфекций. Происходящий от латинского слова gutta (что означает капли), щаболевание характеризуется спонтанной вспышкой небольших, розовых, каплеобразных выпуклостей, обычно на туловище, руках и ногах.

Человек может заболеть каплевидным псориазом как один раз, так и периодически в тандеме с рецидивирующими инфекциями или другими возможными триггерами. Иногда это может быть признаком того, что в конечном итоге болезнь прогрессирует в распространенную форму заболевания — хронический псориаз.
По данным фонда по борьбе с псориазом, каплевидная форма заболевания чаще всего поражает детей и взрослых в возрасте до 30 лет и составляет около 10% всех случаев заболевания. Поражает людей всех рас и одинаково затрагивает мужчин и женщин.
Это вторая наиболее распространенная форма заболевания (после хронического псориаза), которая, как и все формы, может протекать семейно.
Симптомы и признаки

Каплевидный псориаз имеет схожие черты с бляшечным псориазом в том, что он проявляется внезапной вспышкой эритематозной (красной) сыпи, покрытой чешуей (см. фото). Однако, в отличие от бляшечного псориаза, сыпь не очень густая и имеет тенденцию быть отдельной, а не кластерной.
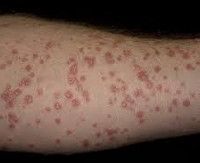
Заболевание проявляется образованием десятков или даже сотен маленьких, каплевидных папул (шишек), главным образом на туловище или конечностях. Иногда папулы могут распространяться на лицо, уши или кожу головы, но почти никогда не поражают ладони, подошву или ногти, как другие виды псориаза.
Каплевидный псориаз обычно бывает зудящим, чем другие формы болезни, и его можно легко принять за лекарственную сыпь, розеолу у детей или другие дерматологические состояния.
Когда папулы начинают заживать, они превращаются из светло-розовых в темно-красных. Они редко оставляют шрамы, если кожа не была сильно поцарапана.
Эпизод каплевидной формы заболевания может длиться несколько недель или месяцев и может затронуть людей с ранее диагностированным бляшечным псориазом.
Причины и факторы риска
Каплевидный псориаз, как и все другие виды, является незаразным аутоиммунным заболеванием. По причинам, не совсем понятны, иммунная система внезапно расценивает клетки кожи как угрозу и запускает воспалительный ответ, чтобы «контролировать» то, что она предполагает инфекцией.
Воспаление, в свою очередь, вызывает гиперпродукцию клеток кожи, заставляя их размножаться быстрее, чем они успевают отмирать. Это приводит к появлению красных, чешуйчатых повреждений, называемых псориазом.
Ученые считают, что болезнь вызвана сочетанием генетики и окружающей среды. Считается, что определенные генетические мутации предрасполагают человека к заболеванию, но только при столкновении со специфическими триггерами окружающей среды развиваются симптомы.
При каплевидном псориазе ученые выявили ряд мутаций, в основном связанных с группой генов человеческого лейкоцитарного антигена C (HLA-C), которые, как полагают, связаны с болезнью.
Что касается тригггеров заболевания, около 80% случаев каплевидный формы болезни связаны с недавней вспышкой стрептококкового фарингита (острый фарингит).
Высыпания обычно появляются через две-три недели после стрептококковой инфекции. Каплевидный псориаз также может поразить людей, недавно излечившиеся от тонзиллита, ветряной оспы или инфекции верхних дыхательных путей. Поскольку многие из этих инфекций распространены в детстве, дети страдают непропорционально.
Стресс, травма кожи и определенные лекарства (бета-блокаторы и противомалярийные препараты) также могут вызывать начальные или последующие вспышки симптомов. Если у кого-то были повторные приступы псориаза, они должны провериться, не являются ли они носителями S. pyogenes, вызывающего острый фарингит.
Диагностика
Нет лабораторных анализов или визуальных исследований, позволяющих с точностью диагностировать заболевание. Диагноз в первую очередь основывается на медицинском осмотре, изучении истории болезни (в том числе семейной истории псориаза) и исключении всех других возможных причин.
Если есть подозрение на псориаз, врач, скорее всего, возьмет образец крови или зева для проверки на стрептококк. Биопсия кожи, иногда используемая для лечения других типов псориаза, обычно не помогает.
Если причина неясна, дерматолог проведет дифференциальный диагноз, чтобы исключить другие заболевания с подобными симптомами. Они могут включать в себя:
- Т-клеточная лимфома кожи (ТКЛК), дерматологическое проявление неходжкинской лимфомы.
- Нуммулярный дерматит (дискоидная экзема).
- Розовый лишай.
- Сифилис.
- Микроспория (стригущий лишай).
Лечение каплевидного псориаза

Каплевидный псориаз имеет тенденцию к самоограничению и может проходить самостоятельно при поддерживающем лечении. Основная цель лечения — уменьшить зуд, мешающий сну и привести к чрезмерному расчесыванию. С этой целью лечение может включать:
- смягчающие увлажняющие средства;
- местные кортикостероидные мази;
- лосьоны каменноугольной смолы;
- шампунь от перхоти;
- пероральные антигистаминные препараты (в таблетка);
- холодные компрессы.
Местные кортикостероиды являются важным дополнением к успешному лечению многих пациентов с данным заболеванием. Механизмы, которые, как считается, приносят при лечении пользу, включают противовоспалительные, антипролиферативные, иммуносупрессивные и вазоконстриктивные эффекты.
Существует семь классов кортикостероидов, и назначенный препарат следует выбирать из класса, соответствующего месту заболевания. Кортикостероиды с более низкой эффективностью следует использовать для лица и межполосных областей, истонченной кожи и для детей грудного возраста. Высокоэффективные кортикостероиды, как правило, приемлемы для взрослых с поражениями в других частях тела. Толстые бляшки могут потребовать терапии наиболее сильными кортикостероидами.
Кроме того, пероральные антибиотики могут быть назначены для лечения основной стрептококковой инфекции. Варианты включают пенициллин, эритромицин и азитромицин.
Нужно следить за возможной реакцией гиперчувствительности на вышеупомянутые антибактериальные препараты, особенно на пенициллин. При подозрении на повышенную чувствительность препарат должен быть немедленно отменен. Пациенты с повышенной чувствительностью к пенициллину, как правило, хорошо переносят эритромицин.
Хотя есть доказательства того, что антибиотики могут сократить ход первоначальной вспышки, нет никаких доказательств того, что они имеют какое-либо значение в управлении или предотвращении последующих вспышек.
Тяжелые случаи капельного псориаза могут потребовать дополнительного лечения. В зависимости от процента пораженной кожи и/или частоты рецидивов, варианты лечения могут включать:
- фототерапию (УФ-терапия);
- пероральные кортикостероиды, такие как преднизон;
- тазаротен (мазь), ретиноидный препарат, замедляющий гиперпродукцию клеток кожи.
Болезнь-модифицирующие антиревматические препараты (сокр. БМАРП), такие как Метотрексат или Циклоспорин, и биологические препараты, такие как Хумира (адалимумаб) или Энбрел (этанерцепт), обычно применяются в 30% случаев заболевания, которые в конечном счете прогрессируют в хронический псориаз. Даже тогда, они предписаны только тогда, когда все другие консервативные варианты потерпели неудачу.
Дополнительные методы лечения
Аналоги витамина D также используются при псориазе. Рандомизированные, плацебо-контролируемые и двойные слепые исследования показали значительное улучшение заболевания по сравнению с реакцией на другие виды лечения.
Другие методы терапии, сообщавшиеся в медицинской литературе, включают инфузию n-3 жирных кислот, получаемую из рыбьего жира.
Прогноз при каплевидном псориазе
Каплевидный псориаз — это нефатальная сыпь, протекающая ограниченным курсом от нескольких недель до нескольких месяцев, может рецидивировать или развиться в хронический бляшечный тип псориаза. Рубцы, шрамы не возникают. Ранее пораженные участки могут проявлять поствоспалительную гипопигментацию или поствоспалительную гиперпигментацию.
Данные о прогнозе заболевания немногочисленны. Несмотря на то, что каплевидная форма часто имеет кратковременное течение, она также может представлять начальную стадию хронического псориаза. Частота прогрессирования в хроническую форму, сообщавшиеся в небольших исследованиях, варьировалась от одной трети до приблизительно двух третей (68%) пациентов с заболеванием.
В исследовании 15-и пациентов вероятность индивидуального развития хронического псориаза в течение 10 лет после единичного эпизода острого каплевидного псориаза составляла примерно 1 к 3, хотя для более точного определения необходимы дальнейшие исследования с большим числом пациентов.
Как и при других формах псориаза, каплевидная форма имеет тенденцию улучшаться в течение лета и ухудшаться в течение зимы. После того, как эпизод острого капельного псориаза исчезнет, у многих пациентов будут наблюдаться лишь незначительные признаки в течение продолжительных периодов времени или вообще отсутствовать.
Каплевидный псориаз
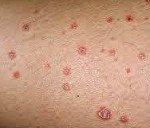
Каплевидный псориаз – разновидность псориаза, отличительными особенностями которой являются отсутствие поражения ногтевых пластинок и спонтанное непредсказуемое распространение кожных высыпаний, связанное с наличием инфекции в организме. Первичный элемент представляет собой розовую каплевидную папулу. Появление папулы сопровождается зудом. Первоначально сыпь локализуется на туловище и конечностях, но в последующем распространяется по всему кожному покрову за исключением ладоней и подошв. Заболевание диагностируют клинически при выявлении псориатической триады, используют данные гистологии. Наиболее эффективными методами лечения являются ПУВА-терапия и плазмаферез.
- Причины каплевидного псориаза
- Классификация каплевидного псориаза
- Симптомы каплевидного псориаза
- Диагностика каплевидного псориаза
- Лечение каплевидного псориаза
- Цены на лечение
Общие сведения
Каплевидный псориаз – достаточно редко встречающаяся форма чешуйчатого лишая аутоиммунной окраски с хроническим течением. Дерматоз не имеет гендерных или расовых различий, не обладает чёткой сезонностью, неэндемичен. Чаще всего каплевидный псориаз диагностируют у детей школьного возраста, у молодых мужчин и женщин. В мире более 4% населения страдают псориазом, на долю каплевидного приходится около 2 млн. человек. Каплевидный псориаз органоспецифичен, часто сочетается с соматической патологией, острыми или обострившимися хроническими инфекциями. Предполагается, что такие сочетания обусловлены нарушением защитных свойств кожи и легким проникновением в организм инфекционных агентов, являющихся одним из главных триггеров в пусковом механизме развития заболевания.
Считается, что диссеминированный каплевидный псориаз укорачивает жизнь женщины на 3 года, мужчины – на 1,5 года. Причиной сокращения срока жизни становятся аутоиммунные нарушения. На развитие каплевидного псориаза неблагоприятно влияют вредные привычки, особенно курение и высокий атерогенный профиль питания. Выкуривание пачки сигарет в день увеличивает риск развития каплевидного псориаза в 2 раза. Употребление в пищу большого количества рыбы (естественного источника полиненасыщенных жирных кислот) уменьшает вероятность возникновения заболевания в 3 раза. Актуальность проблемы связана с тяжёлым течением псориатического процесса, существенно ухудшающим качество жизни пациентов.

Каплевидный псориаз
Причины каплевидного псориаза
Подавляющее большинство дерматологов считает основной причиной развития каплевидного псориаза перенесённую инфекцию любой этиологии: грипп, ангину, пневмонию, острые респираторные заболевания верхних дыхательных путей, кандидоз слизистых. В пользу инфекционной теории свидетельствует нахождение патогенных возбудителей в соскобе с каплевидной бляшки. Инфекционное заболевание либо приводит к дебюту патологии, либо обостряет течение других форм псориаза и стимулирует их трансформацию в каплевидный псориаз. Фоном патологических изменений становится стресс, переутомление, снижение иммунитета, наследственная предрасположенность или сочетание нескольких перечисленных факторов. Несмотря на то, что в соскобах с бляшек определяется патогенный возбудитель, каплевидный псориаз не является инфекционным заболеванием, не контагиозен.
В патогенезе развития каплевидного псориаза ведущая роль принадлежит аутоиммунным реакциям. Наличие инфекции активирует гены, ответственные за развитие болезни, стресс воздействует на нейропептиды, способные стимулировать кератиноциты, которые, в свою очередь, выделяют цитокины. Цитокины активируют лимфоциты иммунной системы и гистиоциты соединительнотканной составляющей кожи, привлекающие эозинофилы. Выделяют три стадии развития каплевидного псориаза: сенсибилизации, латентного существования и эффекторную. В первой фазе запускается механизм реакции антиген-антитело, где антигеном выступают патогенные микроорганизмы, внедряющиеся в кожу, а антителами – клетки иммунной и ретикулоэндотелиальной системы. Во второй фазе происходит латентное накопление антител, вырабатывающихся дермальными клетками и лимфоцитами иммунной системы. Антитела из-за переизбытка связывают не только инородные частицы, но и эндогенные структуры кожи.
Наконец, в третьей фазе начинается манифестное высыпание первичных элементов на поверхности кожи. Время начала заключительной фазы невозможно предсказать, поскольку длительность латентного периода зависит от вирулентности возбудителя или цитотоксичности другого патогенного начала, его количества и сопротивляемости организма. Надо отметить, что в случае каплевидного псориаза генетическая предрасположенность не играет решающей роли, поскольку генов, отвечающих за развитие каплевидного псориаза, много, а генетическая передача любой формы псориаза не подчиняется законам Менделя. Считать каплевидный псориаз генодерматозом нельзя, можно говорить только о генетически обусловленном гетерогенном заболевании.
Классификация каплевидного псориаза
В дерматологии принято классифицировать каплевидный псориаз по степени тяжести с учетом распространенности поражения кожных покровов. Различают:
- Мягкий каплевидный псориаз – высыпания представлены единичными первичными элементами на площади, занимающей менее 3% кожного покрова. Элементы появляются остро через 2-3 недели после перенесённой инфекции и требуют срочного обращения к врачу. Локализуются на туловище и конечностях, регрессируют с явлениями гиперпигментации.
- Умеренный каплевидный псориаз – высыпания множественные, склонные к периферическому росту, поражение кожных покровов от 3% до 10%. Общее состояние нарушено, отмечается кожный зуд, пациент нуждается в стационарной медицинской помощи. Элементы сыпи могут разрешиться самостоятельно или трансформироваться в диссеминированную форму.
- Тяжёлый каплевидный псориаз – распространённые высыпания, занимающие более 10% покровов кожи. Локализуются повсеместно, серьёзно нарушают состояние пациента, требуют медицинского вмешательства в условиях специализированного стационара и лечения по индивидуальной программе до полного регресса первичных псориатических элементов.
Симптомы каплевидного псориаза
Заболевание имеет волнообразное течение, на смену ремиссии приходят рецидивы, особенно частые в осенне-зимний период. Клинические проявления каплевидного псориаза возникают спонтанно. Первичным элементом является ярко-красная папула каплевидной формы от 3 до 10 мм в диаметре, покрытая серебристой чешуйкой. Папулы растут по периферии, сливаются и превращаются в бляшки. При травмировании элементы склонны к изъязвлению и трансформации в экссудативный псориаз. Появление сыпи сопровождается зудом. Сыпь располагается на туловище и конечностях – это типичная локализация первичных элементов каплевидного псориаза. Лицо практически всегда остаётся свободным, ногтевые пластинки не поражаются. Сыпь может разрешиться самостоятельно или трансформироваться в более тяжёлую разновидность псориаза. Исчезновение сыпи не является гарантией выздоровления.
Диагностика каплевидного псориаза
При постановке диагноза «каплевидный псориаз» учитывают данные о недавно перенесённой инфекции, жалобы и наличие специфической диагностической триады: стеаринового пятна, терминальной плёнки, кровотечения «капли росы». В ОАК определяется повышенное СОЭ и лейкоцитоз, по данным биохимии обнаруживается наличие ревматоидного фактора. Детям, перенесшим стрептококковую инфекцию, проводят серологические пробы с выявлением повышенного титра антистрептолизина-О и антидезоксирибонуклеазы, берут мазок из носоглотки с бактериологическим исследованием на гемолитический стрептококк.
Гистология типична для капельного псориаза, морфологические изменения свидетельствуют о незрелости эпидермальных клеток, нахождении в биоптате Т-лимфоцитов и явлениях гиперкератоза. Заболевание дифференцируют с другими разновидностями псориаза, розовым лишаём, вторичным сифилисом, лекарственной токсикодермией, дерматитом и вирусной экзантемой.
Лечение каплевидного псориаза
Дерматоз резистентен к проводимой терапии, требует терпения и от пациента, и от врача-дерматолога. Лечение комплексное, в зависимости от тяжести процесса проводится в амбулаторных либо в стационарных условиях. Прежде всего, осуществляют санацию очагов хронической инфекции, лечат остаточные явления острых форм ОРЗ и ОРВИ, корректируют сопутствующую соматическую патологию. Дерматолог подбирает индивидуальную программу антиатерогенного профиля питания с употреблением в пищу полиненасыщенных жирных кислот. Одновременно проводят симптоматическую терапию. При каплевидном псориазе наиболее эффективна ПУВА-терапия, назначаемая в малых дозах под наблюдением врача. Использование плазмафереза позволяет снизить частоту рецидивов.
Лекарственные препараты при каплевидном псориазе применяют с разными целями и в соответствии с различными терапевтическими схемами. Например, гормональные мази с учётом площади поражения кожного покрова используют только короткими курсами; антибактериальную терапию против высеянного гемолитического стрептококка проводят назначением длительных циклов антибиотикотерапии с применением цефалоспоринов. Самый протяжённым по времени является приём иммуномодуляторов.
Показаны витаминотерапия (А, D, C, Е, группа В) и препараты, содержащие моноклональные антитела. Если разрастания первичных элементов значительны и продолжают прогрессировать, применяют ретиноиды внутрь и мази с кальцитриолом наружно. Назначают седативную, противозудную и антигистаминную терапию. Хороший эффект дают ванны с отрубями. Прогноз относительно благоприятный с учётом волнообразного течения каплевидного псориаза и снижения качества жизни пациентов.
Обзор эффективных мазей от псориаза: какая самая безопасная

Регулярная обработка мазью – один из обязательных методов лечения псориаза на руках, ногах, лице и других частях тела. Жирная текстура таких наружных средств позволяет активным компонентам долго сохраняться на коже, что делает их более эффективными, чем кремы и гели.
В список мазей от псориаза входят два основных вида средств:
- Гормональные. Могут принести неплохие результаты, но имеют множество побочных эффектов.
- Негормональные. Менее эффективны, но более безопасны в сравнении с гормональными.
Гормональные мази от псориаза
В качестве активных компонентов гормональных мазей выступают глюкокортикостероиды – гормоны, способные подавлять активность иммунной системы и уменьшать воспаление. Чаще всего в таких мазях присутствуют следующие компоненты:
- Гидрокортизон: Латикорт, Оксикорт, Гидрокортизон.
- Триамцинолон: Триакорт, Фторокорт.
- Бетаметазон: Белодерм, Акридерм, Целестодерм.
- Клобетазол: Пауэркорт, Кловейт.
- Метилпреднизолон: Камфодерм, Адвантан.
Единственным плюсом гормональных мазей считают быстрое появление результатов. Минусов же гораздо больше, и к ним относятся:
- привыкание со временем;
- наличие синдрома отмены;
- серьезные побочные эффекты;
- невозможность применения длительными курсами;
- влияние на гормональный фон;
- риск рецидивов после отмены препарата.
Дерматологи не рекомендуют применение гормональных мазей при поражении более 20% кожного покрова. Также не стоит наносить их на участки чувствительной кожи: в области шеи, складок кожи, лица, места опрелостей. Без назначения врача такие препараты использовать нельзя, даже если они продаются без рецептов. Из-за бесконтрольного применения может нарушиться работа надпочечников, что поведет за собой серьезные проблемы и заболевания.
Негормональные мази от псориаза
В меру эффективными и одновременно недорогими мазями от псориаза считают негормональные средства. К их преимуществам в сравнении с гормональными можно отнести:
- относительная безопасность;
- отсутствие привыкания;
- более низкая стоимость;
- возможность длительного применения без вреда для здоровья;
- отсутствие серьезных побочных эффектов;
- сохранение гормонального фона;
- отсутствие нагрузки на печень и почки;
Но даже при всех плюсах назвать негормональные мази от псориаза действительно эффективными нельзя. В отличие от гормональных, они оказывают гораздо более слабое действие. Их эффект проявляется не так быстро, поэтому их назначают только при легких проявлениях псориаза. Еще их считают более безопасными для лечения псориаза у детей.
Негормональные мази устраняют шелушение, отечность, зуд, снимают воспаление и раздражение. Кроме того, несмотря на более безопасный состав, применение таких средств не исключает развитие аллергической реакции, если у человека есть непереносимость того или иного компонента.
В зависимости от оказываемого действие все негормональные мази делятся на несколько категорий:
- Другие: ихтиоловая, картолиновая, солидоловая, дегтярная, нафталановая. Обладают противовоспалительным и антисептическим действием. Но нужно учитывать, что такие мази не рекомендованы при прогрессирующей стадии псориаза и при больших очагах поражения. Дегтярная мазь противопоказана при фототерапии, поскольку она обладает фотосенсибилизирующим эффектом.
- Фитопрепараты. Сюда относятся средства на основе шалфея, чистотела, алоэ, девясила и других растительных компонентов. Считаются наиболее безопасными из всех негормональных мазей. Но растительная основа может вызывать аллергические реакции.
- Кератолитики: цинковая, салициловая, цинково-салициловая. Их основное свойство – отшелушивание омертвевших клеток, которые при псориазе не успевают отторгаться. Кератолитики могут вызывать усиление воспалительных реакций, ощущение жжения и усиление пигментации окружающей здоровой кожи.
В качестве вспомогательных негормональных средств при псориазе используют увлажняющие мази. Но они лишь помогают устранить ощущение сухости и стянутости кожи.
Особенности негормональных мазей
Салициловая мази от псориаза – одна из самых недорогих, но нужно учитывать, что ее действия при таком серьезном заболевании часто недостаточно. Они показывают хорошие отшелушивающий, смягчающий и антисептический эффекты, но, как и у других негормональных мазей, они проявляются не менее чем через 2 недели, а иногда и позже.
То же можно сказать про применение мази на основе солидола от псориаза. Кроме того, это очень специфические средства, которые имеют резкий запах. Он может оставаться на мебели и одежде, и его очень трудно отстирать.
Среди перечисленных мазей нет тех, относительно применения которых проводились бы клинические испытания. Это говорит, что их эффективность подтверждается лишь опытом некоторых пользователей. Клинические же испытания проводились только относительно таких препаратов:
- как Пимекролимус (крем Элидел);
- Кальципотриол (Дайвонекс);
- Пиритион цинка (Цинокап).
Это говорит о том, что их применение действительно может принести пользу. Но у Пимекролимуса при бесконтрольном использовании есть риск присоединения инфекции, а Кальципотриол нельзя применять при поражении более 30% поверхности кожи, поскольку это может привести к гиперкальциемии.
Единственным максимально безопасным средством остается пиритион цинка. Таким образом, отвечая на вопрос, какая мазь лучше от псориаза, можно сказать, что Цинокап. Но это не отменяет того, что ее эффект все равно слабее, чем у гормональных средств.
Какую же мазь выбрать
Решать, какой мазью лечить псориаз, должен только профессиональный дерматолог. Его задача – выбрать самый безопасный и одновременно эффективный препарат. В клинике «ПсорМак» уже более 25 лет практикуют лечение мазью против псориаза, изготавливаемой по авторской рецептуре. В составе нет гормональных компонентов, что обеспечивает средству следующие преимущества:
- возможность применения детьми и беременными;
- отсутствие синдрома отмены и привыкания;
- мягкое воздействие без провокации рецидивов;
- отсутствие противопоказаний.
Но наши специалисты понимают, что даже самая эффективная мазь для лечения псориаза должна подходить пациенту. Поэтому перед назначением мы обязательно проводим полную диагностику.

Кроме того, в лечении псориаза важен комплексный подход. В связи с этим наши дерматологи разрабатывают для пациента индивидуальную диету, а при необходимости дают направление на иглорефлексотерапию и психотерапию. Если вы хотите добиться длительного рецидива и перестать ежедневно бороться с неприятными симптомами, запишитесь на консультацию в «ПсорМак», и мы подберем для вас индивидуальную схему лечения.
27 апреля 2020
Автор статьи: врач-дерматолог Мак Владимир Федорович
Источник https://clinic-a-plus.ru/articles/dermatologiya/21782-kaplevidnyj-psoriaz.html
Источник https://www.krasotaimedicina.ru/diseases/zabolevanija_dermatologia/guttate-psoriasis
Источник https://psormak.ru/articles/obzor-effektivnykh-mazey-ot-psoriaza-kakaya-samaya-bezopasnaya/