Причины и симптомы лейкоплакии мочевого пузыря, диагностика и методы лечения

Лейкоплакия — это хроническое заболевание, при котором происходит преобразование переходного эпителия в плоский.
Причины развития патологии могут быть разными, и она часто предшествует формированию раковых новообразований.
Симптоматика лейкоплакии мочевого пузыря имеет много схожего с циститом и уретритом, поэтому для постановки точного диагноза проводится тщательное диагностическое обследование больного.
Что такое лейкоплакия мочевого пузыря
Главным назначением переходного эпителия является защита стенок мочевого пузыря от контакта с мочевой кислотой и предотвращение проникновения болезнетворных микроорганизмов в слизистую.
Под воздействием различных факторов может происходить трансформация клеток органа, что провоцирует метаплазию. При отсутствии своевременной терапии на раннем этапе развития патологии происходит дальнейшее ороговение клеток.
Лейкоплакией называют кератинизацию переходного эпителия.
Патология может развиваться на слизистых влагалища, полости рта, пазух носа, кишечника и барабанной перепонки. Преимущественно лейкоплакия мочевого пузыря выявляется именно у представительниц слабого пола, и обусловлено это анатомией строения органа.
Формы и стадии

Существует классификация лейкоплакии мочевого пузыря с учетом места ее развития, стадии заболевания, вида повреждения и формы патологии.
С учетом очага локализации патологического процесса выделяют следующие формы:
- лейкоплакия шейки мочевого пузыря- это одна из самых распространенных форм патологии;
- лейкоплакия тела органа.
В своем развитии патология может проходить следующие этапы:
- начальная стадия характеризуется очаговым замещением переходного эпителия слизистой органа на плоский;
- вторая ступень характеризуется развитием плоскоклеточной метаплазии;
- третья ступень – наблюдается кератинизация поврежденных областей эпителия, снижение эластичности стенок мочевого пузыря, что приводит к проблемам с выведением мочи.
Специалисты выделяют следующие виды патологии с учетом разновидности повреждения:
- Плоская. Характерной особенностью такой патологии служит помутнение эпителия слизистой мочевого пузыря. В зоне воспалительного процесса оболочка мутнеет, а при ороговении клеток эпителия со временем очаги поражения становятся перламутрового цвета.
- Бородавчатая. При таком патологическом состоянии границы очага воспалительного процесса резко выражены, происходит наслоение ороговевших участков на участки с плоским эпителием, а поверхность становится бугристой.
- Эрозийная. При такой форме патологии на слизистой в мочевом пузыре появляются трещины и эрозийные образования.
Определить форму заболевания у пациента удается с помощью инструментальных методов диагностики и гистологического исследования. На основе полученных результатов ставится диагноз и подбирается наиболее эффективный метод терапии.
Причины возникновения

Выбор того или иного метода лечения определяется причиной развития болезни. Это обусловлено тем, что оно всегда направлено на устранение факторов, спровоцировавших заболевание.
Специалисты выделяют несколько способов попадания инфекционных агентов в мочевой пузырь:
- Восходящий путь. Различные бактерии проникают в орган со стороны половой системы. Чаще всего причина кроется в ЗППП, являющихся следствием неупорядоченной половой жизни.
- Нисходящий путь. Источником попадания инфекции в мочевой пузырь служит кровь и лимфа, поступающие из больных органов. В качестве инфекционных агентов в таком случае выступают кишечная палочка, стафилококки либо стрептококки.
Инфекция в мочевой пузырь может попадать из влагалища, почек, кишечника и репродуктивных органов. Кроме этого, возбудители болезни могут проникать в мочевой пузырь из удаленных органов, в которых имеются очаги инфекционного процесса.
Именно по этой причине важно своевременно лечить все болезни, включая даже кариес и ангину.
Лейкоплакия мочевого пузыря может развиваться при воздействии на организм некоторых факторов:
- бесконтрольный прием противозачаточных средств;
- изменение уровня гормонов в организме, обусловленное физиологическими причинами либо приемом контрацептивов;
- наличие в организме очагов хронических инфекций;
- инфекции, протекающие в органах пищеварения;
- нарушения обмена веществ в организме, приводящие к изменению рН урины;
- активное или пассивное курение, работа на табачном производстве;
- постоянные переутомления, стрессовые ситуации и синдром хронической усталости;
- сильный перегрев либо, наоборот, переохлаждение;
- нахождение внутриматочной спирали дольше назначенного срока;
- отклонения в строении органов мочеполовой системы.
Медицинская практика показывает, что преимущественно недуг выявляется у людей после 30 лет. У женщин патология часто развивается после вступления в период менопаузы.
Симптомы лейкоплакии мочевого пузыря

При плоской форме лейкоплакии часто отсутствуют ярко выраженные симптомы. В том случае, если у больного прогрессирует эрозивная либо бородавчатая форма, то течение патологии обычно напоминает цистит либо уретрит.
Больные могут жаловаться на развитие следующих симптомов:
- постоянные позывы к мочеиспусканию;
- ощущение жжения, пощипывания и болезненности при попытках опорожнить мочевой пузырь;
- общая слабость;
- постоянное ощущение того, что пузырь опорожнен не полностью;
- нарушение процесса мочеиспускания;
- мочеиспускание прерывистой струей.
Кроме этого, при всех видах патологии отмечается появление болевых и тянущих ощущений, локализующихся внизу живота, в области таза и поясницы. При эндоскопическом обследовании специалист может наблюдать признаки изменения тканей.
Присутствие в урине патологических примесей не является обязательным проявлением лейкоплакии, и в течение длительного времени пациенты могут жаловаться лишь на болевой синдром и нарушения мочеиспускания.
Возможные осложнения

При прогрессировании заболевания стенки органа становятся слишком чувствительными к действию мочевой кислоты. Постепенно это провоцирует раздражение слизистой пузыря и заканчивается циститом в хронической форме.
Еще одно распространенное осложнение такой патологии, как лейкоплакия мочевого пузыря, — недержание мочи.
Нередко это заболевание вызывает сужение просвета канала, что осложняет процесс мочеиспускания и становится причиной застойных процессов.
При продолжительном раздражении стенок уретры отмечаются рецидивы уретрита и формирование эрозийных образований на слизистой.
В некоторых случаях происходит малигнизация пораженных заболеванием клеток, то есть они перерождаются в злокачественную опухоль. Именно по этой причине многие специалисты классифицируют лейкоплакию как предраковое состояние.
Диагностика

Для диагностики лейкоплакии проводится тщательное обследование, включающее следующие процедуры:
- исследование мочи по Нечипоренко;
- анализ урины на бактериурию;
- УЗИ малого таза и почек;
- исследование биоматериала, взятого из влагалища;
- иммунограмма;
- цистоскопия;
- гистологическое исследование поврежденных тканей органа.
Основным методом диагностики считается цистоскопия, при проведении которой в полость органа вводят эндоскоп через уретру. С помощью такой процедуры удается выявить бляшки на фоне воспаленной слизистой органа.
Диагностика патологии предполагает проведение биопсии — это отщипывание небольшой бляшки для гистологического исследования.
Лечение

Выбор метода лечения после постановки диагноза «лейкоплакия мочевого пузыря» зависит от этиологии недуга и тяжести выявленных поражений.
Справиться с болезнью удается как консервативными методами, так и путем оперативного вмешательства.
Консервативное

При выборе консервативной терапии основной акцент делается на применение медикаментозных средств, действие которых направлено на уничтожение инфекции, провоцирующей воспалительный процесс.
Необходимо лечить лейкоплакию мочевого пузыря медикаментами следующих групп:
- Антибиотики. Назначаются с учетом чувствительности микрофлоры. Лечение осуществляется до полного уничтожения возбудителя патологического процесса и прекращается лишь после того, как трехкратный посев мочи покажет отрицательный результат.
- Противовоспалительные препараты. Могут назначаться гормоны, обладающие мощным противовоспалительным и противоотечным действием.
- Иммуноукрепляющие медикаменты, помогающие поддержать защитные силы организма.
Кроме приема лекарственных средств, назначаются инстилляции, то есть орошение слизистой пузыря растворами, являющимися аналогами природных мукополисахаридов.
Основным назначением такой процедуры является защита слизистой от воздействия различных болезнетворных микроорганизмов и мочевой кислоты. Продолжительность терапии определяется выраженностью воспалительных изменений.
Основным назначением физиотерапевтического лечения является устранение последствий хронического воспаления, способного спровоцировать появление спаек и рубцов.
Кроме этого, с помощью такой терапии удается ускорить регенерацию слизистой. Лечение проводится с помощью лазеротерапии, магнитотерапии, микроволн и электрофореза с использованием гормонов.
Хирургическое

При отсутствии положительной динамики при использовании консервативных методов показано хирургическое удаление воспаленных участков органа.
Преимущественно проводят ТУР при лейкоплакии мочевого пузыря с использованием цистоскопа, который вводится в орган.
Процедура считается достаточно безопасной, поскольку все манипуляции осуществляются под визуальным контролем специалиста благодаря использованию микрокамеры.
После ТУР пациент восстанавливается за несколько дней, и исчезает неприятная симптоматика.
Еще одним способом хирургического лечения лейкоплакии является лазерная коагуляция. Процедура осуществляется с применением высокоэнергетического лазера, при этом прижигается пораженный участок слизистого слоя.
Основным достоинством лазерного лечения считается минимальное повреждение расположенных рядом здоровых тканей и короткий период реабилитации.
Диета

В период лечения лейкоплакии рекомендуется придерживаться специального диетического питания, что позволяет не допустить раздражающего воздействия на слизистую органа. Лучше всего кушать отварные блюда либо приготовленные в пароварке.
Обязательно соблюдать питьевой режим и употреблять не менее 2 литров жидкости в сутки. Это позволяет ускорить вымывание болезнетворных микроорганизмов и понизить агрессивность действия мочевой кислоты.
При поддержании диеты при лейкоплакии мочевого пузыря категорически запрещены острые, соленые, копченые и маринованные блюда. Следует отказаться от различных приправ, алкоголя, кофе и чая.
Народные средства

В дополнение к назначенным процедурам рекомендуется проводить лечение лейкоплакии мочевого пузыря народными средствами, но лишь после обязательной консультации с врачом.
Избавиться от симптомов патологического процесса удается с помощью определенных рецептов:
- Настой календулы. Такое средство оказывает мощное противовоспалительное, спазмолитическое и антимикробное действие на организм больного. Для приготовления раствора необходимо 40 граммов сухих цветков заварить 400 мл горячей воды и оставить для настаивания на 30 минут. Приготовленный отвар рекомендуется пить по ½ стакана в день на протяжении 3 суток.
- Настой зверобоя. Средство обладает противоопухолевым и противомикробным эффектом. Для приготовления настоя необходимо 10 граммов растительного сырья заварить 200 мл кипятка и томить на водяной бане на протяжении 20 минут. Стакан такого народного средства необходимо выпивать в течение суток за три приема.
Широкую популярность в терапии лейкоплакии приобрел березовый деготь, который рекомендуется класть в молоко и сразу же выпивать.
Для устранения жжения в органе можно применять вагинальные тампоны, предварительно пропитав их подсолнечным маслом. Хороший эффект при терапии болезни дают подмывания специальными настоями, приготовленными на основе зверобоя либо календулы.
В заключение
Лейкоплакия мочевого пузыря считается сложным заболеванием, которое может приводить к опасным осложнениям и последствиям.
Воспалительный процесс поражает все слизистые оболочки, которые покрыты переходным либо многослойным плоским эпителием.
Диагностировать лейкоплакию удается при помощи инструментальных и лабораторных исследований, поэтому важно проходить плановые медицинские осмотры.
Лейкоплакия мочевого пузыря: симптомы и лечениее

Лейкоплакия мочевого пузыря сопровождается воспалением стенок органа, но явные клинические признаки заболевания отсутствуют. Поэтому женщины, страдающие от этой патологии, долгое время могут посещать различных специалистов, а диагноз так и остаётся невыясненным.
Содержание:
- Лейкоплакия мочевого пузыря – что это
- Причины возникновения
- Симптомы лейкоплакии мочевого пузыря
- Диагностика лейкоплакии мочевого пузыря
- Лечение лейкоплакии мочевого пузыря
- Осложнения
- Лейкоплакия мочевого пузыря во время беременности
Лейкоплакия мочевого пузыря – что это
Лейкоплакия мочевого пузыря – это перерождение нормального эпителия в плоский с формированием участков ороговения. Обнаружить эти патологические изменения удастся только после проведения биопсии с гистологическим исследованием забранных тканей.
Лейкоплакия может поражать различные органы, в которых присутствует переходной эпителий. Лейкоплакия мочевого пузыря и его шейки – это серьёзное заболевание, от которого чаще всего страдают женщины репродуктивного возраста. Патология сопровождается интенсивными болями, которые негативным образом отражаются на самочувствии пациентки. Болезненные ощущения возникают по той причине, что изменённые ткани оказываются чувствительными к воздействию кислоты, содержащейся в моче.
Лейкоплакия мочевого пузыря имеет хроническое течение.
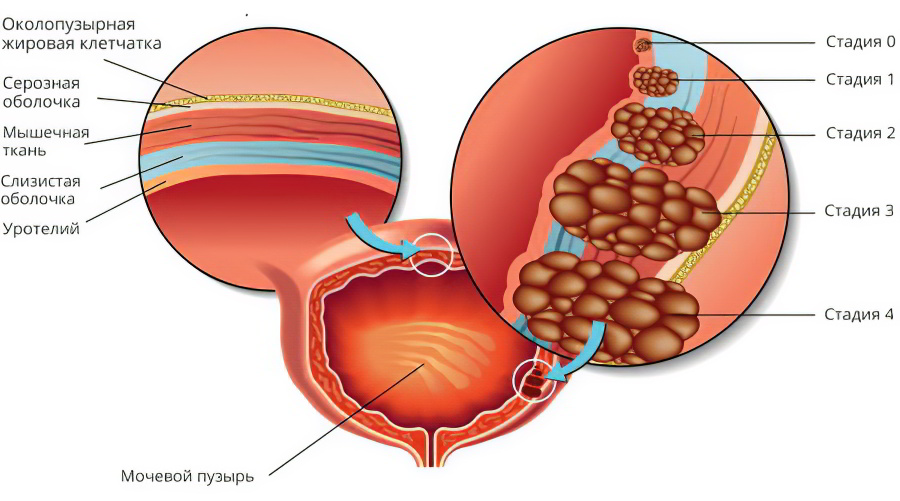
Заболевание развивается поэтапно:
- Плоскоклеточное перерождение. На этом этапе происходит трансформация однослойного переходного эпителия в плоский многослойный эпителий. Сами клетки не претерпевают каких-либо изменений.
- Плоскоклеточная метаплазия. На этом этапе наблюдается апоптоз, то есть изменение клеток в трансформированном многослойном плоском эпителии.
- Формирование бляшек и ороговевание клеток.
Лейкоплакия мочевого пузыря сопровождается склеротическими процессами стенок органа. Со временем он утрачивает свою нормальную сократительную функцию, что становится причиной недержания мочи. При обычном воспалении этого не происходит.
Причины возникновения
Учёные не могут точно назвать причины развития данной патологии. Большинство специалистов придерживаются мнения, что лейкоплакия – это результат аномального внутриутробного развития. Это означает, что стенки мочевого пузыря формируются с определёнными дефектами ещё в то время, когда плод находится в матке. Доказательством этой теории является тот факт, что патология диагностируется у пациентов с аномалиями развития мочевого пузыря.
Кроме того, существуют факторы риска, которые способны повысить вероятность возникновения болезни.
К таковым относят:
- Заболевания эндокринной системы. Это касается нарушений в работе гипоталамуса, гипофиза и яичников. Если в организме женщины повышены значения эстрогенов, то это стимулирует эпителий к метаплазии. Иногда заболевание развивается на фоне приёма гормональных препаратов.
- Воспаление мочевого пузыря и органов, расположенных рядом с ним. Спровоцировать лейкоплакию может хроническая форма цистита, камни в мочевом пузыре, перенесённые травмы органа, а также попадание в него инородных предметов.
- Наличие хронического очага инфекции в организме, например, кариозных зубов или воспалённых миндалин.
- Длительное влияние стресса на организм, снижение иммунитета.
Перерождение клеток эпителия мочевого пузыря часто случается под влиянием инфекции.
Если орган здоров, то его эпителий будет продуцировать мукополисахариды. Они не дают бактериям прилипать к поверхности мочевого пузыря. Эти же вещества защищают клетки от разрушающего влияния мочевой кислоты.
Когда эпителий органа трансформируется в плоский, его защитные свойства ослабевают. Это облегчает проникновение патогенной флоры в клеточные стенки. У женщины развивается хроническое воспаление. Формируется своеобразный замкнутый круг. Цистит становится причиной лейкоплакии, а она, в свою очередь, стимулирует воспалительный процесс.
Бактерии попадают в мочевой пузырь чаще всего восходящим путём, то есть с наружных половых органов.
Поэтому спровоцировать лейкоплакию могут такие патогенные микроорганизмы, как:
- Гонококки.
- Трихомонады.
- Хламидии.
- ВПЧ и вирус герпеса.
По крови и лимфе инфекция в мочевой пузырь попадает реже. Источником патогенной флоры в таком случае могут стать другие органы: небные миндалины, почки, кишечник, матка, яичники. В такой ситуации лейкоплакия развивается из-за проникновения в мочевой пузырь стафилококков, стрептококков, кишечной палочки и пр.
Метаплазия эпителия в треугольнике Льето (зона перехода мочевого пузыря в шейку) считается вариантом нормы. Такое изменение тканей происходит под влиянием эстрогенов. Если эпителий при такой метаплазии не ороговеет и не приводит к возникновению патологических симптомов, то лечение не требуется. За пациенткой просто наблюдают.
Симптомы лейкоплакии мочевого пузыря

Различают три формы лейкоплакии мочевого пузыря:
- Плоская форма.
- Бородавчатая форма. Участки ороговения тканей выражены в значительной мере.
- Эрозивная форма. Эпителий покрыт язвенными дефектами.
Плоская лейкоплакия может никак не проявлять себя в течение длительного времени. При бородавчатой и язвенной форме женщина страдает от выраженных симптомов болезни. Если повреждается шейка мочевого пузыря, то самочувствие больной значительно ухудшается.
Основные симптомы лейкоплакии мочевого пузыря напоминают клиническую картину цистита:
- Боль в области лобка. Она тянущая и иррадиирует в поясницу.
- Позывы к опорожнению мочевого пузыря учащаются.
- При опустошении органа женщина испытывает резь и жжение.
- В моче заметны хлопья, может визуализироваться кровь.
- Во время интимной близости женщина испытывает дискомфорт.
Примеси в моче и боль при мочеиспускании не всегда указывают на лейкоплакию. Женщина может долгое время мучиться от болей, а сдача анализов не выявляет признаков инфекции и воспаления. Иногда таким пациенткам выставляют диагноз «гиперактивный мочевой пузырь» и назначают успокоительные препараты.
Диагностика лейкоплакии мочевого пузыря
Врач может выставить диагноз только после проведения комплексного обследования. Обязательной процедурой является гистология тканей органа.
Чтобы подтвердить заболевание, могут потребоваться такие диагностические мероприятия, как:
- Сбор анамнеза. Врач должен уточнить, как часто у женщины возникают приступы, имеются ли у неё другие заболевания внутренних органов. Важно выяснить все возможные предрасполагающие факторы болезни.
- Вагинальное обследование. Оно позволяет оценить половое здоровье женщины.
- Сдача крови, мочи и мазка из влагалища на анализ.
- Проведение биохимического анализа крови. Важно уточнить уровень креатинина и мочевины.
- Исследование методом ПЦР и ИФА. Эти диагностические процедуры позволяют выявить скрытые инфекции.
- Забор мочи и мазка из влагалища на бактериальный посев.
- УЗИ органов малого таза и почек.
- Уродинамическое обследование (цистометрия и урометрия). Его проводят в том случае, когда пациентка указывает на ощущение неполного опорожнения мочевого пузыря. Исследование позволяет оценить тонус органа и его сократительную способность.
- Эндоскопическое обследование мочевого пузыря с выполнением щипковой биопсии. Это исследование отличается высокой информативностью. Оно даёт возможность оценить размеры поражения, форму болезни, состояние тканей органа. На основании полученных данных составляют лечебный план. Зоны поражения могут выглядеть как плоские белесоватые участки, как бляшки жёлтого цвета или как эрозии.
Точный диагноз удаётся выставить только после того, как будут полученные данные биопсии. Они должны подтвердить наличие метапластических изменений в клетках органа.
Клиническая картина лейкоплакии мочевого пузыря может напоминать симптомы других заболеваний, поэтому важно проводить дифференциальную диагностику с такими патологиями, как:
- Цистит хронического течения. Симптомы этой болезни схожи с симптомами лейкоплакии. Отличить их можно только после проведения цистоскопии с биопсией. У пациенток с циститом слизистая оболочка органа воспалена, но низменных участков на ней нет.
- Рак мочевого пузыря. Часто это заболевание вовсе не даёт каких-либо симптомов, но по мере прогрессирования патологии появляются клинические признаки, которые напоминают лейкоплакию. В ходе проведения цистоскопии на слизистой оболочке будут обнаружены язвенные дефекты и изменённые участки эпителия. Однако клетки при раке мочевого пузыря будут иметь атипичное строение.
Говорить о точном диагнозе можно только после эндоскопического обследования мочевого пузыря с биопсией материала.
Лечение лейкоплакии мочевого пузыря
Лечение может быть, как консервативным, так и хирургическим.
Консервативная терапия
Чтобы справиться с патологией, необходим комплексный подход:
- Назначение антибактериальных препаратов. Антибиотики используют длительными курсами, которые могут продолжаться до 3 месяцев. В ходе лечения препараты меняют, подбирая оптимальное лекарственное средство. Курс прекращают только после того, как бактериальный посев мочи три раза даст отрицательные результаты. Препаратами выбора являются: Норфлоксацин, Ципрофлоксацин и Левофлоксацин. Они обладают минимальными побочными эффектами и способны эффективно устранять патогенную флору в мочевом пузыре.
- Препараты для купирования воспаления. Если оно интенсивное, то могут быть использованы кортикостероиды, например, Преднизолон.
- Препараты для повышения иммунитета: Интерферон, Лавомакс.
- Инсталляции. Выполняют орошения мочевого пузыря аналогами мукополисахаридов. Они позволяют защищать слизистую оболочку органа от разрушающего влияния мочевой кислоты и микробной флоры. Вводят такие средства прямо в орган с использованием катетера. Лечение должно быть продолжительным. Его конкретные сроки зависят от того, насколько поражены стенки мочевого пузыря. Для инсталляций используют Гепарин, Гиалуроновую кислоту и Хондроитин сульфат.
- Физиотерапевтическое лечение. Оно позволяет ускорить выздоровление, уменьшить степень воспаления, предупредить формирование рубцов и спаек. Наиболее эффективные методы лечения: лазеротерапия, электрофорез с гормональными препаратами, магнитотерапия, терапия микроволнами.
Хирургическое лечение
Если консервативная терапия не позволяет добиться желаемого эффекта, пациента готовят к операции.
Показаниями к её проведению являются:
- Стойкое воспаление, сопровождающееся нарушением сократительной способности мочевого пузыря.
- Лейкоплакия 2 или 3 стадии, которая была подтверждена гистологическим исследованием.
- Сильные боли, устранить которые лекарственными средствами не удаётся.
- Наличие атипичных клеток. Такое состояние грозит раковой опухолью органа.
Виды хирургического вмешательства:
- ТУР (трансуретральная резекция мочевого пузыря). В ходе проведения процедуры удаляют поражённые участки слизистой оболочки. Для этого используют специальную петлю. Вводят прибор через уретру, используя для этой цели эндоскопическое оборудование. Такая процедура позволяет не нарушить целостность мочевого пузыря.
- Лазерная коагуляция мочевого пузыря. В ходе проведения операции удаляют только повреждённые болезнью слизистые структуры. Мышечный слой органа не трогают, то есть здоровые ткани при таком виде вмешательства не страдают. Пациент быстро восстанавливается, срок реабилитации составляет месяц.
- Лазерная абляция. В этом случае ткани органа не прижигают, тепловое воздействие не агрессивное. Воздействие оказывается точечно, здоровые ткани не страдают. Вероятность развития осложнений минимальная. Реабилитация после такой процедуры проходит быстро.
Уже на второй день после операции женщину отпускают домой. Процесс мочеиспускания приходит в норму в течение 7 дней. В это время женщина может испытывать боль и дискомфорт.
Диета

Для повышения эффективности лечения пациентка должна соблюдать диету. Продукты и напитки нужно подбирать таким образом, чтобы они не раздражали слизистые оболочки органа. Пищу готовят на пару, либо отваривают.
Продукты, которые рекомендовано употреблять:
- Сладкие фрукты в свежем виде.
- Свежие и варёные овощи. Из меню убирают белокочанную капусту, цветную капусту, томаты чеснок, лук, щавель и редьку.
- Маложирная рыба и мясо.
- Молоко и кисломолочные напитки.
- Каши.
В день нужно выпивать около 2 литров воды. Это позволит быстрее выводить бактерии из мочевого пузыря и снизить влияние мочевой кислоты на стенки органа. Можно пить травяные чаи, чёрный и зелёный чай без сахара, морсы с брусникой и клюквой, чистую воду, минеральную воду без газа.
Запрещено употреблять в пищу:
- Приправы.
- Острые блюда.
- Маринады и солёности.
- Наваристые супы.
- Копчености.
- Жареные продукты.
- Чай крепкой заварки, кофе, спиртные напитки.
Осложнения
После прохождения лечения женщине потребуется регулярно сдавать анализы. Время от времени ей проводят цистоскопию органа. Это позволит исключить рецидив патологии.
К возможным осложнениям относят:
- Озлокачествление с развитием раковой опухоли.
- Утрата нормальной функции мочевого пузыря. Ткани органа перестают сокращаться и не могут удерживать мочу.
- Почечная недостаточность. При развитии этого осложнения, женщина может погибнуть.
Лейкоплакия мочевого пузыря во время беременности

Лейкоплакия способна осложнить течение беременности. Если заболевание обостряется на ранних сроках, то повышается риск выкидыша, либо аномалий внутриутробного развития плода.
Когда болезнь возникает во второй половине беременности, это грозит преждевременными родами, отслойкой плаценты и внутриутробным заражением плода. Если самочувствие женщины значительно ухудшается, то ей назначают антибиотики. Остальное лечение может быть проведено только после родов.
Хронический цистит может привести к лейкоплакии, также как и спровоцировать её развитие. Эти патологии находятся в тесной взаимосвязи. Поэтому при частых обострениях болезни нужно отправиться на приём к урологу и пройти комплексное обследование.
Внимание! Информация носит ознакомительный характер и не может использоваться для самодиагностики и назначения лечения. Всегда консультируйтесь с профильным врачом!
Лейкоплакия


- Лечащие врачи: Гинеколог, Уролог, Стоматолог
Общие сведения
Лейкоплакия — это заболевание, при котором поражаются слизистые оболочки красной каймы губы, рта или половых органов. При этом развивается воспалительный процесс как ответная реакция на экзогенное хроническое раздражение. Такое состояние относят к факультативному предраку.
При развитии лейкоплакии происходит процесс ороговения и утолщения покровного эпителия. Лейкоплакии появляются в виде изменений, которые имеют вид беловато-серых бляшек или пленок. Иногда оттенок таких бляшек может быть перламутровым. Как правило, он плоские, но иногда могут немного возвышаться над нормальными тканями слизистой оболочки. Чаще всего от этого заболевания страдают мужчины после сорокалетнего возраста.
Виды и причины лейкоплакии
Определяя клиническую картину недуга, различают несколько форм лейкоплакии: веррукозную, плоскую, эрозивную, лейкоплакию Таппейнера.
Признаками плоской лейкоплакии являются плоские очаги гиперкератоза, имеющие разную форму и серо-белый цвет. При простой лейкоплакии многослоный плоский эпителий утолщается за счет зернистого и базального слоев.
Веррукозная форма лейкоплакии проявляется на фоне плоской формы заболевания. Возможны два разных типа веррукозной формы лейкоплакии: бляшечная и бородовчатая. Основным проявлением такой формы является увеличение ткани. В данном случае очень важно отслеживать все изменения, так как быстрое уплотнение и интенсивное ороговение может свидетельствовать о переходе процесса в злокачественную форму.
Если у пациента развивается эрозивная форма лейкоплакии, то в данном случае характерным симптомом будет периодическая боль в месте поражения. Множественные либо одиночные эрозии проявляются на фоне гиперкератоза. Эта форма лейкоплакии чаще всего перехолдит в злокачественное заболевание.
Лейкоплакию Таппейнера также называют никотиновым лейкокератозом неба. Этот недуг развивается у людей, которые много курят на протяжении продолжительного времени. При этой форме болезни происходит поражение твердого и мягкого неба, также может поражаться край десны. На этом месте слизистая оболочка становится серовато-белой, на ней могут появиться складки. На фоне таких изменений выделяются множественные красноватые точки, которые выглядят как небольшие узелки. Это расширенные слюнные железы.
До сегодняшнего дня не существует точных данных об этиологии этого заболевания. Но в большинстве случаев специалисты рассматривают развитие лейкоплакии как реакцию слизистой на влияние раздражителей извне. Однако при этом также не исключается воздействие эндогенных факторов. В данном случае речь идет о патологиях желудочно-кишечного тракта, вследствие которых происходит снижение устойчивости слизистой оболочки к воздействующим на нее раздражителям. Кроме того, ороговение может произойти как последствие нарушения обмена витамина А либо недостатка этого витамина в организма.
Кроме того, определенное влияние на процесс развития лейкоплакии оказывают генетические факторы. Заболевание также развивается под воздействием внешних факторов – термического, химического, механического влияния. Если подобные факторы сочетаются, то влияние может быть особенно выраженным.
Лейкоплакия полости рта часто развивается у злостных курильщиков: постоянное наличие в полости рта горячего табачного дыма негативно сказывается на состоянии слизистой. Негативно воздействуют на состояние полости рта также травмы, возникающие под воздействием зубных протезов, сделанных из разнородных материалов.
Лейкоплакия языка и красной каймы губ может возникать при травматизации во время курения, постоянном прижигании губ в процессе докуривания сигареты, вследствие неблагоприятных метеорологических условий. Иногда возникновение лейкоплакии связано с профессиональным заболеванием. Так, спровоцировать лейкоплакию может влияние продуктов сухой перегонки каменного угля.
Таким образом, среди факторов, воздействующих на развитие лейкоплакии, выделяются эндогенные факторы, экзогенные факторы, а также процесс инволюционных изменений функциональных и морфологических свойств слизистой оболочки гениталий.
Симптомы лейкоплакии

Симптомы лейкоплакии зависят от того, какой фактор спровоцировал недуг, где локализируется поражения, а также от его формы. Лейкоплакии шейки матки иногда захватывает также область слизистой влагалища. Также может развиваться лейкоплакия вульвы. Иногда распространение заболевания отмечается также на слизистую оболочку цервикального канала.
Лейкоплакия полости рта, как правило, проявляется на слизистой оболочке щек, на нижней губе, возле углов рта. Реже проявляется лейкоплакия языка: поражается его спинка или боковая поверхность.
Лейкоплакии развивается постепенно: от появления недуга до ее перехода в злокачественную форму проходит несколько разных этапов. Изначально наступает предлейкоплакическая стадия, при которой начинается небольшой воспалительный процесс определенного участка слизистой. Далее следует относительно быстрый процесс ороговения этого участка. Если процесс развития лейкоплакии продолжается, то пораженный участок постепенно поднимается над здоровой поверхностью слизистой оболочки. Так проявляется веррукозная лейкоплакия, при которой гиперпластические изменения сменяются изменениями метапластическими. Последующим этапом развития болезни часто становится эрозивная форма. Следовательно, все формы лейкоплакии составляют единый процесс патологических изменений.
Переход заболевания в злокачественную форму возможен на каждом из этапов развития болезни. Чаще всего злокачественные процессы происходят в случае лейкоплакии языка.
Онкологические изменения развиваются при лейкоплакии индивидуально: если у одного пациента заболевание трансформируется в рак на протяжении десятилетий, то у другого человека это может произойти за считанные месяцы.
Существуют некоторые явные признаки, свидетельствующие о том, что начинается процесс перехода болезни в злокачественную форму. Об активизации этого процесса можно говорить в том случае, если происходит активное проявление эрозий, а также появляются уплотнения под одной из сторон ороговевшего участка. Переходящая в злокачественную форму эрозивная лейкоплакия кровоточит, если ее травмировать. Кроме того, происходит изъязвление, образуются сосочковые разрастания на поверхности эрозии, увеличиваются размеры пораженного участка. Следует отметить и тот факт, что на ранних стадиях процесса перехода заболевания в злокачественную форму такие признаки могут и не проявляться. Поэтому очаги веррукозной и эрозивной лейкоплакии следует удалять как можно раньше, при этом проводя гистологическое исследование.
Лейкоплакия мочевого пузыря
Специалисты отмечают, что в настоящее время лейкоплакия мочевого пузыря встречается сравнительно редко. Впрочем, тенденция к более частому проявлению данной формы лейкоплакии в последние годы все же существует. При развитии этой формы заболевания происходит поражение эпителия слизистой оболочки мочевого пузыря под действием хронического воспаления. В итоге на слизистой оболочке появляются бляшки, которые приподнимаются над нормальными участками слизистой. Возникновение хронического воспаления мочевого пузыря, в свою очередь, развивается под воздействием либо патогенной, либо условно-патогенной микрофлоры. Следовательно, есть все основания говорить о связи лейкоплакии с половыми инфекциями. Чаще лейкоплакия мочевого пузыря проявляется у женщин, так как существует связь заболевания с эрозией шейки матки, дисплазией эпителия влагалища, хроническими аднекситами.
Симптомы лейкоплакии мочевого пузыря схожи с проявлением хронического цистита: болевые ощущения в нижней части живота, частые позывы к мочеиспусканию, недержание мочи.
Однако анализы мочи при этом не свидетельствуют о выраженных изменениях воспалительного характера. Кроме общего анализа мочи при диагностике заболевания важно провести посев мочи, анализ мочи по Нечипоренко, общее и биохимическое исследование крови. Кроме того, пациентке следует провести диагностику урогенитальных заболеваний. Иногда требуется проведение биопсии мочевого пузыря и цистоскопии. Именно исследования с помощью цистоскопии позволяют точно определить наличие лейкоплакии мочевого пузыря. Такое исследование проводится путем осмотра с использованием цистоуретроскопа – специального эндоскопического аппарата.
Диагностика лейкоплакии

Установление диагноза производится на основе осмотра половых органов, других мест, пораженных заболеванием, а также клинических данных, которые при необходимости подтверждаются путем гистологического исследования. Важно также дифференцировать заболевание с недугами, имеющими похожую клиническую картину: красной волчанкой, красным плоским лишаем, сифилитическими папулами, а также с определенными формами кандидоза.
В процессе диагностики важно определить особенности заболевания: развивается ли простая лейкоплакия, или же имеет место базально-клеточная гиперактивность и атипия клеток.
Источник https://medcentrls.ru/articles/nefrologiya/12759-prichiny-i-simptomy-leykoplakii-mochevogo-puzyrya-diagnostika-i-metody-lecheniya.html
Источник https://www.ayzdorov.ru/lechenie_leikoplakiya_mochevogo.php
Источник https://medside.ru/leykoplakiya