Разноцветный (отрубевидный) лишай у человека: характерные симптомы и лечение болезни, фото пятен

Разноцветный лишай (отрубевидный) — хроническое заболевание кожи, которое провоцирует дрожжеподобный грибок. Чаще всего болезнь дает о себе знать при слабом иммунитете, возникают эстетические проблемы, в результате чего снижается качество жизни человека.
Причины появления и заражение
Заразным заболеванием лишай не считается, так как этот грибок может присутствовать на коже многих людей. Не смотря на это, больному необходимо предоставить индивидуальную подушку, постельное белье, одежду, мочалку, расческу и другие личные вещи.
Причинами возникновения разноцветного лишая могут стать как внутренние факторы, так и внешние.
Рассмотрим самые основные из них:
- повышенное потоотделение;
- слабый иммунитет;
- использование личных вещей больного лишаем человека;
- гормональные сбои в организме;
- некоторые сопутствующие болезни (туберкулез, новообразования, хронические заболевания почек, легких, ВСД, хронический тонзиллит, СПИД, сахарный диабет и системные патологии);
- особенности кожи;
- наследственность;
- жаркий и влажный климат;
- ношение одежды из синтетики;
- лечение лекарственными средствами (кортикостероиды);
- солнечная радиация.
Больше всех подвержены этому заболеванию люди молодого и среднего возраста, в особенности мужчины. Инкубационный период заболевания — от 2 недель до нескольких месяцев.
Телепередача «Жить здорово» с Еленой Малышевой об разноцветном лишае:
Каковы симптомы заболевания?

Главным отличительным признаком разноцветного лишая являются мелкие пятна на коже, имеющие четкие границы.
Через некоторое время пятнышки сливаются, становятся крупными очагами размером с ладонь.
Еще несколько фактов:

- Пятна могут быть разных цветов — желтыми, бурыми, розовыми и т.д.
- Пораженная зона не загорает на солнце, поэтому летом пятна могут казаться светлее здоровой кожи. Появляются они чаще всего на спине, плечах, подмышках, шее, грудной клетке.
- Больной может отметить появление незначительного зуда и шелушения кожи, а также чрезмерную потливость.
- Чем дольше длится заболевание, тем темнее становятся пятна, пораженная площадь со временем увеличивается.
- Образования не возвышаются над здоровым кожным покровом.
Особенности лечения стрептодермии у взрослых и возможные осложнения, которые могут возникнуть после заболевания.
Узнайте из этой статьи, что такое гиперкератоз кожи: причины и типы болезни, действенные способы лечения.
Методы диагностики
Точный диагноз может поставить только врач, поэтому не спешите с собственными выводами и самолечением. Для начала следует обратиться к дерматологу для проведения осмотра и выявления внешних признаков заболевания.
Для подтверждения диагноза делается:
- Проба Бальцера. Смазываются пятна и участки здоровой кожи пятипроцентным раствором йода. Более интенсивное окрашивание наблюдается на пораженных участках кожи.
- Осмотр под лампой Вуда. Нездоровые участки кожи при осмотре имеют желтое или бурое свечение.
- Симптом Бенье. При поскабливании происходит отслаивание верхнего слоя эпидермиса в виде небольшой стружки.
- лабораторные анализы крови;
- исследование под микроскопом чешуек из соскоба на наличие дрожжеподобных грибков;
- выявление каких-либо сопутствующих болезней.
Спутать разноцветный лишай можно со следующими заболеваниями:
- витилиго;
- лишаем Жибера (розовый лишай);
- сифилитической розеолой.
Лечение разноцветного лишая в домашних условиях

Чем же лечить отрубевидный лишай? При появлении первых симптомов следует обязательно посетить врача дерматолога. Ни в коем случае нельзя самостоятельно ставить себе диагноз и назначать лечение. Этим должен заниматься только специалист, иначе вы рискуете сильно усугубить проблему.
Медикаментозные препараты
Для лечения отрубевидного (разноцветного) лишая назначаются противогрибковые препараты в виде мазей, таблеток, гелей, спреей, которые уничтожают непосредственно грибок:
- Миконазол;
- Клотримазол;
- Кетоназол;
- Фунготербин;
- Румикоз;
- Ламизил.
Для размягчения и отшелушивания поверхностного слоя эпидермиса используются кератолитические препараты:
- салициловый спирт;
- раствор резоцина.
Их наносят на пораженные грибком места несколько раз в день.
Также могут использоваться лечебные шампуни:
- Низорал;
- Кето-Плюс;
- Себозол;
- Перхотал;
- Циновит.
Народные средства
Существует и несколько эффективных народных методов для борьбы с разноцветным лишаем. Перед их использованием посоветуйтесь с вашим лечащим врачом.
- Черемичная вода. Готовят эту водичку из корней черемицы Любеля. Так как растение ядовито, пользоваться средством нужно очень осторожно, ни в коем случае не употреблять внутрь. Для лечения отрубевидного лишая следует смазывать пятна этой лечебной водой два раза в день. После процедуры необходимо вымыть руки с мылом.
- Настойка цветков календулы. Протирайте средством пораженные места 2-3 раза в день.
- Березовый деготь. Наносится на пятна 3-4 раза в день. Если нет возможности использовать деготь в будние дни, то мажьтесь им на ночь и в выходные дни.
- Репчатый лук. Выжмите из него сок, отфильтруйте и смазывайте нездоровые места кожи несколько раз в день.
- Настой зверобоя. Способ применения аналогичный. Смазывайте пораженные участки кожи 3-4 раза в день.
Опасен ли разноцветный лишай при беременности?
Не стоит волноваться, так как отрубевидный лишай не приносит вреда ни маме, ни ребенку. В основном все проблемы связаны только с эстетическими неудобствами. Но лечиться нужно обязательно, поэтому не затягивайте с походом к врачу.
Что не рекомендуется?

Людям с разноцветным лишаем следует избегать:
- стрессовых ситуаций;
- чрезмерно высокой температуры;
- повышенного потоотделения;
- длительной загрязненности кожи;
- носки одежды из синтетики;
- тяжелых физических нагрузок.
В профилактических целях можно протирать кожу подкисленной водой (для этого в воду добавляется немного уксуса или лимонного сока) или салициловым спиртом. Летом можно раз в две-три недели пользоваться противогрибковыми средствами.
Профилактические меры
Все личные вещи больного необходимо дезинфицировать и проглаживать утюгом с паром.
Здоровым людям следует избегать тесного контакта с заболевшим отрубевидном лишаем, а также ни в коем случае не пользоваться его вещами.

Какие существуют виды лишая у человека? Их описание и основные отличия заболевания у взрослых и детей.
Читайте здесь, как лечится чесотка в домашних условиях. Лучшие медикаменты и народные средства.
Отзывы о лечении отрубевидного лишая
Если вам интересно, как другие люди смогли вылечить это заболевание, то вы можете прочитать их отзывы, которые они оставляют на различных сайтах.
Несколько из них:
- «Для лечения разноцветного лишая я использую только наружные средства, а конкретно — Ламизил спрей. Пользуюсь им примерно 2-3 раза в год, именно столько раз заболевание себя проявляет. Эффект от препарата наступает практически мгновенно, однако для закрепления результата стоит применять его около 7-10 дней. Ламизил меня полностью устраивает, эффект от него достаточно долгий.»
- «Так как я забыла о профилактике болезни, в начале лета обнаружила появление новых пятен. Решила приобрести в аптеке противогрибковый шампунь, называется Себозол. Препарат отлично справился с проблемой, но стоять намыленной по 5 минут мне не понравилось. Поэтому в следующий раз я приобрету средство в форме спрея или мази».
- «Пару раз в год я пользуюсь спреем Ламизил. Лишай становится невидимым уже на второй день, но длительность лечения должна составлять не менее 10 дней, иначе толку будет мало, заболевание быстро вернется.»
Еще одно видео по теме статьи, врач дерматовенеролог рассказывает о заболевании:
Лишай у человека: виды, симптомы и лечение
Лишай – грибковое или вирусное заболевание, которое может поразить человека.
Встречается инфекционный и неинфекционный вид. Сопровождается сильным покраснением кожных покровов, появлением некрозов и очаговых пятен в самом эпицентре. Заболевание способно нанести большой физический и психологический дискомфорт.
При изучении медицинской статистики становится понятно, что среди 100 тысяч человек есть 15 с диагнозом «лишай». Заболевание не сильно распространено, но это не делает его менее опасным. Всего известно 7 типов недуга. Он зависит от типа возбудителя и отличается от остальных симптомами и тяжестью течения.

Подробная информация
Заболевание имеет особенность возникать повторно после предыдущего заражения. В потенциальной зоне риска находятся все члены семьи и близкие люди, с которыми контактировал зараженный. Наиболее часто лишай выявляется у людей с низким иммунитетом.
Убедиться в наличие лишая можно по характерным высыпаниям в виде бляшек. Они имеют четкую круглую структуру светло-красного цвета. По бокам можно заметить отшелушивающиеся участки. Очаг воспаления может быть один или несколько.
Причины развития заболевания выглядят следующим образом:
- Сбой в гормональном фоне.
- Частые стрессовые ситуации.
- Нарушения в нервной системе.
- Плохая личная гигиена.
- Перенесенное ОРВИ, грипп или переохлаждение организма.
- Плохая экология в городе.
Все эти факторы могут стать причиной развития других болезней.

Характерные симптомы и их проявление
К понятию о лишае могут относиться различные дерматологические заболевания. Их проявление зависит от тяжести течения и типа возбудителя. Самые частые симптомы заболевания выглядят следующим образом:
- Небольшое повышение температуры тела.
- Ухудшение самочувствия.
- Появление проплешин в голове, которые со временем могут начать увеличиваться в размерах.
- Появление сыпи красного или розового цвета. Часто наблюдается отечность в очагах поражения.
- Жжение и зуд.
- Высыпания с желто-коричневым оттенком.
- К пятнам становится больно прикасаться.
- На высыпаниях появляются чешуйки старой кожи или небольшие пузырьки.
Какие существуют виды лишая
Всего на данный момент существует 7 видов лишая . При осмотре у врача может быть диагностирован один из следующих видов:
- розовый
- опоясывающий, вызванный вирусом герпеса, который располагается по ходу нервных окончаний
- стригущий
- красный плоский, не заразен
- отрубевидный или разноцветный, он не заразен
- белый, возникающий под действием ультрафиолета
- чешуйчатый, он же называется псориазом
Каждый вид лишая обязательно требует лечения. Без этого он может перейти в хроническую форму. Перед назначением лечения врач должен провести грамотную диагностику, чтобы на 100% быть уверенным в диагнозе.
Важно! Рекомендуется обращаться только в проверенную клинику, где работают квалифицированные врачи. Неправильное лечение способно ухудшить состояние больного.
Розовый лишай
Розовый лишай возникает на коже из-за воздействия инфекций. Чаще всего бывает в период межсезонья. Местом локализации являются руки, ноги и паховая область. Высыпание может доходить до 2 см в диаметре. Что касается цвета, то он розовый. Ближе к центру оттенок может изменяться вплоть до желтого. После исчезания самого большого высыпания, человек начинает ощущать симптомы простудного заболевания. На протяжении всего течения болезни ощущается неприятный зуд.
Опоясывающий лишай
Опоясывающий лишай возникает из-за вирусов. Чаще всего его можно обнаружить в межреберной области или рядом с нервными стволами. Прыщи поражают только одну область тела и выглядят как пузырьковая сыпь. Инкубационный период доходит до 21 дня. Данный тип заболевания может быть глазным. Если вовремя не начать лечение, то человек рискует полностью потерять зрение.
Стригущий лишай
У детей чаще всего выявляется стригущий лишай. Местом локализации становится шея, голова, лицо и плечи. Причиной возникновения становятся грибки. Ребенок может подхватить лишай от зараженного человека или животного. Определить заболевание можно по характерным розовым пятнам. Если они локализируются в голове, то со временем начинают появляться проплешины. До активного проявления симптомов нет. После начинают появляться шелушение и зуд.
Красный плоский
Красный вид считается достаточно редким. Местом локализации становятся слизистые оболочки, области около суставов и ротовая полость. Есть высокий риск разрушения ногтей. У женщин красный лишай может проявляться в области половых органов. То же самое грозит и мужчинам.
Разноцветный
Разноцветный вид лишая возникает из-за грибка. Пик заболеваний выпадает на летний период. Данный тип опасен тем, что после полного выздоровления часто случаются рецидивы. Высыпания могут иметь желтый, розовый или коричневый цвет. Со временем начинают сливаться с основным цветом кожи. Признаков воспаления практически нет, но наблюдается шелушение. Может поражать все тело, за исключением ног, рук и головы. Обязательно требуется лечение. Если его не будет, то разноцветный лишай перейдет в хроническую форму.
Белый лишай
Белый вид считается наименее опасным. Бессимптомное течение заболевание может длиться пару лет. Высыпания и пятна локализуются в районе груди и головы. Чаще всего недуг отмечается у лиц младше 30 лет. Пятна имеют белый оттенок, поэтому хорошо заметны на людях с загаром.
Чешуйчатый лишай
Чешуйчатая форма возникает при нарушениях иммунитета. Если не начать вовремя лечение, то человеку может грозить ранний артрит.

Способы лечения лишая
При обнаружении первых признаков на коже нужно сразу же обратиться к врачу. Дерматолог установит вид лишая и назначит нужную терапию.
Лишай легко лечится у людей любого возраста. Некоторые виды могут протекать без симптомов на первых стадиях. Если на теле начали появляться характерные пятна с пузырями, то необходимо как можно скорее начать терапию. Такие признаки (обнаружение пузырьков при диагностике) говорят о вирусном типе болезни.
Прохождение диагностики и назначение лечения
В диагностику заболевания входят следующие мероприятия:
- взятие соскоба кожи;
- визуальный осмотр врачом дерматологом;
- сдача анализов крови и мочи;
- осмотр с помощью специальной лампы;
- прочие исследования иммунитета.
Данные исследования помогут правильно определить тип возбудителя и назначить лечение. Дерматолог может назначить противовирусные, противогрибковые и противозудные препараты. Они облегчат состояние и начнут бороться с самим возбудителем болезни.
Лечение лишая у ребенка проходит под строгим контролем врача. Если четко следовать рекомендациям, то болезни завершиться быстро. Если не заниматься лечением, то лишай может перейти на внутренние органы, а это крайне опасно.
Продолжительность лечения зависит от вида лишая и его запущенности. Среднее время терапии – от 14 дней до нескольких месяцев.
Можно ли заниматься самолечением
Лишай – достаточно распространенное заболевание в дерматологии. Самолечением заниматься не рекомендуется, так как недуг может быть заразным и с легкостью перейдет другим людям. Также человек может неправильно подобрать препараты, которые не только не облегчат состояние, но и усугубят проблему. Например, если больной заражен опоясывающим видом лишая, то не стоит пить противогрибковые лекарства.
Неправильное лечение заболевания или его отсутствие способно привести к развитию осложнений.
Лишай фото














Ответы на частые вопросы
Лишай может передаваться?
Многие виды лишая могут передаваться от зараженного к здоровому. Например, ребенок погладил бездомное животное и заразился от него. Если иммунитет снижен, то с вероятностью 95% болезнь начнет прогрессировать.
В чем опасность лишая?
Болезнь длительное время может протекать без симптомов и без высыпаний. Если не соблюдать требования врача, то лишай рискует перейти в хроническую форму. Это грозит частыми рецидивами и развитием осложнений. Данное заболевание требуется своевременной поставки диагноза и начала лечения. В противном случае негативных последствий избежать не удастся.
Как выглядит возбудитель под ультрафиолетом?
Ультрафиолет используют врачи дерматологи для постановки диагноза. Лишай – это колонии грибков. Под ультрафиолетом они начинают светиться. Стоит отметить, что использование УФ-свечение полностью безопасно для человеческого организма.
Эта запись была размещена в Полезно знать. Добавить в закладки постоянная ссылка.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Розовый лишай — симптомы и лечение
Что такое розовый лишай? Причины возникновения, диагностику и методы лечения разберем в статье доктора Агапова Сергея Анатольевича, дерматолога со стажем в 40 лет.
Над статьей доктора Агапова Сергея Анатольевича работали литературный редактор Маргарита Тихонова , научный редактор Татьяна Репина

Дерматолог Cтаж — 40 лет
Клиника доктора Агапова
Дата публикации 16 ноября 2018 Обновлено 24 мая 2022
Определение болезни. Причины заболевания
Розовый лишай (питириаз розовый, Жибера болезнь, розеола шелушащаяся, pityriasis rosea) — острый воспалительный доброкачественный самостоятельно разрешающийся дерматоз, характеризующийся высыпанием шелушащихся бляшек и папул.
Краткое содержание статьи — в видео:
В целом заболевание распространено среди населения и составляет от 0,39 до 4,8% пациентов дерматологических клиник [1] [2] . Оно наблюдается у людей всех возрастных групп, хотя чаще встречается у лиц в возрасте 10-35 лет и редко возникает у младенцев и пожилых людей. Самому младшему пациенту, о котором сообщалось в литературе, было три месяца, а самому старшему — 85 лет [3] .
Розовый лишай встречается у женщин несколько чаще, чем у мужчин, в соотношении 2:1 или 3:2. Большинство случаев приходится на весенний и зимний периоды [4] .
Причина возникновения заболевания до сих пор точно не установлена. Были предложены многочисленные гипотезы как об этиологической роли различных инфекций, таких как вирусы, бактерии и спирохеты, так и о неинфекционных причинах — атопии (аллергическая природа заболевания) и аутоиммунный механизм.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы розового лишая
Классическая форма заболевания
Симптомами классической формы розового лишая являются:
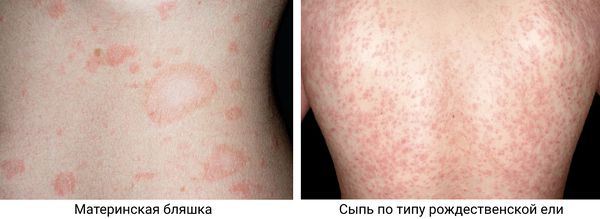
- Материнская бляшка — одиночное крупное плоское овальное пятно размером от 2 до 5 см розового или красного цвета с чёткими границами, покрытое тонкими чешуйками в центре и «воротничком» из более крупных чешуек по периферии, что придаёт ей кольцеобразный вид. Наиболее типичная локализация — шея, туловище, реже конечности. Является первоначальным симптомом заболевания.
- «Рождественская ель» — высыпания в виде мелких (от 0,5 до 2 см) многочисленных шелушащихся папул и бляшек продолговатой овальной формы розового цвета с «воротничком» из чешуек серого окраса, располагающихся по линиям натяжения кожи Лангера, что придает им при локализации в области груди или спины вид веток дерева. Эта сыпь возникает спустя несколько дней (реже недель) после появления материнской бляшки.
- Зуд — не является обязательным симптомом заболевания и встречается примерно у четверти пациентов [4] .
Атипичные формы заболевания
Атипичные варианты розового лишая встречаются примерно в 20% случаев [5] . Нехарактерность проявляется в морфологии элементов сыпи, её размерах и локализации [4] . Некоторые авторы считают, что дети с атопическим дерматитом более предрасположены к атипичным вариантам розового лишая, чем взрослые.
Везикулярный розовый лишай — генерализованное высыпание везикул (пузырьков) диаметром 2-6 мм, часто образующих «розетки» и сопровождающихся сильным зудом. Чаще всего встречается у детей и подростков и может локализоваться в области волосистой части головы, ладоней и подошв [6] .
Геморрагический розовый лишай характеризуется высыпанием элементов в виде пурпуры, которое возникает на коже и, довольно часто, на слизистой оболочке полости рта [7] .
![Везикулярный и геморрагический розовый лишай [50][51]](https://probolezny.ru/media/bolezny/rozovyy-lishay/vezikulyarnyy-i-gemorragicheskiy-rozovyy-lishay-50-51_s_HPTxIOS.jpeg)
Уртикарный розовый лишай представляет собой поражения в виде волдырей, что придаёт ему сходство с крапивницей. Такой тип заболевания сопровождается интенсивным зудом [7] .
Папулёзный розовый лишай — редкая форма заболевания, которая чаще встречается у маленьких детей и беременных женщин. Проявляется высыпаниями нескольких мелких папул размером 1-2 мм, которые могут присутствовать наряду с классическими пятнами и бляшками [8] .
![Уртикарный и папулёзный розовый лишай [28][44]](https://probolezny.ru/media/bolezny/rozovyy-lishay/urtikarnyy-i-papulyoznyy-rozovyy-lishay-28-44_s.jpeg)
Розовый лишай, подобный мультиформной эритеме – при данном типе заболевания наряду с классическими симптомами отмечаются мишеневидные очаги [9] .
Фолликулярный розовый лишай характеризуется высыпанием сгруппированных в округлые бляшки фолликулярных папул. Часто они возникают наряду с классическими поражениями [7] .
![Розовый лишай по типу мультиформной эритемы и фолликулярный розовый лишай [28][45]](https://probolezny.ru/media/bolezny/rozovyy-lishay/rozovyy-lishay-po-tipu-multiformnoy-eritemy-i-follikulyarnyy-rozovyy-lishay-28-45_s.jpeg)
Гигантский розовый лишай Дарье представляет собой бляшки очень большого размера от 5 см до 7 см, при этом отдельные очаги могут достигать размера ладони пациента [11] .
Кольцевидный окаймлённый розовый лишай Видаля локализуется преимущественно в подмышечной и паховой областях и характеризуется крупными кольцеобразными высыпаниями [12] .
![Гигантский розовый лишай Дарье и розовый лишай Видаля [46][47]](https://probolezny.ru/media/bolezny/rozovyy-lishay/gigantskiy-rozovyy-lishay-dare-i-rozovyy-lishay-vidalya-46-47_s.jpeg)
Гипопигментный розовый лишай чаще всего встречается у темнокожих и смуглых людей и представляет собой гипопигментные шелушащиеся бляшки с типичной локализацией [7] .
Акральный розовый лишай представляет собой типичные высыпания в области конечностей — предплечья, запястья, ладони, голени и подошвы [14] .
Инверсный розовый лишай характеризуется высыпаниями в области сгибов — подмышечной и паховой областях, локтевых и подколенных ямках [3] .
Односторонний розовый лишай — чрезвычайно редкий вариант, возникающий как у детей, так и у взрослых. При этой форме высыпания расположены на одной стороне тела [15] .
![Инверсивный и односторонний розовый лишай [48][49]](https://probolezny.ru/media/bolezny/rozovyy-lishay/inversivnyy-i-odnostoronniy-rozovyy-lishay-48-49_s.jpeg)
Поражение полости рта при розовом лишае встречается у 16% пациентов в виде эрозий, буллёзных или геморрагических высыпаний, но обычно они бессимптомны [17] .
Обезглавленный розовый лишай — возникают высыпания только вторичных мелких элементов без предшествующего появления материнской бляшки. Встречается преимущественно у детей [7] .
Блашкоидный розовый лишай характеризуется высыпаниями по линиям Блашко (пигментация в форме узора) [16] .
Асбестовидный розовый лишай — очень редкая форма заболевания, представленная в виде бляшек в области волосистой части головы, покрытых толстыми плотными чешуйками серого цвета. Клинически она имитирует pityriasis amiantacea [18] .
![Блашкоидный и асбестовидный розовый лишай [16][18]](https://probolezny.ru/media/bolezny/rozovyy-lishay/blashkoidnyy-i-asbestovidnyy-rozovyy-lishay-16-18_s.jpeg)
Рецидивный розовый лишай
Повторное появление розового лишая встречаются у 1-3% пациентов. [19] Частые рецидивы считаются очень редким проявлением. Тем не менее, имеются сообщения о случаях с более чем двумя эпизодами. Точная этиология не известна, но возможной их причиной является реактивация герпесвирусов (вирусов ветряной оспы, Эпштейна — Барра, шестого и седьмого типов) [20] .
Патогенез розового лишая
Точный механизм возникновения розового лишая не известен. Однако следующие факторы позволяют предполагать инфекционную причину данного дерматоза:
- сезонность заболевания;
- наличие продромального периода (появление предвестников болезни);
- случаи заболевания в одной семье;
- редкие рецидивы.
В ряде исследований были предприняты попытки связать заболевание с некоторыми микроорганизмов (цитомегаловирус, вирус Эпштейна — Барра, парвовирус B19, пикорнавирусы, вирусы гриппа и парагриппа, Legionella spp., Mycoplasma spp. и Chlamydia spp.), однако доказать, что розовый лишай связан с ними, не удалось [21] .
В нескольких исследованиях оценивалась роль стрептококка исходя из того, что обычно заболеванию предшествуют инфекции верхних дыхательных путей. У 37% пациентов были обнаружены повышенные титры антистрептолизина и положительный терапевтический эффект от приёма эритромицина, что свидетельствует о вовлечённости стрептококков в патогенез розового лишая [22] .
Основной теорией этиопатогенеза заболевания в настоящее время является его связь с реактивацией герпесвирусов шестого и седьмого типов [23] [24] . В одном исследовании при использовании ПЦР диагностики было обнаружено, что ДНК герпесвируса седьмого типа присутствует в поражённой (93%) и здоровой коже (86%), слюне (100%), мононуклеарных клетках периферической крови (83%) и образцах сыворотки (100%), а ДНК герпесвируса шестого типа была обнаружена в поражённой (86%) и здоровой коже (79%), слюне (80%), в мононуклеарных клетках периферической крови (83%) и сыворотке (88%). Это свидетельствует о роли герпесвирусов HHV-6 и HHV-7 в системной активации при розовом лишае [25] . Однако этот вопрос по-прежнему обсуждается, так как у некоторых людей, инфицированных герпесвирусами шестого и седьмого типов, розовый лишай не развивается.
Сообщалось также о возникновении заболевания после вакцинации БЦЖ, от гриппа, дифтерии, оспы и гепатита В [26] [27] .
Классификация и стадии развития розового лишая
Международная классификация болезней 10 пересмотра кодирует розовый лишай как L42.
Общепринятой классификации заболевания пока не существует, но зарубежными дерматологами предложена следующая клиническая классификация:
- Классический розовый лишай взрослых и детей.
- По наличию материнской бляшки:
- отсутствие материнской бляшки;
- только материнская бляшка без вторичных высыпаний;
- множественная материнская бляшка;
- материнская бляшка с атипичной локализацией.
- По локализации вторичных высыпаний:
- ограничены волосистой частью головы;
- только на туловище;
- в паховых и подмышечных областях (розовый лишай Видаля);
- только в складках;
- только в области конечностей;
- акральный тип;
- вдоль линий Блашко;
- односторонний.
- По морфологическим элементам:
- геморрагический;
- уртикарный;
- подобный многоформной эритеме;
- папулёзный;
- фолликулярный;
- везикулярный;
- гигантский;
- гипопигментный;
- раздраженный.
- По течению:
- рецидивный;
- персистентный;
- лекарственная сыпь, подобная розовому лишаю [28] .
Стадии заболевания:
- Продромальный период — отмечается у 50-60% больных и характеризуется незначительной лихорадкой, катаральными симптомами, головной болью и артралгиями. Обычная длительность этого периода — 3-7 дней.
- Стадия первичного высыпания (материнская бляшка) — наблюдается у 80-90% пациентов. Как одиночный элемент существует 7-14 дней (у детей 3-4 дня).
- Стадия экзантемы (вторичные высыпания) — продолжительность данного периода составляет в среднем 45 дней (у детей 16 дней) [5] .
Осложнения розового лишая
Раздражённый (ирритантный) розовый лишай — вариант заболевания, при котором наблюдается интенсивный зуд (особенно при контакте с потом), выраженная отёчность и гиперемия элементов сыпи. Чаще всего причиной такого осложнения является нерациональное местное лечение спиртовыми растворами и трение (например, мочалкой или тесной одеждой) [5] .
Беременность и розовый лишай
Сообщается, что частота случаев розового лишая при беременности составляет 18% против 6% в общей популяции. [29] Это заболевание во время вынашивания ребёнка (особенно в первом триместре) может быть маркером возможного неблагоприятного исхода беременности [30] .
Так, проведённое исследование 38 женщин, заболевших во время беременности в первые 15 недель, показало, что у девяти из них в дальнейшем наблюдались преждевременные роды, а у пяти — самопроизвольные аборты. При этом у всех пациенток были обнаружены высокие титры антител к иммуноглобулину G (IgG) против герпесвирусов шестого и седьмого типов.
В шести случаях у новорождённых была выявлена гипотония, слабая подвижность и гиперреактивность.
При исследовании эмбриональной ткани, полученной в одном случае, были обнаружены признаки вирусного цитопатического (клеточного) повреждения. Это указывает на то, что розовый лишай является системной герпесвирусной инфекцией, приводящей к трансплацентарной передаче вируса (от матери к ребёнку).
Диагностика розового лишая
В большинстве случаев диагноз устанавливается на основании анамнеза (истории заболевания) и характерных клинических признаков. Разработаны диагностические критерии заболевания [31] .
- изолированные высыпания кольцевидной или округлой формы;
- шелушение поверхности большинства элементов;
- периферическое шелушение в виде «воротничка».
- локализация на туловище и проксимальных отделах (ближе к центру тела);
- расположение вдоль линий натяжения кожи;
- предшествующая высыпаниям «материнская» бляшка.
Рекомендованная лабораторная диагностика:
- серологическое исследование на сифилис (МР, ИФА, РПГА, РИФ) для исключения вторичного сифилиса;
- микроскопическое исследование соскоба с очагов поражения (тест с КОН) для исключения микоза гладкой кожи;
- целесообразно по возможности исследовать уровень антител класса G и М против герпесвирусов шестого и седьмого типов.
Дифференциальная диагностика
Заболевание дифференцируют от:
- вторичного сифилиса;
- микоза гладкой кожи;
- каплевидного псориаза;
- подострой кожной красной волчанки;
- первичной ВИЧ-инфекции;
- себорейного дерматита;
- лекарственной сыпи;
- мультиформной эритемы;
- кожной Т-клеточной лимфомы [32] .
Биопсия
Данный вид исследования необходим в нетипичных случаях. Он, в основном, помогает исключить другие заболевания, а не диагностировать розовый лишай, поскольку его гистопатологические признаки относительно неспецифичны и напоминают подострый или хронический дерматит. Эпидермальные изменения включают очаговый паракератоз (ороговение), тонкий зернистый слой и спонгиоз (воспаление слоя эпидермиса). В папиллярной дерме наблюдается отёк с незначительным периваскулярным лимфогистиоцитарным инфильтратом. Однако в ряде исследований было обнаружено, что дискератотические клетки в эпидермисе и экстравазированные эритроциты в дерме являются характерными гистопатологическими признаками заболевания и наблюдаются примерно у 60% пациентов [33] .
Лечение розового лишая
Поскольку розовый лишай является самопроходящим заболеванием, большинству пациентов никакого лечения не требуется. В различных исследованиях были предложены многочисленные виды терапии, но Кокрановский обзор не нашёл достаточных доказательств эффективности любого из них [34] .
Симптоматическая терапия
Данный тип лечения применяется при наличии интенсивного зуда и включает в себя применение антигистаминных и местных (иногда системных) глюкокортикостероидных препаратов.
Антигистаминные средства спользуются в течение 7-10 дней:
- цетиризина гидрохлорид — 10 мг перорально 1 раз в сутки;
- лоратадин — 10 мг перорально 1 раз в сутки;
- хлоропирамин — 25 мг перорально 3-4 раза в сутки;
- клемастин — 1 мг перорально 2 раза в сутки [35] .
Местные кортикостероидные препараты применяются в виде аппликаций в течение 5-7 дней:
- гидрокортизона бутират (крем, мазь 0,1%) — 1-2 раза в сутки;
- алклометазона дипропионат (крем, мазь 0,05%) — 1-2 раза в сутки;
- метилпреднизолона ацепонат (крем, мазь 0,1%) — 1-2 раза в сутки;
- мометазона фуроат (крем, мазь 0,1%) — 1-2 раза в сутки [35] .
Системные кортикостероидные препараты назначаются при осложнённых формах заболевания: преднизолон 15-20 мг в сутки перорально до купирования основной клинической симптоматики [35] . Однако в одном проведённом исследовании сообщается об обострении заболевания при пероральном назначении стероидов в виде интенсивного зуда, раздражения и увеличения количества сыпи [36] . Принимая во внимание наиболее вероятную вирусную этиологию заболевания, использование кортикостероидов должно быть ограничено.
Антибиотики-макролиды и противовирусные препараты
Антибактериальная и противовирусная терапия не входят в российские клинические рекомендации по лечению розового лишая. Их эффективность всё ещё не доказана. Но некоторые исследования указывают на то, что антибиотики и противовирусные средства могут уменьшить симптомы болезни [41] [42] [43] .
Механизм действия макролидов при розовом лишае неизвестен, однако считается, что в данном случае они оказывают не антибиотическое действие, а противовоспалительный и иммуномодулирующий эффекты [37] . К таким препаратам относятся три вида антибиотиков:
- эритромицин;
- кларитромицин;
- азитромицин.
Обоснованием для использования антивирусных препаратов, в частности ацикловира, может стать сезонность, наличие продромальных симптомов, спонтанное выздоровление и вероятное участие в этиопатогенезе герпесвирусов шестого и седьмого типов [37] . Однако следует отметить, что ацикловир мало эффективен в борьбе с герпесвирусом седьмого типа, который не содержит ген тимидинкиназы [38] .
Светолечение
Механизм терапевтического эффекта фототерапии при розовом лишае не известен. Считается, что он связан с воздействием на иммунологические процессы, протекающие в коже. Назначаются следующие схемы лечения:
- ультрафиолетовая терапия с длиной волны 280-320 нм (UVB), начиная с 0,8 минимальной эритемной дозы и увеличивая её на 17% — ежедневно в течение 10 дней [39] ;
- ультрафиолетовая терапия с длиной волны 340-400 нм (UVA1), начиная с 10-20 Дж/см 2 и увеличивая до 30 Дж/см 2 — 2-3 раза в неделю до улучшения процесса на коже [40] .
Прогноз. Профилактика
Прогноз заболевания благоприятный. В любом случае заболевания происходит спонтанное выздоровление в сроки от 3 до 8 недель (в среднем 40-45 дней), начиная с момента появления материнской бляшки.
Учитывая, что вероятной причиной розового лишая является вирусная инфекция, меры профилактики сводятся к общепринятым мероприятиям:
- избегать массового скопления людей в сезонный период и переохлаждения;
- ношение защитной маски;
- полноценное витаминизированное питание и т.д.
Все беременные женщины, заболевшие розовым лишаем, должны находиться под пристальным наблюдением акушера-гинеколога.
Список литературы
- De Souza Sittart J.A., Tayah M., Soares Z. Incidence pityriasis rosea of Gibert in the Dermatology Service of the Hospital do Servidor Público in the state of São Paulo // Med Cutan Ibero Lat Am. — 1984; 12: 336-38.ссылка
- Olumide Y. Pityriasis rosea in Lagos // Int J Dermatol. — 1987; 26: 234-36.ссылка
- Zawar V., Jerajani H., Pol R. Current trends in pityriasis rosea // Expert Rev Dermatol. — 2010; 5: 325–33.
- Chuang T.Y., Ilstrup D.M., Perry H.O., Kurland L.T. Pityriasis rosea in Rochester, Minnesota, 1969 to 1978 // J Am Acad Dermatol. — 1982; 7(1): 80-9.ссылка
- González L.M., Allen R., Janniger C.K., Schwartz R.A. Pityriasis rosea: An important papulosquamous disorder // Int J Dermatol. — 2005; 44: 757–64.ссылка
- Garcia R.L. Letter: Vesicular pityriasis rosea // Arch Dermatol. — 1976; 112: 410.ссылка
- Chuh A., Zawar V., Lee A. Atypical presentations of pityriasis rosea: Case presentations // J Eur Acad Dermatol Venereol. — 2005; 19: 120–6.ссылка
- Bernardin R.M., Ritter S.E., Murchland M.R. Papular pityriasis rosea // Cutis. — 2002; 70: 51–5.ссылка
- Relhan V., Sinha S., Garg V.K., Khurana N. Pityriasis rosea with erythema multiforme – Like lesions: An observational analysis // Indian J Dermatol. — 2013; 58: 242.ссылка
- Hopcroft K. Medical arithmetic: unusual skin and nail presentations. What do these presentations add up to? // Pulse. — 2021.
- Klauder J.V. Pityriasis rosea with particular reference to its unusual manifestations // JAMA. — 1924; 82: 178–83.
- Zawar V., Kumar R. Multiple recurrences of pityriasis rosea of Vidal: a novel presentation // Clin Exp Dermatol. — 2009; 34(5): 114-6.ссылка
- National Health Service. Pityriasis rosea. — 2020.
- Polat M., Yildirim Y., Makara A. Palmar herald patch in pityriasis rosea // Australas J Dermatol. — 2012; 53: 64–5.ссылка
- Brar B.K., Pall A., Gupta R.R. Pityriasis rosea unilateralis // Indian J Dermatol Venereol Leprol. — 2003; 69: 42–3.ссылка
- Ang C.C., Tay Y.K. Blaschkoid pityriasis rosea // J Am Acad Dermatol. — 2009; 61: 906–8.ссылка
- Zawar V., Jerajani H., Pol R. Current trends in pityriasis rosea // Expert Rev Dermatol. — 2010; 5: 325–33.
- Zawar V. Pityriasis amiantacea-like eruptions in scalp: A novel manifestation of pityriasis rosea in a child // Int J Trichology. — 2010; 2: 113–5.ссылка
- Singh S.K., Singh S., Pandey S.S. Recurrent pityriasis rosea // Indian J Dermatol Venereol Leprol. — 1998; 64: 237.ссылка
- Drago F., Broccolo F., Rebora A. Pityriasis rosea: An update with a critical appraisal of its possible herpesviral etiology // J Am Acad Dermatol. — 2009; 61: 303–18.ссылка
- Chuh A., Chan H., Zawar V. Pityriasis rosea — Evidence for and against an infectious aetiology // Epidemiol Infect. — 2004; 132: 381–90.ссылка
- Sharma P.K., Yadav T.P., Gautam R.K., Taneja N., Satyanarayana L. Erythromycin in pityriasis rosea: A double-blind, placebo-controlled clinical trial // J Am Acad Dermatol. — 2000; 42(2 Pt 1): 241–4.ссылка
- Drago F., Malaguti F., Ranieri E., Losi E., Rebora A. Human herpes virus-like particles in pityriasis rosea lesions: an electron microscopy study // J Cutan Pathol. — 2002; 29: 359-61.ссылка
- Broccolo F., Drago F., Careddu A.M., Foglieni C., et al. Additional evidence that pityriasis rosea is associated with reactivation of human herpesvirus-6 and -7 // J Invest Dermatol. — 2005; 124: 1234-40.ссылка
- Watanabe T., Kawamura T., Jacob S.E., Aquilino E.A., et al. Pityriasis rosea is associated with systemic active infection with both human herpesvirus-7 and human herpesvirus-6 // J Invest Dermatol. — 2002; 119: 793–7.ссылка
- Oh C.W., Yoon J., Kim C.Y. Pityriasis rosea-like rash secondary to intravesical bacillus calmette-guerin immunotherapy // Ann Dermatol. — 2012; 24: 360-62.ссылка
- Papakostas D., Stavropoulos P.G., Papafragkaki D., Grigoraki E.,et al. An atypical case of pityriasis rosea gigantea after influenza vaccination // Case Rep Dermatol. — 2014; 6: 119-23.ссылка
- Urbina F., Das A., Sudy E. Clinical variants of pityriasis rosea // World J Clin Cases. — 2017; 5(6): 203-11.ссылка
- Corson E.F., Luscombe H.A. Coincidence of pityriasis rosea with pregnancy // AMA Arch Derm Syphilol. — 1950; 62: 562–4.ссылка
- Drago F., Broccolo F., Zaccaria E., Malnati M., et al. Pregnancy outcome in patients with pityriasis rosea // J Am Acad Dermatol. — 2008; 58(5): 78–83.ссылка
- Chuh A.A. Diagnostic criteria for pityriasis rosea: A prospective case control study for assessment of validity // J Eur Acad Dermatol Venereol. — 2003; 17: 101–3.ссылка
- Relhan V., Relhan A.K., Garg V.K. Pityriasis Rosea: An Update on Etiopathogenesis and Management of Difficult Aspects // Indian J Dermatol. — 2016; 61: 375-84.ссылка
- Okamoto H., Imamura S., Aoshima T., Komura J., Ofuji S. Dyskeratotic degeneration of epidermal cells in pityriasis rosea: Light and electron microscopic studies // Br J Dermatol. — 1982; 107: 189–94.ссылка
- Chuh A.A., Dofitas B.L., Comisel G.G., Reveiz L., et al. Interventions for pityriasis rosea // Cochrane Database Syst Rev. — 2007; 2: CD005068.ссылка
- Федеральные клинические рекомендации. Дерматовенерология 2015: Болезни кожи. Инфекции, передаваемые половым путем / 5-е изд., перераб. и доп. — М.: Деловой экспресс, 2016. — 768 с.
- Leonforte J.F. Pityriasis rosea: Exacerbation with corticosteroid treatment // Dermatologica. — 1981; 163: 480–1.ссылка
- Drago F., Rebora A. Treatments for Pityriasis Rosea // Skin Therapy Letter. — 2009; 14(3): 6–7.ссылка
- Drago F., Vecchio F., Rebora A. Use of high-dose acyclovir in pityriasis rosea // J Am Acad Dermatol. — 2006; 54: 82–5.ссылка
- Leenutaphong V., Jiamton S. UVB phototherapy for pityriasis rosea: A bilateral comparison study // J Am Acad Dermatol. — 1995; 33: 996–9.ссылка
- Lim S.H., Kim S.M., Oh B.H., Ko J.H., et al. Low-dose ultraviolet A1 phototherapy for treating pityriasis rosea // Ann Dermatol. — 2009; 21: 230–6.ссылка
- Contreras-Ruiz J., Peternel S., Jiménez Gutiérrez C., Culav-Koscak I., et al. Interventions for pityriasis rosea // Cochrane Database Syst Rev. — 2019; 10: CD005068.ссылка
- Sonthalia S., Kumar A., Zawar V., Priya A., et al. Double-blind randomized placebo-controlled trial to evaluate the efficacy and safety of short-course low-dose oral prednisolone in pityriasis rosea // J Dermatolog Treat. — 2018; 29 (6): 617-622.ссылка
- Amatya A., Rajouria E. A., Karn D. K. Comparative study of effectiveness of oral acyclovir with oral erythromycin in the treatment of Pityriasis rosea // Kathmandu Univ Med J (KUMJ). — 2012; 10 (37): 57-61.ссылка
- Deitrick R. O. Pityriasis Rosea // Centers for Disease Control and Prevention. — 1966.ссылка
- Zawar V., Chuh A. Follicular pityriasis rosea. A case report and a new classification of clinical variants of the disease // J Dermatol Case Rep. — 2012; 6 (2): 36–39.ссылка
- Chuh A. A Herald Patch Almost Encircling the Trunk-Extreme Pityriasis Rosea Gigantea in a Young Child // Pediatr Dermatol. — 2016; 33 (5): e286–287.ссылка
- Yorulmaz A., Artuz F., Kulacoglu S., Sen E. A case of pityriasis rosea of vidal accompanied by neurofibromatosis type 1 // Our Dermatol Online. — 2015; 6 (3): 372–374.
- Ermertcan A. T., Ozgüven A., Ertan P., Bilaç C., Temiz P. Childhood Pityriasis rosea inversa without Herald Patch Mimicking Cutaneous Mastocytosis // Iran J Pediatr. — 2010; 20 (2): 237–241.ссылка
- Segmental Pityriasis Rosea // Virtual grand rounds in dermatology 2.0. — 2012.
- Rullán J., Diaz N. C., Vazquez-Botet M. Lichen planus pemphigoides associated with pregnancy mimicking pemphigoid gestationis // Cutis. — 2016; 97 (6): E20–24.ссылка
- Drago F., Broccolo F., Ciccarese G., Rebora A., Parodi A. Persistent pityriasis rosea: an unusual form of pityriasis rosea with persistent active HHV-6 and HHV-7 infection // Dermatology. — 2015; 230 (1): 23–26.ссылка
Источник https://medcentr-pobeda.ru/articles/dermatologiya/6397-raznotsvetnyj-otrubevidnyj-lishaj-u-cheloveka-kharakternye-simptomy.html
Источник https://el-klinika.ru/lishaj-u-cheloveka-vidy-simptomy-i-lechenie/
Источник https://probolezny.ru/rozovyy-lishay/