Последняя стадия цирроза печени
Цирроз самой большой железы внешней секреции представляет собой неизлечимую патологию, развитие которой происходит постепенно. Стадийность заболевания определяется тяжестью симптоматики и сопутствующими осложнениями. В исходном периоде болезни, признаки практически не проявляются. Поставить точный диагноз можно только на основе лабораторных анализов и по результатам аппаратного обследования.
Последняя стадия цирроза печени характеризуется ярко выраженными соматическими симптомами и внешними изменениями, на фоне полного отмирания органа. Заболевание не поддается эрадикации (полной ликвидации). Независимо от стадии развития, единственным способом продлить человеку жизнь является трансплантация донорской печени. Во всех остальных случаях патология неизменно приводит к летальному исходу.
Механизм развития
В зависимости от причины, повлиявшей на развитие патологии, различают несколько основных видов циррозного поражения печени:
- Вирусный. Возникает на фоне некорректного лечения (или его отсутствия) вирусных гепатитов (А, В, С).
- Лекарственный (фармакологический). Развивается из-за длительного приема медикаментов.
- Обменно-алиментарный. Является осложнением хронических эндокринных и гормональных патологий.
- Алкогольный или токсический. Прогрессирует вследствие регулярного неумеренного употребления спиртных напитков.
- Врождённый. Формируется у плода в период внутриутробного развития под воздействием тератогенных факторов или в силу неблагополучной генетики.
- Билиарный (первичный и вторичный). Развивается, в первом случае, из-за аутоиммунных процессов, во втором, на фоне тяжелых заболеваний органов гепатобилиарной системы.
- Криптогенный. Не имеет ясной причины возникновения.
По сути, цирроз печени – это трансформация рабочих живых клеток (гепатоцитов) в соединительную рубцовую ткань, под влиянием перечисленных выше негативных факторов. На вопрос можно ли вылечить цирроз и вернуть печеночным клеткам их функциональные возможности, медицина, к сожалению, дает отрицательный ответ. Процесс перерождения, следовательно, отмирания гепатоцитов является необратимым. Прогрессирование болезни приводит к полной утрате печенью дееспособности и смерти пациента.
Стадийность патологии
Стадии заболевания определяются масштабами поражения органа и степенью развития осложнений. Определение стадии болезни производится после комплексного обследования. Состояние оценивается по пяти параметрам, с присвоением определенного количества балов каждому. Сумма баллов сравнивается со шкалой Child-Turcotte-Pugh, где:
- класс А обозначает компенсацию болезни (исходный период),
- класс В – субкомпенсацию (среднетяжелая стадия),
- класс С – декомпенсация.

Оценочная шкала Child-Turcotte-Pugh Сумма баллов более 15 свидетельствует о четвертой терминальной стадии, отягощенной осложнениями, которая заканчивается неминуемой смертью.
Первоначальная или компенсированная стадия болезни может протекать бессимптомно. Основными ощущениями пациента являются дисания (расстройство сна), физическая слабость, утрата аппетита, тяжесть в эпигастральной области. Второй этап развития патологии или стадия субкомпенсации, характеризуется более выраженными симптомами. Часть гепатоцитов уже неспособны выполнять свои функции. У больного возникают болевые ощущения в правом подреберье, навязчивая тошнота. Желтеют глазные яблоки, моча приобретает темный цвет. Наблюдается отечность и потемнение языка.
В третьей стадии (декомпенсации) печеночные клетки полностью гипертрофируются в фиброзные рубцы, железа утрачивает возможность выполнять функциональные обязанности. Усиливается характерная симптоматика. Развиваются многочисленные тяжелые осложнения, не оставляющие пациенту шансов на выживание. Декомпенсированный цирроз печени, в большинстве случаев, заканчивается печеночной комой. Конечная (терминальная) стадия заболевания развивается в форсированном режиме из-за прогрессирующих осложнений. Итогом является смерть пациента.
Результаты диагностики 3 и 4 стадии
Диагностические мероприятия для подтверждения необратимой печеночной патологии включают:
- биохимический и общий клинический анализ крови,
- забор фрагмента органа для лабораторного исследования (биопсия),
- ультразвуковая диагностика с допплерографией (обследование сосудов).
В стадии декомпенсации и конечном периоде болезни, в анализах крови обнаруживается запредельно повышенный уровень печеночных ферментов АСТ (аспартатаминотрансферазы), АЛТ (аланинаминотрансферазы), Альфа-Амилазы, ЩФ (щелочная фосфатаза). На серьезный воспалительный процесс указывает высокий показатель СОЭ и лейкоцитов. В большом количестве в крови обнаруживаются специфические иммуноглобулины (антимитохондриальные антитела). Показатели белковых фракций и тромбоциты практически не обнаруживаются.
На УЗИ наблюдается:
- уменьшение печени в размерах (сжимание),
- высокая плотность железы,
- отсутствие эхогенности (способности отражать ультразвук),
- сильно деформированные очертания органа,
- узелковая структура,
- увеличение объема селезенки и диаметра селезеночной вены,
- варикоз портальных вен, доставляющих кровь к железе, повышение в них давления (портальная гипертензия),
- поражение почечного аппарата (гепаторенальный синдром),
- гепатогенная язва двенадцатиперстной кишки,
- асцит (скопление жидкости в брюшине),
- кровотечение органов желудочно-кишечного тракта (ЖКТ),
- печеночная недостаточность.
По результатам биопсии, присваивается шестая степень поражения клеток, для которой характерно отсутствие здоровых гепатоцитов. Печеночные клетки полностью перерождаются в соединительную рубцовую ткань. Для 4 стадии характерно обнаружение активности раковых клеток (гепатоцеллюлярная карцинома).

Изменение структуры печени по мере прогрессирования болезней
Тест: на определение риска сахарного диабета 2 типа

Результат:
Присоединяйтесь к нашей группе Telegram и узнавай о новых тестах первым! Перейти в Telegram
Поделиться в Facebook Поделиться в VK
Симптомы
Соматическая симптоматика и внешние признаки выражаются следующими изменениями:
- нарушение восприятия запаха и вкуса, отвращение к еде,
- расстройство приема пищи,
- боли в правой области живота и правом подреберье,
- вздутие живота,
- желтый цвет глазных яблок и кожи,
- темно-коричневый цвет мочи,
- обесцвечивание экскрементов,
- гипертермия (повышение температуры),
- отечность ног,
- отек и изменение цвета языка с желто-розового на фиолетовый («печеночный язык»),
- шершавость и сухость кожи, красный цвет ладоней,
- алопеция (выпадение волосков на теле и голове),
- геморроидальные шишки в прямой кишке и перианальной области,
- рост молочных желез у мужчин (гинекомастия),
- регулярные носовые кровотечения и кровоточивость десен.
В терминальную фазу болезни ярко проявляются симптомы не только самого цирроза, но и его осложнений.
Сопутствующие осложнения
Цирроз печени на последней стадии характеризуется прогрессирующими осложнениями на центральную нервную систему и головной мозг, почки, сердце и сосуды. Несвоевременное лечение или его отсутствие, а так же алкоголизм, и несоблюдение диетического питания усиливают симптомы, и ускоряют процесс развития осложнений. К основным последствиям циррозной патологии относятся следующие состояния.
Желудочно-кишечные кровотечения. Варикозное расширение пищеводных вен приводит к их закупорке (портальньному тромбозу). Венозные стенки становятся тонкими, тромбы препятствуют циркуляции крови, что провоцирует разрыв вен и кровоизлиянию в брюшную полость. Большая кровопотеря может быть несовместима с жизнью.
Водянка (асцит) брюшной полости. Развивается вследствие нарушения венозного кровоснабжения и питания тканей гепатобилиарной и пищеварительной системы организма. Нехватка кислорода приводит к избыточной аккумуляции лимфы в брюшной полости. При тяжелом асците, огромный живот давит на диафрагму, у пациента развивается дыхательная и сердечная недостаточность.
На фото наглядно представлены осложнения цирроза в терминальной стадии.

Асцит, сопровождаемый расширением и выпячиванием портальных вен
Печеночная энцефалопатия. Возникает вследствие интоксикации центральной нервной системы. Имеет выраженные симптомы нервно-психологического расстройства: атаксия (нарушение координации движений), нервные подергивания конечностей, замедленные реакции на происходящее, неспособность сконцентрировать внимание, расстройство речи, памяти и мозговой деятельности.
Печеночная кома
Длительная деструкция гепатоцитов и проникновение ядов и токсинов через гематоэнцифалогический барьер в ЦНС, провоцируют развитие коматозного состояния. Различают три стадии комы, для каждой из которых характерна определенная симптоматика. В состоянии прекомы наблюдаются признаки нарушения сознания, атаксия, нестабильность психоэмоционального состояния. В стадии угрожающей комы в слизистых оболочках аккумулируются кровяные сгустки, кожный покров окрашивается в желтый цвет.
У пациента резко меняется психоэмоциональное состояние: от агрессии и нервного возбуждения до летаргии (медлительность, вялость, индифферентность к происходящему). Из ротовой полости ощущается гнилостный запах с примесью аммиака («печеночный запах»). При глубокой коме отсутствуют реакции на звук, свет. Пациент теряет сознание, нередко задыхается. Резко падает артериальное давление на фоне учащения сердечных сокращений. Форсированное развитие коматозного состояния приводит к летальному исходу.
Возможности медицины при терминальном циррозе печени
Цирроз, априори, не лечится. При постановке диагноза на исходной стадии развития патологии, у пациента остается шанс продлить срок жизни посредством приема гепатопротекторных препаратов, строгого соблюдения диеты и полного отказа от спиртных напитков. В терминальной стадии приостановить процесс некротических изменений печени невозможно. При систематических внутренних кровотечениях желудочно-кишечного тракта проводится операция ПКШ (портокавальное шунтирование).

Операция по удалению жидкого содержимого в брюшной полости производится под непрерывным контролем аппарата ультразвука
Суть хирургического вмешательства состоит в создании шунта (искусственного кровяного русла) в пространстве между полой и портальной венами, для отвода венозной крови в обход печени. Операция направлена на понижение давления в печёночной и воротной венах. При тяжелом состоянии пациента риск закрытия шунта, развития печеночной недостаточности и смерти пациента варьируется от 5 до 50%. Облегчение болевых симптомов достигается посредством применения обезболивающих (иногда наркотических) медикаментов, мочегонных лекарственных средств и физиотерапевтических методов лечения.
Для людей с тяжелым асцитом, предусмотрена операция по удалению жидкости искусственным путем через прокол в брюшине (лапароцентез). Кардинальным и единственно действенным методом является пересадка (трансплантация) донорского органа. Однако при регулярных кровотечениях ЖКТ провести операцию становится невозможным. Кроме того, трансплантация сопровождается высоким риском смертности, поскольку пересажанная печень крайне сложно приживается. В большинстве случаев ослабленный и наполненный токсинами организм отторгает донорский орган.
Дальнейший прогноз конечной стадии цирроза крайне неблагоприятный. Согласно медицинской статистике, третья и четвертая стадия болезни, сопровождаемые асцитом, заканчиваются смертью в течение 1–2 лет. При печеночной энцефалопатии срок жизни человека составляет не более года. Коматозное состояние может закончиться летально за несколько часов. Стадийность развития циррозных изменений наглядно демонстрируется в видео по теме.
Цирроз печени: случай лечения быстрого развития болезни после коронавирусной инфекции

22 ноября 2022 года в медицинский центр «Созвездие-Мед» в городе Павлово Нижегородской области обратился 62-летний мужчина с частыми болями в животе.
Жалобы
Пациент отметил, что болезненные ощущения чаще возникали в верхней части живота, правом и левом подреберье. После приёма пищи боль становилась сильнее, живот вздувался, мужчину тошнило, появлялась отрыжка воздухом.
Его также беспокоило снижение концентрации внимания, заторможенность, тревожность и ухудшение памяти, особенно на работе.
Болезненный синдром усиливался, когда пациент наклонялся или ложился на спину. Ибупрофен, Кетопрофен и Анальгин снижали боль, но усиливали проблемы с концентрацией внимания, тревожность, вызывали сонливость. Ночью боли не было.
Анамнез
Начало болезни связывает с перенесённой коронавирусной инфекцией, после которой появилась тревожность, снижение аппетита, вздутие и болезненные ощущения в животе. С течением времени симптомы участились и усилились.
В 1997 и 2021 годах мужчина перенёс острый инфаркт миокарда. Его также беспокоит артериальная гипертензия и постоянная фибрилляция предсердий.
8 сентября 2021 года ему стентировали переднюю нисходящую артерию. На следующий день провели анализ крови на бледную трепонему, вирусный гепатит B и С, тиреоидную пероксидазу и ВИЧ, который дал отрицательный результат.
Фиброэластометрия печени от 16 октября 2021 года показала фиброз I степени (только вокруг ветвей печёночной артерии и вены).
По результатам УЗИ органов брюшной полости от 15 сентября 2022 года:
- жировой гепатоз с признаками цирроза печени;
- портальная гипертензия — повышенное давление в воротной вене;
- холестаз желчного пузыря — нарушение оттока желчи;
- распространённые изменения ткани поджелудочной железы;
- гепатоспленомегалия — увеличение печени и селезёнки.
По результатам биохимического анализа крови от 26 сентября:
- аланиновой аминотрансферазы (АЛТ) — 42,4 Ед/л;
- аспартатаминотрансфераза (АСТ) — 121,9 Ед/л (выше нормы);
- общий билирубин — 184 мкмоль/л (выше нормы);
- тромбоциты — 139 × 10 9 /л (ниже нормы);
- протромбиновый индекс (ПТИ) — 15,2 % (ниже нормы).
Фиброэластометрия печени от 8 ноября выявила клинически значимую портальную гипертензию и портальный цирроз печени: по шкале Metavir F — 4.2 (цирроз).
МРТ органов брюшной полости от 10 ноября подтвердила цирроз печени, портальную гипертензию, гепатоспленомегалию, а также обнаружила выраженный асцит — скопление свободной жидкости в брюшной полости.
Обследование
На осмотре пациент находился в удовлетворительном состоянии, был активным. Вес 90 кг при росте 192 см, индекс массы тела (ИМТ) — 24,41 (нормальный).
Кожа чистая, сухая, нормального цвета. Аппетит снижен. Язык немного обложен белым налётом, влажный. Живот правильной формы, участвует в дыхании, вздутый, чувствительный по ходу ободочной кишки, урчащий.
Печень увеличена на 1 см, край ровный. Желчный пузырь и селезёнка не прощупываются, безболезненные.
ФГДС от 28 ноября показала:
- варикозно расширенные вены пищевода III степени — выраженный венозный отток с перекрыванием до 50 % проходимости пищевода;
- хронический атрофический гастрит СII (лёгкой) степени с множественными эрозиями до 3 мм, покрытых гематином (веществом, образующимся под действием соляной кислоты).
Диагноз
Кроме выраженного асцита и других нарушений, у пациента диагностировали:
- атрофический эрозивный гастрит;
- гепатомегалию — увеличение печени;
- печёночную энцефалопатию I (лёгкой) стадии.
Портальная гипертензия прогрессировала до средней степени.
Циррозу печени из-за развившихся осложнений присвоили класс «С» по Чайлд — Пью (10 баллов, годичная выживаемость — 45 %).
Лечение
Мужчине назначили:
- Гептрал (Адеметионин) 400 мг — по таблетке 2 раза в день постоянно;
- Урсосан (Урсодезоксихолевую кислоту) 500 мг — по таблеьке 2 раза в день постоянно;
- Верошпирон 50 мг — по таблетке утром постоянно;
- Дюфалак (Лактулозу) — по 15 мл 3 раза в день до приёма пищи постоянно;
- Гепа-Мерц — по пакетику порошка 3 раза в день на протяжении месяца.
Также ему рекомендовали рациональное дробное питание с увеличением доли белка: необходимо съедать по 1,5 грамма на килограмм идеальной массы тела. Советовали придерживаться принципов средиземноморской диеты.
Через месяц лечения пациент отметил улучшение самочувствия. Боль прекратилась. Дискомфорт в верхней части живота и правом подреберье сохранялся, но обезболивающие препараты уже не требовались. Уменьшилось ощущение распирания в животе.
Снизилась тревожность, но сохранялись проблемы с концентрацией внимания. Также мужчина отметил, что утром после пробуждения не было обычной усталости и сонливости, но в течение дня усталость и слабость возвращались.
На фоне проводимой терапии и изменения характера питания самочувствие пациента улучшилось.
Фиброэластометрия печени через 2 месяца не выявила прогрессирование болезни.
Заключение
Этот клинический случай показывает, насколько быстро может происходить жировое перерождение ткани печени на фоне сопутствующих заболеваний: перенесённого повторного инфаркта миокарда и коронавирусной инфекции. Поэтому при первых тревожных симптомах необходимо сразу же обратиться к врачу, чтобы провести диагностику и избежать развития осложнений.
Портальная гипертензия
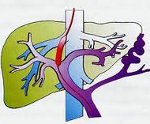
Портальная гипертензия – синдром, развивающийся вследствие нарушения кровотока и повышения кровяного давления в бассейне воротной вены. Портальная гипертензия характеризуется явлениями диспепсии, варикозным расширением вен пищевода и желудка, спленомегалией, асцитом, желудочно-кишечными кровотечениями. В диагностике портальной гипертензии ведущее место занимают рентгеновские методы (рентгенография пищевода и желудка, кавография, портография, мезентерикография, спленопортография, целиакография), чрескожная спленоманометрия, ЭГДС, УЗИ и др. Радикальное лечение портальной гипертензии – оперативное (наложение портокавального анастомоза, селективного спленоренального анастомоза, мезентерико-кавального анастомоза).
МКБ-10
K76.6 Портальная гипертензия



- Причины
- Патогенез
- Классификация
- Симптомы портальной гипертензии
- Осложнения
- Диагностика
- Лечение портальной гипертензии
- Прогноз
- Цены на лечение
Общие сведения
Под портальной гипертензией (портальной гипертонией) понимается патологический симптомокомплекс, обусловленный повышением гидростатического давления в русле воротной вены и связанный с нарушением венозного кровотока различной этиологии и локализации (на уровне капилляров или крупных вен портального бассейна, печеночных вен, нижней полой вены). Портальная гипертензия может осложнять течение многих заболеваний в гастроэнтерологии, сосудистой хирургии, кардиологии, гематологии.
Причины
Этиологические факторы, приводящие к развитию портальной гипертензии, многообразны. Ведущей причиной выступает массивное повреждение печеночной паренхимы вследствие заболеваний печени:
- острых и хронических гепатитов
- цирроза
- опухолей печени, холедоха
- паразитарных инфекций (шистосоматоза),
- желчнокаменной болезни
- раке головки поджелудочной железы
- интраоперационном повреждении или перевязке желчных протоков.
Определенную роль играет токсическое поражение печени при отравлениях гепатотропными ядами (лекарствами, грибами и др.). К развитию портальной гипертензии может приводить заболевания сосудистого генеза:
- тромбоз, врожденная атрезия, опухолевое сдавление или стеноз портальной вены
- тромбоз печеночных вен при синдроме Бадда-Киари
- повышение давления в правых отделах сердца при рестриктивной кардиомиопатии, констриктивном перикардите.
В некоторых случаях развитие портальной гипертензии может быть связано с критическими состояниями при операциях, травмах, обширных ожогах, ДВС-синдроме, сепсисе. Непосредственными разрешающими факторами, дающими толчок к развитию клинической картины портальной гипертензии, нередко выступают инфекции, желудочно-кишечные кровотечения, массивная терапия транквилизаторами, диуретиками, злоупотребление алкоголем, избыток животных белков в пище, операции.

КТ ОБП. Портальная гипертензия на фоне обструкции воротной вены опухолью поджелудочной железы (красная стрелка). Опухолевый тромб (зеленая стрелка) в воротной вене. Асцит (белая стрелка).
Патогенез
Основными патогенетическими механизмами портальной гипертензии выступают наличие препятствия для оттока портальной крови, увеличение объема портального кровотока, повышенное сопротивление ветвей воротной и печеночных вен, отток портальной крови через систему коллатералей (потртокавальных анастомозов) в центральные вены.
В клиническом течении портальной гипертензии может быть выделено 4 стадии:
- начальная (функциональная)
- умеренная (компенсированная) – умеренная спленомегалия, незначительное расширение вен пищевода, асцит отсутствует
- выраженная (декомпенсированная) – выраженные геморрагический, отечно-асцитический синдромы, спленомегалия
- портальная гипертензия, осложненная кровотечением из варикозно-расширенных вен пищевода, желудка, прямой кишки, спонтанным перитонитом, печеночной недостаточностью.
Классификация
В зависимости от распространенности зоны повышенного кровяного давления в портальном русле различают тотальную (охватывающую всю сосудистую сеть портальной системы) и сегментарную портальную гипертензию (ограниченную с нарушением кровотока по селезеночной вене с сохранением нормального кровотока и давления в воротной и брыжеечных венах).
По локализации венозного блока выделяют предпеченочную, внутрипеченочную, постпеченочную и смешанную портальную гипертензию. Различные формы портальной гипертензии имеют свои причины возникновения.
- Развитие предпеченочной портальной гипертензии (3-4 %) связано с нарушением кровотока в портальной и селезеночных венах вследствие их тромбоза, стеноза, сдавления и т. д.
- В структуре внутрипеченочной портальной гипертензии (85-90 %) различают пресинусоидальный, синусоидальный и постсинусоидальный блок. В первом случае препятствие на пути внутрипеченочного кровотока возникает перед капиллярами-синусоидами (встречается при саркоидозе, шистосомозе, альвеококкозе, циррозе, поликистозе, опухолях, узелковой трансформации печени); во втором – в самих печеночных синусоидах (причины — опухоли, гепатиты, цирроз печени); в третьем – за пределами печеночных синусоидов (развивается при алкогольной болезни печени, фиброзе, циррозе, веноокклюзионной болезни печени).
- Постпеченочная портальная гипертензия (10-12%) бывает обусловлена синдромом Бадда-Киари, констриктивным перикардитом, тромбозом и сдавлением нижней полой вены и др. причинами. При смешанной форме портальной гипертензии имеет место нарушение кровотока, как во внепеченочных венах, так и в самой печени, например, при циррозе печени и тромбозе воротной вены.

КТ ОБП. Этот же пациент, расширенный левый долевой ствол воротной вены (синяя стрелка) с периваскулярным отеком (желтая стрелка).
Симптомы портальной гипертензии
Наиболее ранними клиническими проявлениями портальной гипертензии служат диспепсические симптомы: метеоризм, неустойчивый стул, чувство переполнения желудка, тошнота, ухудшение аппетита, боли в эпигастрии, правом подреберье, подвздошных областях. Отмечается появление слабости и быстрой утомляемости, похудание, развитие желтухи.
Иногда первым признаком портальной гипертензии становится спленомегалия, выраженность которой зависит от уровня обструкции и величины давления в портальной системе. При этом размеры селезенки становятся меньше после желудочно-кишечных кровотечений и снижения давления в бассейне портальной вены. Спленомегалия может сочетаться с гиперспленизмом – синдромом, характеризующимся анемией, тромбоцитопенией, лейкопенией и развивающимся в результате повышенного разрушения и частичного депонирования в селезенке форменных элементов крови.
Асцит при портальной гипертензии отличается упорным течением и резистентностью к проводимой терапии. При этом отмечается увеличение объемов живота, отеки лодыжек, при осмотре живота видна сеть расширенных вен передней брюшной стенке в виде «головы медузы».
Осложнения
Характерными и опасными проявлениями портальной гипертензии являются кровотечения из варикозно измененных вен пищевода, желудка, прямой кишки. Желудочно-кишечные кровотечения развиваются внезапно, имеют обильный характер, склонны к рецидивам, быстро приводят к развитию постгеморрагической анемии. При кровотечении из пищевода и желудка появляется кровавая рвота, мелена; при геморроидальном кровотечении – выделение алой крови из прямой кишки. Кровотечения при портальной гипертензии могут провоцироваться ранениями слизистой, увеличением внутрибрюшного давления, снижением свертываемости крови и т. д.
Диагностика
Выявить портальную гипертензию позволяет тщательное изучение анамнеза и клинической картины, а также проведение совокупности инструментальных исследований. При осмотре больного обращают внимание на наличие признаков коллатерального кровообращения: расширения вен брюшной стенки, наличия извитых сосудов около пупка, асцита, геморроя, околопупочной грыжи и др.
- Лабораторный комплекс. Объем лабораторной диагностики при портальной гипертензии включает исследование клинического анализа крови и мочи, коагулограммы, биохимических показателей, АТ к вирусам гепатита, сывороточных иммуноглобулинов (IgA , IgM , IgG).
- Рентгенография. В комплексе рентгеновской диагностики используется кавография, портография, ангиография мезентериальных сосудов, спленопортография, целиакография. Данные исследования позволяют выявить уровень блокировки портального кровотока, оценить возможности наложения сосудистых анастомозов. Состояние печеночного кровотока может быть оценено в ходе статической сцинтиграфии печени.
- Сонография. УЗИ брюшной полости необходимо для выявления спленомегалии, гепатомегалии, асцита. С помощью допплерометрии сосудов печени производится оценка размеров воротной, селезеночной и верхней брыжеечной вен, расширение которых позволяет судить о наличии портальной гипертензии.
- Функциональные исследования. С целью регистрации давления в портальной системе прибегают к проведению чрескожной спленоманометрии. При портальной гипертензии давление в селезеночной вене может достигать 500 мм вод. ст., тогда как в норме оно составляет не более 120 мм вод. ст.
Обследование пациентов с портальной гипертензией предусматривает обязательное проведение эзофагоскопии, ФГДС, ректороманоскопии, позволяющих обнаружить варикозное расширение вен ЖКТ. Иногда вместо эндоскопии проводится рентгенография пищевода и желудка. К биопсии печени и диагностической лапароскопии прибегают в случае необходимости получения морфологических результатов, подтверждающих заболевание, приведшее к портальной гипертензии.

КТ ОБП. Этот же пациент, варикозно расширенные вены как проявление синдрома портальной гипертензии (коричневая стрелка).
Лечение портальной гипертензии
Терапевтические методы лечения портальной гипертензии могут быть применимы только на стадии функциональных изменений внутрипеченочной гемодинамики. В терапии портальной гипертензии используется:
- Фармакотерапия: нитраты (нитроглицерин, изосорбид), β-адреноблокаторы (атенолол, пропранолол), ингибиторы АПФ (эналаприл, фозиноприл), гликозаминогликаны (сулодексид) и др.
- Эндоскопические манипуляции. При остро развившихся кровотечениях из варикозно-расширенных вен пищевода или желудка прибегают к их эндоскопическому лигированию или склерозированию. При неэффективности консервативных вмешательств показано прошивание варикозно-измененных вен через слизистую оболочку.
- Оперативное лечение. Основными показаниями к хирургическому лечению портальной гипертензии служат желудочно-кишечные кровотечения, асцит, гиперспленизм. Операция заключается в наложении сосудистого портокавального анастомоза, позволяющего создать обходное соустье между воротной веной или ее притоками (верхней брыжеечной, селезеночной венами) и нижней полой веной или почечной веной. В зависимости от формы портальной гипертензии могут быть выполнены операции прямого портокавального шунтирования, мезентерикокавального шунтирования, селективного спленоренального шунтирования, трансъюгулярного внутрипечёночного портосистемного шунтирования, редукции селезеночного артериального кровотока, спленэктомия.
- Паллиативные вмешательства. Паллиативными мерами при декомпенсированной или осложненной портальной гипертензии, могут являться дренирование брюшной полости, лапароцентез.
Прогноз
Прогноз при портальной гипертензии, обусловлен характером и течением основного заболевания. При внутрипеченочной форме портальной гипертензии исход, в большинстве случаев, неблагоприятный: гибель пациентов наступает от массивного желудочно-кишечного кровотечения и печеночной недостаточности. Внепеченочная портальная гипертензия имеет более доброкачественное течение. Наложение сосудистых портокавальных анастомозов может продлить жизнь иногда на 10—15 лет.
Источник https://clinic-a-plus.ru/articles/gastroenterologiya/21364-poslednyaya-stadiya-tsirroza-pecheni.html
Источник https://probolezny.ru/cirroz-pecheni/case-1647/
Источник https://www.krasotaimedicina.ru/diseases/zabolevanija_gastroenterologia/portal-hypertension