Лечение язвы двенадцатиперстной кишки

Язва двенадцатиперстной кишки (далее — ДПК) во всем мире относится к распространенному заболеванию. По статистическим данным, в разных странах она диагностируется у 5–15% населения. Эта болезнь встречается в три раза чаще, чем язва желудка, женщины при этом болеют реже, чем мужчины. Сейчас отмечается рост осложнений этого заболевания, в первую очередь язвенных кровотечений, поэтому важно начать лечение при появлении первых симптомов болезни.
Язва двенадцатиперстной кишки, ее виды и стадии
Язвенная болезнь — хроническое заболевание с периодическими рецидивами, при котором на слизистой оболочке и в подслизистом слое образуется дефект — язва.
По размерам язвы бывают:
- малыми — в диаметре до 0,5 см;
- средними — в диаметре 0,6–1,9 см;
- большими — в диаметре 2,0–3,0 см;
- гигантскими — в диаметре более 3,0 см.
Также различают заболевания, ассоциированные с бактерией Helicobacter pylori (далее — НР) и не ассоциированную с НР.
Язва 12-перстной кишки может локализоваться на луковице и в постбульбарном отделе.
По стадиям принято деление:
- обострение — характеризуется образованием свежей язвы;
- рубцевание — эпитализация с последующим образованием рубца;
- ремиссия — заживление язвы.
Отдельно выделяют рубцово-язвенную деформацию двенадцатиперстной кишки.
Основные причины возникновения
К основным причинам заболевания относят нарушение баланса между агрессивным кислотно-пептическим влиянием желудочного сока и защитными свойствами слизистой ДПК. Это относится к гиперсекреции — чрезмерной выработки соляной кислоты, нарушению моторики кишечника.
Снижение защитных свойств сводится к понижению выработки слизи, ухудшению кровотока и регенерации — восстановлению клеток кишки. Гормональные факторы также могут оказать влияние на возникновение язвы.
К предрасполагающим факторам относятся:
- злоупотребление кислыми, острыми продуктами и кофе;
- нарушение режима питания;
- генетическая предрасположенность;
- депрессия и стресс;
- прием некоторых медикаментов;
- трудовая деятельность в ночную смену;
- курение и злоупотребление алкоголем;
- сопутствующие воспалительные болезни.
В 1983 году была установлена важнейшая роль в снижении защитных свойств слизистой кишечника бактерии Helicobacter pylori. В проведенных исследованиях она была выявлена у 93% больных язвой ДПК. Хеликобактер устойчив к лекарственным препаратам и кислотной среде. При размножения микроорганизм выделяет ферменты, вызывающие воспаление слизистой, приводящий к язве кишечника.

Симптомы заболевания
Ведущим симптомом заболевания является сильная боль, возникающая справа чуть выше пупка или немного ниже грудины. Обычно такие болезненные ощущения возникают натощак, через 3 часа после приема пищи. После еды боль стихает. У пациентов может возникать изжога, тошнота и рвота после еды, которая приносит временное облегчение. Также характерна потеря аппетита, быстрое снижение веса. У таких больных повышается раздражительность, наступает вялость и снижение жизненных сил.
Для язвенной болезни типичен сезонный характер, обострение симптоматики наблюдается весной и осенью. Иногда патология протекает бессимптомно. Это происходит при небольших размерах язвы.
Диагностика заболевания
Диагностика включает сбор анамнеза, осмотр врачом, инструментальные и лабораторные исследования.
Консультативный прием
Первичный прием ведет терапевт, который при подозрении на язву ДПК направляет к гастроэнтерологу. Консультативный прием начинается со сбора анамнеза, уточнения симптоматики, выявления сопутствующих факторов. После этого проводится осмотр и пальпации, при которой можно выявить умеренное напряжение брюшной стенки, болезненность в области локализации язвы.
Язва двенадцатиперстной кишки
Язвенная болезнь – это хроническое заболевание, поражающее желудок или двенадцатиперстную кишку. При болезни в стенках кишки или желудка образуется дефект – язва. Поражение двенадцатиперстной кишки встречается чаще поражения желудка и требует обязательного лечения.
Признаки язвы 12-перстной кишки
- Боли в области живота
- Тошнота
- Вздутие живота
- Отрыжка воздухом
- Запоры
Боли при язве двенадцатиперстной кишки – это главный симптом, указывающий на развитие болезни. Характер болей связан с приемом пищи. Они могут быть «голодными» или «ночными» – возникают через 6-7 часов после еды и исчезают после приема пищи.
Поздние боли появляются примерно через 2 часа после еды. Постепенно дискомфорт усиливается.
Появление болей также зависит от сезона – осенью и весной они усиливаются.
Причины заболевания
Язвенная болезнь – многофакторное заболевание, при котором происходит повышенное выделение кислоты. Она влияет на ткани и становится причиной деструктивных процессов.
Одной из причин возникновения язвы считается инфицирование бактерией Helicobacter pylori (H. Pylori, хеликобактер пилори). Эта бактерия способна выживать в кислотной среде желудка и вырабатывать ферменты, которые повреждают защиту слизистой оболочки.
К другим факторам развития болезни относятся:
- Злоупотребление алкоголем
- Курение
- Неправильный режим питания
- Наследственная предрасположенность
- Нарушенный обмен веществ
- Стрессы – к ним относятся не только психологические стрессы, но и физический шок, который может возникнуть, например, при ожоге или переохлаждении
- Прием нестероидных противовоспалительных средств
Также выделяются факторы, которые мешают быстрому заживлению дефектов:
- Воздействие эндогенных и экзогенных факторов – к ним относятся как условия жизни и питания, так и сопутствующие заболевания
- Глубина язв более 2 сантиметров
- Высокая кислотопродукция
- Инфицирование H. pylori
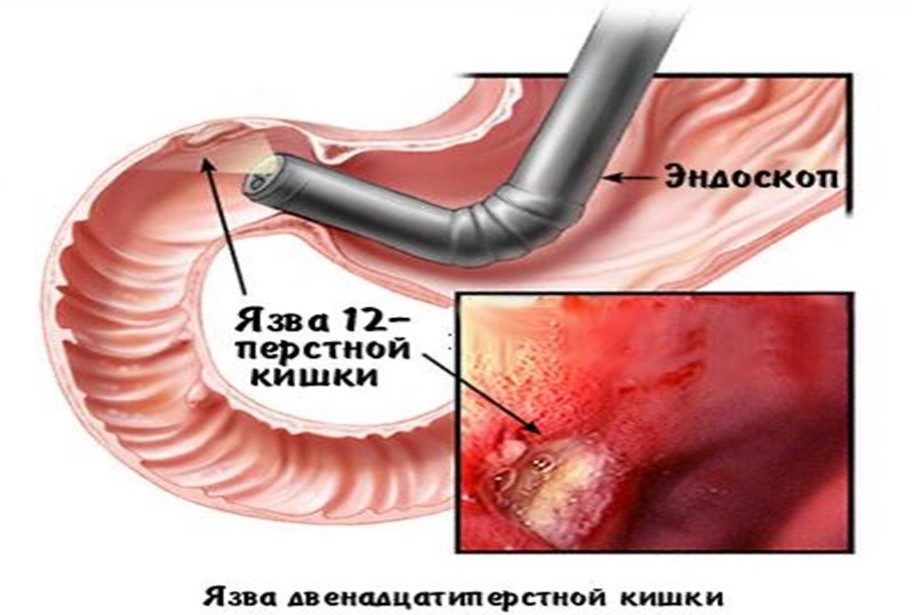
Классификация язвы двенадцатиперстной кишки
Согласно Международной классификации болезней, заболевание подразделяется на следующие виды:
- Острая с кровотечением
- Острая с прободением
- Острая с кровотечением и прободением
- Острая без кровотечения или прободения
- Хроническая или неуточненная с кровотечением
- Хроническая или неуточненная с прободением
- Хроническая или неуточненная с кровотечением и прободением
- Хроническая без кровотечения или прободения
- Не уточненная как острая или хроническая без кровотечения или прободения
Хроническая язва 12-перстной кишки
Хронические язвы отличаются количеством дефектов. Наиболее распространены единичные поражения.
Также при хронической форме происходит постепенное уплотнение дефекта. Чаще всего хронические язвы локализуются на передней стенке луковицы двенадцатиперстной кишки.
Осложнения при обострении язвы двенадцатиперстной кишки
При обострении язвы двенадцатиперстной кишки пациент чувствует постоянные боли. Они могут возникать при интенсивных нагрузках.
Обострившаяся язва приводит к серьезным осложнениям. Например, может возникнуть язва с прободением, или перфорацией. При этой форме патологии в стенке кишки появляется сквозное отверстие, из-за чего содержимое кишки попадает в брюшную полость. Пациент начинает чувствовать сильную боль в верхней части живота.
К другим возможным последствиям заболевания относятся:
- Кровотечение – осложнение характеризуется появлением рвоты темного цвета, черным стулом. Пациент также начинает чувствовать слабость, головокружение.
- Стеноз двенадцатиперстной кишки – сужение просвета органа.
- Пенетрация – язва развивается и проникает за границы 12-перстной кишки в соседние органы.
Диагностика язвы 12-перстной кишки
Для диагностики язвы двенадцатиперстной кишки необходимо записаться на прием к гастроэнтерологу. Врач выслушает все жалобы пациента и проведет физический осмотр. При осмотре проводится пальпация – прощупывание заболевших участков. Осмотр позволяет определить силу боли и границы, в которых она возникает.
При диагностике язвы у ребенка сбор анамнеза может быть осложнен. Это связано с тем, что дети не всегда могут описать характер боли и назвать точное место их возникновения.
После осмотра пациенту нужно пройти лабораторные исследования. Потребуется сдать анализ крови. При скрытом кровотечении из язвы он позволит определить пониженное содержание гемоглобина и эритроцитов. Также потребуется сдать анализ кала на скрытую кровь. Он тоже поможет выявить наличие кровотечений.
Для выявления изменений в тканях назначаются инструментальные методы диагностики. В их числе:
- Рентгенологическое исследование брюшной полости с контрастированием – позволяет обнаружить функциональные нарушения эвакуации содержимого и состояние органа. Но этот метод считается неэффективным при язвах менее 5 миллиметров.
- ЭГДС (эзофагогастродуоденоскопия) – исследование желудка при помощи эндоскопа. Процедура помогает визуализировать размеры язвы, количество дефектов и место их локализации.
Для выявления H. Pylori потребуется сдать быстрый уреазный тест.
Лечение язвы 12-перстной кишки
Лечение язвы двенадцатиперстной кишки медикаментами включает прием препаратов, которые нейтрализуют или уменьшают выделение кислоты желудочного сока. Антибиотики при язве двенадцатиперстной кишки назначаются только при обнаружении бактерии H. Pylori.
Среди других препаратов назначаются:
- Ингибиторы протонной помпы
- Антациды
- Гастропротекторы
Обезболивающие при язве двенадцатиперстной кишки помогают облегчить течение болезни. Как и остальные лекарства, покупать их стоит только по назначению специалиста.

Диета при язве двенадцатиперстной кишки
Диета – важная часть лечения язвы 12-перстной кишки. Сначала соблюдается строгая диетотерапия, после чего пациенту дают индивидуальные рекомендации по питанию.
Питаться следует регулярно – 3-4 раза в сутки. При обострившейся форме следует увеличить количество приемов пищи до 5-6. Время между каждым приемом не должно быть больше 4 часов.
Пациентам рекомендуется придерживаться принципов диеты №1 по Певзнеру. Из рациона лучше исключить продукты, которые вызывают изжогу и боли. Сам режим диеты – щадящий от термического и механического воздействия. Еду рекомендуется употреблять в вареном или протертом виде. Также можно запекать продукты, но без жесткой корочки.
Что можно есть при язве двенадцатиперстной кишки
При заболевании можно есть:
- Отварное мясо – курица, индейка, кролик
- Отварная рыба
- Молочная продукция – молоко, сметана, свежий творог
- Омлет
- Белый хлеб
- Сливочное и оливковое масла
- Ягоды и фрукты в потертом виде
Из напитков разрешается пить кисель и компот на основе фруктов и ягод. Фруктовые соки тоже можно, но не больше одного стакана в день и не слишком сладкие или кислые. Также можно пить щелочные минеральные воды. Они должны быть малой и средней минерализации.
Что исключается из питания при язве двенадцатиперстной кишки
Пациентам с язвой 12-перстной кишки рекомендуют исключить из питания:
- Жареное и копченое мясо
- Консервированную продукцию
- Сырые и свежие овощи, фрукты и ягоды
- Соленые продукты
- Твердые сорта сыра
Из напитков следует отказаться от алкоголя, газировок, крепкого чая и кофе.
Операция при язве двенадцатиперстной кишки
Операция при язве показана, если консервативное лечение не принесло результата или при выявлении осложнений.
Из методик могут применяться ваготомия и пилоропластика. Ваготомия – операция, которая заключается в пересечении блуждающего нерва или его отдельных ветвей. Это позволяет снизить выделение соляной кислоты. Пилоропластика проводится для расширения привратника – нижней части желудка.
После операции язвы двенадцатиперстной кишки пациенту потребуется время на восстановление под наблюдением врача. Необходимо соблюдать все назначения специалиста, чтобы быстрее вернуться к прежней жизни.

Профилактика язвы двенадцатиперстной кишки
К мерам профилактики относятся:
- Соблюдение режима питания – принимать пищу следует ежедневно в одно и то же время
- Слежение за развитием хронических заболеваний
- Контроль приема лекарственных препаратов
- Отказ от вредных привычек
- Регулярные занятия спортом
Для пациентов с хронической язвой дополнительно рекомендуется проходить курсы противорецидивной терапии. Также необходимо соблюдать назначенную диетотерапию. По возможности можно проходить санаторно-курортное лечение.
Лечебная диета №1

Среди проблем, возникающих с желудком первое место занимают гастрит, язва желудка и двенадцатиперстной кишки, которые являются социально-значимыми заболеваниями. Эти недуги поражают и детей, и взрослых. По статистике 14% всего населения в мире страдает от них. Факторов, влияющих на развитие этих патологий множество, но главным является – образ жизни. Неправильное питание, стрессы, вредные привычки – все это оказывается пусковым механизмом в возникновении гастрита и язвы. Так как, именно такой, уклад жизни наблюдается у городских жителей, распространенность этих патологий растет среди населения мегаполисов. У современного человека жизнь быстрая, насыщенная, плотная. В рабочие обязанности здоровое питание не входит. В них входят: звонки, встречи, покупки и продажи, услуги и предложения, требования и оправдания. Это хорошо, потому что мы развиваемся. Это плохо, потому что мы жертвуем своим здоровьем.
Лечение гастрита и язвы крайне важно, т. к. длительно не леченный гастрит переходит в язву, которая, также, при отсутствии должного лечения может переродиться в опухоль. Советский гастроэнтеролог – профессор Мануил Певзнер, сформировал целую систему необходимых диет лечебного питания. Первую в этом цикле рассмотрим прямо сейчас.
В чем заключается
Пациентам при язве и гастритах с повышенной кислотностью, как в период обострения, так и затихания симптомов болезни назначается диета №1. Никакой самодеятельности! Диету должен назначить только гастроэнтеролог. Эта лечебная гастрономическая программа делится на несколько вариантов: 1, 1а, 1б. Каждый из них назначается в зависимости от состояния болезни и называется «столом».
Как правило, одна лечебная программа плавно переходит в другую. Если пациент прошел операцию, диете номер один предшествует хирургическая нулевая система питания. Стол №1 назначают при воспалительных процессах желудка и двенадцатиперстной кишки.
Первая диета длится от 6 месяцев до года после обострения болезни. Цель диеты – нормализация кислотности, устранение и уменьшение воспалений, заживление язв, эррозий, стабилизация секреторной функции желудка. Выздоровление происходит за счет диетотерапии, направленной на максимальное щажение деятельности желудочно-кишечного тракта.
Виды щажения
Химическое – исключает блюда и продукты, которые повышают секрецию, тяжело и долго перевариваются, требуют больших затрат со стороны внутренних органов. Под запретом оказывается: острое, сильно соленое и кислое, консервированное, жирное, копченое, жареное, пряное. То есть все, что слишком яркое на вкус. Это не значит, что ближайшие полгода придется питаться пресной и невкусной едой. Диета сбалансированная, кроме исключений содержит массу разрешенных продуктов.
Суточная калорийность должна составлять не менее 2800 ккал, но набирать больше 3000 ккал не рекомендуется. Никакого голодания не предусматривается, еды должно быть достаточно. Лечебные трапезы будут вареными, приготовленными на пару, печеными. Также нужно соблюдать питьевой режим, на ночь советуют выпивать стакан молока.

Стол №1 – программа питания сбалансированная по химическому составу. В рационе каждого дня будут присутствовать:
- белков – до 100 г, включая животные;
- углеводов – 400-420 г;
- жиров – 100 г, включая животные и растительные.
Механическое щажение исключает крупнокусковую пищу. У больного такая еда усиливает моторику пищеварительного тракта, что провоцирует тошноту, рвоту, изжоги и подобные неприятные симптомы. Диета номер один предусматривает мягкую пищу: протертую, пюре, мелко нарезанную. Если блюдо запеченное, оно должно быть без корочки. Вареное постное мясо и рыбу можно есть не измельченными, подавая целым куском. Пищу нужно принимать часто и умеренно. Кроме этого, ограничиваются продукты с большим содержанием клетчатки: редис, репа, грибы, капуста (кроме цветной), бобовые и др. Полный перечень запрещенных и разрешенных продуктов для стола №1 рассмотрим ниже.
Термическое – подразумевает употребление пищи в оптимальной температуре. Оптимальная температура пищи при назначении диеты №1 должна быть не ниже 15 градусов и не выше 60 градусов. Если еда раздражает слизистую оболочку рта, она не подходит: ее нужно разогреть или остудить. Все должно быть теплым: закуски и салаты, супы и основное. Такая лечебная программа, с некоторой коррекцией, иногда прописывается пациентам с панкреатитом, сахарным диабетом с сопутствующими проблемами со стороны желудочно-кишечного тракта.
Итак, на диете №1 по Певзнеру нужно есть досыта, размеренно, использовать для диетических блюд только прописанные продукты. Для наглядности рассмотрим продукты для стола №1 и примерное меню на неделю.
Продукты для лечебной диеты
Основными критериями для выбора блюд будут: низкое содержание клетчатки и животного жира, минимум соли и раздражающих слизистую оболочку желудка веществ. Рассмотрим таблицу, чтобы лучше ориентироваться в нужных продуктах.
| Нельзя | Можно |
|---|---|
| Ржаное, мучное | Хлеб из цельнозерновых злаков |
| Пшеничные макаронные изделия | Вермишель |
| Любое жирное мясо | Нежирное мясо: молодая баранина, говядина, телятина, кролик |
| Жирная рыба, соленая и консервированная | Нежирное филе рыбы без кожи |
| Копчености, колбасные изделия с жировой прослойкой | Колбаса молочная, докторская, вареная, натуральные сардельки |
| Молочные продукты с высокой жирностью, кислые | Обезжиренные кисломолочные продукты |
| Острые и соленые сыры, домашнюю брынзу | Твердый сыр с нейтральным вкусом |
| Жареные яйца | Отварные яйца, омлеты (только после разрешения врача) |
| Ячку, перловку, кукурузу | Рис, манную крупу, гречиху |
| Капусту, редьку и другие овощи, провоцирующие брожение | Картофель, морковь, тыкву, пасленовые (в небольшом количестве) |
| Щавель, шпинат | Петрушка и укроп (немного) |
| Свежую малину, бананы, сухофрукты | Вареные и печеные фрукты и ягоды, персики, виноград |
| Мороженое, шоколад | Мед, зефир, пастила, некислое варенье |
| Любые газированные напитки, кофе | Некрепкий чай, кофе с молоком, отвар шиповника |
| Острые специи, вкусовые добавки | Компоты, домашний кисель |
| Минимум соли | Сахар, корицу и ванилин |

Блюда можно готовить на несоленом сливочном или рафинированном растительном масле. Все остальные виды масел (льняное, кунжутное и др.) использовать не рекомендуется. Первое можно готовить из вторичных мясных отваров или из овощных бульонов. Отлично подходят протертые супы-пюре. В них разрешается добавлять хорошо разваренную крупу (геркулес, рис) или вермишель. Запрещены: густые борщи, наваристые супы, окрошка, кислые щи, грибные бульоны.
В первое время сложней всего приучить себя к новому рациону. Блюда без привычных вкусовых добавок и приправ кажутся пресными. Вместо специй можно добавлять немного мелко рубленого укропа или петрушки, лавровый лист. С десертами проблем вообще не будет. Однако, сладости тоже должны быть полезными, т.е. натуральными, с минимальным содержанием маргарина. В качестве десерта, который, к слову, должен употребляться после основного приема пищи, прекрасно подойдут желе, варенье (не кислое), сухая выпечка, зефир, запеченые фрукты.
Чтобы избежать искушений, лучше всего не покупать вообще запрещенных продуктов. Конечно не всегда можно договориться с домочадцами о семейной лечебной диете. В этом случае можно покупать только разрешенные продукты: если колбаса – то вареная, если хлеб – то первого помола, если мясо – то нежирное и т. д.
Рецепты для диеты №1
Рецепты для стола №1 при язве и гастрите в первое время легко можно найти в интернете. Лучше всего поискать их на тематических форумах или группах, блогах. Там люди с подобной проблемой делятся рецептами, отзывами и рекомендациями.
Диетический паштет
Такой паштет подходит при заболеваниях язвой, гастритом, при панкреатите.
Для приготовления нужно сварить:
- 100 г говядины;
- 2 шт. картофеля;
- 1 среднюю морковь.
Все ингредиенты следует пропустить через мясорубку. В готовый фарш, помешивая влить полстакана молока и поставить на медленный огонь тушиться (3 мин). Готовое блюдо можно немного подсолить.
Диетические запеченные котлеты

Для приготовления понадобится:
- 2 столовые ложки творога (жирностью до 9%);
- 1 яйцо;
- 150 г говядины;
- масло сливочное.
Мясо нужно отварить и остудить (оно должно быть без сухожилий и фасций). Говядину и творог следует пропустить через мясорубку дважды. Яйцо взбить, малую часть оставить для смазывания, остальное влить в фарш. Добавить масло туда же и хорошо перемешать. Сформированные котлеты разложить на противне и смазать их яйцом, печь их в духовке до готовности. Если приготовить котлеты на пару, они подойдут для стола 1а.
Меренги
Универсальный десерт подойдет для всех членов семьи. Его легко готовить, он красиво выглядит и, что немаловажно, он очень вкусный.
Чтобы приготовить меренги, понадобится:
- 3 белка;
- половину стакана сахара или сахарной пудры.
Белки нужно аккуратно отделить от желтков. Важно, чтобы посуда была полностью сухой (без капли жира). Белковую массу поместить в миску, затем эту посуду поместить в миску большего размера с теплой водой. Из прогретых белков масса получится более плотная и наполненная воздухом. Взбивать миксером нужно на небольших оборотах. Когда белки помутнеют, можно понемногу добавлять сахар или пудру (по половинке чайной ложки) и увеличивать обороты миксера. Когда масса будет полностью плотной можно приступать к высушиванию.
Если нет кондитерского мешка, можно использовать ложку или простой пакетик, отрезав от него краешек. Противень смазать или покрыть бумагой для выпечки. Меренги поместить в духовку, выставить температуру от 60 до 100 градусов и оставить сушиться на 60 минут. После этого выключить духовку и не доставать десерт до полного остывания. Меренги можно использовать, как прослойку для торта, в качестве украшения или самостоятельного десерта.
Меню диеты №1
Рассмотрим примерное меню на неделю, чтобы в последующем было проще ориентироваться в своей пищевой программе. Недельный рацион лучше составить заранее. Так можно будет впрок купить продуктов и распланировать день с учетом приготовления лечебных блюд. В ориентировочный список легко можно вносить свои коррективы, главное не выходить за рамки правил диеты.

Завтраки:
- мясной паштет с цельнозерновым багетом, печеное яблоко, чай;
- бутерброд с сыром, манная каша жидкая, чай;
- паровой омлет, хлебцы, чай с молоком;
- овсяная каша на молоке с грушами, зеленый чай.
- запеченные фрукты с медом или сахарной пудрой;
- зефир с чаем;
- пудинг, суфле;
- компот с сухим печеньем или сушками.
- овощной суп, отварная гречиха с куриным филе, салат из моркови;
- суп-пюре из брокколи, курицы и картофеля, банан с творогом;
- суп без мяса, вермишель с тефтелями на пару, хлеб;
- овощные первые блюда, пюре с отварным мясом.
- бутерброд с вареной колбасой и твердым сыром, чай;
- творог с грушей или персиком;
- меренги с чаем и молоком;
- запеченные яблоки.
- разрешенные злаки с паровыми котлетами, молоко;
- картофельное пюре с куриным мясом, хлеб;
- печеный лапшевник, молоко;
- овощи на пару, отварное мясо;
- рис и котлеты на пару.
Перед сном рекомендуется выпивать стакан натурального йогурта без добавок или теплого молока.
Стол 1а

Чаще всего этот вариант лечебного рациона предшествует номеру один. Правила и суть такие же, как и в предыдущем варианте. Диета 1а прописывается в первую неделю лечения обострения язвенной болезни, а также при гастрите в период обострения. Меню здесь более урезанное, но длится, как правило, недолго. Рассмотренный рецепт котлет подходит и для стола №1а.
Еда должна быть только теплой. Суточная калорийность при диете 1а должна составлять в среднем 2000 ккал. Также нужно соблюдать питьевой режим. Для скорого выздоровления важно не отступать от правил диеты и есть небольшими порциями, по 5-6 раз в день.
Примерное меню для стола 1а
Завтрак: яйца пашот (с жидким желтком), чай с молоком.
Ланч: желе из моркови, стакан теплого молока.
Обед: легкий перловый отвар без мяса, паровые котлеты с гарниром из гречневой каши.
Полдник: пудинг из фруктов, стакан молока.
Ужин: протертая каша из риса, тефтели из постной рыбы или мяса.
Перед сном: теплое молоко.
Составляя меню стоит отказаться от: мучных изделий полностью, фруктов (в сыром виде), сметаны и сыра, овощей в любом виде, творога в обычном виде, специй и соусов, плюс все, что запрещено в №1. В целом, список продуктов такой же, как стол 1, но более ограниченный.
Разрешается есть мягкую, кашеобразную пищу без вкусовых добавок. В качестве термической обработки можно использовать только варку или приготовление на пару. На протяжении всей программы больной соблюдает постельный режим.
Когда самочувствие и состояние больного улучшается, доктор назначает другую диету: №1 или №1б.
Стол 1б
Лучшие материалы месяца
- Коронавирусы: SARS-CoV-2 (COVID-19)
- Антибиотики для профилактики и лечения COVID-19: на сколько эффективны
- Самые распространенные «офисные» болезни
- Убивает ли водка коронавирус
- Как остаться живым на наших дорогах?
Правила диеты характерны для предыдущих вариантов: дробное питание, теплая пища, протертые и мягкие блюда, минимум соли. Диета 1б прописывается после обострений, в период затухания осложнений при гастрите и язве желудка и двенадцатиперстной кишки. Больному в период соблюдения стола 1б показан полупостельный режим.
Перечень продуктов, которые нельзя употреблять такой же, как и в №1 с дополнительными ограничениями. Кисломолочные напитки полностью исключаются. Можно есть сухой хлеб, но немного (до 100 гр). Любое вареное мясо нужно хорошо измельчить или протереть, рекомендуется 2 раза перемолоть его. Запрещены в натуральном виде фрукты и овощи. Их можно варить, делать желе, суфле муссы, компоты. Также исключают кофе, газировку и какао.
На завтраки можно готовить кашу из манной крупы или овсянку на воде, паровые омлеты, в них можно добавить овощи. Для полдников и ланча подходят печеные фрукты (разрешенные), суфле, теплое молоко, чай с молоком. На обед обязательно должна быть жидкая пища: протертые рисовые или перловые супы, легкие овощные отвары. Для ужинов подходят протертые крупы, паровое мясо и овощи, пюре. За несколько часов до сна следует выпить 250-300 мл теплого молока. Термическое щажение (15-65 градусов) и частоту приемов пищи также нужно соблюдать. После улучшения самочувствия пациента переводят на диету №1.
В заключение
Заболевания желудочно-кишечного тракта лучше предупредить, чем потом лечить их тяжело и долго. Чтобы максимально сократить вероятность появления этих болезней, нужно дробно питаться, обязательно есть жидкую пищу, минимизировать потребление фастфуда, жаренного и полуфабрикатов. Тем, у кого плотный рабочий график вместо уличной закусочной лучше забежать в обычный супермаркет. Там найдется больше полезного: йогурты, кефир, фрукты, выпечка собственного производства. Также важно меньше употреблять (лучше вообще отказаться) от табака и алкоголя. Нужно не объедаться и не есть слишком маленькими порциями. По утверждению врачей оптимальная трапеза должна помещаться в двух ладонях.
Если появились боли в желудке, изжога, отрыжка, тошнота, постоянное чувство голода или отсутствие аппетита, необходимо незамедлительно пройти обследование у врача-гастроэнтеролога.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Автор статьи:
Фатеева Анастасия Александровна
Специальность: диетолог, психотерапевт, эндокринолог .
Общий стаж: 10 лет .
Место работы: частная практика, онлайн консультирование .
Образование: эндокринология-диетология, психотерапия .
Источник https://ventri.clinic/service/gastroenterologiya/yazva-dvenadtsatiperstnoy-kishki/
Источник https://medyunion.ru/diseases/yazva-dvenadtsatiperstnoy-kishki/
Источник https://foodandhealth.ru/diety/lechebnaya-dieta-1/