Чума: что это за заболевание, как проявляется эта болезнь?

Чума – это чрезвычайно опасная инфекционная болезнь, имеющая высокий уровень контагиозности. Она вызывается неподвижной грамотрицательной палочковидной бактерией, называющейся Yersinia pestis. Чаще всего возбудитель передается посредством трансмиссивного пути (при укусе блох и некоторых видов клещей), однако могут реализовываться контактный и алиментарный пути заражения. В этой статье мы поговорим о том, что такое чума, какие симптомы для нее характерны, как лечится данное заболевание.

Каковы ваши шансы достичь долголетия: пройдите тест от ученых
Клиническая картина чумы

Прежде всего, необходимо понимать, что чума может протекать в нескольких клинических формах. С момента проникновения возбудителя в организм до появления первой симптоматики в среднем проходит от трех до шести суток.
Инфекция начинается остро с нарастания общего интоксикационного синдрома, представленного лихорадкой, ознобом, мышечными и суставными болями, нарушением сознания, тошнотой и рвотой, мучительной жаждой и так далее.
Наиболее часто диагностируемая форма чумы – бубонная. С клинической точки зрения она характеризуется гнойным воспалением единичных или множественных периферических лимфатических узлов. Пораженный лимфоузел (бубон) становится болезненным, увеличенным в размерах, вначале плотным, а затем – размягченным. Воспаленные лимфатические узлы сливаются между собой с образованием единого обширного конгломерата. В дальнейшем бубоны могут самостоятельно рассасываться, изъязвляться или некротизироваться.
Еще одна форма – кожная. Первично в месте внедрения возбудителя образуется болезненный, заполненный геморрагическим содержимым гнойничок. В дальнейшем пустула вскрывается, и на ее месте остается язва, постепенно увеличивающаяся в размерах. Дно язвенного дефекта заполнено некротическим черным струпом.
Иногда чума протекает в кожно-бубонной форме, при которой выявляется как кожный дефект, так и поражение лимфатических узлов.
В некоторых случаях диагностируется легочная форма данного заболевания. Она также сопровождается выраженным интоксикационным синдромом. Примерно на вторые или третьи сутки появляется изнуряющий кашель, при котором выделяется прозрачная, а затем – пенистая кровянистая мокрота. Клиническая картина дополняется одышкой, болями в груди.
Достаточно редкая форма чумы – кишечная. Наблюдаются такие симптомы, как сильная боль в животе, приступы рвоты, диарея. В выделяемых каловых массах обнаруживаются примеси слизи и крови. Нередко наблюдаются ложные болезненные позывы к акту дефекации.
Лечение чумы
При отсутствии своевременной медицинской помощи прогноз чумы крайне неблагоприятный. В 2021 году ученые из ГНЦ прикладной микробиологии и биотехнологии Роспотребнадзора опубликовали работу, в которой было установлено, что при отсутствии лечения смертность при бубонной форме чумы составляет 40-60%, в то время как легочная чума без лечения летальна всегда.
В первую очередь назначаются антибактериальные средства, выбираемые в зависимости от формы чумы. Так, например, при бубонной форме вводятся хлорамфеникол со стрептомицином. Кроме этого, дополнительно могут использоваться тетрациклины.
План лечения дополняется:
- Дезинтоксикационными мероприятиями;
- Средствами, улучшающими микроциркуляцию;
- Жаропонижающими препаратами;
- Бронхолитиками при необходимости и так далее.
Любое лекарственное средство используется только по назначению врача.
Читайте далее

Где можно сдать анализ на гепатит
Можно ли обследоваться на наличие гепатита бесплатно? Какие анализы и где можно сдавать, какие нужны направления и подготовка.

Какие болезни диагностируют по слюне?
Как проводят диагностику по слюне, какие болезни можно так обнаружить, и почему это лучше анализа крови — в статье MedAboutMe

Какие проблемы с кожей помогут решить средства с гиалуроновой кислотой?
Сухость кожи, чувство стянутости — всё это и другие проблемы, которые решают средства с гиалуроновой кислотой.
Чума
![]()
Чума — это острое, серьезное инфекционное заболевание, вызываемое бактерией Yersinia pestis. Она распространяется среди грызунов: крыс, мышей, белок, полевок, кроликов, но также может атаковать людей. Чума является причиной одной из величайших эпидемий в истории человечества, известной как «Черная смерть». Из-за нее погибли 30-60% жителей Европы.
Чума — это заразное заболевание, которое поражает млекопитающих, в том числе людей. Это вызвано грамотрицательными палочками Yersinia pestis , то есть бактериями, принадлежащими к семейству энтеробактерий. Они попадают в организм человека укус блохами, которые ранее питались крысами, полевками, дикими кроликами или белками. Заражение также может происходить капельным путем — тогда это называется легочной формой заболевания.
Крупнейшая эпидемия чумы произошла в 14 веке в Европе (так называемая «черная смерть»), и ее символом был врач, имеющий дело с инфицированными во время пандемии, в характерной маске птицы. Такой наряд должен был защищать от воздушной чумы и запаха, поэтому клюв был наполнен ароматическими и целебными веществами, включая лимонный бальзам, мяту, мирру, розу, можжевельник или камфару. Благодаря лекарствам и вакцинам, чума намного лучше контролируется и эффективно лечится.
Чума — виды и симптомы
Наиболее распространенной формой чумы является бубонная форма — инкубационный период колеблется от нескольких часов до 12 дней (в среднем 2-5 дней). Она начинается с высокой температуры и озноба. Больной человек беспокойный, иногда очень сонный. Лимфатические узлы увеличены, особенно паховые и подмышечные, под мышками они могут достигать размеров до 10 см, через несколько дней их содержимое (гнойное) может опорожняться фистулами. Экхимоз может появиться на коже. Необработанная бубонная форма приводит к смерти в 60% случаев.
Первичная легочная чума — период выявления составляет 2-3 дня, это наиболее заразная разновидность, одно из самых тяжелых заболеваний, поражающих человека. Бактерии чумы, попадающие в дыхательные пути, вызывают быстро усиливающиеся воспалительные изменения. Появляется сухой, утомительный кашель, вначале больной может кашлять слизью с последующим обильным выделением мокроты и кровохарканьем. Заболевание сопровождается сильными головными болями, высокой температурой, тахикардией, ознобом. Патогенные микроорганизмы проникают в легкие, а затем проходят через кровеносные и лимфатические сосуды. Происходит недостаточность кровообращения, и большинство людей умирает в течение 48 часов, если их не лечить.
Сепсис чумы имеет быстрое течение, приводящее к смерти в течение 2-3 дней. Чаще всего это осложнение бубонной чумы. У 40% пациентов развиваются сильные боли в животе. Развиваются характерные некротические очаги, гангрена, ткани чернеют (такие признаки появились в описаниях эпидемии чумы в средние века, отсюда и название «Черная смерть»).
У некоторых людей чума протекает в легкой форме, для нее характерны лихорадка, недомогание, головные боли и опухшие железы, которые длятся в течение недели.
Как диагностируется чума?
Симптомы, типичные для чумы, диагностируются в медицинском учреждении. Кроме того, проводятся лабораторные исследования. Бактерии выделяются из материала, взятого из лимфатических узлов, мокроты или крови, и Yersinia pestis идентифицируется с помощью генетического тестирования. Серологические тесты также используются, то есть исследуют (или исключают) наличие антител, характерных для данного заболевания, в сыворотке крови.
Лечение чумы
Лечение чумы заключается в назначении антибиотиков. Ключом к эффективности терапии является быстрая диагностика и прием лекарств через капельницу (в том числе: гентамицин, тетрациклин, стрептомицин).
Лечение длится 2-3 недели. Раннее начало приема антибиотика снижает смертность от чумы до уровня менее 5%. Изоляция больного необходима только в случае легочной формы чумы, хотя все больные чумой обязательно госпитализируются.
Профилактика чумы
Профилактика чумы состоит из прививок и профилактических антибиотиков. Вакцинация проводится перед поездкой в эндемичные районы, но следует помнить, что она не защищает от легочной формы заболевания. Профилактическое использование антибиотика рекомендуется в случае контакта с больным или инфекционным материалом.
Профилактика чумы также включает в себя образовательные мероприятия, сокращение популяции больных грызунов, уничтожение блох и использование репеллентов.
Чума — симптомы и лечение
Что такое чума? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 15 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Вера Васина , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина
Инфекционист Cтаж — 15 лет
Медицинский центр «О-Три»
Дата публикации 19 февраля 2020 Обновлено 3 ноября 2021
Определение болезни. Причины заболевания
Чума («чёрный мор», «чёрная смерть») — острое заболевание, вызываемое бактерией Yersinia pestis. Относится к группе особо опасных карантинных инфекций. Клинически характеризуется синдромом общей инфекционной интоксикации, лихорадкой, поражением лимфоузлов, ретикулоэндотелиальной системы (тканей, богатых макрофагами, например микроглии), лёгких и других тканей человека. Передаётся различными путями, из которых наиболее опасен воздушно-капельный. Без адекватного лечения чума может привести к смерти. Описаны случаи применения в качестве биологического оружия: в летописях XIV, XVIII века и японцами в 1939 и 1942 гг.
Этиология
Возбудитель чумы — чумная палочка (Yersinia pestis), открытая в июне 1894 года в Гонконге французом Александром Йерсеном и японцем Китасато Сибасабуро. Выявлено, что чумной микроб возник при мутации бактерии псевдотуберкулёза (Y. Pseudotuberculosis) не более 20 000 лет назад. Впервые чумные эпидемии описаны в летописях древнего мира, упоминаются в Библии.
Вид: Yersinia pestis (чумная палочка)
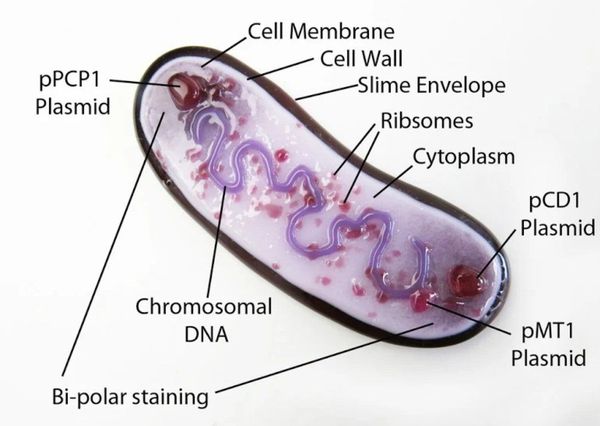
Y. pestis — неподвижная грамотрицательная палочка размером 0,3-0,6 × 1-2 мкм, округлой, нитевидной или удлинённой формы. Покрыта капсулой из слизистого вещества, окрашивается биполярно: интенсивно на концах и бледнее в центре. Не имеет жгутиков и не образует спор. Факультативный внутриклеточный анаэроб — способна развиваться как в клетках, так и за их пределами.
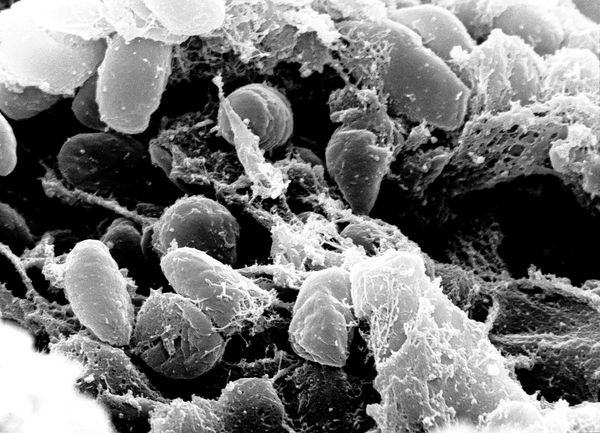
Факторы патогенности (вещества, определяющие способность бактерии вызывать инфекционный процесс):
- Чумной токсин или мышиный яд — белок, состоящий из двух фракций (А и В), различных по составу и свойствам. Крайне токсичен для человека.
- Липополисахаридный эндотоксин, состоящий из полисахарида, соединённого с липидом. Высвобождается при гибели бактерии.
Y. pestis умеет расщеплять углеводы и вырабатывает ферменты, помогающие заселять организм: гиалуронидазу, коагулазу, гемолизин, фибринолизин, пестицин. Существует несколько подвидов возбудителя чумы, различных по способности заражать организм.
Бактерии растут на обычных питательных средах с добавлением гемолизированной крови или сульфита натрия для стимуляции роста при температуре 28-30°С, рН среды 7,0-7,2 с видимым результатом через 12-14 ч.
Содержит более 30 антигенов, V- и W-антигены подавляют иммунные реакции, в частности фагоцитоз. Капсула защищает микроорганизм от растворения полиморфно-ядерными лейкоцитами, контролирующими различные стадии воспаления.
Чумная палочка сохраняется в выделениях больных людей и на объектах внешней среды:
- в гное из лимфоузла — до месяца;
- в трупах людей и животных — до двух месяцев;
- в земле при благоприятных условиях — несколько месяцев.
Выдерживает низкие температуры: при 0 °С сохраняется шесть месяцев, в замороженных трупах — год и более. Не переносит:
- солнечные лучи (гибнет за 2-3 часа);
- высыхание;
- кислород;
- высокую температуру: при 100°С чумные бактерии погибают мгновенно, при 80 °С — через 5 мин;
- кислую среду;
- химические вещества, в том числе дезинфектанты (хлорид ртути в разведении 1:1000 и бытовые хлорсодержащие средства уничтожают микроорганизм за 1-5 мин).
Чумная палочка сохраняет высокую чувствительность к антибиотикам (тетрациклиновой, аминогликозидной и фторхинолоновой групп) [1] [5] [7] [10] .
Эпидемиология
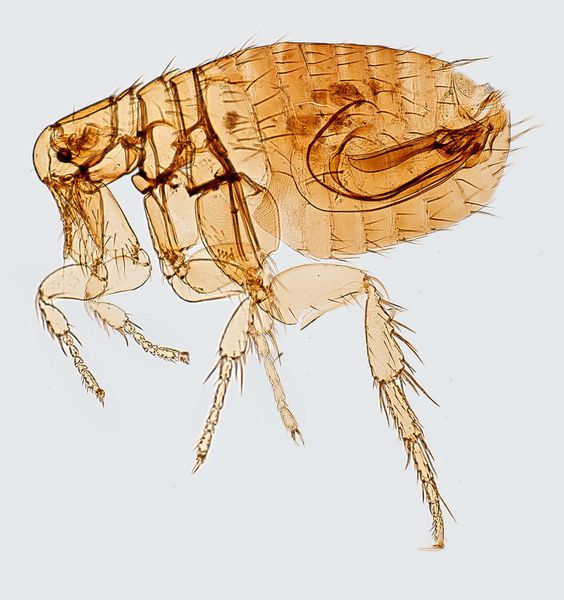
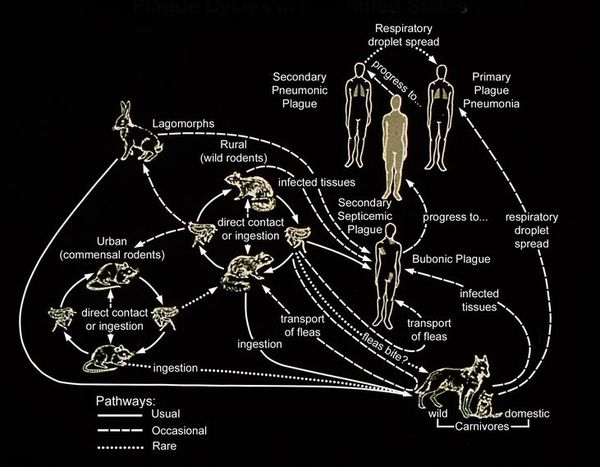
Резервуар и основной источник инфекции — грызуны. Реже болеют зайцы, кролики, лисы и верблюды. Ранее эпидемии чумы вызывали миграции крыс, заражающихся в природных очагах. Переносчики чумы — крысиные блохи (Xenopsylla cheopis).
Распространённость чумы
В XIV веке от чумы погибло более 50 миллионов человек. В 2010−2015 годах чумой заболели 3248 человек, из них 584 погибли. Чаще всего заболевание встречается в Перу, Демократической Республике Конго и на Мадагаскаре [11] .
В XXI веке эпидемии чумы не возникают, выявляют лишь единичные случаи:
- на территории России — Астраханская область, Кабардино-Балкарская, Ингушская, Чеченская, Карачаево-Черкесская республики, республика Алтай, Забайкалье, Дагестан, Калмыкия, Тыва;
- в сопредельных странах — Казахстан, Монголия, Китай;
- в мире — Мадагаскар, Индия, Вьетнам, Африка, США, Индия.
Основные природные очаги в РФ:
- Забайкальский (носители: сибирский сурок, даурская пищуха, полевка Брандта);
- Тувинский (носители: длиннохвостые суслики, монгольская пищуха);
- Горно-Алтайский, Волго-Уральский, Зауральский.
Механизмы передачи:
- Трансмиссивный — человек заражается при укусе блохи и попадании на кожу её фекалий или масс, срыгиваемых при питании. У инфицированной блохи в зобу возникает препятствие из размножающихся бактерий. Это мешает питанию, поэтому после укуса насекомое срыгивает первую кровь с микробами обратно в ранку. Реже инфекция распространяется через укусы человеческими вшами и клещами.
- Контактно-бытовой — инфицирование охотников при обработке шкур заражённых животных, прямой контакт с гноем больных кожной или кожно-бубонной формами чумы, с трупами умерших, перепрыгивание блох с остывающего тела.
- Фекально-оральный — при употреблении в пищу заражённого мяса.
- Аэрозольный — воздушно-капельный путь от человека, заражённого лёгочной формой чумы, редко от домашних кошек. Наиболее опасный способ, инфекция распространяется по воздуху, вызывает тяжёлое заболевание с высокой летальностью [1][2][5][9] .
Человеческая форма чумы редко поражает животных. Заболевание, как правило, проходит в лёгкой форме. Подозреваться заражение можно, если появился кашель с кровью и в скором времени животное погибло.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы чумы
Инкубационный период при заражении от укуса блохи и контакта с инфицированным материалом длится от 3 до 6 дней. При аэрогенном заражении лёгочной формой — 1-2 дня. У привитых пациентов этот период растягивается до 12 дней. Прививка действует около года, обеспечивая относительную защиту. Затем, в течение непродолжительного времени, болезнь развивается в более лёгкой форме, по окончанию периода — как у непривитых.
Чума часто протекает в среднетяжёлой и тяжёлой форме. Болезнь начинается остро, внезапно. Симптомы заболевания:
- высокая температура;
- потрясающий озноб, лихорадка;
- интоксикация;
- слабость, ломота в мышцах и суставах;
- сильная головная боль;
- нарастающее беспокойство, помутнение сознания, состояние бреда;
- повышение двигательной активности (бессмысленный беспорядочный бег);
- сухость во рту, жажда;
- тошнота;
- рвота, в динамике — с кровью;
- белый налёт на языке;
- боли в животе, диарея с кровью;
- одутловатость лица с выражением, напоминающим маску ужаса и страданий;
- увеличение мелких кровеносных сосудов, заметное визуально.
С развитием болезни возбуждение сменяется апатией и адинамией, появляется сыпь на коже, выраженная тахикардия, нарушение ритма сердца, прогрессирующее падение артериального давления. Развивается учащённое поверхностное дыхание (тахипноэ), снижается количество отделяемой мочи вплоть до анурии.
Выделяют четыре клинические формы чумы: кожную, бубонную, первично-септическую, лёгочную.
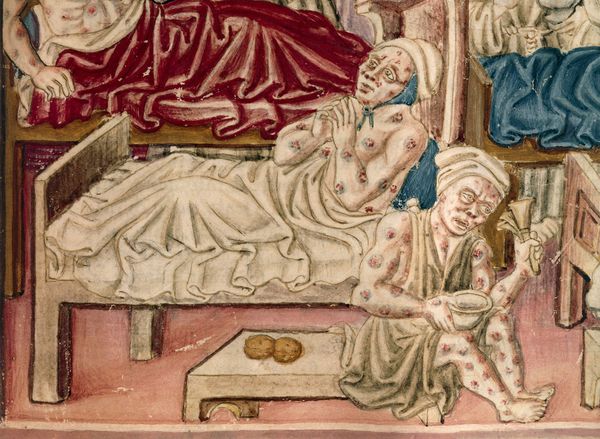
Кожная форма чумы
На коже последовательно формируются: пятно, папула, пузырёк, гнойный пузырёк (пустула) с конечным превращением в язву. Пустула болезненна, наполнена гнойно-кровавым содержимым, окружена зоной воспаления и находится посреди плотного багрово-красного основания. При разрыве возникает язва с дном тёмного цвета. После выздоровления в этой области формируется рубец. При своевременной антибиотикотерапии смертность не превышает 1 %.
Бубонная чума
Для бубонной формы чумы характерно появление и развитие бубона — болезненного лимфоузла (или группы лимфоузлов), расположенного в любой зоне, чаще в паху. Бубон плотный на ощупь с нечёткими неровными контурами, спаян с подкожной жировой клетчаткой и ограничивает движение конечностей. Кожа в этой области сухая, горячая на ощупь, с течением болезни приобретает багрово-синюшный оттенок. При развитии заболевания бубоны размягчаются, нагнаиваются, появляются гнойные свищи. Возможно распространение инфекции и возникновение вторичных бубонов в других областях. Вокруг поражённых лимфоузлов развиваются вторичные пузырьки с кровянистой жидкостью (фликтены чумы). При своевременном лечении смертность не более 5 %. При отсутствии терапии летальность — 90 %.
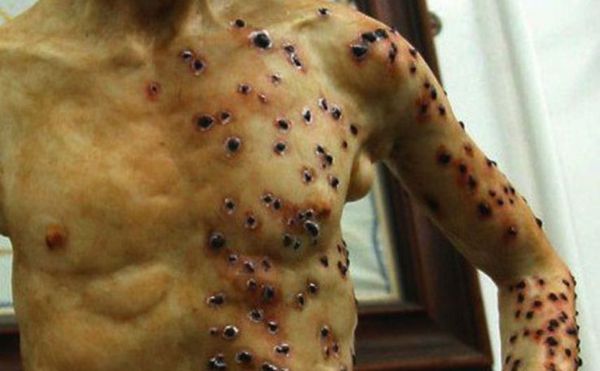
Первично-септическая форма
Обладает общими признаками чумного процесса с тяжёлым и быстрым развитием симптомов. Стремительно прогрессирует интоксикация, возникает и повторяется кровавая рвота (“кофейной гущей”), лицо приобретает синюшный оттенок, помрачается сознание. Дыхание частое, малоэффективное, пульс нитевидный, частый, артериальное давление резко снижено. Увеличивается печень и селезёнка, прекращается мочеотделение. Развивается ДВС-синдром (синдром диссеминированного внутрисосудистого свертывания) и инфекционно-токсический шок. Без лечения через 2-4 суток от начала болезни в 99 % наступает смерть. При своевременном лечении в большинстве случаев пациент выздоравливает.
Лёгочная форма
При лёгочной форме заболевания (особенно при первично-лёгочной) болезнь развивается в кратчайшие сроки: возникает острейшая интоксикация, нарастает болезненный кашель с кровянистой мокротой, одышка, хрипы в лёгких (чумная пневмония). Стремительно развивается инфекционно-токсическая энцефалопатия, больные теряют сознание (сопор, кома), возникает острая почечная недостаточность, ДВС-синдром. Смерть наступает через 1-3 суток от начала болезни. При своевременном лечении выздоравливает 50-60 % больных. При запоздалом лечении смертность достигает 98 %, без лечения — 100 %.
Кишечную форму чумы не выделяют, но септическая форма может протекать с болью в животе, диареей и рвотой. Лёгочная форма также может сопровождаться рвотой и тошнотой [10] .
Чума при беременности
Во время беременности чума протекает особенно тяжело. Высок риск выкидыша и преждевременных родов [1] [3] [5] [6] .
Патогенез чумы
Иммунная система человека практически неспособна противостоять натиску чумной палочки. Это связано со стремительным размножением возбудителя, выработкой им факторов патогенности и антифагинов, подавляющих фагоцитоз (поглощение бактерий клетками иммунной системы) на начальных этапах, и слабым образованием антител.
Входные ворота при кожно-бубонной форме — кожа в месте укуса или втирания фекалий блох в повреждённую кожу, конъюнктивы, слизистые оболочки ротоглотки. При лёгочной форме чумы — слизистые оболочки респираторного тракта.
Этапы развития заболевания:
- В слизистых оболочках респираторного тракта возникает специфическая реакция (первичный аффект) на внедрение возбудителя чумы в виде пузырька с кровянистым содержимым, иногда язвочка.
- Происходит первичное размножение возбудителя и миграция по лимфатическим сосудам.
- Микроорганизм размножается в близлежащих лимфоузлах в течение 2-6 дней. Состояние сопровождается выраженной воспалительной реакцией: лимфоузлы увеличиваются, слипаются, частично переплавляются и образуют бубон (конгломерат воспалённых лимфоузлов).
- При отсутствии антибактериального лечения на этом этапе возникает некроз лимфоузлов и прорыв микробов в кровеносное русло (бактериемия) с обсеменением органов и тканей. Возможно развитие чумного сепсиса — появление множества очагов скопления бактерий, образование новых бубонов. Глобальное распространение эндотоксинов сопровождается выбросом большого количества провоспалительных медиаторов, что ведёт к нарушению микроциркуляции, развитию ДВС-синдрома, острой почечной недостаточности, коллапсу иммунной системы и инфекционно-токсическому шоку.
При попадании возбудителя в ткань лёгких (20 % случаев) возникает вторично-лёгочная форма заболевания. Стремительно развивается гангренозно-геморрагическая пневмония, увеличиваются и воспаляются трахеобронхиальные лимфоузлы, в плевральной полости скапливается жидкость (плевральный выпот).
При воздушно-капельном заражении (первично-лёгочная чума) развивается серозно-геморрагическое воспаление лёгочной ткани, некротические изменения, воздушные пространства заполняются геморрагическим экссудатом с большим количеством возбудителя [4] [5] [7] [8] .
Классификация и стадии развития чумы
Классификация и стадии развития
1. По Международной классификации болезней 10-го пересмотра (МКБ -10):
- A20 Чума;
- A20.0 Бубонная чума;
- A20.1 Целлюлярнокожная чума;
- A20.2 Лёгочная чума;
- A20.7 Септическая чума;
- A20.8 Другие формы чумы;
- A20.9 Чума неуточнённая;
2. По клинической форме:
- кожно-бубонная — появление сыпи на коже и образование бубона (воспалённого лимфоузла);
- первично-септическая — изначально возникает как полиорганное тяжёлое поражение;
- вторично-септическая — развивается из бубонной формы в полиорганное поражение;
- первично-лёгочная — крайне опасное заболевание, протекает как первичный процесс со стремительным поражением лёгких и других органов;
- вторично-лёгочная развивается постепенно из кожно-бубонной формы.
3. По степени тяжести:
- лёгкая (нетяжёлая интоксикация в течение недели, субфебрильная температура, частота пульса соответствует цифрам температуры, отсутствие геморрагического синдрома и неврологических нарушений);
- средняя (умеренная интоксикация в течение двух недель, фебрильная температура, умеренная брадикардия, умеренно выраженные геморрагические проявления, скудная неврологическая симптоматика);
- тяжёлая (сильно выраженная интоксикация, шок, ДВС-синдром, фебрильная длительная лихорадка, тахикардия, выраженный геморрагический синдром, масштабные кровоизлияния, кровавая рвота, сильная головная боль, расстройство восприятия, нарушение координации) [5][6][7][10] .
Без лечения болезнь часто протекает в тяжёлой форме и заканчивается смертью.
Осложнения чумы
- ДВС-синдром — ведёт к появлению кровотечений, образованию тромбов в органах и, как следствие, к полиорганной недостаточности и смерти;
- гангрена кожи, пальцев и стоп — образование тромбов в сосудах кожи и конечностей ведёт к омертвению тканей и развитию гангрены;
- менингит (воспаление оболочек мозга — редкое осложнение) [4][5][8] .

Диагностика чумы
Все действия с потенциально инфицированными материалами при подозрении на чуму проводятся в специализированной лаборатории особо опасных инфекций, работающей с патогенами I класса биологической опасности (в западных странах IV класса).
Лабораторная диагностика:
- клинический анализ крови (нейтрофильный лейкоцитоз со сдвигом влево, повышение СОЭ, тромбоцитопения, анемия, лимфопения);
- общий анализ мочи (при остром процессе и развитии острой почечной недостаточности – олигурия, анурия, протеинурия, цилиндрурия, лейкоцитурия, эритроцитурия);
- бактериологический посев материала от больного (содержимое бубона, отделяемые язвы, материал из зева, мокрота), секционного материала от трупа (кусочки органов, кровь) — высев колоний и выделение чистой культуры Y. pestis;
- бактериологическое исследование материала грызунов, блох;
- серологическая диагностика в ранние сроки (ПЦР) и спустя 5-7 дней от заражения с контролем через 4-6 недель (ИФА, РНГА);
- микроскопия окрашенных по Граму или Романовскому — Гимзе мазков периферической крови, мокроты или лимфатических узлов (выявление биполярно окрашивающихся, яйцевидных, грамотрицательных организмов с появлением “булавки”);
- пассажи на лабораторных животных (заражение инфицированным материалом животных с последующим выделением возбудителя с характерной клинической картиной болезни);
- УЗИ органов брюшной полости (увеличение печени и селезёнки);
- ФГДС (обследование органов желудочно-кишечного тракта) для выявления кровотечения;
- рентгенография органов грудной клетки при пневмонии [3][5][6][9] .
Дифференциальная диагностика:
1. Бубонная чума:
- туляремия (слабая общая интоксикация, медленное развитие бубона, чёткие контуры бубона без спаянности с окружающими тканями, нагноение к концу 2-3 недели, специфические лабораторные тесты);
- фелиноз — болезнь кошачьих царапин (связь с предшествующим оцарапыванием кошкой, медленное развитие мелкой папулы с последующим увеличением и болезненностью локальных прилежащих лимфоузлов, постепенное нарастание интоксикации и лихорадки, доброкачественное течение);
- стафилококковая инфекция (острое воспаление лимфоузлов, окружающей ткани и подкожной жировой клетчатки, наличие воспалительных процессов в месте входных ворот, например фурункул).
2. Лёгочная чума (в т.ч. септическое течение):
- крупозная пневмония (злокачественное, быстрое и бурное течение при чуме в отличие от пневмонии);
- грипп (эпидемический сезон заболевания, выраженный синдром трахеита, клиническая кровь вирусного характера, специфические диагностические тесты);
- пневмоническая форма орнитоза (предшествующее общение с птицами, отсутствие выраженной интоксикации и быстрого ухудшения, слабовыраженные изменения общего анализа крови);
- сепсис (часто наличие первичного очага — патология зубов, ЛОР-органов, травмы, отсутствие карантина по чуме в области проживания, медленное развитие болезни);
- сыпной тиф (частый спутник войн, длительное развитие болезни, появление специфической сыпи по срокам болезни, специфические лабораторные тесты).
3. Кожная форма чумы:
- сибирская язва (посещение скотомогильников, язвы преимущественно на руках и лице, наличие безболезненных язв в виде чёрного струпа (как уголь), дочерние язвы) [5][6][8][10] .
Лечение чумы
Независимо от формы болезни, необходима строгая изоляция пациента в инфекционном отделении больницы или ОРИТ (отделение реанимации и интенсивной терапии) боксового типа.
Режим — палатный, постельный или полупостельный. Диета — №2 или №7 по Певзнеру с ограничением поступления ионов натрия и контролем уровня потребляемой жидкости.
Антибиотикотерапию необходимо начать сразу, не дожидаясь лабораторного подтверждения диагноза. Даже при лёгочной форме чумы в первые 12-15 часов болезни есть шансы на выздоровление. Назначаются препараты:
- тетрациклины;
- фторхинолоны;
- аминогликозиды;
- возможно подключение цефалоспоринов с обязательным предшествующим и сопутствующим внутривенным введением глюкокортикоидов и дезинтоксикационных средств для предотвращения массивного бактериолизиса (растворения оболочек бактерий с выходом содержимого клетки в окружающую среду) и инфекционно-токсического шока.
Длительность введения антибиотиков — не менее 10 дней или до двух дней после исчезновения лихорадки.
Параллельно проводится применяют сорбенты и противоаллергические препараты. Для улучшения состояния ЖКТ принимают пищеварительные ферменты и пробиотики.
Критерии выздоровления при чуме:
- полное отсутствие интоксикации и лихорадки;
- трёхкратный отрицательный бактериальный посев биоматериала (пунктат бубона, мазок из зева и мокрота);
- восстановление всех основных функций организма.
Выздоравливающих выписывают не ранее чем через четыре недели от момента излечения от бубонной формы чумы и через шесть недель после лёгочной чумы. Обязательно получение трёхкратных отрицательных результатов бактериологического исследования. Посещение образовательных учреждений разрешено при полном клинико-бактериологическом выздоровлении. После выздоровления в течение трёх месяцев пациенты проходят диспансерное наблюдение: осмотр инфекциониста, терапевта и педиатра [4] [5] [7] .
Прогноз. Профилактика
Прогноз благоприятный, если начать лечение лёгкой и среднетяжёлой формы чумы своевременно. При развитии тяжёлой формы, особенно лёгочной чумы, пациент часто погибают.
Меры профилактики:
- При выявлении больного или подозрении на заболевание вводится карантин (ограничение контактов инфицированного или подозреваемого в заражении лица и изоляция эпидемического очага). Больного и лихорадящих окружающих госпитализируют. Лиц, предположительно контактировавших с больным, подвергают профилактическому лечению и иммунизируют вакциной, позволяющей получить защитный уровень иммунитета через несколько дней после вакцинации, при необходимости проводят ревакцинацию. Грамотно организованная вакцинация снижает заболеваемость в 10 раз. Организуют активные обходы населения для выявления и госпитализации лихорадящих больных. Проводят заключительную дезинфекцию в очаге при помощи дезинфицирующих средств.

- Ежегодная иммунизация живой противочумной вакциной работников специализированных служб и лиц, проживающих или выезжающих в опасные регионы.
- Мероприятия неспецифической профилактики государственного масштаба — эпидемиологический надзор за природными очагами, контроль численности грызунов-переносчиков, контроль за лицами, проживающими на эндемичных территориях, санитарно-просветительская работа.
Мероприятия неспецифической профилактики населения — защита домов и околодомовых территорий от грызунов (не складировать отходы, мусор, заделывать щели), взаимодействовать с дикими грызунами только при крайней необходимости (убирать трупы, снимать шкуру и т.п. в резиновых перчатках). При увеличении численности грызунов и распространении блох использовать репелленты для одежды и кожи, не допускать контакта домашних животных с дикими, не позволять собакам и кошкам спать на кровати, особенно в эндемичных по чуме регионах [1] [5] [6] [8] .
Список литературы
- Centers for Disease Controland Prevention. Plague. — 2019.ссылка
- World Health Organization. Plague.ссылка
- Супотницкий М. В., Супотницкая Н. С. Очерки истории чумы: в 2-х кн. – М.: Вузовская книга, 2012. – 1164 с.
- Ratsitorahina M., Chanteau S., Rahalison L., Ratsifasoamanana L., Boisier P. Epidemiological and diagnostic aspects of the outbreak of pneumonic plague in Madagascar // Lancet. – 2000. – 355 (9198). – Р. 111-113.
- ФГБУ НИИДИ ФМБА России. Клинические рекомендации (протокол лечения) оказания медицинской помощи детям больным чумой, 2015. — 31 с.
- Санитарно-эпидемиологические правила СП 3.1.7.3465-17 «Профилактика чумы». – 2017.
- Анисимов П. И., Попов Ю. А., Кокушкин А. Н. Молекулярные механизмы экологии Yersinia pestis // Журнал микробиологии, эпидемиологии и иммунобиологии, 1999. – № 6. – С. 106-108.
- Руководство по профилактике чумы / под ред. А. В. Наумова, Л. В. Самойловой. – Саратов, 1992. – 278 с.
- Ющук Н. Д., Венгеров Ю. А. Инфекционные болезни: учебник. — 2-е издание. — М.: Медицина, 2003. — 544 с.
- Руководство по инфекционным болезням / под ред. В. М. Семенова. — М.: МИА, 2008. — 745 с.
- Mayo Clinic. Plague. — 2021.
- Всемирная организация здравоохранения. Чума // Информационные бюллетени. — 2017.
Источник https://medaboutme.ru/articles/chuma_chto_eto_za_zabolevanie_kak_proyavlyaetsya_eta_bolezn/
Источник https://premium-clinic.ru/chuma/
Источник https://probolezny.ru/chuma/