Рожа
Рожа (англ. еrysipelas) – инфекционная болезнь человека, вызываемая β-гемолитическим стрептококком группы А и протекающая в острой (первичной) или хронической (рецидивирующей) форме с выраженными симптомами интоксикации и очагового серозного или серозно-геморрагического воспаления кожи и слизистых оболочек [1].
Соотношение кодов МКБ-10 и МКБ-9 (в случае количества кодов более 5 – выделить в приложение к клиническому протоколу):
| МКБ-10 | МКБ-9 | ||
| Код | Наименование | Код | Наименование |
| А46.0 | Рожа | 035 | Рожа |
Дата разработки протокола:2016 год.
Пользователи протокола: инфекционисты, терапевты, врачи общей практики, врачи скорой неотложной помощи, фельдшера, хирурги, дерматовенерологи, акушер-гинекологи, физиотерапевты.
Категория пациентов: взрослые, беременные.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследование случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандоминизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Облачная МИС «МедЭлемент»

Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
— 800 RUB / 5500 KZT / 27 BYN — 1 рабочее место в месяц
Облачная МИС «МедЭлемент»

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
+7 938 489 4483 / +7 707 707 0716 / + 375 29 602 2356 / office@medelement.com
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация рожи (Черкасов В.Л., 1986) [2].
По кратности течения:
· первичная;
· повторная (при повторении заболевания через два года и более после первичного заболевания или в более ранние сроки, но при иной локализации процесса);
· рецидивирующая (рецидивы возникают в период от нескольких дней до 2-х лет при одной и той же локализации процесса. Часто рецидивирующая рожа – 3 рецидива и более в год при одной и той же локализации процесса). Ранние рецидивы рожи возникают в первые 6 месяцев от начала болезни, поздние – после 6 месяцев.
По характеру местных проявлений:
· эритематозная;
· эритематозно-буллёзная;
· эритематозно-геморрагическая;
· буллёзно-геморрагическая.
По локализации местного процесса:
· лица;
· волосистой части головы;
· верхних конечностей (по сегментам);
· нижних конечностей (по сегментам);
· туловища;
· половых органов.
По степени тяжести:
· лёгкая (I);
· среднетяжёлая (II);
· тяжёлая (III).
По распространённости местных проявлений:
· локализованная (местный процесс захватывает одну анатомическую область (например, голень или лицо));
· распространённая (мигрирующая) (местный процесс захватывает несколько смежных анатомических областей);
· метастатическая с возникновением отдалённых друг от друга очагов воспаления например, голень, лицо и т.д.).
Осложнения рожи:
· местные (абсцесс, флегмона, некроз, флебит, периаденит и др.);
· общие (сепсис, ИТШ, тромбоэмболия лёгочной артерии, нефрит и др.).
Последствия рожи:
· стойкий лимфостаз (лимфатический отёк, лимфедема);
· вторичная слоновость (фибредема).
В развернутом клиническом диагнозе указывается наличие сопутствующих заболеваний.
Примеры формулировки диагноза:
Первичная рожа правой половины лица, эритематозно-буллёзная форма, средней степени тяжести.
Рецидивирующая рожа левой голени и стопы, буллезно-геморрагическая форма, тяжелой степени тяжести. Осложнения: Флегмона левой голени. Лимфостаз.
Сопутствующее заболевание: Эпидермофития стоп.
Диагностика (амбулатория)
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ**
Диагностические критерии[1,2,4,6,7]
Жалобы:
· повышение температуры тела до 38 — 40°С;
· озноб;
· головная боль;
· слабость, недомогание;
· мышечные боли;
· тошнота, рвота;
· парестезии, чувство распирания или жжения, неинтенсивные боли, покраснение в области кожи.
Анамнез:
· острое начало болезни.
Провоцирующие факторы:
· нарушения целостности кожных покровов (ссадины, царапины, расчёсы, уколы, потёртости, трещины и др.);
· ушибы;
· резкая смена температуры (переохлаждение, перегревание);
· инсоляция;
· эмоциональные стрессы.
Предрасполагающие факторы:
· фоновые (сопутствующие) заболевания: микозы стоп, сахарный диабет, ожирение, хроническая венозная недостаточность (варикозная болезнь вен), хроническая (приобретённая или врождённая) недостаточность лимфатических сосудов (лимфостаз), экзема и др.;
· наличие очагов хронической стрептококковой инфекции: тонзиллит, отит, синусит, кариес, пародонтоз, остеомиелит, тромбофлебит, трофические язвы (чаще при роже нижних конечностей);
· профессиональные вредности, связанные с повышенной травматизацией, загрязнением кожных покровов, ношением резиновой обуви и др.;
· хронические соматические заболевания, вследствие которых снижается противоинфекционный иммунитет (чаще в пожилом возрасте).
Физикальное обследование:
Эритематозная форма рожи:
· эритема (четко отграниченный участок гиперемированной кожи с неровными границами в виде зубцов, языков пламени, «географической карты»);
· инфильтрация, напряжение кожи, умеренная болезненность при пальпации (больше по периферии), местное повышение температуры в области эритемы;
· «периферический валик» в виде инфильтрированных и возвышающихся краев эритемы;
· отек кожи, распространяющийся за пределы эритемы;
· региональный лимфаденит, болезненность при пальпации в области региональных лимфоузлов, лимфангит;
· преимущественная локализация местного воспалительного процесса на нижних конечностях и лице;
· отсутствие выраженных болей в очаге воспаления в покое.
Эритематозно-буллезная форма рожи:
· пузыри (буллы) на фоне рожистой эритемы (см. выше).
Эритематозно-геморрагическая форма рожи:
· кровоизлияния различных размеров (от небольших петехий до обширных сливных геморрагий) в кожу на фоне рожистой эритемы (см. выше).
Буллезно-геморрагическая форма рожи:
· пузыри (буллы) разных размеров на фоне рожистой эритемы, заполненные геморрагическим или фиброзно-геморрагическим экссудатом;
· обширные кровоизлияния в кожу в области эритемы.
Критерии тяжести рожи:
· выраженность симптомов интоксикации;
· распространенность и характер местного процесса.
Легкая (I) форма:
· субфебрильная температура тела, слабо выражены симптомы интоксикации, длительность лихорадочного периода 1-2 дня;
· локализованный (чаще эритематозный) местный процесс.
Среднетяжелая (II) форма:
· повышение температуры тела до 38 – 40°С, длительность лихорадочного периода 3-4 дня, умеренно выражены симптомы интоксикации (головная боль, озноб, мышечные боли, тахикардия, гипотония, иногда тошнота, рвота),
· локализованный или распространенный процесс, захватывающий две анатомические области.
Тяжелая (III) форма:
· температура тела 40°С и выше, длительность лихорадочного периода более 4-х дней, выражены симптомы интоксикации (адинамия, сильная головная боль, повторная рвота, иногда бред, спутанность сознания, изредка явления менингизма, судороги, значительная тахикардия, гипотония);
· выраженный местный процесс, нередко распространенный, часто с наличием обширных булл и геморрагий, даже при отсутствии резко выраженных симптомов интоксикации и гипертермии.
Лабораторные исследования[1,2,5,7]:
· общий анализ крови (ОАК): умеренный лейкоцитоз с нейтрофильным сдвигом формулы влево, умеренное повышение скорости оседания эритроцитов (СОЭ);
· общий анализ мочи (ОАМ): в тяжелых случаях – олигурия и протеинурия, в осадке мочи – эритроциты, лейкоциты, гиалиновые и зернистые цилиндры.
Инструментальные исследования: не специфичны.
Диагностический алгоритм: (схема)

Алгоритм диагностического поиска при наличии у больного эритемы

Диагностика (стационар)
ДИАГНОСТИКА НА СТАЦИОНАРНОМ УРОВНЕ**
Диагностические критерии на стационарном уровне[1,2]
Жалобы:
· лихорадка (Т 38-40 о С);
· озноб;
· слабость;
· вялость;
· недомогание;
· головная боль;
· нарушение сна;
· снижение аппетита;
· ломота в теле;
· тошнота и рвота;
· нарушение сознания;
· судороги;
· парестезии, чувство распирания или жжения, неинтенсивные боли, покраснение, наличие высыпаний в области кожи.
Анамнез:
· острое начало болезни.
Наличие провоцирующих факторов:
· нарушения целостности кожных покровов (ссадины, царапины, раны, расчёсы, уколы, потёртости, трещины и др.);
· ушибы;
· резкая смена температуры (переохлаждение, перегревание);
· инсоляция;
· лучевая терапия;
· эмоциональные стрессы.
Наличие предрасполагающих факторов:
· фоновые (сопутствующие) заболевания: микозы стоп, сахарный диабет, ожирение, хроническая венозная недостаточность (варикозная болезнь вен), хроническая (приобретённая или врождённая) недостаточность лимфатических сосудов (лимфостаз), экзема и др.;
· наличие очагов хронической стрептококковой инфекции: тонзиллит, отит, синусит, кариес, пародонтоз, остеомиелит, тромбофлебит, трофические язвы (чаще при роже нижних конечностей);
· профессиональные вредности, связанные с повышенной травматизацией, загрязнением кожных покровов, ношением резиновой обуви и др.;
· хронические соматические заболевания, вследствие которых снижается противоинфекционный иммунитет (чаще в пожилом возрасте).
Физикальное обследование:
· Местный процесс (возникает через 12-24 часа от начала заболевания) — боль, гиперемия и отек пораженного участка кожи (в области лица, туловища, конечностей и в отдельных случаях – на слизистых оболочках).
Эритематозная форма:
· Пораженный участок кожи характеризуется эритемой, отеком и болезненностью. Эритема равномерной яркой окраски с четкими границами с тенденцией к периферическому распространению, возвышается над интактной кожей. Ее края неправильной формы (в виде «языков пламени», «географической карты»). В последующем на месте эритемы может появляться шелушение кожи.
Эритематозно-буллезная форма:
· Начинается так же, как и эритематозная. Однако спустя 1-3 суток с момента заболевания на месте эритемы происходит отслойка эпидермиса и образуются различных размеров пузыри, заполненные серозным содержимым. В дальнейшем пузыри лопаются и на их месте образуются коричневого цвета корки. После их отторжения видна молодая нежная кожа. В отдельных случаях на месте пузырей появляются эрозии, способные трансформироваться в трофические язвы.
Эритематозно-геморрагическая форма:
· На фоне эритемы появляются кровоизлияния в пораженные участки кожи.
Буллезно-геморрагическая форма:
· Протекает подобно эритематозно-буллезной форме, однако образующиеся в процессе заболевания на месте эритемы пузыри заполнены не серозным, а геморрагическим экссудатом.
· Регионарный лимфаденит (увеличение и болезненность регионарных по отношению к пораженному участку кожи лимфатических узлов).
· Лимфангит (продольной формы изменения кожи, сопровождающиеся гиперемией, уплотнением и болезненностью).
Критерии тяжести рожи:
· выраженность симптомов интоксикации;
· распространенность и характер местного процесса.
Легкая (I) форма:
· субфебрильная температура тела, слабо выражены симптомы интоксикации, длительность лихорадочного периода 1-2 дня;
· локализованный (чаще эритематозный) местный процесс.
Среднетяжелая (II) форма:
· повышение температуры тела до 38 – 40°С, длительность лихорадочного периода 3-4 дня, умеренно выражены симптомы интоксикации (головная боль, озноб, мышечные боли, тахикардия, гипотония, иногда тошнота, рвота);
· локализованный или распространенный процесс, захватывающий две анатомические области.
Тяжелая (III) форма:
· температура тела 40°С и выше, длительность лихорадочного периода более 4-х дней, выражены симптомы интоксикации (адинамия, сильная головная боль, повторная рвота, иногда бред, спутанность сознания, изредка явления менингизма, судороги, значительная тахикардия, гипотония);
выраженный местный процесс, нередко распространенный, часто с наличием обширных булл и геморрагий, даже при отсутствии резко выраженных симптомов интоксикации и гипертермии.
Лабораторные исследования [1,2,4,5,7]
· ОАК: лейкоцитоз, нейтрофилез с палочкоядерным сдвигом, тромбоцитопения, увеличение СОЭ.
· ОАМ: протеинурия, цилиндрурия, микрогематурия (при тяжелом течении заболевания в результате токсического поражения почек).
· С-реактивный белок: повышение содержания.
· биохимический анализ крови (по показаниям): определение содержания общего белка, альбумина, электролитов (калий, натрий), глюкозы, креатинина, мочевины, остаточного азота).
· коагулограмма: при нарушениях в сосудисто-тромбоцитарном, прокоагулянтном, фибринолитическом звеньях у больных с тяжелыми геморрагическими формами рожи – определение времени свертывания крови, активированного частичного тромбопластинового времени, протромбинового индекса или отношения, фибриногена, тромбинового времени.
· сахар крови (по показаниям);
· иммунограмма (по показаниям).
Инструментальные исследования
· ЭКГ (по показаниям);
· рентгенография органов грудной клетки (по показаниям);
· УЗИ органов брюшной полости, почек (по показаниям).
Диагностический алгоритм

Алгоритм диагностического поиска при наличии у больного эритемы

Перечень основных диагностических мероприятий:
· ОАК;
· ОАМ.
Перечень дополнительных диагностических мероприятий:
· биохимический анализ крови: С-реактивный белок, общий белок, альбумин.
При развитии ОПН — калий, натрий, глюкоза, креатинин, мочевина, остаточный азот;
При нарушениях в сосудисто-тромбоцитарном звене: коагулограмма –время свертывания крови, активированное частичное тромбопластиновое время, протромбиновый индекс или отношение, фибриноген, тромбиновое время.
·сахар крови (по показаниям);
·иммунограмма (по показаниям).
Инструментальные исследования
·ЭКГ (по показаниям);
·рентгенография органов грудной клетки (по показаниям);
·УЗИ органов брюшной полости, почек (по показаниям).
Дифференциальный диагноз
Дифференциальный диагноз и обоснование дополнительных исследований
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Флегмона | Общие симптомы: острое начало, выраженные симптомы интоксикации, лихорадка, эритема с отеком, изменения в общем анализе крови (нейтрофильный лейкоцитоз, повышение СОЭ) | Консультация хирурга | В месте локализации процесса возникает сильная, иногда пульсирующая боль, резкая болезненность при пальпации. Гиперемия кожи не имеет чётких границ, более яркая в центре, развивается на фоне чрезмерно плотного инфильтрата. Позднее инфильтрат размягчается и выявляется флюктуация. Характерен гиперлейкоцитоз с значительным нейтрофильным сдвигом влево, значительно повышенной СОЭ. |
| Тромбофлебит подкожных вен | Эритема, отек, локальная болезненность | консультация хирурга/сосудистого хирурга, |
Дифференциальной диагноз при локализации рожи на лице
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Отек Квинке | Общие симптомы: эритема, отек | Консультация аллерголога | Внезапное начало, гиперемия и плотный отек, при надавливании которого ямка не образуется. Анамнез: связь с употреблением тех или иных продуктов питания, медпрепаратов и т.д. |
| Периостит верхней челюсти. | Эритема, отек, локальная болезненность | Консультация стоматолога/челюстно-лицевого хирурга | Формирование поднадкостничного абсцесса, отек околочелюстных мягких тканей, боль области пораженного зуба с иррадиацией в ухо, висок, глаз. |
| Абсцедирующийфурункул носа | Эритема, отек, лихорадка | Консультация лор-врача | Через 3-4 дня на верхушке инфильтрата может появиться гнойник, представляющий собой стержень фурункула. |
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Азитромицин (Azithromycin) |
| Амоксициллин (Amoxicillin) |
| Бензилпенициллин (Benzylpenicillin) |
| Ванкомицин (Vancomycin) |
| Варфарин (Warfarin) |
| Гентамицин (Gentamicin) |
| Гепарин натрия (Heparin sodium) |
| Декстроза (Dextrose) |
| Диклофенак (Diclofenac) |
| Ибупрофен (Ibuprofen) |
| Имипенем (Imipenem) |
| Индометацин (Indomethacin) |
| Клавулановая кислота (Clavulanic acid) |
| Клиндамицин (Clindamycin) |
| Левофлоксацин (Levofloxacin) |
| Лоратадин (Loratadine) |
| Мебгидролин (Mebhydrolin) |
| Меглюмин (Meglumine) |
| Меропенем (Meropenem) |
| Натрия хлорид (Sodium chloride) |
| Нимесулид (Nimesulide) |
| Парацетамол (Paracetamol) |
| Пентоксифиллин (Pentoxifylline) |
| Преднизолон (Prednisolone) |
| Рокситромицин (Roxithromycin) |
| Спирамицин (Spiramycin) |
| Сульфаметоксазол (Sulphamethoxazole) |
| Тейкопланин (Teicoplanin) |
| Триметоприм (Trimethoprim) |
| Хифенадин (Quifenadine) |
| Хлоропирамин (Chloropyramine) |
| Цетиризин (Cetirizine) |
| Цефазолин (Cefazolin) |
| Цефотаксим (Cefotaxime) |
| Цефтриаксон (Ceftriaxone) |
| Цефуроксим (Cefuroxime) |
| Ципрофлоксацин (Ciprofloxacin) |
| Эноксапарин натрия (Enoxaparin sodium) |
| Эритромицин (Erythromycin) |
Группы препаратов согласно АТХ, применяющиеся при лечении
| (J04AB) Антибиотики |
| (J01F) Макролиды и линкозамиды |
| (J01E) Сульфаниламиды и триметоприм |
| (J01A) Тетрациклины |
Лечение (амбулатория)
ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ**
Тактика лечения [1, 2, 8].
В амбулаторных условиях осуществляется лечение легких форм рожи.
Немедикаментозное лечение
Постельный режим – до нормализации температуры, при поражении нижних конечностей – в течение всего периода заболевания.
Диета: общий стол (№ 15), обильное питьё. При наличии сопутствующей патологии (сахарный диабет, заболевание почек и др.) назначают соответствующую диету.
Медикаментозное лечение
Этиотропная терапия. При лечении больных в условиях поликлиники целесообразно назначать один из нижеперечисленных антибиотиков:
· бензилпенициллина натриевая соль 1 000000 ЕД х 6 раз/сутки, в/м, 7-10 дней [УД – А];
или
· амоксициллин/клавуланат внутрь по 0,375- 0,625 г через 2-3/раз в сутки 7-10 дней [УД – А];
или макролиды:
· эритромицин внутрь по 250-500 мг 4 раза/сутки 7-10 дней [УД – А];
· азитромицин внутрь – в 1-й день по 0,5 г, затем в течение 4 дней – по 0,25 г один раз в день (или по 0,5 г в течение 5 дней) [УД – А],
или
· спирамицин внутрь – по 3 млн. МЕ два раза в сутки (курс лечения 7-10 дней) [УД – А]
или
· рокситромицин внутрь – по 0,15 г два раза в день (курс лечения 7-10 дней) [УД – А]или др.
или фторхинолоны:
· левофлоксацин внутрь – по 0,5 г (0,25 г) 1-2 раза в день (курс лечения 7-10 дней) [УД – А].
Патогенетическая терапия:
Нестероидные противовоспалительные препараты (противопоказаны при геморрагических формах рожи):
· индометацин по 0,025 г 2-3 раза в сутки, внутрь, в течение 10–15 дней [ УД – В]
или
· диклофенак по 0,025 г 2-3 раза в сутки, внутрь, в течение 5-7 дней [УД – В]
или
· нимесулид по 0,1 г 2-3 раза в сутки, внутрь, в течение 7–10 дней [ УД – В]
или
· ибупрофен по 0,2г, 2-3 раза в сутки, внутрь в течение 5-7 дней [УД – В].
Симптоматическая терапия при лихорадке, один из нижеперечисленных препаратов:
· ибупрофен 200 мг, 400 мг, внутрь [УД – В];
или
парацетамол 500 мг, внутрь [УД – В].
Десенсибилизирующая терапия:
· мебгидролин внутрь по 0,1-0,2 г 1- 2 раза в сутки[УД – С];
или
· хифенадин внутрь по 0,025 г — 0,05 г 3—4 раза в сутки[УД – D];
или
· хлоропирамин внутрь по 0,025 г 3-4 раза в сутки [УД – С];
или
· цетиризин внутрь по 0,005-0,01г 1 раз в сутки, 5-7 дней [УД-B];
или
· лоратадин по 0,01г внутрь 1 раз в сутки [УД-B].
Перечень основных лекарственных средств
Антибактериальная терапия:
· бензилпенициллина натриевая соль, порошок для приготовления раствора для внутримышечного введения во флаконе 1000000 ЕД [УД – А];
или
· амоксициллин/клавуланат 375мг, 625 мг, внутрь [УД – А];
или
· азитромицин250 мг, внутрь [УД – А];
или
· эритромицин 250мг, 500 мг, внутрь [УД – А];
или
· спирамицин 3 млн. МЕ, внутрь [УД – А];
или
· рокситромицин 150мг, внутрь [УД – А];
или
· левофлоксацин 250 мг, 500 мг, внутрь [УД – А].
Перечень дополнительных лекарственных средств
· индометацин 25 мг, внутрь [УД – В];
или
· диклофенак 25 мг,100мг, внутрь [УД – В];
или
· нимесулид 100 мг внутрь [УД – В];
или
· ибупрофен 200 мг, 400 мг, внутрь [УД – А];
или
· парацетамол 500 мг, внутрь [УД – А];
или
· мебгидролин, 100 мг, внутрь [УД-С];
или
· хифенадин, 25 мг, внутрь [УД-D];
или
· хлоропирамин 25 мг, внутрь [УД – С];
или
· лоратадин 10 мг, внутрь [УД – В];
или
· цетиризин 5-10 мг, внутрь [УД – В].
Таблица сравнения препаратов
| Класс | МНН | Преимущества | Недостатки | УД |
| Антибиотик, биосинтетические пенициллины | бензилпенициллина натриевая соль | Активен в отношении грам «+» кокков (стрептококков) | Неустойчив к бета-лактамазам. Низкая активность в отношении большинства грам «-» м/о. | А |
| Антибиотик, комбинированный пенициллин | амоксициллин/клавуланат | Обладает широким спектром антибактериального действия. Активен в отношении грам «+», грам «-» м/о. | Побочные явления (очень редки и выражены слабо): нарушение функции желудочно-кишечного тракта (тошнота, диарея, рвота), аллергические реакции (эритема, крапивница) | А |
| Макролиды | эритромицин | Активен в отношении грам «+», грам «-» м/о. | Низкая активность к Escherichia coli, Pseudomonas aeruginosa, Shigella spp., Salmonella spp., Bacteroides fragilis, Enterobacter spp. и др. | А |
| азитромицин | Активен в отношении грам«+». Быстро всасывается из ЖКТ, что обусловлено его устойчивостью в кислой среде и липофильностью. | Низкая активность к анаэробным патогенам | А | |
| спирамицин | Активен в отношении Streptococcusspp.(в т.ч. Streptococcus pneumoniae) | низкая активность к анаэробным патогенам. | А | |
| рокситромицин | Активен в отношении грам «+», грам «-» м/о. | низкая активность к анаэробным патогенам | А | |
| Фторхинолоны | левофлоксацин | Активен в отношении грам «+», грам «-» м/о. | низкая активность к анаэробным патогенам. | А |
| Антигиcтаминные препараты | мебгидролин | Антигистаминное и противоаллергическое действие | абсолютное противопоказание — язвенная болезнь желудка, двенадцатиперстной кишки, гиперацидный гастрит, неспецифический язвенный колит. | С |
| хифенадин | Антигистаминное и противоаллергическое действие. | Побочные эффекты: повышенная утомляемость, головокружение, парестезии; при использовании высоких доз — замедление скорости реакций, сонливость, нечеткость зрительного восприятия; редко — сухость во рту, тошнота, изжога, раздражение слизистой оболочки желудка, боль в эпигастральной области, рвота, запор, нарушение мочеиспускания. гранулоцитопения, агранулоцитоз. | D | |
| хлоропирамин | В сыворотке крови не накапливается, следовательно, даже при длительном применении не вызывает передозировки. Благодаря высокой антигистаминной активности, наблюдается быстрый лечебный эффект. | Оказывает умеренное антисеротониновое действие. | C | |
| лоратадин | Высокая эффективность при терапии аллергических заболеваний, не вызывает развития привыкания, сонливости. | Побочные эффекты – сонливость, головокружение, заторможенность реакций и др. – присутствуют, хотя и выражены слабее. Лечебный эффект кратковременный, чтобы его продлить, хлоропирамин комбинируют с Н1-блокаторами, не обладающими седативными свойствами. | B | |
| цетиризин | Эффективно предупреждает возникновение отеков, уменьшает капиллярную проницаемость, купирует спазм гладкой мускулатуры, не обладает антихолинергическим и антисеротониновым действием. | Случаи появления побочных эффектов редки, они проявляются тошнотой, головной болью, гастритом, возбуждением, аллергическими реакциями, сонливостью. | В | |
| НПВС | индометацин | Сильно выраженная противовоспалительная активость | Частое развитие нежелательных реакций может привести к развитию аспириновой бронхиальной астмы | В |
| диклофенак | Сильно выраженная противовоспалительная активность | Повышенный риск развития сердечно-сосудистых осложнений. | В | |
| нимесулид | Оказывает противовоспалительное, анальгезирующее, жаропонижающее и антиагрегантное действие. | При передозировке могут развиться опасные для жизни состояния: падение давления, сбои сердечного ритма, дыхания, острая почечная недостаточность. | В | |
| Ибупрофен | Преобладает анальгезирующее и жаропонижающее действие | Повышенный риск возникновения токсической амблиопии. | В | |
| Парацетамол | Преимущественно «центральное» анальгезирующее и жаропонижающее действие | Гепатотоксическое и нефротоксическое действие (при длительном приеме в больших дозах) | В |
Показания для консультации специалистов:
· консультация хирурга: для дифференциальной диагностики с абсцессом, флегмоной; при тяжелых формах рожистого воспаления (эритематозно-буллезной, буллезно-геморрагической), хирургических осложнениях (флегмона, некроз);
· консультация ангиохирурга: при развитии хронической венозной недостаточности, тромбофлебитов, трофических язв;
· консультация дерматовенеролога: для дифференциальной диагностики с контактными дерматитами, микозами стоп;
· консультация эндокринолога: при сопутствующих заболеваниях – сахарном диабете, ожирении;
· консультация ревматолога: для дифференциальной диагностики с узловатой эритемой;
· консультация акушер-гинеколога: при роже у беременных женщин;
· консультация клинического фармаколога для коррекции и обоснования лечения;
· консультация физиотерапевта: для назначения физиолечения;
· консультация аллерголога при дифференциальной диагностике с отеком Квинке.
Профилактические мероприятия [1,2, 3]:
На ПМСП: первичная профилактика:
· информирование пациента по предупреждению микротравм, опрелостей, переохлаждений, тщательное соблюдение личной гигиены, грибковых и гнойничковых заболеваний кожи.
Вторичная профилактика (рецидивов и осложнений):
· своевременная и полноценная этиотропная и патогенетическая терапия первичного заболевания и рецидивов;
· лечение выраженных остаточных явлений – эрозии, сохраняющейся отечности в области местного очага, последствий рожи (стойкого лимфостаза, слоновости);
· лечение длительно и упорно протекающих хронических заболеваний кожи, приводящих к нарушению ее трофики и появлению входных ворот для инфекции;
· лечение очагов хронической стрептококковой инфекции (хронических тонзиллитов, синуситов, отитов и др.);
· лечение нарушений лимфо- и кровообращения в коже в результате первичных и вторичных лимфостазов и слоновости; хронических заболеваний периферических сосудов; лечение ожирения, сахарного диабета (частая декомпенсация которого наблюдается при роже);
· бициллинопрофилактика.
Профилактическое введение бициллина-5 осуществляется в дозе 1500000 ЕД 1 раз в 3-4 недели реконвалесцентам после полноценной терапии рожи в остром периоде болезни. Перед его введением за 15-20 минутдля предупреждения аллергических осложнений рекомендуется инъекция десенсибилизирующих препаратов.
Существуют следующие методы бициллинопрофилактики:
· круглогодичная (при частых рецидивах) на протяжении 2-3 лет с интервалом введения препарата 3 недели (в первые месяцы интервал может быть сокращен до 2 недель);
· сезонная (в течение 4 месяцев три сезона). Препарат начинают вводить за месяц до начала сезона заболеваемости;
· однокурсовая для предупреждения ранних рецидивов на протяжении 4-6 месяцев после перенесенного заболевания.
Мониторинг состояния пациента: проводится врачами КИЗ/врачами общей практики с привлечением врачей других специальностей путем диспансеризации.
Диспансеризации подлежат:
· 1 группа — лица, у которых возникают частые, не менее 3 за последний год, рецидивы рожи;
· 2 группа — лица, имеющие выраженный сезонный характер рецидивов;
· 3 группа — лица с прогностически неблагоприятными остаточными явлениями при выписке из стационара.
Для 1-й группы:
· Регулярный, не реже 1 раза в 3 месяца, врачебный осмотр больных, что позволяет своевременно выявлять ухудшение их состояния, нарастание явлений лимфостаза, обострение хронических сопутствующих заболеваний кожи и очагов хронической стрептококковой инфекции, способствующих развитию рецидивов рожи.
· Систематическое лабораторное обследование больных, включающее клинический анализ крови, определение уровня С-реактивного белка. Профилактическое круглогодичное (непрерывное) на протяжении 2-3 лет введение Бициллина-5 по 1,5 млн. ЕД 1 раз в 3-4 недели, в/м (за 1 час до введения бициллина – 5 необходимо назначение антигистаминных препаратов).
· Повторное физиотерапевтическое лечение при наличии стойкого лимфостаза.
· Санация очагов хронической ЛОР-инфекции.
· Лечение кожной опрелости, микозов и других сопутствующих заболеваний кожи.
· Лечение в специализированных лечебных учреждениях хронических заболеваний сосудов, эндокринных заболеваний.
· Трудоустройство больных при неблагоприятных условиях работы. Диспансерное наблюдение больных этой группы целесообразно в течение 2–3 лет (при отсутствии рецидивов). В максимальных сроках наблюдения (3 года) нуждаются больные с особо отягощенными сопутствующими заболеваниями (трофическими язвами, другими дефектами кожи, лимфореей, глубокими трещинами кожи при гиперкератозе, папилломатозе, перенесшие операции по поводу слоновости).
Для 2-й группы:
· Регулярный врачебный осмотр не реже 1 раза в 6 месяцев.
· Ежегодное лабораторное обследование перед сезоном рецидива (клинический анализ крови, определение уровня С-реактивного белка).
· Профилактическое сезонное введение бициллина-5 (1,5 млн. ЕД 1 раз в сутки, в/м (за 1 час до введения бициллина – 5 необходимо назначение антигистаминных препаратов) за 1 месяц до начала сезона заболеваемости у больного с 3-недельным интервалом на протяжении 3-4 месяцев ежегодно 3 сезона.
· При наличии соответствующих показаний – санация очагов хронической ЛОР-инфекции, лечение сопутствующих хронических заболеваний кожи и др.
Для 3-й группы:
· Врачебный осмотр через 1–4 месяца при необходимости и через 6 месяцев после перенесенного заболевания.
· Лабораторное обследование в начале и конце диспансерного наблюдения (клинический анализ крови, определение уровня С-реактивного белка).
· Физиотерапевтическое лечение прогностически неблагоприятных остаточных явлений рожи.
· Курсовое профилактическое введение бициллина-5 интервалом 3 недели на протяжении 4-6 месяцев.
Индикаторы эффективности лечения:
Критерии эффективности диспансерного наблюдения и лечения лиц, перенесших рожу:
· предупреждение рецидивов болезни, снижение их количества;
· купирование отечного синдрома, стойкого лимфостаза, других остаточных явлений и последствий болезни.
Лечение (скорая помощь)
ДИАГНОСТИКА И ЛЕЧЕНИЕ НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ
В случае возможности амбулаторного лечения — передать актив в поликлинику по месту проживания больного.
Госпитализация в стационар по показаниям.
Транспортировать больного машиной скорой помощи в положении лежа с учетом болевого синдрома и признаков интоксикации.
Для снижения температуры тела и купирования болевого синдрома-введение 2,0 мл 50% раствора анальгина (можно в комбинации с 1% раствором димедрола 2,0).
Лечение (стационар)
ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ**
Тактика лечения[1,2,8]
Немедикаментозное лечение
Постельный режим – до нормализации температуры, при поражении нижних конечностей – в течение всего периода заболевания.
Диета №15– полноценная, легкоусвояемая пища, обильное питье. При наличии сопутствующей патологии (сахарный диабет, заболевание почек и др.) назначают соответствующую диету.
Медикаментозное лечение
Этиотропная терапия
При непереносимости антибиотиков классов пенициллина и цефалоспоринов используются один из антибиотиков других классов (макролиды, тетрациклины, сульфаниламиды и ко-тримоксазол, рифимицины).
Препараты резерва для лечения тяжелых форм рожи – карбапенемы (имипенем, меропенем), гликопептиды (ванкомицин, тейкопланин).
Лечение рецидивирующей формы рожи проводится в условиях стационара. Обязательное назначение резервных антибиотиков, не применявшихся при лечении предыдущих рецидивов – цефалоспорины:
· цефазолин 1,0 г 3-4 раза в сутки, 10 дней;
или
· цефтриаксон 1,0 — 2,0г х 2 раза/сут., в/м, в/в, 10 дней;
или
· цефуроксим по 0,75-1,5 г 3 раза в сутки в/м, в/в, 10 дней;
или
· цефотаксим по 1-2 г 2-4 раза в сутки, в/в, в/м, 10 дней.
При часто рецидивирующей роже 2 курса лечения:
1 курс: цефалоспорины (10 дней), перерыв 3-5 дня,
2 курс: антибиотики бактериостатического действия (препарат выбора – антибиотики ряда линкозамидов: линкомицин по 0,6-1,2г 1 – 2 раза в день внутримышечно или по 0,5 г внутрь три раза в день или другие), 7 дней.
Патогенетическая терапия:
Детоксикационная терапия (количество жидкости строго контролировать по показателям суточного диуреза, объем вводимой жидкости с учетом степени тяжести):
При средней степени тяжести инфекционного процесса больным — обильное питье из расчета 20-40 мл/кг.
При тяжелой степени инфекционного процесса — парентеральное введение изотонических (0,9% раствор хлорида натрия, 400; 0,5% раствора декстрозы, 400,0 и др.) и коллоидных (меглюмина натрия сукцинат, 400,0) растворов в соотношении 3-4:1 в общем объеме 1200-1500 мл в течение 3-5 дней.
Нестероидные противовоспалительные препараты (одновременно с антибиотикотерапией с учетом противопоказаний, курс 7-10 дней):
· индометацин по 0,025 г 2-3 раза в сутки, внутрь [ УД – В];
или
· диклофенак по 0,025 г 2-3 раза в сутки, внутрь, в течение 5-7 дней [УД – В];
или
· нимесулид по 0,1 г 2-3 раза в сутки, внутрь, в течение 7–10 дней [УД – В];
или
· ибупрофен по 0,2 г, 2-3 раза в сутки, внутрь в течение 5-7 дней [УД – В].
Десенсибилизирующая терапия:
· мебгидролин внутрь по 0,1-0,2 г 1- 2 раза в сутки [УД – С];
или
· хифенадин внутрь по 0,025 г — 0,05 г 3—4 раза в сутки [УД – D];
или
· хлоропирамин внутрь по 0,025 г 3-4 раза в сутки [УД – С];
или
· цетиризин внутрь по 0,005-0,01г 1 раз в сутки, 5-7 дней [УД-B];
или
· лоратадин по 0,01 г внутрь 1 раз в сутки [УД-B].
Глюкокортикостероиды назначаются при упорно рецидивирующей рожей, с развитием лимфостаза: преднизолон внутрь, по 30 мг в сутки с постепенным ее снижением суточной дозы (курсовая доза 350-400 мг)[УД – В].
Для улучшения микроциркуляции и реологических свойств крови, с антиагрегантной целью (с учетом показателей коагулограммы):
· пентоксифиллин 2% р-р 100 мг/5 мл, 100 мг в 20-50 мл 0,9% натрия хлорида, в/в курс от 10 дней до 1 месяца [УД – В];
или
· гепарин подкожно (через каждые 6 часов) 50-100 ЕД/кг/сутки 5-7 дней [УД – А];
или
· варфарин2,5-5 мг/сут, внутрь;
или
· эноксапарин натрия 20-40 мг 1 раз/сутки п/к.
Симптоматическая терапия
При лихорадке:
один из нижеперечисленных препаратов:
· ибупрофен 200 мг, 400 мг, по 3-4 раза в день [УД – В];
или
· диклофенак 75 мг/2 мл, в/м [УД – В];
или
· парацетамол 500 мг, внутрь, с интервалом не менее 4 часов [УД – В];
или
· парацетамол (1г/6,7мл)1,5г-3 г в сутки в/в [УД – В].
Перечень основных лекарственных средств
· бензилпенициллина натриевая соль, для внутримышечного введения 1000000 ЕД;
· или цефтриаксон, для инъекций для внутримышечного и внутривенного введения 1г.
· или ципрофлоксацин, для инфузий 0,2%, 200 мг/100 мл; 1% раствор по 10 мл (концентрат, подлежащий разведению);
· или гентамицина сульфат, 4% для инъекций 40 мг/1 мл в ампулах 2 мл;
· клиндамицин, для внутримышечного и внутривенного введения 150 мг/мл, в 2 мл.
· или цефазолин, для внутримышечного и внутривенного введения, 0,5г, 1,0 г, 2,0г.
· или линкомицин, для внутримышечного и внутривенного введения, 300 мг, 600 мг.
· или цефуроксим, в/в и в/м введения, 750мг, 1,5г.
· или цефотаксим, в/в и в/м введения, 1,0 г.
Перечень дополнительных лекарственных средств
· натрия хлорида 0,9% — 100, 200, 400 мл
· декстрозы 5% — 400 мл;
· мегглюмина сукцинат для инфузий 400,0
· индометацин 25 мг, внутрь [УД – В];
или
· диклофенак 25 мг,100мг, внутрь [УД – В];
или
· нимесулид 100 мг внутрь[УД – В];
или
· ибупрофен 200 мг, 400 мг, внутрь [УД – В];
или
· парацетамол 500 мг, внутрь [УД – В];
· мебгидролин, 100 мг, внутрь [УД-С];
или
· хифенадин, 25 мг, внутрь [УД-D];
или
· хлоропирамин 25 мг, внутрь [УД – С];
или
· лоратадин 10 мг, внутрь [УД – В];
или
· цетиризин 5-10 мг, внутрь [УД – В];
· преднизолон5 мг, внутрь [УД – А];
· пентоксифиллин 2% р-р 100 мг/5 мл, 100 мг в 20-50 мл 0,9% натрия хлорида, ампулы.
· гепарин, 1 мл/5000 ЕД, ампулы 1,0 мл, 5,0 мл, по 5,0 мл.
или
· варфарин 2,5мг, внутрь;
или
· эноксапарин натрия 20-40 мг, шприцы для п/к.
Таблица сравнения препаратов:
| Класс | МНН | Преимущества | Недостатки | УД |
| Антибиотик, биосинтетические пенициллины | бензилпенициллина натриевая соль | Активен в отношении грам «+» кокков (стрептококков) | Неустойчив к бета-лактамазам. Низкая активность в отношении большинства грам «-» м/о. | А |
| Антибиотик, цефалоспорин III поколения | цефтриаксон | Активен в отношении грам «+», грам «-» м/о. Устойчив к бета-лактамазным ферментам. Хорошо проникает в ткани и жидкости. Период полувыведения 8-24ч. | Низкая активность к анаэробным патогенам. | А |
| Антибиотик, цефалоспорин I поколения | цефазолин | Активен в отношении грам «+», и некоторых грам «-» м/о., Spirochaetaceae и Leptospiraceae. | НеэффективенвотношенииP. aeruginosa, индолположительныхштаммовProteusspp., M. tuberculosis, анаэробныхмикроорганизмов | А |
| Антибиотик, цефалоспорин II поколения | цефуроксим | Оказывает бактерицидное действие. Высокоактивен в отношении грам «+», и некоторых грам «-» м/о. | Неактивен в отношении Clostridium difficile, Pseudomonas spp., Campylobacter spp., Acinetobacter calcoaceticus, Listeria monocytogenes, устойчивые к метициллину штаммы Staphylococcus aureus, Staphylococcus epidermidis, Legionella spp., Streptococcus (Enterococcus) faecalis, Morganella morganii, Proteus vulgaris, Enterobacter spp., Citrobacter spp., Serratia spp., Bacteroides fragilis. | А |
| Антибиотик, цефалоспорин III поколения | цефотаксим | Антибиотик широкого спектра действия. Оказывает бактерицидное действие., Высокоактивен в отношении грам «+», грам «-» м/о. | Устойчив к большинству бета-лактамаз грамположительных и грамотрицательных микроорганизмов. | |
| Фторхинолоны | ципрофлоксацин | Активен в отношении некоторых грам «+», грам «-» м/о. антисинегнойный препарат | Умеренная активность к Str.pn. При подозрении или наличии инфекции вызванной Pseudomonas aeruginosa | A |
| Антибиотик, аминогликозид | гентамицина сульфат | Потенцирует действие b-лактамных антибиотиков | Низкая активность к анаэробным патогенам. Ото-нефротоксическое действие | А |
| Антибиотик, линкозамид | клиндамицин | Бактериостатик, активен в отношении грам «+», грам «-» м/о (Strept.,Staph.) | НизкаяактивностькClostridium sporogenesиClostridiumtertium | А |
| Антибиотик, линкозамид | линкомицин | Бактериостатик, активен в отношении грам «+», грам «-» м/о (Strept.,Staph.), Corynebacteriumdiphtheriae, анаэробных бактерий Clostridiumspp., Bacteroidesspp., Mycoplasmaspp. | Низкая активность к большинству грамотрицательных бактерий, грибам, вирусам, простейшим. | А |
| Антигиcтаминные препараты | мебгидролин | Антигистаминное и противоаллергическое действие | Побочные эффекты: повышенная утомляемость, головокружение, парестезии; при использовании высоких доз — замедление скорости реакций, сонливость, нечеткость зрительного восприятия; редко — сухость во рту, тошнота, изжога, раздражение слизистой оболочки желудка, боль в эпигастральной области, рвота, запор, нарушение мочеиспускания. гранулоцитопения, агранулоцитоз. | С |
| хифенадин | Антигистаминное и противоаллеогическое действие. | Оказывает умеренное антисеротониновое действие. | D | |
| хлоропирамин | В сыворотке крови не накапливается, следовательно, даже при длительном применении не вызывает передозировки. Благодаря высокой антигистаминной активности, наблюдается быстрый лечебный эффект. | Побочные эффекты – сонливость, головокружение, заторможенность реакций и др. – присутствуют, хотя и выражены слабее. Лечебный эффект кратковременный, чтобы его продлить, хлоропирамин комбинируют с Н1-блокаторами, не обладающими седативными свойствами. | C | |
| лоратадин | Высокая эффективность при терапии аллергических заболеваний, не вызывает развития привыкания, сонливости. | Случаи появления побочных эффектов редки, они проявляются тошнотой, головной болью, гастритом, возбуждением, аллергическими реакциями, сонливостью. | B | |
| цетиризин | Эффективно предупреждает возникновение отеков, уменьшает капиллярную проницаемость, купирует спазм гладкой мускулатуры, не обладает антихолинергическим и антисеротониновым действием. | Неправильное применение препарата может привести к головокружению, мигрени, сонливости, аллергическим реакциям. | В | |
| НПВС | индометацин | Сильная выраженная противовоспалительная активность | Частое развитие нежелательных реакций. может привести к развитию аспириновой бронхиальной астме | В |
| диклофенак | Сильная выраженная противовоспалительная активность | Повышение риска развития сердечно-сосудистых осложнений. | В | |
| нимесулид | Оказывает противовоспалительное, анальгезирующее, жаропонижающее и антиагрегантное действие. | При передозировке могут развиться опасные для жизни состояния: падение давления, сбои сердечного ритма, дыхания, острая почечная недостаточность. | В | |
| ибупрофен | Преобладает анальгезирующее и жаропонижающее действие | Повышение риска возникновения токсической амблиопии. | В | |
| парацетамол | Преимущественно «центральное» анальгезирующее и жаропонижающее действие | Гепатотоксическое и нефротоксическое действие(при длительном приеме в больших дозах) | В |
Хирургическое вмешательство
В остром периоде при эритематозно-буллезной форме рожистого воспаления:
· вскрытие неповрежденных пузырей, удаление экссудата, наложение повязки с жидкими антисептиками (0,02% раствор фурацилина, 0,05% раствор хлоргексидина, 3% раствор перекиси водорода).
При обширных мокнущих эрозиях:
· местное лечение – марганцевые ванны для конечностей, затем наложение повязки с жидкими антисептиками.
При гнойно-некротических осложнениях рожистого воспаления:
· хирургическая обработка раны – иссечение некротизированных тканей, наложение повязки с жидкими антисептиками.
Категорически противопоказаны мазевые повязки (ихтиоловая мазь, бальзам Вишневского, мази с антибиотиками) в острый период болезни.
Другие виды лечения
Физиолечение
Субэритемные дозы УФО на область воспаления и токи ультразвуковой частоты на область региональных лимфатических узлов (5-10 процедур);
Метод низкоинтенсивной лазеротерапии с противовоспалительной целью, для нормализации микроциркуляции в очаге воспаления, восстановления реологических свойств крови, усиления репаративных процессов от 2 до 12 сеансов, с интервалами 1-2 суток.
Показания для консультации специалистов:
· консультация хирурга: для дифференциальной диагностики с абсцессом, флегмоной; при тяжелых формах рожистого воспаления (эритематозно-буллезной, буллезно-геморрагической), хирургических осложнениях (флегмона, некроз);
· консультация ангиохирурга: при развитии хронической венозной недостаточности, тромбофлебитов, трофических язв;
· консультация дерматовенеролога: для дифференциальной диагностики с контактными дерматитами, микозами стоп;
· консультация реаниматолога: определение показаний для перевода в ОАРИТ;
· консультация эндокринолога: при сопутствующих заболеваниях – сахарном диабете, ожирении.
· консультация оториноларинголога: при заболеваниях ЛОР-органов;
· консультация клинического фармаколога для коррекции и обоснования терапии;
· консультация физиотерапевта: для назначения физиолечения;
· консультация аллерголога при дифференциальной диагностике с отеком Квинке.
Показания для перевода в отделение интенсивной терапии и реанимации:
При развитии осложнений:
· инфекционно-токсическая энцефалопатия;
· инфекционно-токсический шок;
· вторичные пневмонии и сепсис (у лиц, страдающих иммунодефицитом).
Индикаторы эффективности лечения:
Клинические индикаторы:
При первичной роже:
· купирование общетоксического синдрома (нормализация температуры тела);
· купирование местного воспалительного процесса;
· восстановление трудоспособности.
При рецидивирующей роже:
· купирование общетоксического синдрома (нормализация температуры тела);
· ликвидация или уменьшение отечного синдрома, стойкого лимфостаза, других остаточных явлений и последствий болезни;
· уменьшение количества рецидивов.
Лабораторные индикаторы:
· Нормализация показателей ОАК.
Госпитализация
Показания для плановой госпитализации: нет.
Показания для экстренной госпитализации (инфекционный стационар/отделение или хирургическое отделение):
— среднетяжелое и тяжелое течение рожи независимо от локализации процесса (особенно буллезно-геморрагическая форма рожи);
— наличие тяжелых сопутствующих заболеваний независимо от степени интоксикации, характера местного процесса и его локализации;
— возраст больных старше 70 лет заболеваний независимо от степени интоксикации, характера местного процесса и его локализации;
— течение рожи на фоне стойких нарушений лимфообращения и заболевания периферических сосудов конечностей, выраженных дефектов кожи (рубцов, язв и т.д.) независимо от степени интоксикации, характера местного процесса и его локализации;
— частые рецидивы рожи и ранние рецидивы независимо от степени интоксикации, характера местного процесса и его локализации;
— осложнения рожи.
Информация
Источники и литература
- Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗСР РК, 2016
- 1) Инфекционные болезни: национальное руководство /Под ред. Н.Д. Ющука, Ю.Я. Венгерова. М.: ГЭОТАР-Медиа, 2009, С. 441–53. 2) Черкасов В.Л. Рожа. Руководство по внутренним болезням: том Инфекционные болезни /Под ред. В.И. Покровского. М., 1996. С. 135–150. 3) Амиреев С.А., Бекшин Ж.М., Муминов Т.А. и др. Стандартные определения случаев и алгоритмы мероприятий при инфекционных болезнях. Практическое руководство, 2-ое издание дополненное. — Алматы, 2014 г.- 638 с. 4) Еровиченков А.А. Рожа. Стрептококки и стрептококкозы /Под ред. В.И. Покровского, Н.И. Брико, Л.А. Ряпис. М., 2006. С.195–213. 5) Ряпис Л.А., Брико Н.И., Ещина А.С., Дмитриева Н.Ф. Стрептококки: общая характеристика и методы лабораторной диагностики /Под ред. Н.И. Брико. М.,2009. 196с. 6) Erysipelas, a large retrospective study of aetiology and clinical presentation/Anna Bläckberg, Kristina Trell, and Magnus Rasmussen. BMC Infect Disease. 2015. 7) A systematic review of bacteremias in cellulitis and erysipelas/ Gunderson CG1, Martinello RA. JournalofInfection 2012 Feb.4. 8) Глухов А.А. Современный подход к комплексному лечению рожистого воспаления/Фундаментальные исследования.-№.10.-2014.С. 411-415.
Информация
Сокращения, используемые в протоколе:
ИТШ инфекционно-токсический шок КИЗ кабинет инфекционных заболеваний МНО международное нормализованное отношение ОАК общий анализ крови ОАМ общий анализ мочи ОПН острая почечная недостаточность СОЭ скорость оседания эритроцитов СРБ С-реактивный белок УЗИ ультразвуковое исследование УФО ультрафиолетовое облучение ЭКГ электрокардиограмма Список разработчиков:
1) Кошерова Бахыт Нургалиевна – доктор медицинских наук, профессор, РГП на ПХВ «Карагандинский государственный медицинский университет», проректор по клинической работе и непрерывному профессиональному развитию, главный внештатный взрослый инфекционист МЗСР РК.
2) Кулжанова Шолпан Адлгазыевна – доктор медицинских наук, АО «Медицинский университет Астана», заведующая кафедрой инфекционных болезней и эпидемиологии.
3) Ким Антонина Аркадьевна – кандидат медицинских наук, РГП на ПХВ «Карагандинский государственный медицинский университет», доцент, заведующая кафедрой инфекционных болезней и дерматовенерологии.
4) Муковозова Лидия Алексеевна – доктор медицинских наук, РГП на ПХВ «Государственный медицинский университет города Семей» профессор кафедры неврологии и инфекционных болезней.
5) Нурпеисова Айман Женаевна – КГП «Поликлиника №1» Управление здравоохранения Костанайской области, заведующая отделением, врач-инфекционист, главный внештатный инфекционист Костанайской области.
6) Худайбергенова Махира Сейдуалиевна – АО «Национальный научный центр онкологии и трансплантологии», врач – клинический фармаколог.Конфликт интересов: отсутствует.
Список рецензентов: Дуйсенова Амангуль Куандыковна – доктор медицинских наук, профессор, РГП на ПХВ «Казахский национальный медицинский университет имени С.Д. Асфендиярова», заведующая кафедрой инфекционных и тропических болезней.
Условия пересмотра протокола: пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Рожистое воспаление
Обновлено: 08.06.2023 Рожистое воспаление (рожа) – острое, склонное к рецидивированию инфекционное заболевание кожи и подкожной клетчатки.
Классическое проявление рожистого воспаления (рожи)
Вызывается бета-гемолитическим стрептококком группы А. Рожистое воспаление может поражать кожу абсолютно любого участка тела, в том числе — ноги. Внешне заболевание проявляется покраснением и отеком пораженного участка кожи, повышением температуры и общей интоксикацией. Рожистое воспаление – широко распространенное заболевание. В современной структуре острой инфекционной патологии, по распространенности, рожистое воспаление занимает четвертое место – после острых респираторных заболеваний, вирусных гепатитов и кишечных инфекций. Чаще встречается в старших возрастных группах и у людей, страдающих сахарным диабетом. На фоне вовремя и правильно назначенного лечения, рожистое воспаление чаще всего, заканчивается выздоровлением.
Буллезная форма рожистого воспаления
Однако, в ряде случаев, начальная форма рожи – эритематозная, переходит в буллезную – с образованием кожных булл (пузырей) и – буллезно-некротическую форму, способную привести к значительному и глубокому поражению кожных покровов и подкожной клетчатки. В ряде случаев требуется пересадка кожи.
Симптомы рожистого воспаления:
- Покраснение пораженного участка кожи – гиперемия. Покраснение может быть, как выраженным, ярким, так и довольно бледным, розовым. Покраснение кожи практически всегда имеет четкие границы. Гиперемия часто сопровождается кожным зудом или болевыми ощущениями в области поражения.
- Повышение температуры. При рожистом воспалении имеет место повышение температуры в целом – от субфебрилитета — до высоких цифр. Часто имеет место выраженная лихорадка с ознобом и интоксикацией. Местная температура (кожи в области воспаления) так же повышается. Покрасневший участок кожи становится горячим.
- Интоксикация. Рожистое воспаление часто сопровождается общей интоксикацией, проявляющейся слабостью, головной болью.
Различные проявления рожистого воспаления
В случае, если пациент своевременно не обращается за помощью, эритематозная форма рожистого воспаления (покраснение) переходит в буллезную (образование булл – пузырей) и — буллезно-некротическую формы (образование кожных некрозов). В этом случае, заболевание протекает наиболее тяжело и требует стационарного лечения.
В практике флеболога рожистое воспаление актуально в следующих ситуациях:
- На фоне запущенной варикозной болезни рожа может возникать, как осложнение хронической венозной недостаточности. Особенно часто это происходит на фоне сахарного диабета 2 типа с высокими показателями сахара крови. Бета-гемолитический стрептококк группы А — микроб-сапрофит, вызывающий рожистое воспаление, живет на поверхности кожи практически у всех. Чаще всего он безопасен и безвреден. Но в ряде случаев (сахарный диабет, снижение иммунитета, запущенная сердечно-сосудистая и венозная недостаточность) этот микроб способен вызывать рожу. Хроническая венозная недостаточность приводит к отекам и застою венозной крови в коже и подкожной клетчатке, а следовательно – ухудшению артериального кровоснабжения ног. Это — повод для активизации бета-гемолитического стрептококка и развитию рожистого воспаления.
- Дифференциальная диагностика острого тромбофлебита поверхностных вен и эритематозной формы рожистого воспаления. При отсутствии аппаратуры для ультразвукового исследования сосудов и мягких тканей, в ряде случаев, даже для опытного хирурга сложно однозначно решить, чем болеет пришедший на прием пациент. Рожистым воспалением или поверхностным тромбофлебит? Или и тем и другим? Ситуация особенно сложна в том случае, если покраснение кожи возникает над варикозно расширенными венами. Лечение острого восходящего варикотромбофлебита и рожи – принципиально разное. Постановка правильного диагноза напрямую отражается на качестве и сроках лечения. Внедрение в повседневную практику УЗИ-аппаратуры, позволяет провести дифференциальный диагноз практически мгновенно. Своевременность обращения напрямую сопряжена со сроками выздоровления.
- В ряде случаев, рожистое воспаление, возникшее в области варикоза, может провоцировать восходящий варикотромбофлебит – воспаление варикозной вены. Ситуация усугубляется, если фоновым заболеванием является сахарный диабет.
В случае, если Вы обнаружили у себя покрасневший горячий участок кожи – незамедлительно обратитесь к врачу!
Вы можете обратиться:
- к участковому терапевту.
- к хирургу поликлиники.
- к хирургу-флебологу.
При подозрении на рожистое воспаление необходимо немедленно обратиться к врачу!
Обратившись к Федорову Дмитрию Анатольевичу, Вы получите квалифицированную консультацию оперирующего хирурга-флеболога и общего хирурга — одномоментно. В обязательном порядке будет проведено ультразвуковое сканирование сосудов и мягких тканей, что позволит сразу же поставить правильный диагноз.
Своевременно и правильно поставленный диагноз позволит добиться лучших результатов в лечении как рожистого воспаления, так и варикотромбофлебита. В большинстве случаев, как эритематозную рожу, так и только что возникший варикотромбофлебит (на голени) можно лечить амбулаторно.
Запущенная рожа и восходящий варикотромбофлебит требуют госпитализации в стационар. Не затягивайте с обращением!
Рожа, или рожистое воспаление
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
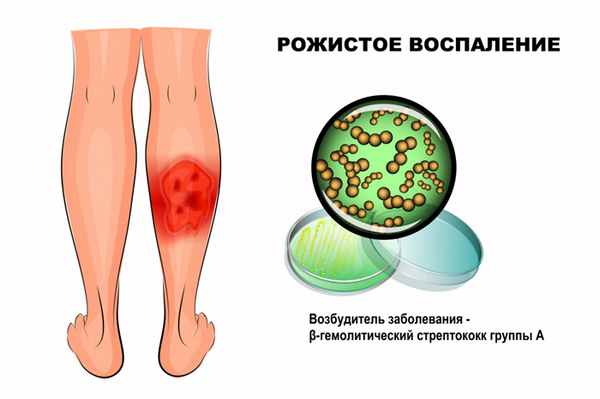
Рожа: причины появления, симптомы, диагностика и способы лечения.
Рожа – это инфекционное заболевание, возбудителем которого чаще всего становится β-гемолитический стрептококк группы А. Болезнь протекает с выраженными симптомами интоксикации и очаговым поражением кожи.
Причины появления рожистого воспаления
Стрептококк группы А (Streptococcus pyogenes) широко распространен в окружающем мире, может являться возбудителем инфекций мягких тканей (импетиго, рожи), верхних дыхательных путей (фарингита, тонзиллита), инфекционных заболеваний (скарлатины), ревматической болезни сердца, постстрептококкового гломерулонефрита и др.
Занос возбудителя на кожу происходит через руки из первичного источника инфекции (например, из носоглотки) при наличии любых (даже минимальных) нарушениях целостности кожного покрова. Инкубационный период составляет от 2 до 7 дней.
Из очагов стрептококковой инфекции процесс может распространяться лимфогенно (по лимфатическим путям) или гематогенно (с током крови). Наличие в крови бактерий и их токсинов приводит к интоксикации (повышению температуры тела, ознобу, слабости и др.).
Предрасполагающими факторами развития рожи могут быть:
- сопутствующие заболевания (микозы стоп, сахарный диабет, ожирение, хроническая венозная недостаточность при варикозной болезни вен, хроническая недостаточность лимфатических сосудов (лимфостаз), экзема и др.);
- наличие очагов хронической стрептококковой инфекции (тонзиллита, отита, синусита, кариеса, пародонтоза, остеомиелита, тромбофлебита, трофических язв);
- профессиональные вредности, связанные с повышенной травматизацией, загрязнением кожных покровов, ношением резиновой обуви и др.;
- хронические соматические заболевания со снижением иммунитета;
- пожилой возраст.
По кратности течения выделяют следующие виды рожистого воспаления:
- первичное;
- повторное (через два года и более после первого случая заболевания или в более ранние сроки, но при иной локализации процесса);
- рецидивирующее (рецидивы возникают в период от нескольких дней до 2 лет при одной и той же локализации процесса).
- эритематозная рожа;
- эритематозно-буллезная рожа;
- эритематозно-геморрагическая рожа;
- буллезно-геморрагическая рожа.
- рожистое воспаление на лице;
- на волосистой части головы;
- на верхних конечностях;
- на нижних конечностях;
- на туловище;
- на половых органах.
- легкая рожа;
- средней тяжести рожа;
- тяжелая рожа.
- локализованное рожистое воспаление — местный процесс захватывает одну анатомическую область (например, голень или лицо);
- распространенное (мигрирующее) рожистое воспаление — местный процесс захватывает несколько смежных анатомических областей;
- метастатическое рожистое воспаление с возникновением отдаленных друг от друга очагов (например, голень и лицо и т.д.).
На участках кожи, где впоследствии возникают локальные поражения, некоторые пациенты ощущают расстройство чувствительности, распирание, жжение, болезненность.
Увеличиваются и становятся болезненными регионарные лимфатические узлы. Затем на коже появляется небольшое красное или розовое пятно, которое превращается в эритему – четко отграниченный участок покрасневшей кожи с неровными границами в виде зубцов, языков. Кожа в области эритемы уплотнена, напряжена, горячая на ощупь, умеренно болезненная при пальпации, напоминает кожуру апельсина.
При эритематозно-буллезной и буллезно-геморрагической форме воспаления происходит отслойка эпидермиса с образованием пузырей. При буллезно-геморрагической роже пузыри (буллы) разных размеров заполнены геморрагическим (кровянистым) или фиброзно-геморрагическим содержимым, имеются обширные кровоизлияния в кожу.
Для эритематозно-геморрагической формы рожи характерны кровоизлияния различных размеров (от небольших до обширных сливных) в кожу на фоне рожистой эритемы.
По выраженности симптомов интоксикации, распространенности и характеру местного процесса определяют тяжесть течения рожи.
Легкая форма рожистого воспаления протекает с субфебрильной температурой тела (не выше 38°С), слабо выраженными симптомами интоксикации. Температура держится 1-2 дня. Чаще всего наблюдается эритематозный характер поражения кожи.
Для тяжелого течения характерно повышение температура тела до 40°С и выше более 4 дней, выраженные симптомы интоксикации, сходные с симптомами менингита (сильная головная боль, рвота, иногда бред, спутанность сознания, судороги). Местный процесс – выраженный и распространенный, часто с наличием обширных булл и геморрагий.
При своевременно начатом лечении и неосложненном течении заболевания продолжительность лихорадки составляет не более 5 суток.
Лихорадка, длительность которой превышает 7 суток, свидетельствует о генерализации процесса и неэффективности терапии.
Выздоровление начинается с нормализации температуры и исчезновения симптомов интоксикации. Острые местные проявления рожи сохраняются при эритематозной форме до 5-8 суток, а при геморрагических — до 12-18 суток и более.
До нескольких недель и даже месяцев после выздоровления могут сохраняться застойная гиперемия, пастозность и пигментация кожи в местах поражения рожей, плотные сухие корки на месте булл, отечный синдром.
Диагностика рожистого воспаления
Рожа подозревается при наличии у пациента следующих проявлений:
- острого начала заболевания с повышением температуры тела;
- выраженной интоксикации;
- локального чувства жжения и распирания в пораженной области;
- характерного поражения кожи (эритемы с четкими границами, краевым валиком и отеком);
- регионального лимфаденита.
- Клинический анализ крови с определением концентрации гемоглобина, количества эритроцитов, лейкоцитов и тромбоцитов, величины гематокрита и эритроцитарных индексов (MCV, RDW, MCH, MCHC), лейкоформула и СОЭ (с микроскопией мазка крови при наличии патологических сдвигов).
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий.
Рожистое воспаление (рожа)

Врач аллерголог (иммунолог), кандидат медицинских наук, член Российской ассоциации аллергологов и клинических иммунологов, член Европейской академии аллергологии и клинической иммунологии (EAACI).
Рожистое воспаление либо просто рожа — это инфекционно-аллергическая болезнь, которая затрагивает кожу и подкожную клетчатку. Заболевание довольно распространено и склонно к рецидивам. Оно занимает четвертое место среди всех инфекционных болезней, а также все чаще встречается с течением времени. Так, за последние двадцать лет количество рецидивов этой болезни увеличилось на 25%. Более того, все чаще встречается тяжелая форма заболевания — теперь это около 80% случаев, хотя еще 50-60 лет назад тяжелую форму ставили лишь 30 процентам пациентов.
Группы риска
Чаще всего такому заболеванию подвержены женщины в возрасте от 50 лет, но оно может встречаться и у младенцев. В их случае заражение происходит после попадания стрептококка в ранку пупочной области. Нет никаких объяснений этому факту, но люди с III группой крови страдают от рожи чаще. Также есть связь с местом проживания. В Южной Азии, а также в Африке это заболевание встречается очень редко.
В зоне риска находятся люди с низким уровнем иммунитета, ослабленные болезнями, стрессами, лечением и другими факторами.
Симптомы
Заметить первые симптомы болезни рожа можно на разных частях тела: ногах, руках, лице, туловище, промежности. Причем многое будет зависеть от того, как именно развивается болезнь. Например, воспаление на лице может локализоваться вокруг глазницы, возле ушной раковины, на волосистой части головы и шеи. Если болезнь начинается с носа, может развиться поражение по типу бабочки — с выходом на щеки. Параллельно возникает отек, который искажает размеры тканей. То же самое касается всех остальных органов — локализация заболевания разная и зависит от ситуации.
Симптомы рожи делятся на общие и локальные. К общим относятся такие моменты:
- Озноб, лихорадка. Часто пациентов сильно трясет.
- Высокая температура, вплоть до 40 градусов. Она может держаться до десяти дней.
- Судороги, помутнение сознания, бред.
- Очень сильная слабость, головокружения.
- Тошнота, нередко рвота.
- Боли в мышцах и суставах.
Иными словами, наблюдаются симптомы общего отравления организма.
Локальные симптомы рожи выглядят так:
Чем запущеннее ситуация, тем выше риски того, что даже после успешного лечения наступит рецидив. Нередко заболевание возникает на том же месте, что и в первый раз.
Причины
Рожистое воспаление вызывается стрептококками — а точнее, одной из разновидностей бактерий данной группы. В организме с ослабленным иммунитетом стрептококк способен вызывать и другие заболевания — например, скарлатину, миокардит, ангину.
Около 15% людей планеты являются носителями стрептококка. То есть их иммунитет довольно сильный, чтобы не заболеть, но при этом они распространяют инфекцию. Она передается через личные контакты, бытовые предметы, воздушно-капельным путем и т. д.
Предрасполагающие факторы для заражения:
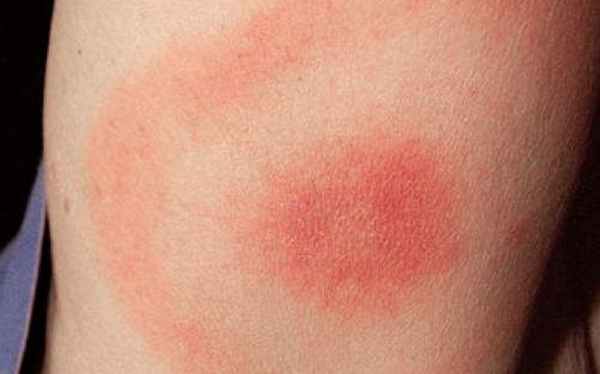
Если обобщить, то болезнь развивается на фоне ослабленного иммунитета и заражения стрептококком, которое может произойти разными путями.
Диагностика

Если возникли первые признаки болезни рожа, необходимо обратиться к дерматологу либо терапевту. В зависимости от степени проблемы может потребоваться помощь и таких специалистов, как иммунолог, хирург, инфекционист.
Диагностика заболевания включает опрос пациента, а также его тщательный осмотр. Затем назначаются анализы на уровень Т-лимфоцитов, СОЭ, количество нейтрофилов (это все выясняется через анализ крови).
Факультативно назначается бактериологическое исследование для определения возбудителя — у врачей нет единого мнения по поводу целесообразности такого обследования.
Лечение
В случае развития рожи на ноге, руке или другой части тела, подход всегда будет комплексным — одного местного лечения просто недостаточно. Более того, упор во многом делается на повышение иммунитета, иначе риски того, что болезнь повторится, очень высоки. Для работы с иммунитетом используются специальные препараты, но пациенту важно поменять образ жизни: хорошо отдыхать, тщательно следить за своим здоровьем, правильно питаться, исключить негативные факторы.
При лечении рожистого воспаления используются антибиотики, а также антибактериальные препараты других групп. Лекарственная терапия подбирается индивидуально — самостоятельно назначать себе лекарства нельзя ни в коем случае.
Вместе с приемом медикаментов необходимо обрабатывать пораженную кожу: специальными растворами, присыпками, аэрозолями. А мази, которые люди так любят назначать себе сами — синтомициновая, ихтиоловая, Вишневского — в этом случае категорически запрещены, поскольку они могут спровоцировать осложнения и стать причиной развития абсцесса. Ни в каком виде не допускается и применение народной медицины — при лечении рожистого воспаления это крайне опасно!
С пациентами обязательно проводится профилактическая беседа относительно нюансов гигиены во время лечения. Так, ежедневно нужно менять постельное белье, заботиться о доступе воздуха к пораженному участку, регулярно принимать душ в теплой, очень комфортной воде. Кожу нельзя вытирать — только пропитывать бумажными полотенцами.
При роже используются и физиотерапевтические методы: УФО, магнитотерапия, УВЧ, электрофорез, определенные виды лазеротерапии, аппликации с теплым парафином. На каждом этапе лечения назначаются свои процедуры, причем подбираются они индивидуально — под каждого пациента и его состояние. Здесь также неуместна никакая самодеятельность, иначе можно навредить здоровью.
При очень серьезных осложнениях требуется хирургическое лечение.
Если вы столкнулись с такой проблемой, мы рекомендуем немедленно обратиться в клинику АО «Медицина». Мы находимся в Москве и располагаем большим штатом профессиональных дерматологов, терапевтов и других специалистов, которые могут вам помочь. А современные условия для диагностики и лечения помогут добиться результатов гораздо быстрее.
Если врачи вовремя возьмутся за лечение, а пациент будет соблюдать все рекомендации, болезнь можно вылечить в течение 10-14 дней.
Профилактика
Поскольку заболевание может коснуться каждого, профилактика рожи важна и для тех, кто уже однажды переболел, и для тех, кто только слышал о подобной болезни.
Профилактика заключается в соблюдении следующих советов:
- Своевременно лечите любые воспаления на коже, слизистых.
- Соблюдайте личную гигиену. В том случае, если работа или образ жизни связаны с дополнительными загрязнениями, гигиена должна быть еще более тщательной, но не чрезмерной, чтобы кожа не страдала — иначе эффект будет обратным.
- Используйте для мытья специальные средства (гели и масла), которые не сушат кожу. Обычное мыло для регулярного использования не походит.
- Тщательно следите за состоянием кожи в жару или в том случае, если у вас есть складки, которые постоянно потеют. В таком случае необходимо использовать специальные присыпки.
- Усиленно следите за здоровьем, если наблюдаются проблемы с сосудами, застоем лимфы. Таким людям показаны массажи и разные процедуры, разгоняющие жидкости в организме.
- Сразу же лечите кожу, если вы ее обморозили, обветрили или обожгли на солнце.
- Носите комфортную, дышащую, по возможности натуральную одежду, которая свободно сидит на теле.
- Тщательно следите за иммунитетом и устраняйте все факторы, которые могут его ослабить.
Помните, что от этой болезни нельзя застраховаться, но можно сделать все, чтобы снизить риски ее возникновения.
Вопросы-ответы
Как выглядит рожа?
Как правило, как красный, припухший участок кожи — в зависимости от вида и степени болезни он может покрываться пузырями с жидкостью, кровью или гноем.
Заразна ли рожа на ноге для окружающих?
Если у кого-то из окружающих сниженный иммунитет, есть риски заражения стрептококковой инфекцией. Но она необязательно вызовет такое же заболевание — этот же возбудитель становится причиной многих других неприятных болезней. По этой причине воспаления на ногах и руках рекомендуется прикрывать стерильной повязкой и соблюдать элементарные правила гигиены.
Как лечится рожа?
Рожа всегда лечится комплексно. Для этого нужны медикаменты, методы физиотерапии, иногда хирургическое вмешательство. Но в любой ситуации ставка также будет сделана на повышение иммунитета.
Рожистое воспаление (рожа). Причины, симптомы, диагностика и лечение рожистого воспаления
Рожа, рожистое воспаление — острое инфекционное заболевание, характеризующееся поражением верхних слоёв кожи, подкожной клетчатки и поверхностных лимфатических сосудов, вызываемое пиогенными стрептококками. Главным клиническим признаком болезни являются характерные очаги покраснения, что и дало название патологии, ἐρυσίπελας (греч.) — «красная кожа» с локальной гипертермией. Другим характерным симптомом является выраженная интоксикация (озноб, лихорадка до 39-40 градусов, слабость, тошнота, рвота).
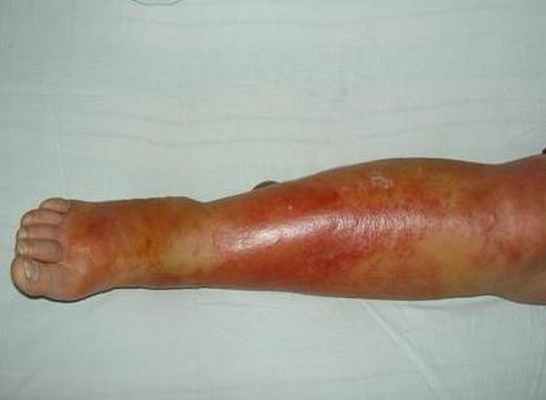
Характерная картина рожистого воспаления (рожи) на ноге
Любая ранка или царапина может послужить входными воротами инфекции и началом заболевания. Период инкубации 3-5 дней. Начало заболевания характеризуется симптомами общей интоксикации. Местные симптомы проявляются через 10-20 часов после начала болезни. Появляется ощущения дискомфорта, зуда, стягивания кожи. Спустя несколько часов развивается эритема, характерная для заболевания. Пятна гиперемии имеют чёткие контуры, по внешнему виду их нередко сравнивают с языками пламени, географической картой. Участки поражения имеют повышенную температуру, при пальпации болезненны.
Локальные проявления рожистого воспаления
По локальным проявлениям рожистое воспаление классифицируется на:
- Эритематозную — характеризуется покраснением и отёком, поражённый участок имеет чёткую линию демаркации от здоровой ткани.
- Эритематозно-буллёзную — на фоне эритемы появляются пузыри, наполненные прозрачным содержимым
- Эритематозно-геморрагическую — отличается от геморрагической наличием точечных кровоизлияний.
- Буллёзно-геморрагическую — характеризуется наличием пузырей и кровоизлияний.
Рожистое воспаление может поражать кожу любой локализации, но чаще поражаются участки на лице и голенях.
Как связаны варикозная болезнь и рожистое воспаления (рожа)
Варикозная болезнь, патология, характеризующаяся нарушением венозного оттока нижних конечностей. В силу особенностей кровоснабжения, трофические растройства при хронической венозной недостаточности (неотъемлемой спутнице варикозной болезни) возникают в нижней трети голени. Таким образом, частота развития рожистого воспаления в области голени резко повышается при ХВН. А пациенты с трофической язвой подвержены инфицированию в наибольшей степени.
Имеются следующие закономерности:
Диагностика и лечение рожистого воспаления (рожи)
Типичная клиническая картина рожистого воспаления редко вызывает трудности в диагностике. Гемолитический стрептококк сохранил чувствительность к пенициллинам, нитрофуранам, сульфаниламидам. Очень неплохо рожистое воспаление поддаётся и местному лечению (антисептики, ультрафиолет и др.). Лечение самого рожистого воспаления зачастую не вызывает сложностей. Однако, трофическую язву, возникшую на фоне хронической венозной недостаточности вылечить не так уж и просто. В данном случае следует заниматься лечением не только рожистой инфекции, но и корректировать рефлюкс крови в венозной системе. Как правило, борьба с инфекцией занимает не более 2-х недель. В этот период необходимо использовать компрессионный трикотаж, перевязки с растворами антисептиков, антибиотики. После купирования воспаления необходимо устранить патологический сброс крови по поверхностным венам, желательно, с минимальной травматичностью. Современные эндоваскулярные методики хорошо зарекомендовали себя в лечении варикозной болезни с трофическими растройствами. При сохранении патологического рефлюкса в венозной системе рецидива трофической язвы или рожистого воспаления долго ждать не прийдётся.
Часто задаваемые вопросы наших пациетов в интернете
Какой врач занимается лечение рожистого воспаления?
Рожа — это острое инфекционное заболевание, поэтому в первую очередь этой проблемой занимаются врачи инфекционисты. А вот после стихания воспаления, если у пациента имеется варикозное расширение вен нижних конечностей, им займутся флебологи, чтобы убрать варикоз и уменьшить риск рецидива рожистого воспаления.
Как вылечить рожу в домашних условиях самостоятельно?
Вылечить рожу в домашних условиях самостоятельно можно, при условии наличия у Вас специального медицинского образования. В противном случае, лечить рожу в домашних условиях необходимо строго под контролем врача инфекциониста. При грамотной и своевременной диагностике, как правило, лечение рожистого воспаления не составляет особого труда.
Как передается рожа от человека к человеку?
Рожистая инфекция является малоконтагиозной, то есть заражение от больного человека происходит достаточно редко. Передаётся рожа от человека к человеку, как правило, контактным способом.
Что делать при рожистом воспалении?
При рожистом воспалении необходимо обратиться к врачу инфекционисту за профессиональной помощью. Доктор подробно объяснит, что делать и как избежать осложнений.
Рожистое воспаление (Рожа)
Рожистое воспаление – это одна из самых неприятных инфекционных болезней, поражающих нижние и верхние конечности, а также лицо. Кроме существенных эстетических дефектов заболевание рожа приносит с собой повышение температуры, болезненность в пораженных участках, серьезные осложнения, в том числе сепсис, слоновость. Именно поэтому крайне важно при первых симптомах заболевания обратиться за медицинской помощью.
Про причины развития патологии, симптомы, лечение и методы профилактики рассказывают специалисты медицинского центра «Институт вен».
Что такое рожистое воспаление – рожа?
Рожа представляет собой острое инфекционное заболевание, поражающее дерму, подкожную клетчатку, жировой слой, лимфатические сосуды, расположенные в верхних слоях кожи. Болезнь вызывают пиогенные стрептококки.
Буквально через несколько дней после инфицирования на кожном покрове появляются красные пятна, кожа становится тонкой и сухой, похожей на пергамент. Кроме внешних признаков добавляется общая симптоматика – повышение температуры, местный зуд, слабость, тошнота, головокружение.
При своевременном и адекватном лечении можно полностью избавиться от заболевания и его проявлений в достаточно короткий период – за две недели. Если медицинская помощь не оказана вовремя и терапия не начата, рожистое воспаление кожи может привести к серьезным осложнениям.
Рожистое воспаление: причины
Даже незначительное повреждение кожи приводит к проникновению паразитарных бактерий в ткани. Это может стать началом заболевания. Очень важно, что рожистое воспаление на коже чаще всего возникает на участках с застойными процессами. К примеру, высокий фактор риска существует у пациентов с варикозной болезнью и другими патологиями, для которых характерны отеки нижних конечностей.
Рожистое воспаление: симптомы
В начале заболевания симптоматика схожа с симптомами общей интоксикации. Как уже отмечалось, пациент испытывает слабость, головокружение, тошноту. Повышается температура тела. Местные симптомы рожистого воспаления возникают в течение первых суток развития болезни. В пораженном участке тела возникает дискомфорт, который часто списывают на психосоматику варикозного расширения.
Кожный покров болезненно чешется, многие больные жалуются на чувство стягивания кожи. На теле появляются красные пятна с четкими контурами. Рожистые воспаления по форме часто напоминают языки пламени. Температура пораженных участков кожи выше, чем в среднем по телу. Прикосновения к пятнам, их почесывание или даже поглаживание может вызывать боль. Это верные признаки рожи.
Формы рожистого воспаления
Рожистое воспаление ноги или лица классифицируется по форме и тяжести поражения.
- Эритематозное рожистое воспаление проявляется в виде небольшого красного пятна четкой формы. Границы пораженного участка могут иметь вид зубцов. Кожный покров в зоне инфицирования истончен, напряжен. В некоторых случаях пятно выступает над уровнем здоровой кожи. На месте и вокруг пятна часто развивается отек.
- Эритематозно-буллезная форма заболевания характерна для 2-5-ых суток от появления эритематозной формы. На пораженном участке появляются пузыри. Это объясняется высокой экссудацией и сопутствующим отслаиванием эпидермиса от дермы. Прокол волдыря или его случайный разрыв сопровождается обильным выделением экссудата. На месте раны могут появляться эрозии. Если пузырь не поврежден, со временем он усыхает. На месте волдыря образуется желто-коричневая корочка.
- Эритематозно-геморрагическое рожистое воспаление нижних конечностей или лица также развивается из эритематозной формы в течение 1-3-их суток с момента инфицирования. Патология характеризуется подкожными кровоизлияниями, которые могут быть достаточно обширными.
- Буллезно-геморрагическая форма развивается из эритематозно-буллезного состояния. При глубоком повреждении кровеносных сосудов кожи буллы заполняются экссудатом. Процесс сопровождается обширными подкожными кровоизлияниями. Буллы темного цвета содержат фибринозную жидкость, поэтому они достаточно плотные. Из-за отложения фибрина они редко самопроизвольно рвутся. А если это происходит, на месте поражения появляется бурая корка. Что касается эрозии, то ее поверхность постепенно обрастает эпителием. Если кровоизлияние происходит в толщу кожи, высок риск некроза и нагноения. После буллезно-геморрагической формы на конечностях часто остаются язвы.
Если говорить о медицинской статистике, то эритематозная и эритематозно-буллезная рожа диагностируется примерно в 5 % от всех случаев заболевания. Эритематозно-геморрагическая рожа стопы и голени случается в 50 %, а буллезно-геморрагическая форма болезни диагностируется примерно в 45 % всех случаев.
По тяжести общих проявлений и местных симптомов определяют несколько форм заболевания:
- При легком течении болезни наблюдается незначительная интоксикация, местное повышение температуры тела и локализованные процессы.
- При патологии средней тяжести симптомы интоксикации более выражены. Пациенты жалуются на слабость и головную боль, тошноту и рвоту. Общая температура тела поднимается до 40 градусов Цельсия. У многих больных наблюдается тахикардия, снижение артериального давления. Кожные процессы могут быть локализованными или распространенными.
- При тяжелой степени заболевания наблюдается выраженная симптоматика. Высокая температура тела, озноб, одышка, головная боль, рвота, затемнение сознания – эти негативные проявления могут переходить в судороги. При поздно начатом или неадекватном лечении часто развивается острая сердечная или дыхательная недостаточность.
По локализации рожистого воспаления заболевание бывает следующих форм:
- Рожа на ноге, к примеру, рожистое воспаление колена или стопы, наиболее частая форма заболевания. Среди всех случаев этот вид патологии встречается в 70%. Как правило, это геморрагические поражения нижних конечностей, сопровождающиеся большими волдырями. На их месте образуются эрозии, прочие кожные дефекты. Такая локализация характеризуется вовлечением в патологические процессы подкожных лимфатических узлов. Рожа на ногах часто рецидивирует. Это объясняется сопутствующими заболеваниями конечностей – хронической венозной недостаточностью, застойными процессами в лимфатических сосудах. Эта форма болезни у детей встречается нечасто.
- Рожистое воспаление лица встречается в 25 % всех случаев заболевания. Особенностью этой формы патологии являются редкие рецидивы. Своевременно начатое адекватное лечение обеспечивает легкое течение заболевания и полное излечение. Часто роже лица у ребенка предшествуют ангина и вирусные заболевания полости рта, носа, отиты, воспаления среднего уха, кариес.
- Рожа рук, к примеру, локтевого сустава или пальца, диагностируется примерно в 5 % от всех случаев заболеваний. Очень частой причиной развития патологии выступает послеоперационный лимфатический отек, операции на молочных железах у женщин. Часты рецидивы и осложнения.
Чем опасно рожистое воспаление без адекватного лечения?
Осложнения рожистого воспаления достаточно опасны. В остром периоде патологические процессы могут вовлекать подкожную клетчатку с последующим развитием гнойных флегмон. Часто случаются обширные некрозы кожи. От заболевания страдает лимфатическая система: нарушается отток лимфы, развивается слоновость. В редких случаях возможно присоединение вторичной инфекции, сепсис. К более легким последствиям неправильного лечения рожистого воспаления можно отнести рубцевание кожного покрова на месте булл и пузырей.
Как связаны варикозная болезнь и рожистое воспаления (рожа)
Взаимосвязь варикозной болезни и рожистого воспаления самая прямая. При варикозном расширении, тромбозе нижних конечностей нарушается обратный ток крови. Осложнением заболевания становятся трофические расстройства, возникающие в нижней трети ноги. А это повышенный риск инфицирования. Соответственно также повышается вероятность развития такой болезни, как рожистое воспаление голени.
Медики отмечают следующие закономерности:
- Чем сложнее стадия варикозного заболевания, тем чаще диагностируется рожистое воспаление.
- При варикозном расширении вен и тромбозе вен нижних конечностей рожистое воспаление часто рецидивирует.
- Каждый эпизод рожистого воспаления осложняет трофические расстройства, переводя варикозную болезнь на следующую стадию, например, с С4 в С5.
- Рожа всегда пагубно воздействует на состояние лимфатической системы. Часто осложнениями заболевания становятся лимфостаз и слоновость.
Из перечисленных закономерностей становится ясно, что лечение рожистого воспаления ног при сопутствующем варикозном нарушении проходит дольше и труднее. Болезнь часто осложняется, возвращается. Именно поэтому варикозное расширение вен нижних конечностей подлежит обязательной своевременной терапии. Тем более что современные методики позволяют поддерживать сосуды ног в хорошем состоянии.
Диагностика
Чтобы подтвердить заболевание, доктор проводит визуальный осмотр пораженного участка. Изучается история болезни, если у пациента есть сопутствующие сосудистые патологии, а данный случай рожи является рецидивом. Обязательны лабораторные анализы – исследования образцов крови, экссудата. В некоторых случаях может потребоваться сканирование поверхностных вен и лимфатических сосудов, чтобы оценить степень их вовлечения в патологические процессы.
К выраженным критериям заболевания при его диагностике специалисты относят следующие состояния и проявления:
- острое начало, сопровождаемое симптомами интоксикации;
- лихорадка;
- локальное местное воспаление на конечностях и лице;
- местные эритемы, местный геморрагический синдром;
- лимфаденит.
Клиническая картина позволяет провести точную диагностику. Однако специалисту предстоит дифференцировать диагноз, исключив абсцесс, гематому, тромбофлебит, экзему и некоторые другие кожные патологии.
Как лечить рожистое воспаление?
Лечение рожистого воспаления кожи основано на подавлении активности гемолитического стрептококка. Первая помощь заключается в использовании наружных средств с антибактериальными свойствами. Но как можно быстрее следует обратиться к врачу.
Отличные результаты показала местная терапия с привлечением антисептических средств, ультрафиолетового облучения. Чтобы победить инфекцию назначают медикаментозные препараты.
Сама по себе рожа не представляет сложностей для лечения, которое может успешно завершиться уже через 14 дней. Однако если болезнь осложнена трофическими нарушениями, все не так просто. Венозные расширения, отягощенные трофическими язвами, могут существенно затянуть процессы. Их лечение при рожистом воспалении может потребовать госпитализации больного в отделение хирургии клиники с последующим оперативным вмешательством и медикаментозной терапией под наблюдением врачей. Сложно поддается лечению рожа при лимфостазе.
Как в условиях стационара, так и в домашних условиях больному рекомендуется ношение компрессионного трикотажа, использование повязок, пропитанных мазями-антибиотиками. Когда удастся купировать воспаление и признаки воспаления уменьшаются, важно приложить усилия для устранения патологического обратного кровяного сброса по поверхностным венам.
Большое значение для скорейшего выздоровления играет правильная диета. Питание должно быть сбалансированным. Полезны цитрусовые, яблоки, груши, персики. Интересно, что народное лечение рожи предусматривает фруктовый рацион на целую неделю. Считается, что такое меню будет способствовать заживлению ран и укреплению иммунитета.
Мы настоятельно не рекомендуем придерживаться каких-либо диет без предварительной консультации с лечащим врачом, так как это может привести к расстройству пищеварения, проблемам с поджелудочной железой, печенью, кишечником.
Лечение в домашних условиях
Без антибактериальных уколов, таблеток и мазей, используя только народные средства, победить заболевание вряд ли удастся. Эффективнее и безопаснее лечить болезнь под строгим контролем специалиста. В этом случае риск осложнений и рецидивов сводится к нулю.
Прогноз и профилактика рожистого воспаления
При типичном течении воспаления врачи дают благоприятные прогнозы на выздоровление. Что касается превентивных мер, то патогенез рожистого заболевания изучен. Поэтому главная задача профилактики болезни и рецидивов направлена на подавление активности возбудителя, повышении иммунитета. Особенно важно предупредить развитие заболевания у людей со слоновостью, варикозным расширением вен, у лиц старческого возраста с хроническими заболеваниями лимфовенозного аппарата.
Так как болезнь заразна и передается при непосредственном контакте с инфицированным участком кожи, обязательно соблюдать санитарно-гигиенический режим, правила антисептики при обработке ран.
Частые вопросы пациентов о рожистом заболевании
Можно ли вылечить рожу в домашних условиях?
Вылечить рожу дома самостоятельно можно только при наличии соответствующих медицинских знаний. И это будет затруднительно, так как необходимые лабораторные исследования в домашних условиях выполнить невозможно.
Есть ли группы риска, и какие факторы влияют на развитие рожи?
Медицинская статистика указывает на то, что чаще всего рожей болеют женщины старшего возраста (от 50 лет). Но исключить из группы риска другие категории пациентов нельзя. Часто рожистое воспаление диагностируется у младенцев, которые заражаются после попадания стрептококковых бактерий в ранку пупочной области. В зоне риска пациенты с ослабленным иммунитетом, после перенесенного заболевания или стресса.
Можно ли без лабораторных исследований диагностировать рожистое заболевание?
Несмотря на характерную симптоматику, врачи обязательно проводят ряд лабораторных тестов, чтобы подтвердить диагноз и исключить иные, схожие по проявлениям болезни.
Есть ли риск заражения рожей в семье при диагностике заболевания у одного из ее членов?
Так как заболевание вызывает стрептококковые бактерии, теоретически заболеть рожей могут окружающие при непосредственном контакте и наличии повреждений на кожном покрове. Но такие случаи крайне редки и регистрируются только у пациентов со сниженным иммунитетом. Поэтому воспаления рекомендуется закрывать стерильной повязкой. Мерой профилактики при контакте с больным становится соблюдение элементарных правил гигиены.
Читайте также:
- Лучевая диагностика перизубовидной псевдоопухоли
- Пролапс тазовых органов
- Генетика злокачественной гипертермии. Наследование
- Лимфангиома — лучевая диагностика
- Биомеханика перелома и его заживление. Фазы
Рожистое воспаление — рожа: симптомы, диагностика, лечение

Рожистое воспаление, рожа — это острая инфекция, обычно сопровождающаяся кожной сыпью на лице, конечностях, особенно пальцах. Это инфекция верхних отделов дермы и поверхностных лимфатических узлов, обычно вызываемая бета-гемолитическими бактериями стрептококка группы А на инфицированных участках. Покраснение возникает, когда инфекционный агент проникает в ткани через небольшие повреждения, и иммунная система реагирует воспалением.
Рожистое воспаление — что это?
Рожа представляет собой бактериальную кожную инфекцию, поражающую верхний слой дермы, обычно распространяющуюся на поверхностные кожные лимфатические сосуды.
Клиническая классификация рожистого воспаления
По виду местных симптомов:
- Эритематозная форма. Возможна в виде самостоятельной формы патологии и в качестве первичной стадии других форм. Характеризуется образованием красного (или близко к этому цвету) пятна, которые через 3-5 часов приобретают характерные симптомы рожистой эритемы: гиперемированный участок кожи с четкими, но неровными границами.
- Эритематозно-буллёзная форма. Образуется на фоне РЭ через несколько часов или суток (процесс может длиться до 5 сут.). Развитие пузырей объясняется повышенной экссудацией в границах воспаления. При разрыве пузыря (самопроизвольно или при травмировании), из него вытекает экссудат. Затем на этом месте образуется язва.
- Эритематозно-геморрагическая форма. Возникает на почве эритематозной формы за 3-е суток и характеризуется образованием кровоизлияния разного размера. Возможны маленькие петехии и обширные геморрагии, иногда охватывающие всю площадь эритемы.
- Буллезно-геморрагическая форма. Следствие предыдущих двух форм. Причина патологии — глубокое повреждение капилляров и сосудов сетчатого и сосочкового слоев дермы. Поражения имеют темный цвет, размер разный. Можно увидеть прозрачно-желтые включения фибрина. Пузыри наполнены фибринозным экссудатом. Могут образовываться плотные уплощенные пузыри, со значительным отложением фибрина.
По степени тяжести рожистое воспаление различается:
- Легкая форма. Протекает с легкой интоксикацией, темп. 37,1—38,0 °C. Это локализованный, эритематозный местный процесс.
- Среднетяжелая форма. у больных отмечается интоксикация с общей слабостью, головная боль, озноб, мышечные боли, тошнота, рвота, темп. выше 38°C, тахикардия и, возможно, гипотензия. Поражения могут быть локализованы и распространены.
- Тяжелая форма. У больных отмечается сильная интоксикация с тяжелыми головными болями, рвотой, темп. около 40 °C, судорогами. Отмечается распространенная буллезно-геморрагическая форма с обширными кожными поражениями.
По кратности течения заболевания рожистое воспаление может иметь первичную, повторную или рецидивирующую формы.
По распространенности симптомов заболевание классифицируется на локализованную форму, распространенную (мигрирующую) форму и метастатическую форму.
Причины рожистого воспаления
В большинстве случаев рожистое воспаление вызывает бактерия Streptococcus pyogenes. Однако в редких случаях заболевание также может быть связано с другими видами стрептококков или стафилококков.
Патогены естественным образом обнаруживаются на теле человека, но они не могут пройти через здоровые ткани. Тем не менее, повреждения кожи могут представлять собой точку входа для бактерий, например, в результате крошечной ранки в уголке рта, царапин, ссадин, порезов или эпидермофитии стопы.
Однако даже при попадании бактерий в организм рожистое воспаление возникает не всегда. Здоровая иммунная система способна незаметно бороться с патогенами. Однако если иммунная система ослаблена, стрептококки начинают размножаться и распространяться по лимфатическим сосудам, а также жировой и соединительной ткани. В последствии возникают воспалительные реакции в зоне поражения и развивается рожистое воспаление.
Рожистое воспаление у новорожденных, часто вызывается стрептококками группы В, ответственных, в том числе, за рожистое воспаление промежности и нижних отделов туловища, возникающее у женщин в послеродовом периоде. Считается, что быстрому воспалению, типичному для этой инфекции способствуют стрептококковые токсины.
Факторы риска заболевания
Предрасполагающие факторы рожистого воспаления:
- лимфатическая обструкция или отек;
- пластика подкожных вен нижних конечностей;
- статус пострадикальной мастэктомии;
- иммунодефицит: включая пациентов с диабетом или алкоголизмом, или с вирусом иммунодефицита человека (ВИЧ);
- артериовенозная недостаточность;
- паретические конечности;
- нефротический синдром;
Бактериальная инокуляция в область кожной травмы — начальное событие в развитии рожистого воспаления. Таким образом, местные факторы, такие как венозная недостаточность, застойные язвы, воспалительные дерматозы, дерматофитные инфекции, укусы насекомых и хирургические разрезы, могут выступать в качестве входных ворот. Источником бактерий при рожистом воспалении лица часто выступает носоглотка пациента, и в анамнезе недавний стрептококковый фарингит был зарегистрирован примерно в одной трети случаев.
Явный фактор риска рожистого воспаления — ранее существовавшая лимфедема. Хорошо задокументировано рецидивирующее рожистое воспаление, осложняющее лимфедему после лечения рака молочной железы. Лимфосцинтиграфия у пациентов с впервые развившимся эпизодом рожистого воспаления нижних конечностей документально подтвердила лимфатическую недостаточность в пораженных и здоровых ногах. Таким образом, субклиническая лимфатическая дисфункция также выступает фактором риска рожистого воспаления.
Кроме того, возникновение заболевания также связано с возрастом. С годами иммунная система ослабевает, и кожа многих пожилых людей теряет свою прочность. Это приводит к более быстрым травмам, и организм не может эффективно бороться с вторгшимися бактериями.
Симптомы
Рожистое воспаление обычно возникает остро — это означает, что симптомы начинаются очень внезапно. В течение нескольких час. или суток после проникновения бактерий в ткань пораженный участок становится красным, опухшим, теплым, чувствительным и болезненным. Поскольку возбудители распространяются по лимфатическим сосудам, покраснение обычно начинается в виде кожной эритемы, резко разграниченной приподнятыми краями. В более тяжелых случаях возникают волдыри и небольшие кровоизлияния в ткани кожи.
Сопутствующие симптомы рожистого воспаления могут проявиться еще до появления видимых проявлений. Пациенты могут испытывать тошноту, озноб, головные боли, боли в суставах и высокую температуру.
Кроме того, вблизи очага воспаления могут увеличиваться лимфатические узлы. Иногда пораженный участок кожи болит до появления воспалительной реакции. Если рожистое воспаление возникает повторно после лечения, сопутствующие симптомы обычно не так выражены, как в первый раз.
Ассоциированные сопутствующие заболевания при рожистом воспалении включают сахарный диабет, а также артериальную гипертензию, хроническую венозную недостаточность и другие сердечно-сосудистые патологии.
Патофизиология
Рожистое воспаление — это бактериальная инфекция, и большинство исследований подтверждают в качестве основной причины заболевания стрептококки. Обнаружены три вида стрептококков: Streptococcus pyogenes (A) в 58-67%; Streptococcus agalactiae (B) в 3-9%; и Streptococcus dysgalactiae sp. равнозначный (C и G) у 14-25% пациентов. У некоторых пациентов с рожистым воспалением обнаруживаются другие бактерии, которые могут быть или не быть связаны со стрептококками, такие как золотистый стафилококк в 10-17% случаев, синегнойная палочка и энтеробактерии в 5-50%.
При рожистом воспалении инфекция быстро проникает и распространяется по лимфатическим сосудам. Это может привести к появлению «полос» на коже, а также отеку и болезненности региональных лимфатических узлов. Иммунитет к возбудителю не вырабатывается.
Заболевание развивается из-за экзотоксинов, высвобождаемых в результате эпидермального проникновения болезнетворных бактерий.
Стрептококковая инфекция группы А вызывает рожистое воспаление при инфильтрации эпидермиса через ссадину или повреждение кожи. Она возникает при связывании поверхностных лигандов с рецепторными клетками эпидермиса.
Повреждения эпидермиса, в том числе ссадины или повреждения, позволяют возбудителю прилипать, не удаляясь при естественном отшелушивании.
Streptococcus pyogenes прилипает к дерме из-за следующих факторов вирулентности:
- содержит белок М;
- липотейхоевая кислота (LTA): связывается с фибронектином или фибриногеном, вызывая адгезию бактерий к дерме;
- белок F: связывается с фибронектином, опосредуя адгезию;
- белок, связывающий фибронектин, 29 кДа;
- глицеральдегид-3-фосфатдегидрогеназа;
- белок, связывающий галактозу, 70 кДа;
- фибронектин-связывающий S — белок;
- коллаген-связывающий белок;
- коэффициент непрозрачности сыворотки.
После адгезии Streptococcus pyogenes (β-гемолитический стрептококк серогруппы А) начинают проникать через экспрессию белка М или фибронектин — связывающего белка.
Бактерии ингибируют фагоцитоз за счет связывания фактора Н и связывания фибриногена на поверхности белка М.
Начинается колонизация бактерий; заболевание развивается из-за воспалительной реакции увеличения объема лейкоцитов в очаге инфекции.
Стрептококковые пирогенные экзотоксины выделяют большое количество цитокинов, что приводит к повреждению тканей, характерному для рожистого воспаления.
Генетика
Имеются данные о повышенной восприимчивости к рожистому воспалению у лиц со стрептококковой инфекцией из-за следующих генетических факторов:
Человеческий лейкоцитарный антиген (HLA) класса II и вариант Т-клеточного рецептора Vβ могут вызывать различную чувствительность из-за их влияния на выработку суперантигена, способствуя тяжести высвобождения цитокинов при воспалении.
Было показано, что область рецептора ангиотензина II типа 1 (AGRT1) на хромосоме 3q22 выявляет предрасположенность к развитию рожистого воспаления путем определения индивидуального цитокинового ответа на инфекцию Streptococcus pyogenes.
Диагностика
Во время диагностического обследования врач — дерматолог собирает подробный анамнез. Он задает вопросы о симптомах и истории болезни. Если подозревается рожистое воспаление, он, в частности, спросит о предрасполагающих к заболеванию факторах, например недавной травме или порезах, чтобы установить место первичного поражения. Затем врач проводит физикальный осмотр и назначает дополнительные анализы.
Физическое обследование
Рожистое воспаление поражает нижние конечности у 80% пациентов, а в остальных случаях чаще всего поражается лицо. Заболевание начинается с небольшого эритематозного пятна, прогрессирующего до огненно — красного, уплотненного, напряженного и блестящего налета.
Поражение классически имеет резко приподнятую границу с резкой границей от здоровой кожи и с выступающими краями, часто называемое ступенчатым признаком. Для этой инфекции характерны местные признаки воспаления, такие как повышение температуры тела, отек и болезненность, но эти симптомы могут отсутствовать на фоне иммуносупрессии. Вовлечение лимфатической системы часто проявляется полосами на коже и регионарной лимфаденопатией. Эритема неравномерная, с расширениями, которые могут следовать за лимфатическими каналами (лимфангит).
Более тяжелые инфекции могут проявляться многочисленными пузырьками и буллами, а также петехиями и даже явным некрозом. При лечении поражение часто шелушится и может разрешиться с пигментными изменениями, исчезающими или не исчезающими с течением времени.
Дифференциальная диагностика
Рожистое воспаление можно отличить от других заболеваний по его характерно приподнятым, выступающим краям и четко очерченным границам, отражающим его более поверхностный характер.
- компартмент — синдром – сложный симптомокомплекс, с первичным повышением подфасциального давления и вторично приводящего к ишемии и некрозу содержимого фасциального футляра;
- аллергический контактный дерматит – это воспалительное заболевание кожи, вследствие контакта с определенными веществами (аллергенами);
- ангионевротический отек — реакция на воздействие разного рода биологических и химических факторов, часто имеющая аллергическую природу;
- кожные проявления холестериновой эмболии;
- дерматофитии — это группа грибковых заболеваний, обусловленных дерматофитами, при которых поражаются кожа, волосы, ногти;
- эризипелоид — инфекционное заболевание, передающееся от животных к человеку, проявляющееся воспалительным поражением кожи и суставов;
- узловатая эритема — это заболевание, характеризующееся воспалением жировых клеток под кожей, в результате чего образуются красные узелки;
- гранулема лица — это идиопатическое заболевание кожи, характеризующееся образованием четко ограниченной красной бляшки с гладкой поверхностью в области лица;
- опоясывающий герпес — это вирусная инфекция, связанная с реактивацией вируса ветряной оспы;
- лайм – боррелиоз — инфекционное трансмиссивное заболевание острого или хронического течения, вызываемое бактериями рода Borrelia, поражающее, в том числе, кожу.
- фасциит некротизирующий — воспаление фасций, сопровождающееся развитием сосудистого тромбоза и обширным некрозом вовлеченных в патологический процесс тканей.
- рецидивирующий полихондрит — воспалительное заболевание, относящееся к системным, приводящее к структурным повреждениям хрящевой ткани обусловленное генерализованным разрушением протеогликанов.
- застойный дерматит — это воспаление кожи голеней на фоне хронического отека;
- системная красная волчанка – это системное заболевание, воспалительного характера, обусловленное продукцией аутоантител и иммунных комплексов к собственным тканям организма.
Лабораторные исследования
В некоторых случаях при классическом рожистом воспалении для диагностики или лечения требуются лабораторные исследования.
Изменения со стороны периферической крови часто показывают лейкоцитоз и повышение скорости оседания эритроцитов (СОЭ) и С-реактивного белка (СРБ).
Дополнительные лабораторные исследования проводятся в зависимости от сопутствующих (фоновых) заболеваний, тяжести основного заболевания и могут включать:
- биохимический анализ крови;
- коагулограмма;
- уровень глюкозы в крови;
- рентгенографическое исследование;
- ультразвуковая допплерография сосудов и др.
Визуализирующие исследования
Магнитно — резонансная томография (МРТ) и сцинтиграфия костей может быть проведена при подозрении на раннее костно — суставное поражение. В этом случае стандартные рентгенологические данные обычно нормальны.
Бактериальные культуры
Анализ на бактериальные культуры может быть проведен, когда диагноз ставится под сомнение или когда существуют опасения по поводу бактериемии и метастатической инфекции.
Кроме того, это тестирование может быть необходимо у пациентов с протезами клапанов сердца, другими внутрисосудистыми устройствами, искусственными суставами, а также у пациентов с ослабленным иммунитетом или у пациентов с интоксикацией.
Бактериальные культуры из мест первичного поражения кожи могут быть наиболее полезными, особенно у лиц с атипичными клиническими проявлениями.
Гистологические данные
Гистологические признаки рожистого воспаления — выраженный отек кожи, расширение сосудов и стрептококковая инвазия в лимфатические сосуды и ткани. Эта бактериальная инвазия приводит к кожному воспалительному инфильтрату, состоящему из нейтрофилов и мононуклеарных клеток. Эпидермис часто вовлекается вторично. В редких случаях может наблюдаться бактериальная инвазия местных кровеносных сосудов.
Лечение рожистого воспаления
Лечение рожистого воспаления проводит и назначает врач – дерматолог, по результатам проведенной диагностики.
Хотя в большинстве случаев рожистое воспаление проходит без последствий после соответствующей антибактериальной терапии, решающее значение имеет быстрое лечение из — за потенциально острого прогрессирования. Помимо назначения антибиотиков, лечение может включать следующее:
- симптоматическое лечение болей и лихорадочного состояния;
- гидратация;
- холодные компрессы.
Для уменьшения местного отека, воспаления и боли рекомендуется приподнятое положение и покой пораженной конечности.
Врачом могут быть рекомендованы влажные повязки с солевым раствором. Их следует накладывать на изъязвленные и некротические поражения и менять каждые 2 — 12 часов, в зависимости от тяжести инфекции.
Фармакологическое лечение
Лечение больных рожистым воспалением проводится в зависимости от клинической формы заболевания, его кратности, характера местных поражений, наличия сопутствующих заболеваний и осложнений.
При лечении пациентов в амбулаторных условиях, врачом может быть назначен один из антибиотиков перорально, например, спирамицин, азитромицин, рокситромицин, левофлоксацин, моксифлоксацин, цефаклор и другие, в зависимости от степени заболевания.
Жаропонижающие и анальгетики могут облегчить симптомы; эти препараты обеспечивают комфорт пациента и обладают седативными свойствами, полезными для пациентов, перенесших травму или испытывающих боль.
Поскольку стрептококки вызывают большинство случаев заболевания врач, при стационарном лечении, может назначить терапию пенициллином, рассматривающемся в качестве терапии первой линии. Обычно его назначают в течение 5 дней, но, если инфекция не улучшилась, продолжительность лечения может быть увеличена.
Цефалоспорины первого поколения могут быть назначены, если у пациента есть аллергия на пенициллин. Они могут перекрестно реагировать с пенициллином, и их следует использовать с осторожностью у пациентов с тяжелой аллергией на пенициллин, такой как анафилаксия.
Краткое описание лекарств
- Бензилпенициллин
Бензи́лпенициллин в настоящее время рекомендуются в качестве препаратов первой линии для лечения среднетяжелых инфекций кожи и кожных структур.
Эритромицин представляет собой макролид, используемый для людей с аллергией на пенициллин. Он ингибирует рост бактерий, возможно, путем блокирования диссоциации пептидил — переносной рибонуклеиновой кислоты (т-РНК) из рибосом, вызывая остановку РНК — зависимого синтеза белка. Эритромицин назначают для лечения стафилококковых и стрептококковых инфекций.
Азитромицин действует путем связывания с 50S рибосомальной субъединицей чувствительных микроорганизмов и блокирует диссоциацию пептидил-тРНК из рибосом, вызывая остановку РНК-зависимого синтеза белка. Синтез нуклеиновых кислот не нарушен.
Лекарство концентрируется в фагоцитах и фибробластах, что подтверждается методами инкубации in vitro. Исследования in vivo показывают, что его концентрация в фагоцитах может способствовать распределению препарата в воспаленных тканях.
Азитромицин лечит микробные инфекции легкой и средней степени тяжести. Концентрации в плазме очень низкие, но концентрации в тканях намного выше, что придает ему ценность при лечении внутриклеточных организмов. Он имеет длительный период полураспада в тканях, что позволяет принимать его один раз в день при инфекциях кожи и мягких тканей.
Клиндамицин представляет собой линкозамид для лечения серьезных стафилококковых инфекций кожи и мягких тканей. Он также эффективен в отношении аэробных и анаэробных стрептококков (кроме энтерококков). Клиндамицин ингибирует рост бактерий путем блокирования диссоциации пептидил-тРНК от рибосом, вызывая остановку РНК-зависимого синтеза белка.
Контроль боли имеет важное значение для качественного ухода за пациентом. Анальгетики и антипиретики обеспечивают комфорт пациента, обладают седативными свойствами, полезными для пациентов, перенесших травму или испытывающих боль.
Аспирин блокирует действие простагландинсинтетазы, которая, в свою очередь, ингибирует синтез простагландинов и предотвращает образование агрегирующего тромбоциты тромбоксана А2; он действует на гипоталамический центр терморегуляции, снижая лихорадочное состояние.
Ибупрофен обычно назначается для лечения легкой и умеренной боли, если нет противопоказаний. Это один из немногих нестероидных воспалительных препаратов, показанных для снижения температуры.
Напроксен используется для облегчения легкой и умеренной боли. Он ингибирует воспалительные реакции и боль за счет снижения активности ЦОГ, что приводит к снижению синтеза простагландинов.
Нестероидный противовоспалительный препарат из группы производных пропионовой кислоты. Кетопрофен используется для облегчения легкой и умеренной боли и воспаления. Небольшие дозы изначально показаны пожилым пациентам и пациентам с заболеваниями почек или печени.
Прогноз
Прогноз для больных рожистым воспалением благоприятный. Осложнения инфекции обычно не опасны для жизни и в большинстве случаев проходят без последствий после антибактериальной терапии.
Кожные формы рожистого воспаления обычно самоограничиваются, поэтому кожно — ограниченное заболевание имеет довольно хороший прогноз без каких-либо долгосрочных последствий.
Лица с системной формой рожистого воспаления, при которой поражаются другие органы, кроме кожи, могут иметь неврологические, кардиологические или другие нарушения. Прогноз системной формы заболевания зависит от вовлеченных систем органов и степени поражения. Раннее распознавание и своевременное начало терапии имеют решающее значение для предотвращения осложнений.
Добавить комментарий Отменить ответ
Вы должны быть авторизованы, чтобы оставить комментарий.
Источник https://diseases.medelement.com/disease/%D1%80%D0%BE%D0%B6%D0%B0/14726
Источник https://muzoktcrb.ru/blog/rozhistoe-vospalenie.html
Источник https://medcentr-diana-spb.ru/infektsii/rozhistoe-vospalenie-rozha-simptomy-diagnostika-lechenie/