Скарлатина — симптомы и лечение
Что такое скарлатина? Причины возникновения, диагностику и методы лечения разберем в статье доктора Богачевой Ольги Юрьевны, детского инфекциониста со стажем в 22 года.
Над статьей доктора Богачевой Ольги Юрьевны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Детский инфекционист Cтаж — 22 года
Медицинский центр «Аквадоктор» на Богатырском 26
Поликлиника НИИ детских инфекций
Дата публикации 27 ноября 2019 Обновлено 3 августа 2021
Определение болезни. Причины заболевания
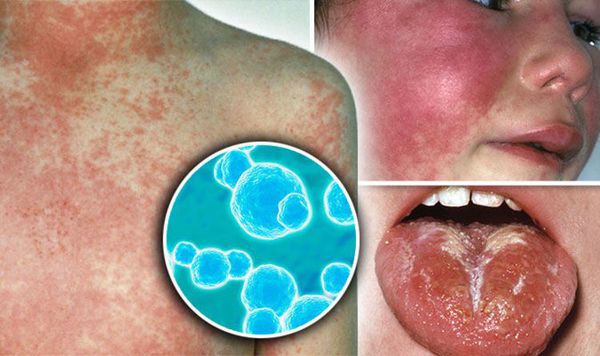
Скарлатина (Scarlet fever) — это острое инфекционное заболевание, вызываемое бактериями (пиогенным стрептококком группы А), развивающееся у людей, не имеющих антитоксического иммунитета. Протекает с лихорадкой, интоксикацией, острым тонзиллитом (воспалением в области нёбных миндалин), увеличением региональных лимфатических узлов, но самый яркий симптом — мелкоточечная сыпь.
Инфекция опасна своими гнойно-септическими и иммунными осложнениями.
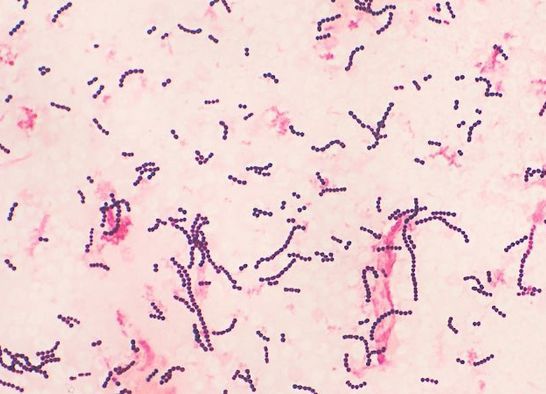
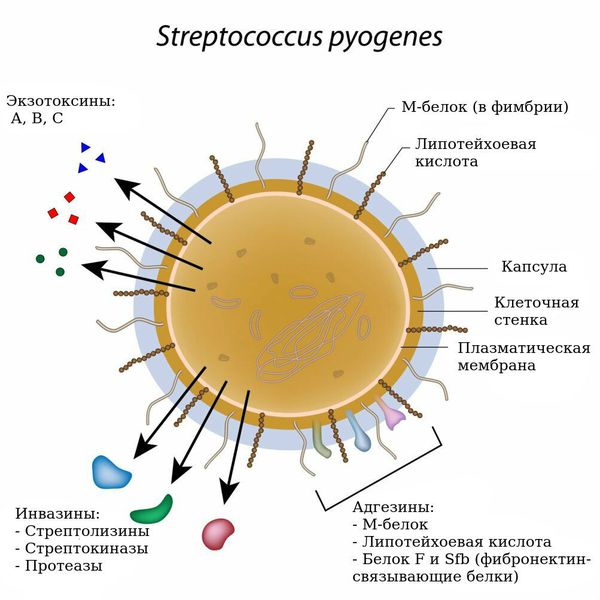
Возбудителем скарлатины является бактерия – β гемолитический стрептококк группы А (Streptococcus pyogenes, БГСА).
Вид — Streptococcus pyogenes
- Это грамположительные кокки ( при окраске по методу Грама дают положительный результат, не обесцвечиваются при промывке), неподвижные, расположены цепочками.
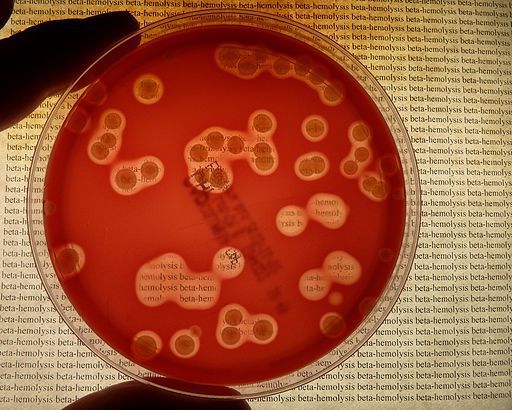
- Растут на среде с добавлением крови (кровяном агаре), вокруг колоний образуется зона полного β гемолиза, т. е. исследователь видит вокруг колонии практически прозрачный обесцвеченный кровяной агар (видно невооружённым глазом).
- Различают 46 серологических штаммов (они отличаются по структуре М-белка клеточной стенки).
- Имеют более 20 факторов патогенности (веществ в составе бактерий и выделяемых бактериями, которые вызывают воспалительные изменения в организме человека). Самый значимый фактор — эритрогенный экзотоксин А, В, С (токсин Дика). Это белок, выделяемый стрептококком, вызывающий повреждение сосудистой стенки, нарушение проницаемости сосудов, разрушение клеток. Внедрение и распространение токсина в тканях обеспечивают М-белок клеточной стенки, стрептокиназы А и В, стрептолизины О и S, дезоксирибонуклеазы, гиалуронидаза.
Стрептококки распространены повсеместно, поэтому контакт человека с ними происходит неоднократно. Решающим фактором для развития скарлатины является наличие и напряжённость антитоксического иммунитета. Если человек уже встречался с пиогенным стрептококком и у него есть антитоксические антитела (факторы иммунитета, которые запускают реакцию обезвреживания эритрогенных токсинов), тогда развиваются другие формы стрептококковой инфекции, такие как ангина, синусит, отит, импетиго (гнойничковое кожное заболевание, вызванное стрептококком).
Способы заражения
Источником инфекции является человек, больной скарлатиной или другой стрептококковой инфекцией, а также бессимптомный носитель стрептококка.
Путь передачи — воздушно-капельный, реже алиментарный (при несоблюдении гигиенических норм приготовления пищи) и контактно-бытовой (через бытовые предметы, в основном у маленьких детей).
Стрептококки устойчивы в окружающей среде. Длительно (до нескольких месяцев) сохраняются на предметах, в молочных продуктах. Погибают от кипячения и использования дезинфицирующих средств, содержащих в составе спирты, перекись водорода, хлор, йод, фенол.
Факторы риска
Заражение чаще происходит в условиях скученности и при несоблюдении правил личной гигиены. Учитывая эти особенности, скарлатиной больше болеют дети 2-10 лет, посещающие детские коллективы. По статистике дети болеют в 3 раза чаще, чем подростки и в 7 раз чаще, чем взрослые. Общая заболеваемость — 41 на 100 тысяч всего населения и 200-250 на 100 тысяч детского населения [11] .
Заболевание скарлатиной развивается по своим законам: чередуются периоды спада и эпидемической активности, сравнительно лёгкого течения и учащения токсических, тяжёлых форм. Нет одного объяснения для этой цикличности. Исследователи связывают вспышки скарлатины со сменой штаммов, с устойчивостью к антибиотикам и с изменением иммунной прослойки населения [1] [8] .
Сколько раз в жизни болеют скарлатиной
После заболевания формируется стойкий иммунитет, поэтому обычно болеют скарлатиной лишь раз в жизни.
Случаи повторной скарлатины встречаются редко и связаны с нарушениями в работе иммунной системы.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы скарлатины
Инкубационный период длится, как правило, от 1 до 7 дней.
Первые признаки скарлатины: начало заболевания острое, больной чувствует слабость, озноб, подъём температуры (чаще до 38-39 °C), головную боль, иногда возникает рвота как симптом интоксикации. С первого дня появляется выраженная боль в горле, болезненность при глотании. Увеличиваются и становятся плотными, болезненными подчелюстные и верхнешейные лимфоузлы.
Основные симптомы скарлатины
При осмотре горла можно увидеть характерную яркую отграниченную гиперемию (покраснение) слизистой мягкого нёба и нёбных миндалин. Они увеличиваются в размерах, в лакунах может быть фибринозно-гнойный налёт. На языке появляется густой белый налёт, со 2-3 дня он очищается, начиная с кончика, и к 4-5 дню становится ярко-красным с крупными сосочками, так называемый «малиновый» язык.
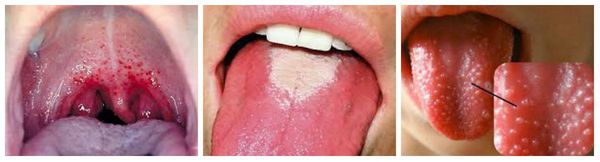
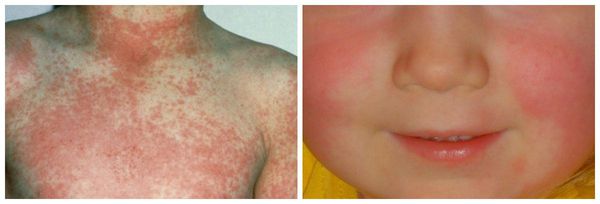
На коже в 1-2 сутки появляется мелкоточечная пятнистая сыпь, ярко-розовая на гиперемированном фоне. Эта сыпь определила название болезни (от итал. scarlatto — алый цвет). Она появляется одномоментно, не подсыпает, локализуется по всему телу. На лице носогубный треугольник остается светлым, так называемый треугольник Филатова. На теле сыпь ярче по боковым и сгибательным поверхностям, со сгущениями в области подмышечных, локтевых, паховых складок. С 3-4 дня сыпь бледнеет и на второй неделе заболевания активно шелушится, особенно это выражено на кистях и стопах.
Как выглядит сыпь при скарлатине:
В первые дни заболевания активируется симпатическая нервная система, поэтому у больного наблюдается белый дермографизм (белый след на коже при надавливании) и повышение артериального давления. Затем ослабевает токсическое действие и развивается астенический синдром, который проявляется повышенной утомляемостью и плохой переносимостью бытовых нагрузок.
Со второй недели проявления инфекции стихают. Лихорадки нет, у больного появляется аппетит, сокращаются в размерах нёбные миндалины и лимфоузлы, сыпь шелушится. Какое-то время может сохраняться повышенная утомляемость. В этот период продолжается наблюдение за больным, чтобы не пропустить осложнения скарлатины [2] [3] .
Особенности скарлатины у взрослых и детей
Симптомы скарлатины у взрослых и детей схожи. У взрослых болезнь чаще протекает тяжелее: с высокой температурой и судорожным синдромом. Но возможны и формы со стёртыми симптомами.
Скарлатина у детей до года
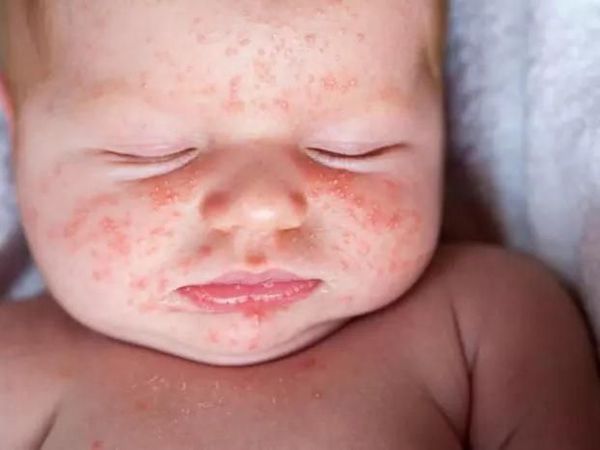
Дети до года редко болеют скарлатиной. Признаки скарлатины у маленьких детей: резкое повышением температуры, отказ от еды, выраженное беспокойство и обильные высыпаниями на теле.
Без адекватного лечения у новорождённых может развиться стрептодермия (гнойно-воспалительная болезнь кожи), стрептококковая пневмония, сепсис и менингит.
Как выглядит ребенок, больной скарлатиной:
Особенности скарлатины при беременности
Если женщина заразилась на ранних сроках, то скарлатина может вызвать выкидыш, на поздних сроках — преждевременные роды.
Патогенез скарлатины
Входными воротами инфекции в подавляющем большинстве случаев является слизистая носоглотки, редко — повреждённая кожа.
В месте внедрения стрептококки с помощью М-белка прикрепляются к слизистой. Важна роль этого М-белка в подавлении фагоцитоза (процесса поглощения и переваривания вредоносного агента клетками иммунной системы) и в развитии инфекционно-аллергических осложнений в организме.
Токсическое действие стрептококка связано с экзотоксинами А, В, С. Они активируют выработку воспалительных цитокинов (ФНО α, ИЛ 1, ИЛ 6), систему комплемента (белков, регулирующих каскад иммунных реакций). Повреждение сосудистой стенки под действием токсина активирует свёртывающую систему крови, происходит процесс коагуляции (образования тромбов), параллельно запускается фибринолиз (процесс разрушения тромбов). Это приводит к нарушению микроциркуляции, к активации симпатико-адреналовой системы. У больного данный процесс проявляется лихорадкой, интоксикацией, повышением давления, появлением мелкоточечной сыпи. В тяжёлых случаях развивается синдром токсического шока. Это угрожающее жизни состояние с нарушением сознания, движения крови по сосудам и быстрым развитием полиорганной недостаточности (почечной, дыхательной, печёночной). У больного резко снижается артериальное давление, кожные покровы становятся бледными, холодными, отсутствует или резко снижено мочеиспускание, сознание спутанное или коматозное (больной не реагирует на раздражители), нарушается ритм дыхания.
За гнойно-некротическое действие стрептококка отвечают ферменты (гиалуронидазы, стрептокиназы, гемолизины), которые разрушают матрикс и клетки соединительной ткани. Происходят воспалительные изменения: покраснение, отёчность, болезненность, увеличение в размерах нёбных миндалин и близлежащих лимфоузлов, в редких случаях развиваются флегмона (острое гнойное воспаление жировой клетчатки), остеомиелит, сепсис и гнойные очаги в других органах.
Развитие аутоиммунных реакций связано со специфической сенсибилизацией стрептококком. Антитела, вырабатываемые на стрептококковые антигены (М-белок, экзотоксины), и циркулирующие иммунные комплексы вызывают активацию макрофагов и лейкоцитов, секрецию ИЛ-1, ФНО и других цитокинов. Развивается воспаление в тканях сердца, суставов, нервной системы, почек. Формируется стрептококковый кардит (воспаление различных структур сердца), артрит (воспаление суставов), хорея (непроизвольные, быстрые, беспорядочные подёргивания различных мышечных групп), гломерулонефрит (иммунное поражение клубочков почки), васкулит (воспаления стенок сосудов).
После перенесённой скарлатины развивается стойкий, пожизненный антитоксический иммунитет. Но в случае иммунодефицита возможно повторное заболевание скарлатиной. Что касается антимикробного иммунитета, то он является типоспецифическим, т. е. индивидуальным для конкретного штамма стрептококка, а точнее его М-белка. Поэтому можно болеть повторными ангинами, отитами, синуситами, кожными формами стрептококковой инфекции [10] [12] .
Классификация и стадии развития скарлатины
Согласно классификации, предложенной А.А. Колтыпиным, скарлатину подразделяют по типу, тяжести и течению.
По типу:
- Типичная форма скарлатины.
- Атипичная форма скарлатины:
- стёртая форма — все симптомы слабо выражены, сыпь может отсутствовать;
- аггравированная, или гипертоксическая форма — симптомы выражены максимально, протекает очень тяжело;
- экстрафарингеальная — стрептококк попадает через повреждённую кожу и слизистые, различают раневую, ожоговую, послеродовую.
По степени тяжести:
- Лёгкая.
- Средняя.
- Тяжёлая:
- септическая;
- токсическая;
- токсико-септическая.
Критериями тяжести являются выраженность синдрома интоксикации, лихорадка, характер поражения ротоглотки, интенсивность сыпи.
По течению:
- Гладкое.
- Негладкое:
- с осложнениями;
- с присоединением вторичной инфекции;
- с обострением хронических заболеваний.
Этапы заболевания
Скарлатина, как и любая инфекция, проходит несколько стадий:
- Инкубационный период — от момента заражения до появления первых признаков болезни. Обычно длится от 1 до 7 дней.
- Начальный период — от возникновения первых симптомов болезни до появления сыпи. Наблюдают интоксикацию, изменения в ротоглотке, увеличение лимфатических узлов.
- Период высыпаний — начинается с развития экзантемы на коже и длится от 7 до10 дней. Именно тогда развиваются все описанные выше симптомы заболевания.
- Период реконвалесценции (выздоровления) — начинается на второй неделе болезни и длится примерно 2 недели. Для этого периода характерно угасание симптомов, шелушение сыпи, проявления астении и риск развития осложнений [4][5] .
Осложнения скарлатины
Ранние осложнения
В случае тяжёлого течения при токсической форме развивается грозное осложнение — токсический шок. Могут возникнуть гнойно-септические осложнения: перитонзиллярный (рядом с нёбной миндалиной) абсцесс, флегмона шеи, гнойный отит и мастоидит (воспаление сосцевидного отростка височной кости), синусит и сепсис. В этих случаях нужны незамедлительные реанимационные и хирургические действия.
Но самые инвалидизирующие осложнения связаны с аутоиммунными реакциями, когда развивается острая ревматическая лихорадка. Полная картина включает пять симптомов: воспаление тканей сердца, мигрирующий полиартрит, хорея, кольцевидная эритема и ревматические узелки на коже. Развивается чаще у детей 7-15 лет, это связано с эпидемиологией скарлатины и стрептококковых инфекций. У взрослых чаще выявляются уже хронические формы. По данным Госстатотчёта в России в 2014 году распространённость ревматической лихорадки составляет:
- 1,8 на 100 тысяч детей от 0 до 14 лет — острые формы ;
- 11,8 на 100 тысяч детей и 118,4 на 100 тысяч всего населения — хронические формы [12] .
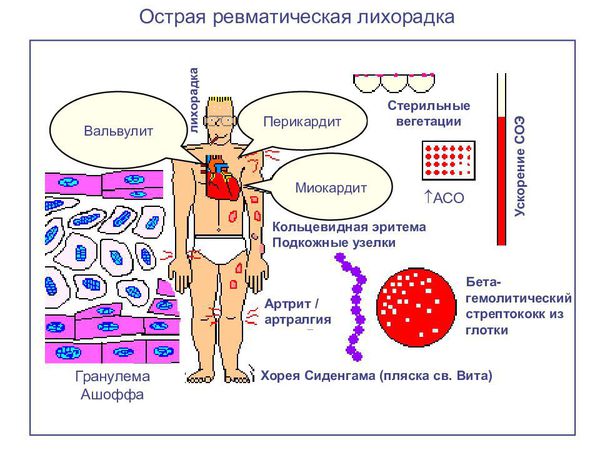
Поздние осложнения
К поздним осложнениям относятся заболевания, которые напрямую не связаны с возбудителем и обусловлены нарушениями иммунного ответа: кардит, артрит, хорея и гломерулонефрит.
Кардит протекает с воспалением клапанов сердца, чаще поражается митральный и аортальный клапаны, развивается клапанная недостаточность и регургитация (обратный ток крови через клапаны). При осмотре выслушивается органический систолический шум. Лечение противовоспалительными препаратами не всегда приводит к улучшению, и в некоторых случаях формируется хроническая болезнь сердца. На фоне перегрузки объёмом крови усиливаются симптомы сердечной недостаточности. Тогда больному требуется хирургическое лечение с пластикой клапанов.
Артрит — воспаление в основном крупных суставов, протекает с болезненностью, припуханием, скованностью в движениях. Характерно поражение нескольких суставов, чаще коленных и голеностопных, мигрирующее воспаление. Хорошая реакция на противовоспалительную терапию. В случае неадекватного лечения и генетической склонности развивается хроническое течение артрита с повторными атаками и деформацией суставов.
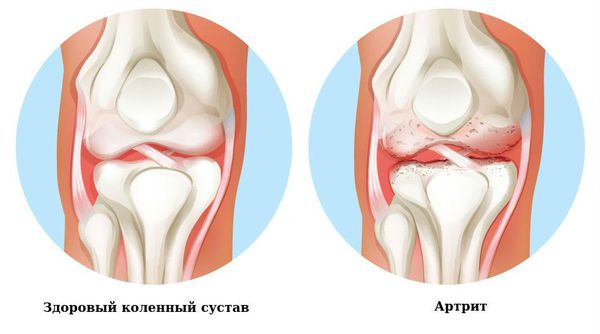
Хорея возникает иногда и через 6 месяцев. У человека появляются нарушения походки, непроизвольные, неконтролируемые движения рук, ног, тела, мимики, как правило, чрезмерно выраженные. Со стороны состояние напоминает пританцовывание, отсюда и название. При осмотре мышечный тонус снижен, рефлексы оживлены, выражена потливость, неустойчивая температура, излишняя эмоциональность. В лечении эффективны антибиотики, противовоспалительные и противосудорожные препараты длительным курсом.
PANDAS синдром — расшифровывается как педиатрическое нейропсихиатрическое аутоиммунное расстройство. Выявлено осложнение относительно недавно, в конце XX века. Характерными признаками этого расстройства являются обсессивно-конвульсивные приступы. У больного появляются навязчивые мысли и движения, двигательные или вокальные тики, может появиться эмоциональность, нарушение памяти. На фоне антибактериальной и иммунной терапии наступает улучшение, но при повторной стрептококковой инфекции или стрессовой ситуации симптомы возвращаются.
Гломерулонефрит — аутоиммунное заболевание почек. Характерными симптомами являются отёки, дизурия (нарушение мочеиспускания), гематурия (кровь в моче), повышение артериального давления, почечная недостаточность. В диагностике помогает оценка общего анализа мочи, особенно при невыраженных симптомах. В терапии ограничивают воду, соль, используются антибиотики, диуретики, антигипертензивные, противовоспалительные препараты, при почечной недостаточности — диализ [12] [13] .
Диагностика скарлатины
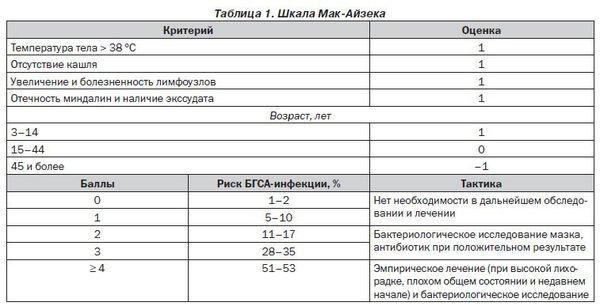
При типичном течении скарлатины диагностика не вызывает затруднений. В некоторых случаях необходимо проводить дифференциальный диагноз с иерсиниозом (острой кишечной инфекцией), инфекционным мононуклеозом, дифтерией ротоглотки, корью, краснухой, аллергической реакцией. В практике врача существует оценка риска скарлатины по шкале Мак-Айзека.
В процессе сбора анамнеза необходимо выяснить возможные случаи стрептококковой инфекции в окружении больного.
Лабораторная диагностика
В клиническом анализе крови характерно повышение числа лейкоцитов, нейтрофилёз со сдвигом до юных форм (увеличивается процент палочкоядерных нейтрофилов) и ускорение скорости оседания эритроцитов (СОЭ). Обязательно необходимо провести контроль общего анализа мочи.
Наиболее оптимальным в диагностике скарлатины является культуральный метод. Материал со слизистой наносят на среду с кровью. Культивируют в термостате и на третий день оценивают. Одновременно ставится тест на чувствительность к антибиотикам.
Существует тест для быстрой диагностики (стрептатест). Это особенно важно при стёртой форме скарлатины для обоснованного назначения антибиотиков. Он основан на выявлении специфических антигенов стрептококка в реакции агглютинации и иммуноферментного анализа (в тесте происходит соединение антиген + антитело, при этом исследователь видит окрашивание на тест полоске). Забор мазков и постановку теста проводят даже у постели больного, результат получают через 5 минут. Его чувствительность (до 95 %) и специфичность (95-100 %) гарантируют высокую точность результата [11] . Рекомендовано проводить стрептатест вместе с бактериологическим исследованием до назначения антибиотиков.
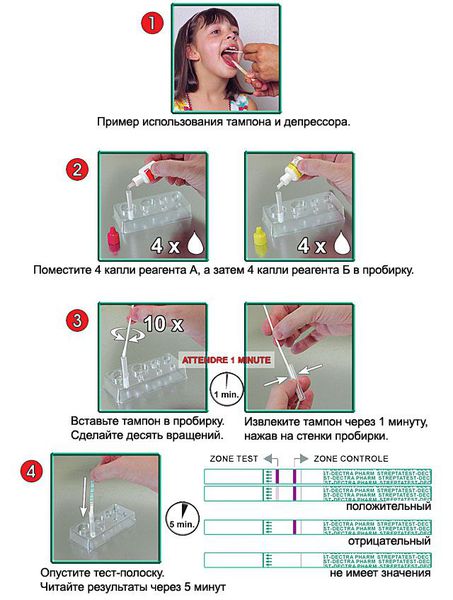
Можно провести исследование с помощью полимеразной цепной реакции в реальном времени (ПЦР) для выделения ДНК стрептококка из любого биоматериала.
Новым современным методом является секвенирование генома бактерии Streptococcus pyogenes . Это генетическая расшифровка участков ДНК, кодирующих М-белок и токсины, т. е. определение штамма стрептококка. Используется в научных целях для расследования вспышек скарлатины, выявления новых штаммов с изменяющимися факторами патогенности и устойчивостью к антибиотикам.
Серологическая диагностика — это обнаружение противострептококковых антител к антистрептолизину-О, дезоксирибонуклеазе, гиалуронидазе. В острый период этот метод недостаточно эффективен, поскольку антитела начинают вырабатываться на 2-3 неделе заболевания, а иногда позднее. Но при развитии постстрептококковых осложнений (острая ревматическая лихорадка, гломерулонефрит), наличие противострептококковых антител является очень важным показателем перенесённой стрептококковой инфекции.
По необходимости назначаются инструментальные методы обследования (ЭКГ, УЗИ сердца, почек суставов, рентгенологическое обследование, ЭЭГ) [1] [7] [8] .
Лечение скарлатины
К какому врачу обратиться
Лечением скарлатины занимается врач-инфекционист. Лёгкие формы скарлатины лечатся амбулаторно, среднетяжёлые и тяжёлые требуют госпитализации в инфекционный стационар.
Рекомендовано изолировать больного от других членов семьи.
Постельный режим и диета
На острый лихорадочный период необходим постельный режим, диета с исключением аллергенных продуктов и обильное питьё. Еда должна быть легкоусвояемой, желательно мягкой или протёртой.
Купание при скарлатине
Ограничений на водные гигиенические процедуры при скарлатине нет. Мыться нужно аккуратно, учитывая повышенную чувствительность воспалённой кожи.
Медикаментозная терапия
Основным методом лечения скарлатины является антибактериальная терапия. Стрептококки чувствительны к β-лактамным антибиотикам, поэтому препаратами выбора для лечения скарлатины являются пенициллины (амоксициллин, амоксициллин с клавулоновой кислотой) и цефалоспорины (цефалексин, цефадроксил). Не описано устойчивости к этой группе антибиотиков. Курс препарата в адекватной дозе длится не менее 10 дней.
Для лечения скарлатины у детей можно применять все перечисленные препараты, дозировка зависит от возраста пациента. Правильно подобрать антибиотик и его дозу может только врач.
Устойчивость к антибиотикам
Существует проблема, связанная с формированием устойчивости к антибиотикам, которые широко назначаются в терапии стрептококковой инфекции. Так, при расшифровке вспышек скарлатины в Великобритании, Китае, Южной Корее выявлено достаточно большое количество штаммов, устойчивых к макролидам и клиндамицину.
По результатам многоцентровых исследований в России — ПЕГАС 2 в 2004-2005 гг. и ПЕГАС 3 в 2006-2009 гг. — были выявлены нечувствительные штаммы:
- к макролидам — до 10 % (азитомицин — 9,6 %, кларитромицин — 4,5 %, спирамицин — 1,4 %);
- к клиндамицину — 0,6 %;
- к хлорамфениколу — 13,4 %;
- к тетрациклинам — 47,1 % [1][6] .
Все штаммы оказались чувствительными к фторхинолонам второго поколения, ванкомицину и линезолиду, но это все-таки антибиотики резерва. Макролиды можно назначать только лицам с аллергией на пенициллины и цефалоспорины. Длительность курса также составляет 10 дней, азитромицин — 5 дней.
Поддерживающая терапия
Симптоматическая терапия: при повышении температуры, головной боли применяются нестероидные противовоспалительные препараты (ибупрофен, парацетамол). С целью уменьшения аллергического воспаления — а нтигистаминные препараты (цетиризин, лоратадин). Обязательно полоскать и орошать горло растворами антисептиков.
В случае токсической и септической формы течения скарлатины проводится лечение в условиях реанимационного отделения стационара. Больному ставится центральный венозный катетер, начинается инфузионная терапия:
- сначала введение кристаллоидных растворов быстро и в большом объёме, затем индивидуальный подбор растворов и объёма в комбинации с мочегонными средствами;
- введение вазоконстрикторов (допамин), системных гормонов (преднизолон);
- парентеральное (внутривенное, внутримышечное) введение антибиотиков.
Лечение скарлатины народными методами
Скарлатину лечат только антибиотиками, которые назначает врач. В период реконвалесценции (выздоровления) будут полезны витамины (поливитамины с микроэлементами) и растительные и химические препараты, оказывающие тонизирующее влияние на нервную систему, например элеутерококк, женьшень, L карнитин, янтарная кислота [6] [9] .
Прогноз. Профилактика
Прогноз при своевременном лечении скарлатины, как правило, благоприятный. Если антибактериальная терапия не проводилась или препарат был подобран нерационально, существует риск развития осложнений, о которых говорилось ранее. Дальнейший прогноз будет зависеть от тяжести осложнений и их последствий. Например, при развитии кардита вовремя начатое лечение и дальнейшая поддерживающая терапия помогает избежать формирования порока сердца и инвалидности человека. Но если пропустить это осложнение, то диагноз устанавливается поздно на основании развития клапанного порока сердца и сердечной недостаточности.
Диспансерное наблюдение за лицами, переболевшими скарлатиной и ангиной из очага, проводится в течение одного месяца. Периодичность осмотра и контроля клинического анализа крови, общего анализа мочи, ЭКГ через 7 дней, потом через 3 недели. При наличии патологии в зависимости от её вида больного передают под наблюдение нефролога, ревматолога, невролога или других специалистов.
Больной скарлатиной выписывается после клинического выздоровления и санации от стрептококка, но не ранее 10 дней от начала заболевания. Дети, посещающие дошкольные заведения и первые 2 класса школы, находятся на домашнем режиме ещё 12 дней. Дети любого возраста из учреждений закрытого типа изолируются от коллектива на 12 дней. Взрослые, работающие в детских коллективах, в детских поликлиниках и стационарах, в хирургических и родильных отделениях, в организациях пищевой промышленности переводятся на 12 дней на другую работу, где они не будут представлять угрозы. Больных ангиной из очагов скарлатины выписывают по таким же критериям.
Для профилактики скарлатины распространения заболевания в детском коллективе существуют противоэпидемические мероприятия, прописанные в санитарных правилах МЗ РФ.
- Каждый случай скарлатины регистрируется.
- В коллективе наблюдают за контактными в течение 7 дней и при выявлении двух и более случаев скарлатины проводят обследование (посев на Streptococcus pyogenes) всех контактных.
- В случае фарингита больного изолируют, лечат и обследуют на носительство стрептококка.
- Ограничивают допуск детей и контакты с другими детскими группами.
- Если больной скарлатиной лечится дома, то за контактными лицами наблюдают 17 дней. Им проводят местную терапию раствором томицида и экстренную антибактериальную профилактику скарлатины.
Прививка от скарлатины не разработана. Лучший способ предотвратить заражение стрептококковой инфекцией — чаще мыть руки [16] .
За дополнение статьи благодарим Павла Александрова — врача-инфекциониста, научного редактора портала «ПроБолезни».
Список литературы
- Streptococcus pyogenes: характеристика микроорганизма, выделение, идентификация и определение чувствительности к антибактериальнымпрепаратам / К.В. Шпынев и др. // Клиническая микробиология и антимикробнаяхимиотерапия. — 2007. — Т. 9, № 2. — С. 104-120.
- Руководство по инфекционным болезням / под ред. Ю.В. Лобзина, К.В.Жданова. — 4-е изд. — СПб.: Фолиант, 2011. — С.451
- Особенности клиники и лечения современной скарлатины. В.Н.Тимченко и др. // Детские инфекции. — 2004. — №3. — С.70-73.
- Инфекционные болезни у детей / под ред. В.Н.Тимченко. — 3-е изд. — Спб.: Спецлит, 2008. — 607с.
- Клинические рекомендации (протокол лечения) оказания медицинской помощи детям больным скарлатиной. / В.П.Молочный, Н.Ф.Головкова, В.А.Анохин,Е.В.Шарипова. — 2013. — 69 с.
- А-стрептококковые инфекции глотки и рациональная антибактериальная терапия / Б.С.Белов // Антибиотики и химиотерапия. — 2018. — Т. 63, №7-8. — С. 69-75.
- Носительство β гемолитического стрептококка группы А у детей: проблема дифференциальной диагностики / Е.В.Новосад и др. // Детские инфекции. — 2018; 17(2) с.53-56.
- Tse H., Bao J.Y., Davies M.R., Maamary P. Molecular Characterization of the 2011 Hong Kong Scarlet Fever Outbreak // J Infect Dis. —2012; 206(3): 341-351.ссылка
- Wong S.S.Y.,Yuen K.Y The Comeback of Scarlet Fever. Samson S.Y.Wong, Kwok-Yung Yuen // EBioMedicine. — 2018; 28: 7–8.ссылка
- Стрептококковая (группыА) инфекция в Российской Федерации: характеристика эпидемиологических детерминант и оценка современных масштабов проблемы / Д.А.Клейменов, Н.И.Брико, А.В.Аксенова. Эпидемиология и вакцинопрофилактика. — 2011. — №2(57). — С. 4-11.
- Диагностика и терапия острого стрептококкового тонзиллофарингита: современные рекомендации / Е.А.Промыслова, Л.Р.Селимзянова, Е.А,Вишнёва // Педиатрическая фармакология. — 2013. —Т. 10, № 6. — С. 10-14.
- Острая ревматическая лихорадка в ХХI веке, проблемы и поиск решений / Б.С.Белов, Н.Н.Кузьмина, Л.Г.Медынцева // Медицинский совет. — 2016. — № 9. — С.96-101.
- Острый постстрептококовый гломерулонефрит у детей / М.Ю.Каган // Вопросы современной педиатрии. — 2016. — Т. 15, № 1. — С. 25-30.
- Профилактика стрептококковой (группыА) инфекции: СП 3.1.2.3149-13: утв. постановление Главного государственного санитарного врача РФ от 18.12.2013.
- Tandon R. Preventing rheumatic fever M-protein based vaccine // Indian Heart J. — 2014, 66(1): 64-7.
- Scarlet Fever: All You Need to Know // CDC, 2021. ссылка
Скарлатина у детей: симптомы и лечение, сколько длится инкубационный период
Скарлатина является острой патологией, вызываемой гемолитическим стрептококком группы А. Этот возбудитель оказывает токсическое, септическое и аллергическое влияние на ребенка вследствие выработки им эритротоксина.

Заболевание распространено повсеместно, но наибольшее число случаев регистрируется на территории с низкими температурами. Риск заразиться выше у тех детей, которые долго находятся в коллективах. Чаще болеют малыши первых двух лет жизни. Чем старше ребенок, тем ниже вероятность заражения.
Причины
Почему в детском возрасте появляется скарлатина? Развитие заболевания объясняется отсутствием антитотксического иммунитета у ребенка. Возбудителем патологии является стрептококк S. Pyogenes. Он может провоцировать развитие не только скарлатины, но и рожи, тонзиллита, ангины, гломерулонефрита, стрептодермии и ревматизма.
Возбудитель проникает через носоглотку или поврежденную кожу. В месте проникновения формируется патологический процесс, который проявляется ангиной или увеличением лимфатических узлов.
Стрептококк выделяет экзотоксин (эритротоксин), который способствует развитию эритемы и общего интоксикационного синдрома. Далее, процесс развивается по типу аллергической реакции на возбудителя скарлатины.
Источником заболевания может выступать больной ребенок или взрослый, который болеет ангиной или скарлатиной. Дети заражаются и при контактировании с бактерионосителем, у которого симптомов болезни может и не быть.
Симптомы
В зависимости от тяжести симптомов, скарлатина у детей делится на:
При скарлатине в легкой форме температура не выше 38,5 °C, сыпь необильная, неяркая, на миндалинах нет налета. Выздоровление наступает на 4-5 день.
При среднетяжелой форме наблюдается лихорадка не менее 40 °C, рвота, тахикардия, головная боль. Высыпания имеют яркую окраску, они обильные, а на миндалинах образуется гнойный налет. Острые симптомы скарлатины у детей при этой форме исчезают на 7 день заболевания.
Тяжелая форма также носит название септической или токсической. Встречается она нечасто. В случае развития тяжелой степени скарлатины может наблюдаться нагноение лимфоузлов. Ребенок подлежит срочной госпитализации.
Бывают и атипичные формы болезни:
- стертая — высыпание скудные, неяркие, быстро исчезают. Явления интоксикации слабые, ангина имеет катаральный характер;
- экстрабуккальная — возбудитель проникает через поврежденную кожу;
- скарлатина без сыпи — симптоматика болезни присутствует, но нет сыпи.
Как начинается скарлатина у детей? Первые признаки скарлатины следующие:
- начало острое. Температура поднимается резко до 38-40 °C, ее снижение происходит не ранее 3 суток;
- ребенок жалуется на головную боль, слабость;
- у малышей вероятно развитие судорог, эйфории, апатии, сонливости;
- иногда боли в животе;
- возможна однократная рвота;
- тахикардия.
Выделяют следующие основные признаки скарлатины у детей:
- болезненность в горле и корне языка при глотании;
- гиперемия мягкого неба, миндалин, дужек задней стенке глотки («пылающий зев»);
- еще один симптом скарлатины у детей — «малиновый» язык. В начале заболевания на языке формируется белый налет, в некоторых случаях он может приобретать гнойный характер. На второй день поверхность языка становится красной. На ней проявляются увеличенные сосочки;
- на вторые сутки появляется сыпь.
Сыпь
Как выглядит сыпь при скарлатине? Она появляется через двое суток от начала болезни. Она мелкоточечная, на гиперемированном фоне. Высыпание начинается с шеи и лица, далее переходит на сгибательную поверхность рук и ног, в паховую область, на боковые участки тела. В кожных складках скарлатинозная сыпь сгущается, формируя темно-красные полосы (симптом Пастиа).
Экзантема на лице локализуется на щеках и лбе. Носогубный треугольник не затрагивается сыпью, а, наоборот, бледнеет (симптом Филатова). Если нажать на высыпания, то они исчезают, а кожа приобретает желтоватый оттенок («симптом ладони»). Через 3-7 дней экзантема исчезает, на ее месте проявляется шелушение. Оно наиболее выражено на руках. На стопах и ладонях формируется крупнопластинчатое шелушение, на остальных участках тела — мелкопластинчатое (отрубевидное). Пигментированных зон после высыпаний не остается.

Дети болеют скарлатиной, в среднем, от 7 дней до трех недель. При осложненном течении этот интервал может удлиняться.
Симптомы у грудничков
Скарлатина у детей до года возникает редко из-за наличия материнских антител. Заражение может произойти при вскармливании младенца грудным молоком матери, которая болеет стрептококковой инфекцией.
Какие выделяют симптомы скарлатины у грудничков? Заболевание у новорожденных не имеет специфических симптомов. Болезнь может начинаться как простуда. Появляются воспалительные явления на слизистой оболочке носоглотки, заложенность носа и насморк. Кожа гиперемированна, сыпи нет. Благодаря отсутствию зрелой иммунной системы, скарлатина у грудничка протекает легко. Однако при таком течении болезни иммунитет не формируется.
Пути передачи и инкубационный период
Как передается скарлатина у детей? Заражение происходит воздушно-капельным, алиментарным или контактно-бытовым путем. Стрептококк распространяется во время кашля и чихания. Чем ближе при этом находится ребенок к больному или носителю, тем больше вероятность заболеть. Заразиться можно через игрушки, предметы, пищевые продукты. Источником инфекции может стать больной скарлатиной, фарингитом, выздоровевший три недели назад и раньше, носитель стрептококка. При носительстве симптомы отсутствуют.
Инкубационный период скарлатины у детей составляет, в среднем, от 2 до 7 дней. В некоторых случаях — до 12 суток. Первые симптомы проявляются через 3 дня.
Сколько дней заразен ребенок? От начала появление первых симптомов до трех недель. При своевременно начатом лечении выделение возбудителя прекращается на 7-10 день.
Если взрослый не болел скарлатиной ранее, он может заразиться от больного ребенка.
Какой врач лечит скарлатину?
Чтобы вылечить скарлатину, необходимо обратиться за помощью к педиатру. Обязателен прием у инфекциониста. При развитии осложнений в виде гнойной ангины следует посетить ЛОР-врача. Иногда могут появиться основания для направления к врачу-дерматологу.
Диагностика
Как проводится диагностика скарлатины у детей? Для постановки диагноза необходимо:
- осмотр, при котором выявляется характерная для болезни симптоматика;
- анамнез — болел ли ребенок ранее, имел ли контакты с больными детьми;
- обнаружение увеличения уровня лейкоцитов и СОЭ в общем анализе крови;
- посев материала на кровяной агар. Для этого берут смыв из зева. При этом на среде определяется рост гемолитического стрептококка;
- взять мазок из ротоглотки или кровь для обнаружения антител к гемолитическому стрептококку;
- для быстрого обнаружения причины возникшей симптоматики может быть проведен РКА-анализ.
Лечение
Как лечить скарлатину у детей? В большинстве случаев больные лечатся дома. Госпитализации подлежат дети с тяжелой интоксикацией и при наличии осложнений. В период лечения скарлатины ребенку необходимо обеспечить постельный режим, оградить его от общения с другими детьми. Больной должен использовать индивидуальную посуду и полотенце. Ограничительные мероприятия такого рода должны проводиться не менее 10 дней.

Лечение скарлатины у детей включает и диету. В остром периоде пища должна быть полужидкая и теплая, а питье — обильным.
Какими медикаментами лечится детская скарлатина? Для лечения назначают антибиотики. Препаратами выбора являются средства пенициллинового ряда (Ретапен, Амоксициллин, Амоксиклав, Аугументин). Их выписывают в виде таблеток или сиропа. Скарлатина у детей — болезни, которая требует приема витаминов и противоаллергических средств.
При необходимости стимулирования защитных сил назначают Нейрорубин или человеческий гамма-глобулин. Для лечения горла применяют полоскание фурацилиновым, содовым раствором, настоем ромашки, календулы или другие антисептические средства.
При тяжелом течении заболевания проводится инфузионное лечение, а также введение антитоксической сыворотки (в первые 48 часов).
Для устранения симптомов болезни могут применяться народные средства, но только после консультации со специалистом.
Можно ли гулять при скарлатине детям? Да, можно. Выходить на улицу разрешено при соблюдении таких мер:
- контактирование с другими людьми необходимо ограничить;
- ребенок должен быть активным и проявлять желание гулять;
- выходить на улицу при приеме антибиотиков можно через сутки. Если больной не принимает антибактериальные средства, гулять можно только на 11 день.
Осложнения
Заболевание может осложняться как в острый период, так и после выздоровления.
- параамигдалический абсцесс;
- синусит;
- отит;
- фарингит;
- образование очагов вторичной инфекции;
- формирование «токсического сердца» (артериальная гипертензия, увеличение размеров сердца, снижение ЧСС);
- внутренние кровотечения;
- поражение почек.
Поздние осложнения возникают через 2-3 недели от начала болезни и связаны с действием аллергического механизма. Развивается иммунный ответ на собственные ткани организма. В результате возможно формирование ревматизма, клапанного поражения сердца, стрептококкового гломерулонефрита, хореи Сиденгама.
Скарлатина может осложняться при несвоевременной или неправильной терапии болезни.
Профилактика

Профилактика скарлатины у детей сводится к следующим принципам:
- необходимо проветривание и проведение влажной уборки в том помещении, где находится больной;
- ухаживать за ребенком должен один человек. При этом заходить в комнату к больному можно только в марлевой повязке и одной и той же одежде, которую при выходе следует снять;
- болеющему ребенку выделяют отдельную посуду, полотенце;
- больным разрешается ходить в школу или детский сад только в случае отсутствия симптоматики и изменений в анализах;
- в коллективе, где выявлен больной, устанавливают карантин на 7 дней от момента выявления последнего заболевшего;
- в течение месяца после выздоровления ребенок должен состоять на диспансерном учете у нефролога и ревматолога, сдавать кровь, мочу, делать ЭКГ.
Скарлатина — серьезное заболевание, способное привести к тяжелым осложнениям. Болезнь может протекать как в легкой, так и тяжелой форме. Важно вовремя диагностировать патологию и соблюдать терапию, которую назначил врач. Осложнения могут проявляться даже через несколько недель после выздоровления. Поэтому профилактические мероприятия также крайне важны.
Скарлатина у детей и взрослых: информация о симптомах и лечении
Скарлатина – это высокоинфекционное заболевание. Однако, в настоящее время инфекции встречаются довольно редко – около 150 случаев на 100 000 человек. Вакцина от скарлатины до сих пор не изобретена, и заразиться этой болезнью можно много раз, особенно при сниженном иммунитете. Если хочется предотвратить заражение, необходимо следить за своей гигиеной, частое мыть руки и проводить дезинфекцию.
Что такое скарлатина?
Скарлатина, иначе известная как дифтерия, является тяжелым инфекционным бактериальным заболеванием. Встречается оно в основном у детей и вызывается Streptococcus pyogenes группы А. Дифтерия распространяется капельным путем, но чаще всего при прямом контакте с инфицированным человеком или с предметами, которыми он недавно пользовался.

Симптомы у детей
Скарлатина у детей чаще всего встречается в дошкольном и школьном возрасте. О случаях заболевания у младенцев не сообщалось. Это связано с пассивным иммунитетом, который мать передает ребенку во время беременности.
Дети чаще всего болеют скарлатиной осенью и зимой. Иногда случаются локальные вспышки скарлатины – в детском саду или школе. Это неприятное инфекционное заболевание может протекать в различных формах — от легкой до острой. Основными симптомами скарлатины у детей являются:

- Высокая температура – это один из первых признаков. Во время заболевания температура иногда достигает 40°C. Лихорадка может сопровождаться болью в животе, рвотой, диареей и ознобом.
- Боль в горле – горло сильно покрасневшее, а на языке виден белый налет. Через несколько дней горло и язык приобретают интенсивный малиновый цвет.
- Увеличение миндалин и лимфатических узлов – этот симптом присутствует не в каждом случае.
- Сыпь – обычно появляется на второй день болезни. Она может напоминать легкий солнечный ожог и вызывать зуд. Чаще всего сыпь образуется на туловище, затем переходит на остальные части тела – пах, ягодицы. Важно отметить, что примерно через 7 дней эпидермис в местах высыпаний начинает шелушиться.
- Эритема лица – также обычно появляется на 2-й день. Это мелкопятнистая, красная или розовая сыпь. Возникает преимущественно на щеках. Кожа вокруг рта и носа остается неизменной.
Симптомы у взрослых
Скарлатина у взрослых встречается гораздо реже, чем у детей. Часто симптомы скарлатины у взрослых поначалу принимают за обычную простуду или тонзиллит.
Первыми проявлениями являются лихорадка, а также боль, покраснение в горле и проблемы с желудочно-кишечным трактом. Могут и увеличиться миндалины. Позже, как и у детей, появляется сыпь.
Дифтерия у взрослых может привести к серьезным осложнениям, поэтому консультация с врачом необходима.
Лечение
Лечение скарлатины занимает около 10 дней. Его основная цель – остановить производство токсинов бактериальными штаммами. Назначается соответствующий антибиотик, который эффективен против стрептококков группы А – чаще всего используется пенициллин. Кроме того, применяются анальгетики и жаропонижающие средства, а также сиропы от кашля и пастилки для горла. Могут быть полезны таблетки витамина С для укрепления иммунитета.
Во время терапии не следует самостоятельно изменять дозу препарата, назначенную врачом, или прерывать лечение. В большинстве случаев терапия может проводиться на дому.
Необходимо принимать достаточное количество жидкости, а также жидкую или полужидкую пищу из-за сильной боли в горле, которая затрудняет глотание.

Осложнения
Хотя осложнения после скарлатины встречаются крайне редко, это заболевание никогда не следует недооценивать. Чем раньше оно будет обнаружено, тем ниже риск осложнений. К основным осложнениям после скарлатины относятся:

- гнойный лимфаденит
- отит
- стрептококковый артрит
- миокардит
- острый гломерулонефрит
- септицемия
- ревматическая лихорадка.
Заразна ли скарлатина?
Это очень заразное заболевание. Заразиться можно от другого человека, больного не только дифтерией, но и тонзиллитом, поскольку оба заболевания вызываются одними и теми же бактериями.
Заражение происходит в основном капельным путем, а также через контакт с предметом, которым пользовался заболевший. Случается, хотя и очень редко, что заражение происходит при контакте с человеком, имеющим поражения кожи. Больной перестает быть заразным через 24 часа после введения антибиотика. Дети, у которых подозревается скарлатина, не должны посещать ясли, детский сад или школу.
Эта запись была размещена в С,Справочник заболеваний. Добавить в закладки постоянная ссылка.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Источник https://probolezny.ru/skarlatina/
Источник https://medcentrls.ru/articles/dermatologiya/12978-skarlatina-u-detey-simptomy-i-lechenie-skolko-dlitsya-inkubatsionnyy-period.html
Источник https://el-klinika.ru/skarlatina-u-detej-i-vzroslyh-informacziya-o-simptomah-i-lechenii/