Лечение холецистита антибиотиками
Воспаление желчного пузыря, именуемое холециститом, является патологией острого или хронического характера. Заболевание проявляется болями в правом подреберье, приступами тошноты и рвоты, гипертермией, поносом и клиническими изменениями в анализах. Лечение холецистита требует проведения комплексной терапии: приема спазмолитиков, противовоспалительных средств, препаратов для стимуляции оттока желчи и антибактериальных медикаментов.
Антибиотики при холецистите – этап оказания помощи пациенту, позволяющий уничтожить бактериальные возбудители патологического процесса. Какие препараты считаются лучшими, а также особенности их применения, рассмотрено в статье.
Когда необходимы антибиотики?
Антибиотики при воспалении желчного пузыря не являются обязательным звеном терапии. Они назначаются в индивидуальном порядке, принимая во внимание общее состояние организма пациента, чувствительность возбудителей болезни к тому или иному медикаменту, яркость клинической картины заболевания.
Инфекционные агенты попадают в билиарную систему человека с кровью или лимфой. Они проникают в желчный пузырь, начинают там активный процесс размножения. Патологический процесс в пузыре бывает двух видов:
- калькулезный;
- бескаменный.
Первый вариант сопровождается образованием конкрементов. Сформированные камни способны двигаться по желчевыводящим путям, травмировать стенки, вызывать прогрессирование воспалительного процесса. В таком состоянии лечение антибиотиками – обязательный этап комплексной терапии, поскольку механические повреждения в сочетании с патогенными микроорганизмами чреваты развитием ряда опасных осложнений. Речь идет о формировании абсцесса, гнойников, сепсиса и даже летального исхода.
Антибактериальные препараты особенно необходимы в следующих случаях:
- изменение показателей общего анализа крови пациента – появление лейкоцитоза, повышение СОЭ, сдвиг лейкоцитарной формулы влево – является свидетельством яркого воспалительного процесса;
- значительное увеличение размеров пораженного органа;
- длительный болевой синдром в подреберье справа;
- гипертермия выше 39°С;
- неоднократная рвота в сочетании с другими признаками воспалительного процесса;
- сильное вздутие живота в сочетании с болевым синдромом;
- диарея более 24 часов.
Неукротимая рвота – симптом, при котором нужно срочно обратиться к врачу
Особенности антибактериального лечения
Терапия антибиотиками начинается с определения чувствительности возбудителей инфекции. Этот этап важен, поскольку один и тот же микроорганизм может хорошо поддаваться лечению одним лекарственным средством и совершенно не реагировать на другой медикамент. В случае второго варианта прием препаратов абсолютно бесполезен, а заболевание будет лишь прогрессировать.
Важно! При холецистите проводят забор желчи и ее бактериальный посев с целью определения вида возбудителя и его реакции на те или иные медикаменты.
До момента получения результатов бакпосева воспалительный процесс лечат антибактериальными препаратами широко спектра действия, то есть теми, которые эффективны против максимально большого количества разновидностей микробных клеток. Принимать лекарства следует, учитывая следующие нюансы:
Читайте также:
- возрастная категория пациента влияет на подбор дозировки;
- важно оценивать состояние почечного аппарата на момент лечения, поскольку часть активного вещества и его метаболитов выводится из организма с мочой;
- подбирается та доза, которая при своем минимуме способна произвести необходимый терапевтический эффект;
- следует проверить чувствительность организма больного к действующему веществу антибиотика – важно удостовериться в отсутствии аллергических реакций;
- уточнять наличие беременности, лактации и других состояний, которые могут быть противопоказаниями к проведению терапии.
Антибактериальные средства при холецистите, особенно при сочетании с воспалительными процессами близлежащих органов (например, гастрите, панкреатите), необходимо принимать даже в период угасания проявлений клинической картины.
Эффективные и наиболее безопасные препараты
Терапия холецистита антибиотиками предусматривает прием медикаментов, которые относятся к нескольким группам антибиотиков. О каждой из групп подробнее.
Пенициллины
Это большая группа лекарственных средств, которые считаются наиболее безопасными для организма пациентов. Их эффективность в борьбе с патогенными микроорганизмами сочетается с низким риском развития осложнений. Пенициллины являются препаратами выбора при лечении женщин в период вынашивания малышей и во время грудного вскармливания.
Представители группы хорошо проникают в желчь, быстро разносятся по организму, выводятся почечным аппаратом. Выпускаются в виде порошков для приготовления инъекционных растворов и таблетированных форм. Эффективны против:
- стрептококков;
- стафилококков;
- энтерококков;
- лептоспиры;
- псевдомонады;
- протея;
- трепонемы и др.
Важно! Эффективные представители группы – Амоксициллин, Амоксисар, Ампициллин, Бициллин, Оксациллин.
Форму выпуска, как и дозировку, подбирает лечащий врач
Цефалоспорины
Антибиотики широкого спектра действия, которые представлены четырьмя поколениями препаратов. I поколение (Цефалексин, Цефазолин) обладает высокой эффективностью против стафилококковой, стрептококковой и гонококковой инфекции. II поколение (Цефуроксим) назначается для борьбы со всеми грамположительными и некоторыми грамотрицательными бактериями.
III поколение препаратов (Цефотаксим, Цефтриаксон) обладает более широким спектром действия, если сравнивать представителей группы с их предшественниками. IV поколение антибактериальных средств активно по отношению к грамположительным микроорганизмам, к грамотрицательным – менее эффективно.
Макролиды
Представители группы, используемые для борьбы с воспалительным процессом желчного пузыря в период обострения болезни:
Читайте также:
- Кларитромицин,
- Эритромицин,
- Джозамицин,
- Азитромицин.
Кроме способности останавливать рост и размножение патологических микроорганизмов, макролиды укрепляют защитные силы организма и уменьшают симптомы воспалительного процесса. Нежелательные реакции на фоне приема лекарственных средств этой группы возникают довольно редко, что позволяет применять препараты в период беременности и кормления грудью.
В период вынашивания ребенка могут использоваться Эритромицин, Джозамицин и Спирамицин. Их безопасность доказана клиническим способом. На фоне лактации показан Эритромицин. Малышам не рекомендуют Кларитромицин.
Аминогликозиды
Один из ранних классов антибактериальных средств. При холецистите следует принимать Гентамицин, Амикацин, Канамицин. Беременным и в период кормления грудью рекомендуют назначать лекарства с большой осторожностью. На фоне вынашивания ребенка не рекомендуют Стрептомицин, Тобрамицин. Они способны негативно влиять на состояние почечного аппарата плода и его слуховой анализатор.
Во время лечения антибиотиками важно контролировать показатели работы почек
Возможные осложнения
Пить антибиотики следует по назначению квалифицированного специалиста. Это необходимо не только из-за возможного наличия противопоказаний, но и для получения рекомендаций с целью профилактики осложнений терапии.
Нежелательными реакциями могут быть:
- возникновение устойчивости патогенных микроорганизмов к действующим веществам препаратов;
- аллергические реакции общего и местного характера;
- нарушение состояния микрофлоры кишечного тракта (дисбактериоз);
- воспалительные процессы в ротовой полости;
- микозы кожи и слизистых оболочек;
- развитие состояния иммунодефицита;
- недостаток витаминов в организме;
- спазмы бронхиального дерева.
Важно! В тех дозах медикаментов, которые подбираются пациенту врачом, нежелательные реакции организма возникают довольно редко.
Для чего необходимы комбинации антибиотиков с Метронидазолом?
Метронидазол – лекарственное средство, которое эффективно борется с простейшими и рядом бактерий. Он не является представителем антибиотиков, но применяется в виде комплекса с ними. Метронидазол воздействует на генетическую информацию возбудителей инфекционных заболеваний, провоцируя гибель последних.
В лечении холецистита часто используются следующие схемы:
Читайте также:
- Гентамицин + Метронидазол +Азлоциллин. В назначенной дозировке препараты принимаются 2-3 раза в день. В последнее время Гентамицин предпочитают заменять другим аминогликозидом из-за частых случаев резистентности бактерий к нему.
- Цефепим + Метронидазол. В данном случае применяется цефалоспорин IV поколения. Особенность в том, что Цефепим вводится в виде инъекций, а Метронидазол – в таблетированной форме.
Схемы лечения могут изменяться, как и дозировка лекарственных средств, подбираемая в индивидуальном порядке.
Чем заменить антибиотики?
Антибактериальные средства не всегда могут подходить для конкретного пациента. Есть группа медикаментов, которая может заменить антибиотики в случае непереносимости. Речь идет о сульфаниламидах.

Преимущества лекарственных средств из группы сульфаниламидов
Представители группы назначаются не только при инфекционных процессах желчного пузыря, но и при других патологиях желудочно-кишечного тракта. Далее подробнее о некоторых эффективных представителях.
Сульфадимезин
Препарат выпускается в форме таблеток, его активное вещество называется сульфадимидин. Противопоказаниями к назначению являются ХБП, нарушение кроветворения, высокие цифры билирубина, возраст пациентов младше 3 лет, наличие гиперчувствительности к активному веществу.
Сульфален
Принимается внутрь, вводится в форме инъекций в мышцу и вену. Противопоказания к назначению аналогичны тем, которые описаны для препарата Сульфадимезин. Возможно появление нежелательных реакций организма в виде диспепсических проявлений, аллергических реакций, головной боли, снижения количества лейкоцитов в кровеносном русле.
Сульфадиметоксин
Сульфаниламид продолжительного действия. Лекарственное средство эффективно в борьбе против следующих микроорганизмов:
- стафилококк,
- стрептококк,
- кишечная палочка,
- клебсиелла,
- возбудители дизентерии.
Холецистит является полностью обратимым процессом. Главная задача пациента – своевременно обратиться за помощью к квалифицированному специалисту, строго соблюдать рекомендации.
Хронический холецистит
Хронический холецистит — заболевание, характеризующееся воспалением стенки желчного пузыря. Женщины страдают этим заболеванием в 3-4 раза чаще мужчин, наиболее часто встречается у людей с избыточной массой тела, однако у лиц астенического телосложения не является исключительной редкостью.
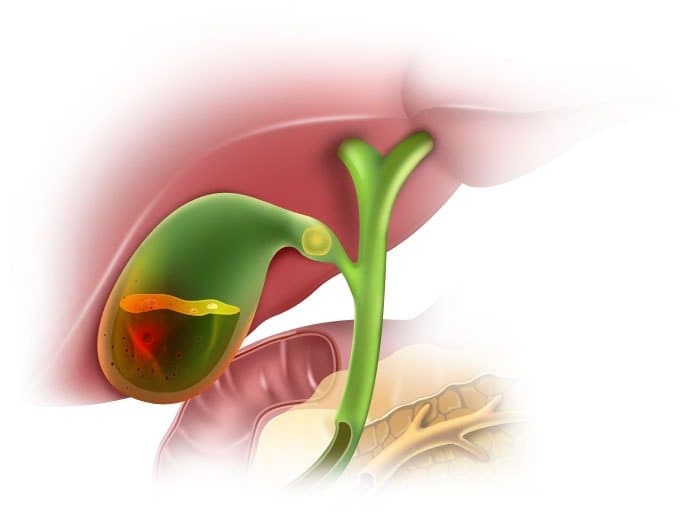
Холецистит может вызываться бактериями (кишечная палочка, стрептококк, стафилококк и др.), гельминтами, лямблиями, грибами; встречаются холециститы токсической и аллергической природы. Микробная флора проникает в желчный пузырь восходящим (из кишечника), гематогенным (через кровь) или лимфогенным (через лимфу) путем.
Предрасполагает к развитию холецистита застой желчи в желчном пузыре, к которому могут приводить желчные камни, сдавления и перегибы желчевыводящих протоков, дискинезия желчного пузыря и желчевыводящих путей (т. е. нарушение их тонуса и двигательной функции под влиянием стрессов, эндокринных и вегетативных расстройств, рефлексов из патологически измененных органов пищеварительной системы), опущение внутренностей, беременность, малоподвижный образ жизни, редкие приемы пищи, заброс в желчные пути при их дискинезии панкреатического сока с его повреждающим действием на слизистую оболочку желчных протоков и желчного пузыря.
Непосредственным толчком к вспышке воспалительного процесса в желчном пузыре часто являются переедание, особенно употребление жирной и острой пищи, прием алкогольных напитков, острый воспалительный процесс в другом органе (ангина, пневмония, аднексит и т. д.). Хронический холецистит может возникнуть после острого, но чаще развивается самостоятельно и постепенно, на фоне желчнокаменной болезни, гастрита с секреторной недостаточностью, хронического панкреатита и других заболеваний органов пищеварения, ожирения.
Симптомы хронического холецистита
Для хронического холецистита типична тупая, ноющая (иногда резкая) боль в области правого подреберья постоянного характера или возникающая через 1–3 часа после обильного приема пищи, особенно жирной и жареной. Боль иррадиирует вверх, в область правого плеча и шеи, правой лопатки. Нередки диспепсические явления: ощущение горечи и металлического вкуса во рту, отрыжка воздухом, тошнота, метеоризм, нарушение дефекации (возможно чередование запора и поноса), а также раздражительность, бессонница. Желтуха не характерна.
Признаки хронического холецистита определяются при ультразвуковом исследовании. Течение в большинстве случаев длительное, с чередованием периодов ремиссии и обострений; последние часто возникают в результате нарушения питания, приема алкогольных напитков, тяжелой физической работы, присоединения острых кишечных инфекций, переохлаждения. Прогноз в большинстве случаев благоприятный. Однако часто воспалительный процесс способствует образованию камней в желчном пузыре.
Диагностика хронического холецистита
Диагностика хронического холецистита начинается с выявления основных жалоб и внешних признаков болезни, подсказывающих врачу дальнейший алгоритм диагностики. Для уточнения диагноза хронического холецистита используются следующие методы диагностики:
- УЗИ органов брюшной полости, в частности желчного пузыря позволяет выявить наличие камней или признаков воспаления в желчном пузыре.
- Холеграфия – рентгенологический метод обследования позволяющий выявить признаки воспаления желчного пузыря. Холеграфия не проводится в период обострения болезни, а также во время беременности (в этих случаях предпочтение отдается УЗИ).
- Общий и биохимический анализ крови – позволяют выявить признаки воспаления и другие, характерные для заболеваний печени и желчного пузыря признаки
- Анализ кала на паразитов (аскариды, лямблии) – обязателен для всех больных с холециститом.
Лечение хронического холецистита
При обострениях хронического холецистита необходима госпитализация в хирургический или терапевтический стационар; терапия такая же, как при остром холецистите. В легких случаях возможно амбулаторное лечение: постельный режим, диетическое питание – ограничение жирной пищи и ее калорийности (диета № 5а), прием пищи 4–6 раз в день. В фазе обострения процесса применяют антибиотики широкого спектра действия, которые накапливаются в желчи в достаточно высокой концентрации, в обычных терапевтических дозах в течение 7–10 дней. При лямблиозе эффективны противопаразитарные препараты. Для устранения дискинезии желчных путей и спастических болей назначают симптоматическое лечение одним из спазмолитических средств (но-шпа, мотилиум и др.). Нарушение оттока желчи у больных хроническим холециститом корригируется желчегонными средствами (синтетическими и растительного происхождения), стимулирующими образование и выделение желчи печенью, а также усиливающими мышечное сокращение желчного пузыря и поступление желчи в двенадцатиперстную кишку. Целесообразно использование ферментных препаратов, содержащих желчные кислоты.
У больных некалькулезным холециститом эффективны лечебные дуоденальные зондирования. Для нормализации желчеобразовательной функции печени, уменьшения вязкости желчи, устранения ее застоя, предупреждения образования камней, улучшения кровообращения, достижения противовоспалительного, спазмолитического и болеутоляющего эффекта применяют физиотерапию (электрофорез на область печени с новокаином, магнием, папаверином, но-шпой; УВЧ на область печени; ультразвук; электростимуляция желчного пузыря). Благоприятное действие оказывают многие минеральные воды («Московская», «Смирновская», «Славяновская», «Джемрук», «Арзни», «Боржоми», «Ессентуки», «Нафтуся»), общие ванны (хлоридно-натриевые, углекислые).
Одним из наиболее эффективных средств является грязелечение. Оно положительно влияет на функциональное состояние желчного пузыря, печени, поджелудочной железы, улучшает иммунологическую реактивность организма, стимулирует глюкокортикоидную функцию надпочечников, оказывает болеутоляющее, противоспалительное, десенсибилизирующее действие. Целесообразна лечебная гимнастика по специальной методике. При безуспешности консервативной терапии и частых обострениях показано хирургическое лечение.
Удаление желчного камня (холецистэктомия)
При появлении явных симптомов наличия камней в желчном пузыре необходимо проведение лечения, которое заключается в удалении желчного пузыря (холецистэктомия) или камней, которые вызывают обструкцию желчевыводящих путей. В настоящее время все чаще холецистэктомию выполняют, не открывая переднюю брюшную стенку, эндоскопическим методом. Если же симптоматика не сильно выражена и камни имеют небольшие размеры, то их можно попытаться растворить определенными лекарствами. Эндоскоп, стекловолоконный оптический прибор, вводится в полость живота через маленький разрез на передней брюшной стенке возле пупка. Желчный пузырь выделяют, освобождают от его связей и сращений с другими тканями и удаляют через небольшое дополнительное отверстие.
Желчные камни можно удалять через общий желчный проток с использованием гибкого эндоскопа. Прибор через рот вводят в пищевод, затем через желудок проводят в двенадцатиперстную кишку. Через трубку прибора вводят тонкий инструмент, который проводят в общий желчный проток. Местоположение камня определяют с помощью рентгенографии. Если камень оказывается слишком крупным, то его дробят и извлекают по частям.
Необходимо обратиться к врачу
- При наличии болей в области правого подреберья (боли в животе). При хроническом холецистите боли тупые, ноющие, длятся от нескольких часов и дней до нескольких недель. Характерной особенностью болей при хроническом холецистите является их возникновение или усиление после приема жирной или жареной пищи. При хроническом холецистите боли из области правого подреберья распространяются вверх в область правого плеча и шею. Нередко на фоне тупой ноющей боли больной отмечает короткие приступы острой режущей боли характерной для обострения хронического холецистита.
- При рвоте, которая является менее постоянным симптомом хронического холецистита и, также как и боль, возникает преимущественно после нарушения больным диетологического режима. Кроме рвоты, больные с хроническим холециститом могут отмечать длительное подташнивание, горький или металлический привкус во рту, ухудшение аппетита.
- Если беспокоят вздутие живота, запоры и понос – это довольно частые симптомы хронического холецистита, указывающие на постепенное ухудшение его функции и расстройство процесса пищеварения. Вздутие живота, понос или запоры редко бывают вызваны одним только хроническим холециститом. Как правило, у больных с более или менее большим «стажем» этой болезни наблюдается параллельное расстройство функции желудка и поджелудочной железы (гастрит и панкреатит), также сказывающееся на качестве пищеварения.
- У больных с запущенным холециститом может наблюдать выраженная слабость, предрасположенность к частым простудам, снижение работоспособности, раздражительность.
Острый холецистит
Острый холецистит – острое воспаление желчного пузыря, сопровождающееся местной и системной воспалительной реакцией или угрозой ее возникновения.
Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезней и проблем, связанных со здоровьем.
К80.0 камни желчного пузыря с острым холециститом
К81.0 острый холецистит
К82.2 прободение желчного пузыря
Облачная МИС «МедЭлемент»

Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
— 800 RUB / 5500 KZT / 27 BYN — 1 рабочее место в месяц
Облачная МИС «МедЭлемент»

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
+7 938 489 4483 / +7 707 707 0716 / + 375 29 602 2356 / office@medelement.com
Мне интересно! Свяжитесь со мной
Классификация
Классификация заболевания или состояния (группы заболеваний и состояний)
В основе классификаций ОХ, как правило, лежит клинико-морфологический принцип – зависимость клинических проявлений заболевания от патологоанатомических изменений в ЖП, брюшной полости и характера изменений во внепеченочных желчных протоках [1-4]. В 2007 г. Токийским соглашением по острому холециститу в классификационные принципы была добавлена тяжесть течения заболевания [12]. Суммируя все имеющиеся предложения по вопросам классификации ОХ, можно условно выделить основные их принципы (табл. 2).

Таблица. 2 Классификационные принципы острого холецистита
Примечание: Классификация ОХ по тяжести течения заболевания описана в Приложении Г4.
Этиология и патогенез
Этиология и патогенез заболевания или состояния (группы заболеваний и состояний)
Острый холецистит (ОХ) является самым частым осложнением желчекаменной болезни (ЖКБ). Примерно в 90% наблюдений острый холецистит развивается на фоне ЖКБ, а в 10% – при отсутствии камней в желчном пузыре и поэтому обозначается как острый бескаменный холецистит (сосудистый, ферментативный, паразитарный, пр.). Острый бескаменный холецистит нередко развивается у людей пожилого возраста и сопровождается большим числом осложнений и более высокой летальностью.
Основной причиной возникновения острого воспаления и некробиотических процессов в стенке ЖП является повышение внутрипузырного давления до 200-300 мм вод. ст. Как правило (90 — 95%), оно возникает из-за нарушения оттока желчи из желчного пузыря (ЖП) и воспалительного экссудата в результате обтурации камнем, комочком слизи, желчным сладжем и др. В патогенезе заболевания (острого воспаления) важное значение придают лизолецитину (конвертируется из лецитина желчи фосфолипазой А, высвобождающейся при травме слизистой ЖП) и повышенной продукции простагландинов Е и F1a. Возникновение внутрипузырной гипертензии является главным фактором в уменьшении кровоснабжения слизистой ЖП. Снижение гемоперфузии стенки (особенно в пожилом и старческом возрасте) способствует нарушению слизистого барьера, проникновению и росту аэробных и анаэробных микроорганизмов, что, в свою очередь, увеличивает воспалительную экссудацию в просвет органа. Процесс экссудации ведет к увеличению внутрипузырного давления, сдавлению внутристеночных сосудов, нарушению микроциркуляции и ишемии стенки желчного пузыря, выделению воспалительного экссудата в его просвет. Таким образом, формируется патофизиологический порочный «замкнутый круг». У 10-15% пациентов ишемия стенки ЖП, развивающаяся на фоне внутрипузырной гипертензии, приводит к некрозу, перфорации, подпеченочному, внутрипеченочному или поддиафрагмальному абсцессам, местному или распространенному перитониту. При газообразующей флоре возникает эмфизематозный ЖП.
Чаще других в желчи выявляют: Escherichia coli (27%), Klebsiella (16%), Enterococcus (15%), разновидности Streptococcus (8%), разновидности Enterobacter (7%) и Pseudomonas aeruginosa (7%). При бактериологическом исследовании крови обнаруживают аналогичный спектр микрофлоры: Escherichia coli (59%), Klebsiella (16%), Pseudomonas aeruginosa (5%) и Enterococcus (4%). Кроме того, часто встречается полимикробная инфекция – в культурах желчи (30-87%) и менее часто – в крови (6-16%) [1-8].
Эпидемиология
Эпидемиология заболевания или состояния (группы заболеваний и состояний)
В структуре госпитализируемых пациентов с острыми заболеваниями органов брюшной полости ОХ занимает второе место (24,4%) после острого аппендицита (26,4%), а холецистэктомия (ХЭ) — в структуре экстренных и неотложных операций (25,3%) после аппендэктомии (42,5%) [9]. В США ежегодно ХЭ подвергается от 350 тыс. до 500 тыс. человек, летальность в случаях острого холецистита варьирует от 0,4 до 3,0% [10].
В России госпитализируется в течение года более 160 тыс. пациентов с ОХ, оперируется почти 100 тыс. пациентов (табл. 1). Заболеваемость ОХ в 2018 г. в стране составила 145 случаев на 100 тыс. взрослого населения. Хирургическая активность при ОХ, начиная с 2000 г. (48,5%), достигла максимального уровня в 2018 г. – 62,7%, при снижении послеоперационной летальности за тот же период времени с 2,6% до 1,2%. При статистическом сравнении госпитальной летальности и уровня хирургической активности по федеральным округам РФ в 2019 г. выявлена умеренная обратная корреляционная связь [11].

Таблица 1. Динамика статистических показателей острого холецистита в России
Клиническая картина
Cимптомы, течение
Клиническая картина заболевания или состояния (группы заболеваний и состояний)
Клинические проявления ОХ зависят от патоморфологической картины воспаления ЖП, наличия и распространенности перитонита, а также сопутствующих изменений в желчных протоках. Вследствие многообразия симптоматики заболевания, возможны диагностические трудности и ошибки.
Развитию острого калькулезного холецистита обычно предшествует приступ желчной колики, спровоцированный употреблением жирной пищи, большим перерывом в еде, тряской ездой и резкими изменениями положения тела. При сборе анамнеза 45-80 % таких пациентов сообщают о наличии в прошлом подобных приступов. Продолжительность колики, приводящая к развитию ОХ, обычно превышает несколько часов. При развитии ОХ боль нарастает, захватывая правое подреберье и эпигастральную область, может иррадиировать в межлопаточную область, правую лопатку или плечо. Боль по характеру постоянная или схваткообразная, тупая, иногда мучительная. Присоединяются признаки раздражения брюшины — усиление боли при сотрясении брюшной стенки и глубоком вдохе. Возможны рвота, вздутие живота и одышка вследствие вынужденного ограничения глубины вдоха. При пальпации определяются характерные симптомы (Приложение Г1, табл. 1 и 2). Наблюдается лихорадка низких градаций, реже – высокая с ознобом. Позднее возможно присоединение желтухи вследствие вовлечения в воспаление прилегающей ткани печени, желчных протоков и лимфоузлов. Признаки разлитого перитонита определяются при перфорации ЖП.
В большинстве случаев продолжительность острого холецистита составляет 1-4 дня.
Возможно самопроизвольное стихание воспалительного процесса или его прогрессирование с развитием жизнеугрожающих осложнений. У 10–30% пациентов с острым холециститом развиваются гангрена, эмпиема или перфорация ЖП; возможно развитие восходящего холангита.
Вариабельность симптомов острого холецистита весьма значительна, в связи с чем исключить это заболевание на основании только клинических данных весьма затруднительно.
При развитии признаков механической желтухи, острого холангита или острого панкреатита следует исключить сопутствующий холедохолитиаз.
Острый холангит развивается у пациентов с холедохолитиазом и в классических случаях проявляется триадой Шарко – болью и наличием болезненности при пальпации в правом верхнем квадранте живота, гектической лихорадкой с ознобами, и механической желтухой.
При остром бескаменном холецистите симптомы аналогичны проявлениям острого калькулезного холецистита. Однако с учетом того, что он чаще развивается на фоне тяжелого основного заболевания, могут одновременно выявляться спутанность сознания, существенные изменения гемодинамики; в большей степени характерно развитие динамической кишечной непроходимости. Вследствие многообразия симптоматики заболевания, возможны диагностические трудности и ошибки.
Диагностика
Диагностика заболевания или состояния (группы заболеваний или состояний), медицинские показания и противопоказания к применению методов диагностики
Критерии установления диагноза
Диагноз острый холецистит устанавливается на основании следующих данных:
— клинических (боль в правом подреберье);
— лабораторных (увеличение лейкоцитов крови более 10•109/л с увеличением числа нейтрофильных и палочкоядерных форм);
— инструментальных (характерные ультразвуковые признаки ОХ: увеличение размеров ЖП; утолщение стенки более 3 мм с признаками ее отека и нарушением эхоструктуры; наличие блокирующего конкремента в шейке желчного пузыря в случае острого калькулезного холецистита; наличие перивезикального жидкостного скопления).
Дифференциальный диагноз при подозрении на ОХ включает ряд экстра- и интраабдоминальных заболеваний:
правосторонняя нижнедолевая пневмония;
инфаркт миокарда;
опоясывающий лишай;
язвенная болезнь в ст. обострения;
перфоративная язва;
острый панкреатит;
острая кишечная непроходимость;
острый аппендицит.
Диагностический алгоритм при подозрении на ОХ не отличается от такового при синдроме острых болей в верхней половине живота. В диагностически сложных случаях, исчерпав все неинвазивные методы исследования, необходимо прибегать к диагностической лапароскопии, а при невозможности ее реализации или неинформативности – к лапаротомии.
- Клинические симптомы ОХ рекомендуется определять у всех пациентов с синдромом острой боли в верхней половине живота до инструментально-лабораторного обследования [7,12-15].
Уровень убедительности рекомендации В (Уровень достоверности доказательств – 1)
Комментарий. На основании физикального обследования диагноз ОХ не может быть достоверно установлен или отвергнут [7,12-15].
- Пациентам с ОХ при окончательной формулировке диагноза рекомендуется использовать классификацию и диагностические критерии Токийского соглашения (Tokyo guidelines (2007, 2013) [12,14].
Уровень убедительности рекомендации В (Уровень достоверности доказательств – 2)
Комментарии. Шкала оценки вероятности наличия острого холецистита, и классификация по степени тяжести острого холецистита предложена Токийским соглашением международной группы хирургов в 2013 г. (TG13), основана на наличии у пациентов определенных форм (степеней) различной тяжести ОХ (Приложение Г1, табл. 4 и 5).
- Пациентам с ОХ при обследовании рекомендуется сочетать клинические и лабораторные данные с результатами лучевых исследований для получения максимально объективной диагностической картины [7,23,44-45].
Уровень убедительности рекомендации С (Уровень достоверности доказательств – 5)
Комментарий. Сочетание клинических данных и результатов УЗИ может улучшить точность диагностики. Показана чувствительность 74% и специфичность 62% при сочетании положительного симптома Мерфи, повышенного количества нейтрофилов, а также положительного результата УЗИ [27]. Другое исследование показало 97% чувствительности и 76% специфичности при сочетании повышенного уровня С-реактивного белка и данных УЗИ [46]. Выявление любых 2-х из 3-х критериев (А – признаки блокады желчного пузыря, В – симптомы раздражения брюшины или перитонизма в правом подреберье, С – лабораторные признаки воспалительной реакции) у пациентов с ЖКБ соответствуют вероятности гнойно-деструктивных изменений в желчном пузыре в 90%, а всех 3-х – в 95% наблюдений [47].
Жалобы и анамнез
Характерные для пациентов с острым холециститом жалобы и данные анамнеза указаны в разделе Клиническая картина.
Физикальное обследование
Характерные для пациентов с острым холециститом данные физикального обследования приведены в Приложении Г1 (табл.1 и 2).
Лабораторные диагностические исследования
- Пациентам с клиническими проявлениями ОХ рекомендуется лабораторное обследование, являющееся вспомогательным методом, позволяющим определить тяжесть состояния [15-21].
Уровень убедительности рекомендации С (Уровень достоверности доказательств – 1)
Комментарии: ни один лабораторный анализ, равно как и их сочетание, не позволяют достоверно поставить или отвергнуть диагноз ОХ.
- Пациентам с клиническими проявлениями ОХ рекомендуется выполнить общий (клинический) анализ крови с целью определения выраженности воспалительных изменений [1-8, 15].
Уровень убедительности рекомендации С (Уровень достоверности доказательств – 1)
Комментарии: При ОХ не существует специфических изменений в анализах крови, однако, показатель лейкоцитов крови более 10•109/л с увеличением числа нейтрофильных и палочкоядерных форм является полезным для подтверждения имеющегося воспалительного процесса в ЖП. Вместе с тем, лейкоцитоз является ненадежным индикатором – ряд исследований показал, что только у 60% пациентов с ОХ он был выше 11•109/л. Число лейкоцитов более 15•109/л может указывать на перфорацию или гангрену ЖП.
- Пациентам с клиническими проявлениями ОХ рекомендуется выполнить анализ крови биохимический общетерапевтический с определением уровня С-реактивного белка, билирубина, щелочной фосфатазы, аланинаминотрансферазы, аспартатаминотрансферазы в крови с целью диагностики синдрома холестаза [1-8, 19, 20,131].
Уровень убедительности рекомендации С (Уровень достоверности доказательств – 1)
Комментарий.
Для оценки тяжести состояния пациента необходимо также проводить исследование уровня мочевины в крови, исследование уровня общего билирубина и уровня билирубина связанного (конъюгированного) в крови, определение активности аспартатаминотрансферазы в крови, определение активности аланинаминотрансферазы в крови, определение активности гамма-глютамилтрансферазы в крови, определение активности щелочной фосфатазы в крови, исследование кислотно-основного состояния и газов крови, определение активности панкреатической амилазы в крови и исследование уровня глюкозы в крови.
При ОХ, как правило, происходит их умеренное повышение: активность АЛТ в крови бывает увеличенной у половины пациентов, величина АСТ отмечается больше нормы у 60%, ЩФ увеличивается в 70-80% случаев, билирубин – в 60%. Фактически, на уровень ферментов влияет воспаление ЖП, которое может осложниться острым гепатоцеллюлярным повреждением. Кроме того, отмечаются и другие тенденции (статистически недостоверные) в изменениях биохимических показателей крови. Так, гиперферментемия при ОХ бывает более выраженной у пациентов с развитием внутрипеченочных гнойно-септических осложнений, а гипергликемия может встречаться у пациентов с околопузырными абсцессами [16-21].
- Пациентам с клиническими проявлениями ОХ рекомендуется определение активности амилазы в крови и исследование уровня глюкозы в крови с целью исключения билиарного панкреатита и сопутствующего сахарного диабета [1-8].
Уровень убедительности рекомендации С (Уровень достоверности доказательств – 5)
Комментарий. Показатели биохимического анализа крови имеют большое значение в диагностике сопутствующего острого панкреатита и сахарного диабета. Повышение активности сывороточной амилазы может свидетельствовать о развитии билиарного панкреатита.
- Для оценки состояния гемостаза и реологических свойств крови пациентам с клиническими проявлениями ОХ рекомендовано определение количества тромбоцитов, протромбиновое время, международное нормализованное отношение, агрегационную способность эритроцитов и тромбоцитов, коагуляционную активность крови. Профили коагуляции полезны, если пациенту предстоит оперативное вмешательство [1-8].
Уровень убедительности рекомендации С (Уровень достоверности доказательств – 5)
Инструментальные диагностические исследования
- Всем пациентам с подозрением на ОХ с целью подтверждения диагноза рекомендуется проведение ультразвукового исследования печени, желчного пузыря и протоков [22-29].
Уровень убедительности рекомендации С (Уровень достоверности доказательств – 1)
Комментарий. Ультразвуковое исследование (УЗИ) – доступный, безопасный, неинвазивный и недорогой метод инструментальной диагностики, позволяет выявить наличие желчных камней или билиарного сладжа, размеры, количество и локализацию камней, наличие воспалительных изменений стенки ЖП, расширение протоковой системы.
Основные признаки острого калькулезного холецистита при УЗИ:
— наличие болезненного напряженного желчного пузыря, не деформирующегося при надавливании;
— увеличение продольного (>8 см) или поперечного (>4 см) размеров;
— утолщение стенки более 3 мм с признаками ее отека и нарушением эхоструктуры (слоистость и неоднородность, «двойной контур»);
— наличие блокирующего конкремента в шейке желчного пузыря;
— наличие перивезикального жидкостного скопления.
Высокую специфичность и чувствительность показывает положительный ультразвуковой симптом Мерфи, заключающийся в усилении или появлении болей при надавливании датчиком на переднюю брюшную стенку в проекции визуализируемого дна ЖП при глубоком вдохе пациента [30,31].
Следует отметить, что ни один из этих признаков не обладает достаточной информативностью для постановки диагноза, поэтому при выполнении УЗИ необходимо учитывать их наличие в комплексе. Утолщение стенки ЖП может встречаться не только при ОХ, но также при заболеваниях печени, сердечной и почечной недостаточности, а также при гипопротеинемии и ряде других заболеваний и состояний, не требующих неотложного хирургического вмешательства. УЗИ позволяет дифференцировать острый обструктивный катаральный и острый деструктивный холецистит и выделить гангренозный холецистит на основании наличия плавающих внутрипросветных мембран, очагов эхогенных затемнений в соответствии с наличием газа внутри стенки или в просвете ЖП и явных нарушений целостности стенки ЖП и перипузырного абсцесса.
Сочетание признаков значительно увеличивает точность диагностики. Так, наличие конкрементов в просвете, в сочетании с утолщением стенки и положительным УЗ-симптомом Мерфи обладает прогностической ценностью 94% [32].
По данным мета-анализа УЗИ в диагностике острого холецистита обладает чувствительностью 81%, специфичностью 83% [33].
УЗИ также позволяет обнаружить камни в общем желчном протоке, хотя чувствительность этого метода в диагностике холедохолитаза значительно ниже, чем для камней ЖП, и существенно зависит от опыта специалиста. Обнаружение камней в ЖП и расширенного холедоха при УЗИ, даже в отсутствие видимых конкрементов в общем желчном протоке – наилучшие предикторы холедохолитиаза, особенно при сопутствующих признаках механической желтухи и холангита. При отсутствии УЗ-данных за расширение холедоха и наличие камней в его просвете, при нормальных показателях биохимических тестов, вероятность холедохолитиаза очень низкая.
- Пациентам при нетипичной клинической картине ОХ, недостаточной информативности УЗИ, а также для дифференциальной диагностики заболевания и его осложнений рекомендуется выполнение КТ органов брюшной полости с внутривенным контрастированием (при технической возможности) [34-39, 41].
Уровень убедительности рекомендации В (Уровень достоверности доказательств – 2)
Комментарий. Проведение КТ желчного пузыря и желчевыводящих протоков показано при нетипичной клинической картине ОХ, а также для дифференциальной диагностики заболевания и его осложнений, особенно у пожилых пациентов, когда ошибки в диагностике достигают достаточно высокого уровня. КТ не является методом выбора при обследовании пациентов с ОХ, но оно дает возможность выявить растяжение ЖП, утолщение его стенок, отек субсерозного слоя, утолщение слизистой оболочки с переходом процесса на ткань ложа ЖП, увеличение плотности перипузырной жировой клетчатки (как признак острого воспаления), наличие жидкости в перипузырном пространстве, перипузырный абсцесс, наличие газа в пределах желчного пузыря. Чувствительность КТ для обнаружения осложнений ОХ значительно выше, чем у УЗИ (85% против 68%). КТ и УЗИ являются взаимодополняющими методами оценки состояния желчного пузыря [36-39].
Недостатками КТ исследования являются: сложности выявления камней в ЖП, трудности трактовки утолщения стенки ЖП и прилегающей жировой ткани, которые могут быть не связаны с заболеванием ЖП, сложности выявления камней в ЖП. Следует считаться и с тем, что этот метод исследования сопровождается воздействием ионизирующего излучения на пациента и связан с дополнительными финансовыми расходами.
- Пациентам с ОХ при недостаточной информативности УЗИ и КТ, с целью дифференциальной диагностики и выявления осложнений заболевания рекомендуется выполнение МРТ органов брюшной полости (при технической возможности) [25, 40-41].
Уровень убедительности рекомендации C (Уровень достоверности доказательств – 1)
Комментарии. Быстрое развитие и совершенствование МРТ позволило сократить время проведения исследования настолько, что оно сегодня может выполняться в экстренных ситуациях. По мнению специалистов, около 15 — 30% пациентов, которые имеют острые заболевания желчных протоков, требуют выполнение МРТ. Метод играет существенную роль в обнаружении перфорации ЖП, околопузырного абсцесса, холецистоэнтеральных свищей; имеет большое преимущество перед УЗИ и КТ, поскольку обеспечивает конкретную информацию о причинах, степени воспаления, наличия или отсутствия некроза стенки ЖП или абсцесса и других осложнений ОХ. МРТ-признаками острого неосложненного холецистита являются 6 критериев: (а) наличие камней в ЖП, часто локализованных в его шейке или в пузырном протоке; (б) утолщение стенки ЖП (более 3 мм); (в) отек стенки ЖП; (г) увеличение размеров ЖП (диаметр более 40 мм); (д) наличие перипузырной жидкости; (ж) наличие жидкости вокруг печени (так называемый «C» знак – небольшое количество жидкости между печенью и правым куполом диафрагмы или брюшной стенкой, отличной от перипузырной жидкости). Обнаружение одного или нескольких из перечисленных критериев МРТ свидетельствует о наличии ОХ с чувствительностью 88% и специфичностью 89%.
- Пациентам с ОХ при выявлении расширения холедоха по данным УЗИ и отклонении лабораторных показателей (повышения активности трансаминаз, ЩФ, ГГТ, общего билирубина ≤ 4 мг/дл (68 мкмоль/л), но при отсутствии четкой визуализации камня холедоха, с целью подтверждения или исключения холедохолитиаза рекомендуется проведение магнитно-резонансной холангиопанкреатографии или эндоскопического УЗИ панкреато-билиарной зоны (при технической возможности) [22, 40-42].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарий. Эндоскопическое УЗИ (эндоУЗИ) панкреато-билиарной зоны и магнитно-резонансная холангиопанкреатография (МРХПГ) — методы диагностики, позволяющие с высокой точностью обнаруживать камни холедоха размером >5 мм. Эти исследования показаны при промежуточной вероятности наличия холедохолитиаза (Приложение Г, таблица 3). Систематический обзор показал, что чувствительность и специфичность эндоУЗИ составляют 95% и 97%, соответственно; эти показатели для МРХПГ — 93% и 96%, соответственно. МРХПГ позволяет визуализировать анатомию желчного тракта без использования контрастного вещества и является чрезвычайно полезным методом исследования для обнаружения конкрементов в ВЖП; позволяет дифференцировать патологию поджелудочной железы и желчного тракта; и может быть полезна в определении причины болей в правом верхнем квадранте у беременных [40].
В Приложении Г1 (табл.3) представлены рекомендации ASGE по оптимизации процесса диагностики холангиолитиаза в зависимости его клинических проявлений и результатов скрининговых исследований [42].
- Пациентам с ОХ при выявлении холангиолитиаза с помощью УЗИ или других методов и повышении уровня общего билирубина >4 мг/дл, с целью визуализации протоковой системы перед планируемой эндоскопической литоэкстракцией из холедоха или эндоскопическим назобилиарным дренирование рекомендуется проведение ретроградной холангиопанкреатографии (РХПГ) [42].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии. С учетом инвазивного характера и риска осложнений, метод РХПГ может применяться только в ходе планируемого эндоскопического вмешательства, но не в исключительно диагностических целях, хотя чувствительность этого метода в выявлении конкрементов ВЖП очень высока.
- Пациентам с клиническими проявлениями ОХ рекомендуется гепатобилисцинтиграфия с иминодиуксусной кислотой (HIDA-сканирование) для установления диагноза [25, 43].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 1)
Комментарии. HIDA-сканирование имеет самую высокую чувствительность и специфичность в инструментальной диагностике ОХ. Однако ее крайне низкая доступность, длительность времени, необходимого для выполнения исследования и воздействие ионизирующей радиации ограничивают использование этого диагностического метода [25, 43].
Источник https://familyclinic-spb.ru/info/lechenie-holetsistita-antibiotikami
Источник https://www.gosmed.ru/lechebnaya-deyatelnost/spravochnik-zabolevaniy/gastroenterologiya-bolezny/khronicheskiy-kholetsistit/
Источник https://diseases.medelement.com/disease/%D0%BE%D1%81%D1%82%D1%80%D1%8B%D0%B9-%D1%85%D0%BE%D0%BB%D0%B5%D1%86%D0%B8%D1%81%D1%82%D0%B8%D1%82-%D0%BA%D0%BF-%D1%80%D1%84-2021/16926