Боль в горле при беременности, вызванная фарингитом

Одной из проблем беременных в холодное время года является боль в горле или ОРВИ. Если в обычных условиях можно начать активное лечение, как местное, так и общее с приемом традиционных препаратов от простуды, то во время беременности с лечением все гораздо сложнее. Многие лекарства разрешены на начальных, либо поздних этапах гестации. Часть лекарств часто оказывает отрицательное влияние на малыша. В связи с этим лечить ОРВИ с болью в горле может быть непросто.

Какие проблемы с кожей помогут решить средства с гиалуроновой кислотой?
Сухость кожи, чувство стянутости — всё это и другие проблемы, которые решают средства с гиалуроновой кислотой.
ОРВИ у беременных: как поступить?

Многие женщины при беременности не знают, как правильно поступать, если они заболели. Первое, что приходит на ум, принять привычные лекарства, пить горячий чай и использовать местные средства для облегчения боли в горле. Однако, будущие мамы слышали и о негативном влиянии как самого ОРВИ, так и принимаемых лекарств на развитие плода. Поэтому самое правильное действие — это обращение к врачу и лечение под его контролем. Но бывает так, что нет возможности обратиться к врачу немедленно, а помощь нужна уже сейчас, чтобы не допустить осложнений. Как тогда поступать будущим мамам? Подробнее поговорим о лечении ОРВИ у беременных, особенно, когда возникает боль в зоне глотки.
Боль в горле: причины развития у беременных
Наиболее часто боли в горле возможны у беременных из-за повреждения и воспаления слизистой глотки (развивается фарингит), либо могут поражаться миндалины (тогда формируется ангина, или как это называют врачи — острый тонзиллит). Причинами могут быть:
- ОРВИ и гриппозная инфекция.
- микробные воспаления.
- грибковые инфекции.
- аллергические проявления.
- механическое повреждение глотки (плотной пищей, горячим).
- Зачастую боль в горле сочетается с насморком и кашлем.
Боли в горле возможны от легкого дискомфорта до сильнейшей боли с невозможностью глотать, тошнотой, общим недомоганием. При развитии ангины с гнойными налетами беременности будет угрожать опасность, так как инфекция может перейти на плод, вызвать выкидыш или провоцировать преждевременные роды. Поэтому, при наличии жалоб на боль, важно обращение к доктору и терапия только под строгим контролем специалиста. Если же ангина исключена, и боль в горле возникла по причине банальных ОРВИ, существуют разнообразные методы устранения простуды в различные сроки беременности.
Причины боли: фарингит

Беременность — это период физиологического снижения иммунной защиты женщины, чтобы плод не отторгался ее организмом и мог нормально развиваться. В силу этого, женщина более подвержена воздействию микробных и вирусных заболеваний. Часто одним из проявлений простуды становится развитие боли при глотании. Обычно это бывает по причине формирования фарингита или поражения миндалин (ангина).
Фарингит — воспалительное повреждение слизистых глотки, обычно возникает как одно из проявлений ОРВИ или гриппа, в более редких случаях он может возникать как самостоятельная патология. Причинами фарингитов могут становиться вирусы, микробы, грибковые инфекции, длительное раздражающее влияние на горло — холодный, горячий воздух, травма. При фарингите типичными симптомами будут:
- повышенная до 37.5-38.0 температура
- нарушение общего состояния и самочувствия
- ощущение першения, сильная сухость рта
- легкая болезненность, либо покалывание, зуд горла при глотании
- покашливание или кашель без мокроты.
Фарингит обычно протекает нетяжело даже при беременности, поддается терапии, не оказывая негативного влияния на здоровье как матери, так и плода.
Беременность и развитие ангины
Совсем другое дело будет при развитии воспаления миндалин — ангины, серьезного инфекционного заболевания, которое передается как простуды или бытовым путем. Проявлениями ангины могут быть:
- резко возникающая лихорадка, с цифрами на термометре до 39.0-40.0 градусов.
- отсутствие аппетита, резкая слабость и недомогание.
- выраженные боли в горле, значительно усиливающиеся при глотании, приеме пищи и разговоре.
- увеличение лимфоузлов в области шеи, их болезненность.
- тошнота вплоть до рвотных позывов, токсикоз.
Ангина — серьезное для беременной состояние, она может давать многочисленные осложнения, поэтому ее при беременности нужно лечить только под строгим контролем врача. Иногда она может требовать даже госпитализации в инфекционный стационар при тяжелом состоянии.
Методы лечения боли в горле: лекарства и нетрадиционная медицина

При не осложненном заболевании лекарства не понадобятся, можно вполне обойтись подручными симптоматическими средствами. Если же на протяжении пары дней нет улучшения, нужно повторно обратиться к врачу для назначения лекарств для более активного лечения. Недопустимо, чтобы беременная женщина принимала лекарства по совету подружек или прочитав рекомендации на форумах!
Если врач разрешил вам домашнее лечение, исключены опасные заболевания, можно попробовать лечение доступными и подручными средствами. Прежде всего, показан постельный режим и обильное питье в теплом виде молока с медом, минеральной воды без газов, чая с лимоном (зеленый или черный), компотов, клюквенного морса.
Полезными для терапии станут полоскания растительными отварами — помогут ромашка, настой шалфея или календула. Могут также применяться готовые лекарства — аптечные растворы по типу Фурациллина, Мирамистина или настойками трав по типу Ротокана. Полоскания стоит проводить каждые несколько часов, пока самочувствие не улучшится.
Можно для смягчения кашля и снятия болевых ощущений применять подогретое молоко с ложкой меда и сливочным маслом. Данный раствор нужно пить в теплом виде мелкими глоточками, повторять прием допустимо до четырех раз в сутки. Внимание, данный раствор противопоказан женщинам с аллергией на мед или продукты пчеловодства.
Можно проводить компрессы для горла, которые обладают отличным обезболивающим действием и дают противовоспалительный эффект. Так, разрешено сделать компресс из аптечной ромашки. К 2-3 столовым ложкам сушеных цветов ромашки нужно добавить два стакана обычной воды. Прокипятить, приготовленным отваром намочить салфетку или чистое полотенце, обернуть вокруг шеи, прикрыв сверху полиэтиленовой пленкой. Применяют такие компрессы до нескольких раз в сутки, держа до полного остывания.
При отсутствии температуры можно проводить ингаляции с лекарственными травами. Можно делать ингаляции с помощью небулайзера. Процедура проводится на протяжении 10 минут, нужно глубоко дышать ртом.
Как избавиться от изжоги при беременности: народные средства и диета

Народные методы лечения изжоги у беременных помогают улучшить самочувствие будущей мамы без вреда для ее малыша. Согласно статистическим данным, от изжоги страдает около 80% беременных женщин. Как подобрать максимально эффективное и при этом щадящее средство для борьбы с данным недугом?
Оглавление: 1. Причины изжоги у беременных 2. Народные средства от изжоги при беременности - Популярные рецепты народной медицины - Экстренные средства народной медицины - Картофельная терапия от изжоги - Можжевельник от изжоги 3. Диета против изжоги для будущих мам - Продукты против изжоги 4. Фиторецепты 5. Дополнительные рекомендации
Причины изжоги у беременных
Изжога представляет собой воспалительный процесс слизистых оболочек в области нижнего пищеводного отдела.
Медики выделяют следующие причины, которые могут спровоцировать развитие данного заболевания у будущих мам:
- Увеличение размеров матки, оно приводит к повышенному давлению на близлежащие органы.
- Повышение показателей кислотности желудочного секрета.
- Интенсивное продуцирование прогестерона, приводящее к ослаблению мускулатуры внутренних органов, в том числе и сфинктера, локализующегося между пищеводом и желудком.
Обратите внимание: В большинстве случаев проблемы с изжогой проходят сами собой в третьем триместре, что обусловлено опущением живота и снижением выработки гормона-прогестерона!
Несмотря на то, что, по мнению большинства докторов, изжога при вынашивании малыша не требует какого-то особенного лечения, этот недуг может доставлять будущей маме немало дискомфорта и неприятных ощущений! Для того чтобы облегчить свое состояние, не прибегая к медикаментозной помощи, пациентка может воспользоваться предельно безопасными и проверенными временем народными средствами!
Народные средства от изжоги при беременности
Использовать нетрадиционные методы лечения изжоги у беременных следует при появлении у будущей мамочки следующих неприятных клинических симптомов:
Важно! Перечисленные выше признаки могут проявляться и при других заболеваниях желудочно-кишечного тракта. Поэтому, при возникновении любых тревожных симптомов, будущей маме необходимо обратиться за профессиональной консультацией к квалифицированному специалисту!
Популярные рецепты народной медицины
Употребление каких-либо лекарственных препаратов для женщины, ожидающей появления малыша на свет, крайне не рекомендуется. Облегчить общее состояние и устранить болезненную симптоматику, характерную для изжоги, беременная может с помощью безопасных народных средств.
Представляем вашему вниманию несколько наиболее действенных и популярных рецептов из шкатулки народной медицины:
Экстренные средства народной медицины

В том случае, если максимально щадящие методы борьбы с изжогой в домашних условиях не оказали должного эффекта, можно попробовать более действенные методы. Систематически использовать их в период беременности не стоит, но при остром приступе они придутся будущей маме очень кстати.
При острых проявлениях необходимо положить под язык щепотку соли. В процессе проглатывания подсоленной слюны выделяются особые ферментные вещества, способные нейтрализовать соляную кислоту, что позволяет устранить изжогу.
Обратите внимание: беременным женщинам противопоказано употреблять в больших количествах соль, поэтому использовать данный способ можно только в исключительных случаях!
Содовый раствор – эффективное и сильное средство от изжоги, оно помогает купировать приступ в кратчайшие сроки. Для таких целей необходимо развести 1 ч. л. соды в теплой воде и выпить получившийся раствор. Используйте это средство крайне осторожно, поскольку сода может спровоцировать появление отечности, а также нарушение кислотно-щелочного баланса в желудочно-кишечном тракте.
Важно! Перед применением любых, даже самых безобидных на первый взгляд, народных рецептов, будущей маме настоятельно рекомендуется проконсультироваться со своим лечащим врачом!
Картофельная терапия от изжоги

Картофельный крахмал характеризуется наличием ярко выраженных обволакивающих свойств, а потому картофель с давних пор используется в качестве средства для борьбы с изжогой. Приготовить картофельное лекарство чрезвычайно просто. Нужно очистить крупную картофелину, измельчить ее на крупной терке, а затем отжать через марлю сок. Принимать снадобье следует по 2 столовые ложки, приблизительно за полчаса до еды.
Обратите внимание: Лечебными свойствами обладает только свежевыжатый картофельный сок!
Для достижения предельно благоприятных, стабильных результатов, будущим мамочкам народная медицина рекомендует пройти следующий курс картофельной терапии:
- На протяжении 10 суток каждое утро начинайте со стакана свежевыжатого картофельного сока, который принимайте за полчаса до завтрака.
- Сделайте перерыв в 10 дней, после чего повторите лечебный курс.
Оптимальная продолжительность терапии против изжоги картофельным соком в процессе ожидания малыша составляет около 2-х месяцев!
Можжевельник от изжоги
Можжевельник народная медицина считается действенным и популярным средством для борьбы с изжогой. Купировать приступ поможет вдыхание можжевельникового эфирного масла, добавленного в ароматическую лампу.
При хронической форме заболевания приобретите семена можжевельника. Начинайте терапевтический курс с разжевывания трех семечек на протяжении суток. С каждым днем увеличивайте дозировку на одно семя. Через неделю начинайте уменьшать количество можжевельниковых семян, так же на одно семечко в сутки. При необходимости терапевтический курс можно будет повторить.
Диета против изжоги для будущих мам
Для того чтобы борьба с проявлениями изжоги увенчалась успехом, беременным женщинам необходимо совмещать народные методы с соблюдением следующих принципов диетического питания:
- Максимально ограничьте содержание в ежедневном рационе жирной, пряной, кислой и жареной пищи.
- Откажитесь от употребления сладостей, кондитерских и хлебобулочных изделий.
- Ежедневно выпивайте по два стакана свежеотжатых фруктовых или овощных соков.
- Придерживайтесь дробной схемы питания: кушайте по 5-6 раз на протяжении суток, небольшими порциями.
- Откажитесь от позднего ужина. Последний прием пищи должен быть не позднее, нежели за 2–3 часа до отхода ко сну.
- Воздерживайтесь от употребления газированных, чайных, кофейных напитков.
Продукты против изжоги
Специалисты-диетологи выделяют ряд продуктов питания, препятствующих образованию кислот.
Будущим мамам, страдающим изжогой, обязательно нужно включить в свой ежедневный рацион такие продукты:
А вот от употребления баранины, томатов, шоколада, твердых сортов сыра, лука, чеснока, горчицы, копченостей и цитрусовых фруктов придется временно воздержаться, поскольку они могут спровоцировать возникновение изжоги!
Обратите внимание: скорректировав свой рацион и придерживаясь принципов диетического питания, вы не только избавитесь от изжоги, но и улучшите общее состояние здоровья, что крайне полезно для будущего малыша!
Фиторецепты
При проявлениях изжоги будущая мама вполне может использовать следующие рецепты, в основе которых лежат целебные травы:
Обратите внимание: хороший терапевтический эффект при борьбе с изжогой дают такие целебные травы, как укроп, зверобой, гречавка и подорожник. Отвары этих растений можно пить ежедневно, вместо привычного чая!
Отметим, что не все травы, рекомендованные народной медициной от изжоги, в равной степени безопасны для женщины, ожидающей малыша, поэтому курс фитотерапии желательно согласовывать с лечащим врачом!
Дополнительные рекомендации
Для того чтобы во время беременности народные лечебные способы избавления от изжоги оказались максимально действенными и эффективными, будущим мамам нужно соблюдать следующие несложные рекомендации:
- Носите свободную одежду, чтобы не пережимать область живота.
- Спите на приподнятой подушке.
- Не наклоняйтесь и не ложитесь сразу после еды, для того чтобы избежать возможного попадания пищи в область пищевода.
- Избегайте стрессовых ситуаций и психоэмоциональных потрясений, поскольку нервные расстройства могут стать причиной приступа изжоги.
- Избегайте переедания и набора лишнего веса.
- Кушайте не спеша, тщательно пережевывая пищу.
- Ведите активный образ жизни, ежедневно выполняя посильную физическую нагрузку.
Народные методы лечения изжоги у беременных основаны на употреблении настоев и отваров целебных трав, а также соблюдении принципов здорового питания. Ведение активного образа жизни, нормальный сон, отказ от вредных привычек и обильной пищи поможет избавиться от проявлений, характерных для изжоги, улучшит общее самочувствие будущей мамочки, а также принесет пользу ее малышу!
Совинская Елена, врач-диетолог
40,232 total views, 16 views today
Гипертензия при беременности — симптомы и лечение
Что такое гипертензия при беременности? Причины возникновения, диагностику и методы лечения разберем в статье доктора Мадоян Маргариты Анатольевны, терапевта со стажем в 22 года.
Над статьей доктора Мадоян Маргариты Анатольевны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Терапевт Cтаж — 22 года Кандидат наук
Медицинский центр «Мария»
Дата публикации 25 июня 2018 Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Артериальная гипертензия (АГ) при беременности — это повышение артериального давления (АД), регистрируемое два и более раз в течение четырёх часов. Повышенными считаются цифры ≥ 140 мм рт. ст. для верхнего (систолического) и ≥ 90 мм рт. ст. для нижнего (диастолического) АД. [1] [2] [5]
Повышение АД может возникнуть при гипертонической болезни (ГБ) и при симптоматических (вторичных) АГ.
ГБ не имеет одной причины, она является хроническим многопричинным заболеванием, которое возникает из-за сочетания наследственной предрасположенности и приобретённых факторов. [3,4] К приобретенным факторам риска относятся частые стрессы, избыточное потребление соли, диабет, ожирение, повышение липидов крови, малоподвижность и курение. [1] [2] [5]
Вторичные (симптоматические) АГ обычно имеют одну причину повышения АД: заболевания почек или почечных сосудов, заболевания эндокринных желёз, поражения нервной системы и другие. [3] [4]
Беременность не является причиной появления ни ГБ, ни вторичных АГ, но высокая нагрузка на сердечно-сосудистую систему во время беременности, родов и в послеродовом периоде может послужить причиной выявления или обострения уже существующих в организме женщины сердечно-сосудистых проблем. [1] [2] [5]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы гипертензии при беременности
Симптомы неосложнённой артериальной гипертензии у беременных неспецифичны:
- головная боль;
- сердцебиение;
- тошнота;
- чувство нехватки воздуха;
- слабость.
Они могут наблюдаться как при других заболеваниях, не связанных с повышением АД, так и во время совершенно нормальной беременности.
При наличии осложнений АГ отмечаются симптомы со стороны пораженных органов-мишеней:
- сердце — нарушения сердечного ритма, боли в сердце, одышка, отёки;
- мозг — ухудшение интеллектуальных способностей, головокружения, неврологические нарушения;
- глаза — нарушения зрения, вплоть до слепоты;
- периферические артерии — зябкость конечностей, непостоянная хромота;
- почки — ночные мочеиспускания, отёки.
Помимо прочего, при беременности могут возникнуть специфические опасные осложнения АГ, связанные с тяжёлой патологией мелких сосудов — преэклампсия и эклампсия. [1] [2] [5] Преэклампсия может ничем себя не проявлять, кроме высокого АД и белка в моче, а может выражаться неспецифическими симптомами со стороны разных органов и систем организма. Эклампсия проявляется судорожными приступами с потерей сознания. [1] [2] [5]
Патогенез гипертензии при беременности
Уровень АД зависит от многих параметров организма: тонуса сосудов, объёма циркулирующей крови, скорости выталкивания крови из сердца, растяжимости стенок аорты и других факторов. Эти параметры регулируются условно на трех уровнях: центральном, сосудистом, почечном. [3] [4] [6]
При воздействии факторов риска, перечисленных выше, регуляторные механизмы сбиваются. В зависимости от того, на каком уровне первоначально произошел сбой, развитие АГ может начаться с одного из звеньев патогенеза и продолжиться подключением следующих: увеличением суммарного сопротивления сосудов, активацией гормональных систем, активацией центральной нервной системы, дисбалансом натрия и воды, увеличением жесткости сосудистой стенки. Эти патологические процессы наслаиваются на процессы адаптации сердечно-сосудистого русла к вынашиванию и рождению ребёнка.
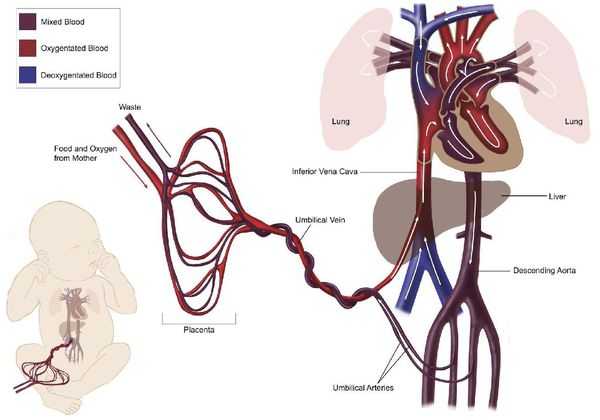
Во время беременности формируется еще один (третий) круг кровообращения, увеличивается общий объём циркулирующей крови, быстро повышается масса тела (рост матки, плаценты, плода), ускоряется обмен веществ, активируется ряд гормональных систем, также для беременности характерно расширение сосудов. [1] [2] [5] В результате увеличивается количество крови, выбрасываемое сердцем при сокращении, и количество сокращений сердца (к концу беременности обычно пульс учащается на 15-20 ударов), а уровень АД, наоборот, понижается (причём в первую треть беременности АД снижается, во вторую — остаётся без изменений, в третью — повышается до уровня перед беременностью). [1] [2] [5] Следовательно, в период беременности сердце работает в наименее экономном режиме, активно расходуя свой ресурс.
В родах нагрузка на сердце и сосуды максимальна, так как стремительно возрастает потребность тканей в кислороде. После родов исчезает третий круг кровообращения, повышается вязкость крови, увеличивается АД — сердечно-сосудистая система вновь должна перестроится, но теперь очень быстро. [1] [2] [5] Компенсаторные возможности сердечно-сосудистой системы резко сужаются.
Таким образом, адаптация сердечно-сосудистой системы к беременности, родам и послеродовому периоду может ухудшить течение АГ, а наличие АГ может затруднить адаптацию сердечно-сосудистой системы.
Классификация и стадии развития гипертензии при беременности
АГ при беременности классифицируют по времени её обнаружения, степени повышения АД и стадиям.
По времени обнаружения АГ выделяют: [1]
- хроническую АГ — выявлена до беременности или в первые 20 недель беременности, подразделяется на ГБ и вторичную АГ;
- гестационную АГ — выявлена после 20-й недели беременности;
- хроническую АГ, осложнённую преэклампсией — хроническая АГ и выявление белка в суточной моче ≥ 3 г/л;
- преэклампсию/эклампсию. Преэклампсия – наличие гестационной АГ и выявление белка в моче ≥ 3 г/л за сутки, подразделяется на умеренно выраженную и тяжёлую. Эклампсия — судороги на фоне преэклампсии.
Для беременных существует особая классификация степени повышения АД, определяемой по наиболее высокому уровню систолического (верхнего) или диастолического (нижнего) АД: [1]
- нормальное АД: систолическое < 140 и диастолическое < 90;
- умеренная АГ: систолическое 140-159 и/или диастолическое 90-109;
- тяжёлая АГ: систолическое ≥ 160 и/или диастолическое ≥ 110.
Стадии определяются для ГБ и зависят от наличия осложнений: [3] [4] [6]
- I стадия — осложнений нет;
- II стадия — появление изменений со стороны одного или нескольких органов-мишеней (сердце, сосуды, головной мозг, глаза, почки);
- III стадия — наличие ассоциированных клинических состояний, то есть грубой органической патологии органов-мишеней (инфаркт, стенокардия, инсульт, почечная недостаточность, кровоизлияние в сетчатку глаза, отёк зрительного нерва).
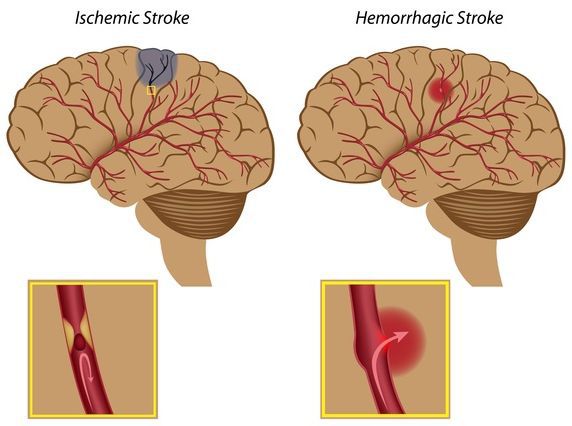
Осложнения гипертензии при беременности
Риски для матери и ребёнка:
- плацентарная недостаточность;
- синдром задержки роста плода;
- внутриутробная гибель плода;
- гибель ребёнка в раннем послеродовом периоде;
- преждевременная отслойка нормально расположенной плаценты;
- акушерские кровотечения;
- эклампсия;
- тяжёлые жизнеугрожающие нарушения свертывающей системы крови;
- острое почечное повреждение;
- отёк лёгких;
- кровоизлияние и отслойка сетчатки;
- инсульты [1] .
Диагностика гипертензии при беременности
В связи с тем, что при беременности диагностические возможности ограничены, женщинам с уже ранее выявленной, существующей АГ целесообразно пройти комплексное обследование перед планированием беременности. [1] [5]
Когда нужно немедленно записаться к гинекологу
Беременной женщине с АГ необходим усиленный врачебный контроль в течение всей беременности и в ближайшее время после неё. Во время беременности обязательно надо обратиться к врачу не только при повышенном уровне артериального давления (верхнее ≥ 140 мм рт. ст., нижнее ≥ 90 мм рт. ст.), но и при головокружении, головной боли, чрезмерной усталости, появлении судорог в мышцах, тошноте.
Диагностический процесс при АГ во время беременности решает следующие задачи:
- определение степени АГ;
- определение состояния органов-мишеней;
- определение риска развития преэклампсии;
- определение эффективности получаемого лечения.
К каким врачам обращаться
Помимо наблюдения у гинеколога, при хронической АГ рекомендуются консультации терапевта (кардиолога), невролога, офтальмолога, эндокринолога.
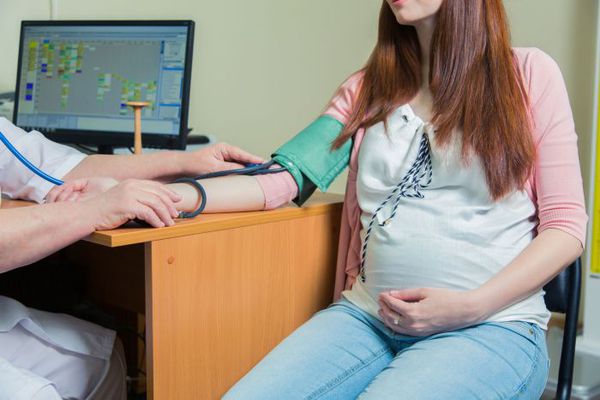
Физикальное обследование
Основной метод диагностики — измерение АД. Измерять АД следует в положении сидя поочерёдно на каждой руке, обязательно спустя 5-10 минут предварительного отдыха. [1] В случае различных показателей АД верным считается результат с бо́льшим АД. Необходимо, чтобы на момент измерения прошло около 1,5-2 часов после употребления пищи. Для более достоверных результатов измерения АД следует в день диагностики отказаться от кофе и чая.
Лабораторная диагностика
Основные лабораторные анализы, назначаемые беременным с гипертонией:
- общий анализ мочи;
- клинический анализ крови;
- гематокрит (отношение объёма эритроцитов к объёму жидкой части крови);
- определение уровня печеночных ферментов, креатинина и мочевой кислоты в сыворотке крови.
Для выявления преэклампсии все беременные должны быть обследованы на наличие протеинурии (белка в моче) на ранних сроках. Если по результатам тест-полоски ≥1, то необходимо незамедлительно выполнить дальнейшие обследования, например выявить соотношение альбумина и креатинина в разовой порции мочи.
Инструментальная диагностика
Также при АГ во время беременности проводят:
- электрокардиографию;
- исследование сосудов глазного дна;
- УЗИ сердца;
- УЗИ маточных артерий (на 20-й неделе беременности);
- УЗИ надпочечников [1][7][8] .
Диагностические лабораторные и функциональные параметры преэклампсии (ПЭ)
Преэклампсия – характерный для беременности синдром, развивающийся после 20-й недели беременности. Проявляется повышением АД и протеинурией (появлением белка в моче) ≥ 0,3 г/сут.
Эклампсия – судорожный синдром, не связанный с заболеваниями мозга, возникающий у женщин с преэклампсией.
Лечение гипертензии при беременности
Целями лечения артериальной гипертензии у беременных являются:
- предупреждение осложнений, связанных с повышением АД;
- сохранение беременности;
- нормальное развитие плода и своевременное родоразрешение.
Существует два способа лечения артериальной гипертензии при беременности :
- амбулаторное;
- стационарное — требуется при:
— гестационной АГ (АД ≥ 140/90 на сроке ≥ 20 недель беременности);
— гипертоническом кризе (быстрое повышение АД ≥ 170/110);
— преэклампсии (АД ≥ 140/90 + белок в моче);
Виды амбулаторного лечения:
- немедикаментозное — нормализация образа жизни и питания;
- медикаментозное — приём лекарственных препаратов под наблюдением врача и контролем АД.
Немедикаментозное лечение: [1] [2] [5] [6]
Источник https://medaboutme.ru/articles/bol_v_gorle_pri_beremennosti_vyzvannaya_faringitom/
Источник https://okeydoc.ru/kak-izbavitsya-ot-izzhogi-pri-beremennosti-narodnye-sredstva-i-dieta/
Источник https://probolezny.ru/gipertenziya-pri-beremennosti/