Рак мозга: злокачественная опухоль головного мозга
Злокачественные опухоли головного мозга – это большая группа новообразований, которые развиваются в результате неконтролируемого деления клеток мозговой ткани, тканей мозговых оболочек, лимфатической системы, тканей кровеносных сосудов, располагающихся в черепной коробке, тканей желез внутренней секреции – гипофиза и эпифиза. Все эти новообразования являются первичными опухолями. Иногда употребляющееся слово «рак» совсем не корректно, поскольку оно подразумевает только эпителиальные злокачественные опухоли. Наиболее частными и известными первичными злокачественными новообразованиями головного мозга являются глиомы или глиобластомы — опухоли, которые происходят из глиальной ткани.
- Симптомы опухолей головного мозга
- Причины развития опухолей мозга
- Диагностика опухолей головного мозга
- Лечение опухолей мозга
- Хирургия
- Лучевая терапия
- Роботизированная радиохирургия на системе «Кибер Нож»
- Химиотерапия
- Таргетная терапия
- Профилактика и реабилитация
Еще одним путём возникновения опухолей головного мозга (ОГМ) является метастазирование злокачественных новообразований другой локализации, например, рака молочной железы, легких, почки. В этом случае речь идет о вторичных, или метастатических, опухолях.
Особенностью первичного злокачественных опухолей головного мозга является то, что лишь малое их число способно к отделённому метастазированию, поэтому общепринятая в онкологии классификация TNM для них не подходит. В этой связи была принята другая классификация, основанная на морфологических особенностях опухолей и степени их злокачественности. Согласно этой классификации опухоли мозга делят на 4 группы, первые две Grade 1-2 относятся к низкозлокачественным, а Grade 3 и 4 – к высокозлокачественным.

Симптомы опухолей головного мозга
У опухолей головного мозга нет каких-либо специфических признаков. Признаки будут зависеть от локализации опухоли, то есть пораженного отдела головного мозга, а также от осложнений опухолевого процесса, например, сдавления ствола мозга, структур зрительного тракта, нарушения оттока ликвора. Размеры опухоли не всегда коррелируют с тяжестью симптомов. Бывает так, что крупная опухоль вызывает минимальные симптомы, в то время как опухоль малых размеров приводит к развитию серьезных неврологических нарушений.
Сдавление мозговой ткани опухолевым образованием приводит к первичной симптоматике. Это может быть нарушение работы органов зрения и слуха, конечностей, двигательные нарушения и др. По мере прогрессирования заболевания нарастает общемозговая симптоматика, которая обусловлена повышением внутричерепного давления и нарушением циркуляции крови.
Итак, какие симптомы должны насторожить пациентов и их близких:
- Головная боль. Один из самых часто встречаемых признаков. Может быть эпизодическая или хроническая. Может быть острой, мигренеподобной, распирающей, тупой.
- Головокружение.
- Тошнота и рвота. Тошнота и рвота, как правило, обусловлены повышением внутричерепного давления и сопровождаются менингиальными симптомами, например, ригидностью затылочных мышц. Рвота обычно не приносит облегчения.
- Судороги и эпилептические припадки. Особенно должно настораживать, если они возникают на фоне общего благополучия.
- Нарушение зрения. Иногда симптомами опухолей головного мозга может стать сужение или выпадение полей зрения, нечеткость зрения и двоение перед глазами, мелькание мушек, спеклы и другие симптомы.
- Нарушения со стороны высшей нервной деятельности – провалы памяти, нарушение речи, замедление мышления, невозможность построения логических связей. Может меняться характер и поведение. Такие пациенты бывают агрессивными, подозрительными, некоторые, наоборот, становятся вялыми и сонливыми.
- Онемение, слабость и параличи конечностей.
- Нарушение походки и чувства равновесия.
- Неконтролируемые движения по типу гиперкинезии.
- Общая слабость, сонливость.
Причины развития опухолей мозга
Как и при многих других редких опухолях, достоверных сведений о том, почему развиваются опухоли головного мозга пока нет. Но удалось выявить факторы, которые повышают вероятность развития заболевания:
- Пожилой возраст.
- Мужской пол.
- Наличие в анамнезе воздействия высоких доз ионизирующего излучения. Обычно это либо прохождение лучевой терапии, либо какие-либо производственные аварии. Не нужно путать ионизирующее излучение с излучением ЛЭП, микроволновых печей или мобильных телефонов. Эти устройства не вызывают такого увеличения риска рака головного мозга.
- Наследственная предрасположенность. Если у кровных родственников была такая проблема, то вероятность развития опухоли увеличивается.
- Продолжительный контакт с некоторыми токсинами — пестициды, продукт нефтепереработки, винилхлориды и др.
- Инфицирование некоторыми вирусами, например, вирусом Эпштейна-Барр, или цитомегаловирусом. Роль последнего пока остается под сомнением.
- Травмы головы.
Однако зачастую опухоли развиваются у людей, которые не имеют ни одного из перечисленных факторов риска.
Диагностика опухолей головного мозга
Чаще всего, пациента, имеющего признаки очаговой или общемозговой симптоматики, сперва направляют к неврологу, который проводит первичную диагностику, во время которой оцениваются следующие показатели:
- Общее состояние.
- Наличие неврологической симптоматики.
Кроме того, офтальмолог может оценить внутричерепную гипертензию путем осмотра глазного дна.

Для обнаружения опухоли используются методы нейровизуализации. Золотым стандартом её является выполнение МРТ с и без контрастирования. Если МРТ недоступна или у пациента есть противопоказания к её выполнению (клаустрофобия, наличие в теле предметов из ферромагнетиков), проводят КТ с контрастным усилением или без него. Дополнительную информацию можно получить с помощью ПЭТ, КТ-ангиографии или дополнительных режимов МРТ. Необходимо иметь ввиду, что внутривенное контрастирование существенно увеличивает эффективность КТ, а при выполнении МРТ – позволяет значительно более качественно обнаруживать злокачественные опухоли, в том числе метастазы небольших размеров без перифокального (то есть образующегося вокруг них) отёка.
Лечение опухолей мозга
В действительности ряд опухолей мозга (низкозлокачественные глиомы и менингиомы) могут не требовать никакого лечения, а лишь регулярного наблюдения. Это связано с их низким потенциалом роста – они могут не увеличиваться в размерах в течение многих лет и десятков лет.
В рамках лечения требующих его опухолей применяются все существующие методы противоопухолевого воздействия: хирургическое удаление, лекарственная терапия, лучевая терапия. Но высокозлокачественные опухоли трудно поддаются излечению ввиду своих особенностей. Их можно сравнить с грибницей, когда то, что врач видит на МРТ и при выполнении операции является лишь уже сформировавшейся макроскопической частью опухоли, а отдельные клетки располагаются в визуально здоровой ткани мозга на большом удалении от основного образования.
Хирургия
На первом этапе методом лечения новообразований головного мозга должно рассматриваться хирургическое удаление. Это позволяет верифицировать опухоль, то есть понять, из каких клеток она развилась и какова степень её злокачественности. Такие операции сложны в исполнении и проводятся на базе специализированных стационаров. Необходимо стремиться к полному удалению опухоли, но так, чтобы выполнение операции не привело к ухудшению неврологической симптоматики, особенно если опухоль располагается рядом с участками мозга, отвечающими за речь, дыхание, глотание, функции конечностей и др. Из-за этого, например, особенно сложными (и зачастую невыполнимыми) являются операции на опухолях ствола головного мозга, отвечающего за выполнение многих жизненно важных функций.
Таким образом, если опухоль локализуется в труднодоступном месте, провести операцию бывает невозможно. Тогда на помощь приходит дистанционная лучевая терапия в различных своих вариациях.
Лучевая терапия
Для лечения опухолей головного мозга применяются различные методы лучевой терапии. Например, ее используют для облучения ложа первичной опухоли со степенью злокачественности III и IV (в таком случае в объём облучения включают зону отёка и визуально здоровые ткани мозга на расстоянии 1-2 см от остаточной опухоли, ложа и отёка) или метастазов после хирургического этапа лечения. В некоторых случаях нужно облучать весь головной и спинной мозг, например, при эмбриональных и герминоклеточных новообразованиях, которые быстро распространяются по спинномозговой жидкости, а также при множественном их метастатическом поражении при отсутствии адекватных вариантов системной противоопухолевой терапии.
Роботизированная радиохирургия на системе «Кибер Нож»
Эта технология является разновидностью дистанционной лучевой терапии, но она позволяет настолько точно подвести дозу к патологическому очагу и воздействовать на него с точностью до миллиметра, что ее называют радиохирургией. Она может проводиться не только на линейном ускорителе электронов КиберНож, но и на других современных ускорителях, более универсальных, и на аппарате ГаммаНож. Технически это реализуется следующим образом — опухоль облучается со многих направлений малыми дозами, которые, по отдельности проходя сквозь здоровые ткани, практически не влияют на них. Но пучки ионизирующего излучения, сходясь в одном объёме, образуют в нём высокую дозу облучения, что приводит к уничтожению в этом объёме опухолевой ткани. Таким образом достигается лечебный эффект. Метод позволяет прицельно облучать небольшие опухоли, расположенные в труднодоступных для хирургии местах.

Химиотерапия
Химиотерапия в основном применяется при лечении глиом, особенно высокозлокачественных, лимфом, герминогенных и эмбриональных опухолей. Чаще всего используются комбинированные протоколы, которые включают темозоломид, винкристин, ломустин, прокарбазин и другие препараты. Лечение проводится в адьювантных режимах после удаления первичного очага, а также при прогрессировании опухолевого процесса.
Таргетная терапия
Таргетные препараты действуют более прицельно и вызывают меньше осложнений. При опухолях головного мозга используются препараты, которые нарушают рост сосудов в опухоли и, как следствие, нарушают ее питание.
Профилактика и реабилитация
Специальных методов профилактики развития опухолей головного мозга не существует.

Что касается реабилитации, то её объём зависит от состояния пациента и симптомов болезни и последствий проведённого лечения. Если есть судороги, обязательно подбирается противосудорожная терапия. Некоторым необходимы занятия с логопедом, обучения навыкам альтернативного общения, лечебная физкультура и др. в целом, реабилитация напоминает таковую при инсульте.
Причины опухоли головного мозга
Неблагоприятное влияние из внешней среды – подтвержденные и предполагаемые причины рака мозга
В процессе научных изысканий исследователи из различных стран пытались обнаружить взаимосвязь между появлением опухоли в головном мозге и потенциально опасными экологическими факторами. Только в одном случае такая связь четко прослеживалась: риск развития новообразований повышался под действием ионизирующего излучения.
Результаты исследования воздействия других внешних факторов противоречивы. В том числе, это связано с объективными трудностями проведения таких испытаний. Тем не менее, некоторые специалисты склонны считать, что вероятность неопластического роста может повышаться при употреблении в пищу продуктов с нитратами, при пользовании мобильным телефоном, нахождении в зоне электромагнитного излучения ЛЭП.
В то же время, по данным некоторых исследователей, риск возникновения новообразований ниже у людей, в рационе которых преобладают свежие овощи и фрукты. Кроме того, пищевая аллергия и перенесенная в детстве ветрянка потенциально способны снижать вероятность образования опухолевых очагов.
Роль генетических нарушений
Накопленная за годы исследований информация свидетельствует о том, что только от 5% до 10% случаев рака мозга связано с тем, что ребенок унаследовал от родителей дефектные гены.
Большая часть генетических факторов риска не наследуется, а формируется в процессе старения. При этом гены, препятствующие опухолевому росту, становятся неактивными либо перестают правильно работать.

Появление опухоли в головном мозга также может быть связано с хромосомными нарушениями. Как известно, каждая нормальная клетка в человеческом организме содержит 23 пары хромосом. Чаще всего при обнаружении новообразований в мозге наблюдаются изменения в 1, 10, 13, 17, 19 и 22 хромосомах. При этом олигодендроглиомы обычно диагностируются у больных с изменениями в 1 и 19 хромосомах, менингиомы – у людей с изменениями в 22 хромосоме.
Рак мозга и доброкачественные опухоли: причины возникновения различных видов новообразований
Под термином «рак мозга» в средствах массовой информации объединяют самые различные злокачественные очаги опухолевого роста, появление которых может быть вызвано теми или иными факторами:
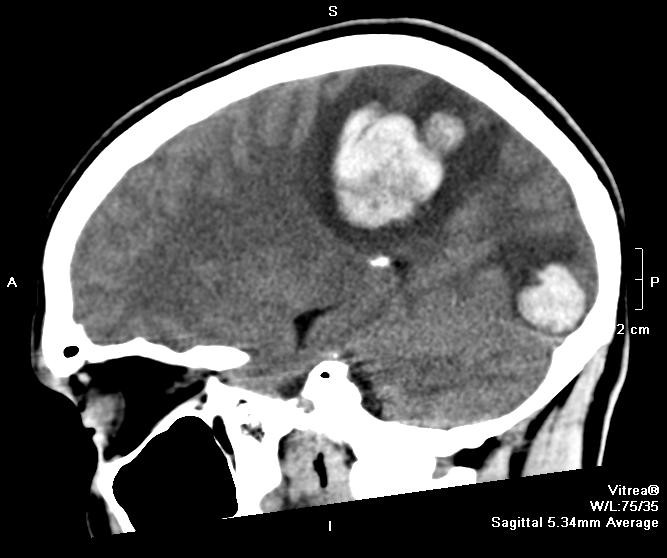
- Риск роста большинства недоброкачественных новообразований в головном мозге увеличивается с возрастом. Это относится к глиобластомам, астроцитомам, хондросаркомам. При этом некоторые виды рака, напротив, выявляются преимущественно у детей и молодых людей. В том числе, очень редкие и крайне агрессивные тератоидно-рабдиодные опухоли обычно диагностируются у детей до 3-х лет, медуллобастомы – у детей до 10 лет, герминогенные опухоли – у пациентов в возрасте от 11 до 30 лет, медуллобастомы. Краниофарингиомы образуются у детей до 14 лет или пациентов старше 45 лет, практически не встречаясь у людей среднего возраста.
- Замечена связь вероятности появления некоторых новообразований с расой. Так, например, краниофарингиомы чаще встречаются у темнокожих пациентов.
- В определенных случаях прослеживается зависимость частоты заболеваемости от пола больного: глиобластомы чаще обнаруживаются у мужчин, опухоли гипофиза — у женщин.
- Вероятность образования гемангиобластомы у больных с синдромом Гиппеля-Линдау практически стопроцентная. Риск появления лимфомы выше у ВИЧ-инфицированных и людей с аутоиммунными заболеваниями. Генетические и хромосомные нарушения обнаруживаются у пациентов с медуллобластомами.
Причины развития различных видов доброкачественных опухолей также активно изучаются, по результатм проведенных исследований выявлены определенные закономерности. В том числе установлено, что:

- Некоторые типы кист формируются еще в период эмбрионального развития. Однако специалистам пока не удалось понять, за счет чего это происходит, а также найти способ предотвратить или остановить данный процесс.
- Причиной образования менингиомы может стать облучение головы в рамках предыдущего лечения. Риск появления опухолей также выше у больных с нейрофиброматозом 2 типа и раком молочной железы в анамнезе. При этом у 5%-15% процентов больных с нейрофиброматозом образуются множественные очаги. Некоторые из менингиом имеют рецепторы, связывающиеся с половыми гормонами – прогестероном, андрогенами и эстрогенами (реже). Специалисты отмечают, что такие опухоли растут быстрее во время беременности.
- Образованию шванномы способствует дефект гена, отвечающего за предотвращение ее появления.
В заключении нужно добавить, что нейроонкологи уже сегодня оперируют принципиально иным объемом информации, чем это было всего лишь несколько десятилетий назад. И есть все основания предполагать, что в самом скором времени причины рака мозга человека окончательно перестанут быть загадкой. А это значит, что у врачей появится возможность не только успешно лечить больных с опухолями головного мозга, но и предупреждать их возникновение.
Если вам требуется второе мнение для уточнения диагноза или плана лечения, отправьте нам заявку и документы для консультации, или запишитесь на очную консультацию по телефону.
Внутримозговые опухоли полушарий мозга
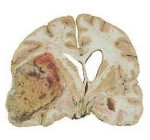
Внутримозговые опухоли полушарий мозга — доброкачественные и злокачественные опухоли, располагающиеся непосредственно в тканях головного мозга. Опухоли полушарий мозга проявляются общемозговыми (головная боль, застой дисков зрительных нервов, головокружение, рвота, психические нарушения) и очаговыми (двигательные нарушения, выпадения чувствительности, зрительные расстройства, нарушения речи, нейро-эндокринный синдром и пр.) симптомами. Диагностика опухоли полушарий мозга включает офтальмоскопию, ЭЭГ, Эхо-ЭГ, КТ и МРТ головного мозга, стереотаксическую биопсию. Лечение опухоли полушарий мозга может включать радикальное или частичное ее удаление, хирургическую декомпрессию головного мозга, химиотерапию, лучевую терапию и симптоматическое лечение.
МКБ-10
C71 D33
- Причины возникновения опухоли полушарий мозга
- Классификация опухолей полушарий мозга
- Симптомы опухоли полушарий мозга
- Общемозговые симптомы
- Очаговые симптомы
Общие сведения
Внутримозговые опухоли полушарий мозга занимают примерно 1,4% от всех злокачественных опухолей. На их долю приходится 2,4% всех летальных исходов, связанных с заболеванием раком, как во взрослом, так и в детском возрасте. Заболеваемость опухолями полушарий мозга составляет 3,7 на 100 тыс. человек. В настоящее время отмечается тенденция к росту этого показателя. Опухоли полушарий мозга в педиатрической практике встречаются заметно реже, чем у взрослых пациентов. Наибольшей заболеваемости подвержены люди в возрасте от 20 до 50 лет. Внутримозговые опухоли полушарий мозга являются предметом совместного изучения неврологии, онкологии и нейрохирургии.

Внутримозговые опухоли полушарий мозга
Причины возникновения опухоли полушарий мозга
Бесспорной причиной развития опухоли полушарий мозга является радиация. Это подтверждается возникновением внутримозговых опухолей у пациентов, проходивших лучевую терапию в связи с различными заболеваниями. Предполагается, что риск возникновения опухоли полушарий мозга повышается при употреблении заменителя сахара аспартама, воздействии винилхлорида, неблагоприятном влиянии электромагнитных полей при использовании мобильного телефона.
Некоторые авторы связывают опухоли полушарий мозга с нарушениями в иммунной системе, которые могут иметь врожденный характер, наблюдаются у больных ВИЧ или являются следствием иммуносупрессорной терапии. Также замечено, что ряд опухолей полушарий мозга ассоциируется с такими заболеваниями как туберозный склероз, болезнь Гиппеля-Линдау, нейрофиброматоз Реклингхаузена.
Классификация опухолей полушарий мозга
Принципиальным является разделение опухолей полушарий мозга на первичные и вторичные (метастатические). Первичные опухоли полушарий мозга в большинстве своем развиваются из глиальных элементов, за что и получили название глиальные опухоли. Из них наиболее часто встречается астроцитома. Раже встречаются первичные опухоли полушарий мозга, берущие начало в соединительнотканных структурах (например, в оболочке сосудов головного мозга) и железистой ткани. К ним относятся саркомы и ангиоретикулемы, аденомы.
Метастатические опухоли мозга представляют собой метастазы злокачественных опухолей внемозговой локализации. Чаще других в головной мозг метастазирует рак легких, второе место по частоте внутримозговых метастазов занимает рак молочной железы. Реже вторичные опухоли полушарий мозга возникают при метастазах меланомы, гипернефромы, ретинобластомы, опухолей надпочечников и др.
Симптомы опухоли полушарий мозга
Общемозговые симптомы
Общемозговые симптомы внутримозговой опухоли полушарий мозга связаны с повышением внутричерепного давления (гидроцефалией). Причем степень гипертензии не зависит напрямую от размеров опухоли. Так, небольшие опухоли полушарий мозга могут приводить к нарушению ликвородинамики и существенному увеличению внутричерепного давления, а опухоли больших размеров иногда сопровождаются слабовыраженной общемозговой симптоматикой. К общемозговым симптомам относятся: головная боль, головокружение, рвота, поражение дисков зрительных нервов, психические расстройства, эпилептические приступы.
При внутримозговой опухоли полушарий мозга головная боль носит тупой распирающий диффузный характер. В начальном периоде она обычно возникает периодически, а затем становится постоянной. Зачастую пациенты отмечают уменьшение интенсивности головной боли при определенном положении головы (как правило, в положении лежа на пораженной стороне головы).
Характерным клиническим признаком опухоли полушарий мозга является головокружение. Оно носит приступообразный системный характер в виде ощущения собственного вращения или вращения окружающих предметов. Головокружение может сопровождаться другими симптомами вестибулярной атаксии, тошнотой, вегетативными нарушениями, шумом в ушах. Обычно при опухоли полушарий мозга, в отличие от опухоли мозжечка, головокружение появляется на более поздних стадиях заболевания при значительной ликворной гипертензии.
Отличительной чертой рвоты при опухоли полушарий мозга является ее возникновение вне связи с приемом пищи; наиболее часто утром натощак. Также рвота часто наблюдается на пике головной боли. Поскольку рвота приводит к уменьшению головной боли, то некоторые пациенты с этой целью специально вызывают рвотный рефлекс. При опухолях IV желудочка и мозжечка рвота может возникать без головной боли и провоцироваться изменением положения тела.
Поражение дисков зрительных нервов в большинстве случаев является двусторонним и обусловлено развитием в них застойных явлений под воздействием постоянно повышенного внутричерепного давления. Застойные диски зрительных нервов являются ранним симптомом опухоли полушарий мозга и могут выявляться при офтальмоскопии в период, когда субъективные ощущения пациентов еще слабо выражены. Поражение зрительных нервов клинически проявляется мельканием «мушек» перед глазами, периодически возникающим «туманом» в глазах. При этом, в отличие от неврита зрительного нерва, длительно сохраняется острота зрения. С течение времени застойные изменения могут привести к атрофии зрительного нерва.
Часто при опухоли полушарий мозга наблюдаются психические расстройства. Они могут носить самый разнообразный характер от нарушений мнестической сферы (памяти, внимания, мышления) и психо-эмоциональной перестройки личности (повышенная раздражительность, агрессивность или напротив апатия, чрезмерное благодушие) до тяжелых психических расстройств (галлюцинации, бред, сумеречные состояния сознания). Характерным является постепенное прогрессирование психических отклонений, хотя при злокачественном характере опухоли полушарий мозга этот процесс протекает достаточно быстро.
Нередко опухоли полушарий мозга сопровождаются эпилептическим синдромом. Чаще всего это наблюдается при расположении процесса в височной доле (височная эпилепсия). Возможны различные типы эпи-приступов от малых до первично-генерализованных. Характер предшествующей приступу ауры зачастую позволяет предположить ориентировочное местонахождение опухоли.
Очаговые симптомы
Различают первичную очаговую симптоматику опухоли полушарий мозга, возникающую непосредственным воздействием опухоли на окружающие ее ткани, и вторичную — обусловленную смещением и ущемлением отдаленных от опухоли структур мозга, ишемизацией мозговых тканей, расположенных далеко от опухоли, но кровоснабжающихся сдавленными ею сосудами.
При опухоли полушарий мозга, локализующейся в лобной доле, на первый план выходит лобный синдром: психомоторные расстройства, изменение поведения, эмоционально-волевой сферы. Характерно замедление речи и мышления, парез лицевого нерва центрального типа, возникновение хватательного рефлекса, генерализованные эпи-приступы с предшествующими тоническими судорогами и насильственным поворотом глаз и головы.
Опухоли полушарий мозга, расположенные в теменной доле, сопровождаются нарушениями чувствительности и мышечно-суставного чувства, расстройствами восприятия собственного тела. Опухолевое поражение в доминантном полушарии приводят к нарушению счета, письма (дисграфия) и чтения (дислексия).
Опухоли полушарий мозга в височной доле отличаются ранним появлением эпи-приступов. Возможны сложные слуховые и зрительные галлюцинации, неприятные висцеральные ощущения. Опухоли левой височной доли приводят к появлению сенсорной афазии. Поражение задневисочных отделов протекает с развитием гомонимной гемианопсии (выпадения одноименных половин полей зрения).
Расположенные в затылочной доле опухоли полушарий мозга проявляются разнообразными расстройствами зрительной функции: частичной или полной гемианопсией, зрительными галлюцинациями, фотопсиями и метаморфопсиями, оптической агнозией.
Опухоли полушарий мозга в области турецкого седла (например, аденомы гипофиза) сопровождаются нейро-эндокринным синдромом. В зависимости от возраста пациента, характера и локализации опухоли может наблюдаться акромегалия, гигантизм, гипофизарный нанизм, болезнь Иценко-Кушинга, у женщин — нарушение менструального цикла, аменорея. Опухоли шишковидного тела в детском возрасте приводят к раннему половому созреванию.
Опухоли мозолистого тела приводят к ярко выраженным психическим расстройствами и нарушениям ориентировки в пространстве. Опухоли полушарий мозга в области подкорковых структур манифестируют повышением внутричерепного давления и ранними застойными изменениями зрительных дисков. Затем присоединяются нарушения чувствительности, вегетативные симптомы (гипергидроз, лабильность пульса и артериально давления, разница температур кожи различных участков тела), насильственный смех и плач, маскообразность лица.
Диагностика опухоли полушарий мозга
Заподозрить внутримозговую опухоль невролог может по жалобам пациента и выявленным нарушениям в неврологическом статусе. Исключение опухоли полушарий мозга необходимо у всех пациентов с впервые возникшими эпи-приступами. Обязательным является обследование у офтальмолога с определением остроты зрения, проведением периметрии и офтальмоскопии. При нарушениях слуха назначается консультация отоларинголога, при наличие нейро-эндокринного синдрома — эндокринолога, а для женщин дополнительно гинеколога-эндокринолога.
Опухоли полушарий мозга в большинстве случаев сопровождаются выявляемой в ходе Эхо-ЭГ значительной гидроцефалией. Если опухоль вызывает смещение структур головного мозга, то обнаруживается смещение эхо-сигналов от средней линии. При помощи ЭЭГ определяют наличие эпилептической активности. РЭГ при опухоли полушарий мозга зачастую дает сведенья о тех или иных нарушениях внутримозгового кровообращения, которые могут быть связаны с рефлекторным сосудистым спазмом или сдавлением сосудов растущей опухолью.
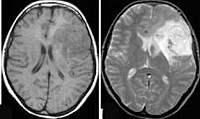
Наилучшими способами объективного выявления опухоли полушарий мозга признаны методы нейровизуализации: КТ и МРТ головного мозга. Они позволяют определить точную локализацию опухоли полушарий мозга и дифференцировать ее от внутримозговой гематомы, кисты при сирингомиелии, абсцесса головного мозга, рассеянного склероза, эпилепсии. Однако поставить достоверный диагноз и верифицировать опухоли полушарий мозга позволяет лишь гистологическое исследование. Оно может проводится с образцами мозговой ткани, полученными в ходе стереотаксической биопсии или интраоперационно.
Лечение опухоли полушарий мозга
Основным методом в лечении опухоли полушарий мозга остается ее хирургическое удаление. Доброкачественные внутримозговые опухоли полушарий мозга достигающее размера не более 3,5 см могут быть удалены с применением стереотаксической радиохирургии. К сожалению, удаление глиальных опухолей зачастую невозможно из-за их значительного прорастания в окружающую мозговую ткань. Полное удаление неглиальных опухолей возможно только при их доброкачественном характере. Удаление вентрикулярных опухолей представляет для нейрохирургов значительные трудности. В случаях когда оно не может быть выполнено в полном объеме дополнительно проводят шунтирующую операцию. Удаление метастатических опухолей возможно, если они носят единичный характер или локализуются в одной зоне.
При неоперабельной опухоли полушарий мозга возможно проведение паллиативных вмешательств, направленных на снижение степени гидроцефалии и предупреждение дислокации мозговых структур. К ним относятся декомпрессивная трепанация черепа, наружное вентрикулярное дренирование, вентрикулоперитонеальное шунтирование.
Хирургическое лечение опухоли полушарий мозга зачастую комбинируется с лучевой и химиотерапией. Облучение проводится обычно в режиме дистанционной гамма-терапии через 1-2 недели после проведенной операции. Условиями проведения эффективной химиотерапии является точная верификация опухоли и определение чувствительности пациента к химиопрепарату. Химиотерапия проводится курсами с обязательным контролем показателей крови и сопровождающей противорвотной терапией. Она может осуществляться путем локального введения препаратов в ликворную систему или непосредственно в ложе опухоли.
Прогноз опухоли полушарий мозга
Благоприятный прогноз наблюдается в случае ангиоретикулемы или аденомы при условии ее радикального хирургического удаления. Глиальные опухоли полушарий мозга отличаются частым рецидивированием, продолжительность послеоперационной выживаемости пациентов при них зависит от степени злокачественности опухоли.
Источник https://www.euroonco.ru/oncology/rak-mozga
Источник https://rakanet.ru/opuhol-golovnogo-mozga/prichiny-opukholi-golovnogo-mozga/
Источник https://www.krasotaimedicina.ru/diseases/zabolevanija_neurology/cerebral-hemisphere-tumor