Дегенеративные заболевания позвоночника
Категории МКБ: Другая дегенерация межпозвоночного диска шейного отдела (M50.3), Другая уточненная дегенерации межпозвоночного диска (M51.3), Другие поражения костно-мышечной системы после медицинских процедур (M96.8), Другие спондилезы с миелопатией (M47.1), Другие спондилезы с радикулопатией (M47.2), Другое уточненное смещение межпозвоночного диска (M51.2), Костный и подвывиховый стеноз межпозвоночных отверстий (M99.6), Межпозвонковый дисковый стеноз неврального канала (M99.5), Остеохондроз позвоночника неуточненный (M42.9), Остеохондроз позвоночника у взрослых (M42.1), Поражение костно-мышечной системы после медицинских процедур неуточненное (M96.9), Поражение межпозвоночного диска шейного отдела с миелопатией (G99.2*) (M50.0+), Поражения межпозвоночных дисков поясничного и других отделов с миелопатией (G99.2*) (M51.0+), Поражения межпозвоночных дисков поясничного и других отделов с радикулопатией (M51.1), Постхирургический лордоз (M96.4), Синдром сдавления передней спинальной или позвоночной артерии (G99.2*) (M47.0+), Соединительнотканный и дисковый стеноз межпозвоночных отверстий (M99.7), Спинальная нестабильность (M53.2), Спинальный стеноз (M48.0), Спондилолистез (M43.1), Шейно-плечевой синдром (M53.1), Шейно-черепной синдром (M53.0)
Разделы медицины: Травматология и ортопедия
Общая информация
- Версия для печати
- Скачать или отправить файл
Краткое описание
Разработчик клинической рекомендации:
- Межрегиональная общественная организация «Ассоциация хирургов-вертебрологов»
- Общероссийская общественная организация «Ассоциация нейрохирургов России»
- Общероссийская общественная организация «Ассоциация травматологов-ортопедов России»
Клинические рекомендации Дегенеративные заболевания позвоночника
Кодирование по Международной статистической классификации болезней и проблем, связанных со здоровьем: М42.1, М42.9, М43.1, М47.0, М47.1, М47.2, М48.0, М50.0, М50.3, М51.0, М51.1, М51.2, М51.3, М53.0, М53.1, М53.2, М96.4, М96.8, М96.9, М99.5, М99.6, М99.7
Возрастная группа: взрослые
Год утверждения: 2021
1. КРАТКАЯ ИНФОРМАЦИЯ ПО ЗАБОЛЕВАНИЮ ИЛИ СОСТОЯНИЮ (ГРУППЕ ЗАБОЛЕВАНИЙ ИЛИ СОСТОЯНИЙ)
1.1 Определение заболевания или состояния (группы заболеваний или состояний)
Дегенеративно дистрофические заболевания позвоночника (дегенеративно- дистрофические изменения позвоночника) – мультифакториальное, хроническое, рецидивирующее заболевание, первично изменения появляются в пульпозном ядре межпозвонкового диска, распространяются на фиброзное кольцо, затем на другие элементы позвоночного двигательного сегмента (ПДС), проявляющееся в определенных условиях полиморфными (рефлекторными, компрессионными, компрессионно-рефлекторными и рефлекторно-компрессионными) неврологическими синдромами [1].
Спондилоартроз – это поражение дугоотростчатых суставов (ДС), которое развивается в той же последовательности морфологических изменений, как при остеоартрозе периферических суставов. Спондилоартроз сопутствует пожилому возрасту в 85-90% случаев [1].
Дегенеративный стеноз позвоночного канала – это патологическое сужение центрального позвоночного канала, латерального кармана или межпозвонкового отверстия за счёт вторжения костных, хрящевых или мягкотканных структур в пространства, проявляющееся клиническими симптомами компрессии и ишемии нервных корешков и (или) спинного мозга.
Дегенеративный спондилолистез – переднее смещение вышележащего позвонка по отношению к нижележащему, формирующееся за счёт дегенеративных изменений элементов ПДС [1].
1.4 Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезней и проблем, связанных со здоровьем
M42.1 — Остеохондроз позвоночника у взрослых
M42.9 — Остеохондроз позвоночника неуточненный
M43.1 – Спондилолистез
M47.0 – Спондилез
M47.1 — Другие спондилезы с миелопатией
M47.2 — Другие спондилезы с радикулопатией
M48.0 — Спинальный стеноз
M50.0 — Поражение межпозвоночного диска шейного отдела с миелопатией
M50.3 — Другая дегенерация межпозвоночного диска шейного отдела
M51.0 — Поражения межпозвоночных дисков поясничного и других отделов с миелопатией
M51.1 — Поражения межпозвоночных дисков поясничного и других отделов с радикулопатией
M51.2 — Другое уточненное смещение межпозвоночного диска
M51.3 — Другая уточненная дегенерации межпозвоночного диска
M53.0 — Шейно-черепной синдром
M53.1 — Шейно-плечевой синдром
M53.2 — Спинальная нестабильность
M96.4 — Постхирургический лордоз
M96.8 — Другие поражения костно-мышечной системы после медицинских процедур
M96.9 — Поражение костно-мышечной системы после медицинских процедур неуточненное
M99.5 — Межпозвонковый дисковый стеноз неврального канала
M99.6 — Костный и подвывиховый стеноз межпозвоночных отверстий
M99.7 — Соединительнотканный и дисковый стеноз межпозвоночных отверстий
Облачная МИС «МедЭлемент»

Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
— 800 RUB / 5500 KZT / 27 BYN — 1 рабочее место в месяц
Облачная МИС «МедЭлемент»

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
+7 938 489 4483 / +7 707 707 0716 / + 375 29 602 2356 / office@medelement.com
Мне интересно! Свяжитесь со мной
Классификация
1.5 Классификация заболевания или состояния (группы заболеваний или состояний)
Клинико-патогенетическая классификация А.И. Осна отражает четыре последовательные стадии дегенеративно-дистрофического поражения [19]:
- Стадия внутридискового патологического процесса («хондроза»), создающая патологическую импульсацию из пораженного диска. В этот период происходит внутридисковое перемещение пульпозного ядра. Студенистое ядро через трещины в фиброзном кольце проникает в его богато иннервированные наружные волокна. В результате происходит раздражение нервных окончаний и развиваются болевые ощущения, формирующие рефлекторные синдромы дегенеративно-дистрофических изменений.
- Стадия нестабильности или утраты фиксационной способности пораженного диска, динамическое смещение вышележащего позвонка по отношению к нижележащему (в связи с растрескиванием не только пульпозного ядра, но и элементов фиброзного кольца). В этот период могут формироваться синдром нестабильности, рефлекторные и даже некоторые компрессионные синдромы.
- Стадия формирования грыж межпозвонковых дисков в связи с нарушением целостности фиброзного кольца (протрузии или пролапса), которые могут сдавливать прилежащие сосудисто-нервные образования, в том числе корешок спинномозгового нерва.
- Стадия фиброза межпозвонкового диска и формирования краевых костно- хрящевых разрастаний тел позвонков является преимущественно саногенной, т.к. возникают неподвижность, компенсаторное увеличение площади опоры позвонков на неполноценные диски. В ряде случаев эти костные разрастания, как и грыжи дисков, могут сдавливать прилежащие нервно-сосудистые образования.
I стадия. Начальные дистрофические изменения в студенистом ядре и задней части фиброзного кольца, которое набухает, выпячивается по направлению к позвоночному каналу, раздражая рецепторы задней продольной связки твердой мозговой оболочки; при этом появляются боли в спине.
II стадия. Смещенное пульпозное ядро располагается в выпятившейся части фиброзного кольца, через дефект которого выпадает грыжа диска; клинически – появляются корешковые симптомы и, нередко, грубые антальгические компоненты вертебрального синдрома.
III стадия. Прогрессирует дегенерация пролабированного диска, как подсвязочно, так и в эпидуральном пространстве за пределами перфорированной задней продольной связки. Начинается рассасывание или обызвествление частей диска, его фиброз. В области разрыва задней продольной связки могут образоваться костные разрастания («остеофиты»). Выпадение секвестров часто вызывает рубцово-спаечный асептический эпидурит. Непосредственное давление на корешок уменьшается, течение болезни приобретает хронический характер.
Классификация дегенеративных изменений межпозвонкового диска по Pfirrmann C.W. с соавт. (2001) [10]. Стадия дегенерации межпозвонкового диска оценивается на Т2-взешенном изображении МРТ сканов (табл. 1)
Таблица 1. Классификация дегенеративных изменений межпозвонкового диска по Pfirrmann с соавт. (2001).

1.5.1 Классификация грыж межпозвонковых дисков
Классификация Северо-Американской Ассоциации Вертебрологов (2014 г) [11]:
- протрузия — выстояние ткани диска за пределы лимба тел позвонков, при котором основание грыжевого выпячивания больше продольного размера выпячивания;
- экструзия — выстояние ткани диска за пределы лимба тел позвонков, при котором основание грыжевого выпячивания меньше продольного размера выпячивания;
- секвестр — полное отделение от диска сместившегося фрагмента.
1.5.2 Классификации стеноза позвоночного канала Классификация H. Verbiest [12]
- По этиологии: врожденный и стеноз развития
- а. Чистый абсолютный стеноз (сагиттальный диаметр ПК равен 10мм и менее)
b. Чистый относительный стеноз (сагиттальный диаметр ПК 10-12мм)
c. Смешанный стеноз
- Cтеноз производимый костными стенками позвоночного канала
- врожденный стеноз
- стеноз развития в результате врожденных ошибок роста
- идиопатический стеноз развития
- приобретенный стеноз
- рецидивирующий стеноз
- Cтеноз, производимый некостными компонентами стенок позвоночного канала
- Гипертрофия с (или без) кальцификацией задней продольной или желтой связки, или их обеих.
- Массивная центральная грыжа диска или массивное подсвязочное распространение секвестрированного материала диска
Классификации стеноза позвоночного канала Arnoldi [13]
- Врожденный
- Идиопатический
- Ахондропластический
- Дегенеративный стеноз
- Центрального отдела позвоночного канала
- Периферического отдела позвоночного канала
- Дегенеративный спондилолистез.
- Постляминэктомический
- После переднего и заднего спондилодеза iii.После хемонуклеолиза диска
- Педжета
- Флюороз.
Классификация стенозов позвоночного канала по данным МРТ С. Shizas (2010) [15] (рисунок 1):
- Класс А: Ликвор видим в пределах дурального мешка, но его распределение неоднородно. Выявляются корешки, есть эпидуральный жир. Данная группа подразделяется на подгруппы А1 до А4: A1 – корешки лежат дорсально и занимают менее половины дурального пространства; A2 – корешки лежат дорсально в контакте с твердой мозговой оболочкой, но в форме подковы; A3 – корешки лежат дорсально и занимают более половины площади дурального мешка; А4 – корешки лежат в центре и занимают большую часть площади дурального мешка.
- Класс B: определяется концентрация нервных корешков, нет уровня цереброспинальной жидкости, корешки равномерно распределены в срезе и различимы, есть эпидуральный жир.
- Класс С: подразумевает наличие концентрации нервных корешков, цереброспинальная жидкость не видна, определяется эпидуральный жир.
- Класс D: полный стеноз канала, нет уровня цереброспинальной жидкости, цереброспинальная жидкость не видна, нет эпидурального жира.
Рисунок 1. Классификация поясничного спинального стеноза по Schizas.

1.5.3 Классификация дегенеративного спондилолистеза

Классификация O. Gille (2017)
1.5.4 Классификация дегенеративного сколиоза и нарушений сагиттального баланса
Классификация AebiТип 1: первичный дегенеративный сколиоз («de novo scoliosis»)
Тип 2: идиопатический ювенильный сколиоз грудного и (или) поясничного отдела позвоночника с прогрессированием деформации в основных дугах в течение «взрослой» жизни
- без выраженных вторичных дегенеративных изменений
- с выраженными вторичными дегенеративными изменениями
Тип 3: вторичные сколиозы взрослых
- вследствие разной длины нижних конечностей, косого таза, пояснично- крестцовых аномалий, идиопатического, нейромышечного или врожденного сколиоза, травмы или ятрогении
- вследствие метаболических нарушений кости (остеопороз)
Классификация SRS-Schwab [17]
Классификация, учитывающая тип дуги и 3 сагиттальных параметра: PI – pelvic incidence; LL – поясничный лордоз; PT – наклон таза; SVA – сагиттальная вертикальная ось.

Классификация P. Berjano и C. Lamartina (2013) [18]
Критерии классификации сколиоза у взрослых в зависимости от тактики хирургического лечения.

1.5.5 Классификация спондилоартроза
Классификация стадий дегенерации суставного хряща и субхондрального склероза дугоотростчатых суставов по данным МРТ Grogan, 1997

Этиология и патогенез
1.2 Этиология и патогенез заболевания или состояния (группы заболеваний или состояний)
До настоящего времени нет точных данных об этиологии дегенеративных заболеваний позвоночника. Существует лишь ряд теорий, рассматривающих в качестве причин развития дегенеративных поражений позвоночника различные факторы: инволютивные, дизонтогенетические, механические, иммунные, гормональные, дисметаболические, сосудистые, инфекционные, функциональные и наследственные
Наиболее распространенной является инволютивная теория, согласно которой происходит локальное преждевременное старение хряща и кости в результате предшествовавших повреждений – механических, воспалительных и т.п. [2]. Согласно этой теории, развитие инволютивных дегенеративных изменений в позвоночнике предопределено генетически, а возникновение дегенерации как болезни, с соответствующими клиническими проявлениями, обусловлено влиянием различных эндогенных и экзогенных факторов.
Если причину дегенеративно-дистрофических изменений удается установить не всегда, то его патогенез достаточно хорошо исследован. Хотя и в данном разделе изучения дегенеративно-дистрофических изменений имеются дискуссионные моменты.
Дегенерация межпозвонкового диска развивается, когда катаболизм протеинов матрикса начинает преобладать над процессом их синтеза. Важнейшим пусковым моментом для этого может быть нарушение условий питания диска. Межпозвонковый диск – одна из самых аваскулярных тканей в организме человека. По мере роста МПД его васкуляризация снижается, поэтому снижается и поступление питательных веществ в ткани. Это уменьшает способность клеток диска синтезировать новый матрикс, ограничивает их пролиферативный потенциал, что приводит к снижению их плотности в диске с возрастом. Результаты гистологических исследований показывают, что причина начала инволютивных и/или дегенеративных изменений межпозвонковых дисков – нарушение питания на фоне исчезновения кровеносных сосудов в замыкательных пластинках позвонков [1].
На молекулярном уровне дегенерация диска проявляется уменьшением диффузии питательных веществ и продуктов катаболизма, снижением жизнеспособности клеток, накоплением фрагментов клеток (вследствие апоптоза) и дегенерированных макромолекул матрикса, уменьшением синтеза протеогликанов, повреждением нормального коллагенового каркаса [3].
Данные изменения являются причиной дегидратации (из-за снижения концентрации хондроитинсульфатов). При этом пульпозное ядро теряет гидростатические свойства, т.е. утрачивает способность распределять вертикальные нагрузки равномерно по всему объему и перестает предохранять фиброзное кольцо от несвойственных его природе сил компрессии. Фиброзное кольцо становится объектом постоянных механических воздействий, вследствие чего в нем развиваются патологические изменения: дезорганизация нормальной слоистой структуры в результате повреждения коллагенового матрикса, что приводит к возникновению трещин и разрывов фиброзного кольца. При развитии таких изменения межпозвонковый диск становится уязвимым для разрушающего воздействия биомеханических влияний, возникающих в условиях нагрузок и усилий человека при его нормальной активности. В результате уменьшения давления в диске напряженность волокон фиброзного кольца уменьшается, нарушаются фиксационные свойства диска, появляется патологическая подвижность в позвоночно-двигательном сегменте. Таким образом, идеология данного представления о патогенезе дегенеративно-дистрофических изменений заключается в том, что патологическая подвижность является следствием, а не причиной дегенерации диска.
Еще одним моментом в патогенезе дегенеративных изменений МПД – врастание в фиброзное кольцо межпозвонкового диска нервов и кровеносных сосудов, что является важной особенностью структурно разрушенных дисков [3].
Врастание внутрь возникает ввиду потери гидростатического давления, которое свойственно внутренним областям неповрежденных дисков. Снижение содержания протеогликанов в дегенерированных дисках также облегчает врастание нервов и капилляров [4].
Однако наличие сосудов и нервных волокон не могут влиять на регенераторные способности клетки, так как архитектоника, в которой они нормально функционировали, и ультраструктурные взаимодействия утрачены.
Спондилоартроз чаще бывает вторичным относительно дегенеративно-дистрофических изменений межпозвонкового диска. Снижение высоты измененного диска и (или) патологическая подвижность позвонков неминуемо ведут к перегрузке ПДС, функциональной недостаточности, а затем и дистрофическому поражению суставных отростков. Первичный спондилоартроз бывает значительно реже. Обычно он связан с травмой или значительной хронической перегрузкой суставов позвоночника. Как при артрозе других суставов, при спондилоартрозе возникает субхондральный склероз, некротизация суставных хрящей, неровность суставных поверхностей, а затем и краевые костные разрастания этих отростков для увеличения площади опоры на неполноценные суставные хрящи. Перерастяжение и дистрофия капсульно-связочного аппарата ведут к патологической подвижности позвонков. Нередко формируются защитные костные выступы на суставных отростках, резко ограничивающие подвижность в суставе. Патологическая импульсация из пораженных суставов формирует местные, отраженные и другие более сложные рефлекторно-болевые синдромы, которые в литературе чаще фигурируют как фасеточный синдром.
Костные разрастания суставных отростков могут оказывать динамическое, а затем и стойкое компрессирующее воздействие на прилежащие нервно-сосудистые образования, появляются компрессионные синдромы спондилоартроза. Часто их ошибочно принимают за клинические проявления дегенеративно-дистрофических изменений позвоночника, что может привести к неэффективному хирургическому лечению, если после удаления компримирующего фактора в виде грыжи диска, сохраняется сдавление костными разрастаниями суставных отростков. Спондилоартроз редко бывает изолированным процессом. При жалобах «на боли в спине» он, как правило, диагностируется в сочетании с другой патологией.
Эпидемиология
1.3 Эпидемиология заболевания или состояния (группы заболеваний или состояний)
Дегенеративные поражения позвоночника и связанные с ними боли и неврологические проявления относятся к одной из важнейших проблем современной медицины. Это обусловлено стабильно высоким количеством больных трудоспособного возраста, зачастую неудовлетворительными результатами консервативной терапии, частыми рецидивами болевого синдрома после хирургического лечения Боли в спине ограничивают жизнедеятельность, снижают качество жизни пациентов, изменяют психику и поведение людей [5]. Более чем у половины пациентов, страдающих дегенеративно-дистрофическими изменениями позвоночника, имеются признаки хронического эмоционального напряжения.
Частота встречаемости проявлений дегенеративно-дистрофических изменений межпозвонковых дисков растет в геометрической прогрессии в связи с демографическими изменениями, увеличением среднего возраста населения. Доля дегенеративно-дистрофические изменений позвоночника, поражающего людей наиболее активной социальной группы, составляет от 20% до 80% случаев временной нетрудоспособности [6].
В структуре заболеваемости взрослого населения нашей страны дегенеративно- дистрофические изменения составляют 48–52%, занимая первое место по числу дней нетрудоспособности [7].
Временная утрата трудоспособности, обусловленная некомпрессионными синдромами дегенеративно-дистрофических изменений, составляет 40% неврологических заболеваний. В общей структуре инвалидности от заболеваний костно-суставной системы дегенеративные заболевания позвоночника составляют 20,4% и занимают первое место (41,1%) среди причин первичной инвалидности [6].
Показатель инвалидизации при дегенеративных заболеваниях позвоночника равен 0,4 на 10000 жителей. В структуре заболеваемости периферической нервной системы вертеброгенная патология является ведущей, а основное место в ней (77–81%) занимает дегенеративно-дистрофические изменения позвоночника [8].
Среди инвалидов с заболеваниями периферической нервной системы в 80% случаев наблюдаются вертеброгенные поражения.
Пациенты с клинически значимыми проявлениями дегенеративно-дистрофических изменений позвоночника составляют 51,2 на 1000 населения. Компрессионные и некомпрессионные формы дегенеративно-дистрофические изменений начинают диагностироваться с 15-19 лет (2,6 случая на 1000 населения данной возрастной категории), а уже к 30 годам клинические проявления дегенеративно-дистрофических изменений диагностируются у 1,1% населения, к 59 годам – у 82,5% населения [9].
По данным разных исследователей, несмотря на большие возможности консервативной терапии, в хирургическом лечении дегенеративно-дистрофических изменений позвоночника нуждаются от 5% до 33% больных [9].
Выраженное поражение ДС обнаружено авторами у 80 % 20-30-летних людей и до 100% — у лиц более старшего возраста
Спондилоартроз сопутствует не только пожилому возрасту (85-90% случаев), но проявляется и у молодых пациентов 25-30 лет. Как причины возникновения спондилартроза можно рассматривать:
- травмы позвоночника с подвывихом в суставах позвоночника;
- постоянные повышенные нагрузки на позвоночник, приводящие к неправильному распределению нагрузки на его отделы (сидячая работа, профессиональное занятие спортом, плоскостопие, работа с тяжестями);
- врожденные аномалии позвоночника, нестабильность позвонков, спондилолистез, спондилолиз;
- дегенеративно-дистрофические изменения позвоночника.
Клиническая картина
Cимптомы, течение
1.6 Клиническая картина заболевания или состояния (группы заболеваний или состояний)
Клинические симптомы и синдром дегенеративно-дистрофических изменений позвоночника могут делятся на рефлекторными и компрессионными.
А. Компрессионные синдромы дегенеративно-дистрофических изменений поясничного отдела позвоночника:
- Корешковый компрессионный синдром.
- компрессия верхне-поясничных корешков (L1–L3) встречается редко.
- синдром корешка L4 (диск L3-L4) – иррадиация болей в передневнутренние отделы бедра, голени и внутреннюю лодыжку, гипестезия на передней поверхности бедра, слабость четырёхглавой мышцы, снижение или утрата коленного рефлекса;
- синдром корешка L5 (диск L4-L5) – иррадиация болей из верхней ягодичной области в наружные отделы бедра и голени, иногда с распространением на тыл стопы, на I-III пальцы, гипестезия в этой же зоне; слабость перонеальной группы мышц, возможна гипотрофия, слабость разгибателя I пальца стопы;
- синдром корешка S1 (диск L5-S1) – иррадиация болей из средней ягодичной области в задненаружные или задние отделы бедра, голени, в пятку с переходом на наружный край стопы и IV–V пальцы, гипестезия в задненаружных отделах голени и наружных отделах стопы; гипотрофия большой ягодичной и икроножной мышц, слабость икроножной мышцы, снижение или отсутствие ахиллова и подошвенного рефлексов.
Интенсивность болевого синдрома оценивается по визуально-аналоговой шкале (ВАШ) (Приложение Г1) [72].
- Нейрогенная перемежающаяся хромота (Синдром Дежерина). Патогенетический механизм – механическое сдавление и ишемия невральных структур. Ишемия усиливается в вертикальном положении (в положении стоя во время ходьбы). При ходьбе сегментарная ротация приводит к ещё большему сужению позвоночного канала и ухудшению кровоснабжения спинного мозга и его элементов. Данный синдром имеют клиническую триаду: боль, нарушение чувствительной и двигательной сфер. Особенностью является то, что данные симптомы могут отсутствовать в покое в горизонтальном положении, а появляются при вертикализации и ходьбе.
- Синдром полирадикулярной компрессии. Проявляется клинической картиной компрессии 2-х и более корешков каудальной группы
- Каудо-медуллярный синдром. Данный синдром возникаем при компрессии как корешков каудальной группы, так сдавлением радикуло-медуллярной артерии (Депрож-Готтерона), что приводит к ишемии конуса и эпиконуса спинного мозга. Возникает клиническая картина нижнего вялого парапереза и нарушение функций тазовых органов по периферическому типу, сегментарными и корешковыми расстройствами чувствительности в аногенитальной области и ногах
Б. Компрессионные синдромы шейных остеохондроза:
- Корешковый синдром
- Синдром компрессии корешка С4 – проявляется болями в надплечье, может сопровождаться, амиотрофией трапециевидной, надостной и даже большой грудной мышцы.
- Синдром компрессии корешка С5 – проекционная боль и чувствительные расстройства локализуются в зоне дельтовидной мышцы, могут сопровождаться с ее слабостью и гипотрофией, снижением лопаточного рефлекса.
- Синдром компрессии корешка С6 – проекционная боль и чувствительные расстройства локализуются в виде полосы по наружному краю руки, до первого пальца кисти. Снижается сила мышц, сгибающих предплечье, нарушается рефлекс с двухглавой мышцы.
- Синдром компрессии корешка С7 – проекционная боль и чувствительные расстройства локализуются в виде полосы на тыльной поверхности руки, особенно в трех средних пальцах. Триципитальный рефлекс обычно снижен или отсутствует. Могут быть вегетативно-трофические нарушения в кисти.
- Синдром компрессии корешка C8 – проекция болей и чувствительных расстройств соответствует ульнарному краю руки, включая четвертый и пятый пальцы. Может быть снижен карпорадиальный рефлекс.
- Синдром компрессии спинного мозга (миелопатия). Данный синдром проявляется двигательными и чувствительными сегментарными нарушениями на уровне компрессии и проводниковыми расстройствами ниже сдавления спинного мозга, нарушением функций тазовых органов по центральному типы, патологическими рефлексами.
В. Рефлекторные (некомпрессионные) синдромы остеохондроза поясничного отдела позвоночника:
- местные болевые синдромы (люмбалгия, люмбаго);
- рефлекторные отраженные синдромы (люмбоишиалгия, псевдоабдоминальные боли, псевдогенитальные боли и др.);
- рефлекторные миодистонические, включая рефлекторно-компрессионные или туннельные синдромы:
- рефлекторные миосклеротомные (дистрофические) синдромы:
- рефлекторные ангиопатические синдромы:
- дискогенные патобиомеханические синдромы позвоночника или других суставов: функциональные блоки, регионарный постуральный дисбаланс мышц, неоптимальный двигательный стереотип [1].
1. Местные вертебральные синдромы;
2.Отраженные болевые синдромы;
3. Рефлекторные миодистонические синдромы;- Синдром нижней косой мышцы головы
- Синдром передней лестничной мышцы
- Синдром мышцы, поднимающей лопатку (лопаточно-реберный синдром);
- Синдром малой грудной мышцы;
- Туннельные синдромы нервов шеи и руки
4. Рефлекторные дистрофические синдромы;
- Плечелопаточный периартроз;
- Синдром плечо-кисть;
- Эпикондилез;
- Миофасциальные синдромы;
- Синдром передней грудной стенки;
- Синдром множественного нейроостеофиброза
5. Рефлекторные ангиопатические (нейроваскулярные) синдромы;
- Дистонический синдром позвоночной артерии;
- Ангиопатический кардиальгический синдром;
- Ангиопатический спинальный синдром;
- Ангиопатические брахиальные синдромы.
6. Дискогенные патобиомеханические нарушения
Диагностика
2. Диагностика заболевания или состояния (группы заболеваний или состояний), медицинские показания и противопоказания к применению методов диагностики
Критерии установления заболевания или состояния: диагноз устанавливается на основе жалоб, клинического осмотра, данных лабораторных методов исследования, данных рентгенографии позвоночника, магнитно-резонансной томографии позвоночника, компьютерной томографии позвоночника.
2.1 Жалобы и анамнез
Описаны в разделе «клиническая картина» (см раздел 1.6)
2.2 Физикальное обследование
Рекомендуется обследовать пациента в положениях стоя, сидя и лежа [1].
Уровень убедительности рекомендаций С(уровень достоверности доказательств — 5)
Комментарии: Может обнаружиться патологическая поза с анталгическим (противоболевым) сколиозом, а также изменением физиологических грудного кифоза и поясничного лордоза. Необходимо выяснить возникли эти изменения осанки с момента болевого приступа или они существовали и раньше.Положив ладони обеих рук на крылья подвздошных костей с обеих сторон и расположив большие пальцы на уровне ладоней, проводят пальпацию паравертебральных мышц отмечая их болезненность.
Фиксировав таз руками, а если возможно, усадив пациента на стул, следует предложить ему наклониться вперёд, назад, в стороны, насколько это возможно, проделать ротационные движения туловищем, наблюдая за характером движений позвоночного столба и осведомляясь о степени болезненности движений и о том, где именно ощущается болезненность. В норме все эти движения должны быть плавными и симметричными по амплитуде.
Проводится проба с осевой нагрузкой на позвоночник (давление на голову, плечи), которая может быть болезненной.
Для исключения патологии крестцово-подвздошных суставов в положении больного лёжа на спине на твёрдой кушетке проводится мягкое надавливание на крылья обеих подвздошных костей. При воспалительном поражении крестцово-подвздошных суставов (бехтеревский, туберкулёзный, бруцеллёзный артрит) эта проба может вызвать болезненность в области крестцово-подвздошных суставов.
Активное сгибание поочерёдно одной и другой ноги в тазобедренном суставе самим больным в положении лёжа на спине, обычно вызывает боль в зоне основной патологии (ягодичной, крестцовой) вследствие неизбежного сокращения мышц этой области.
В положении лежа необходимо определение симптомов натяжения:
— симптом Ласега – пациент лежит на спине с разогнутыми ногами в тазобедренных и коленных суставах. Далее поочередно левая и правая нижняя конечность сгибается в тазобедренном суставе при разогнутом коленном суставе до появления или усиления болевого синдрома по ходу дерматома L5 или S1 корешка. Симптом считается положительным, если боль возникла или усилилась до достижения 45 градусов относительно горизонтали.
— симптом Вассермана — возникновение или усиление боли в зоне дерматомов L3, L4 корешков во время разгибания ноги в тазобедренном суставе у больного, лежащего на животе.
2.3 Лабораторные диагностические исследования
Рекомендовано всем пациентам, которым планируется проведение хирургического лечения, с целью предоперационного обследования: Анализ крови биохимический общетерапевтический: исследование уровня C-реактивного белка в сыворотке крови, исследование уровня общего билирубина в крови, исследование уровня свободного и связанного билирубина в крови, исследование уровня билирубина связанного (конъюгированного) в крови, исследование уровня билирубина свободного (неконъюгированного) в крови, исследование уровня натрия в крови, исследование уровня калия в крови, исследование уровня хлоридов в крови, определение активности аспартатаминотрансферазы в крови, определение активности аланинаминотрансферазы в крови, определение активности амилазы в крови, исследование уровня гликированного гемоглобина в крови, определение активности липазы в сыворотке крови, определение активности панкреатической амилазы в крови. Коагулограмма (ориентировочное исследование системы гемостаза). Определение основных групп по системе AB0 [20].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4).
2.4 Инструментальные диагностические исследования
Рекомендовано: проведение МРТ позвоночника пациентам с жалобами на боль в области позвоночника и конечностях при отсутствии эффекта от приема нестероидных противовоспалительных препаратов для уточнения степени изменений морфологических структур позвоночника и сопоставления с клиническими симптомами для принятия решения о тактике лечения.
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1) [21,22]
Комментарии: Магнитно-резонансная томография (МРТ) позвоночника визуализирует сопутствующие изменения мягких тканей, дает возможность выявить мельчайшие изменения хрящей, костей, связок и сосудов, позволяет с большой точностью определить локализацию грыжевого выпячивания по длине и поперечнику позвоночного канала, степень дегенерации межпозвонковых дисков и нарушения циркуляции ликвора при компрессии дурального мешка и арахноидальных спаечных процессах, дифференцировать грыжевые выпячивания дисков от адгезивных процессов в эпидуральной клетчатке, воспалительных процессов, а также опухолевых и сосудистых новообразований. С некоторой погрешностью при МРТ можно установить размеры позвоночного канала и грыжи диска. МРТ (стандарт) с высокой напряженностью магнитного поля (1,5 – 3,0 Тесла) – основной метод диагностики и нейровизуализации дегенеративных поражений позвоночника. Данный вид исследования в последние десятилетия получил большое распространение и стал определяющим. Он полноценно дает возможность судить о изменениях позвонков, межпозвонковых дисков, связочного аппарата, нервных и других структур. Ввиду неинвазивности метода он может быть выполнен в амбулаторных условиях. МРТ контроль послеоперационного состояния позвоночника рекомендовано проводить не ранее 3-х мес после оперативного лечения, так как наличие послеоперационных артефактов достигает 100 % на первый день после операции [23,24].
Рекомендовано: пациентам с дегенеративными заболеваниями позвоночника проведение компьютерной томографии позвоночника для детализации дегенеративно- дистрофических изменений и оценки размеров костных структур [22].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)Комментарии: Компьютерная томография (КТ) позвоночника проводится в дополнение к МРТ. Она позволяет диагностировать костные и хрящевые изменения на начальных стадиях, определить минимальные аномалии. Так же КТ показана в случае невозможности проведения МРТ (имплантаты из магнитящихся металлов, водитель ритма сердца и т.д.). При введении контрастного средства интрадурально (КТ- миелография) данный метод становится более информативным. КТ-миелография является инвазивным методом исследования, что ограничивает его применение. При проведении КТ и КТ-миелографии есть возможность делать трехмерную реконструкцию позвоночных сегментов.
Рекомендовано: пациентам с дегенеративными заболеваниями позвоночника проведение рентгенографии позвоночника в двух проекциях; функциональной рентгенографии; рентгенографии всего позвоночника с захватом костей черепа и верхней трети бедренных костей (степ-режим или постуральный и т.д.) с целью оценки структурных и динамических изменений, а также для расчета параметров локального и глобального баланса позвоночника [25].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Комментарии: Обзорная рентгенография с функциональными пробами (прямая проекция в положении стоя прямо, боковая проекция в положении стоя и с наклоном вперед и назад в боковой проекции) позволяет наиболее полно получить общую характеристику костного строения пояснично-крестцового отдела позвоночника, выявить спондилолистез и гипермобильность (нестабильность) позвоночного сегмента, которая может не выявляться при МРТ, выполняемом в горизонтальном положении, определить высоту межтеловых пространств, артроз межпозвонковых суставов, образование межтеловых остеофитов, выявить аномалию развития позвонков, люмбализацию, сакрализацию. Рентгенография всего позвоночника (степ-режим или постуральный) проводится следующим образом: боковая проекция — в положении стоя в обычной позе от свода черепа до средней трети бедренных костей, голова в свободном и удобном положении, положение кистей на противоположных ключицах; прямая — в положении стоя в обычной позе от свода черепа до средней трети бедренных костей, положение рук свободное вдоль туловища. Рентгенография всех отделов позвоночника необходима для определения значений параметров сагиттального и фронтального баланса.
Для выполнения предоперационного планирования может быть применена система предоперационного планирования SmartPlan Ortho, SmartPlan Ortho 2D или иная аналогичная по функциям СПО ПП, обеспечивающая достижение описанного результата предоперационного планирования, внесённая в Единый реестр российских программ для электронных вычислительных машин и баз данных Минцифры России.
Рекомендовано на предоперационном этапе обследования пациента проводить комплексную визуализацию патологии позвоночника с целью предоперационного планирования (магнитно-резонансная томография, компьютерная томография, рентгенография) [26].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: При наличии клинико-морфологического несоответствия возникает необходимость в наиболее полном и детальном обследовании пациента с использованием всех доступных методов. Отдельно взятый метод диагностики, даже из высокоинформативных, не всегда является достаточным для врачей-травматологов- ортопедов или врачей-нейрохирургов, что заставляет использовать их комбинацию.Рекомендовано выполнять компьютерную томографию позвоночника или рентгеноденситометрию пациентам, которым планируется проведение хирургического лечения, для определения плотности костной ткани в области предполагаемого хирургического вмешательства [27–29].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 1)
Комментарии. У пациентов, которым планируется проведение хирургического вмешательства с применением металлоконструкции, необходимо проведение оценки минеральной плотности кости с помощью компьютерной томографии позвоночника. При необходимости диагностики нарушений минеральной плотности кости может быть расширена с проведением иных методов, назначенных профильным специалистом.2.5 Иные диагностические исследования
Рекомендовано пациентам с дегенеративными заболеваниями позвоночника применение пункционных технологий в диагностических целях для выявления клинико-морфологического соответствия болевого синдрома морфологическому субстрату. Внутридисковая лечебно-диагностическая процедура может непосредственно переходить из диагностической (провокационной) манипуляции в лечебную, перед которой ставится задача воспроизвести из диска болевой синдром, характерный для данного больного. Пациент узнает свои боли по их локализации и характеру, что с экспериментальной точностью доказывает зависимость имеющегося у него болевого синдрома от патологии именно данного диска. [1].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
Комментарии: Блокада межпозвонковых суставов один из основных методов диагностики фасеточного синдрома. Селективная блокада корешков спинного мозга может наиболее точно выявить уровень поражения при полисегментарных изменениях на МРТ или МСКТ позвоночника. Провокационная дискография рекомендована для определения клинически значимого пораженного диска при многоуровневых изменениях. Для объективизации рефлекторно-болевых синдромов используется метод их пункционной провокации. Также для воспроизведения боли используется методика радиочастотной денервации. Такое раздражение воспроизводит клинические проявления заболевания — пациент узнает «свои» боли по их локализации, характеру и интенсивности. Ликвидация болевого синдрома после медикаментозной блокады свидетельствует о клинической значимости патологического очага.Лечение
3. Лечение, включая медикаментозную и немедикаментозную терапии, диетотерапию, обезболивание, медицинские показания и противопоказания к применению методов лечения
3.1 Консервативное лечение
Рекомендуется проводить консервативное лечение пациентам с дегенеративными заболеваниями позвоночника, если в клинических проявлениях нет остро прогрессирующего неврологического дефицита [20, 70, 71].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)Комментарии: При обращении пациента с болями в шейном, грудном, поясничном и (или) в конечностях вследствие дегенеративно-дистрофических изменений за медицинской помощью в ряде случаев требуется проведение неотложной консервативной или хирургической помощи при гипералгической, паралитической формах корешкового синдрома, развитии каудомедуллярного синдрома или вертеброгенной остроразвивающейся компрессионной миелопатии.
Превалирующая часть пациентов получают результативную консервативную терапию (амбулаторную, стационарную, санаторно-курортную) со стойкой длительной ремиссией. При наличии клинико-морфологического соответствия пациенту показано плановое хирургическое лечение с целью устранения компримирующего сосудисто-нервные образования субстрата.
Рекомендуется пациентам с дегенеративными заболеваниями позвоночника медикаментозная терапия болевого синдрома с применением нестероидных противовоспалительных препаратов, миорелаксантов центрального действия, противоэпилептических препаратов и антидепрессантов [30, 70].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)Комментарии: При острых болях в спине (до 1,5 месяцев) эффективны нестероидные противовоспалительные препараты (НПВП), которые должны включаться в программу лечения как можно раньше, в 1-2-ой день от начала заболевания.
Наличие инъекционных форм НПВП позволяет использовать принцип ступенчатой терапии болевых синдромов: в остром периоде показано внутримышечное введение с последующим переходом на пероральную терапию в течение 2 недель. Кроме этих форм применяются суппозитории с НПВП.
Важным элементом лечения болевого синдрома является также локальная терапия, в ряде случаев имеющая отчетливые преимущества перед пероральными формами препаратов. Применяются мазевые, кремовые и гелевые формы НПВП, а при упорных болевых симптомах, связанных с механическими факторами — препараты, способные глубоко проникать в кожу и подкожную клетчатку, блокируя болевые рецепторы.
При трансформации ноцицептивного характера боли в нейропатический рекомендуется назначение препаратов из группы противоэпилептических препаратов, способных купировать нейропатическую боль, и антидепрессантов.
Рекомендуется пациентам с дегенеративными заболеваниями позвоночника соблюдение рационального двигательного (ортопедического) режима с целью снижения механической нагрузки на патологически измененные структуры позвоночника [1].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: Лечение болей в спине, связанных с дегенеративно-дистрофическими изменениями позвоночника, включает основные положения по соблюдению рационального двигательного (ортопедического) режима, выбор которого зависит от характеристик боли (острая, хроническая) и ее причин (миофасциальный синдром, дегенеративные изменения в позвоночно-двигательном сегменте (ПДС), компрессия корешков спинномозговых нервов).При выраженном болевом синдроме в острый период возможен постельный режим на 1-2 дня, что способствует релаксации мышц и уменьшению внутридискового давления. В острый период целесообразно ношение стабилизирующего поясничного корсета или воротника Шанца.
Обязательным является освоение двигательных навыков повседневной жизни (правильное сидячее положение, техника подъема и переноса тяжестей, регулярная смена позиции тела в течение дня для декомпрессии диска и др.) и физическая нагрузка в форме общеукрепляющей и специальной лечебной гимнастики в период обострения и занятий адекватными видами физкультуры и спорта в период ремиссии.
Рекомендуется применение пациентам с дегенеративными заболеваниями позвоночника методов: массаж при заболеваниях позвоночника, массаж пояснично-крестцового отдела позвоночника, массаж шейно-грудного отдела позвоночника, мануальная терапия при заболеваниях костной системы, массаж спины медицинский для коррекции рефлекторных сегментарных нарушений и устранения функциональной блокады в ПДС [31, 69].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: Массаж при заболеваниях позвоночника, массаж пояснично-крестцового отдела позвоночника, массаж шейно-грудного отдела позвоночника, мануальная терапия при заболеваниях костной системы, массаж спины медицинский хорошо комбинируются с другими реабилитационными технологиями. Выбор мануальных техник определяется характером боли (острая, хроническая), индивидуальными особенностями пациента и наличием противопоказаний к проведению некоторых из них. Эффективными методами тракционного воздействия на ПДС является применение мобилизационно- тракционных столов и подводное вытяжение.Рекомендуется пациентам с дегенеративными заболеваниями позвоночника применение эпидуральной/фораминальной блокады при отсутствии эффекта от проведения других видов лечения или в режиме программы терапии для коррекции болевого синдрома [32].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3)Рекомендуется пациентам с дегенеративными заболеваниями позвоночника для усиления анальгетического и противовоспалительного действия медикаментозных средств, оказания противоотечного и миорелаксирующего эффектов использовать методы физиотерапии, лечебной физкультуры, рефлексотерапии, бальнеотерапии [1].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 5)
Комментарии: При консервативном лечении пациентов с хроническим болевым синдромом роль немедикаментозных средств и технологий возрастает. Расширяется арсенал физиотерапевтических технологий, способствующих купированию болевого синдрома и обеспечивающих улучшение микроциркуляции, активацию трофических и репаративных процессов в зоне дегенеративно-дистрофических изменений позвоночника. Наиболее используемые и эффективные методы: лекарственный электрофорез гальваническими или импульсными токами, электронейромиостимуляция, ультрафонофорез, лазеротерапия, магнитотерапия, сверхвысокочастотная терапия (СВЧ), крайне высокочастотная терапия (КВЧ), ударно-волновая терапия, пелоидотерапия, массаж при заболеваниях позвоночника, массаж пояснично-крестцового отдела позвоночника, массаж шейно-грудного отдела позвоночника, мануальная терапия при заболеваниях костной системы, массаж спины медицинский. Используются методы физиотерапии: ультравысокочастотная терапия (УВЧ), чрескожная электронейростимуляция (ЧЭНС), лазеротерапия, электрофорез анальгетиков или спазмолитиков импульсными токами.По мере снижения интенсивности острой боли лечение дополняется специальной лечебной гимнастикой, направленной на вытяжение позвоночника и расслабление мышц, с постепенным включением упражнений для формирования мышечного корсета, показано назначение лечебного ручного массажа.
Рекомендуется санаторно-курортное лечение на грязевых и бальнеологических курортах с ваннами сероводородными лечебными, ваннами радоновыми лечебными, ваннами газовыми лечебными, ваннами лекарственными лечебными, ваннами воздушно-пузырьковыми, ваннами газовыми (кислородные, углекислые, азотные) для наружного применения в период ремиссии для предупреждения прогрессирования процесса и профилактики вторичного обострения [1].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)3.2 Хирургическое лечение
При проведении хирургического лечения пациентов с дегенеративно- дистрофическими изменениями позвоночника необходимо руководствоваться принципами «минимальной достаточности» и «клинико-морфологического соответствия».
- пункционные
- декомпрессивные
- стабилизирующие
- корригирующие
- комбинация методов
- пластические
3.2.1 Пункционные вмешательства
Промежуточными между консервативными и оперативными методами лечения остеохондроза позвоночника являются пункционные вмешательства, к которым относятся методы внутридисковой и фасеточной терапии. Они направлены на ликвидацию патологической импульсации из пораженных межпозвонковых дисков и фасеточных суставов, лежащих в основе рефлекторных синдромов. Денервация пораженных сегментов позвоночника, в том числе деструкция сегментарных вегетативных нервов, показана при любом из рефлекторных (некомпрессионных) синдромов дегенеративных заболеваний позвоночника, так как все они формируются в связи с патологической импульсацией из пораженных дисков.
С целью дезиннервации пораженных сегментов позвоночника используются деструкции сегментарных вегетативных нервов: термокоагуляция, холодноплазменная деструкция, химическая дерецепция и т.д. Указанные методы лечения вызывают локальную дезиннервацию ПДС. Они в основном направлены на снижение внутридискового давления, уменьшение степени патологического воздействия на богато иннервированные периферические отделы диска, фиброз диска [1].
Рекомендовано: Радиочастотная абляция предлагается в качестве лечения пациентов с болями в поясничном отделе позвоночника, вызванными фасеточными суставами. Длительность положительного терапевтического эффекта сохраняется не менее 6 месяцев после процедуры [33, 68].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)3.2.2 Декомпрессивные хирургические вмешательства
Рекомендовано: удаление грыжи поясничных межпозвонковых дисков пациентам, у которых корешковый болевой синдром (с наличием или без неврологического дефицита) обусловлен грыжей межпозвонкового диска, с целью уменьшения или избавления от корешкового болевого синдрома (резистентного к консервативной терапии), неврологического дефицита (нарушения двигательной и (или) чувствительной сфер) [22,34–36].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 1)Комментарии. Хирургическое лечение является более эффективным, чем консервативная терапия, в средне-срочной перспективе (1-4 года). Оптимальным сроками хирургического вмешательства при грыже межпозвонковых дисков являются сроки от 6 месяцев до 1 года, что связано с более быстрым восстановлением и улучшением долгосрочных результатов; ранее 6 мес операция показана при веских основаниях (выраженный болевой синдром, нарастающий неврологический дефицит). Микродискэктомия, эндоскопическая дискэктомия из различных доступов имеют сопоставимые клинико-рентгенологические результаты. Существует недостаточно доказательств, чтобы рекомендовать для улучшения клинических результатов применение в эпидуральном пространстве жира или биогелей для профилактики перидурального фиброза. Использование винтовой и (или) межтеловой фиксации при хирургическом лечении пациентов с грыжей межпозвоноквого диска не имеют клинических преимуществ. Выполнение винтовой и (или) межтеловой фиксации связано с большим риском периоперационных осложнений, увеличивает время и стоимость хирургического лечения, увеличивает послеоперационный койко-день и имеют большую кровопотерю.
Рекомендовано: резекция гипертрофированной желтой связки, компримирующей части дугоотросчатых суставов, оссифицированной задней продольной связки, остеофитов тел смежных позвонков при стенозе позвоночного канала поясничного отдела с дегенеративным спондилолистезом, протрузией грыжей диска или без них с целью уменьшения или избавления от корешкового болевого синдрома (резистентного к консервативной терапии), неврологического дефицита (нарушения двигательной и (или) чувствительной сфер), нейрогенной перемежающейся хромоты [37–41].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 1)
Комментарии. Хирургическое лечение пациентов с дегенеративным стенозом позвоночного канала является более эффективным, чем консервативная терапия как в краткосрочной, так и долгосрочной перспективе. Минимально-инвазивные технологии (с использованием микроскопа, эндоскопа, системы тубусных ретракторов, систему портов и т.д.) являются предпочтительными при проведении декомпрессии, что позволяет снизить частоту осложнений и послеоперационный койко-день. Микрохирургическая, эндоскопическая декомпрессия интраканальных сосудисто- нервных образований из различных доступов имеют сопоставимые клинико- рентгенологические результаты. Однако эти технологии рекомендуется использовать в мультимодальном режиме как часть алгоритма принятия решений. Дегенеративный стеноз не является показанием к винтовой и (или) межтеловой фиксации, не зависимо имеется или нет спондилолистез. Использование винтовой и (или) межтеловой фиксации при дегенеративном стенозе не имеют клинических преимуществ. Выполнение винтовой и (или) межтеловой фиксации связано с большим риском периоперационных осложнений, увеличивают время и стоимость хирургического лечения, увеличивают послеоперационный койко-день и имеют большую кровопотерю.Рекомендовано: на шейном уровне позвоночника проведение декомпрессии спинного мозга и его корешков у пациентов с корешковым болевым синдромом, радикулопатией, морфологическим субстратом которых является грыжа диска и (или) дегенеративный стеноз с целью избавления или уменьшения болевого синдрома, неврологического дефицита [42–44].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 1).
Комментарии: У пациентов с грыжами шейных межпозвонковых дисков и (или) дегенеративном стенозе, проявляющихся только радикулярным синдромом без миелопатии имеются сопоставимые клинические исходы при различных методах хирургического вмешательства: декомпрессия и декомпрессия винтовая и (или) межтеловая фиксация. Использование винтовой и (или) межтеловой фиксации при дегенеративном стенозе и (или) грыже диска при радикулопатии на шейном уровне не имеет клинических преимуществ. Выполнение винтовой и (или) межтеловой фиксации связано с большим риском периоперационных осложнений, увеличивает время и стоимость хирургического лечения, увеличивает послеоперационный койко-день и имеет большую кровопотерю.3.2.2 Стабилизирующие, корригирующие и декомпрессивно-пластические хирургические вмешательства
- выявленной до операции нестабильности позвоночно-двигательного сегмента;
- вынужденной резекции одной и более опорных колонн позвоночно-двигательного сегмента при операции
- необходимости коррекции деформации (сегментарной, глобальной)
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: В настоящее время отсутствует общепризнанное определение «сегментарной нестабильности». Косвенными морфологическим признаками сегментарной нестабильности являются: сегментарная ангуляция более 10 гр на функциональных спондилографиях, трансляция вышележащего позвонка более 3 мм от исходного положения на функциональных спондилограммах, изменения Modic I тип, синовиит дугоотросчатых суставов на данным МРТ. Обязательно составляющей сегментарной нестабильности при постановке диагнозе и определении тактики лечения должна быть четкая связь морфологических изменений с клиническим проявлениями, так называемым синдромом аксиальных болей, при изменении положения тела. Это интенсивные боли в пораженном отделе позвоночника, возникающие в вертикальном положении и при ходьбе, проходящие в положении лежа. Таким образом, «сегментарная нестабильность» — это клинико-рентгенологическое понятие [45].Межостистая стабилизация с декомпрессией имеют сопоставимые результаты с изолированной декомпрессией по интенсивности послеоперационного болевого синдрома, индексу недееспособности, однако по качеству жизни, стоимости лечения, операционному времени, кровопотере, частоте реопераций межостистая фиксация имеет худшие показатели. В сравнении с винтовой и (или) межтеловой фиксацией, межостистая фиксация имеет определенные преимущества в виде меньшего послеоперационного болевого синдрома, индекса недееспособности, операционного времени, кровопотери, частоте реоперации. Хотя качество жизни пациентов значимо улучшается после винтовой и (или) межтеловой фиксации.
Фиксация 360° (круговая фиксация позвоночника, двусторонняя винтовая и межтеловая фиксация) является наиболее предпочтительным видом спондилодеза, в сравнении со спондилодезом 270°, (односторонняя винтовая и межтеловая фиксация) и в сравнении с изолированным межтеловым спондилодезом или с изолированным задним (межсуставным, межостистым, межпоперечным) спондилодезом. Нет убедительных доказательств преимущества редукции дегенеративного спондилолистеза и уменьшения степени его смещения при винтовой и (или) межтеловой фиксации пораженного сегмента. Отдаленные клинико- рентгенологические результаты винтовой и (или) межтеловой фиксации, выполненные традиционным открытым способом или используя минимально- инвазивные доступы, сопоставимы. Однако объем кровопотери, хирургическая травма мягких тканей, вероятность инфекции области хирургического вмешательства, меньше при использовании минимально-инвазивных доступов [33,46,47]
Качество жизни пациентов имеет значимую связь с позвоночно-тазовыми и глобальными сагиттальными параметрами позвоночника. У взрослых пациентов с подозрениями на деформации позвоночника необходим расчет следующих базовых параметров: PI, PT, SS, LL, Low LL (L4-S1), С2-HA, сегментарный LL, PI-LL, SVA. Это необходимо для верного применения классификации Schwab, Berjano et all, Gill. При принятии решения о величине необходимой коррекции дегенеративной деформации поясничного отдела позвоночника следует исходить из того, что хирургически возможно корригировать поясничный лордоз и грудной кифоз. Использование следующих формул позволит спланировать объем необходимой сегментарной коррекции [48]:
- LL=0.5PI + 28
- Low LL (L4-S1) = 2/3LL
- TK=0,75LL
- С2-HA –не более 0 – 2 гр.
Данные формулы позволяют рассчитать целевые показатели гармоничного сагиттального профиля позвоночника и позвоночно-тазовых параметров, к которым необходимо стремиться при хирургическом лечении. Восстановление корректных сегментарных взаимоотношений в поясничном отделе позвоночника приводит к нормализации глобальных параметров. При планировании хирургической коррекции предпочтение следует отдавать нормализации глобальных сагиттальных параметров (С2-HA). Достижение целевых расчетных показателей (согласно предложенным формулам) с целью коррекции сагиттальной деформации позвоночника представляется трудной задачей и сопряжена с 50 % вероятностью малых и больших осложнений. В некоторых случаях, из-за ряда объективных причин (хирургическая доступность, особенности течения болезни и т.д.) достигнуть целевых показателей не представляется возможным. Гипокоррекция является более благоприятным результатом, чем гиперкоррекция в отношении послеоперационных механических осложнений.
Коррекция деформаций (сегментарных и(или) глобальных) может быть достигнута при помощи корригирующией вертебротомии и (или) корригирующиго спондилодеза. Целесообразно использовать классификацию остеотомий Schwab F. Et all от 2015г. Авторы выделили 6 типов остеотомий. Они представлены на рис 1. Каждый тип остеотомии имеет свой корригирующие возможности от 5 до 90°.

Рис 1 Типы остеотомии по Schwab
Корригирующий спондилодез может быть осуществлен через вентральный, боковой, косой, трансфораминальный и задний доступы. Наибольшими корригирующими возможностями обладает ALIF, особенно при использовании имплантатов с углом более 15° который предпочтительно выполнять на уровнях L4-L5 и (или) L5-S1 (до 15- 20° на один сегмент). Наименьшие возможности коррекции у TLIF и PLIF (7°). DLIF и OLIF имеют умеренные корригирующие возможности в сагиттальной плоскости (до 10°), а так хорошие корригирующие возможности во фронтальной плоскости [49].
- только из дорзального доступа с использованием сочетания различных остеотомий по Schwab F. На разных уровнях в зависимости от необходимого угла коррекции, при необходимости дополненных TLIF или PLIF и обязательной задней транспедикулярной фиксацией.
- комбинацией хирургических методик: ALIF, DLIF, OLIF, TLIF PLIF, различными видами остеотомий остеотомий по Schwab F. и ТПФ. Данное вмешательство подразумевает этапный подход. Все этапы могут быть выполнены в одну хирургическую сессию, либо несколько. На сегодняшний день нет убедительных доказательств в определении последовательности проведения этапов операции, так же нет общепризнанного алгоритма действий в одну или несколько хирургических сессий проводить эти этапы.
Рекомендуется проведение стабилизации шейного отдела позвоночника пациентам при [55–61, 66]:
- вертеброгенной (дегенеративный стеноз, грыжа диска) миелопатии шейного отдела с целью устранения патоморфологического субстрата компрессии
- необходимости коррекции дегенеративной деформации (сегментарной, глобальной)
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: Целесообразность хирургического вмешательства при шейной миелопатии определяется давность и степенью выраженности клинических проявлений миелопатии, которые оцениваются по по шкале Frankel (Приложение Г4) [73, 74]. При наличии у пациента неврологического дефицита по шкале Frankel A и B более 1 года, хирургическое лечение нецелесообразно ввиду бесперспективности восстановления утраченных двигательных функций [55]. При моносегментарном стенозе с радикулопатией и миелопатией, обусловленном остеофитами тел смежных позвонков, оссифицироавнной грыжей диска, оссификацией задней продольной связки вентральная декомпрессия должна завершаться стабилизацией пораженного ПДС. Декомпрессия спинного мозга и стабилизация пораженных ПДС может быть выполнена как с вентрального, дорзального или комбинированного доступов. Нет убедительных доказательств преимущества клинико-рентгенологического исхода артропластики и межтелового спондилодеза на шейном отделе позвоночника. Выбор метода стабилизации определяется хирургом индивидуально исходя из этических и экономических аспектов. В случае необходимости применения вентральных и дорзальных доступов для декомпрессии, стабилизации и коррекции этапы могут быть выполнены как в одну, так и несколько хирургических сессий. При протяженных стенозах позвоночного канала декомпрессия из вентрального доступа корпорэктомия обязательно должна быть завершена межтеловой стабилизацией с фиксацией сегментов вентральной пластиной. Не рекомендуется проведение корпорэктомия более 3 смежных позвонков. При протяженных стенозах позвоночного канала декомпрессия из дорзального доступа (ламинэктомия с фораминотомией) обязательно должна быть завершена транспедикулярной фиксацией или винтовой фиксацией в боковые массы, если не предполагается вентральный стабилизирующих этап в эту или другую хирургическую сессию. Выбор доступа декомпрессии (вентрально или дозрально) определяется локализацией морфологического субстрата компрессии. При кифотическом профиле шейного отдела позвоночника пациентам с вертеброгенной миелопатией обязательным этапом вмешательства является коррекция и стабилизация вентральной опорной колонны путем межтелового спондилодза (моно-, би- и более сегментарное), при этом декомпрессия может быть выполнена как из вентрального, так и дорзального доступов. При лордотическом и прямом профиле шейного отдела позвоночника декомпрессия, стабилизация и коррекция могут быть выполнены только из дорзального доступа. При проведении межтелового спондилодеза не допускается формирование, либо сохранение сегментарного кифоза. При планировании хирургического вмешательства на шейном отделе позвоночника необходим расчет следующих базовых параметров:
- C2–C7 SVA – 20 мм (не более 40 мм)
- Сегментарный угол
У пациентов с миелопатией, обусловленной дегенеративным стенозом позвоночного канала, декомпрессия (из вентрального или дорзального доступов) может проводится как этап хирургического лечения, который должен быть завершен стабилизацией на уровне пораженного сегмента(-ов). У пациентов с протяженным полисегментарным стенозом при отсутствии необходимости коррекции сагиттального сегментарного или глобального шейного баланса может быть выполнена декомпрессивная ламинопластика на уровне поражения [55–61].
7. Дополнительная информация (в том числе факторы, влияющие на исход заболевания или состояния)
В качестве возможных исходов хирургического лечения целесообразно использовать классификацию [62]:
Осложнение (Complications) — любое отклонение от нормального послеоперационного течения, которое не вложено в саму эту процедуру и которое не является последствие лечения
Неспособность вылечить (failure to cure) – заболевания и состояния, которые остаются неизменнными после операции
Последствия (sequelae) — это изменения, присущие вмешательству; неизбежны после операции
Согласно данной классификации, объяснение пациенту возможных исходов может позволить пациенту подробно оценить необходимость и пользу от предлагаемого хирургического вмешательства, а врачу избежать двояких толкований в случае спорных моментов.
Осложнение необходимо классифицировать на три группы: специфические, технические и общие
- Легкое
- Умеренное
- Тяжелое: вмешательство без общей анестезии.
- Тяжелое: операция под общим наркозом.
- Тяжелое: системная недостаточность органов **
- Смерть: послеоперационная смерть.
** С такими осложнениями обычно можно справиться в условиях отделения интенсивной терапии, но в некоторых случаях пациенты с осложнениями меньшей степени тяжести также могут быть госпитализированы в отделение интенсивной терапии. Для интраоперационных осложнений рекомендуется применять классификацию Stava. Выделено три класса осложнений: I класс — ошибки без последствий; II класс — ошибки с непосредственным распознаванием и коррекцией; III класс — нераспознанные ошибки, ведущие к значимым негативным последствиям [64].
Хирургические осложнения, возникшие у оперированных пациентов, могут подразумевать проведение повторного оперативного вмешательства.
Возможные осложнения пункционных методов диагностики и лечения
- Инфекционные осложнения устраняются назначением антибиотиков в соответствии с чувствительностью микрофлоры. При необходимости проводят хирургическую санацию гнойного очага.
- Аллергические реакции. Способы устранения – медикаментозная терапия (глюкокортикоиды, антигистаминные средства системного действия), инфузионная терапия.
- Травматизация сосудисто-нервных образований позвоночного канала вследствие неосторожных манипуляций, поломки инструментария и др. в случае угрозы здоровью и жизни пациенту требуют открытого хирургического вмешательства с целью устранения осложнения.
- Повреждение твёрдой мозговой оболочки, послеоперационная ликворея. Методом профилактики послеоперационной ликвореи является тщательная герметизация твердой мозговой оболочки на заключительном этапе операции. В случае возникновения ликвореи в ближайшем послеоперационном периоде накладываются поздние швы на кожу, снятие их откладывается до формирования состоятельного рубца. При неэффективности указанных мероприятий, производится реоперация с целью тщательной герметизации ликворных пространств
- Углубление пареза конечностей, гипестезия, задержка мочеиспускания могут в редких случаях (менее 1%) возникать по следующим причинам:
2Б. Послеоперационный отек корешков спинного мозга. Для устранения послеоперационного отека спинного мозга пациентам назначается противоотечная терапия с применением глюкокортикоидов в дозировках, зависящих от клинической картины, возраста и соматического состояния пациента.
2В. Эпидуральная гематома. Профилактикой образования гематом является тщательный гемостаз в ходе операции. Способ устранения сформировавшейся гематомы, вызывающей компрессию корешков спинного мозга — реоперация с целью удаления гематомы и проведения более тщательного гемостаза
- Мальпозиция винтов и миграция межтеловых имлантатов. При данных осложнениях тактика ведении диктуется выраженностью клинико- рентгенологических проявлений. Некоторые ситуацию требуют ревизионного хирургического вмешательства с целью декомпрессии и восстановления желаемого сегментарного взаимоотношения в условиях фиксации. Методом профилактики данных осложнений является подбор достаточного размера имплантатов, интраоперационный рентген или КТ-контроль.
- Перелом педикулы вследствие ее особенностей анатомии и нарушения минеральной плотности кости. Способ устранения – создание стабильности сегмента за счет включения в зону фиксация соседнего ПДС (возможно временно). При невозможности проведение иммобилизации путем постельного режима на период консолидации перелома или формирования межтелового блока.
- Переломы стержней особенно опасны в период до 4-5 месяцев после операции, когда еще нет костного сращения. Дестабилизация конструкции, фиксирующей позвоночник, может привести к развитию вторичной деформации позвоночного столба, нарастанию неврологических расстройств, появлению хронического болевого синдрома.
- Инфекционные процессы в области хирургического вмешательства. Способы устранения – антибиотикотерапия с учетом чувствительности микрофлоры; при неэффективности и нагноении послеоперационной раны – проведение ревизии и санации раны на фоне продолжающейся антибиотикотерапии. В каждом конкретном случае решается вопрос о сохранении конструкции.
- Гематома как следствие неэффективности дренирования раны в послеоперационном периоде, либо продолжающегося кровотечения. Способы устранения – опорожнение гематомы, в случае продолжающегося кровотечения – ревизия раны и гемостаз.
Медицинская реабилитация
4. Медицинская реабилитация и санаторно-курортное лечение, медицинские показания и противопоказания к применению методов медицинской реабилитации, в том числе основанных на использовании природных лечебных факторов
Рекомендовано осуществлять внешнюю фиксацию пораженного отдела позвоночника ортопедическими изделиями в течение 1-3 месяцев после хирургического вмешательства [1].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)- проводить медикаментозное (инъекционное, затем пероральное обезболивание, профилактическую противоязвенную и антитромботическую терапию) и физиотерапевтическое лечение;
- исключать нагрузки на позвоночник (поднятие тяжестей, наклоны вперед, активные занятия ЛФК) [1].
Восстановление двигательной активности начинается с первого дня, проводятся мероприятия по вертикализации и восстановлению походки при необходимости используются вертикализаторы. Реабилитация немедикаментозными средствами проводится в комбинации с приемом нестероидных противовоспалительных препаратов, по показаниям назначаются глюкокортикоиды. При наличии дооперационных неврологических двигательных нарушений комплексное восстановительное лечение дополняется препаратами, улучшающими нервно- мышечную проводимость.
Рекомендовано при наличии сопутствующей патологии проводить своевременные консультации специалистов и отслеживать выполнение их назначений [1].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)Рекомендовано на всех этапах лечащему врачу контролировать соблюдение комплекса ортопедических назначений и немедикаментозного лечения для поддержания в оптимальном состоянии мышечного корсета [1].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)Рекомендовано пациентам с неврологическим дефицитом проводить лечение под наблюдением невролога до излечения или постоянно [1].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)Рекомендовано в отдаленном послеоперационном периоде избегать значительных нагрузок на позвоночник и регулярно заниматься ЛФК, по показаниям применять физиотерапевтические и прочие реабилитационные технологии [1].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: В поздний послеоперационный период (от 2 до 8 недель после радикальных вмешательств на позвоночнике) целью реабилитационных мероприятий является восстановление двигательной активности в полном объеме, формирование мышечного корсета и стимуляция метаболических процессов в тканях позвоночника для профилактики рецидива болевого синдрома.Ведущее значение в этом периоде имеет лечебная физкультура, направленная на укрепление мышц спины, межлопаточной области, брюшного пресса, ягодиц, на формирование навыков правильной осанки, правильного стереотипа движения, а также обеспечивающая постизометрическую мышечную релаксацию. К занятиям специальной лечебной гимнастикой добавляются на специализированных тренажерах, тренировки на стабилометрической платформе. Занятия ЛФК комбинируются с методами физиотерапии, способствующими укреплению мышечного корсета — электростимуляцией мышц спины и массажем при заболеваниях позвоночника, массажем пояснично-крестцового отдела позвоночника, массажем шейно-грудного отдела позвоночника, мануальной терапией при заболеваниях костной системы, массажем спины медицинским.
Реабилитационные мероприятия в поздний послеоперационный период проводятся амбулаторно или в условиях санатория.
Госпитализация
6. Организация оказания медицинской помощи
Показания для экстренной госпитализации в медицинскую организацию:
- гипералгическая форма корешкового синдрома
- каудо-медуллярный синдром
- остроразвивающаяся миелопатия
- парализующий ишиаз
- корешковый болевой синдром и (или) анталгический сколиоз, резистентный к консервативной терапии 4-6 нед.
- радикулопатия с нарастающим неврологическим дефицитом (парез 4 и менее баллов)
- нейрогенная перемежающаяся хромота
Показания для госпитализации в дневной стационар:
- корешковый болевой синдром, местный болевой синдром (при ранее непроводимом консервативном лечении, либо отсутствие эффекта от терапии амбулаторно в течение 6-ти нед)
Показания к выписке пациента из медицинской организации:
- завершенность хирургического лечения или его этапа(-ов) при многоэтапном вмешательстве.
Показания к выписке пациента из дневного стационара:
- Законченный курс восстановительного лечения
Профилактика
5. Профилактика и диспансерное наблюдение, медицинские показания и противопоказания к применению методов профилактики
- соблюдать ортопедические рекомендации;
- поддерживать оптимальные росто-весовые показатели;
- систематически выполнять оптимальные физические нагрузки [1].
- снижение лишнего веса;
- регулярные доступные и разнообразные физические нагрузки (лечебная физкультура, прогулки по свежему воздуху, фитнес, тренажеры, скандинавская ходьба и пр.);
- рациональное и сбалансированное по составу и калорийности питание;
- профилактика травматизма;
- правильное распределение нагрузки на позвоночник;
- индивидуальный подбор матраца и подушки;
- ношение ортопедической обуви;
- санация инфекционных очагов.
Рекомендуется проинформировать пациента с дегенеративной патологией позвоночника для понимания им особенностей течения, вариантах лечения и исходов заболевания [65]:
- о применяемых технологиях лечения;
- о возможных исходах хирургического лечения
- о необходимости медицинской реабилитации в дальнейшем.
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Рекомендуется для профилактики осложнений хирургического лечения пациента учитывать топографо-анатомические особенности пораженного сегмента, корректно подбирать инструментарий и имплантаты, соблюдать правила асептики и антисептики на всех этапах лечения [1, 65].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)Информация
Источники и литература
- Клинические рекомендации Общероссийской общественной организации «Ассоциация травматологов-ортопедов России» (АТОР)
- Клинические рекомендации Общероссийской общественной организации «Ассоциация травматологов-ортопедов России» (АТОР) — 1. Луцик АА, Садовой МА, Крутько АВ, Епифанцев, А.Г. Бондаренко ГЮ. Дегенеративно-дистрофические заболевания позвоночника. Новосибирс. Новосибирск; 2012. 264 p. 2. Калашникова ЕВ, Зайдман АМ, Фомичев НГ, Аксенович ТИ. К вопросу этиологии остеохондроза позвоночника. In: Новые аспекты остеохондроза. Санкт-Петербург: МОРСАР АВ; 2002. p. 43–9. 3. Guiot BH, Fessler RG. Molecular Biology of Degenerative Disc Disease. Neurosurgery. 2000 Nov 1;47(5):1034–40. doi:10.1097/00006123-200011000-00003 4. Melrose J, Roberts S, Smith S, Menage J, Ghosh P. Increased Nerve and Blood Vessel Ingrowth Associated With Proteoglycan Depletion in an Ovine Anular Lesion Model of Experimental Disc Degeneration. Spine (Phila Pa 1976). 2002 Jun;27(12):1278–85. doi:10.1097/00007632-200206150-00007 5. Подчуфарова ЕВ, Яхно НН, Алексеев ВВ, Аведисова АС, Чахава КО, Ершова ЕМ, et al. Хронические болевые синдромы пояснично-крестцовой локализации : значение структурных скелетно-мышечных расстройств и психологических факторов. Боль. 2003;1:38–43. 6. Гайдар БВ. Практическая нейрохирургия. Гиппократ, editor. Санкт-Петербург; 2002. 533–539 p. 7. Войтенко РМ, Дубинина ИА, Коробов МВ. Справочник по медико-социальной экспертизе и реабилитации. Санкт-Петербург: Гиппократ; 2003. 856 p. 8. Крылов ВВ, Лебедев ВВ, Гринь АА, Иоффе ЮС. Состояние нейрохирургической помощи больным с травмами и заболеваниями позвоночника и спинного мозга в г. Москве (по данным нейрохирургических стационаров Комитета здравоохранения за 1997-1999 гг.). Нейрохирургия. 2001;1:60-66. 9. Чертков АК, Кутепов СМ, Мухочев ВА. Лечение остеохондроза поясничного отдела позвоночника протезированием межпозвонковых дисков функциональными эндопротезами. Травматология И Ортопедия России. 2000;3:58–62. 10. Pfirrmann CWA, Metzdorf A, Zanetti M, Hodler J, Boos N. Magnetic Resonance Classification of Lumbar Intervertebral Disc Degeneration. 2001;26(17):1873–8. 11. Fardon DF, Williams AL, Dohring EJ, Murtagh FR, Rothman SLG, Sze G. Lumbar disc nomenclature: version 2.0: Recommendations of the combined task forces of the North American Spine Society, the American Society of Spine Radiology and the American Society of Neuroradiology. Spine J. 2014;14(11):2525–45. doi:10.1016/j.spinee.2014.04.022 12. Verbiest H. Stenosis of the Lumbar Vertebral Canal and Sciatica. Neurosurg Rev. 1980;3(1):75–89. 13. Arnoldi CC, Brodsky AE, Cauchoix J, Crock H V, Dommisse GF, Edgar MA, et al. Lumbar spinal stenosis and nerve root entrapment syndromes. Definition and classification. Clin Orthop Relat Res. 1976;Mar-Apr(115):4–5. 14. Lee S, Lee JW, Kim K, Kim H. A Practical MRI Grading System for Lumbar Foraminal Stenosis. AJR Am J Roentgenol. 2010;194(April):1095–8. doi:10.2214/AJR.09.2772 15. Schizas C, Theumann N, Burn A, Tansey R, Wardlaw D, Smith FW, et al. Qualitative Grading of Severity of Lumbar Spinal Stenosis Based on the Morphology of the Dural Sac on Magnetic Resonance Images. Spine (Phila Pa 1976). 2010;35(21):1919–24. doi:doi: 10.1097/BRS.0b013e3181d359bd. 16. Aebi M. The adult scoliosis. Eur Spine J. 2005;14(10):925–48. doi:10.1007/s00586- 005-1053-9 17. Schwab F, Ungar B, Blondel B, Buchowski J, Coe J, Deinlein D, et al. Scoliosis Research Society-Schwab adult spinal deformity classification: a validation study. Spine (Phila Pa 1976). 2012;37(12):1077–82. doi:10.1097/BRS.0b013e31823e15e2 18. Berjano P, Lamartina C. Far lateral approaches ( XLIF ) in adult scoliosis. Eur Spine J. 2013;22:242–53. doi:10.1007/s00586-012-2426-5 19. Grogan J, Nowicki BH, Schmidt TA, Haughton VM. Lumbar facet joint tropism does not accelerate degeneration of the facet joints. Am J Neuroradiol. 1997;18(7):1325–9. 20. Zreik J, Goyal A, Alvi MA, Freedman BA, Bydon M. Utility of Preoperative Laboratory Testing in Assessing Risk of Adverse Outcomes After Anterior Cervical Discectomy and Fusion: Insights from National Surgical Registry. World Neurosurg. 2020;136:e398–406. doi:10.1016/j.wneu.2020.01.023 21. Wassenaar M, Rijn RM Van, Tulder MW Van. Magnetic resonance imaging for diagnosing lumbar spinal pathology in adult patients with low back pain or sciatica : a diagnostic systematic review. Eur Spine J. 2019;21(2):220–7. doi:10.1007/s00586- 011-2019-8 22. Kreiner DS, Hwang SW, Easa JE, Resnick DK, Baisden JL, Bess S, et al. An evidence-based clinical guideline for the diagnosis and treatment of lumbar disc herniation with radiculopathy. Spine J. 2014;14(1):180–91. doi:10.1016/j.spinee.2013.08.003 23. Mahatthanatrakul A, Kotheeranurak V, Lin GX, Hur JW, Chung HJ, Kim JS. Comparative analysis of the intervertebral disc signal and annulus changes between immediate and 1-year postoperative MRI after transforaminal endoscopic lumbar discectomy and annuloplasty. Neuroradiology. 2019;61(4):411–9. doi:10.1007/s00234-019-02174-4 24. Weber C, Kvistad KA, Moholdt VA, Nygaard ØP, Solheim O. Repeated 3.0 tesla magnetic resonance imaging after clinically successful lumbar disc surgery. Spine (Phila Pa 1976). 2016;41(3):239–45. doi:10.1097/BRS.0000000000001189 25. Крутько АВ. Сагиттальный баланс. Гармония в формулах. Новосибирск: АНО “Клиника НИИТО”; 2016. 67 p. 26. Крутько АВ, Сангинов АД. К вопросу об объеме предоперационных радиологического и томографического обследований пациентов с дегенеративными заболеваниями поясничного отдела позвоночника. Хирургия позвоночника. 2018;15(2):66–75. 27. Zaidi Q, Danisa OA, Cheng W. Measurement Techniques and Utility of Hounsfield Unit Values for Assessment of Bone Quality Prior to Spinal Instrumentation: A Review of Current Literature. Spine (Phila Pa 1976). 2019;44(4):E239–44. doi:10.1097/BRS.0000000000002813 28. Zou D, Muheremu A, Sun Z, Zhong W, Jiang S, Li W. Computed tomography Hounsfield unit–based prediction of pedicle screw loosening after surgery for degenerative lumbar spine disease. J Neurosurg Spine. 2020;32(5):716–21. doi:10.3171/2019.11.SPINE19868 29. Sakai Y, Takenaka S, Matsuo Y, Fujiwara H, Honda H, Makino T, et al. Hounsfield unit of screw trajectory as a predictor of pedicle screw loosening after single level lumbar interbody fusion. J Orthop Sci. 2018;23(5):734–8. doi:10.1016/j.jos.2018.04.006 30. Ткачева ОН, Наумов АВ, Котовская ЮВ, Рунихина Н. Клинические рекомендации: Хроническая боль у пациентов пожилого и старческого возраста. 2020; 31. Крутько АВ, Кудратов АН, Евсюков АВ. Дископункционное лечение рефлекторно-болевых и химической дерецепии межпозвонковых дисков. Травматология и ортопедия России. 2011;2(60):76–81. 32. Bicket MC, Chakravarthy K, Chang D, Cohen SP. Epidural steroid injections : an updated review on recent trends in safety and complications. Pain Manag. 2015;5(2):129–46. doi:10.2217/pmt.14.53 33. Chen YC, Zhang L, Li EN, Ding LX, Zhang GA, Hou Y, et al. An updated meta- analysis of clinical outcomes comparing minimally invasive with open transforaminal lumbar interbody fusion in patients with degenerative lumbar diseases. Med (United States). 2019;98(43):e17420. doi:10.1097/MD.0000000000017420 34. 34. Alvi MA, Kerezoudis P, Wahood W, Goyal A, Bydon M. Literature Review Operative Approaches for Lumbar Disc Herniation : A Systematic Review and Multiple Treatment Meta-Analysis of Conventional and Minimally Invasive Surgeries. World Neurosurg. 2018;Jun(114):391–407. doi:10.1016/j.wneu.2018.02.156 35. Chen B, Guo J, Zhang H, Zhang Y, Zhu Y, Zhang J, et al. Surgical versus non- operative treatment for lumbar disc herniation: a systematic review and meta-analysis. Clin Rehabil. 2018;32(2):146–60. doi:10.1177/0269215517719952 36. Shi R, Wang F, Hong X, Wang Y, Bao J, Liu L, et al. Comparison of percutaneous endoscopic lumbar discectomy versus microendoscopic discectomy for the treatment of lumbar disc herniation : a meta-analysis. Int Orthop. 2019;43(4):923–37. 37. Wei F, Zhou C, Liu R, Zhu K, Du M, Gao H, et al. Management for lumbar spinal stenosis: a network meta-analysis and systematic review. Int J Surg. 2021;Jan(85):19– 28. doi:10.1016/j.ijsu.2020.11.014 38. Chen B, Lv Y, Wang Z, Guo X, Chao C. Decompression with fusion versus decompression in the treatment of lumbar spinal stenosis. Med. 2020;Sep(99 (38)):e21973. 39. Machado G, Ferreira P, Yoo R, Harris I, Pinheiro M, Koes B, et al. Surgical options for lumbar spinal stenosis. Cochrane Database Syst Rev. 2016;11(11):CD012421. doi:10.1002/14651858.CD012421.www.cochranelibrary.com 40. Deer TR, Grider JS, Pope JE, Falowski S, Lamer TJ, Calodney A, et al. The MIST Guidelines : The Lumbar Spinal Stenosis Consensus Group Guidelines for Minimally Invasive Spine Treatment. Pain Pr. 2019;19(3):250–74. doi:10.1111/papr.12744 41. Wu J, Zhang J, Xu T, Pan Y, Cui B, Wei W, et al. The necessity or not of the addition of fusion to decompression for lumbar degenerative spondylolisthesis patients. Med. 2021;100(14):e24775. 42. Broekema AEH, Groen RJM, Simões de Souza NF, Smidt N, Reneman MF, Soer R, et al. Surgical Interventions for Cervical Radiculopathy without Myelopathy. J Bone Jt Surg. 2020 Dec 16;102(24):2182–96. doi:10.2106/JBJS.20.00324 43. Sahai N, Changoor S, Dunn CJ, Sinha K, Hwang KS, Faloon M, et al. Minimally Invasive Posterior Cervical Foraminotomy as an Alternative to Anterior Cervical Discectomy and Fusion for Unilateral Cervical Radiculopathy. Spine (Phila Pa 1976). 2019 Dec 15;44(24):1731–9. doi:10.1097/BRS.0000000000003156 44. Zhang Y, Ouyang Z, Wang W. Percutaneous endoscopic cervical foraminotomy as a new treatment for cervical radiculopathy. Medicine (Baltimore). 2020 Nov 6;99(45):e22744. doi:10.1097/MD.0000000000022744 45. Крутько АВ, Байков ЕС, Коновалов НА, Назаренко АГ. Сегментарная нестабильность позвоночника: нерешенные вопросы. Хирургия Позвоночника. 2017;14(3):74–83. doi:doi.org/10.14531/ss2017.3.74-83 46. Qin R, Liu B, Zhou P, Yao Y, Hao J, Yang K, et al. Minimally invasive versus traditional open transforaminal lumbar interbody fusion for the treatment of single- level spondylolisthesis grades 1 and 2: a systematic review and meta-analysis. World Neurosurg. 2019;122:180–9. doi:10.1016/j.wneu.2018.10.202 47. Xie L, Wu W, Liang Y. Comparison between Minimally Invasive Transforaminal Lumbar Interbody Fusion and Conventional Open Transforaminal Lumbar Interbody Fusion : An Updated Meta ‑ analysis. Chin Med J. 2016;129(16). doi:10.4103/0366- 6999.187847 48. Крутько АВ, Рерих ВВ, Прохоренко ВМ, Леонова ОН. Нарушение сагиттального баланса при заболеваниях и повреждениях позвоночника: учебное пособие. Новосибирск: ИПЦ НГМУ; 2020. 80 p. 49. Байков ЕС, Пелеганчук АВ, Сангинов АД, Леонова ОН, Крутько АВ. Хирургическая коррекция сагиттального дисбаланса поясничного отдела позвоночника дегенеративного генеза. Хирургия позвоночника. 2020;17(2):49– 57. doi:https://doi.org/10.14531/ss2020.2.49-57 50. Matz PG, Meagher RJ, Lamer T, Tontz WL, Annaswamy TM, Cassidy RC, et al. Guideline summary review: an evidence-based clinical guideline for the diagnosis and treatment of degenerative lumbar spondylolisthesis. Spine J. 2016 Mar;16(3):439–48. doi:10.1016/j.spinee.2015.11.055 51. Schwab FJ, Blondel B, Bess S, Hostin R, Shaffrey CI, Smith JS, et al. Radiographical Spinopelvic Parameters and Disability in the Setting of Adult Spinal Deformity. Spine (Phila Pa 1976). 2013 Jun;38(13):E803–12. doi:10.1097/BRS.0b013e318292b7b9 52. Schwab F, Blondel B, Chay E, Demakakos J, Lenke L, Tropiano P, et al. The Comprehensive Anatomical Spinal Osteotomy Classification. Neurosurgery. 2015 Mar;76:S33–41. doi:10.1227/01.neu.0000462076.73701.09 53. Байков ЕС, Пелеганчук АВ, Сангинов АД, Леонова ОН, Крутько АВ. Хирургическое лечение пациентов с сагиттальным дисбалансом дегенеративной этиологии: сравнение двух методик. Вестник травматологии и ортопедии им НН Приорова. 2020;27(3):16–26. doi:10.17816/vto202027316-26 54. Saigal R, Mundis GM, Eastlack R, Uribe J, Phillips F, Akbarnia BA. Anterior Column Realignment (ACR) in adult sagittal deformity correction. Spine (Phila Pa 1976). 2016 Jan;41:S66-73. doi:10.1097/BRS.0000000000001483 55. Сигалева ТВ, Дмуховский ДВ, О ГА, Бакулин ИС, Пойдашева АГ, Супонева НА, et al. Дегенеративная шейная миелопатия : способы клинической оценки и алгоритм выбора лечения. Нервные болезни. 2020;4:3–11. doi:10.24412/2226- 0757-2020-12238 56. Liu X, Min S, Zhang H, Zhou Z, Wang H, Jin A. Anterior corpectomy versus posterior laminoplasty for multilevel cervical myelopathy: a systematic review and meta-analysis. Eur Spine J. 2014 Feb 5;23(2):362–72. doi:10.1007/s00586-013-3043- 7 57. Qin R, Chen X, Zhou P, Li M, Hao J, Zhang F. Anterior cervical corpectomy and fusion versus posterior laminoplasty for the treatment of oppressive myelopathy owing to cervical ossification of posterior longitudinal ligament: a meta-analysis. Eur Spine J. 2018 Jun 15;27(6):1375–87. doi:10.1007/s00586-017-5451-6 58. Huang D, Du X, Liang H, Hu W, Hu H, Cheng X. Anterior corpectomy versus posterior laminoplasty for the treatment of multilevel cervical myelopathy: A meta- analysis. Int J Surg. 2016 Nov;35:21–7. doi:10.1016/j.ijsu.2016.09.008 59. Lu VM, Mobbs RJ, Phan K. Clinical Outcomes of Treating Cervical Adjacent Segment Disease by Anterior Cervical Discectomy and Fusion Versus Total Disc Replacement : A Systematic Review and Meta-Analysis. Glob Spine J. 2019;9(5):559–67. doi:10.1177/2192568218789115 60. Findlay C, Ayis S, Demetriades AK. Total disc replacement versus anterior cervical discectomy and fusion: a systematic review with meta-analysis of data from a total of 3160 patients across 14 randomized controlled trials with both short- and medium- to long-term outcomes. Bone Jt J. 2018;100(8):991–1001. doi:10.1302/0301- 620X.100B8.BJJ-2018-0120.R1 61. Coric D, Guyer RD, Nunley PD, Musante D, Carmody C, Gordon C, et al. Prospective, randomized multicenter study of cervical arthroplasty versus anterior cervical discectomy and fusion: 5-year results with a metal-on-metal artificial disc. J Neurosurg Spine. 2018;28(March):252–61. doi:10.3171/2017.5.SPINE16824.252
Информация
Список сокращений
- ВАШ – визуально-аналоговая шкала
- ДДТ – диадинамическая терапия
- ДС – дугоотросчатые суставы
- иКТ – интраоперационная компьютерная томография
- КВЧ – крайне высокочастотная терапия
- КТ – компьютерная томография
- ЛФК – лечебная физкультура
- МПД – межпозвонковый диск
- МРТ – магнитно-резонансная томография
- МСКТ – мультисрезовая компьютерная томография
- НПВП – нестероидные противовоспалительные препараты
- ПДС – позвоночно-двигательный сегмент
- РКИ – рандомизированные контролируемые исследования
- СВЧ – сверхвысокочастотная терапия
- ТМО – твёрдая мозговая оболочка
- ТПФ – транспедикулярная фиксация
- УВЧ – ультравысокочастотная терапия
- УДД – уровень достоверности доказательств
- УКП – усредненная кратность применения
- УУР – уровень убедительности рекомендаций
- УЧП – усредненная частота предоставления
- УФО –- ультрафиолетовое облучение
- ЦОГ – циклооксигеназа
- ЧЭНС – чрескожная электронейростимуляция
- ЭОП – электронно-оптический преобразователь
- IF – interbody fusion — межтеловой спондиолодез
- DLIF – direct lateral interbody fusion – боковой поясничный межтеловой спондилодез
- ODI – Oswestry disability index- индекс недееспособности Освестри
- PLIF – posterior lumbar interbody fusion – задний поясничный межтеловой спондиолодез
- TLIF – transforaminal lumbar interbody fusion — трансфораминальный поясничный межтеловой спондиолодез
- ALIF – anterior lumbar interbody fusion – передний межтеловой спондилодез
- EQ-5D – European Quality of Life Questionnaire – 5 dimension – европейский вопросник оценки качества жизни
- C2-HA angle – угол между вертикальной линией и линией, соединяющей центр бикоксофеморального расстояния и вершину зуба С2 позвонка
- PI – рelviс Incidence (позвоночно-тазовый индекс)
- PT– pelvic tilt (угол тазового склонения)
- SS –sacral slope (наклон крестца)
- LL – lumbar lordosis – поясничный лордоз
- LLL – low lumbar lordosis (L4-S1) – нижнепоясничный лордоз
- SVA– sagittal vertebral axis (сагиттальная ось позвоночника)
- TK – thoracic kyphosis – грудной кифоз
Термины и определения
Гипермобильность – это увеличенная подвижность позвоночного сегмента, отдела позвоночника, всего позвоночника или сустава по сравнению с нормой, соседним сегментом, симметричным суставом.
Гиперостоз – это патологическое увеличение объема кости (в основном ее толщины) за счет разрастания костной ткани.
Гипомобильность – это уменьшенная подвижность позвоночного сегмента, отдела позвоночника, всего позвоночника или сустава по сравнению с нормой, соседним сегментом, симметричным суставом.
Денервация – это разобщение связей какого-либо органа или ткани организма с нервной системой в результате механического (напр., хирургического) нарушения целостности проводников, химического или физического воздействия.
Дискоз (син. хондроз межпозвоночного диска) – термин, введенный нейрохирургами.
Дугоотростчатые суставы – это суставы между суставными отростками позвонков.
Здоровый межпозвонковый диск – диск структурно и функционально интактен вне зависимости от возраста больного.
Лигаментоз – это дегенеративное изменение связочного аппарат позвоночника, заключающееся в замещении связки вблизи ее прикрепления к кости волокнистым хрящом, который затем обызвествляется, после чего замещается костной тканью.
Миелография – это рентгенконтрастное исследование ликворопроводящих путей спинного мозга.
Нерв Люшка – это синувертебральный возвратный нерв, являющийся веточкой спинномозгового корешка, осуществляет иннервацию позвонка, связочного аппарата и твердой мозговой оболочки на уровне соответствующего спинномозгового сегмента.
Дегенеративно-дистрофические изменения позвоночника – дегенеративно- дистрофическое мультифакториальное, хроническое, рецидивирующее заболевание, начинающееся с пульпозного ядра межпозвонкового диска, распространяющееся на фиброзное кольцо, затем на другие элементы позвоночного двигательного сегмента (ПДС), проявляющееся в определенных условиях полиморфными (рефлекторными, компрессионными, компрессионно-рефлекторными и рефлекторно-компрессионными) неврологическими синдромами
Позвоночно-двигательный сегмент (ПДС) – это структурно-функциональная единица позвоночника, включающая в себя межпозвонковый диск, смежные ему тела позвонков, дугоотросчатые суставы, образованные этими позвонками, связки и мышцы, соответствующие и прикрепляющиеся к этим костным структурам, задача которой состоит в обеспечении биомеханически адекватного восприятия внешних усилий.
Протрузия – это тип межпозвонковой грыжи, при которой ее основание по размеру больше, чем часть, выпячивающаяся за пределы лимба позвонков.
Сегментарная нестабильность – это клинически проявляющееся состояние повышенной деформируемости основной и вспомогательной несущих подсистем опорно-двигательного аппарата позвоночника под действием внешних усилий; патологический ответ на приложенную нагрузку, характеризующуюся движениями в двигательном сегменте сверх нормальных границ.
Секвестрированная грыжа – это тип межпозвонковой грыжи, при которой вышедший из диска материал теряет с ним связь.
Спондилоартрит – это воспаление дугоотростчатых суставов. Иногда в эту группу включают воспаление в реберно-позвоночных суставах и неоартрозах позвоночника.
Спондилоартоз – это артроз суставов позвоночного столба – дугоотростчатых суставов (суставы между суставными отростками позвонков).
Спондилез – это одна из форм дистрофического поражения позвоночника. Заболевание проявляется костеобразованием под передней продольной связкой, специфика которого заключается в том, что образующаяся костная скоба огибает межпозвоночный диск. Окостенение начинается у места отрыва передней продольной связки от тела позвонка. Термин закрепился в рентгенологии и патоморфологии. В литературе его нередко неправильно употребляют в качестве термина, объединяющего все дистрофические поражения позвоночника. В этом значении он приведен и в Энциклопедическом словаре медицинских терминов, что для профессиональной литературы нельзя считать правильным.
Спондилолистез – это полиэтиологический патологический процесс, возникающий в позвоночнике, при котором происходит трансляция одного позвонка по отношению к другому в сагиттальной или фронтальной плоскости, вызывающее комплекс патофизиологических, патоморфологических, биохимических, биомеханических изменений в позвоночном двигательном сегменте, позвоночнике и опорно- двигательном аппарате в целом, которое может протекать как бессимптомно, так с выраженными клиническими проявлениями.
Стабильное смещение – это выявленное на рентгенограмме смещение позвонков по отношению друг к другу, величина которого не меняется при движениях позвоночника, что определяют при рентгенофункциональном исследовании.
Стареющий диск – это межпозвонковый диск, который вне зависимости от возраста больного структурно интактен, но функционально его возможности снижены.
Стеноз позвоночного канала – это несоответствие вместимости костно-фиброзного футляра позвоночника его нервно-сосудистому содержимому, следствием чего является развитие вначале преходящего, а затем стойкого органического компрессионно-ишемического поражения нервной системы. Уменьшение размеров позвоночного канала относительно его содержимого, не вызывающее сдавление сосудов и нервных образований и клинически значимых изменении их функций можно назвать узким, но не стенозированным.
Тендиноз – это дистрофическое изменение сухожилия мышцы, проявляющееся в замещении ткани сухожилия у места его прикрепления к кости волокнистым хрящом, который вначале обызвествляется, а затем замещается костью. Рентгенологически проявляется обызвествлением и окостенением участка сухожилия у поверхности кости, которая становится неровной, с костными выростами или напластованиями. Клинически тендиноз проявляется локальными болями и болезненностью при пальпации и напряжении соответствующих мышц. При коротком сухожилии в дистрофический процесс может вовлекаться участок мышцы. В таких случаях правомерным становится термин «миотендиноз».
Фиксирующий гиперостоз – это распространенное костеобразование под передней продольной связкой позвоночника, встречающееся в пожилом возрасте. В первую очередь поражается грудной, поясничный отделы, иногда и шейный. Толщина скобообразных напластований может достирать 1 см и более. В начальной стадии необходимо дифференцировать от спондилеза и анкилозирующего спондилита (болезнь Бехтерева).
Фиксирующий лигаментоз – это неточный термин, поскольку сама передняя продольная связка при этом заболевании дистрофическим процессом не поражается. Наоборот, функция ее камбиального слоя, обладающего свойствами надкостницы, резко усилена.
Экструзия – это тип межпозвонковой грыжи, при которой размер ее основания меньше, чем размер выпячивания за пределы лимба позвонков.
Критерии оценки качества медицинской помощи


Приложение А1. Состав рабочей группы по разработке и пересмотру клинических рекомендаций
Александр Владимирович Крутько, д-р мед. наук, врач-нейрохирург, ведущий научный сотрудник, заведующий травматолого-ортопедическим отделением №12. Национальный медицинский исследовательский центр травматологии и ортопедии имени Н. Н. Приорова, Москва, Россия, Москва, 127299, ул. Приорова 10. Адрес электронной почты ortho-ped@mail.ru. ORCID 0000-0002-2570-3066, Scopus 54795500200. Aleksandr Vladimirovich Krutko, DMSc, leading researcher, head of the traumatology and orthopedic department №12. Priorov National Medical Research Center of Traumatology and Orthopedics, Moscow, Russia, Moscow, 127299, st. Priorova 10. E-mail address ortho-ped@mail.ru. ORCID 0000-0002-2570-3066, Scopus 54795500200
Евгений Сергеевич Байков, канд. мед. наук, врач-нейрохирург травматолого- ортопедического отделения №12, Национальный медицинский исследовательский центр травматологии и ортопедии имени Н. Н. Приорова, Москва, 127299, ул. Приорова 10, Россия. Evgen-bajk@mail.ru. ORCID 0000-0002-4430-700X. Baykov Evgenii Sergeevich, MD, PhD, neurosurgeon, traumatology and orthopedic department No. 12, National Medical Research Center of Traumatology and Orthopedics named after N. N. Priorov, Moscow, 127299, st. Priorova 10, Russia. Evgen-bajk@mail.ru. ORCID 0000-0002- 4430-700X2)
Ольга Николаевна Леонова, канд. мед. наук, старший научный сотрудник отдела вертебрологии, Национальный медицинский исследовательский центр травматологии и ортопедии имени Н. Н. Приорова, Москва, 127299, ул. Приорова 10, Россия.; onleonova@gmail.com ORCID 0000-0002-9916-3947. Olga Nikolaevna Leonova, PhD, MD, Senior Researcher of the Department of Vertebrology, National Medical Research Center of Traumatology and Orthopedics named after N.N. Priorov, Moscow, 127299, st. Priorova 10, Russia., onleonova@gmail.com ; ORCID 0000-0002-9916-3947
Коновалов Николай Александрович заместитель директора по научной работе, д.м.н., профессор член-корреспондент РАН, заведующий отделением спинальной нейрохирургии, избранный Президент Российской Ассоциации хирургов- вертебрологов, член правления Ассоциации нейрохирургов России, член правления Европейской Ассоциации Нейрохирургических Обществ, лауреат премии Правительства РФ
Гринь Андрей Анатольевич, заведующий научным отделением неотложной нейрохирургии Гбуз «Нии Скорой помощи им НВ Склифосовского ДЗМ», профессор кафедры нейрохирургии и нейрореанимации фгбоу Мгмсу им АИ Евдокимова МЗ Р Ф., главный нейрохирург ДЗМ.
Гуща Артём Олегович, д-р мед. наук, профессор Российской Академии Наук, врач- нейрохирург, заведующий нейрохирургическим отделением с группой эндоваскулярной и сосудистой хирургии Федерального Государственного бюджетного научного учреждения «Научный центр неврологии», Москва, 125367, Волоколамское шоссе 80. Адрес электронной почты Gushcha@neurology.ru. Вице Президент Межрегиональной организации «Ассоциация хирургов- вертебрологов» ORCID 0000- 0003-3451-5750 , Author ID Scopus 7003800450, Researcher ID (WoS) B-5993-2012, РИНЦ 250305. Artem Olegovich Gushcha, DMSc, Chief of Department of Neurosurgery Research Center of Neurology 125367 Moscow Volokolamskoe str.,80 e-mail: Gushcha@neurology.ru Russian Academy of Medical Sciences, Professor Association of Spinal Surgeons, Vice President ORCID 0000-0003-3451-5750 , Author ID Scopus 7003800450, Researcher ID (WoS) B-5993-2012, RSCI 250305
Сороковиков Владимир Алексеевич д.м.н., профессор, директор ИНЦХТ, заведующий кафедрой травматологии, ортопедии и нейрохирургии ИГМАПО
Авторы заявляют об отсутствии конфликта интересов
Приложение А2. Методология разработки клинических рекомендаций
Целевая аудитория данных клинических рекомендаций:
- врачи-нейрохирурги;
- врачи-травматологи-ортопеды;
- врачи-неврологи;
- врачи-терапевты участковые;
- врачи по медицинской реабилитации;
- врачи физической и реабилитационной медицины;
- врачи по лечебной физкультуре.
Таблица 1. Шкала оценки уровней достоверности доказательств (УДД) для методов диагностики (диагностических вмешательств)

Таблица 2. Шкала оценки уровней достоверности доказательств (УДД) для методов профилактики, лечения и реабилитации (профилактических, лечебных, реабилитационных вмешательств)


Таблица 3. Шкала оценки уровней убедительности рекомендаций (УУР) для методов профилактики, диагностики, лечения и реабилитации (профилактических, диагностических, лечебных, реабилитационных вмешательств)

Порядок обновления клинических рекомендаций.
Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию – не реже чем один раз в три года, а также при появлении новых данных с позиции доказательной медицины по вопросам диагностики, лечения, профилактики и реабилитации конкретных заболеваний, наличии обоснованных дополнений/замечаний к ранее утверждённым КР, но не чаще 1 раза в 6 месяцев.
Приложение А3. Справочные материалы, включая соответствие показаний к применению и противопоказаний, способов применения и доз лекарственных препаратов, инструкции по применению лекарственного препарата
Не требуются.
Приложение Б. Алгоритмы действий врача

Алгоритм 1. Маршрутизация лечения пациента с дегенеративной патологией позвоночника
Приложение В. Информация для пациента
При возникновении болевого синдрома в области одного или нескольких отделах позвоночника с или без распространения боли в одну или несколько конечностей, слабости, онемения в одной или нескольких конечностях, нарушением функций тазовых органов пациенту необходимо обратиться к врачу-терапевту участковому (в случае необходимости — вызвать бригаду неотложной или скорой медицинской помощи), который по результатам сбора анамнеза, жалоб и клинического осмотра решит вопрос о проведении курса консервативного лечения, либо направит пациента к врачу-неврологу. Врач-невролог по результатам сбора анамнеза, жалоб и клинического осмотра решит вопрос о проведении курса консервативного лечения, дополнительного инструментального обследования (рентгенографии, МРТ, КТ и др.), а при необходимости — в плановом или экстренном порядке направит пациента к врачу- нейрохирургу или врачу-травматологу-ортопеду. Врач-нейрохирург или врач- травматолог-ортопед по результатам сбора анамнеза, жалоб и клинического осмотра, данных дополнительных методов обследования решит вопрос о необходимости хирургического вмешательства по поводу выявленной патологии позвоночника. В случае необходимости хирургического лечения, оно будет выполнено в сроки и объеме, соразмерном выявленной патологии и ее клинических проявлений. После проведения хирургического лечения пациента направляется по месту жительства для проведения послеоперационной реабилитации.
Приложение Г1-ГN. Шкалы оценки, вопросники и другие оценочные инструменты состояния пациента, приведенные в клинических рекомендациях
Приложение Г1. Шкала ВАШ
Название на русском языке: визуальная аналоговая шкала (ВАШ),
Оригинальное название: Visual Analog Scale
Источник:
A.Williamson, B. Hoggart: Pain: a review of three commonly used pain rating scales. Journal of Clinical Nursing. 14:798-804 2005.
Использование шкал и анкет в вертебрологии / В. А. Бывальцев, Е. Г. Белых, В. А. Сороковиков, Н. И. Арсентьева // Журнал неврологии и психиатрии им. C.C. Корсакова. – 2011. – Т. 111. – № 9-2. – С. 51-56.
Тип – шкала оценки
Назначение: оценка интенсивности боли
Содержание: Визуальная аналоговая шкала (длина отрезка – 10 см или 100 мм)

Ключ: ВАШ представляет собой линию 10 см (100 мм), на которой пациенту предлагается сделать отметку, соответствующую интенсивности боли, испытываемой в данный момент (или в течение определенного времени, например, за последнюю неделю), пациент делает выбор между «нет боли» и «невыносимая боль». Далее измеряют сантиметром расстояние между началом шкалы («нет боли») и отметкой пациента, сантиметры затем переводят в баллы (1 см = 10мм= 1 баллу).
Приложение Г2. Опросник Освестри
Название на русском языке: Опросник Освестри
Оригинальное название: The Oswestry low back pain disability questionnaire.
Источники:
Fairbank J.C., Couper J., Davies J.B., et al. The Oswestry low back pain disability questionnaire // Physiotherapy. 1980. Vol. 66. P. 271–273.
Бахтадзе М.А., Болотов Д.А., Кузьминов К.О. Индекс ограничения жизнедеятельности из-за боли в нижней части спины (опросник Освестри): оценка надёжности и валидности русской версии. Мануальная терапия, 2016.-N 4.-С.24-33.
Черепанов В.А. Русская версия опросника Освестри: культурная адаптация и валидность. Хирургия позвоночника 2009;(3):93–98. Тип – вопросник Назначение: Оценка степени нарушения функций (жизнедеятельности) при хронической боли в нижней части спины
Тип – вопросник
Назначение: оценка качества жизни
Содержание:
- В настоящее время у меня нет боли.
- В настоящее время боль очень легкая.
- В настоящее время боль умеренная.
- В настоящее время боль весьма сильная.
- В настоящее время боль очень сильная.
- В настоящее время боль настолько сильна, что трудно себе представить.
РАЗДЕЛ 2. Самообслуживание (например, умывание, одевание)
- Я могу нормально о себе заботиться, и это не вызывает особой боли.
- Я могу нормально о себе заботиться, но это весьма болезненно.
- Чтобы заботиться о себе, я вынужден из-за боли быть медлительным и осторожным.
- Чтобы заботиться о себе, я вынужден обращаться за некоторой посторонней помощью, хотя большую часть действий могу выполнять самостоятельно.
- Чтобы заботиться о себе, я вынужден обращаться за посторонней помощью при выполнении большей части действий.
- Я не могу одеться, с трудом умываюсь и остаюсь в постели.
РАЗДЕЛ 3. Поднятие предметов
- Я могу поднимать тяжелые предметы без особой боли.
- Я могу поднимать тяжелые предметы, но это вызывает усиление боли.
- Боль не дает мне поднимать тяжелые предметы с пола, но я могу с ними обращаться, если они удобно расположены (например, на столе).
- Боль не дает мне поднимать тяжелые предметы, но я могу обращаться с легкими или средними по весу предметами, если они удобно расположены (например, на столе).
- Я могу поднимать только очень легкие предметы.
- Я вообще не могу поднимать или носить что-либо.
РАЗДЕЛ 4. Ходьба
- Боль не мешает мне ходить на любые расстояния.
- Боль не позволяет мне пройти более 1 километра.
- Боль не позволяет мне пройти более 500 метров.
- Боль не позволяет мне пройти более 100 метров.
- Я могу ходить только при помощи трости или костылей.
- Я большую часть времени нахожусь в постели и вынужден ползком добираться до туалета.
РАЗДЕЛ 5. Положение сидя
- Я могу сидеть на любом стуле столько, сколько захочу.
- Я могу сидеть столько, сколько захочу, только на моем любимом стуле.
- Боль не позволяет мне сидеть более 1 часа.
- Боль не позволяет мне сидеть более чем 1/2 часа.
- Боль не позволяет мне сидеть более чем 10 минут.
- Боль совсем лишает меня возможности сидеть.
РАЗДЕЛ 6. Положение стоя
- Я могу стоять столько, сколько захочу, без особой боли.
- Я могу стоять столько, сколько захочу, но при этом боль усиливается.
- Боль не позволяет мне стоять более 1 часа.
- Боль не позволяет мне стоять более 1/2 часа.
- Боль не позволяет мне стоять более 10 минут.
- Боль совсем лишает меня возможности стоять.
РАЗДЕЛ 7. Сон
- Мой сон никогда не прерывается из-за боли.
- Мой сон редко прерывается из-за боли.
- Из-за боли я сплю менее 6 часов.
- Из-за боли я сплю менее 4 часов.
- Из-за боли я сплю менее 2 часов.
- Боль совсем лишает меня возможности спать.
РАЗДЕЛ 8. Сексуальная жизнь (если возможна)
- Моя сексуальная жизнь нормальна и не вызывает особой боли.
- Моя сексуальная жизнь нормальна, но немного усиливает боль.
- Моя сексуальная жизнь почти нормальна, но значительно усиливает боль.
- Моя сексуальная жизнь существенно ограничена из-за боли.
- У меня почти нет сексуальной жизни из-за боли.
- Боль полностью лишает меня сексуальных отношений.
РАЗДЕЛ 9. Досуг
- Я могу нормально проводить досуг и не испытываю при этом особой боли.
- Я могу нормально проводить досуг, но испытываю усиление боли.
- Боль не оказывает значительного влияния на мой досуг, за исключением интересов, требующих наибольшей активности, таких, как спорт, танцы и т.д.
- Боль ограничивает мой досуг, я часто не выхожу из дома.
- Боль ограничивает мой досуг пределами моего дома.
- Боль лишает меня досуга.
РАЗДЕЛ 10. Поездки
- Я могу ездить куда угодно без боли.
- Я могу ездить куда угодно, но это вызывает усиление боли.
- Несмотря на сильную боль, я выдерживаю поездки в пределах 2 часов.
- Боль сокращает мои поездки менее чем до 1 часа.
- Боль сокращает самые необходимые поездки до 30 минут.
- Боль совсем не дает мне совершать поездки, я могу отправиться только за медицинской помощью.
Ключ: вопросник Освестри состоит из 10 разделов. В каждом разделе первый ответ — минимальный балл (0), последующие ответы соответственно 1,2,3,4, и 5 баллов. В случае, когда заполнены все 10 разделов, индекс Освестри высчитывается так: сумма набранных баллов / 50 (максимально возможное количество баллов) х 100 =. Если один из разделов не заполнен или не поддается оценке (например, сексуальная жизнь), индекс Освестри высчитывается так: сумма набранных баллов / 45 (максимально возможное количество баллов) х 100 =. Чем больше индекс, тем значительнее нарушена жизнедеятельность. С помощью вопросника возможна также оценка состояния пациента в динамике, например на фоне терапии.
Приложение Г3. Опросник по здоровью EQ-5D
Название на русском языке: Опросник качества жизни EQ-5D
Оригинальное название European Quality of Life Questionnaire (EQ-5D)
Источник:
Rabin R, de Charro F. EQ-5D: a measure of health status from the EuroQol Group. Ann Med. 2001 Jul;33(5):337-43. doi: 10.3109/07853890109002087. PMID: 11491192.
Brooks R, Boye KS, Slaap B. EQ-5D: a plea for accurate nomenclature. J Patient Rep Outcomes. 2020 Jul 3;4(1):52. doi: 10.1186/s41687-020-00222-9. PMID: 32620995; PMCID: PMC7334333.
Российские популяционные показатели качества жизни, связанного со здоровьем, рассчитанные с использованием опросника EQ-5D-3L / Е. А. Александрова, А. Р. Хабибуллина, А. В. Аистов [и др.] // Сибирский научный медицинский журнал. – 2020. – Т. 40. – № 3. – С. 99-107. – DOI 10.15372/SSMJ20200314.
Тип – вопросник
Назначение: оценка качества жизни
Содержание:
Отметьте галочкой ОДИН квадрат в каждом из разделов, приведенных ниже. Укажите такие ответы, которые наилучшим образом отражают состояние Вашего здоровья на СЕГОДНЯШНИЙ ДЕНЬ.
1) Подвижность
- Я не испытывая трудностей при ходьбе
- Я испытываю некоторые трудности при ходьбе
- Я прикован (-а) к постели
2) Уход за собой
- Я не испытываю трудностей при уходе за собой
- Я испытываю некоторые трудности с мытьем или одеванием
- Я не в состоянии сам (-а) мыться или одеваться
- Я не испытываю трудностей в моей повседневной деятельности
- Я испытываю некоторые трудности в моей повседневной деятельности
- Я не в состоянии заниматься своей повседневно деятельностью
4) Боль / дискомфорт
- Я не испытываю боли или дискомфорта
- Я испытываю умеренную боль или дискомфорт
- Я испытываю крайне сильную боль или дискомфорт
5) Тревога / Депрессия
- Я не испытываю тревоги или депрессии
- Я испытываю умеренную тревогу или депрессию
- Я испытываю крайне сильную тревогу или депрессию

Ключ: EQ-5D — это стандартизированный прибор для оценки качества жизни респондента:
(а) в виде профиля здоровья – пять вопросов (подвижность, уход за собой, обычная деятельность, боль/дискомфорт, тревога/депрессия), в каждом из которых три уровня выраженности проблем, и
(б) балльной оценки, полученной с помощью визуальной аналоговой шкалы EQ–VAS
Приложение Г4 Шкала оценки неврологического статуса Frankel
Источник: Frankel H.L. The value of postural reduction in the initial management of closed injuries of the spine with paraplegia and tetraplegia / H.L. Frankel, D.O. Hancock, G. Hyslop, J. Melzak, L.S. Michaelis, G.H. Ungar, J.D. Vernon, J.J. Walsh // Paraplegia. – 1969. – Vol. 3, № 7. – P. 179–192.
Тип – шкала оценки
Назначение: Оценка неврологического статуса пациентов
Содержание: шкала содержит 5 классов А, B, C, D, E, которые отражают выраженность утраты функций спинного мозга и его корешков.
Ключ:

Приложение Г5 Индекс ограничения жизнедеятельности из-за боли в шее
Название на русском языке: Индекс ограничения жизнедеятельности из-за боли в шее
Оригинальное название Neck Disability Index (NDI)
Источник:
Steinhaus ME, Iyer S, Lovecchio F, Stein D, Ross T, Yang J, Lafage V, Albert TJ, Kim HJ. Which NDI domains best predict change in physical function in patients undergoing cervical spine surgery? Spine J. 2019 Oct;19(10):1698-1705. doi: 10.1016/j.spinee.2019.06.006. Epub 2019 Jun 15. PMID: 31207316.
The Neck Disability Index-Russian Language Version (NDI-RU): A Study of Validity and Reliability / M. A. Bakhtadze, K. O. Kuzminov, D. A. Bolotov [et al.] // Spine. – 2015. – Vol. 40. – No 14. – P. 1115-1121. – DOI 10.1097/BRS.0000000000000880.
Тип – вопросник
Назначение – оценка нарушения дееспособности. NDI является аналогом ODI, но ориентирован на оценку нарушения жизнедеятельности, обусловленной патологией шейного отдела позвоночника. Он также состоит из десяти вопросов о нарушении дееспособности, связанной с болью, и включает такие вопросы, как головные боли, проблемы с концентрацией внимания, проблемы с чтением и нарушением сна.
Содержание:
Интенсивность боли в шее.
- В настоящий момент у меня нет боли в шее.
- В настоящий момент боль в шее очень лёгкая.
- В настоящий момент боль в шее умеренная.
- В настоящий момент боль в шее довольно сильная.
- В настоящий момент боль в шее очень сильная.
- В настоящий момент боль в шее самая сильная из всех болей, которые только можно себе представить.
Самообслуживание (умывание, одевание и т.п.).
- Я могу обслуживать себя нормально без особой боли в шее.
- Я могу обслуживать себя нормально с некоторой болью в шее.
- Самообслуживание причиняет мне боль в шее, и мне приходится быть медлительным и осторожным.
- Я нуждаюсь в посторонней помощи, но в основном, обслуживаю себя самостоятельно.
- Чтобы обслуживать себя нормально, я по большей части нуждаюсь в ежедневной посторонней помощи.
- Я не могу самостоятельно одеться. Я с трудом умываюсь и остаюсь в постели.
Поднимание предметов.
- Я могу поднимать тяжёлые предметы без особой боли в шее.
- Я могу поднимать тяжёлые предметы с некоторой болью в шее.
- Боль в шее мешает мне поднимать тяжёлые предметы с пола, но я могу справиться, если они расположены удобно, например – на столе.
- Боль в шее мешает мне поднимать тяжёлые предметы с пола, но я могу справиться с лёгкими предметами или предметами средней тяжести, если они удобно расположены.
- Я могу поднимать только очень лёгкие предметы.
- Я вовсе не могу ни поднять, ни перенести что-либо.
Чтение (в том числе с экрана компьютера).
- Я могу читать столько, сколько захочу, без боли в шее.
- Я могу читать столько, сколько захочу, с лёгкой болью в шее.
- Я могу читать столько, сколько захочу, с умеренной болью в шее.
- Я не могу читать столько, сколько захочу, из-за умеренной боли в шее.
- Я не могу читать столько, сколько захочу, из-за сильной боли в шее.
- Из-за боли в шее я не могу читать совсем.
Головная боль.
- У меня нет головных болей.
- Иногда меня беспокоит лёгкая головная боль.
- Иногда меня беспокоит умеренная головная боль.
- Меня часто беспокоит умеренная головная боль.
- Меня часто беспокоит сильная головная боль.
- Голова болит постоянно.
Концентрация внимания, сосредоточение.
- Я могу полностью сосредоточиться без особых затруднений.
- Я могу полностью сосредоточиться с небольшими затруднениями.
- Чтобы сосредоточиться, мне нужно приложить достаточное усилие.
- Мне довольно трудно сосредоточиться.
- Мне крайне тяжело сосредоточиться.
- Я не могу сосредоточиться совсем.
Работоспособность.
- Я могу работать столько, сколько необходимо вообще без боли в шее.
- Я могу работать, сколько необходимо, с лёгкой болью в шее.
- Я работаю столько, сколько необходимо, с умеренной болью в шее.
- Я не могу работать столько, сколько необходимо, из-за умеренной боли в шее.
- Из-за сильной боли в шее я с трудом делаю какую-либо работу.
- Из-за сильной боли в шее я не могу работать совсем.
Вождение.
- Я могу водить машину вообще без боли в шее.
- Я могу водить машину столько, сколько захочу, с лёгкой болью в шее.
- Я могу водить машину столько, сколько захочу, с умеренной болью в шее.
- Я не могу водить машину столько, сколько захочу, из-за умеренной боли в шее.
- Из-за сильной боли в шее я с большим трудом могу водить машину.
- Из-за боли в шее я не могу водить машину совсем.
Сон.
- У меня нет проблем со сном.
- Из-за боли в шее мой сон слегка нарушен (менее чем один час бессонницы).
- Из-за боли в шее мой сон немного нарушен (1-2 часа бессонницы).
- Из-за боли в шее мой сон умеренно нарушен (2-3 часа бессонницы).
- Из-за боли в шее мой сон сильно нарушен (3-5 часов бессонницы).
- Из-за боли в шее мой сон полностью нарушен (5-7 часов бессонницы).
Отдых и Досуг (свободное время).
- Я могу отдыхать и развлекаться вообще без боли в шее.
- Я могу отдыхать и развлекаться с некоторой болью в шее.
- Из-за боли в шее мне доступно большинство, но не все виды отдыха и развлечений.
- Из-за боли в шее мне доступны лишь некоторые виды отдыха и развлечений.
- Из-за боли в шее я могу отдыхать и развлекаться с большим трудом.
- Из-за боли в шее я совсем не могу отдыхать и развлекаться.
Опросник содержит всего 10 разделов; в свою очередь, каждый из десяти разделов содержит по 6 утверждений. Каждому утверждению присваивают балл от 0 до 5 так, что первому утверждению соответствует 0, а последнему – 5. Так, например, утверждению первого раздела «в настоящий момент боль в шее умеренная» соответствует 2 балла, а утверждению «в настоящий момент боль в шее довольно сильная» — 3 балла. После того, как пациент заполнил опросник, вычисляют общее число баллов, суммируя число баллов по каждому разделу. Затем определяют степень ограничения жизнедеятельности. Ограничение жизнедеятельности можно оценить в баллах или в процентах. Ограничение жизнедеятельности в баллах оценивают по шкале от 0 до 50, поскольку минимальное число баллов, которое можно набрать по шкале, равно 0, а максимальное – 50. Например, пациент заполнил все 10 разделов опросника, и сумма баллов равна 16. Это значит, что его жизнедеятельность ограничена на 16 баллов. Иногда, пациенты пропускают один из разделов опросника, чаще всего – раздел «Вождение». (Как правило, это пациенты пользующиеся, преимущественно, общественным транспортом). В таких случаях, ограничение жизнедеятельности оценивают в процентах. Для этого, сумму баллов разделяют на 45 (максимальное число баллов, которое можно набрать, заполнив 9 разделов опросника), умножают на 100%. Например, после заполнения пациентом 9 разделов опросника сумма баллов равна 16. Тогда, 16/45×100% = 35,55%. Округлив дробное число до целого получим 36%. Интерпретация результатов в баллах: 0 – 4 баллов = нет ограничения жизнедеятельности; 5 – 14 = ограничение лёгкое; 15 – 24 = умеренное; 25 – 34 = сильное; > 35 = полное. Интерпретация результатов в процентах: 0% – 9% = нет ограничения жизнедеятельности; 10% – 29% = ограничение лёгкое; 30% – 49% = умеренное; 50% – 69% = сильное; > 70% = полное.
Болезни позвоночника
Очень содержательная статья об основных болезнях позвоночника. Разобрано 99% основных заболеваний, их причинах и лечении.
Каждый сегмент позвоночника имеет большое значение для нормальной работы всего позвоночного столба и спинного мозга, поскольку стабильность каждого сегмента зависит от других позвонков и дисков и, только так, позвоночник может функционировать полноценно. С течением времени, позвоночник подвергается постоянному напряжению, травмам или другим воздействиям, подвергается различных заболеваниям, таким как дегенерация дисков, позвонков, артриту и т.д. Эти состояния могут вызвать появление болевых проявлений, нарушение функций.
Болезней позвоночника достаточно много, но чаще всего встречается ряд заболеваний, которые имеют клиническое значение.
Анкилозирующий спондилит (болезнь Бехтерева). Это заболевание является разновидностью артрита, при котором происходит хроническое воспаление суставов позвоночника, крестцово-подвздошных суставов. Первоначально, воспаление возникает в крестцово-подвздошных суставах, затем переходит в позвоночник, приводя к скованности и ограничению подвижности. При длительном воспалении суставов позвоночника (спондилите), образуются депозиты кальция в связках вокруг межпозвоночных дисков, что приводит к ослаблению дисков и снижению их амортизационной и опорной функций. По мере накопления депозитов кальция в связках происходит значительно снижение, как объема движений, так и гибкости в позвоночнике. Болезнь может прогрессировать до сращения позвонков, что называется анкилозом. В результате анкилоза позвоночник теряет мобильность, позвонки становятся хрупкими, увеличивается риск перелома позвонков. Кроме повреждения позвоночника болезнь Бехтерева приводит к нарушениям в работе других органов, так как заболевание это системное.
Протрузия диска
Протрузии дисков не являются редкостью и довольно часто визуализируются при МРТ исследовании или КТ исследовании. Но само наличие протрузии не является клинически особо значимой находкой, особенно если обнаруживается у пациентов пожилого возраста, так как чаще наличие протрузии свидетельствуют о дегенеративных инволюционных изменениях в позвоночнике. Клиническое значение протрузия имеет только в том случае, если есть болевые проявления.
Остеохондроз
В течение времени позвоночник подвергается ежедневным нагрузкам и незначительным травмам, что в конечном итоге приводит к износу межпозвонковых дисков и их дегенерации. Фиброзное кольцо межпозвонкового диска при нагрузках подвергается повреждению, возникают микроразрывы фиброзной ткани, и потом зона повреждения замещается рубцовой ткани, эластические свойства которой значительно хуже, чем у фиброзной ткани. Такие изменения в фиброзном кольце приводят к снижению амортизационных функций диска и большему риску повторных разрывов диска. По мере рубцевания фиброзного кольца происходит также постепенное усыхание студенистой части диска (ядра), что приводит в свою очередь к снижению высоты диска. По мере снижения высоты диска и амортизационных функций позвонки начинают больше воздействовать друг на друга при нагрузках, что ведет к образованию костных разрастаний (остеофитов). Нарушение целостности фиброзного кольца ведет к образованию грыж дисков. Грыжи дисков и остеофиты могут оказывать компрессионное воздействие на корешки или стенозу, что приводит к появлению неврологической симптоматики.
Синдром фасеточных суставов
Фасеточные суставы соединяют позвонки друг с другом и позволяют обеспечить стабильность и подвижность позвонков. Как и любые другие суставы в организме, фасеточные суставы подвержены дегенеративным изменениям в хрящевой ткани. При артрите фасеточных суставов происходит как нарушение нормальных функций движения в позвоночнике, так и развивается клиническая картина (боли в спине, ограничение подвижности).
Фораминальной стеноз
Фораминальный стеноз это сужение позвоночного отверстия, через которое проходит корешок спинного мозга на выходе из позвоночника. Как правило, фораминальный стеноз возникает на фоне дегенеративных изменений позвоночника. Грыжи дисков, протрузии, отек мягких тканей и избыточные костные разрастания (остеофиты) могут приводить к развитию фораминального стеноза и компрессии корешков
Стеноз позвоночного канала
Стеноз это сужение пространства в позвоночнике, где проходит спинной мозг и корешки спинного мозга. Пространство спинального канала, как правило, изначально не очень большое, особенно в шейном и грудном отделах позвоночника, а при различных патологических изменениях в позвоночнике становится критически маленьким. Это могут быть как дегенеративные изменения в позвоночнике, так и травмы. Значительное сужение (стеноз) спинномозгового канала приводит к компрессионному воздействию на спинной мозг, что будет проявляться болями, слабостью в конечностях, нарушениями чувствительности, в тяжелых случаях нарушения функции мочевого пузыря и кишечника. У многих людей пожилого возраста имеется стеноз спинномозгового канала, в той или иной степени. В отличие от грыжи диска, при которой происходит компрессия одного – двух нервов и возникает картина радикулопатии, при стенозе происходит компрессионное воздействие одновременно на много нервов и такое состояние называется миелопатией. При стенозе возможно консервативное лечение, если симптоматика умеренная. Если есть выраженная неврологическая симптоматика, то тогда обычно рекомендуется оперативное лечение, цель которого провести декомпрессию спинного мозга.
Грыжа межпозвоночного диска
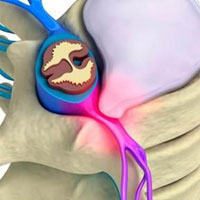
Грыжи межпозвоночных дисков происходит разрыв фиброзного кольца, которое окружает межпозвоночный диск. Этот разрыв вызывает высвобождение центральной части диска, содержащей вещество, которое называется желатинозным студенистым ядром. При давлении позвонков сверху и снизу студенистое ядро выходит наружу, оказывает давление на ближайшие нервные структуры и вызывает сильную боль и повреждение нерва. Грыжи дисков, чаще всего, возникают в поясничном отделе позвоночника и иногда называются экструзией диска.
Радикулопатия
Термин радикулит (радикулопатия) широко распространен, означает компрессию корешка. Радикулит может быть как в поясничном, так и в шейном или гораздо реже в грудном отделах позвоночника. Компрессия корешка возникает при избыточном давлении на нервный корешок. Избыточное давление может быть как со стороны костных тканей, так и мягких тканей (мышцы, хрящи, связки). Это давление нарушает функцию нерва, вызывая боль, покалывание, онемение или слабость.
Остеопороз заболевание, при котором происходит ослабление костной ткани, в том числе и позвонков, что увеличивает риск перелома позвонков, даже при незначительных нагрузках. Компрессионные переломы позвоночника являются наиболее распространенным типом переломов, обусловленных остеопорозом, также возможны при остеопорозе переломы бедра и запястья. Эти переломы позвонков могут изменить форму и прочность позвоночника, особенно у пожилых женщин, у которых на фоне таких переломов нередко возникает деформация позвоночника. Позвоночник приобретает избыточный наклон в грудном отделе (кифоз) и выпиранию плеч вперед. При выраженном остеопорозе даже простые движения, такие как наклон вперед, могут привести к перелому позвонков.
Пояснично-крестцовый радикулит
Пояснично-крестцовый радикулит (ишиас) связан с компрессией или повреждением седалищного нерва. Этот нерв проходит от нижней части спинного мозга, вниз по задней части ноги, к стопе. Повреждение или давление на седалищный нерв может вызвать характерные для пояснично-крестцового радикулита боли: острая или жгучая боль, которая исходит из нижней части спины в бедро и по пути следования седалищного нерва к стопе.
Спондилез
Спондилез это дегенеративное заболевание позвоночника, нередко приводящее к нарушению подвижности позвоночника, и обусловлено изменениями в костной ткани позвонков и развитием костным разрастаний (остеофитов).
Переломы позвоночника
Позвонки обладают большой прочностью и могут выдерживать большое давление, в то же время позвоночник не теряет гибкость. Но, как и другие кости в организме, они могут ломаться при экстремальном избыточном давлении, травме или заболевании. В таких случаях повреждения или переломы позвонков могут быть как незначительными, так и тяжелыми.
Компрессионные переломы
Как следует из названия, компрессионные переломы возникают от чрезмерных осевых нагрузок, что нарушает целостность тела позвонка. Остеопороз является одной из ведущих причин компрессионных переломов, так как происходит снижение способности позвонков выдерживать нагрузки. В таких случаях даже легкое падение или даже кашель могут привести к компрессионному перелому. Люди часто воспринимают боль в спине, как нормальный процесс старения, и подчас компрессионные переломы остаются незамеченными. Повторные компрессионные переломы могут приводить к уменьшению высоты позвоночника. Другой распространенной причиной компрессионного перелома является травма, такая как падение.
Часто, компрессионные переломы позвоночника в конечном итоге консолидируются самостоятельно (без лечения). Для снятия боли могут быть назначены препараты НПВС (например, аспирин)..При выраженных переломах возможно применение хирургических методов (вертебропластика и кифопластика).
Взрывные переломы
Взрывные переломы, как правило, возникают при тяжелой травме (например, при ДТП или падении с высоты). Взрывные переломы значительно более опасны, чем компрессионные переломы, так как передняя и средняя часть тела позвонка разбиты на несколько фрагментов, и это, скорее всего, может привести к травме спинного мозга. Кроме того, в связи с тем, что тело позвонка теряет свою целостность, позвоночник становится нестабильным. В некоторых случаях при взрывных переломах, если нет воздействия на спинной мозг, можно провести консервативное лечение. Если же есть свободные фрагменты или повреждение нервных структур, то необходимо оперативное лечение.
Переломы сгибания — разгибания
Такие переломы иногда называют переломами Chance, возникают при резком сгибании- разгибании. Чаще всего, такой вид травмы возникает при автомобильных авариях, у людей, пристегнутых ремнем безопасности, и возникает не только перелом позвонков, но и связок, дисков, а иногда и внутренних органов. Такие переломы, как правило, нестабильны и требуют оперативного лечения. Такой тип переломов встречается в 5-10 % случаев переломов позвоночника.
Перелом позвонка с дислокацией. Такие переломы возникают при воздействии большой силы, и происходит не только нарушение целостности тела позвонка, но и его смещение (за счет разрыва связок, дисков). Такие переломы часто требуют оперативного вмешательства.
Переломы также делятся на стабильные и нестабильные. Компрессионные переломы, как правило, считаются стабильными и не требуют хирургического вмешательства. Напротив,нестабильные переломы (например,взрывные или переломы Chance), как правило, требуют хирургического лечения нередко экстренного вмешательства.
Спондилолистез
Спондилолистез – это состояние, когда один позвонок скользит вперед (сублюксация) по отношению к другому. Дегенеративный спондилолистез поясничных позвонков часто является причиной приобретенной стеноза позвоночного канала в поясничном отделе позвоночника, особенно на уровне L4 и L5 и может проявляться клинически нейрогенной перемежающееся хромотой.
Спондилолиз
Это нарушение целостности дужки позвонка. Это нарушение может быть как врожденным, так и приобретенным в течение жизни. Спондилолиз может приводить к сползанию позвонка (листеза), особенно если спондилолиз двухсторонний.Приобретенный спондилолиз,как правило, возникает после стрессовых нагрузок и встречается у людей при интенсивной физической нагрузке например у спортсменов (особенно штангистов, футболистов, гимнастов).При выраженном спондилолизе лечение, как правило,оперативное.
Миелопатия
При компрессии спинного мозга грыжей диска или при стенозе спинального канала появляется характерная неврологическая симптоматика повреждения спинного мозга (миелопатия). Симптоматика миелопатии вариабельна и характеризуется двигательными нарушениями в конечностях, нарушением чувствительности, иногда нарушением функции органов малого таза. При серьезном повреждении спинного мозга может быть отсутствие рефлексов.
Синдром конского хвоста
Фактически спинной мозг заканчивается на уровне L2 и разветвляется на пучок нервов, который напоминает по всей форме «конский хвост». Синдром конского хвоста проявляется определенной группой симптомов (нарушение мочеиспускания, дефекации, онемение внутренней поверхности бедер, перианальной области, слабость в нижних конечностях). Как правило, при таком синдроме показана экстренная хирургическая операция.
Деформации позвоночника
Деформация позвоночного столба означает любое значительное отклонение от нормальных изгибов позвоночника. Наиболее распространенными являются
- Сколиоз
- Гиперкифоз
- Гиперлордоз
Существуют различные причины патологического искривления позвоночника. Некоторые дети рождаются с врожденным сколиозом или врожденные гиперкифозом.
Иногда нервные и мышечные заболевания, травмы или другие заболевания вызывают деформации позвоночника (например, церебральный паралич).
Чаще всего (до 80-85%) сколиоз встречается «идиопатический » (без очевидной причины). Идиопатический сколиоз развивается постепенно, но может быстро прогрессировать в период роста в подростковом возрасте.
Сколиоз
Термин сколиоз был впервые использован для описания этой деформации позвоночника Гиппократом в 400 году до нашей эры. Это прогрессирующее заболевание, причина которого неизвестна (идиопатический) в 80% случаев, хотя и существуют доказательства определенной роли генетического фактора и питания. У женщин в 10 раз выше риск развития сколиоза, чем у мужчин. Сколиоз часто сопровождается скручиванием позвоночника, что приводит к деформации реберных дуг и грудной клетки. Сколиоз обычно начинает проявляться в подростковом возрасте. Консервативное лечение достаточно эффективно при 1-2 степени сколиоза. При выраженной деформации (3-4 степени) и при прогрессирующем сколиозе в подростковом возрасте рекомендуется оперативное лечение (чем раньше проводится оперативное лечение, тем отдаленные результаты гораздо лучше).
Гиперкифоз
Небольшой кифоз является естественной кривизной грудного отдела позвоночника, в то время как гиперкифоз представляет собой избыточный наклон позвоночника в грудном отделе вперед (сутулость). Гиперкифоз распространен у пожилых людей и это, как правило, связано с наличием остеопороза и перенесенных компрессионных переломов позвонков. Причинами гиперкифоза могут быть также травмы, заболевания эндокринной системы и другие заболевания. В подростковом возрасте может встречаться такой гиперкифоз, как болезнь Шейермана Мау, для которой характера клиновидная деформация трех и более позвонков в грудном отделе позвоночника. Как правило, при болезни Шейермана Мау консервативное лечение достаточно эффективно, но при угле отклонения от оси более 60градусов рекомендуется оперативное лечение.
Гиперлордоз
Лордоз это естественный изгиб в поясничном отделе позвоночника вовнутрь, а гиперлордоз является патологическим увеличенным изгибом в поясничном отделе позвоночника. Гиперлордоз обычно сопровождается ненормальным наклоном таза вперед и часто сопровождается избыточным выпиранием ягодиц. Симптомы могут включать боль и онемение, если есть компрессия нервных структур. Как правило, гиперлордоз обусловлен слабостью мышц спины, гиперэкстензией, например, у беременных женщин, у мужчин с чрезмерным висцеральным жиром. Гиперлордоз также связан с половым созреванием.
Лечение гиперлордоза обычно не требуется, если нет воздействия на нервные структуры.
Опухоли позвоночника
Опухоли позвоночника встречаются достаточно редко. Опухоли могут быть доброкачественными и злокачественными. Первичные злокачественные опухоли спинного мозга встречаются очень редко. Злокачественные опухоли спинного обычно имеют метастатический характер и имеют первичный очаг в других органах и тканях.
С клинической и анатомической точки зрения опухоли могут быть классифицированы как опухоли эпидуральные, интрадуральные экстрамедуллярные и интрамедуллярные.
Метастатические опухоли позвоночника является наиболее распространенными для костных метастазов.
Наиболее распространенными солидными опухолями, вторично поражающими позвоночник являются: рак груди, простаты и почечная карцинома, на которые приходится почти 80% метастазов в позвоночник. На опухоли неизвестного первичного генеза приходится около 5% -10% случаев. Метастазы новообразований кроветворной системы составляют около 4% -10%.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Заболевания позвоночника
Заболевания позвоночника представляют крупную проблему для современной медицины в виду высокой частоты встречаемости и высокого риска наступления нетрудоспособности. Часть из них широко известна в связи с высокой распространенностью, другие встречаются значительно реже. В целом выделяют врожденные и генетические болезни, дегенеративные заболевания и артриты, инфекционные и воспалительные патологии, опухолевые заболевания. Отдельно стоят травмы.

Врожденные и генетические заболевания

Существует достаточно много различных врожденных аномалий строения и развития, а также заболеваний, передающихся наследственным путем. В зависимости от тяжести вызываемых ими нарушений они делятся на варианты развития, аномалии развития и уродства. Первые не сказываются на функциональности опорно-двигательного аппарата, а потому рассматриваются в качестве индивидуальной особенности. К их числу относятся spina bifida occulta (скрытое незаращение позвоночника), а также избыточная выраженность отростков позвонков. Подобные отклонения от нормы обычно не требуют лечения.
Аномалии развития уже приводят к функциональным нарушениям. Среди них чаще всего встречаются:
- Клиновидные и полупозвонки – аномалия развития тел позвонков, при которой во внутриутробном периоде нарушается процесс развития позвонков, что приводит к их сплющенности с одной стороны или отсутствию одной половины.

- Spina bifida posterior – аномалия развития дуги позвонка, при которой наблюдается просвет между ее правой и левой частью более 2 мм, неравномерность развития парных суставных отростков. В результате в присутствующую щель проникают оболочки спинного мозга, что приводит к неврологическим нарушениям разной степени тяжести вплоть до инвалидизации в раннем возрасте.

- Аномалия Киари – дефекты строения первых шейных позвонков провоцируют смещение фрагментов ствола мозга в их полость, что вызывает неврологические расстройства разной степени выраженности от нарушений речи и глотательного рефлекса до тяжелых двигательных расстройств.

- Люмбализация – частичное или полное отделение первого крестцового позвонка, вследствие чего он становится сверхкомплектным 6-м поясничным позвонком.
- Сакрализация – сращение последнего 5-го поясничного позвонка с крестцом.

Подобные аномалии развития, в особенности наличие клиновидных, добавочных позвонков, полупозвонков, люмбализации, становятся причиной врожденного сколиоза и/или кифоза, проявляющегося клинически в раннем, пубертатном или даже зрелом возрасте.
Уродства – тяжелые отклонения от нормы. Как правило, они сочетаются с другими патологиями и аномалиями развития, а потому диагностируются в самом раннем возрасте или еще на этапе внутриутробного развития.
Сколиоз

Сколиоз – деформация позвоночного столба во фронтальной плоскости с одновременной ротацией позвонков вокруг своей оси чаще всего наблюдающаяся в грудном отделе позвоночника и грудопоясничном переходе. Он диагностируется при угле искривления более 10°, но лечение показано при деформациях более 20—25°. Сколиоз бывает врожденным и приобретенным в результате возникновения дегенеративных изменений, травм. Также отдельно выделяют идиопатическую форму заболевания, когда точно установить причину его развития не удается.
Деформация позвоночника может быть сбалансированной и несбалансированной. В первом случае за счет образования двух дуг позвоночник возвращается к срединной линии. Также различают правостороннюю и левостороннюю форму в зависимости от того, в какой бок направлена выпуклая часть дуги. В подавляющем большинстве ситуаций сколиотическая деформация сочетается с кифозом или лордозом.
Чаще всего наблюдается S-образный сколиоз с плавными изгибами. Но при его развитии после перелома позвоночника или на фоне врожденных аномалий развития в основном наблюдается более тяжелая Z-образная форма.
Изначально заболевание протекает без выраженных клинических проявлений. Обнаруживают его, как правило, в детском возрасте во время профилактических ортопедических осмотров или родители самостоятельно обращают внимание на внешние признаки деформации. Симптомами сколиоза становятся асимметричное положение плеч, треугольников талии, подвздошных костей. По мере прогрессирования могут появляться боли после длительного сидения, стояния. В тяжелых случаях возможно развитие дыхательной недостаточности, проблем с сердечно-сосудистой системой, присоединение неврологической симптоматики.
Кифоз
Кифоз так же способен быть врожденным и приобретенным. При нем наблюдается увеличение естественного грудного изгиба позвоночника и сглаживание нормального лордоза (шейного и поясничного изгиба). Врожденный кифоз, причиной которого выступают аномалии развития позвонков или генетически обусловленные патологии, склонен при отсутствии лечения быстро прогрессировать и требовать проведения операции уже в детском возрасте.
Основным его проявлением является сутулость, опускание головы вперед. На первых стадиях это не сопряжено с болями, но может сопровождаться повышенной утомляемостью, дискомфортом в спине и шее, усиливающимся при физических нагрузках. По мере прогрессирования изменений происходит округление спины, опускание плеч вниз, выпирание живота вперед, нарастание интенсивности дискомфорта и появление болей. При отсутствии лечения происходит деформация грудной клетки, что отражается на работе легких, сердца. В тяжелых случаях формируется горб и наблюдается:

- снижение тонуса конечностей;
- утрата способности выполнять привычную физическую работу;
- сильный болевой синдром;
- головные боли, головокружения;
- необходимость в опоре;
- межреберная невралгия.
Дегенеративные заболевания и артриты
Дегенеративные заболевания встречаются значительно чаще других, а основными из них являются дегенеративные изменения в межпозвоночных дисках. Эти хрящевые тела разделяют тела позвонков и обеспечивают позвоночному столбу гибкость и подвижность, а также выполняют амортизационную функцию. При этом дегенеративные изменения в них по основной теории заложены генетически, но влияние разнообразных по характеру внешних и внутренних факторов приводит к их преждевременному развитию. Поэтому уже у лиц молодого и среднего возраста очень часто встречается остеохондроз.
При этом заболевании наблюдается постепенное уменьшение высоты диска и его дегидратация. Это приводит к воспалительному процессу в области поражения и создает предпосылки для развития корешкового синдрома, т. е. защемления проходящих через пораженный позвоночно-двигательный сегмент спинномозговых корешков. При этом возрастает внутридисковое давление и фиброзное кольцо, образованное переплетающимися в разных направлениях коллагеновыми волокнами, испытывает нетипичные перегрузки. Это приводит к образованию в нем трещин и возникновения риска пролабирования диска в позвоночный канал.
О наличии пролабирования говорят при равномерном увеличении границ более половины окружности диска до 3 мм. Если у детей подобное может рассматриваться в качестве варианта нормы, то у взрослых уже является признаком патологических изменений. Также на фоне остеохондроза часто формируются протрузии и грыжи, т. е. выпячивание вещества диска в позвоночный канал. О наличии протрузии говорят, когда ее величина меньше ширины, грыжей или экструзией же называют локальные выпячивания больших размеров. В обоих случаях на фоне трещин фиброзного кольца происходит его деформация и выход внутреннего содержимого диска за естественные границы. Это грозит полным разрывом фиброзного кольца и выходом пульпозного ядра в спинномозговой канал. В дальнейшем выпавшая часть может отделяться и трансформироваться в свободное хрящевое тело, что называют секвестрированной грыжей.
Клиническая картина дегенеративных изменений межпозвоночных дисков напрямую зависит от того, какой из них поражен, длительности течения заболевания и факта наличия компрессии спинномозговых корешков. Основными симптомами являются:
- боль в месте поражения, усиливающаяся при движении или длительном пребывании в статической позе;
- ограничение объема движений;
- рефлекторный спазм мышц при длительно сохраняющихся болях, усиливающий их;
- неврологические расстройства, возникающие при корешковом синдроме (радикулопатии), и проявляющиеся отдающими в иннервируемую сдавленным корешком часть тела болями, нарушениями чувствительности, снижением мышечного тонуса.
Дегенеративные изменения в межпозвонковых дисках часто сочетаются с аналогичными процессами в связках и дугоотростчатых (фасеточных) суставах. Хотя они могут развиваться и изолированно.
Артроз дугоотростчатых суставов

Дегенеративные изменения в фасеточных суставах сопровождаются истончением их хрящей и образованием костных наростов (остеофитов) на суставных поверхностях. Подобное сопровождается тупыми, ноющими болями, причем они склонны усиливаться в покое и ослабевать во время движения. По мере прогрессирования патологии они планомерно усиливаются. Формирующиеся остеофиты приводят к сужению межпозвоночных отверстий, что создает условия для развития корешкового синдрома.
Грыжа Шморля

Грыжа Шморля – грыжа межпозвонкового диска, формирующаяся в сторону замыкательной пластинки и тела соседнего позвонка. Она практически всегда протекает бессимптомно, хотя может проявляться локальной болью. Преимущественно формируется в грудном отделе. Но по мере роста она разрушает костные балки тела позвонка, что приводит к снижению его прочности и повышает риск компрессионных переломов.
Стеноз спинномозгового канала

Сужение позвоночного канала является одним из распространенных и опасных осложнений прогрессирующих дегенеративных изменений в дисках, связках, дугоотростчатых суставах. Хотя иногда он является врожденной патологией. Преимущественно стеноз возникает в поясничном отделе, что сопряжено с:
- хроническими болями в спине, усиливающимися при долгом стоянии, сидении;
- нейрогенной перемежающейся хромотой из-за болей в ногах, онемения, слабости мышц, судорог;
- нарушениями функций мочевого пузыря, эректильной дисфункцией, снижением либидо;
- корешковыми болями.
Характерной чертой является уменьшение болевого синдрома при приседании или наклоне вперед из положения сидя.
Спондилез

Спондилезом называют хроническое дегенеративное заболевание, часто наблюдающееся на фоне остеохондроза и других дегенеративно-дистрофических изменений. При нем происходит образование остеофитов в передних и боковых частях позвонков, что часто сочетается с обызвествлением передней продольной связки.
Иногда он протекает бессимптомно, но чаще проявляется ограничениями подвижности, тупыми болями в области поражения, которые склонны набирать интенсивность к вечеру и сохраняться по ночам. В результате больным сложно найти удобную позу для сна, что снижает его качество. Иногда он сопровождается корешковым синдромом, причем боли и другие неврологические расстройства часто возникают после тяжелых физических нагрузок и резких движений.
Спондилолистез

Спондилолистезом называют смещение тела позвонка относительно нижележащего в переднезаднем направлении. Это выступает следствием нарушения фиксации межпозвоночного диска, дегенеративных изменений в замыкательных пластинах и других аналогичных патологиях. В основном поражаются поясничные позвонки, хотя не исключены и другие локализации. Типичными симптомами являются:
- боли в области поражения;
- радикулопатия;
- нейрогенная перемежающаяся хромота.
Поскольку сместившийся позвонок провоцирует сужение позвоночного канала, может наблюдаться клиническая картина стеноза.
Нестабильность позвоночника

Дегенеративные заболевания позвоночника нередко сопровождаются развитием сегментарной нестабильности. В таких случаях наблюдается снижение жесткости позвоночно-двигательных сегментов, что вызывает более выраженное смещение позвонков, чем это наблюдается в норме. Подобное сопровождается болями, а в части случаев и деформациями позвоночного столба. Типичной чертой патологической подвижности является наличие «ступеньки» и отклонения остистых отростков в сторону, что можно заметить при пальпации.
Ревматоидный артрит
Ревматоидный артрит – воспалительное заболевание, преимущественно поражающее шейный отдел и имеющее наследственную предрасположенность. При нем в воспалительный процесс вовлекаются межпозвоночные диски и мелкие суставы позвоночного столба, а также другие суставы организма и внутренние органы. Характерными признаками поражения позвоночника являются:
- болевой синдром и скованность движений, особенно по утрам после сна;
- корешковый синдром;
- шейная миелопатия;
- синдром позвоночной артерии с развитием вертебробазилярной недостаточности и соответствующей клиникой (головокружения, головные боли, шум в ушах).
Болезнь повышает риск патологических переломов и подвывихов позвонков.
Анкилозирующий спондилоартрит

Анкилозирующий спондилоартрит или болезнь Бехтерева представляет собой системное заболевание, при котором наблюдается воспаление межпозвонковых суставов с последующим их обездвиживанием, т. е. развитием анкилоза, из-за сращения суставных концов и окостенения. Вследствие этого наблюдается существенное ограничение движений. Главной опасностью болезни является распространение патологического процесса на другие позвоночно-двигательные сегменты, крестцово-подвздошное сочленение и крупные суставы ног. Это приводит к инвалидизации.
Происходящие изменения сопровождаются слабовыраженными и перемещающимися болезненными ощущениями в спине, слабостью, повышенной утомляемостью. По мере прогрессирования патологии симптомы усиливаются, боли набирают интенсивность, особенно после продолжительного отдыха, сгибание спины становится все более проблематичным.
Впоследствии нередко развивается кифотическая деформация, повышается риск получения переломов. Поскольку заболевание является системным, одновременно с поражением позвоночника воспаление может развиваться в радужной оболочке и цилиарном теле глазного яблока, слизистой оболочке глаза, стенках аорты и других органов, в образовании которых участвует соединительная ткань.
Инфекционные и воспалительные заболевания

Основным путем инфицирования структур позвоночного столба является гематогенный, хотя не исключено задействование контактного, лимфогенного пути и переноса возбудителей с током спинномозговой жидкости. Чаще всего встречаются следующие инфекции:
- спинальный менингит – бактериальное, вирусное или грибковое поражение мягких оболочек спинного мозга и субарахноидального пространства, требующее немедленного оказания квалифицированной медицинской помощи, так как опасно летальным исходом;
- неспецифический спондилит – гнойно-воспалительное поражение позвонков и межпозвонковых дисков, обусловленное бактериальными инфекциями;
- туберкулезный спондилит – гранулематозное инфекционное заболевание позвоночника и окружающих его тканей, возникающее на фоне туберкулеза и распространения микобактерий
- абсцессы – различают паравертебральные, эпидуральные, субдуральные абсцессы (ограниченные гнойники) и абсцессы самого спинного мозга в зависимости от их локализации, но каждый такой случай требует как можно ранней диагностики и лечения, так как при низком иммунитете возможно быстрое развитие сепсиса, необратимого неврологического дефицита и летального исхода;
- миелит – острое воспалительное заболевание спинного мозга вирусной или бактериальной природы.
Менингит
Болезнь может протекать в острой, подострой и хронической форме, от чего напрямую зависят ее клинические проявления. В первом случае симптомы развиваются быстро, чаще всего в течение суток достигают максимальной выраженности. При подострой форме они нарастают на протяжении 1—7 дней.
При остром начале основными признаками являются:
- лихорадка;
- озноб;
- головная боль;
- нарушения сознания.
Также могут наблюдаться судороги, нарушения подвижности шеи, изменения чувствительности, мышечная слабость и другие симптомы.
Спондилиты
При спондилитах большинства видов наблюдаются хронические боли в спине в области поражения. Это сопряжено с повышением температуры, также возможно развитие неврологического дефицита.
Миелит
Миелит начинается остро после перенесенной респираторной инфекции и сопровождается:
- повышением температуры тела до высоких значений;
- слабостью в конечностях;
- ослаблением и потерей рефлексов;
- нарушениями чувствительности;
- болевым синдромом.
Опухоли, кисты и другие новообразования


Новообразования позвоночника могут быть доброкачественными и злокачественными. Основную массу представляют доброкачественные опухоли и опухолеподобные образования: кисты, гемангиомы, остеоид-остеомы, остеобластома, остеохондрома и пр. Злокачественные новообразования могут быть первичными, т. е. опухоль изначально формируется в позвоночных структурах, и вторичными, т. е. выступать метастазами злокачественных опухолей других органов. Вторичные или метастатические поражения позвоночного столба встречаются чаще первичных. При них основным симптомом является боль в спине. Но основной проблемой является сложность обнаружения метастазов малых размеров при инструментальных исследованиях.
Среди доброкачественных новообразований чаще всего встречаются гемангиомы. Они представляют собой венозную мальформацию в телах позвонков, которая иногда может частично выходить в эпидуральное пространство. В большинстве случаев она протекает бессимптомно. Но поскольку сосудистая опухоль снижает прочность костной ткани, гемангиома может обнаруживаться после патологических переломов позвонков. Редко опухоль отличается агрессивным ростом и может приводить к компрессии спинного мозга.
Нередко диагностируются и костно-хрящевые экзостозы (остеохондромы). Они формируются на теле или дуге позвонка и представляют собой костный нарост в виде цветной капусты, покрытый хрящевой шапочкой. Чаще всего они протекают бессимптомно, но также могут провоцировать механический импинджмент суставов и мышц, механическую компрессию спинного мозга.
Позвоночник и крестец так же может поражаться костными кистами. В первую очередь это аневризмальные кисты, которые чаще всего локализуются в дуге и теле позвонка. Они представляют собой многокамерные полые образования, заполненные кровянистым содержимым. Патология сопровождается болями в спине, склонные к медленному усилению. Иногда наблюдаются деформации позвоночника и корешковый синдром. Существует риск патологического перелома.
Значительно реже встречаются менингеальные кисты, которые представляют собой ограниченные скопления спинномозговой жидкости. На ранних стадиях патология может протекать бессимптомно ил провоцировать боли, парарапарезы, онемение. По мере увеличения образования возможно развитие планомерно прогрессирующего неврологического дефицита.
Травмы

Травмы позвоночника составляют 5,5—17,8% от всех случаев травматических повреждений опорно-двигательного аппарата. Чаще всего встречаются компрессионные и взрывные переломы.
Компрессионные переломы – травма тела позвонка, получаемая в основном при прямом ударе головой, например, о дно реки, падении с высоты, ДТП. Предрасполагающими факторами выступают остеопороз, грыжи Шморля, гемангиомы и некоторые другие заболевания. При компрессионном переломе наблюдается сплющивание одной половины позвонка, в результате чего он приобретает клиновидную форму.
Взрывные переломы – переломы тел, отростков, дуг позвонков, при которых образуются отдельные костные фрагменты. Как правило, они имеют острые грани и провоцируют травмирование окружающих тканей и анатомических структур.
Часто переломы позвонков сочетаются с повреждениями и разрывов связок. Это сопровождается возникновением после получения травмы болей и функциональных нарушений. Подобное создает риск нестабильности позвоночника, что способно привести к деформации или импинджменту спинного мозга и его корешков. При этом симптомы могут появляться как сразу после травмы, так и спустя 20 и более дней. Во всех случаях наблюдаются боли в области поражения, ограничения подвижности. Также возможно развитие неврологических расстройств, соответствующих уровню поражения.
При тяжелых травматических повреждениях, особенно при ДТП, возможно развитие контузии и гематомы спинного мозга. Если ситуация ограничивается отеком спинного мозга, прогноз по восстановлению функции спинного мозга благоприятный. Но в случаях образования гематомы существует высокий риск утраты функций, что во многом зависит от протяженности кровоизлияния.
Основные симптомы
Для каждого заболевания позвоночника характерна собственная клиническая картина. Некоторые из них имеют специфичные проявления, позволяющие сразу же заподозрить наличие определенных патологических изменений, признаки других же могут говорить о целом ряде возможных причин их появления, что требует проведения комплекса диагностических мероприятий. Но существует ряд симптомов, которые сопровождают большинство заболеваний позвоночника:
- тупая, ноющая боль в спине/шее, склонная усиливаться при движении, физических нагрузках и усиливаться с течением времени;
- ограничение подвижности, скованность движений;
- неравномерное напряжение мышц спины, болезненный спазм отдельных из них;
- слабость, повышенная утомляемость;
- нарушения чувствительности разного рода, преимущественно онемение, ощущение бегания мурашек.
Когда нужно срочно обратиться к врачу
Любые признаки неблагополучия со стороны позвоночного столба являются поводом для получения консультации невролога или вертебролога. Но как можно быстрее обратиться к врачу необходимо при:

- появлении и сохранении нарушений после падения, получения удара в спину, ДТП;
- появлении или сохранении болей в спине при пребывании в горизонтальном положении;
- неэффективности традиционных обезболивающих препаратов из группы НПВС (ибупрофен, диклофенак, мелоксикам и др.);
- стойких неврологических нарушениях (онемения конечности, снижение тонуса мышц, расстройства работы внутренних органов, в частности органов малого таза);
- острых, нестерпимых болях.
Диагностика
При появлении признаков заболеваний позвоночника рекомендовано как можно быстрее обратиться к неврологу, травматологу-ортопеду или вертебрологу. Если ранее проводились какие-либо исследования позвоночного столба, рекомендуется взять их результаты с собой. На первой консультации врач собирает и изучает анамнез, проводит физикальный осмотр и при выявлении симптомов вертебральной патологии назначает необходимые инструментальные и лабораторные исследования.
Сбор анамнеза
Сбор анамнеза заключается в выяснении имеющихся жалоб, времени и условий их появления, факторов, провоцирующих усиление болевого синдрома и его интенсивности по 10-бальной шкале ВАШ. Также специалист уточняет, диагностировались ли у близких родственников патологии позвоночника, особенности трудовой деятельности пациента, образа жизни, наличие сопутствующих заболеваний и др.
Физикальный осмотр
Вторым этапом является физикальный осмотр, проводимый в положении стоя, лежа и сидя. Он включает оценку осанки, походки, позы, которую принимает пациент, глубины физиологических изгибов. Доктор пальпирует позвонки, оценивает мышечный тонус, проводит тесты с осевой нагрузкой, надавливает на крылья подвздошных костей, просит пациента наклониться вперед, назад, в стороны, совершить другие движения и описать свои ощущения при этом. Дополнительно устанавливается неврологический статус путем проведения специфических неврологических тестов и проб. Иногда для сокращения перечня возможных причин развития нарушений со стороны позвоночника проводят диагностические пункции и блокады.
Инструментальная диагностика
Для точного установления диагноза и оценки степени патологических изменений, потенциальных рисков и разработки оптимальной тактики лечения обязательно назначаются инструментальные методы диагностики. Их выбор зависит от предполагаемого диагноза.
В большинстве случаев первоначально проводится рентгенологическое исследование. Снимки делают в 2-х проекциях, а при необходимости используют и функциональные укладки. Метод позволяет:
- обнаружить переломы, аномалии развития;
- оценить положение позвоночника;
- выявить отклонения от сагиттальной, фронтальной оси;
- определить наличие остеофитов, косвенных признаков дегенеративных изменений и пр.
При необходимости более детально изучить обнаруженные патологические изменения назначаются компьютерная томография (КТ) или магнитно-резонансная томография (МРТ). Первая используется для предельно точного изучения состояния костных структур, в то время как МРТ является лучшим методом диагностики изменений в состоянии мягкотканых структур, к числу которых относятся хрящи, включая межпозвонковые диски, связки, спинной мозг и пр. Но МРТ даже при наличии показаний может быть выполнена не всегда, например, при клаустрофобии, наличии кардиостимулятора, выраженном ожирении или в некоторых других случаях. Поэтому в таких ситуациях проводят КТ. Ее возможности несколько меньшие, чем у МРТ, но так же позволяют достаточно точно оценить состояние мягкотканых структур, поставить диагноз и разработать тактику лечения.
Дополнительно могут назначаться:
- электронейромиография;
- КТ-миелография;
- УЗИ сосудов;
- сцинтиграфия и пр.
Лабораторная диагностика
Лабораторные методы при заболеваниях позвоночника применяются относительно редко. В основном они показаны при воспалительных и инфекционных патологиях, а также при подготовке к предстоящей операции. Также к их помощи могут прибегать при наличии сопутствующих болезней для определения степени влияния вертеброгенных нарушений на их течение. Чаще всего назначаются:
- ОАК;
- ОАМ;
- биохимический анализ крови с индивидуальным подбором исследуемых параметров;
- коагулограмма.
Консервативное лечение
Большинству больных изначально показано консервативное, т. е. безоперационное лечение. Оно разрабатывается индивидуально для каждого пациента в соответствии с поставленным диагнозом, степенью обнаруженных патологических изменений, существующими рисками их прогрессирования и развития осложнений, характером сопутствующих заболеваний, возрастом и другими факторами. Как правило, терапия носит комплексный характер и состоит из:
- медикаментозного лечения – назначаются препараты разных групп для купирования болей, стимуляции естественных процессов восстановления, улучшения нервной проводимости и т. д.;
- физиотерапия – подбираются процедуры, способствующие уменьшению воспаления, болевого синдрома, активизации кровообращения и обменных процессов, но они показаны только вне обострения существующей патологии;
- ЛФК – подразумевает ежедневное выполнение персонально разработанного комплекса упражнений для укрепления мышечного корсета, активизации крово- и лимфотока, повышения скорости метаболизма, нормализации мышечного тонуса;
- мануальная терапия – назначается после купирования острого воспаления и позволяет улучшить состояние позвоночника за счет приближения к норме положения отдельных позвонков, нормализации расстояния между ними, устранения функциональных блоков и нормализации мышечного тонуса, что приводит к уменьшению болей и повышению подвижности.
Практически всем больным рекомендовано внести те или иные коррективы в образ жизни. При заболеваниях позвоночника категорически противопоказаны тяжелая физическая работа, особенно с осевыми нагрузками, продолжительное сидение, стояние и пребывание в других статических позах. Поэтому пациентам рекомендуется увеличить уровень повседневной физической активности за счет пеших прогулок, занятий йогой, плаванием, скандинавской ходьбой и некоторыми другими видами спорта. Также важно добиться оптимальных показателей веса, чему, как и улучшению обменных процессов, лучше всего способствует переход на здоровое сбалансированное питание.
В ряде случаев показано ортезирование, т. е. ношение специальных ортопедических корсетов, бандажей. Их жесткость и вид подбираются индивидуально в зависимости от поставленного диагноза. Например, при сколиозе показаны полужесткие и жесткие корсеты, а при дегенеративных изменениях чаще используются более эластичные модели.
Операции при заболеваниях позвоночника
В арсенале современных спинальных хирургов присутствует множество методик и техник хирургического лечения заболеваний позвоночника, причем большинство из них являются малоинвазивными. Это позволяет не только свести к минимуму возможные риски развития осложнений, но и сократить период вынужденной госпитализации, облегчить и сократить восстановительный период, а также обеспечить получение лучшего косметического эффекта.
Но операция проводится исключительно при наличии показаний для ее выполнения. Поэтому в каждом случае решение о ее необходимости, как и выбор конкретной техники осуществляется индивидуально. Коротко рассмотрим наиболее распространенные виды операций на позвоночнике. Но все они выполняются под контролем ЭОП и нейрофизиологического мониторинга.
Микродискэктомия
Микродискэктомия – операция, считающаяся «золотым стандартом» хирургического лечения межпозвонковых грыж, так как дает возможность резецировать экструзии любых типов и размеров или же удалять весь диск целиком для эффективной декомпрессии нервных структур. Но если в первом случае образовавшийся дефект закрывают специальными сетками, предотвращающими рецидив грыжи, то во втором – добиваются спондилодеза путем установки металлоконструкций или же имплантируют искусственный диск или его заменитель.
Микродискэктомия выполняется преимущественно из заднего доступа, хотя при операциях на шейном отделе в определенных случаях используется передний доступ. Она позволяет быстро устранить боли и неврологические нарушения с высокой вероятностью отсутствия рецидивов в том же позвоночно-двигательном сегменте.
Операция выполняется специальными микрохирургическими инструментами через разрез длиной до 3 см и с применением хирургического микроскопа. Мышцы осторожно разводятся в стороны, позвонок скелетируется. При необходимости врач рассекает желтую связку и вскрывает спинномозговой канал, например, при его стенозе.

Нуклеопластика и гидропластика
Эти виды хирургических вмешательств относятся к числу методик чрескожной хирургии, показанных при небольших протрузиях межпозвонковых дисков. В ходе них все манипуляции проводятся через прокол мягких тканей диаметром в несколько миллиметров. Его выполняют специальной полой канюлей, через которую к центру диска подводят электрод или наконечник аппарата, подающего жидкость под высоким давлением. Таким образом, при нуклеопластике происходит разрушение части пульпозного ядра тепловой энергией, а при гидропластике – напором жидкости. Второй вариант предпочтительнее, так как отсутствует риск теплового ожога окружающих структур.
В обоих случаях происходит разрушение части пульпозного ядра, что приводит к снижению внутридискового давления и уменьшению размера выпячивания. Соответственно, это позволяет добиться устранения болевого синдрома и других симптомов. Операции этого типа проводятся амбулаторно под местной анестезией и не требуют сложной реабилитации. Поэтому после них пациент может вернуться домой в тот же день. При этом на коже не остается никаких следов после естественного затягивания прокола. Единственным недостатком методик является ограниченность их применения: они могут использоваться только для лечения подсвязочных протрузий с размерами не более 7 мм.

Фораминотомия
Фораминотомия – оперативное вмешательство, показанное при сужении фораминальных отверстий позвонков в результате развития спондилеза или других патологических изменений. Оно заключается в хирургическом расширении их просвета за счет резекции участков с костными разрастаниями. Операция может сочетаться с микродискэктомией.
Фасетэктомия
Фасетэктомия показана при артрозе дугоотростчатых суставов и некоторых других нарушениях с их стороны. Она заключается в их частичном или полном удалении, хотя при наличии возможности стараются сохранить максимальный объем тканей во избежание развития нестабильности позвоночника.
Транспедикулярная фиксация
Это методика, предполагающая достижение спондилодеза за счет установки специальной системы винтов и пары стержней. Она широко используется для коррекции деформаций позвоночника, а также для стабилизации позвоночно-двигательных сегментов после удаления межпозвонковых дисков или опорных элементов.

Вертебропластика и кифопластика
Вертебропластика показана при компрессионных переломах позвонков, гемангиомах, тяжелом локальном остеопорозе, единичных локальных метастазах, аваскулярном некрозе позвонков и некоторых других случаях. Она заключается во введении внутрь пораженной кости специального костного цемента с помощью пункционной иглы. Это позволяет добиться существенного увеличения ее прочности и заполнения имеющихся полостей, что обеспечивает надежное сцепление разрозненных костных фрагментов. Материал затвердевает в течение 10 минут, превращая пораженную кость в единый, твердый конгломерат.
При кифопластике используется та же технология и материалы, но ее отличие заключается в первоначальном введении специального расширяющего баллона. Поэтому она в основном применяется при тяжелых компрессионных переломах, так за счет нагнетания воздуха в баллон удается восстановить нормальную форму и размеры тела позвонка. После этого образовавшуюся полость заполняют костным цементом, фиксируя достигнутый результат.

Ламинэктомия
Эта операция проводится в основном тогда, когда менее травматичными способами не удается добиться декомпрессии невральных структур или удалить новообразование. Она подразумевает удаление всего позвонка или его фрагмента, в частности дуги, суставных, поперечных отростков. Чаще всего ламинэктомия показана при стенозе позвоночного канала.
Таким образом, существует множество заболеваний позвоночника. Но сегодня практически все из них успешно поддаются лечению консервативным или хирургическим путем. А главным залогом благоприятного прогноза и полного выздоровления является своевременное обращение к специалисту при появлении первых симптомов нарушений со стороны позвоночного столба.
Источник https://diseases.medelement.com/disease/%D0%B4%D0%B5%D0%B3%D0%B5%D0%BD%D0%B5%D1%80%D0%B0%D1%82%D0%B8%D0%B2%D0%BD%D1%8B%D0%B5-%D0%B7%D0%B0%D0%B1%D0%BE%D0%BB%D0%B5%D0%B2%D0%B0%D0%BD%D0%B8%D1%8F-%D0%BF%D0%BE%D0%B7%D0%B2%D0%BE%D0%BD%D0%BE%D1%87%D0%BD%D0%B8%D0%BA%D0%B0-%D0%BA%D1%80-%D1%80%D1%84-2021/17111
Источник https://www.dikul.net/wiki/zabolevanija-pozvonochnika/
Источник https://spinelife.ru/zabolevaniya-pozvonochnika/