Ложный круп у детей
Супер-врач, который спас ребенка от третьего отита, как осложнение после болезни! Провела все исследования и анализы, которые необходимы. Сразу назначила лечение (и объяснила почему не надо делать то, что раньше). По результатам анализов назначила антибиотик, который сработал (до этого было все в пустую), и процедуры, на которые ездим в районую поликлинику. Врач из районной поликлиники очень хвалила назначения и рекомендации Ларисы Наилевны (сказала «вы попали к очень хорошему врачу»)
Мария Москва/43 Весь текст отзыва
Хочу выразить огромную благодарность Луниной Анне Викторовне.
Анна Викторовна – большой профессионал! За столь короткий срок, смогла поставить дочери недостающие звуки и автоматизировать их в речи. Спасибо огромное!
Содержание статьи:
Автор:
Баймурзина Оксана Викторовна
Заместитель главного врача, педиатр
Дата публикации 25 февраля 2021
Обновлено 13 апреля 2023
Статья проверена врачом: Микава Елена Ильдаровна

Ложный круп – острый воспалительный процесс, локализующийся в гортани. Сопровождается отеком подскладочной области. Это состояние приводит к обструкции. Воспаление чревато сужением области под голосовыми связками, что проявляется шумным и затрудненным дыханием. Распространенная причина – вирусная инфекция. От ларингита отличается стенозированием гортани. Данное заболевание наиболее распространено у детей в возрасте от 3 месяцев до 5 лет. По мере взросления ребенка это состояние перестает быть опасным для жизни, т. к. трахея становится больше и проблемы с дыханием, как правило, не возникают. Круп может появиться в любое время года, но чаще встречается в осенние и зимние месяцы.
Причины развития болезни
Этиология обычно вирусная – вирусы парагриппа, особенно I типа вызывают заболевание в 75% случаев. Относительно частые причины ложного крупа у детей: респираторно-синцитиальный вирус, аденовирус и коронавирус человека. Инфекция обычно распространяется при вдыхании зараженного воздуха, или при контакте с предметами, с которыми контактировал зараженный человек. Грипп – относительно редкая причина, которая требует более длительной госпитализации и имеет повышенный риск повторного приступа. Риновирус, энтеровирус и простой герпес являются спорадическими факторами возникновения легкого крупа. Также возможно развитие на фоне бактериального заражения микоплазмой, стрептококком, хламидией, золотистым стафилококком и др. Дифтерия была наиболее распространенной формой смертельного стенозирующего ларингита в другую эпоху, но в настоящее время данное заболевание практически отсутствует благодаря вакцинации населения.
Симптомы ложного крупа
- лающий кашель, который усиливается в ночные часы;
- шумное, учащенное дыхание;
- хрипота или осиплость голоса;
- инспираторный тип одышки;
- чрезмерное беспокойство.
Симптомы ложного крупа у детей появляются на 2-3 день от начала ОРИ (острой респираторной инфекции). Как правило, возникает увеличение шейных лимфатических узлов (лимфаденит).
При острой вирусной форме начало симптомов обычно постепенное, начиная с ринореи, легкого кашля и лихорадки. Прогрессирует через 12-48 часов, появляются типичные симптомы, дисфония, собачий кашель. Стридор (свистящее шумное дыхание) сначала возникает только при возбуждении или плаче, но с увеличением тяжести проявляется также в состоянии покоя.
Клиническое течение обычно колеблется, с ремиссией от 2 до 7 дней, хотя кашель может сохраняться дольше. В отличие от ларинготрахеита, ложный круп всегда возникает ночью – начало и прекращение симптомов резкие. Лихорадка обычно отсутствует. Эпизоды могут повторяться в течение двух ночей.
Альвеолярный газообмен является нормальным, и гипоксия будет только тогда, когда произойдет почти полная обструкция. Чрезмерная бледность, цианоз и ухудшение общего самочувствия требуют оказания немедленной медицинской помощи.
Возможные осложнения
При нарушении дыхания, которое характерно для II и III стадии болезни, возможно присоединение бактериальной флоры. При этом на стенках гортани образуется пленка гнойно-фибринозного типа.
При отсутствии своевременного лечения инфекция распространяется ниже, что чревато развитием трахеобронхита, бронхита или пневмонии. Среди распространенных осложнений следует выделить синусит, гнойный менингит, ангину, конъюнктивит и отит.
Диагностика ложного крупа
Как правило, диагноз является клиническим, и никаких дополнительных обследований не требуется. Необходимо провести быструю оценку общего самочувствия, жизненно важных признаков и психического состояния, чтобы выявить детей с тяжелым респираторным дистрессом и дыхательной недостаточностью. Диагностика должна проводиться в спокойной обстановке.
Тяжесть болезни определяется наличием стридора в покое, втягиванием грудной стенки, наличием или отсутствием бледности или цианоза и психической стабильностью.
Дополнительные методы диагностики:
- Пульсоксиметрия имеет ограниченную полезность, поскольку пульс может быть нормальным даже при значительной степени обструкции дыхательных путей. Пульс рекомендуется контролировать при тяжелом состоянии.
- Радиологическая оценка обычно не требуется. Рентген шеи может показать типичное прогрессирующее и симметричное сужение трахеи при субглотическом стенозе. Назначается при сомнительном диагнозе, нетипичном течении, подозрении на наличие инородного тела.
Проведение аспирации носоглотки для поиска возможной инфекционной этиологии может быть полезно у госпитализированных пациентов и для борьбы с инфекцией. Следует установить дифференциальный диагноз, прежде всего, при спазматическом ларингите, эпиглоттите и бактериальном трахеите и с другими причинами острой обструкции. Аспирация инородного тела может резко дебютировать, но ее также следует исключить у детей, которые не реагируют на лечение или имеют длительное восстановление.
Наличие хронических симптомов, постоянные или повторяющиеся, а также отсутствие катаральных признаков или лихорадки должны вызывать подозрение на врожденные аномалии дыхательных путей (ларингомаляция, паралич голосовых связок, субглотический стеноз, субглотическая гемангиома и пр.).
Ретрофарингеальный или периамиллальный абсцесс можно принять за ложный круп. В данном случае назначается КТ (компьютерная томография), которая позволяет установить точную причину. Дисфагия и чрезмерное слюноотделение могут указывать на эпиглоттит, инородное тело в дыхательных путях или пищеводе. Аллергический ангионевротический отек также может имитировать болезнь, хотя он обычно возникает на фоне других анафилактических проявлений.

Лечение ложного крупа
Если развивается респираторный паттерн, родители должны как можно быстрее проконсультироваться с педиатром или отоларингологом. Кортикоиды являются наиболее эффективными препаратами. Однократная доза перорального дексаметазона эффективна во всех случаях, независимо от тяжести болезни. Перед врачами стоит задача успокоить ребенка и родителей. Для улучшения самочувствия пациента назначаются обезболивающие и антигистаминные средства.
Ингаляция небулайзером и свежий воздух способствуют уменьшению сухости слизистых оболочек, что улучшает самочувствие. Если есть респираторный дистресс, а насыщение O2 составляет менее 94%, то возникает необходимость в дополнительной кислородной терапии.
Лечение включает использование следующих медикаментозных средств:
- Кортикоиды. Уменьшают отек и обладают противовоспалительным действием, а также снимают интенсивность симптомов. Никаких побочных эффектов при кратковременном использовании не возникает. Кортикостероиды исключают необходимость в адреналине и интубации.
- Адреналин. Также доказал свою эффективность, особенно в умеренных и тяжелых случаях. Снижает потребность в интубации. Эффект наступает через 10 минут.
Дети с легкой стадией крупа, могут лечиться в домашних условиях. Больной должен находиться в удобном положении, много пить и соблюдать постельный режим, т. к. усталость и плач усугубляют болезнь. Увлажнители домашнего использования (например, испарители холодного тумана) уменьшают сухость верхних дыхательных путей и облегчают дыхание. Выздоровление наступает, как правило, на 3-4 день.
Первая помощь при ложном крупе у детей включает принятие мер, которые направлены на открытие дыхательных путей. Для этого нужно обеспечить приток свежего воздуха или вывести ребенка на улицу. Хороший эффект дают паровые ингаляции.
Экспертное мнение врача
Детей с усиливающимся или продолжающимся респираторным дистрессом, тахикардией, усталостью, обезвоживанием или синеватым окрашиванием кожи госпитализируют. Назначается лечение кислородом. При улучшении самочувствия пациент может быть выписан домой.

Баймурзина Оксана Викторовна Заместитель главного врача, педиатр
Использование антибиотиков ограничено редкими случаями, когда у ребенка также развивается бактериальная инфекция. Вирусная природа заболевания требует назначения противовирусных препаратов.
Профилактика
Не существует лекарств, предотвращающих стеноз гортани. Бесполезно давать ребенку иммуномодулирующие средства. От ложного крупа не застрахованы даже те дети, которые отличаются крепким здоровьем.
Для предотвращения болезни рекомендуется:
1. Чаще проветривать квартиру.
2. Обеспечить ежедневную влажную уборку.
3. Одевать ребенка по сезону.
4. Ежедневно гулять на свежем воздухе.
5. Ограничить аллергенные продукты при простуде.

Преимущества лечения ложного крупа в клинике «РебенОК»
При появлении первых признаков болезни обратитесь в медицинский центр к педиатру или ЛОРу. У нас работают компетентные специалисты, имеющие большой практический опыт. Самолечение недопустимо, поскольку есть риск для здоровья и жизни.
Предлагаем воспользоваться услугой вызова врача на дом. Специалист прибудет по указанному в заявке адресу, проведет диагностику, окажет первую помощь и расскажет, как лечить заболевание. При необходимости пациент будет приглашен в клинику. Также можно проконсультироваться со специалистом онлайн.
- Овсянников Д.Ю., Кузьменко Л.Г., Алексеева О.В. Вирусный и рецидивирующий круп у детей [Электронный ресурс]
- Бабаченко И.В., Блохин Б.М., Бойкова Н.Э. Круп у детей (острый обструктивный ларингит) МКБ-10 J 05.0: клинические рекомендации. — Москва: Оригинал-макет, 2015. — 32 с. // [Электронный ресурс]
Мы оперативно реагируем на дополнения и изменения цен в прейскуранте. Во избежание недоразумений рекомендуется уточнять полный перечень услуг и их стоимость в регистратуре клиники или по телефону 8-495-104-35-35 .
Размещенный на сайте прайс-лист не является офертой. Медицинские услуги предоставляются на основании заключенного договора.
Круп у ребенка: что нужно знать, чтобы не навредить?

Вечером мать целует перед сном своего абсолютно здорового малыша и спокойная уходит в спальню. Однако глубокой ночью она просыпается от того, что слышит лающий кашель, плач ребёнка, которому внезапно стало тяжело дышать. К сожалению, многим мамам знакома такая история не понаслышке. Именно так очень часто проявляется острый ларингостеноз, который еще называют словом «круп». Однако второе понятие несколько шире и объединяет сразу несколько заболеваний и состояний.
Сегодня 2 мая в день рождения известного американского врача-педиатра Бенджамина Спока, автора книг об уходе за детьми и их болезнями, известных во всем мире, в том числе и России, на MedAboutMe стоит разобрать некоторые вопросы, касающиеся крупа. Как поступить родителям и чего ни в коем случае не стоит делать?

Какие проблемы с кожей помогут решить средства с гиалуроновой кислотой?
Сухость кожи, чувство стянутости — всё это и другие проблемы, которые решают средства с гиалуроновой кислотой.
Что такое круп у ребёнка?

Просвет гортани у маленького ребёнка (в возрасте до 3 лет) составляет всего несколько миллиметров. Этот факт вызывает удивление: как через такую тоненькую трубочку вообще можно дышать и получать достаточное количество кислорода? Однако природа все предусмотрела: здоровый малыш вполне спокойно совершает дыхательные движения и не испытывает гипоксии, несмотря на анатомическую узость дыхательных путей. Однако все меняется, если просвет гортани еще сильнее сужается по каким-либо причинам.
Причин может быть несколько:
- Спастический круп. Это состояние не очень распространенное, но иногда все-таки встречается. Оно проявляется резким сокращением голосовой щели при выходе из теплого помещения на морозную улицу. Длится обычно несколько секунд. Часто возникает на фоне наличия вирусной инфекции или аллергической предрасположенности.
- Истинный круп. Он возникает при появлении препятствия для тока воздуха в просвете гортани. Это может быть инородное тело или отслоенные фибринозные пленки на голосовых связках при дифтерии. Состояние это крайне серьезное и требует неотложной врачебной помощи, так как угрожает жизни.
- Ложный круп. Возникает наиболее часто. Именно под этим термином подразумевается сужение просвета гортани из-за отека слизистой на фоне респираторной болезни, скарлатины, кори, коклюша — острый ларингостеноз.
У кого возникает круп
Точную распространенность этого состояния обозначить трудно, ведь легкая степень ларингостеноза иногда проходит незаметно для матери, особенно, если она невнимательна к здоровью малыша. Немалая часть женщин применяет различные методы самолечения и к врачу не обращается, поэтому в статистику не попадает. Однако в той или иной степени ларингостеноз развивается хотя бы раз у каждого третьего ребёнка, причем распространенность среди мальчиков несколько выше, чем у девочек.
Поскольку круп чаще всего возникает на фоне вирусной инфекции, которыми малыши болеют регулярно, поэтому детский возраст является главным фактором риска. Несколько более склонны к развитию этого состояния малыши с повышенной аллергической предрасположенностью и маленькой головой.
Как проявляется круп у детей

Учитывая, что наиболее часто круп является результатом вирусной инфекции, то ему сопутствуют ее симптомы. Мать еще до его эпизода может заметить, что у ребёнка появился насморк и очень часто осиплость голоса, которые иногда сопровождаются легким покашливанием или лихорадкой.
Сам по себе круп возникает по причине сужения просвета гортани (в области голосовых связок) из-за нарастающего отека, появления слизи. Степень его напрямую зависит от того, насколько сильно затруднено дыхание. В легком случае — это лишь специфический лающий кашель (услышав его хоть раз многие матери потом безошибочно определят его вновь), осиплость голоса, сухость и першение в горле.
А в тяжелом сужение гортани настолько выражено, что ребёнку трудно совершать вдох, он сопровождается громким свистом. Малыш пугается, кричит, чем еще более ухудшает свое положение. Характерным является затруднение именно вдоха, в отличие от бронхообструктивных состояний, при которых трудно выдохнуть. При полной закупорке гортани дыхание становится невозможным, без врачебной помощи ребёнок может погибнуть.
Что нужно сделать родителям?
Если данное состояние возникло у ребёнка впервые, то чаще всего — это шок для родителей. Наступает оно, как правило, ночью, так как в горизонтальном положении быстрее накапливается слизь в просвете гортани. Да и вообще все неотложные состояния происходят с детьми чаще в ночные часы — в промежутке с 1 до 3 часов. Немаловажным является тот факт, что в теплой комнате с сухим воздухом слизь прилипает к поверхности гортани, стягивает ее.
Обычно, когда ребёнок начинает задыхаться в первый раз, мать и отец теряют самообладание и начинают совершать хаотичные бесполезные действия. Именно по этой причине в данном случае необходим вызов скорой помощи. Однако, как не печально, но эпизоды ларингостеноза имеют тенденцию к повторению до тех пор, пока малыш их не «перерастет». Обычно это наступает в возрасте от 2 до 4 лет. Поэтому стоит запастись терпением и освоить все пункты оказания неотложной помощи при этом заболевании.
Алгоритм действия при остром ларингостенозе

- Первое и самое главное правило — нужно любым способом успокоить ребёнка, отвлечь его. До тех пор, пока он кричит, ему трудно дышать. Если он успокоится — частота дыхательных движений будет меньше и ему станет легче.
- Второе правило — дышать прохладным воздухом всегда проще. Поэтому необходимо, либо открыть все форточки, либо выйти с малышом, завернутым в одеяло или куртку, на балкон или улицу. Там можно увлечь его разглядыванием окружающего, поговорить с ним, почитать стишки. Если на фоне того, как малыш успокоился и подышал прохладным воздухом, ему стало легче, то можно приступать к следующему пункту. Если же сохраняется удушье, то необходимо немедленно вызвать скорую.
- В лечении острого ларингита есть всего 2 лекарства, которые обладают доказанной эффективностью. Обязательно нужны сосудосуживающие капли в нос (независимо от того, есть насморк или нет). Они облегчают носовое дыхание, сужают сосуды слизистой верхних дыхательных путей, то есть уменьшают отек. Второе — это ингаляционные кортикостероиды (Беклазон, Пульмикорт) через небулайзер. Однако перед тем, как попытаться надеть маску на ребёнка, — надо все-таки его успокоить. Нет никакого толка в ингаляции, если делать ее кричащему, вырывающемуся, задыхающемуся малышу.
- Бригада неотложки при оказании помощи может применять кислород, внутримышечные или внутривенные гормоны, антигистаминные. Однако делать это дома самостоятельно невозможно, да и не имеет необходимости.
- Иногда на фоне острого ларингостеноза у детей бывает рвота. Это в принципе неплохо, так как способствует выведению слизи из дыхательных путей. Родители должны следить, чтобы малыш находился в вертикальном или полувертикальном положении даже во сне, ведь он может аспирировать рвотные массы.
- После однократного эпизода острого ларингостеноза на утро необходимо вызвать участкового педиатра.
Что нельзя делать при крупе
Родители могут просто невероятно любить своего малыша, но во время оказания неотложной помощи при ларингостенозе совершать ошибки, которые могут ему навредить. Вот наиболее распространенные.
- Подышать над горячим паром. Горячий воздух увеличивает отек, из-за чего удушье усиливается. Это касается в общем совета «подышать над кастрюлькой с чем-либо, например, отваром трав».
- Похлопать по спине. Слизь и отек от этого никуда не денутся. А для того, чтобы понять реакцию ребёнка, родители должны представить себе ситуацию: они задыхаются, а их бьют по спине, и желание это делать сразу отпадет.
- Горчичники, банки, ножные ванны и прочие альтернативные методы. Иногда при остром ларингостенозе счет идет на минуты. Отвлекаться на все эти приемы нецелесообразно.
- Лекарства «от кашля» и муколитики. Эти средства при остром ларингостенозе под запретом. Противокашлевые угнетают центр кашля и слизь накапливается в просвете гортани, ухудшая дыхание. Муколитики усиливают выработку мокроты. Без осмотра педиатра в остром периоде их применять нельзя.
- Ингаляции с бронхолитиками. В слизистой гортани нет тех рецепторов, что есть в бронхах, на которые действуют Беродуал, Беротек или Атровент (применяемые при бронхообструктивных состояниях). Применять их бессмысленно.
- Гомеопатия и БАДы. Острый ларингостеноз или ложный круп — это не время для экспериментов. Эти препараты никак не помогут и применять их нельзя.
- Массаж, растирания ног, физические упражнения усиливают частоту дыхания, к тому же — это не лучший способ успокоить ребёнка.
При малейшем подозрении на то, что состояние ухудшается, необходима скорая помощь. К ним относятся затруднение дыхания и свист при вдохе даже в покое, нарушение сознания (ребёнок стал вял и сонлив, не хочет отвечать на вопросы), синева в области носогубного треугольника или ногтей, одышка более 60 движений в минуту. Однако главный совет родителям — сохранять спокойствие и любым способом пытаться успокоить ребёнка.
Ложный круп у детей


02.12.2022
Дата обновления информации
Количество просмотров
- Причины
- Распространенность
- Симптомы
- Патогенез
- Классификация
- Возможные осложнения
- К какому врачу обращаться?
- Первая помощь при ложном крупе
- Методы диагностики
- Методы лечения
- Прогноз
- Профилактика
- Главное
Ложный круп — это распространенная патология у детей младше 5 лет. В клинической практике круп принято делить на две разновидности:
- Истинный – обычно так называют круп, возникающий при дифтерии.
- Ложный круп у детей возникает при любых других заболеваниях, приводящих к стенозу гортани из-за отека тканей и нарушению дыхания. В большинстве случаев это ОРВИ.
Причины
В большинстве случаев ложный круп возникает при вирусных заболеваниях – ОРВИ. По разным данным, около 75–80% случаев приходится на инфекции, вызванные вирусами парагриппа, преимущественно 1 и 2 типов. К другим наиболее распространенным возбудителям-вирусам относят:
- вирусы гриппа A и B
- вирус кори
- респираторно-синцитиальный вирус
- аденовирусы
- энтеровирусы
- риновирусы
- коронавирусы
- бокавирус
- метапневмовирус
Также к ложному крупу у детей может приводить возбудитель текущей пандемии – коронавирус Sars-CoV-2. Например, случаи ложного крупа у детей, особенно на первом году жизни, часто наблюдались в 2021 году, во время волны заболеваемости, вызванной штаммом Омикрон.
Бактериальные инфекции встречаются реже. Истинный круп при дифтерии был очень распространен раньше, но с началом массовой вакцинации стал встречаться крайне редко. В настоящее время превалируют такие бактерии, вызывающие ложный круп, как:
- золотистый стафилококк (staphylococcus aureus)
- пневмококк (streptococcus pneumoniae)
- гемофильная палочка (hemophilus influenzae)
- моракселла (moraxella catarrhalis)
- микоплазма (mycoplasma pneumoniaе)
Существуют и неинфекционные причины крупа. К ним относят:
- инородные тела гортани
- травмы и ожоги верхних дыхательных путей
- пороки развития
- доброкачественные и злокачественные новообразования
- аллергические реакции
Какие факторы повышают вероятность возникновения ложного крупа у грудничка и ребенка младшего возраста?
В группе повышенного риска находятся дети, которым не проводили вакцинацию. В Национальном календаре профилактических прививок предусмотрена иммунизация против таких причин крупа, как дифтерийная, гемофильная палочка, пневмококк.
Аллергические реакции у самого ребенка или его близких родственников (когда есть наследственная предрасположенность) повышают риск рецидивирующего крупа. Например, одним из факторов является атопический дерматит. Также развитию стеноза гортани способствует гастроэзофагеальный рефлюкс – состояние, при котором кислое желудочное содержимое забрасывается в пищевод, может попадать из него в верхние дыхательные пути и повреждать их слизистую оболочку, вызывать в ней воспаление.
Другие факторы риска:
- нахождение ребенка на искусственном вскармливании
- курсы антибиотиков
- иммунодефицитные состояния
- частые и хронические инфекционные заболевания органов дыхания
- особенности анатомического строения гортани
Распространенность
Согласно российским данным, ложный круп является одной из самых частых причин сужения верхних дыхательных путей у детей в возрасте от 6 месяцев до 6 лет. Среди всех обращений к педиатрам около 6% случаев приходится на обструктивный ларингит (воспаление гортани и сужение ее просвета). В 5% случаев такие дети нуждаются в госпитализации, а у 1–3% госпитализированных может возникнуть необходимость в интубации.
Американские эксперты приводят похожую статистику. В США около 7% детей, проходящих стационарное лечение, госпитализируются по поводу ложного крупа. Это состояние ежегодно диагностируют у 3% детей, чаще всего в возрасте от 6 месяцев до 3 лет. Причем среди мальчиков больных примерно в полтора раза больше, чем среди девочек.
У взрослых круп встречается очень редко, и обычно он истинный, вызванный дифтерией.
Симптомы
Обычно в начале появляются характерные признаки ОРВИ. Повышается температура тела, иногда до 38–39° C и выше. Ребенок испытывает недомогание, появляются выделения из носа, першение в горле, кашель. Затем присоединяются признаки ларингита. Голос становится осиплым, вплоть до афонии – когда он совсем перестает звучать. Ребенка беспокоит навязчивый грубый, «лающий» кашель – он характерен для воспалительных процессов в гортани.
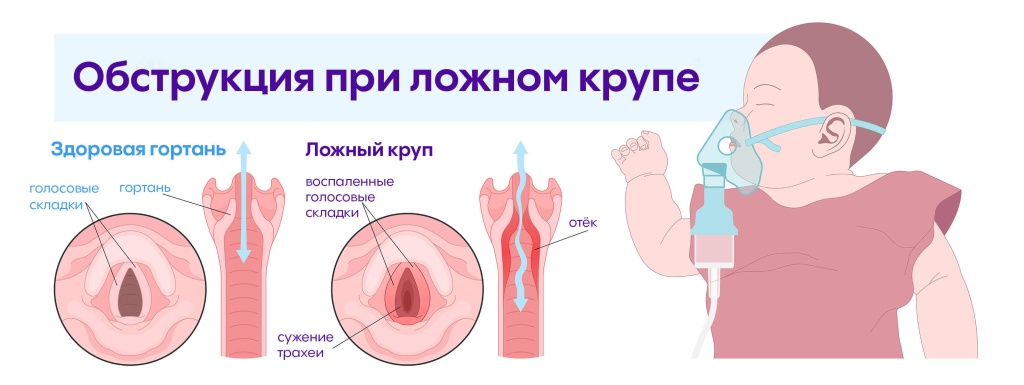
Затем появляются характерные симптомы ложного крупа – шумное свистящее дыхание, которое называется стридором. Через 2–4 дня с момента начала заболевания может присоединиться одышка. Она носит инспираторный характер, то есть ребенок испытывает затруднения во время вдохов. При этом отмечается втяжение податливых мест на грудной клетке. Например, втягивается яремная ямка, которая находится над грудиной.
Проявления ложного крупа обычно возникают внезапно вечером, ночью или в утренние часы.
Патогенез
Когда вирус попадает в дыхательные пути, он поражает клетки слизистой оболочки и приводит к их гибели. Развивается воспалительный процесс. Происходит инфильтрация клетками-лейкоцитами слизистой оболочки, возникает ее отек. Это приводит к частичной обструкции (перекрытию просвета) дыхательных путей. Если она значительная, то ребенку приходится прикладывать во время дыхания бо́льшие усилия, увеличивается частота дыхания, возникают характерные шумы, связанные с турбулентным потоком воздуха – стридор.
Похожие процессы происходят при бактериальных инфекциях. При этом на слизистой оболочке дыхательных путей могут возникать гнойные выделения, изъязвление, происходит некроз (гибель) тканей.
При аллергических реакциях в слизистой оболочке гортани, трахеи и бронхов развивается воспалительный процесс, вызванный выбросом гистамина и других медиаторов воспаления. Из-за них происходит увеличение проницаемости стенок кровеносных сосудов, застой крови, отек.
При травмах слизистой оболочки и попадании инородных тел также развивается воспаление, отек.
Круп всегда связан с воспалением в верхних дыхательных путях. Основной диагноз может звучать следующим образом:
- ларингит – воспаление гортани
- трахеит – воспаление трахеи;
- ларинготрахеит – воспаление гортани и трахеи
Классификация
Чаще всего для классификации тяжести крупа используют шкалу Westley. В ней оценивается пять факторов: наличие стридора, втяжения уступчивых мест на грудной клетке во время дыхания, степень прохождения воздуха по дыхательным путям, цианоз и состояние сознания. По каждому критерию приписывается определенное количество баллов, всего их может быть от 0 до 17:
Количество баллов
Наличие стридора – шумов, возникающих во время дыхания в результате турбулентных потоков воздуха.
Отсутствует – 0 баллов.
Возникает в состоянии возбуждения – 1 балл.
Возникает в состоянии покоя – 2 балла.
Втяжение податливых мест грудной клетки во время дыхательных движений.
Умеренные – 2 балла.
Сильно выраженные – 3 балла.
Цианоз – синюшность кожи.
Во время плача и при физической активности – 4 балла.
В покое – 5 баллов.
Степень проходимости дыхательных путей.
Нормальная – 0 баллов.
Умеренно снижена – 1 балл.
Сильно снижена – 2 балла.
В норме – 0 баллов.
Нарушено – 5 баллов.
Степень тяжести крупа зависит от общего количества баллов:
Количество баллов
Степень тяжести
Круп средней степени тяжести
Надвигающаяся дыхательная недостаточность
Также часто применяется классификация В.Ф. Ундрица – с помощью нее по клиническим признакам судят о степени ложного крупа у детей, в зависимости от выраженности стеноза гортани:
Клинические признаки
Степень стеноза гортани
- умеренная одышка
- осиплый голос
- грубый, навязчивый, «лающий» кашель
I степень (компенсированный стеноз)
- выраженная одышка
- грубый, навязчивый, «лающий» кашель
- осиплый голос
- в дыхании участвует вспомогательная мускулатура
- ребенок возбужден
- во время дыхания втягиваются податливые места на грудной клетке
- учащенное сердцебиение
- синюшность кожи в области носогубного треугольника
- крылья носа раздуваются во время дыхания
II степень (частично компенсированный стеноз)
- грубый, навязчивый, «лающий» кашель
- осиплый голос
- ребенок становится беспокойным, испытывает страх
- сильная одышка
- возможна апатия, заторможенность
- втяжение податливых мест на грудной клетке
- бледность
- синюшность кончиков пальцев, носа, мочек ушей (такое состояние называется акроцианозом)
III степень (декомпенсированный )
- сильная бледность, синюшность кожи
- потеря сознания
- снижение температуры тела
- судороги
- частое и поверхностное дыхание
- снижение артериального давления
- расширенные зрачки
- нитевидный пульс
IV степень (терминальная, асфиксия). В финале происходит остановка дыхания и сердцебиения.
Более чем в 85% случаев круп у детей протекает в легкой форме. Тяжелое течение встречается менее чем в 1% случаев. Примерно у 2/3 детей с крупом при обращении к врачу диагностируется стеноз гортани I степени.
Возможные осложнения
Ложный круп в детском возрасте может приводить к таким осложнениям, как:
- Бактериальный трахеит – инфекция трахеи, которая чаще всего бывает вызвана золотистыми стафилококками и бета-гемолитическими стрептококками группы A. Заболевание сопровождается сужением просвета трахеи, вызывает одышку, стридор. В свою очередь, бактериальный трахеит может осложниться пневмонией, сепсисом (генерализованным воспалительным процессом – «заражением крови»), резким падением артериального давления, остановкой сердца и смертью.
- Бактериальный бронхит развивается из-за размножения болезнетворных микроорганизмов в бронхах, вызванного нарушением вентиляции.
- Пневмония – воспаление легких.
- Отек легкого – опасное для жизни состояние, при котором возникает сильная одышка, хрипы во время дыхания, потливость, может выделяться пенистая мокрота с примесью крови.
- Распространение инфекции на другие ЛОР-органы. При этом может развиваться средний отит (воспаление в барабанной полости), синусит (воспаление в придаточных пазухах носа), ангина (воспаление небных миндалин).
- Спонтанный пневмомедиастинум – состояние, при котором в средостение (комплекс тканей, расположенный между легкими) попадает воздух. Обычно в данном случае лечения не требуется. В очень редких случаях встречается так называемый напряженный пневмомедиастинум, когда воздух сдавливает органы средостения. При этом его выводят через прокол иглой.
К какому врачу обращаться?
Диагностикой и лечением ложного крупа у детей занимаются педиатры, а при рецидивирующих эпизодах – ЛОР-врачи. Если симптомы ОРВИ и ларингита не исчезают и усиливаются в течение 3–5 дней, необходимо посетить доктора. Зачастую приступ ложного крупа у ребенка развивается очень быстро в вечерние, ночные или ранние утренние часы, и в таких случаях нужно вызвать «скорую помощь».
Ребенку срочно нужна медицинская помощь, если возникли следующие симптомы:
- шумное, свистящее дыхание – шумы могут возникать на вдохе и выдохе
- шумное дыхание, когда ребенок находится в состоянии покоя
- сильное слюнотечение, сложности во время глотания
- вялость, слабость, недомогание или, напротив, сильное беспокойство, возбуждение
- учащенное дыхание
- одышка, западение яремной ямки и других податливых мест грудной стенки на вдохе
- синий или сероватый цвет кожи в области носа, рта, ногтей
Первая помощь при ложном крупе
Если у ребенка начался приступ, то он может выглядеть пугающе, но родителям важно не впадать в панику. Сразу вызывайте «скорую помощь». До приезда врачей помочь могут следующие действия при ложном крупе у детей:
- Постарайтесь успокоить ребенка. Если он будет сильно нервничать и паниковать, то симптомы усилятся
- Обеспечьте доступ свежего воздуха. Откройте окна. Расстегните на ребенке одежду
- Не укладывайте ребенка. Возьмите его на руки в вертикальном положении или усадите прямо
- Если ребенок может пить, дайте ему достаточное количество жидкости
- При высокой температуре и боли можно дать ацетаминофен (парацетамол) или ибупрофен
- Не давайте ребенку другие лекарства против кашля и простуды – они не помогут
- Тепловые ингаляции и увлажнители воздуха тоже не показали эффективности в научных исследованиях
Методы диагностики
Диагноз ложного крупа является клиническим. Врач устанавливает его на основе оценки симптомов и сбора анамнеза. Родителям ребенка могут быть заданы следующие вопросы:
- Предшествовали ли нарушению дыхания симптомы ОРВИ, повышение температуры?
- Прошел ли ребенок иммунизацию в соответствии с Национальным календарем профилактических прививок?
- Были ли у ребенка аллергические реакции, страдает ли он бронхиальной астмой?
- Были ли ранее у ребенка приступы крупа, приходилось ли обращаться за неотложной медицинской помощью?
- Как началось заболевание, насколько быстро появились симптомы? Если крупу не предшествовали проявления ОРВИ, то врач может заподозрить другую причину, помимо вирусной инфекции, например, инородное тело в дыхательных путях.
- Был ли у ребенка ранее диагностирован гастроэзофагеальный рефлюкс?
- Случались ли эпизоды крупа у других членов семьи?
- Возникло ли шумное дыхание у ребенка недавно, или оно отмечалось и ранее? Если стридор был с рождения, то могут быть заподозрены врожденные пороки развития, новообразования гортани.
Во время осмотра ребенка врач оценивает частоту дыхательных движений, проверяет, нет ли цианоза, одышки, втяжения яремной ямки и других областей грудной стенки. Во время аускультации – выслушивания легких с помощью фонендоскопа – уточняют характер одышки. Обычно она инспираторная – затруднение отмечается на вдохе. При сильном сужении верхних дыхательных путей и поражении бронхов одышка бывает экспираторной (затруднение на выдохе) и смешанной.
Измеряют уровень сатурации – уровня насыщения крови кислородом. Для этого используют пульсоксиметр – прибор, который надевают на палец.

Лабораторные анализы крови обычно сразу не проводят. Во-первых, зачастую в них нет сильной нужды, потому что в большинстве случаев ложный круп вызван вирусными инфекциями, и его причина очевидна. Проверить маркеры воспаления в крови имеет смысл, только когда у ребенка очень сильно повышена температура, и есть подозрение на бактериальную инфекцию. Во-вторых, забор крови – это болезненная процедура. Она вызывает у ребенка стресс, и из-за этого могут усилиться симптомы крупа. Есть риск возникновения рефрактерного (стойкого) ларингостеноза. Поэтому врач назначает анализы крови только тогда, когда уверен, что это будет безопасно для ребенка.
Инструментальные методы диагностики обычно тоже не применяются. Они могут быть назначены, когда нужно провести дифференциальную диагностику между инфекционным ложным крупом и другими патологиями, такими как:
- Эпиглоттит – воспаление надгортанника. Чаще всего заболевание встречается у детей от 3 до 12 лет. Оно проявляется в виде затруднения и боли во время глотания, высокой температуры, слюнотечения. Голос ребенка становится приглушенным.
- Паратонзиллярный абсцесс – скопление гноя в клетчатке возле небной миндалины. Чаще всего встречается в возрасте от 6 месяцев до 3,5 лет. Симптомы развиваются остро, возникает «лающий» кашель, осиплость голоса, стридор.
- Заглоточный абсцесс – скопление гноя в клетчатке у задней стенки гортани. Наиболее характерно для детей 2–4 лет. Сильно повышается температура тела, возникают затруднения и боль при глотании, боли в шее. Может быть заметен отек на шее. Ребенок может держать голову запрокинутой и повернутой в сторону, где находится абсцесс.
- Ангионевротический отек – аллергическая реакция, способная развиваться в любом возрасте, после контакта с аллергенами. При этом, помимо нарушения дыхания из-за отека гортани, возникают другие проявления аллергических реакций.
- Инородное тело в дыхательных путях. Обычно это происходит у детей младше 3-х лет. Внезапно наступает нарушение дыхания, у ребенка обильно текут слюни.
- Ожог слизистой оболочки гортани возникает, если ребенок случайно выпьет что-то очень горячее или жидкости, содержащие кислоты, щелочи (например, уксус).
- Бактериальный трахеит чаще всего развивается у детей младше 6 лет.
- Гемангиома – новообразование, представляющее собой клубок расширенных, неправильно развитых кровеносных сосудов. Чаще всего оно встречается на коже, но иногда может находиться во внутренних органах, в том числе в области гортани. Стридор отмечается с рождения, обычно родители замечают его в первые месяцы жизни ребенка. Он усиливается во время беспокойства.
- Врожденные пороки развития дыхательных путей могут проявиться в возрасте от 6 месяцев до 4 лет. Периодически возникают эпизоды стридора и «лающего» кашля.
В зависимости от того, с какими патологиями нужно дифференцировать ложный круп, применяются такие методы диагностики, как рентгенография и компьютерная томография шеи, общий анализ крови для оценки уровня лейкоцитов, ларингоскопия, бронхоскопия. При подозрении на аллергию проводят кожные пробы и исследование уровня иммуноглобулинов в крови. При подозрении на бактериальную инфекцию берут мазки из глотки и проводят бактериологическое исследование, определяют чувствительность микроорганизмов к антибиотикам.
Методы лечения
Лечение ложного крупа проводится консервативно. Назначают следующие группы препаратов:
- Этиотропная терапия – направленная против возбудителя заболевания. При вирусных инфекциях она не показана. Исключение составляет только круп, вызванный вирусами гриппа (если это доказано лабораторными исследованиями!). По назначению врача применяют препараты из группы ингибиторов нейраминидазы – Осельтамивир и Занамивир. При подтвержденных бактериальных инфекциях проводят лечение антибиотиками.
- Кортикостероиды – препараты гормонов коры надпочечников, подавляющие воспалительный процесс. При крупе чаще всего применяют дексаметазон или будесонид. Они помогают снять воспаление, уменьшить отек тканей и восстановить свободное дыхание. Обычно применяют будесонид через небулайзер или дексаметазон перорально (в виде таблеток). Если это не помогает либо если диагностирован стеноз гортани II степени, внутримышечно вводят дексаметазон. В более тяжелых случаях применяют преднизолон.
- Эпинефрин – препарат адреналина. Его применяют ингаляционно при тяжелом крупе и в случае неэффективности кортикостероидов.
В большинстве случаев этих препаратов достаточно. Если уровень сатурации в крови падает менее 92%, показана оксигенотерапия – пациенту дают дышать кислородом через специальную маску. Стеноз гортани III степени – грозное состояние, требующее немедленной интубации. В дыхательные пути устанавливают специальную трубку, через которую ребенок может дышать.
Если у ребенка наступило удушье (асфиксия), и нет возможности провести интубацию, выполняют трахеостомию. На шее спереди делают разрез, рассекают стенку трахеи и вставляют в нее специальную трахеостомическую трубку. В дальнейшем ее удаляют, и отверстие зарастает самостоятельно. К трахеостомии при ложном крупе приходится прибегать в крайне редких случаях.
Прогноз
В большинстве случаев прогноз благоприятный. Обычно в течение 48 часов состояние ребенка улучшается, и впоследствии он выздоравливает. Опасным для жизни состоянием является стеноз гортани III–IV степени. Если не провести срочную интубацию или трахеостомию, ребенок может погибнуть от асфиксии. Но такое тяжелое течение заболевания в детском возрасте встречается редко.
Профилактика
Профилактика крупа состоит в предотвращении заражения инфекциями, которые к нему приводят. Меры довольно просты:
- Стараться не бывать в людных местах в сезоны эпидемий ОРВИ
- Не контактировать с больными людьми
- Часто и тщательно мыть руки с мылом, намыливать их не менее 20 секунд. Это помогает уничтожить вирусы
- Ребенок не должен пользоваться общими предметами гигиены с другими людьми
Против некоторых инфекций проводится вакцинация. В Национальном календаре профилактических прививок России предусмотрена иммунизация против гриппа (ежегодно), дифтерии, гемофильной, пневмококковой инфекции.
Главное
- Ложный круп – состояние, при котором в слизистой оболочке гортани и других верхних дыхательных путей развивается воспаление, возникает отек, и их просвет сужается. Из-за этого нарушается дыхание.
- Чаще всего патология встречается у детей от 6 месяцев до 6 лет.
- Основная причина крупа – вирусы, вызывающие ОРВИ. Реже он вызван бактериальной инфекцией. Также существуют неинфекционные причины.
- Круп проявляется в виде стридора (шумного свистящего дыхания), учащенного дыхания, в более тяжелых случаях – одышки, асфиксии.
- Приступы чаще всего возникают вечером, ночью и рано утром.
- Если у ребенка начался приступ – нужно постараться его успокоить, усадить вертикально, обеспечить приток свежего воздуха и вызвать «скорую помощь».
- Круп диагностируют по клинической картине и анамнезу. Дополнительные методы диагностики нужны только в определенных случаях.
- Этиотропное (направленное на причину) лечение проводят только при крупе, вызванном вирусами гриппа (противовирусные препараты) и бактериями (антибиотики). В остальных случаях это вирусное самокупирующееся заболевание.
- Основная цель лечения – снять воспаление, отечность и восстановить свободное дыхание. Для этого применяют глюкокортикостероиды и иногда другие меры.
- Прогноз в большинстве случаев благоприятный.
- Профилактика сводится к мерам защиты от ОРВИ и своевременной вакцинации в соответствии с Национальным календарем профилактических прививок.
Источник https://rebenok-clinic.ru/zabolevaniya/lozhnyy-krup-u-detey/
Источник https://medaboutme.ru/articles/krup_u_rebenka_chto_nuzhno_znat_chtoby_ne_navredit/
Источник https://nv-clinic.ru/disease/lozhnyy-krup/