Воспаление кишечника у ребенка
Cреди патологии органов желудочно-кишечного тракта у детей на одном из первых мест находится хрочническое воспаление кишечника. Одним из тяжелых вариантов считается неспецифический язвенный колит, а также болезнь Крона. Они известны также как хронические истощающие заболевания.
Неспецифический язвенный колит (НЯК) случается у 6 человек из 100000 в год. Уровень заболеваемости болезнью Крона растет в последние годы. НЯК болеют как взрослые, так и дети. Но самое большое количество пациентов – среди подростков и детей юношеского возраста. Это значит, что чаще других болеют дети от 10 до 19 лет. Заболевание всё чаще проявляется в раннем возрасте.
Что провоцирует / Причины Воспаления кишечника у ребенка:
Несмотря на исследования, которые проводились как в нашей стране, так и в Европе, точные причины воспаления кишечника у ребенка не известны. Острое начало болезни объясняется влиянием неправильного питания, действием инфекции, вирусами, туберкулезом.
Патогенез (что происходит?) во время Воспаления кишечника у ребенка:
В основе патогенеза хронических воспалительных заболеваний кишечника лежит перекрёстное взаимодействие различных факторов повреждения и восстановления. Если нет ответов иммунитета на факторы поражения, повреждаются ткани и развивается локальное воспаление.
Симптомы Воспаления кишечника у ребенка:
Симптомы заболеваний кишечника, имеющих воспалительный характер, очень похожи. Но всё же есть признаки, по которым врачи различают болезнь крона и неспецифический язвенный колит (НЯК).
При НЯК у детей первые симптомы можно зафиксировать в возрасте 3-4 месяцнв. Реже возникает локальное поражение только прямой кишки и поражение всех отделов толстой кишки. Чаще (2 30% случаев) фиксируют поражение прямой и сигмовидной кишки. В 40 случаях из 100 случается поражение прямой, сигмовидной и нисходящего отдела ободочный кишки.
«Детским типом» заболевания считается случай, когда поражены правые отделы кишки. Тогда симптомы проявляются в первые три года жизни ребенка.
Основной симптом неспецифического язвенного колита – гемоколит. Тяжесть проявлений зависит от степени поражения. У грудничков и детей дошкольного возраста при данном заболевании появляется кровь в каловых массах, затем проявляется диарея. У более старших детей сразу возникает диарея.
Когда воспалительный процесс в слизистой оболочке прямой кишки постоянный, ректальная ампула становится менее эластичной. Появляется частый жидкий стул с тенезмами (болезненными спазмами сфинктера).
В случаях тяжелых и средней тяжести понос случается и в ночное время. Позывы на дефекацию могут случаться каждые пятнадцать-двадцать минут, наиболее часто – после еды.
При болезни Крона гранулематозное воспаление какого-либо участка желудочно-кишечного тракта приводит к развитию язв на слизистой оболочке. Просвет сужается. Образуются свищи. Формируются внекишечные симптомы.
Чаще всего наблюдают поражение терминального отдела подвздошной кишки – до половины всех случаев. В меньшей части случаев поврежден только илеоцекальный отдел.

Болезнь Крона характерна появлением свищей (ректовагинальных, перианальных, кишечно-кожных, кишечно-кишечных). Чем выше поражение, тем сильнее и чаще случаются боли в животе. В начале болезни сужается просвет кишки. Это отражается на появлении болей во время и после еды. Стул имеет большой объем и большую частоту. Дефекация может происходить до 10 раз за дневное и ночное время суток. На более поздних стадиях заболевания может быть примесь крови в кале.
Внекишечные симптомы хронического воспаления кишечника у ребенка:
— олигоартрит крупных суставов
— оксалатные камни при болезни Крона
Диагностика Воспаления кишечника у ребенка:
При диагностике сложно отличить НЯК у детей от болезни Крона. Применяют такие диагностические методы как эндоскопия, ирригоскопия, серологические тесты, гистологическое исследование биоптатов слизистой оболочки.
При неспецифическом язвенном колите у ребенка симптоматика обычно ограничена брюшной полостью. Для болезни не характерно вздутие живота. Врачи проводят пальпацию сигмовидной кишки. Ректальное исследование показывает отсутствие особенностей анального канала, объемных образований в кишке. Также нет болезненности тазового дна.
При болезни Крона у ребенка также проводят пальпацию живота. Фиксируют локализцию патологического процесса в правой подвздошной области, заметна инфильтрация или симптомы раздражения брюшины. Ректальное исследование показывает, в отличие от результатов при НЯК, что анальный канал суженный или измененный, могут быть свищи.
Для болезни Крона у детей типично поражение кожи. Информацию о заболевании может дать также эндоскопическое обследование с прицельным «лестничным» взятием биоптатов и гистологическим исследованием.
Чтобы быстро диагностировать воспаление кишечника у ребенка, проводят колоноскопию. Слизистая оболочка матово блестит, складки отечные, сосудистый рисунок смазан. Наблюдаются кровоизлияния разной давности на стенках кишки и множественные геморрагии. При болезни Крона обнаруживают трещины слизистой оболочки, заполненные гноем и псевдополипы.
Лечение Воспаления кишечника у ребенка:
Лечение при воспалении кишечника у ребенка должно быть комплексным. Основной является диетотерапия и прием лекарственных препаратов. Это дает возможность восстановить структуру слизистой оболочки. При правильно лечении воспалительные изменения регрессируют, восстанавливается функция пищеварительных органов, нормализуется перистальтика кишечника, обеспечивается эубиоз толстой кишки, а также повышается иммунитет организма.
Диета при воспалении кишечника у ребенка базируется на принципе дробного частого питания, основанного на химическом и механическом щажении слизистой. Для грудничков применяют питание смесями на основе сои. Из рациона детей дошкольного и школьного возраста исключают усиливающие перистальтику продукты, а также те продукты и блюда, которые оказываются раздражающее и аллергенное действие. Например, противопоказан шоколад, кофе, острая и жирная еда. Нельзя употреблять алкоголь, курить и жевать жвачки.
При лечении болезни Крона и НЯК медикаментами применяют производные 5-аминосали-циловой кислоты (5-АСК). Они уменьшают воспалительные признаки. Самый больший эффект данные препараты оказываются в просвете тонкой и толстой кишки.
В последние годы рекомендуют такие препараты из группы 5-АСК как пентаса и салофальк. Они обладают меньшим количество побочных эффектов, чем лекарства предыдущих поколений.
Препараты выпускаются в таблетках и суппозиториях. Потому их применяют на стадиях как обострения, так и затихания болезни. Сульфасалазин рекомендован детям от 5 лет. Его принимают от 3 до 6 раз в сутки по 250—500 мг (максимальная суточная доза составляет 4 грамма). При назначении учитывают индивидуальную переносимость препарата ребенком.
Салофальк применяются в дозах в зависимости от активности заболевания. В острой стадии препарат принимают 3 раза в сутки по 30—50 мг/кг, суточная доза составляет максимум 3 грамма. Для лечения проктита и левостороннего колита комбинируют таблетки и свечи. При ремиссии болезни принимают 15—30 мг/кг в сутки, разбивая дозу на 2 приема.
Ретардная форма пентасы на острой стадии болезни принимается в дозе 20-30 мг/кг в сутки, а для поддержания ремиссии — 10—15 мг/кг в сутки.
В острый период воспаления кишечника у ребенка назначается максимальная доза препарата. Когда проявлется нужный эффект, дозу снимают, чтобы поддерживать стабильное состояние организма.
В дополнение к выше описанному базисному лечению применятся гормональная терапия. Доза глюкокортикоидов рассчитывается для каждого конкретного случая, она зависит в основном от тяжести болезни.
Если у ребенка тяжелое хроническое воспалительное заболевание кишечника, частые обострения, то для лечения необходимы иммунодепрессивные препараты, такие как азатиоприн, циклоспорин, меркаптопурин.
Оперативное лечение нужно в случаях:
1. Выраженности патологического процесса в кишке.
2. Неэффективности консервативного лечения медикаментами.
3. При рецидивирующих свищах.
4. При развитии стенозов кишки.
5. В случае риска малигнизации.
6. При кишечных кровотечениях и перфорации.
Эффективность доказали производные месалазина (пентасы) после операции для предотвращения рецидива. В периоде ремиссии актуален прием препаратов, что нормализируют пищеварительные процессы в кишке и эубиоз.
В случаях с развитием синдрома нарушения кишечного всасывания и вторичной панкреатической недостаточностью применяют лечение ферментивными средствами. Может применяться панкреатин или мезим-форте. Выраженный дисбиоз лечат бактериофагамии, которые убивают конкретные микроорганизмы.
Чтобы восстановить микроэкологический баланс, нужно избавить организм от избыточного количества патогенных микроорганизмов и продуктов их жизнедеятельности. В таких случаях применяют высокоактивные адсорбенты. Эффективность доказал смектит диоктаэдрический, известный как смекта. Он повышает резистентность кишки, имеет мукоцитопротективные свойства.
Смекта позволяет вывести из организма бактерии и вирусы, продукты их жизнедеятельности, непереваренные полисахариды, избыточные газы – факторы, которые негативно отражаются на слизистой оболочке кишечника.
Нормальная кишечная микрофлора при воспалении кишечника у детей восстанавливается также при помощи таких пробиотических препаратов как бифилонг сухой и линекс.
К каким докторам следует обращаться если у Вас Воспаление кишечника у ребенка:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Воспаления кишечника у ребенка, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Другие заболевания из группы Болезни ребенка (педиатрия):
Если Вас интересуют еще какие-нибудь виды болезней и группы заболеваний человека или у Вас есть какие-либо другие вопросы и предложения – напишите нам, мы обязательно постараемся Вам помочь.
Колит у детей
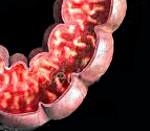
Колит у детей — полиэтиологическое заболевание толстой кишки, сопровождающееся ее воспалительно-дистрофическими изменениями. Колит у детей протекает с болями в животе, тошнотой, изменением частоты и характера стула, недомоганием. Диагностика колита у детей включает копрологическое и бактериологическое исследование кала, проведение ирригографии, ректосигмоскопии и колоноскопии, эндоскопической биопсии слизистой кишки. Лечение колита у детей во многом зависит от его патогенетической формы и включает диетотерапию, антибактериальную и симптоматическую терапию, фитотерапию, восстановление нормальной кишечной микрофлоры.
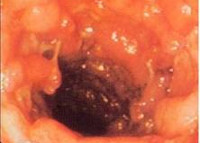
- Причины колита у детей
- Классификация
- Симптомы колита у детей
- Диагностика
- Лечение колита у детей
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Колит у детей — воспаление толстого кишечника, характеризующееся болями и функциональными нарушениями со стороны толстой кишки. Не менее 10% всех случаев хронического колита начинается в детском возрасте, поэтому заболевания толстой кишки, их диагностика и лечение составляют одну из сложных проблем детской гастроэнтерологии. В силу анатомо-физиологических особенностей пищеварительной системы детей раннего возраста, воспалительный процесс, как правило, протекает с одновременным вовлечением тонкой и толстой кишки (энтероколит). У детей школьного возраста обычно встречается изолированное поражение различных отделов кишечника – энтерит и колит.

Колит у детей
Причины колита у детей
Острый колит у детей, как правило, развивается на фоне кишечной инфекции (сальмонеллеза, шигеллеза, эшерихиоза, иерсиниоза, пищевой токсикоинфекции, ротавирусной инфекции и др.) и в большинстве случаев сочетается с острым гастритом, острым энтеритом или гастроэнтеритом. Иногда причиной острого колита у детей выступают индивидуальная непереносимость некоторых компонентов пищи, грубые нарушения диеты, радиационное воздействие.
Хронический колит может являться исходом острого колита (например, при дизентерии у детей), а также развиваться вследствие глистных и паразитарных заболеваний (аскаридоза, лямблиоза), систематического нарушения пищевого режима, воздействия бытовых ядовитых агентов, нерационального применения лекарственных препаратов (НПВС, антибиотиков, слабительных и др.), секреторной недостаточности пищеварительных желез (врожденных и приобретенных энзимопатий — целиакии и дисахаридазной недостаточности), дисбактериоза и пр.
Реализации воспаления слизистой кишечника способствуют психогенные факторы, вегето-сосудистая дистония у детей, отягощенная наследственность, врожденные особенности развития кишечника (долихосигма, мегаколон), малоподвижный образ жизни, вредные привычки в подростковом возрасте. Вторичные колиты у детей встречаются при эндокринных заболеваниях (гипотиреозе, микседеме), заболеваниях ЦНС (миастении, детском церебральном параличе).
Классификация
Воспалительные изменения в толстой кишке могут быть распространенными либо ограниченными одним или несколькими сегментами. В соответствии с этим выделяют изолированное воспаление слепой кишки (тифлит); воспаление слепой и восходящей кишки (тифлоколит); воспаление поперечно-ободочной кишки (трансверзит); воспаление перехода поперечно-ободочной кишки в нисходящую (ангулит); воспаление сигмовидной кишки (сигмоидит); воспаление прямой и сигмовидной кишки (проктосигмоидит); воспаление прямой кишки (проктит); генерализованное воспаление (панколит).
С учетом этиологического фактора колиты у детей бывают инфекционными, алиментарными, паразитарными, токсическими, медикаментозными, лучевыми, невротическими, вторичными, невыясненной этиологии.
На основании эндоскопической картины и морфологических признаков выделяют катаральный, атрофический и эрозивно-язвенный колит у детей. По характеру клинического течения колиты у детей делятся на острые и хронические; по типу течения — на монотонные, рецидивирующие, прогрессирующие, латентные; по тяжести течения — на легкие, средней тяжести, тяжелые.
В зависимости от состояния моторики толстой кишки и преобладающих функциональных нарушений кишечника различают колиты у детей с преобладанием запоров или поносов, сменой запоров и поносов. В клиническом течении колита у ребенка выделяют фазу обострения, клинической ремиссии, клинико-эндоскопической (гистологической) ремиссии.
Основные клинические формы колитов, встречающиеся у детей, представлены острым колитом, хроническим колитом, неспецифическим язвенным колитом, спастическим колитом.
Симптомы колита у детей
Острый инфекционный колит протекает на фоне выраженного токсикоза и эксикоза: повышенной температуры, анорексии, слабости, рвоты. В результате спазма кишечника ребенка беспокоят боли в подвздошной области, тенезмы. Стул учащается от 4-5 до 15 раз в сутки; испражнения имеют водянистый, пенистый, характер; зеленоватый цвет, примесь слизи и прожилок крови. Во время дефекации может отмечаться выпадение прямой кишки. При осмотре ребенка с острым инфекционным колитом обращают внимание признаки обезвоживания: снижение тургора тканей, сухость слизистых, заострение черт лица, олигурия.
Хронический колит у детей имеет волнообразное течение с чередованием обострений и ремиссий. Основными клиническими проявлениями колита у детей служат болевой синдром и нарушение стула. Боли локализуются области пупка, правой или левой подвздошной области; имеют ноющий характер; возникают после приема пищи, усиливаются во время движений или перед дефекацией.
Расстройство стула при хроническом колите у детей может выражаться диареей, запорами или их чередованием. Иногда отмечается учащение позывов на дефекацию (до 5-7 раз в сутки) с выделением кала различного характера и консистенции (жидкого, со слизью или непереваренной пищей, «овечьего» или лентовидного кала и т. д.). Запор у детей с последующим отхождением твердых каловых масс может приводить к образованию трещин заднего прохода и появлению небольшого количества алой крови в стуле.
Дети с хроническим колитом жалуются на вздутие и распирание живота, урчание в кишечнике, усиленное отхождение газов. Иногда в клинике колита у детей доминируют психовегетативные расстройства: слабость, утомляемость, раздражительность, нарушение сна, головная боль. Длительное течение колита у детей может приводить к задержке прибавки массы тела и роста, анемии, гиповитаминозу.
Диагностика
Постановка диагноза основывается на данных анамнеза, клинической картины, физикального, лабораторного, инструментального (рентгенологического, эндоскопического) обследования.
При исследовании крови у детей, страдающих колитами, обнаруживается анемия, гипоальбуминемия, снижение уровня электролитов в сыворотке крови. Копрологическое исследование выявляет наличие в кале лейкоцитов, слизи, стеатореи, амилореи, креатореи. Бактериологическое исследовании кала позволяет исключить инфекционную природу острого и хронического колита у детей. Анализ кала на дисбактериоз, как правило, демонстрирует изменение микробного пейзажа кишечника за счет возрастания условно-патогенных агентов – стафилококков, протея, кандид.
При эндоскопическом исследовании кишечника (колоноскопии, ректоскопии) у детей чаще выявляется картина катарального колита: слизистая оболочка толстой кишки гиперемирована, отечна; лимфоидные фолликулы увеличены; обнаруживается большое количество слизи, точечные кровоизлияния, ранимость слизистой при контакте. Эндоскопическая биопсия слизистой кишки и морфологическое исследование биоптата способствуют дифференциальной диагностике различных форм колита у детей.
С целью уточнения степени и тяжести воспаления при колите у детей выполняется ирригография. Для изучения функционального состояния толстой кишки проводится рентгенография пассажа бария.
Лечение колита у детей
Лечение колита у детей направлено на элиминацию возбудителя, восстановление функции кишечника, предупреждение рецидива или обострения. Во всех случаях колита у детей назначается механически и химически щадящая диета: некрепкие бульоны, слизистые отвары, паровые блюда, омлеты, каши, кисели. Терапия острого инфекционного колита у детей проводится по правилам лечения кишечных инфекций (антибиотикотерапия, оральная регидратация, прием бактериофагов, энтеросорбентов и т. д.).
При хроническом колите у детей, кроме лечебного питания, показан прием ферментных препаратов (панкреатин), пребиотиков и пробиотиков, энтеросорбентов, прокинетиков (лоперамид, тримебутин). Антибактериальные препараты назначаются по строгим показаниям. В рамках терапии колита детям рекомендуется употребление минеральной воды без газа, настоев и отваров лекарственных трав. При необходимости в комплекс терапевтических мероприятий включают ИРТ, физиотерапию (электрофорез, грязелечение, согревающие компрессы на область живота), массаж живота и лечебную гимнастику.
Прогноз и профилактика
В случае своевременного лечения и полноценной реабилитации острый колит у детей заканчивается клинико-лабораторным выздоровлением. При хроническом колите у детей соблюдение рекомендуемого режима обеспечивает продолжительную ремиссию. Частые обострения колита нарушают физическое развитие детей, их психосоциальную адаптацию.
Профилактика колита у детей предполагает соблюдение возрастной диеты и режима питания, полноценное лечение острых кишечных инфекций, глистных инвазий, дисбактериоза. Диспансерное наблюдение детей проводится педиатром и детским гастроэнтерологом. Проведение профилактических прививок разрешается в период стойкой ремиссии хронического колита у детей.
Колит у детей

Колит у детей – это заболевание толстого кишечника инфекционно-воспалительного характера, причиной которого могут служить самые разнообразные состояния: от вирусной инфекции до нерационального приема лекарственных средств. При такой патологии в основном поражается слизистая оболочка толстой и прямой кишки, но в некоторых случаях процесс затрагивает и тонкий кишечник. Тогда специалисты говорят об энтероколите. Оценкой симптомов, диагностикой, лечением и профилактикой колита толстого кишечника у детей занимаются детские гастроэнтерологи при участии инфекционистов, генетиков, эндокринологов и ряда других специалистов при необходимости.
Колит под влиянием определенных факторов может появиться в любом возрасте, но в последнее время прослеживается тенденция по омоложению заболевания. Все чаще патология диагностируется у детей школьного возраста и подростков, реже у малышей до 6–8 лет. Специалисты полагают, что такое явление связано, в первую очередь, с нерациональным питанием и чрезмерной любовью многих родителей к самолечению системными препаратами без врачебного контроля.

Виды колита у детей
С учетом локализации выделяют:
- тифлит – воспалительный процесс, затрагивающий слепую кишку;
- сигмоидит – поражение сигмовидной кишки;
- проктит – воспаление прямой кишки;
- трансверзит – заболевание поперечно-ободочной кишки.
Если затронут весь толстый кишечник полностью, гастроэнтерологи говорят о панколите или диффузном колите.
В зависимости от характера течения и признаков колит у ребенка может быть острым и хроническим. Острый, в свою очередь, подразделяется на следующие подвиды:
- катаральный;
- фиброзный;
- гнойный;
- некротический;
- геморрагический;
- эрозивный;
- язвенный.
Для каждого типа заболевания характерна своя симптоматика, особенности протекания, диагностики и лечения.
Хронический колит также подразделяется на две формы: с атрофией слизистых тканей и без оной.
Исходя из причины, вызывавшей патологию, различают колиты:
- инфекционные, когда в основе развития заболевания лежит поражение организма инфекционным агентом;
- ишемические, при которых болезнь возникает вследствие нарушений в кровоснабжении кишечника;
- механические, которые становятся результатом длительного травмирующего воздействия на слизистую оболочку кишки;
- токсические, когда причиной патологии явились ядовитые вещества и токсины, в том числе входящие в состав медикаментов;
- спастические, когда заболевание развивается из-за нарушений моторики кишечника.
Любой колит у детей, вне зависимости от вида, степени поражения кишечных структур и причины заболевания, требует грамотного и квалифицированного лечения.
Причины колита в детском возрасте
Достоверно изучить механизм развития этой группы заболеваний ЖКТ пока не удалось, но специалистами определен комплекс факторов, которые могут прямо или опосредованно послужить толчком для формирования колита. К ним относятся:
- длительные кишечные инфекции, протекающие на фоне недостаточного или неверного лечения;
- нерациональное использование лекарственных препаратов, в частности, антибактериальных средств, НПВС, медикаментов, не подходящих ребенку по возрасту;
- неправильное, вредное питание с обилием газированной воды, чрезмерно приправленных блюд, фастфуда и полуфабрикатов;
- радиационное воздействие на организм;
- врожденные аномалии развития и патологии кишечника;
- постоянное психоэмоциональное напряжение, например, связанное с предстоящими экзаменами, выступлением, важным семейным событием и т.д.;
- острые интоксикации отравляющими веществами: газами, жидкостями, испорченными продуктами питания;
- нарушение кровоснабжения и иннервации кишечника;
- паразитарные заболевания;
- эндокринные и аутоиммунные патологии.
Ряд специалистов полагает, что предрасполагающими факторами также могут стать наследственность, чрезмерные физические нагрузки и наличие у ребенка заболеваний аллергического характера.
Симптомы колита у детей
Основными признаками развития воспаления толстого кишечника становятся:
- явные болезненные ощущения в правой или левой подвздошной области ноющего, острого, колющего, иногда режущего характера, которые заметно снижаются после дефекации;
- расстройства стула, проявляющиеся в запорах, диарее;
- спазмы в животе, выраженный метеоризм;
- вздутие живота и чувство тяжести, особенно усиливающееся после еды и уменьшающееся после отхождения газов;
- учащенные позывы к дефекации;
- сухость, иногда горечь во рту, частая жажда;
- тошнота.
У некоторых ребят на коже появляются высыпания различного характера в виде папул, розовых пятен, узелков и др.
При инфекционной природе колита дополнительными симптомами у детей могут стать:
- озноб;
- повышенная температура тела;
- головная и суставная боль;
- общая вялость;
- повышенная утомляемость.
Рвота при колите встречается достаточно редко и в большинстве случаев на фоне приема лекарственных препаратов.
Ключевая особенность колитов в детском возрасте – быстрое распространение патологического процесса, что приводит к массивному поражению слизистых тканей и общему истощению организма. Дети гораздо хуже, чем взрослые, переносят это заболевание, поэтому при первых признаках, похожих на кишечную патологию, необходимо обращаться за медицинской помощью.
Диагностика
В первую очередь проводится общий осмотр, в рамках которого врач выясняет особенности жизни маленького пациента, собирает данные о перенесенных заболеваниях, травмах и других состояниях, проводит пальпацию живота и термометрию. Специалист также опрашивает родителей на предмет рациона питания ребенка, предыдущего лечения имеющихся острых и хронических патологий, уточняет факторы, которые могли так или иначе привести к развитию колита.
В дальнейшем назначается комплекс лабораторной диагностики, в который входят:
- общие клинические анализы крови и мочи;
- биохимическое исследование крови;
- копрограмма;
- анализ кала на наличие гельминтов;
- соскоб на энтеробиоз;
- бактериологический посев кала.
Дополнительно проводятся инструментальные методы обследования, к которым относятся:
- ирригоскопия – способ рентгеноскопического исследования кишечника с применением контрастного вещества;
- колоноскопия или ретроманоскопия – вариант эндоскопического обследования толстой кишки с помощью специального видеооборудования.
При наличии у ребенка системных патологий или иных показаний к осмотру и диагностике привлекаются врачи других узких специальностей, например, аллергологи, инфекционисты, эндокринологи.


Лечение колита у детей
Тактика терапии подбирается с учетом анамнеза и исходного состояния здоровья юного пациента на момент обращения к врачу, а также ряда иных параметров, к которым относятся:
- возраст малыша;
- наличие сопутствующих или других заболеваний;
- вероятная причина развития колита;
- наследственная отягощенность;
- наличие аллергии;
- результаты проведенных исследований.
Основа лечения колита у детей – индивидуальная схема приема лекарственных средств. В комплекс медикаментозной поддержки могут входить:
- противовоспалительные и антибактериальные препараты;
- ферменты;
- спазмолитические средства;
- противогельминтные препараты;
- витаминно-минеральные комплексы;
- адсорбенты.
Огромное значение в лечении имеет диета и соблюдение правил здорового образа жизни. В рамках диетотерапии показано:
- частое дробное питание;
- отказ от жареной, копченой, соленой, маринованной и острой пищи;
- исключение из рациона фастфуда, полуфабрикатов, еды быстрого приготовления;
- максимальное ограничение снеков, газированных, сладких напитков, кофе;
- включение в ежедневную схему питания свежих овощей, фруктов, ягод;
- ограничение сладостей, мучных кондитерских изделий, жирных кремов и сливок.
В случае, если консервативная тактика не приносит результата, состояние ребенка ухудшается, специалисты рассматривают вероятность хирургического лечения, которое будет заключаться в удалении поврежденных сегментов и максимально возможном восстановлении функции толстой кишки.
Экспертное мнение врача
Огромное значение в успешной терапии детских колитов, как и других гастроэнтерологических заболеваний, имеет питание. Родителям крайне важно понять, что отныне привычные перекусы, блюда, которые достаточно разогреть в микроволновой печи или залить кипятком, станут для ребенка невозможными. Детям во время и после колита нужно полноценное, правильное, богатое клетчаткой, витаминами и минералами питание. В рационе должны присутствовать свежие плоды, некрепкие мясные бульоны, не слишком жирные сорта мяса, птицы и рыбы, а также слизистые супы без обилия приправ. Придется исключить жареные блюда, заменив их продуктами, приготовленными на пару или путем варки, запекания. Несоблюдение диеты – прямой путь к рецидиву заболевания и развитию осложнений.
Буровцев Вадим Владимирович
Врач-педиатр, детский нефролог, детский гастроэнтеролог. Заместитель главного врача по медицинской части в «СМ-Клиника» на ул. Новочеремушкинская

Профилактика и прогноз
Благоприятный исход заболевания наиболее вероятен при своевременном выявлении болезни, соблюдении врачебных предписаний и грамотном лечении. В противном случае риск развития серьезных осложнений многократно возрастает.
Вероятными последствиями колита при отсутствии или неверной терапии могут стать:
- язвенное поражение толстой кишки;
- стеноз кишечника;
- массивное внутренне кровотечение;
- перитонит;
- сепсис.
Детям после перенесенного колита требуется регулярное наблюдение профильного специалиста. Желательно также показать ребенка врачу, если после окончания лечения появились симптомы, похожие на колит, или у него имеются другие признаки поражения кишечника.
Для того, чтобы максимально снизить риск развития колита и его последствий, гастроэнтерологи рекомендуют:
- нормализовать режим и рацион питания ребенка, не допуская перекусов между основными приемами пищи, особенно сладостями, блюдами фастфуда и снеками;
- не заниматься самолечением, без ведома врача давая детям антибактериальные, антигистаминные и другие препараты;
- не усердствовать жаропонижающими и обезболивающими средствами при ОРВИ или других острых состояниях у детей;
- своевременно обращаться к врачу при кишечных инфекциях у ребенка.
Получить больше информации о диагностике, лечении и профилактике колитов в детском возрасте можно на личной консультации с врачами детского отделения «СМ-Клиника». Наши опытные специалисты подробно ответят на волнующие пациентов вопросы, сориентируют по видам и стоимости диагностических процедур, помогут разобраться в сложных медицинских терминах.
Записывайтесь по телефону или онлайн, чтобы пройти обследование и получить грамотную помощь квалифицированных детских гастроэнтерологов.
Источник https://www.eurolab-portal.ru/diseases/2622/
Источник https://www.krasotaimedicina.ru/diseases/children/colitis
Источник https://www.smdoctor.ru/disease/kolit/