Запоры при панкреатите
При панкреатите можно наблюдать множество симптомов, одним из которых является нарушение процесса дефекации. Запор при панкреатите характерен для ранней стадии заболевания, и часто может сопровождаться нарастающими болевыми ощущениями.
При развитии панкреатита в организме человека начинаются развиваться и все вытекающие отсюда патологические нарушения в системе органов пищеварения. Воспалительные процессы в полости поджелудочной железы приводят к тому, что ферментативные компоненты, вырабатываемые ею, перестают попадать в полость кишечника, на фоне чего нарушаются процессы по перевариванию пищевых продуктов и начинают развиваться характерные симптоматические признаки, в виде запора, метеоризма, тошноты, рвоты, диареи и вздутия живота.
Причины запора при панкреатите
Панкреатическая болезнь препровождается болезненными явлениями. Так, развившееся воспаление слизистой железы провоцирует сбой в функциональности всего пищеварительного тракта.
Изменение дефекаций является тревожным звонком о переменах в деятельности ЖКТ. Расхождения в функционировании железы поджелудочной, возникновение протеолиза ведет к непоправимым несоответствиям в ее деятельности.
На развитие характерных признаков панкреатического заболевания оказывает воздействие степени тяжести болезни. Тяжкие запоры способны подвигнуть к остановке функционирования кишечника, которые свойственны острому течению болезни. Хроническую стадию панкреатита сопровождают поносы, однако большинство больных сталкиваются с трудностями при дефекации. Запоры при панкреонекрозе хронического типа являются редкими проявлениями.
Запор при панкреатите часто развивается из-за лекарств, проявляющих подобные нежелательные воздействия. Специальная диета, введённая при болезни, может стать причиной подобных симптомов. Диетические блюда предполагают небольшое количество жиров, препятствующее быстрому перевариванию и усвоению пищи.

Изменения в стуле больного – характерный симптом при заболевании поджелудочной железы. Указанному органу отводится важная роль в пищеварении организма. При уменьшении внешнесекреторной способности железы часто приходится сталкиваться с избыточным скоплением газов и невозможностью опорожнения кишечника.
Факторы, вызывающие запор при панкреатите
Образование запора при обострении панкреатита зачастую возникает на фоне следующих факторов:
- не правильный и не сбалансированный рацион питания;
- пассивный, или сидячий образ жизнедеятельности;
- наличие вредных привычек;
- развитие сопутствующих заболеваний, таких как хронический холецистит либо сахарный диабет;
- продолжительный период приема медикаментозных препаратов.
От выбора продуктов для приготовления пищи напрямую зависит степень нагрузки на паренхиматозную железу. Несбалансированное питание способствует значительному усугублению общего состояния железы и возникновению в ее полости воспалительного процесса.
Ведение сидячего и малоподвижного образа жизни провоцирует развитие атрофических процессов в полости мышечных волокон кишечника, участвующих в процессах переваривания пищи. В нормальном состоянии эти мышцы обеспечивают проталкивание пищи в следующие его отделы, вплоть до выведения уже сформировавшихся каловых масс. При атрофии, мышечные волокна настолько ослабевают, что не могут протолкнуть сформированные каловые массы в последний отдел кишечника, для дальнейшего его испражнения.
Среди вредных привычек, наибольшей опасностью обладают: табакокурение, злоупотребление спиртосодержащими напитками, голодовки и переедания.
Также стоит отметить, что развитие панкреатической болезни зачастую возникает на фоне прогрессирующей стадии холецистита либо сахарного диабета. В совокупности обе патологии способствуют возникновению обезвоживания организма и затвердеванию каловых масс, что ведет к развитию запора.
И не стоит забывать о том, что при применении отдельных групп медикаментозных препаратов, необходимо обращать внимание на возможные побочные эффекты. Так и при лечении панкреатита перед применением каких-либо медикаментов необходимо прежде изучить прилагающуюся инструкцию и проконсультироваться с лечащим врачом по поводу того, можно ли вообще применять то, или иное средство для решения определенной возникшей проблемы со здоровьем.
Симптоматика при запорах
Обстипация и панкреатит являются взаимосвязанными понятиями, ведь при болезни железы нередко наблюдается отсутствие стула. При симптомах запоров больной столкнется со следующими проявлениями:
- увеличение образования газов, вздутие и проблемы с отхождением газов;
- болевые ощущения в зоне живота;
- абсолютное отсутствие стула;
- плохой аппетит;
- желтушность в легкой форме;
- тошнота.
Если обстипация мучает больного длительный промежуток времени, происходит скапливание экскрементов в кишечнике и развивается гнилостный процесс, что ведет к отравлению организма. Это провоцирует:
- головные боли;
- высыпания;
- усталость хронического типа.

Перед тем как пойти в санузел, у больного развиваются внезапные болевые чувства в брюшной зоне, а при опорожнении по причине застоявшегося кала и формирования газов появляются трещины в анусе.
Когда при панкреатите запор формируется в стадию обострения, то нужно сразу обращаться к врачу, поскольку накопленные экскременты способны спровоцировать инвагинацию кишечника.
Проблемы с дефекацией возникают при болезни поджелудочной и иных патологиях ЖКТ. Обстипации при панкреатите и холецистите оставлять на самотек недопустимо, поскольку при отсутствии терапии разовьется осложнения.
Первый поход к врачу
Многие больные побывали в ситуации – выход из больницы, после пребывания в стенах учреждения по причине острого панкреатита, сопряжён с явными сложностями опорожнения кишечника. Организм уже успел восстановиться, но последний стул случился давно. Принято слабительное, но лекарство не работает. Движения в кишечнике, выделения газов не наблюдается.
Доктора в больнице могут помочь больному — дать обезболивающее и подержать на диете. Выписавшись, пациенты начинают с упоением потреблять фрукты и овощи, запуская работу в организме, ведь лекарства от боли сильно иссушают внутренние органы. Запор при панкреатите – частое явление. Действенным способом станет приём любого доступного масла (растительное, оливковое, льняное). Если слабительное уже выпито, примите столовую ложку масла, чтобы смазать стенки кишечника и стимулировать перистальтику. Начните принимать по ложке, увеличив дозу до трех.
Нередко больные, страдающие формами панкреатита, сталкиваются с присутствием запоров.
Запор при остром панкреатите
У пациента после госпитализации кишечник раздражен и воспален, полон газов. Избавиться от запора поможет горячая ванна. Заберитесь в воду, выполните массаж живота. Начинайте с пупка, делайте круговые движения, постепенно перемещаясь по часовой стрелке к низу живота. Нажатие производите уверенно. Помассируйте правую сторону, место чуть выше тазовой кости, ниже ребер, имитируя естественное движение пищевого комка по толстому кишечнику. Вскоре массаж поможет ликвидировать запор.
Запор при остром панкреатите, либо обострении хронической патологии железы, может сопровождаться такими симптомами, как:
- невозможность испражнения кишечника;
- возникновение болезненности и вздутия в зоне живота;
- затрудненное отхождение газов;
- легкая степень желтушности кожных покровов;
- регулярное чувство тошноты;
- полная потеря аппетита.
При принятии слабительного иных вариантов помощи насчитывается мало.
Скорой помощью при первых симптомах запоров являются:
- прием большого количества воды или клетчатки (к примеру, льняной коктейль);
- масло (растительное, оливковое, льняное);
- горячая ванна и массаж живота.
Причины и способы предотвращения запоров при хроническом панкреатите
А при хронической форме заболевания выше описанная клиника дополняется резким снижением массы тела и повышенным уровнем нервозности. Более того, закупорка сформированных каловых масс приводит к началу их гниения в полости кишечника, что в свою очередь способствует образованию интоксикационного процесса, сопровождающегося головными болями, различными высыпаниями на коже и постоянным чувством усталости.
Провоцирующими факторами, способствующими развитию запора при хронической форме панкреатической патологии, могут служить следующие явления:
- регулярное применение медикаментозных средств с обезболивающим эффектом;
- уменьшение физической активности;
- голодовки и частые недоедания.
Частое возникновение запоров может спровоцировать развитие такого осложнения, как геморрой, доставляющий немало дискомфорта пациентам. Поэтому так важно своевременно устранять все патологические нарушения в процессах пищеварительного тракта.
Лечение запоров
Лечение запора при панкреатите может проводиться различными методами и способами. Первоначально, что необходимо сделать, так это обратиться за помощью к лечащему врачу, который оценив всю серьезность клинической картины, сможет назначить наиболее эффективное лечение возникшей проблемы.
Для точного определения возможных причин появления запоров, необходимо пройти специальные обследования желудка, а также сделать УЗИ внутренних органов. Если проблема кроется в недостаточной функции и развитию воспаления в поджелудочной железе, лечение заключается в устранении основного заболевания, симптомом которого выступает запор.
Как проводится терапия
Используются антибактериальные препараты, действие которых направлено на устранение воспалительного процесса. Тип и длительность такой терапии определяется в индивидуальном порядке.

Для снятия симптомов интоксикации применяются детоксицирующие препараты. Лечение симптоматичное, эффективны энтеросорбенты.
Восстановлению нормальной микрофлоры кишечника способствует прием специальных пребиотиков. Альтернативой является употребление натуральных несладких йогуртов и кефира, если же этих мер недостаточно, используются лекарственные средства.
Компенсация работы поджелудочной железы заключается в приеме пищеварительных ферментов.
Мягкие слабительные средства местного воздействия помогут избежать непроходимости кишечника. Их нельзя использовать постоянно, так как возрастает риск привыкания и снижения эффективности, а также угнетения моторики кишечника.
Спазмолитические средства применяются для снятия болей, вызванных спазмом мышц гладкой мускулатуры. Эта группа препаратов также способствует замедлению нормальной моторики кишечного тракта, поэтому применение необходимо контролировать.
Симптоматическое лечение заключается в приеме жаропонижающих средств, препаратов, восстанавливающих водно-электролитный баланс и общеукрепляющих лекарств.
Методика, направленная на ликвидацию запора, заключается:
- в корректировке питания;
- в достаточном уровне потребления жидкости;
- в применении народных средств;
- а также в проведении медикаментозного лечения с применением препаратов слабительного действия.
Лекарственные препараты
При образовании запора, многие пациенты задаются вопросом: «можно ли принимать слабительные при панкреатите и какие препараты обладают максимальным эффектом?»
Несомненно, слабительные препараты являются допустимым средством избавления проблем с процессом дефекации. Существует две разновидности препаратов слабительного спектра действия:
- Таблетки с раздражающим эффектом от запоров, в виде Бисакодила, Регулакса, Гутталакса. Важно только помнить, что слабительное при панкреатите разрешается употреблять не более 1 раза в день. После приема препарата со слабительным действием, нормализация стула может наступить спустя 2-7 часов. Также стоит отметить, что продолжительный прием данных препаратов способствует развитию привыкания и нарушению электролитного баланса.
- Препараты щадящего спектра действия – пребиотики, в виде Дюфалака, назначаемого в большинстве случаев для устранения запора у ребенка, а также Лактусана и Прелакса.
Как острый, так и хронический запоры довольно успешно проходят при лечебном воздействии пребиотиков, которые довольно успешно послабляют затвердевшие каловые массы, способствуют заселению в микрофлору кишечника полезных бактерий, которые уничтожают патогенные микроорганизмы и выводят шлаки и токсины.
Также применяется такое медикаментозное средство спазмолитического спектра действия, как Папаверин в виде таблеток, инъекции для внутривенного введения либо в форме свечей. При отсутствии Папаверина, есть уникальная ему альтернатива, которая может также помочь избавиться от запора – это Дибазол в виде инъекционного раствора для постановки внутримышечной инъекции.
Не меньшей популярностью и эффективностью обладает медикаментозное средство в виде Папазола.
Очищение клизмами
Еще одним методом устранения запоров служит применение клизм. С помощью его приготовленным раствором существенно облегчают состояние больного и помогают скорейшему решению проблем со стулом.

Составы могут быть основаны на травяных сборах или же простой воде. Благодаря клизмам, можно облегчить акт дефекации и остановить запор. Одними из самых эффективных средств для очистки кишечника при запоре при панкреатите стоит считать нижеуказанные полезные рецепты.
- Нужно взять сок 1 шт. лимона и хорошенько смешать его с 1 л кипяченой воды.
- 3 ст.л. ромашки аптечной стоит смешать с 500 мл кипятка и дать постоять 1 час. Отвар стоит процедить и разбавить с 1 л простой воды. Лучше ее предварительно прокипятить и остудить. Только потом можно использовать средство для проведения клизмы.
- Шалфей, мята и душица, календула – отличный состав, который подходит для очищения организма с помощью клизмы. Нужно взять по 1 ст.л. каждой травы. Смешать с 1 л воды и через час процедить.
- Крахмальная масса готовиться из 1 ч.л. крахмала, которую стоит залить 500 мл воды. В последующем состав стоит растворить и по необходимости добавить еще 300 мл кипяченой воды.
- Мед будет полезен для очистки. Нужно взять 2 ст.л. продукта и 500 мл кипяченой воды. Этот состав благоприятно очищает кишечник, мягко воздействуя на орган.
Эта пятерка рецептов проверена многими людьми на практике но стоит знать одну простую истину — какими бы эффективными клизмы не были, использовать их на постоянной основе не стоит. Не только при панкреатите, но и в случаях со здоровым человеком, они способствуют вымыванию жидкости, убивая полезную микрофлору в органе.
Клизма при панкреатите проводится только после купирования воспалительного процесса и при наличии показаний. Для лечения запора используют следующие виды клизм:
- очистительная;
- слабительная;
- сифонная (при запоре используют реже).
Для проведения очистительной клизмы вам необходимо:
- ковш Эсмарха или резиновая груша;
- кипяченая вода температуры 18-20 градусов;
- вазелин для смазки наконечника.
Для проведения клизмы застелите под пациента клеёнку. Положение пациента должно быть либо в коленно-локтевой позе, либо на боку с согнутой ногой.
После того, как вы смазали наконечник вазелином или глицерином, вам необходимо раздвинуть ягодицы больного и ввести наконечник на 3-5 см к пупку, после чего начать вводить наконечник в сторону крестца. Таким образом, вы преодолеете изгиб прямой кишки. Движения должны быть плавными, при наличии преграды нельзя делать резких движений, только медленные.
Объём жидкости для взрослого человека не должен превышать 1,5 литра. После того, как жидкость будет введена, пациент должен лежать на спине примерно 10-15 минут.
Для проведения слабительной клизмы используют масляные растворы, их вводят по той же схеме на ночь. Действует масляная клизма через 8-9 часов.
Противопоказаниями для проведения клизмы являются все острые процессы со стороны анального сфинктера, прямой кишки и кишечника в целом. Наиболее распространённые заболевания, при которых появляются трудности в постановке клизмы:
- геморрой;
- анальные трещины;
- проктиты и парапроктиты.
Спринцевания при запорах, спровоцированных панкреатитами, малоэффективные.
С помощью сены
Давним способом, обеспечивающим лечение не только симптоматического проявления дисфункций кишечника, но и при хроническом гастрите, холецистите, является использование растительного средства. Сенна способствует также повышению иммунитета на уровне клеток. Противопоказания: детский возраст.

Вечером 1 ст. л. сырья заливают 200 мл воды. Кипятить раствор 5 минут и настаивать 15-20 мин. После процеживания отвара необходимо выпить его в дозировке 1/3 стакана. Обычный прием сенны – через 2 часа после ужина.
Утром должно быть нормальное испражнение кишечника. Отвар можно использовать, при хранении в холодильнике, в течение последующих 2-3 вечеров. Перед употреблением жидкость следует подогреть до комнатной температуры.
Обильное питье
Важным условием в лечении запоров, вызванных проблемами в желчном пузыре и в поджелудочной железе, является соблюдение питьевого режима. Таким пациентам необходимо в два раза увеличить количество потребляемой жидкости по сравнению с существующими нормами. Это позволит урегулировать водный баланс организма и облегчит опорожнение кишечника. В качестве жидкостей можно употреблять простую воду, компоты без добавления сахара, натуральный сок, травяной чай. По утрам рекомендуется выпивать на голодный желудок стакан простой воды, что пойдет на пользу желудку и кишечнику.
Обезболивающее
При употреблении лекарства для снятия боли не забудьте принять естественное слабительное, стараясь не столкнуться с запором вновь. К примеру, свекла, чернослив, курага, кисломолочные продукты (йогурт, ряженка).
Спорт
Как известно, недостаток двигательной активности плохо отражается не только на состоянии органов малого таза, еще более опасно, что такой образ жизни рано или поздно приведет к атрофии мышц стенок кишечника, итогом которой станут хронические запоры. Помочь устранить подобные изменения в состоянии кишечника могут занятия лечебной гимнастикой, которая благодаря специальным упражнениям будет участвовать в восстановлении мышечного тонуса и способствовать устранению запоров.
Можно добавить к лечебным упражнениям утреннюю зарядку, а также больше ходить пешком, бегать на возможно дальние расстояния, хорошо помогают привести в норму опорожнение кишечника такой вид спорта, как плаванье. Изменив свой образ жизни на более активный, легко привести в норму свое пищеварение, которое очень скоро полностью восстановиться с полным устранением такой проблемы, как запоры.
Необходимо ежедневно делать зарядку, много ходить, заниматься фитнесом или плаваньем.
Упражнения должны выполняться в среднем темпе плавными и медленными движениями, исключая напряжение пресса. Полезно бегать, выполнить приседания и прыгать через скакалку.
Выполняйте зарядку ежедневно примерно в одно и то же время суток. Лучшее время для разминки – утром до завтрака или через пару часов после приема пищи. Начинайте с 3-5 подходов каждого упражнения, постепенно увеличивая нагрузку до 7-10 подходов.
Правильное питание
Основой избавления от запоров станет соблюдение диеты (лучше согласовать с лечащим врачом). Основные рекомендации заключаются в отказе от тяжелой, жирной пищи, продуктов, вызывающих активное газообразование. Предпочтение отдаётся щадящим способам приготовления еды: варка, запекание либо готовка на пару. Ограничить употребление бобовых, грубой клетчатки (если воспаление оказалось сильным) – фрукты и овощи лучше съесть очищенными, белокочанную капусту заменить цветной, брюссельской или брокколи.
Из мясных продуктов лучше отдать предпочтение говядине и курице, отказавшись от свинины и колбасных изделий. Хлеб принимать в пищу исключительно белый, не свежий. Женскому полу стоит помнить, что во время менструального цикла организм производит больше триглицеридов, выделяющих дополнительный жир. В критические дни нужно особенно ограничить рацион в жирной еде, избегая нарушений в пищеварении.

Диетическое питание должно быть сбалансированным с соблюдением диеты со столом №5.
- хлебобулочные изделия из высших сортов муки, в том числе и сухари;
- кондитерскую сладость;
- газированные и алкоголесодержащие напитки;
- бобовые культуры;
- консервы, жирные разновидности мяса и рыбы;
- виноград;
- редьку, редиску и репку.
Рацион должен состоять из следующих блюд:
- Овощные супы.
- Вязкие каши на воде (кроме риса и гороха).
- Отварные овощи.
- Компоты из ягод и сухофруктов.
- Постная выпечка.
- Кисломолочные продукты низкой жирности.
- Отварное диетическое мясо.
- Морская рыба на пару.
- Тушеные яблоки и тыква.
- Овощные соки (морковный, свекольный).
В еду обязательно необходимо включать немного растительного масла, которое помогает уберечься от запоров. Лучше всего использовать натуральное подсолнечное и оливковое. Необходимо отказаться от животных жиров, уменьшить потребление соли и пряностей. Из специй можно добавлять свежие травы: петрушку, базилик, укроп. Для разнообразия меню можно тушить и запекать овощи, но без приправ и масла.
Облегчить процесс пищеварения можно при измельчении пищи до пюреобразного состояния. После снятия острых болей, необходимо постепенно вводить в рацион еду в нормальном состоянии. Часто проблемы с поджелудочной железой приводят к развитию разных типов сахарного диабета, при которых соблюдение диетического питания должно стать пожизненным.
Народные средства
Народной медицине известно множество способов устранения подобных патологий посредством использования лекарственных трав. Для ликвидации запора рекомендуется принимать отвары из таких трав, как:
- лесное сено;
- крушина;
- конский щавель;
- тысячелистник.
Отвар готовится в соотношении 1 ч.л. измельченного сырья на 200 мл воды. Рекомендовано употреблять по одному стакану перед вечерним сном, ежедневно готовя новую целебную жидкость.
Не стоит отчаиваться
Иногда назначение непривычной диеты ведёт к депрессии и отсутствию аппетита у больных. Отчаиваться не стоит, легкая для усвоения пища гарантирует прекрасное самочувствие, продлит здоровье на годы. Периодически разрешается принять тяжелую пищу (к примеру, в праздничные дни), отрицая роль изгоя в компании друзей, не забывая о принятии ферментов, облегчающих переваривание пищи.
После выполнения указанных рекомендаций запор прекращается. В противном случае, придётся повторно обратиться к врачу. Помните, что запор развивается по причине заболеваний, сопутствующих панкреатиту. Перечень включает заболевания центральной нервной системы, геморрой, либо виновником становится прием лекарств, содержащих избыток кальция или алюминия.
Профилактика возникновения запора
Хорошими народными средствами для предотвращения запоров окажутся лекарственные желудочные чаи и травяные настои. В состав включаются: мята, крапива, валериана, корень аира, корень крушины. Пища из твердых волокон поможет организму регулярно очищаться. Нормализует стул употребление кефира, ряженки, нежирного творога и сметаны.
Для исключения повторного возникновения запора, необходимо соблюдать правильный рацион питания, не нарушать предписанную диету и употреблять как можно больше жидкости. Не менее важную роль в профилактике запоров играют и методы ЛФК.
Лечебная физкультура
Ввиду того, что отсутствие физической активности способствует возникновению атрофии мышц кишечника и возникновения запора, методы лечебной физической культуры станут отличным подспорьем в поддержании тонуса мышц и предупреждении развития запора. Рекомендуется делать по утрам зарядку, а также бегать, как можно дольше, гулять пешком по улице, заниматься плаванием либо фитнесом. При таком образе жизни процессы пищеварения быстро нормализуются и запоры уже станут не страшны.
Правильное питание
Питание должно быть сбалансированным и дробным. Чтобы максимально быстро вылечить и предупредить рецидив данной патологии, необходимо кушать не менее 6 раз в день с перерывом в 2-3 часа и уменьшенной порционностью. Блюда, приготовленные путем обжаривания необходимо полностью исключить из своего рациона питания, как и алкоголь, острое, копчености и жирные продукты. Питание должно включать в себя максимальное количество полезных ингредиентов.
Рекомендуется как можно больше готовить овощных салатов, особенно из свежих овощей.
Возможные проблемы
Хронический запор при панкреатите может привести к неприятным последствиям. Проблемы опорожнения вызывают такие осложнения:
- Сильная интоксикация организма. При проблемах с выведением кала в организме накапливаются вредоносные вещества. Больной начинает быстро переутомляться, чувствовать хроническую усталость. Яды отравляют кровь, просачиваясь через кишечник.
- Снижение функционирования печени. Данное недомогание отражается практически сразу на внешности. У больного кожа становится сухой, дряблой, имеет желтушный оттенок. Волосы начинают выпадать, а ногтевые пластины ослабевают.
- Геморрой. Постоянные проблемы с дефекацией способствуют появлению анальных трещин, сто приводит к развитию геморроидальных узлов. Это проявляется в виде кровотечений после дефекации.
- Запор – проблема, которую следует решать сразу же после ее появления. Особенно это касается людей с панкреатитом. Поскольку данное недомогание может вызвать ряд последствий, от которых в дальнейшем тяжело избавиться.
Несмотря на то, что запор при панкреатите наблюдается гораздо реже, чем диарея, но доставляет не меньший дискомфорт. Соблюдение соответствующей диеты, а также использование лекарственных средств поможет избежать таких проблем в будущем.
Панкреатит: причины, симптомы, лечение
Панкреатит представляет собой воспалительный процесс в поджелудочной железе. По данным ВОЗ ежегодно в мире число случаев заболевания панкреатитом только растёт. В числе жертв, в основном, люди, ведущие нездоровый образ жизни: употребляющие в большом количестве жирную пищу, спиртные напитки, а также курильщики. Привычка переедать также повышает риск развития этого заболевания.
Симптомы заболевания и эффективность лечения панкреатита зависят от того, насколько сильно разрушены ткани железы, и какой степени уже успело достичь воспаление.
Причины возникновения панкреатита
Как правило, признаки панкреатита, как у женщин, так и у мужчин в большинстве случаев возникают из-за чрезмерного употребления спиртосодержащей продукции. В 20% случаев установить причины болезни не удаётся вовсе.
Медицинская статистика сурова: риск получить воспаление в поджелудочной железе возрастает у пациентов, страдающих:
- нарушением обмена веществ – в первую очередь, липидного обмена;
- сахарным диабетом;
- нарушением гормонального фона;
- заболеваниями органов желчевыводящей системы (в частности – желчнокаменной болезнью);
- сосудистыми заболеваниями;
- язвенной болезнью;
- инфекционными заболеваниями (паротит, вирусные гепатиты);
- аутоиммунными заболеваниями (в том числе первичным билиарным циррозом, воспалительными заболеваниями кишечника, аутоиммунным тиреоидитом и другими).
Спровоцировать панкреатит у детей и взрослых могут травмы и ранения в области живота, хирургические вмешательства на желудке и желчевыводящих путях, а также приём ряда лекарств (в т.ч. гормональных препаратов). С панкреатитом ассоциированы некоторые генетические нарушения – семейная гиперлипидемия, семейный гиперпаратиреоидизм.
Симптомы панкреатита у мужчин и женщин
С физиологической точки зрения, поджелудочная железа – это весьма важный орган нашего тела, отвечающий за нормальное пищеварение, а также выработку гормона инсулина. Нехватка последнего может вызвать сахарный диабет.
При остром панкреатите симптомы схожи с сильным отравлением. Это случается потому, что при воспалении ферменты задерживаются внутри поджелудочной, вызывая последующее её разрушение. Погибшие клетки поступают в кровь в большом количестве, что проявляется симптомами интоксикации.
Наиболее часто признаки острого панкреатита описываются следующим образом:
- Интенсивная постоянная режущая или тупая боль, не проходящая долгое время (вплоть до болевого шока). Ощущается боль под рёбрами с обеих сторон (вместе или отдельно), иногда боли чувствуются по всей площади живота и иррадиируют в область поясницы.
- Резкое снижение или повышение АД.
- Изменения цвета лица: при панкреатите у детей и взрослых бледнеет кожа, постепенно приближаясь к сероватым оттенкам.
- Повышение температуры организма до высоких показателей.
- Тошнота, икота, отрыжка, а также ощущение сухости во рту. Рвота с выделением желчи.
- Понос (диарея) при панкреатите – явление распространенное. Причем кал выходит с пеной, с резким неприятным запахом, в нём заметны непереваренные кусочки пищи. Могут быть и запоры.
- Напряжение мышц живота.
- Появление одышки, характерного желтушного налёта на языке, а также липкого пота: всё это – результат недостатка электролитов из-за рвоты и диареи.
- Вздутие живота.
Острый панкреатит: лечение и первая помощь
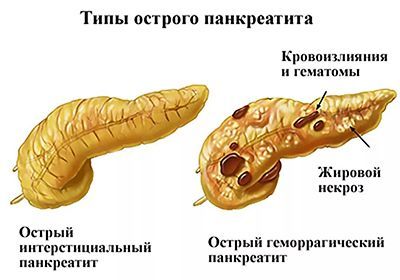
При появлении начальных симптомов болезни необходимо вызвать бригаду скорой помощи. Лечение острого панкреатита проходит исключительно в больничных условиях под постоянным наблюдением специалистов.
В ожидании врачей для облегчения состояния больного можно положить ему на живот холод. Из лекарственных средств можно принять любые спазмолитики – папаверин, но-шпу, смазмалгон и т.п. С момента появления первых симптомов следует прекратить любой приём пищи (в том числе соков) и лечь в постель. Врачи говорят, что никакие медикаменты не лечат панкреатит лучше, чем холод, голод и покой.
Лечение в стационаре проводится с учетом клиники. Применяются спазмолитики, прокинетики, противовоспалительные препараты, антисекреторные, антибактериальные препараты (для профилактики или лечения бактериальных осложнений). Лечение проводится инфузионно(через капельницу). Большое значение имеет диетотерапия (когда пациенту разрешают возобновить прием пищи). Во время еды применяются ферментные препараты.
Операция при остром панкреатите
Деструктивный панкреатит (панкреонекроз) признаётся показанием к оперативному вмешательству. Хирургическое вмешательство начинается с диагностической лапароскопии, при которой уточняется диагноз и объективно оценивается степень повреждения железы и развития осложнений. Дальнейшее вмешательство может быть осуществлено также лапароскопическим методом с применением специальных манипуляторов.
Симптомы хронического панкреатита у взрослых и детей
Хронический панкреатит развивается на фоне длительного воспаления поджелудочной железы, что вызывает боль и снижение функции железы.
Медики выделяют два периода: на начальном этапе симптомы то появляются, то исчезают, а на конечном – беспокоят человека на постоянной основе. Начальный этап может длиться годы и десятилетия, отзываясь болями в верхней части живота, в области сердца и левой части грудной клетки. Как правило, подобные ощущения появляются после обильных застолий, злоупотребления вредной пищей, газированными и спиртосодержащими напитками. Нередко боль сопровождается рвотой и диареей, тошнотой, вздутием живота и общей потерей массы тела.
Длительно текущий хронический панкреатит оборачивается серьезными нарушениями функции поджелудочной железы. Постепенно боли сходят на нет, зато усиливается диспепсия, может появляться желтушность кожных покровов. Развивается экзокринная и эндокринная недостаточность поджелудочной железы.
Симптомы панкреатита у взрослых и детей
У панкреатита признаки являются более яркими по сравнению с симптоматикой других патологий органов ЖКТ. В зависимости от формы заболевания симптоматика может отличаться, также имеют значения причины развития заболевания и индивидуальные особенности пациента.
Подробнее о патологии
Суть патологии заключается в перекрытии панкреатических протоков, через которые проходят ферменты, способствующие расщеплению питательных веществ. Активные ферменты, которые нужны для пищеварения, переваривают поджелудочные ткани, не имея возможности попасть к месту назначения без препятствий. Данный процесс называется аутолиз, что означает «самопереваривание».
Симптомы патологии не похожи на большинство воспалительных болезней ЖКТ, в типичных случаях данный факт помогает при постановке диагноза. В пожилом возрасте возрастает риск образования камней и снижается отток желчи. Выводные протоки поджелудочной железы и желчного пузыря открываются в 12-ти перстную кишку, и закупорка камнем способна вызвать приступ острого панкреатита, или обострение хронического течения панкреатита. Поэтому у пожилых часто распространен диагноз «холецистопанкреатит», это говорит о запуске панкреатита из-за формирования камней в желчном пузыре.
Самым главным фактором в формировании болезни считается злоупотребление алкоголем (чаще это происходит у мужчин).

На сегодняшний день появление панкреатита все чаще наблюдается у молодого поколения. Дети и подростки подвержены воспалительному процессу поджелудочной железы не реже, чем взрослые.
Причины возникновения
Спровоцировать возникновение панкреатита может присутствие таких факторов:
- генетическая предрасположенность – наследственный панкреатит;
- хирургические вмешательства на желудке и желчевыводящих путях;
- свинка (эпидемический паротит);
- ранения, травмы живота;
- инфекции, паразитические инвазии.
Вызвать развитие патологии могут нарушения, которые связаны с оттоком желчи, а также нездоровая пища и употребление алкоголя.
Самые частые причины можно увидеть по приводимой статистике:
- 40% всех больных — алкоголики. Чаще всего у них встречаются деструктивные нарушения органа или его некроз.
- 30% больных страдают желчнокаменной болезнью.
- 20% больных имеют диагноз «ожирение».
- 5% больных страдают интоксикацией или перенесли травму органа.
- Меньше 5% больных имеют генетическую предрасположенность или страдают от дефектов развития органа врожденного характера.
Виды патологии
В зависимости от формы протекания болезни панкреатит бывает:
- острый;
- хронический (считается более стабильным, здесь ремиссия чередуется с обострением).
В зависимости от причин, которые вызвали патологию, можно условно выделить такие виды панкреатита:
- холангиогенный;
- алкогольный;
- реактивный.
Имеются и другие виды классификаций, где есть разделение по другим критериям.
Под названием панкреатит скрывается целая группа заболеваний. Всемирная международная организация делит заболевания поджелудочной на:
- Острый процесс. Он появляется внезапно с ярко выраженной клинической картиной, при его возникновении необходима госпитализация.
- Хронический процесс, в который входит алкогольный панкреатит и прочие виды. Появление хронической формы панкреатита является обычно результатом перенесенного острого течения заболевания.
- Киста поджелудочной железы. Она развивается в виде полости в процессе воспаления и деструкции.
- Псевдокиста. Он считается следствием острого или хронического процесса. Для нее характерно скопление в окружении фиброзной ткани большого объема поджелудочного сока.
- Панкреатическая стеаторея. Ее формирование происходит на фоне хронического панкреатита, и ей присущ сбой в работе функциональной деятельности кишечника, связанный с всасыванием жиров и перевариванием.
В свою очередь, острый вид заболевания делится на:
- некроз поджелудочной железы;
- абсцесс;
- также на панкреатит, течение которого бывает в таких формах:
- подострая;
- острая;
- рецидивирующая;
- геморрагическая;
- гнойная.
Типы панкреатита условно делятся по возникающей симптоматике и результатам лабораторных (общий и биохимические анализы крови, мочи и прочие) исследований. Для точной постановки диагноза используются и инструментальные исследования: УЗИ, КТ и прочие.
Хронический панкреатит подразделяют на: обструктивный и не обструктивный. Для проявления первого типа присуще отмирание клеток с дальнейшей подменой на соединительные волокна и формированием псевдокист. Все функции внутренней и внешней секреции пропадают даже после проведенного курса лечения и устранения причин, которые вызвали заболевание.

Отдельно выделяют кальцифицирующий панкреатит – он является результатом формирования кальцификатов вне органа, на оболочках и паренхиме.
Стадии панкреатита
Врачами выделяются стадии развития панкреатита по тяжести:
- легкая;
- средняя;
- тяжелая. Она подразделяется на:
- Фазу истощения.
- Фаза восстановления.
Кроме этого, каждой степени протекания тяжести присуща специфическая симптоматика:
- Отек поджелудочной. Характерен отек клеток и их дальнейшая гибель, которая сопровождается воспалением в брюшине и соседних органах. Возникает интоксикация организма, спровоцированная всасыванием продуктов распада поджелудочной, резким ухудшением общего самочувствия, есть высокий риск летального исхода при отсутствии медицинской помощи.
- Геморрагическая стадия. В органе идет формирование панкреатического плотного инфильтрата, рост температуры, могут возникать язвы на слизистой пищеварительного органа из-за повышенного формирования панкреатических ферментов, появления желтухи из-за отека протоков.
- Для панкреонекроза характерен гнойный процесс и наличие абсцессов, флегмон, свищей с гнойным содержимым.
- Холецистопанкреатит. При этом идет поражение желчного пузыря и его протоков, могут начаться внутренние кровотечения, септицемия или септикопиемия. Присутствует большой риск хирургического вмешательства.
Хронический панкреатит в зависимости от протекающих симптомов делят на:
- бессимптомную форму;
- болевую;
- рецидивирующую;
- псевдоопухолевую.
По длительности воспалительного процесса можно выделить следующие этапы:
- ферментативный (от 3 до 5 дней);
- реактивный (неделя-две);
- секвестрации (свыше двух недель);
- исход (от полугода).
Все типы панкреатита имеют различную клиническую картину, методы терапии и последствия для человеческого организма.
Различия и сходства в признаках болезни у мужчин и женщин
Признаки панкреатита в молодом возрасте у женщин появляются очень редко. По частоте проявления они могут сравняться с признаками патологии у мужчин в случае, когда женщина злоупотребляет спиртным или уже имеется хронический алкоголизм.
В пожилом возрасте у женщин могут встречаться признаки острого панкреатита очень редко, чаще встречается холецистопанкреатит или обострение хронического типа заболевания.
У женщин признаки патологии могут быть более размытыми и неопределенными при избыточной массе тела, присутствия патологических процессов в районе желчного пузыря и печени, в пожилом возрасте и при общем тяжелом состоянии.
У мужчин первые признаки начинают возникать спустя несколько часов после обильного застолья и употребления алкоголя.
Симптомы панкреатита у взрослых
Острое течение патологии у взрослых имеет такие симптомы:
- сильный болевой синдром в левом подреберье, который носит опоясывающий характер или отдает в спину;
- тошнота, рвота;
- метеоризм;
- сухость во рту, присутствие на языке белого налета;
- повышение температуры;
- повышение артериального давления;
- нарушения работы органов ЖКТ;
- головная боль;
- побледнение кожных покровов;
- сильная потливость;
- учащенное сердцебиение, шок.
Наличие таких симптомов требует незамедлительного обращения к врачу, так как состояние пациента может ухудшаться на глазах. При первых подозрениях надо немедленно вызвать скорую помощь.
При хроническом протекании заболевания присутствуют такие симптомы:
- временные или постоянные болевые ощущения в животе. Они могут возникнуть после приема спиртных напитков и жирной пищи;
- болевые ощущения в верхней области живота, отдающие в спину;
- расстройство стула, диарея;
- тошнота, рвота;
- урчание в животе, метеоризм;
- отсутствие аппетита;
- обезвоживание, в результате чего уменьшается масса тела;
- пожелтение кожи и слизистой рта.
На последней стадии патологии возможно появление сахарного диабета.
При относительно несильных болях фаза обострения способна продолжаться долго (до нескольких месяцев). В этот период характерны: общая слабость, отсутствие аппетита, снижение настроения.
Признаки острого панкреатита
Под этим диагнозом подразумевают острую форму проявления асептического воспаления, которому подвержена поджелудочная железа. Чаще всего воспаление развивается в таких случаях:
- при употреблении алкоголя — до 70% всех случаев патологии (чаще у молодых и зрелых мужчин);
- при желчекаменной болезни — до 25-30% (встречается чаще у женщин),
- при операциях на желудке или прочих органах брюшной полости — около 4%.
Основным признаком острого течения заболевания является кинжальная боль, которая продолжается длительное время – до нескольких часов, и пациент может потерять сознание. Внешней симптоматики у заболевания практически не наблюдается – отсутствуют даже симптомы «острого» живота.
В отдельных случаях, при выраженном геморрагическом панкреонекрозе, появляются кровоизлияния под кожей живота около пупка, что считается признаком тяжелого течения патологии.
При панкреатите симптомы боли различны, могут отличаться интенсивностью. Они характеризуются интенсивной опоясывающей болью в эпигастрии и вверху живота. Данная сильная боль не купируется ничем.
Обычные признаки данного вида:
- многократная рвота, которая сначала идет пищей, позже — желчью, но не приносит облегчения;
- сильная тошнота;
- возможны запоры вместо диареи;
- одышка (часто после рвоты);
- метеоризм;
- наблюдается заострение черт лица, которое объясняется обезвоживанием. При развитии панкреатогенного шока цвет лица принимает землистый оттенок;
- тахикардия;
- повышение давления;
- бледность и пожелтение кожи;
- рост температуры из-за формирования гнойных процессов, – чем выше температура, – тем тяжелее протекает процесс.
Косвенные признаки могут возникать при прободной язве, диагностировании инфаркта миокарда или приступе острого аппендицита, для этого надо правильно дифференцировать заболевание.
Хронический панкреатит

Хроническая форма панкреатита подразделяется на несколько типов, в зависимости от проявляемых симптомов:
- диспепсический. Начальные признаки этой формы — диарея, сменяющаяся запорами, вздутие живота, потеря массы тела, возникновение признаков авитаминоза;
- болевой панкреатит. Признаками являются частые и интенсивные боли после употребления алкоголя и приема пищи;
- псевдоопухолевый. Данную форму называют еще псевдотуморозной. Своей симптоматикой эта форма напоминает рак поджелудочной и имеет схожие с ней признаки:
- уплотнение головки поджелудочной железы, что чувствуется при пальпации;
- периодическая желтуха;
- истощение организма;
- бессимптомность заболевания. Опасность состоит в отсутствии явных проявлений при самом развитии заболевания, его прогрессировании.
Несмотря на незаметное протекание заболевания, хронический панкреатит очень опасен. Признаки патологии не всегда способны адекватно показать состояние железы.
По преобладающей причине развития панкреатита можно выделить такие виды хронического течения:
- наследственный;
- идиопатический;
- токсико-метаболический (в том числе алкогольный);
- рецидивирующий,
- обструктивный;
- аутоиммунный.
Можно отметить первичную хроническую форму и вторичную, развивающуюся из-за болезней системы пищеварения — хронического гастрита, холецистита, энтерита.
Основными признаками панкреатита у взрослых считаются болевые ощущения различной интенсивности, проявляющиеся в различных областях: поджелудочной железе, левом подреберье. Он могут усиливаться при повышенных физических нагрузках, нарушениях диеты, стрессах. Определив, где болит при панкреатите, можно точно сказать, какая именно область поджелудочной подвергается воспалению:
- При воспалении в хвосте органа боль будет отдавать в зоне левого подреберья.
- Воспаление головки характеризуется болью с правой стороны ребер.
- При воспалении в теле поджелудочной железы боль будет ощущаться во всей области эпигастрии.
Кроме этого, возникают и другие признаки: тошнота, рвота, диспепсия.
Признаки реактивного панкреатита
Еще один вид панкреатита — реактивный – считается следствием злоупотребления алкоголем, неправильного питания, курения, неправильного и неконтролируемого применения медицинских препаратов. Симптомы панкреатита при реактивной форме у мужчин и женщин похожи на симптомы острого.
Источник https://akonit-med.ru/articles/gastroenterologiya/17586-zapory-pri-pankreatite.html
Источник https://www.celt.ru/napravlenija/gastrojenterologija/zabolevanija/pankreatit/
Источник https://medcentrls.ru/articles/gastroenterologiya/17055-simptomy-pankreatita-u-vzroslykh-i-detej.html