Анорексия лечение в домашних условиях отзывы
Принципы и фазы лечения нервной анорексии
Первая и неотложная цель лечения — восстановление «здорового веса тела». Это означает вес, при котором преодолеваются основные симптомы — нарушения функции гипофизарно-гипоталамо-гонадной системы. Еще один симптом — деминерализация костной системы, вызываемая недостаточностью эстрогенов. Конечный вес, к которому следует стремиться, приближенно оценивают с помощью различных таблиц; чаще всего используются индексы Брока или Кетле, а также Body Mass Index (BMI).
Ввиду наличия различных «стандартов» идеального веса тела нужно принимать во внимание возраст пациентки. Кроме того, следует учитывать, что данные показатели несколько расходятся. Так, при оценке с помощью индекса Брока по сравнению с BMI получается больший минимальный вес для пациентки ростом выше среднего.
Так как прибавка в весе, включая постоянно связанные с нею конфликты и дискуссии с терапевтом и персоналом стационара, имеет особое значение для терапевтического процесса, необходимы четкие договоренности с пациенткой. При этом мы нашли, что лучше ориентироваться на BMI, чем на индекс Брока).
Как показывает опыт, «здоровый вес» соответствует величине, определяемой по таблице, с возможными отклонениями до ±15% и означает, что достигнуто восстановление функции половых желез.
Последовательная и достигаемая относительно быстро прибавка в весе имеет существенное значение для дальнейшей психотерапии, так как многие, в том числе и выраженные психопатологические симптомы, при нормализации веса исчезают; это прежде всего касается депрессии, навязчивых мыслей о еде и ограничения социальных интересов пациентки. Так бывает, конечно, не у всех пациенток, и при персистирующей симптоматике должно проводиться специфическое лечение.
Решение о стационарной или амбулаторной терапии зависит, наряду с другими критериями, от веса. При низком весе контроль пищевого поведения у пациентки так необратимо утрачен, что успешной может быть только стационарная терапия.
Амбулаторное лечение нервной анорексии предполагает высокую мотивацию к терапии у пациентки и готовность семьи к сотрудничеству; как показывает опыт, лечение эффективно лишь тогда, когда симтоматика существовала сравнительно недолго. Таким пациенткам нужно вначале предложить амбулаторное лечение. При этом не следует отказываться от терапевтического соглашения о контроле за весом и о регулярной прибавке веса — примерно 500 г в неделю, а также от договора о том, что терапия будет проводиться стационарно, если не будет достигнуто успеха в отношении веса. Амбулаторное лечение анорексии без контроля за весом лишено смысла.

Пример общего лечения нервной анорексии
Мы имели возможность обследовать пациентку, которая участвовала в проведении амбулаторной, психоаналитически ориентированной семейной терапии. В процессе этой терапии не проводилось индивидуальных бесед, а были лишь семейные сессии, причем терапевт отказался от контроля за весом. Пациентка неуклонно теряла вес и в конце концов столь сильно ослабела, что отцу приходилось носить ее (!) на терапевтические сеансы на руках.
Наконец отец обратил внимание на затрудненное дыхание дочери. В отделении интенсивной терапии был диагностирован отек перикарда; больная была прооперирована.
Принципиально, что при амбулаторной и стационарной терапии нервной анорексии применяются различные методики. При лечении столь сложного по клинической картине заболевания, как нервная анорексия, редко бывает достаточным какой-либо один метод — монокаузальное объяснение этиологии этой болезни столь же мало оправданно, как и методы терапии, основанные на монокаузальной теории. Более целесообразны для воздействия на пищевое поведение симптом-ориентированные подходы, объединяющие поведенческую терапию с психодинамическими и семейно-терапевтическими методами.
При амбулаторном лечении решается вопрос о месте и комбинации индивидуальной и семейной терапии, при стационарном лечении — о комбинации индивидуальной терапии, групповой и семейной терапии в сочетании с терапией занятостью, а также телесно-ориентированными методами, нацеленными на преодоление нарушения схемы тела (в этом случае весьма эффективны лечебная гимнастика и мототерапия).
Следует упомянуть, что в отдельных случаях — при персистирующей тяжелой депрессии — может потребоваться и медикаментозное лечение.
Специальные терапевтические мероприятия при нервной анорексии
Сказанное ниже о специальных лечебных мероприятиях относится к терапии в стационарных условиях, т. е. к терапии наиболее тяжелой группы пациентов, но описанные меры могут также применяться (в модифицированной форме) и при лечении в полустационарных и амбулаторных условиях.
Стационарная терапия состоит из ряда последовательных этапов. Схематично ее можно разделить на четыре этапа, за которыми следует пятый — амбулаторное наблюдение. В первой фазе лечения на переднем плане находятся мероприятия, направленные на корректировку питания и веса; в средней фазе лечения акцент делается на индивидуальной психотерапии пациентки; на заключительном этапе к лечению следует активно подключать семью.
В дальнейшем будут представлены отдельные направления терапии.

Видео анорексия — документальный фильм
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
- Эффективность психотерапии зависимости от наркотиков, алкоголя у детей и подростков
- Пример психотерапии алкогольной зависимости у подростка
- Нервная анорексия — психиология, психический статус
- Причины (этиология) нарушения пищевого поведения
- Принципы и фазы лечения нервной анорексии
- Корректировка веса и питания при нервной анорексии
- Психотерапия нервной анорексии — методы, пример
- Эффективность психотерапии нервной анорексии
- Булимия — распространенность, механизмы развития
- Психотерапия нервной булимии — методы, пример
Анорексия — лечение необходимо!
![]()
Что такое анорексия? Слово это греческое и означает «отсутствие желания есть». Заболевание с такими симптомами встречается ещё в XII веке в трудах Авиценны. Впервые описание его дал Р. Мортон в XVII веке. Только название у него было — «нервная чахотка».
Основательно изучать нервную анорексию стали уже в XIX веке. Два ученых абсолютно автономно опубликовали статьи об анорексии. Это Галл и Ласег. Галл называет это заболевание «анорексия нервна»я, а Ласег — «ментальная анорексия». Что же является причиной этого заболевания? В медицинской литературе их выделяют несколько.
Анорексия: причины
1. Нервно-психические расстройства:
- страх;
- неуверенность в завтрашнем дне;
- тяжёлая потеря, например, близкого человека;
- внутренние конфликты.
2. Социальные причины:
- влияние окружающих;
- культ худобы в обществе;
- желание быть похожим на кумира.
3. Биологические причины:
- нарушение обмена веществ;
- заболевания органов пищеварения;
- заболевания мочеполовой системы;
- онкология;
- хронические боли;
- заболевания полости рта;
- повышенная температура тела.
Стадии анорексии
Первая стадия анорексии наступает уже тогда, когда вы решили, что вы толстые. И тут начинаются переживания, чаще всего беспочвенные: как ко мне относятся, надо мной смеются. Дальше хуже — ежедневные взвешивания. Потом перестаём есть калорийные продукты. Но аппетит ещё присутствует. Днём мы не едим, а ночью, пока все спят, тихонько крадёмся к холодильнику.
Наверное, тем, кто хоть раз садился на диету, ситуация знакома. Но многие, к счастью, на этом и останавливаются. Если же вы на этой стадии не остановились, значит, вас ждёт следующая.
Вторая стадия. Теперь вы уже точно знаете: я — толстый! К зеркалу подходим в день много раз, чтобы ещё в этом убедиться. Энтузиазм к похудению огромный. Правда, от всех это скрываем. Худеем тайно. Ещё едим. Но после обеда испытываем угрызения совести. Чтобы совесть не мучила, вызываем рвоту. Мало рвоты! Надо ещё клизму, можно слабительное, мочегонное.
Вот теперь совесть спокойна: для похудения сделали всё. А вот подошла и третья стадия.
Третья стадия. Аппетита нет, даже если что-то съедим, то всё рефлекторно отправляется в унитаз. Еду уже ненавидим. Внешне похожи на дистрофика: жира нет, мускул тоже. Внешность — не для слабонервных: кожа дряблая, сухая, зубы портятся, ногти ломаются, волосы выпадают. Но это ещё не всё.
Температура тела снижается, давление тоже, пульс всё реже, реже… Развивается дистрофия сердечной мышцы, гастрит, опускаются некоторые внутренние органы. Да, ещё аменорея. Вы всё меньше двигаетесь. Даже летом вы мёрзнете. И тут в голову приходит просто блестящая идея: пора посещать терапевта или гастроэнтеролога. Хотя теперь поможет только психиатр. Если такая мысль пришла, то шанс выжить есть. А если нет, то это — летальный исход. Если вы всё же решили что-то изменить, то переходим к теме: анорексия: лечение.
Как лечить анорексию?
Для тех больных, у которых анорексию вызвали биологические причины, прежде всего, нужно выяснить причину. Потом обратится к тому специалисту, который может её устранить. Это либо терапевт, либо гастроэнтеролог, либо эндокринолог и т.д.
А для тех, у кого анорексия вызвана нервно-психическими расстройствами, обращаемся к психотерапевту, можно и к психологу. Настройтесь на то, что ваша проблема потребует длительного решения.
Иногда на полную реабилитацию уходит несколько лет. Приготовьтесь к тому, что лечение возможно только в стационаре. Если вы будете слушать врачей и сможете набирать в сутки хотя бы 200 г, то наградой вам может стать выход из палаты, встреча с родственниками. Иногда в лечении анорексии применяют кормление через зонд. Остановимся на таком важном аспекте лечения, как питание при анорексии.
Что же оно из себя представляет?
Кормление дробное — 56 раз в сутки.
Продукты вводятся постепенно, по одному в день:
- 1 день — один-два сухарика;
- 2 день — добавляем фруктовое, например, яблочное пюре;
- 3 день — пюре из отварных овощей (морковь, свёкла);
- 4 день — супы овощные;
- 5 день — рыбное суфле,
- 6 день — каши;
- из сладостей можно чёрный шоколад;
- всё это — на фоне медикаментозного лечения.
Если же больной категорически не хочет принимать пищу, то, как уже говорилось выше, его могут кормить через зонд. Если наблюдается стойкий рвотный рефлекс, то в пищу добавляют специальные препараты, а перед принудительным кормлением еще и вводят атропин.
Но, конечно, самое главное в лечении — это психологическая поддержка, помощь в решении проблем. Если в весе начинаете прибавлять, и он стабилизировался, то вам предстоит амбулаторное лечение. Но возможны рецидивы болезни. И тогда — опять стационар.
В общем, из всех людей, больных анорексий, выздоравливает только половина. А ещё у 2% в качестве осложнения может появиться ожирение. Тоже проблема, которую потом придётся решать. И если вам когда-нибудь в голову придёт светлая мысль, что вы — толстая или толстый и решите похудеть, подумайте: Вам это надо?
Анорексия — симптомы и лечение
Что такое анорексия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Федотова Ильи Андреевича, психиатра со стажем в 14 лет.
Над статьей доктора Федотова Ильи Андреевича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Психиатр Cтаж — 14 лет Кандидат наук
«Центр психического здоровья»
Дата публикации 14 марта 2018 Обновлено 8 июня 2022
Определение болезни. Причины заболевания
Нервная анорексия (НА) — психическое расстройство, характеризующееся неприятием пациентом своего телесного образа и выраженным стремлением к его коррекции при помощи ограничений в приеме пищи, создания препятствий для ее усвоения или стимулирования метаболизма. [1]
Согласно Международной классификации болезней (10 пересмотр): нервная анорексия (F 50.0) — расстройство, характеризующееся преднамеренной потерей массы тела, вызванной и поддерживаемой пациентом. Расстройство ассоциируется со специфической психопатологической боязнью ожирения и дряблости фигуры, которая становится назойливой идеей, и пациенты устанавливают для себя низкий предел массы тела. Как правило, имеют место различные вторичные эндокринные и обменные нарушения и функциональные расстройства. [2]
Распространённость анорексии
Расстройства пищевого поведения (РПП) являются серьезными заболеваниями, которые влияют как на физическое и эмоциональное здоровье молодых людей, так и в целом на семьи, заболеваемость и смертность. РПП страдают 2-3% населения, 80-90% из которых составляют женщины. [8] Нервная анорексия (НА) является одной из форм данного вида расстройств. Распространенность НА среди женщин в возрасте от 15 до 40 лет составляет 0,3-1% независимо от культуры, этнической принадлежности и расы. Европейские исследования продемонстрировали распространенность в 2-4%. Анорексия имеет тенденцию становиться хронической более чем у 50% людей, у которых снова развивается данное заболевание после полного восстановления. [6] [7] [13]
Факторы риска
На протяжении многих лет выдвигались различные теории, пытающиеся объяснить возможные причины анорексии. Предполагается, что нынешние фармакологические и психологические методы лечения анорексии не могут обратиться к нейробиологическим факторам или механизмам, ответственным за развитие и поддержание, потому что неясно, что это по сути. Чтобы лучше понять этиологию психических заболеваний, в том числе НА, в США разрабатывается новый трансдиагностический подход — RDoc. В этом подходе исследуются причины особенностей, характерных для многих расстройств, а не признаков, характерных для дискретных диагностических категорий. Потенциально причинно-следственные нервные аномалии, которые ранее не рассматривались в этиологических моделях, можно выделить с помощью этого трансдиагностического подхода. [13]
Комбинация факторов приводит к развитию расстройств пищевого поведения.
Внешние факторы
Было много дискуссий о влиянии средств массовой информации на эталон образа женского тела, они продолжаются и по сей день. В 2000 году состоялся саммит в Великобритании между редакторами модных журналов и представителями правительств для оценки связи между популярными изображениями женщины, расстройствами организма и питания. Психотерапевт Сьюзи Орбах (2000), член группы, говорила о роли средств массовой информации и их способности содействовать недовольству своим телом у женщин. Одним из заключений конференции было, что эталоны моды не вызывают расстройства пищевого поведения, но, по-видимому, обеспечивают контекст, в котором они могут развиваться.
Транзактные аналитики объясняют данный феномен следующим образом: некоторые молодые люди принимают «худую модель» в качестве идеала или возможности смоделировать и интернализировать родительское сообщение от СМИ, как если бы это был культурный родитель. Изображение обеспечивает возможность чувствовать себя «ОК» через изменение параметров фигуры людей, у которых нет чувства их врожденной «OKейности».
В группу риска также входят люди, пережившие сексуальное насилие и родившиеся в семье, имеющей проблемы с избыточным весом. [9] [18]
Внутренние факторы
В течение последних трех десятилетий исследования установили, что генетические факторы способствуют развитию НА.
Недавние результаты генетических мета-анализов указывают на то, что серотониновые гены могут быть вовлечены в генетическую этиологию НА. Некоторые исследования указывают на возможную генетическую коморбидность НА с другими психическими (например, биполярное расстройство) и соматическими заболеваниями, а также наличие общего генетического риска между НА и некоторыми психическими и метаболическими фенотипами. Были проведены десятки исследований, но, к сожалению, получено очень мало информации о генетическом вкладе в развитие НА. Это объясняется недостаточным количеством исследований и тем, что только часть из них были завершены, чтобы сделать окончательные выводы о значении их результатов. [29] [30]
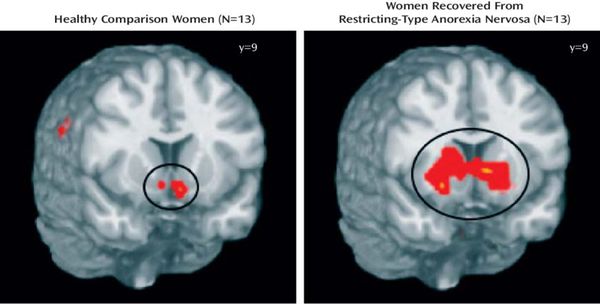
Структурные исследования с помощью нейровизуализации головного мозга при НА в основном сосредоточены на изменениях серого вещества. На сегодняшний день исследования, посвященные аномалиям белого вещества, встречаются редко. Так, недавние исследования показали, что структурная аномалия головного мозга является предпосылкой для развития НА. В нескольких исследованиях были показаны изменения объема серого вещества (СВГМ) с использованием воксельного анализа у пациентов с НА по сравнению с контрольной группой. Например, Mühlau и коллеги обнаружили снижение объема регионального СВГМ с двух сторон в передней поясной извилине головного мозга у пациентов с НА на 1-5%, что значимо коррелировало с самым низким индексом массы тела (ИМТ). Boghi и коллеги обнаружили значительное снижение общего объема белого вещества (БВ) и локальной атрофии СВГМ в мозжечке, гипоталамусе, хвостатом ядре и лобной, теменной, височной областях. Кроме того, связь между ИМТ и объема СВГМ была также обнаружена в гипоталамусе. [14]
Существуют научные данные, подтверждающие, что микробиом (сложившийся «союз» микробов) кишечника индивидуумов с НА может обладать уникальными характеристиками, которые также способствуют сохранению диеты с тяжелым ограничением калорий. [13] [21]
Личностные факторы
Под наибольший риск попадают люди, обладающие следующими признаками: детское ожирение, женский пол, резкая смена настроения, импульсивность, лабильность личности, перфекционизм. А также люди с низкой, неустойчивой самооценкой, внешним локусом контроля. Одним из триггеров является подростковый возраст. Само половое созревание является переходным этапом, кризисом, который приносит с собой физический и психологический переворот по мере развития сексуальности. Некоторые авторы подчеркивают значимость расстройств пищевого поведения во избежание или даже возможности реверсивного сексуального развития. Что дает вторичную выгоду в виде отсутствия сексуальности, отношений, взрослых физических характеристик и взрослых обязанностей. Клинические наблюдения характеризуют людей с НА как высокотревожных. Это подтверждено эмпирическими исследованиями, которые сообщают о высокой личностной тревожности и более высоких показателях тревожных расстройств в данной популяции по сравнению с населением в целом. Документально подтверждено, что тревожное расстройство той или иной степени выраженности предшествует началу заболевания и играет важную роль в его развитии. [9] [14] [18]
Как анорексия связана с булимией
Нервную анорексию и булимию часто рассматривают как две стороны одного заболевания — расстройства пищевого поведения. Нервная анорексия может не сопровождаться булимией, но в обоих случаях пациенты недовольны своим весом и стремятся его снизить.
Беременность при анорексии
Нервная анорексия при беременности встречается редко. Наиболее частые её последствия — невынашивание беременности, преэклампсия и внутриутробная гибель плода. Беременные чаще стараются контролировать вес, а не похудеть (прегорексия), поэтому такое стремление не относится к нервной анорексии.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы анорексии
Начальными симптомами анорексии являются: излишняя озабоченность своим внешним видом, недовольство избыточной массой тела или отдельных его частей, которое носит субъективный характер. О.А. Скугаревский и С.В. Сивуха предполагают, что недовольство образом собственного тела является пусковым механизмом в развитии данной патологии. Теоретические и эмпирические исследования по данной проблеме подтверждают наличие данного явления. Искаженное восприятие оценок носит нестабильный характер, может появляться ввиду плохого настроения, тревожных приступов, внешних факторов, описанных выше. Восприятие собственного тела формируется под влиянием оценочных суждений, получаемых извне, например, от родителей, друзей, популярных личностей — референтной группы. Причем, эти оценки могут носить как прямой характер (комплименты или обзывательства), так и опосредованный (озабоченность лишним весом среди референтной группы). Подобная внешняя обратная связь носит двухстороннюю направленность, так как ее интернализация и восприятие напрямую зависят от самооценки, локуса контроля конкретного индивида. Не исключено наличие феномена атрибутивной проекции, который усугубляет данный процесс. [10] [11] [12]
На фоне данных явлений пациенты прибегают к мерам коррекции этой проблемы. Признаки анорексии — диеты со строгим ограничением калорий или радикальное голодание, увеличение физических нагрузок, посещение тренингов, семинаров, посвященных проблемам лишнего веса. Формируется поведенческая детерминанта, которая на данном этапе приобретает компульсивный характер. Все разговоры с окружающими, мысли, социальная активность сводится к теме диет и недовольству образом собственного тела. Отступление от данной модели поведения несет неконтролируемый приступ тревоги, который индивид пытается компенсировать еще большим пищевым ограничением/физической активностью, так как голодание дает временный анксиолитический эффект. Это способствует формированию «замкнутого круга», патогенез которого будет изложен ниже. [10] [12] [13]
Стоит так же отметить, что у множества РПП есть отсылки к анорексии. Такие нарушения в пищевом поведении, как недоедание и «боязнь еды», связаны с ограничением потребления продуктов питания и с неспособностью удовлетворить свои пищевые потребности. В то время как вес пациентов может быть значительно понижен, это нарушение всё же не всегда соответствует диагностическим критериям для выявления анорексии. Люди с расстройством пищевого поведения отличаются тем, что зачастую теряют контроль над своим пищевым поведением и могут съедать чрезмерные объемы калорий за один прием пищи, при этом не компенсируя это чистками или последующим ограничением себя в еде. Пациенты с булимией будут ходить по этому замкнутому кругу и без низкого ИМТ. Извращенный аппетит может быть проявлением расстройств психики и пищевого поведения в том числе. У некоторых пациентов, страдающих анорексией, наблюдается хроническое потребление веществ, непригодных для приема в пищу. Например, они могут пообедать туалетной бумагой, когда голодны. Такое нарушение в мышлении происходит, когда пациенты неоднократно вызывают рвоту в течение одного месяца. При отсутствии других нарушений, данное заболевание может быть выявлено и возникать только во время другого расстройства пищевого поведения. [9]
Снижение веса становится заметно окружающим, и если сначала, особенно при наличии в анамнезе лишнего веса, они получают позитивные комментарии («поглаживания», в терминах ТА), которые восхваляют новое, более стройное тело и поддерживают ограничения питания, что повышает самооценку и чувство удовлетворения. Впоследствии поведение приобретает девиантный характер, по поводу которого окружающие все чаще начинают выражать свою обеспокоенность. Однако часто молодые девушки испытывают чувство превосходства, жалея тех, чья воля достаточно слаба, чтобы сбросить лишний вес. На данном этапе многие пациенты начинают скрывать наличие данной проблемы, продолжая лелеять образ «идеальной худобы». Девочки подростки выкидывают еду, пока родители не видят, занимаются спортом в ночное время суток, начинают носить одежду свободного покроя, чтобы сниженная масса тела не бросалась в глаза и не привлекала излишнего внимания. [10] [18]
На фоне стабильно критически сниженной массы тела и постоянного недоедания практически у всех пациенток развивается отчетливая депрессивная симптоматика, что еще больше снижает качество жизни и, возможно, способствует появлению здоровой рефлексии и частичного признания проблемы. На этом этапе чаще всего происходит обращение за психологической и медицинской помощью. Однако стоит подчеркнуть, что депрессивная симптоматика является чуть больше, чем следствием острого недоедания, а не основного депрессивного расстройства. Это предположение подкрепляется исследованиями, показывающими, что депрессивные симптомы значительно снижаются при прибавлении веса, и что лептин, гормональный индикатор состояния питания, связан с депрессивными симптомами у пациентов в острой стадии НА. В исследовании, посвященном здоровым мужчинам Keys et al. (1950), позже известному как эксперимент по голоданию в Миннесоте, было продемонстрировано, что острое голодание вызывает депрессивные симптомы, которые исчезают с возвращением питания. Это также совместимо с тем, что антидепрессанты были признаны неэффективными для лечения депрессивных симптомов у пациентов с тяжелым течением НА. [15] [16] [17]
Не до конца ясным остается вопрос о наличии ангедонистической симптоматики у больных с НА. При НА первичные награды (еда и секс) часто описываются как неприятные, и их избегают пациенты с данным диагнозом. Такие характеристики были связаны с отклонениями в системе вознаграждения головного мозга и могут рассматриваться как ангедонистический фенотип (anhedonia-like phenotype). Действительно, нейронные изменения в обработке полезных или беспорядочных стимулов, таких как пищевые стимулы, или беспорядочно-неспецифических стимулов, таких как денежные вознаграждения, были в центре внимания нейрофизиологов за последние несколько лет. [15]
В ходе исследований было обнаружено увеличение уровня ангедонии у пациентов во время острой фазы течения болезни и во время выздоровления. Депрессивные же симптомы были повышены во время острой фазы расстройства, но показано значительное снижение депрессивной симптоматики во время восстановления. Полученные данные указывают на то, что недоедание является этиологическим фактором депрессивных симптомов (индикатор состояния). Увеличение веса в среднем на 26% способствовало значительному уменьшению депрессивных симптомов, но лишь частично уменьшало ангедонию. [15]
Эти результаты подтверждают предположение, что ангедония является характерной чертой комплекса аноректических симптомов и относительно независима от депрессивной симптоматики.
Как протекает анорексия у мужчин
Анорексия у мужчин обычно протекает более тяжело, они реже обращаются за помощью. У мужчин анорексия обычно сочетается с другими психическими нарушениями, у женщин может выступать как самостоятельное заболевание.
Патогенез анорексии
Некоторые аспекты патогенеза симптомов, сопровождаемых НА, были раскрыты в предыдущих разделах. Здесь же хочется остановиться на модели психодинамической концепции и теории транзакционного анализа.
Общим для всех авторов, пишущих о РПП, является важность самооценки. В своей модели развития детства Эриксон (1959) определил определенные задачи на каждом этапе. На оральной стадии он заключил необходимость установления чувства основополагающего доверия, что окружающая среда будет адекватно и надежно реагировать. Во время анальной стадии (в возрасте 2-4 лет), в то время, как ребенок учится контролировать свою телесную функцию и мобильность, задача — чувство автономности, которое, если она не завершена, приводит к стыду и сомнениям. Основная особенность нарушения питания — необходимость контроля; мы часто слышим, как люди описывают, что «большинство вещей в моей жизни казались вне контроля, но мой вес был единственной вещью, которую я мог контролировать». Автономия без завершения этой стадии не достигается, и недостаток этого раннего опыта ощущается, когда проблемы сепарации и независимости вновь появляются в подростковом возрасте.
С чего начинается анорексия у подростков
Когда есть ранний дефицит в базовом доверии, подросток не доверяет никому, кроме себя самого, и мы видим, что молодой человек становится всё более изолированным от друзей, поскольку он ищет убежище в ограничительных требованиях анорексии. Levenkron сравнивает этот анорексический вывод со здоровым подростковым поведением отграничения от родителя к поддержке партнера в группе. Когда люди не воспринимаются как заслуживающие доверия, анорексия может стать кем-то вроде «лучшего друга».
Когда происходит РПП в подростковом возрасте, кажется, что ранняя адаптация оспаривается началом полового созревания. Основная задача для подростка — установить чувство идентичности, которое будет отличаться от родителей. Для ребенка, у которого есть предписания на негативную оценку сексуальности или запрет на выражение чувств (особенно неприятных), начало полового созревания представляет собой невозможную дилемму. В соответствии с Меллор (1980), обычно подобные предписания вводятся в возрасте от 4 месяцев до 4 лет, хотя некоторые авторы появление данных запретов описывают на других этапах, в ответ на конкретные обстоятельства. Его телесные изменения подразумевают сексуальность, ответственность и страшное чувство невозможности контроля над биологическими силами.
Для некоторых молодых людей РПП — идеальное решение тупика: оно занимает их мышление, маскирует чувства и отменяет биологическое развитие. Это позволяет соблюдать предписания и в то же время нейтрализовать давление подросткового возраста.
Важным для понимания патогенеза симптомов НА является вопрос становления компульсивного голодания из обычного диетического ограничения, а также место тревоги в развитии и поддержании заболевания: является ли она де-факто характерной чертой комплекса аноректических симптомов.
Компульсивность была идентифицирована как трансдиагностическая черта, которая является главной в развитии обсессивно-компульсивного расстройства и поведенческой аддикции. Компульсивность описывает тенденцию участвовать в повторяющихся и стереотипных действиях, у которых есть отрицательные последствия, что является результатом неспособности управлять неадекватным поведением. Хотя люди с НА часто выражают желание восстановиться, они, по-видимому, неспособны прекратить поведение, которое ведет к чрезвычайно низкой массе тела.
Соблюдение диеты позволяет уменьшить активность серотониновой (5-HT) и норадреналиновой (NA) системы, которые модулируют тревогу. Эффект достигается снижением потребления с пищей предшественников нейромедиаторов (триптофана для 5-HT и тирозина для NA). Действительно, больные НА женщины имеют снижение 5-HT метаболитов в их спинномозговой жидкости, уменьшение концентрации NA в их плазме крови, также уменьшается экскреция метаболитов NA, по сравнению со здоровыми женщинами.
Увеличение соотношения омега-3 жирных кислот к омега-6 жирным кислотам предположительно является результатом строгой диеты по ограничению калорий и жиров. Есть некоторые доказательства, что данное соотношение отрицательно связано с беспокойством при НА. То есть еще один механизм, при котором диетические ограничения способны смягчить тревогу. Облегчения тревоги легче достичь и более выгодно, для тревожных людей, страдающих нервной анорексией, посредством голодания, так как анксиолитический эффект от диеты у данной группы населения выше.
Экспериментально вызванное истощение триптофана значительно снизило тревожность женщин, проходящих стационарное лечение и восстановление от НА, но не затронуло уровень тревожности здоровых женщин. Эти результаты можно объяснить личностными особенностями этой группы пациентов, учитывая, что базисная тревожность здоровых женщин была сопоставима с таковой у страдающих НА/восстанавливающихся от НА женщин после истощения триптофана.
Классификация и стадии развития анорексии
Согласно Международной классификации болезней (10 пересмотр), РПП рассматриваются в рубрике F50-F59 (поведенческие синдромы, связанные с физиологическими нарушениями и физическими факторами).
Типы анорексии:
- F50.0 Нервная анорексия. Ставится при соблюдении диагностических критериев, обозначенных в руководстве;
- F50.1 Атипичная нервная анорексия. Ставится при наличии явных анорексических симптомов у пациента при отсутствии строгого наличия всех диагностических критериев, чаще всего под этот критерий попадает недостаточное снижение ИМТ. [2]
Стадии нервной анорексии
Выделяют (Коркина, 1988) четыре стадии нервной анорексии:
2. активной коррекции;
4. редукции синдрома. [12]
Описанные выше симптомы были изложены в соответствии со стадиями развития заболевания.
Согласно DSM-5: Feeding and Eating Disorders 307.1 (F50.01 or F50.02)
F50.01 Нервная Анорексия
Атипичная нервная анорексия описана в категории: уточненные расстройства кормления и питания и неуточненные расстройства кормления и питания. [5]
Осложнения анорексии
Нервная анорексия — это болезнь, которая имеет один из самых высоких показателей смертности в сравнении с другими проблемами психического здоровья; причины смерти: голод, сердечная недостаточность и самоубийство. [22]
Хочется отметить, что НА выходит из разряда исключительно психиатрической патологии, так как заболевание сопровождается большим набором соматических нарушений и осложнений, что заметно ухудшает качество жизни пациентов и увеличивает риск смертельного исхода.
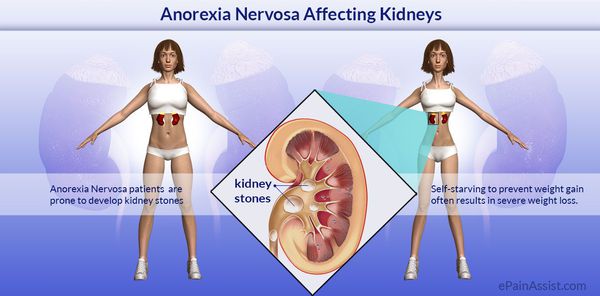
Физические осложнения
К основным соматическим осложнениям относятся:
1. Эндокринные нарушения:
- гипоталамо-гипофизарно-надпочечниковая система (гиперсекреция кортизола);
- гипоталамо-гипофизарно-тиреоидная система (синдром низкого уровня Т3);
- гипоталамо-гипофизарно-гонадной системы (низкий уровень половых гормонов).
2. Метаболические нарушения при нервной анорексии:
- дистрофия миокарда;
- изменения почечного клиренса;
- атрофия секреторных клеток желудочно-кишечного тракта;
- остеопороз;
- аритмии;
- нарушения электролитного обмена и т. д. [1][4][9][12]
Терапевт должен иметь отношения с врачом соматического профиля пациента, и это предполагает наличие трехстороннего психотерапевтичекого контракта. Что подчеркивает актуальность данной проблемы для клинической практики, поднимает вопрос важности качественного взаимодействия специалистов из разных областей медицинских знаний.
Психические осложнения
- депрессия, беспокойство и другие расстройства настроения;
- расстройства личности;
- обсессивно-компульсивное расстройство;
- злоупотребление алкоголем и психоактивными веществами;
- самоповреждение и попытки самоубийства. [31]
Диагностика анорексии
Когда следует обратиться к врачу
Посетить доктора следует при первых симптомах анорексии или даже при подозрении на них. Это важно сделать, потому что нервная анорексия — одно из самых опасных психиатрических заболеваний.
Диагностическими критериями НА, согласно МКБ-10, являются:
- Снижение веса, а у детей — потеря прибавки в весе, который как минимум на 15% ниже нормального или ожидаемого для определенного возраста или антропометрических показателей.
- Снижение веса достигается посредством радикального отказа от еды или соблюдения диеты с недостаточным количеством калорий.
- Пациенты выражают недольство избыточной массой тела или отдельных его частей, имеется персеверация на тему полноты, еды, вследствие чего больные считают для себя нормальным очень низкий вес.
- Некоторые эндокринные нарушения в системе гипоталамо-гипофиз-половых гормонов, выражающиеся у женщин аменореей (за исключением маточных кровотечений при приеме пероральных контрацептивов), а у мужчин — потерей полового влечения и потенции.
- Отсутствие критериев А и Б нервной булимии (F50.2).
Согласно DSM-5: Feeding and Eating Disorders 307.1 (F50.01 or F50.02): Anorexia Nervosa
Симптомы:
- Ограничение потребления калорий, приводящее к значительно низкой массе тела в соответствии с возрастом, полом, уровнем физического развития. Недостаток веса определяется как вес, который является ниже минимально нормального, а для детей и подростков это вес, который ниже минимально ожидаемого.
- Интенсивный страх набрать вес, быть полным, упорное стремление похудеть даже при значительно низком весе.
- Наблюдается чрезмерное влияние веса и фигуры на самооценку или отсутствие осознания опасности столь низкой массы тела.
При частичной ремиссии: из вышеперечисленных симптомов симптом 1 не проявлялся в течение длительного периода, но 2 или 3 по-прежнему присутствуют.
При полной ремиссии: ни один из критериев не проявлялся в течение длительного периода времени.
Степень тяжести анорексии: начальный уровень опасности данного заболевания основывается, для взрослых, на текущих показателях индекса массы тела (ИМТ) (см. ниже), а для детей и подростков на ИМТ процентиля*. Приведенные ниже диапазоны являются данными Всемирной Организации Здравоохранения для анорексии у взрослых; для детей и подростков следует использовать соответствующие процентили ИМТ.
Уровень тяжести заболевания может быть повышен, чтобы отразить клинические симптомы, степень функциональной нетрудоспособности и потребность в наблюдении.
Начальный: ИМТ > 17 кг/м2
Умеренный: ИМТ 16-16.99 кг / м2
Тяжелый: ИМТ 15-15.99 кг / м2
*Процентиль — мера, в которой процентное значение общих значений равно этой мере или меньше ее (например, 90% значений данных находятся ниже 90-го процентиля, а 10% значений данных находятся ниже 10-го процентиля). [5]
Следует подчеркнуть, что аменорея была удалена из критериев DSM-5. Пациенты, которые «соответствуют» новым критериям, и у которых при этом продолжается менструация, добились схожих результатов с теми, кто «не соответствует». [9]
Предварительные критерии, опубликованные в бета-версии МКБ-11, аналогичны таковым в DSM-5.
Лечение анорексии
Главными принципами лечения анорексии у пациентов является комплексный и междисциплинарный подход для лечения соматических, диетологических и психологических последствий анорексии.
Основным методом немедикаментозного лечения для взрослых пациентов является психотерапия (когнитивная терапия, телесно-ориентированная терапия, поведенческая терапия и другие). Агедония должна быть целью лечения в начале терапии с помощью когнитивных поведенческих методов. [15]
Специфический и неспецифический этапы лечения анорексии
Данные этапы выделяют некоторые отечественные авторы, но врачи-психиатры считают эти названия неудачными.
Специфический этап проходит в стационаре, где лечат соматические расстройства. При тяжёлых формах анорексии для этого потребуется постельный режим.
Следующий этап, который включает психиатрическое лечение, называют «неспецифическим».
Транзакционно-аналитическое лечение
Амбивалентность всегда присутствует в работе с РПП при формировании терапевтического контакта. Потому что главный страх пациента состоит в том, что другие могут взять под контроль и заставить его стать толстым (и нелюбимым). Ребенок должен услышать, что мы будем работать вместе, чтобы помочь ему жить своей жизнью, а не пытаться выжить в условных сценарных рамках. Это должно быть темой на протяжении всей работы, за исключением случаев, когда вопросы безопасности имеют первостепенное значение. Пациент должен чувствовать, что его страдания и страх понимаются, и надежду, что все будет по-другому.
Применение глубокой стимуляции мозга
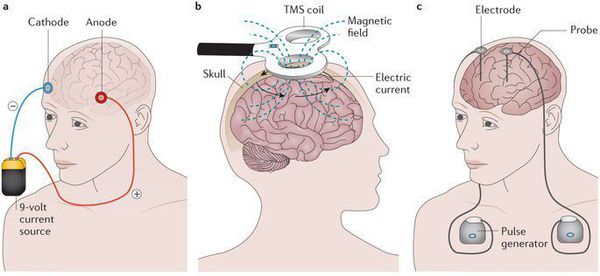
В первом исследовании по применению глубокой стимуляции мозга у больных НА (двусторонняя, 130 Гц, 5-7 V) увеличение ИМТ у трех из шести пациентов, которые сохранили свои улучшения ИМТ после девяти месяцев. Средний ИМТ у всех шести пациентов увеличился с 13,7 до 16,6 кг/м2. Эти результаты были подтверждены и расширены в рамках второго исследования, показывающего увеличение ИМТ от 13,8 до 17,3 кг/м2 через 12 месяцев после включающего в себя 14 пациентов. Депрессивная симптоматика также улучшается, о чем свидетельствует снижение ХАМД (шкала депрессии Гамильтона) и bdi (депрессии Бека), навязчивое поведение улучшилось, о чем свидетельствует снижение в Йель-Браун Обсессивно-Компульсивной шкале Score, симптомы РПП и ритуалы были снижены, а качество жизни увеличивается у трех из шести пациентов через шесть месяцев после операции. Улучшение симптомов РПП, навязчивого поведения и депрессивной симптоматики были подтверждены в последующем исследовании через двенадцать месяцев, используя те же анкеты. Кроме того, тревожность оценивалась и снижалась у четырех из шестнадцати пациентов. У двух из шести пациентов не имелось каких-либо серьезных побочных эффектов, в то время как у четырех пациентов, неблагоприятные последствия произошли (панкреатит, гипокалиемия, бред, гипофосфатемия, ухудшение настроения и припадков у одного больного). Авторы утверждают, что эти неблагоприятные побочные эффекты не были связаны с лечением. Эти данные показывают, что глубокая стимуляция мозга может быть подходящей терапией (для большинства пациентов переносимым способом), чтобы вызвать увеличение веса тела у больных с тяжелой НА. Тем не менее, необходимы дальнейшие исследования, особенно с использованием контрольной группы, принимающей стимуляцию. [19]
Медикаментозное лечение
Несмотря на то, что пациенты, обратившиеся за помощью, проявляют отчетливую депрессивную симптоматику, антидепрессанты были признаны неэффективными для борьбы с ними. Так как они не являются проявлением самостоятельного депрессивного расстройства, а являются последствием острого недоедания и дефицитом лептина. При наборе веса симптомы депрессии уходят. [15] [16] [17]
Психофармакологические средства для лечения НА включают атипичные антипсихотики и D-циклосерин.
Согласно международным исследованиям, Оланзапин является наиболее перспективным препаратом для лечения пациентов с НА, поскольку в отношении увеличения веса он показал лучший результат по отношению к плацебо. Также антигистаминная активность может помочь пациентам с беспокойством и проблемами сна. В исследованиях проводилось лечение оланзапином 2,5 мг/сут и увеличение этой дозы медленно до 5 мг или 10 мг/сут. Эта доза упоминается в Британском национальном формуляре (BNF), но на верхней границе. Для людей с более медленным метаболизмом и женщин рекомендуется медленный график титрования (2,5 мг/сут первую неделю до максимума 10 мг/сут) и одинаковое приращение титрования в конце для улучшения безопасности пациентов.
Арипипразол — частичный агонист дофамина — также может быть эффективен при лечении НА. В обзоре диаграммы 75 пациентов с НА, получавших либо оланзапин, либо арипипразол, последний показал наибольшую эффективность в уменьшении озабоченности едой и сопровождающими ее ритуалами. [24] [25] [26] [28]
Это может быть один из препаратов, которые скорее стоит рекомендовать для поддержания нормального веса после восстановления или для повышения эффектов психотерапии. [25]
Восстановительный период
Некоторые отечественные авторы после «неспецифического этапа» выделяют так называемый «восстановительный период». Такое разделение ошибочно. Фактически «восстановительный период» — это неспецифический этап с диетическими ограничениями, психотерапевтической помощью и медикаментозным лечением.
Диета
Питание при анорексии подбирается индивидуально и зависит от выраженности соматических нарушений и состояния желудочно-кишечного тракта. Диетотерапия носит вспомогательный характер.
Как вылечить анорексию самостоятельно
Не следует пытаться самостоятельно избавиться от анорексии. Это опасное заболевание, вылечить его может только врач.
Что делать при анорексии у подростка
При обнаружении признаков анорексии у ребёнка или подростка нужно немедленно обратиться к психиатру.
Прогноз. Профилактика
Начало заболевания в подростковом возрасте связано с лучшим прогнозом. Сообщается, что от 70% до более 80% пациентов в этой возрастной группе достигают стойкой ремиссии. Худшие результаты наблюдаются у пациентов, которые нуждались в госпитализации, и у взрослых. Недавние исследования показали улучшение прогноза для лечения и снижение уровня смертности, чем сообщалось ранее. Однако восстановление может занять несколько лет и связано с высоким риском развития других психических расстройств, даже после восстановления (в основном, аффективные расстройства, тревожные расстройства, обсессивно-компульсивные расстройства, наркологические заболевания). Исследования показали, что булимические симптомы часто возникают в процессе анорексии (особенно в первые 2-3 года). Наличие булимических симптомов в анамнезе является плохим прогностическим показателем. Коморбидность с депрессией является особенно погубным фактором. [20]
Согласно исследованиям (логистический регрессионный анализ), выявлено четыре значимых предиктора плохого диагностического результата:
- более низкий ИМТ при поступлении;
- более высокий уровень зрелости (EDI) при поступлении;
- более старший возраст при поступлении.
Профилактическая работа должна включать в себя принципы трансдиагностического подхода, фокусируясь на общих чертах психических расстройств как пути к более эффективной профилактической программе психического здоровья. [15]
Профилактика предполагает работу с семьей, патронаж, первичную диспансеризацию, проводимую врачами первичного звена медицинской помощи, [10] разработку социальных программ по пропаганде здорового образа жизни, полезного питания. Внедрение диетологов и других специалистов по питанию в поликлиническое звено, чтобы каждый человек с проблемами лишнего веса мог получить грамотные рекомендации по его коррекции. Проведение социальными работниками, педагогами, врачами просветительской работы с населением, особенно подростками и молодежью, на тему критического осмысления «анорексичных» эталонов внешности, диктуемых интернет-ресурсами и другими средствами массовой информации.
Как избежать рецидива анорексии
Пациентам следует длительно посещать психиатра, проходить курсы психотерапии, участвовать в психотерапевтических группах и группах поддержки. К сожалению, рецидивы случаются даже чаще, чем при лечении алкоголизма, особенно у взрослых пациентов.
За дополнение статьи благодарим психиатра Владимира Вожжова, научного редактора онлайн-энциклопедии «ПроБолезни».
Список литературы
- Бобров А.Е. Психопатологические аспекты нервной анорексии // Альманах клинической медицины. 2015. 2(1). С. 13-23
- Всемирная организация здравоохранения. Международная классификация болезней (10-й пересмотр): Классификация психических и поведенческих расстройств: Клиническое описание и указания по диагностике. Пер.на рус.яз. СПб.: АДИС. 1994. С. 300
- Ekeroth K., Clinton D., Norring C. et al. Clinical characteristics and distinctiveness of DSM-5 eating disorder diagnoses: findings from a large naturalistic clinical database // Journal of Eating Disorders. 2013. N1. P. 31
- Грачев В.В., Косенко Н.А. Атипичные формы нервной анорексии и нервной булимии в подростковом возрасте // Социальная и клиническая психиатрия. 2015. Т. 25(1). С. 87-91
- American Psychiatric Association. Diagnostic and statistical manual of mental disorders, 5th ed. Arlington: American Psychiatric Association. 2013
- Ratnasuriya R.H., Eisler I., Szmukler G.I., Russell G.F. Anorexia nervosa: outcome and prognostic factors after 20 years // The British Journal of Psychiatry. 1991. 4(158). P. 495–502
- Arcelus J., Mitchell A.J., Wales J., Nielsen S. Mortality rates in patients with anorexia nervosa and other eating disorders. A meta-analysis of 36 studies // Archives of General Psychiatry. 2011. Vol. 67(7). P. 724–31
- Yeo M., Hughes E. Eating disorders Early identification in general practice // Australian Family Physician. 2011. Vol. 40(3). P. 108-11
- Moore C.A., Bokor B.R. Anorexia Nervosa [Internet] // StatPearls. 2017. June 10
- Медведев В.П., Лоскучерявая Т.Д. Нервная анорексия и нервная булимия у детей и подростков: диагностика и лечение // Российский семейный врач. 2013. Т. 17(1). С. 4-15
- Скугаревский О.А., Сивуха С.В. Опросник Образа собственного тела [Электронный ресурс] // psylab.info
- Менделевич В.Д. Пищевые зависимости, аддикции — нервная анорексия, нервная булимия // Руководство по аддиктологии. СПб.: Речь. 2007
- Lloyd E.C., Frampton I., Verplanken B., Haase A.M. How extreme dieting becomes compulsive: A novel hypothesis for the role of anxiety in the development and maintenance of anorexia nervosa // Medical Hypotheses. 2017. 10(108). P. 144-150
- Hu S.H., Feng H., Xu T.T., Zhang H.R., Zhao Z.Y., Lai J.B., Xu D.R., Xu Y. Altered microstructure of brain white matter in females with anorexia nervosa: a diffusion tensor imaging study // Neuropsychiatric Disease and Treatment. 2017. 10(13). P.2829-2836
- Boehm I., Flohr L., Steding J., Holzapfel L., Seitz J., Roessner V., Ehrlich S. The Trajectory of Anhedonic and Depressive Symptoms in Anorexia Nervosa: A Longitudinal and Cross-Sectional Approach // European Eating Disorders Review. 2017. Vol. 26(1). P. 69-74
- Zhu A.J., Walsh B.T. Pharmacologic treatment of eating disorders // The Canadian Journal of Psychiatry. 2002. V. 47(3). P. 227-34
- Rybakowski F., Slopien A., Tyszkiewicz-Nwafor M. Inverse relationship between leptin increase and improvement in depressive symptoms in anorexia nervosa// Neuro Endocrinology Letters. 2014. V. 35(1). P. 64-7
- Leach K. Treatment Considerations for Female Overeating and Obesity Using a Transactional Analysis Framework // Transactional Analysis Journal. 1998. Vol. 28(3). P. 216-223
- Prinz P., Stengel A. Deep Brain Stimulation-Possible Treatment Strategy for Pathologically Altered Body Weight? // Brain Sciences. 2018. Vol. 8(1). P.19
- Franko D.L., Tabri N., Keshaviah A., Murray H.B., Herzog D.B., Thomas J.J., Coniglio K., Keel P.K., Eddy K.T. Predictors of long-term recovery in anorexia nervosa and bulimia nervosa: Data from a 22-year longitudinal study // Journal of Psychiatric Research. 2018. 1(96). P. 183-188
- Mörkl S., Lackner S., Müller W., Gorkiewicz G., Kashofer K., Oberascher A., Painold A., Holl A., Holzer P., Meinitzer A., Mangge H., Holasek S. Gut microbiota and body composition in anorexia nervosa inpatients in comparison to athletes, overweight, obese, and normal weight controls // International Journal of Eating Disorders. 2017. Vol. 50(12). P. 1421-1431
- Brunt M. The Use of Transactional Analysis in the Treatment of Eating Disorders // Transactional Analysis Journal. 2005. Vol. 35.(3). P. 240-253
- White T. Is a Happy Teenager a Healthy Teenager?: Four Levels of Adolescent Anger // Transactional Analysis Journal. 1997. Vol. 27(3). P. 192-196
- Himmerich H., Au K., Dornik J. et al. Olanzapine Treatment for Patients with Anorexia Nervosa // The Canadian Journal of Psychiatry. 2017. Vol. 62(7). P. 506-507
- Davis H., Attia E. Pharmacotherapy of eating disorders // Current Opinion in Psychiatry. 2017. Vol. 30(60). P. 452-457
- Attia E., Kaplan A.S., Walsh B.T. et al. Olanzapine versus placebo for out-patients with anorexia nervosa // Psychological Medicine. 2011. Vol. 41(10). P.2177-82
- Himmerich H., Treasure J. Psychopharmacological advances in eating disorders // Expert Review of Clinical Pharmacology. 2018. 1. Vol. 11(1). P. 95-108
- Marzola E., Desedime N., Giovannone C. et al. Atypical antipsychotics as augmentation therapy in anorexia nervosa [Internet ] // PLoS ONE. 2015. April 29
- Baker J.H., Schaumberg K., Munn-Chernoff M.A. Genetics of Anorexia Nervosa // Current Opinion in Psychiatry. 2017. Vol. 19(11). P. 84
- Liu X., Kelsoe J.R., Greenwood T.A. A genome-wide association study of bipolar disorder with comorbid eating disorder replicates the SOX2-OT region // Journal of Affective Disorders. 2016. 1(189). P. 141-9
- Mayo Clinic. Anorexia nervosa. — 2018.
Источник https://meduniver.com/Medical/Psixology/lechenie_nervnoi_anoreksii.html
Источник https://premium-clinic.ru/anoreksiya-lechenie-neobhodimo/
Источник https://probolezny.ru/anoreksiya/