Шизофрения

Шизофрения — расстройство психики, при котором искажается восприятие реальности. Характеризуется отсутствием границы между реальностью и воображением. Заболевание выявляют в возрасте 20-30 лет. Может начаться в позднем подростковом возрасте, в старости. Признаки шизофрении зафиксированы сегодня более чем у 20 миллионов человек на планете. Диагноз устанавливается после осмотра, опроса пациента, разговора с его семьей.
Описание
Это тяжелое психическое нарушение . Одинаково часто поражает мужчин и женщин, независимо от расы, умственного развития. У мужчин развивается на 5-7 лет позже чем у женщин (в 20-28, 26-32 года соответственно). Признаки шизофрении у мужчин и женщин — нарушение восприятия, мышления, эмоций, поведения, слуховые галлюцинации. Появляются стойкие ложные убеждения. Лицо с шизофренией слушает и подчиняется голосам, которых нет. У шизофреника может создаться впечатление, что за ним постоянно кто-то наблюдает. Он становится скрытным, подозрительным. Больные шизофренией нередко заканчивают жизнь самоубийством.
Полиморфное психотическое нарушение часто выявляется у пациентов с тревожным расстройством личности и депрессиями. Сочетается с зависимостью от алкоголя, наркотиков. Может привести к утрате трудоспособности. В 2-3 раза увеличивается вероятность ранней смерти. Сопровождается социальной изоляцией. Отсутствие лечение может привести к инвалидности.

Болезнь поддается лечению, оно сложное, длительное. Для лечения применяются медикаменты, психосоциальная поддержка. Полностью вылечить пациента нельзя.
Этиология
Причины шизофрении неясны и запутанны. По мнению врачей к ней может привести множество факторов. Возникает в результате взаимодействия генов и некоторых факторов среды. Влияют психо-социальные факторы. Самые распространенные из них:

- наследственность. Если среди близких есть или были больные шизофренией, вероятность заболеть в среднем вырастет на 10%. Риск развития полиморфного психотического расстройства возникает не у всех, у кого есть генетическая предрасположенность. У 60% пациентов больных среди близких родственников нет;
- пренатальные факторы. Основные причины шизофрении — внутриутробные инфекции, осложнения во время родов. Подтверждена зависимость от сезона рождения. Рожденные зимой болеют чаще, чем рожденные летом. У врачей нет этому никаких объяснений;
- социальные условия. Диагноз шизофрения чаще ставят горожанам чем сельским. В зоне риска граждане, живущие в неблагополучных семьях, безработные, бездомные, подвергающиеся расовой дискриминации;
- воспитание. Причины развития шизофрении у подростков и взрослых — сексуальное, физическое насилие, которому подвергают ребенка в детстве. К болезни могут привести плохие взаимоотношения в семье, отсутствие поддержки, пренебрежение со стороны родителей;
- алкогольная и наркотическая зависимость. Причинно-следственные связи отследить сложно, но они существуют. По мнению ученых болезнь может обостриться в результате приема психоактивных веществ. Некоторые лица с шизофренией становятся алкоголиками, наркоманами уже после того, как у них появляются первые симптомы и ощущения — подозрительность, негативные эмоции, расстройство мышления;
- нарушение познавательных функций. В группе риска пациенты с когнитивными нарушениями, принимающие антипсихотические препараты. Под воздействием стресса они проявляют чрезмерное внимание к возможным угрозам, воспринимают ментальную и социальную обстановку в искаженном виде.
По мнению ученых шизофрения у мужчин и женщин возникает по причине чересчур восприимчивой психики. Обострение и возобновление болезни они объясняют взаимодействием между внутренними и внешними стрессовыми факторами. Среди внешних стрессогенных факторов они называют низкий материальный достаток, утрату работы, несчастную любовь.
Типы шизофрении
Эксперты в области психиатрии утверждают — чтобы понять суть заболевания, назначить лечение, необходимо выявить форму, симптоматику. Существует пять типов:
- Параноидальная шизофрения. Самый распространенный тип. Характеризуется слуховыми и обонятельными галлюцинациями, бредом, измененным поведением, слабой выразительностью эмоций (уплощенный аффект);
- Гебефреническая шизофрения. Чаще встречается в подростковом, юношеском возрасте. Дезорганизованная форма сопровождается эмоциональным уплощением, расстройством мышления. Лечение проводится пожизненно;
- Кататоническая шизофрения. Редкий тип заболевания. Диагностируется примерно у 3% больных. Сопровождается психомоторными нарушениями. Для больных характерна замедленная речь, отсутствие мимики, ступор, возбуждение;
- Недифференцированная шизофрения. Для этого типа характерны симптомы, которые не укладываются в клиническую картину ни одного из перечисленных выше типов;
- Остаточная шизофрения. Остаточная форма заболевания, при котором у пациента наблюдается незначительно выраженная симптоматика.
Также врачи выделяют простую шизофрению и постшизофреническую депрессию. Первый тип проявляется постепенным развитием негативной симптоматики. Острые психозы при этом отсутствуют. Второй тип (постшизофреническая депрессия) характеризуется затяжной депрессивной симптоматикой. Снижается психическая и физическая активность, работоспособность. Встречается у около 25% больных. По мере усиления расстройства психики симптомы каждого из типов усиливаются. В большинстве случаев диагноз шизофрения ставят уже тогда, когда заболевание запущено.
Чем выдает себя шизофрения: проявления болезни

Шизофрения – одно из тех психических расстройств, которые затрагивают все слои психики. Поэтому проявления его очень разнообразны, порою даже вычурны. Выраженность симптомов и признаков шизофрении зависит от течения и формы заболевания. Диапазон их широк: от эмоционального спада, апатии до ярких галлюцинаторных и бредовых вспышек, дикого моторного возбуждения.
Варианты течения болезни
- непрерывная;
- приступообразная;
- приступообразно-прогредиентная или шубообразная.
Непрерывно текущая форма заболевания является самой богатой на симптоматику. В ее течении разделяют как негативные, так и позитивные признаки. Данная форма заболевания характеризуется непрерывным, прогрессируемым течением. В ее клинической картине периоды симптоматических вспышек чередуются с более спокойными фазами, но о ремиссии в этом случае речи не идет.
Непрерывная форма расстройства выражается в 3 вариантах:
- вялотекущая шизофрения;
- параноидная шизофрения;
- злокачественная шизофрения.
Вялотекущая шизофрения считается самым благоприятным видом расстройства. В ее течении преобладает негативная симптоматика и в большинстве случаев не приводит к глубокому распаду личности. Среди продуктивных симптомов выделяют фобии, навязчивые мысли, истерии, деперсонализацию. Она проявляется в виде спокойного, неярко выраженного постоянного течения, с периодически возникаемыми приступными периодами.
Фобии и навязчивости очень часто ложатся в основу вялотекущей формы шизофрении. Первые при этом могут носить разнообразный характер:
- боязнь перемещения в транспорте;
- воздействие извне опасных факторов – ядов, химически опасных веществ, болезнетворных микроорганизмов, колющих предметов;
- страх беспомощности;
- боязнь сумасшествия.
Тревога при шизофрении – частая спутница расстройства, приводящая к формированию тревожно-фобических состояний. Это, в первую очередь, панические атаки, отличающиеся специфичностью и нелогичностью проявлений. Среди них доминирует генерализованный страх нанесения вреда себе и окружающим. У больного концентрируется паническая боязнь того, что он может кого-то убить, украсть чужого ребенка или выпрыгнуть из окна. Страх гипертрофирован, сопровождается яркими картинками воображения, чем еще больше осложняет ситуацию.
Панические атаки сопровождаются и соматовегетативными расстройствами в виде необычных ощущений в теле, появлением резкой слабости, неправильным восприятием структуры своего тела. Возникают такие неадекватные ощущения, как «сердце кто-то сжимает внутри в кулак», «в желудок залили разъедающую смесь». На этой почве продуцируются такие фобии, как боязнь развития инфаркта или инсульта.
Женщина, 38 лет шла по улице и внезапно ощутила сильный удар в области головы. После этого образовалось чувство сдавления, которое перемещалось в мозге. Она испугалась, что ее сейчас парализует: как будто оцепенела, даже не могла ничего сказать. Ей показалось, что она разделяется на две части. При этом она была в сознании, способность двигаться сохранилась, однако не ощущала своих движений. Вскоре все закончилось.
По приезде в психиатрический стационар выяснилось, что пациентка страдает от навязчивой мысли заговора: все люди, которых она встречает на улице, коллеги на работе следят за ней и постоянно обсуждают ее.
В стационаре у больной все время болела голова. Ощущения были разные: то ее набивают ватой, то работает только одна половина мозга, он пульсирует и выпирает из черепной коробки. Была вялой, угрюмой, постоянно лежала, все время фиксировала внимание на своих чувствах. Считала, что у нее рак мозга, но анализы опровергли эту теорию. Проявляла повышенную озабоченность своим здоровьем. Грубила и насмехалась над персоналом.
Кроме фобий у больного появляются навязчивости. Среди них – стремление к чистоте и абсолютному порядку. Появляется непобедимое стремление раскладывать все по своим местам, но не в обычной форме, а с маниакальным абсолютом. Если полотенца сложены в шкафу, то это сделано как под линейку, и когда один край выбьется из общего ряда, то больной стремится быстро это исправить. У него все в доме расставлено с удивительной точностью, рассортировано по цветам, размерам. И главное: недопустимо нарушать заведенный порядок.
Другие патологические мысли навеяны чистотой своей одежды и тела. Человеку постоянно кажется, что его одежда грязная, хотя для этого нет оснований.
Еще одна распространенная группа навязчивостей – это постоянные сомнения. Больной терзает себя мыслями, что он тяжело болен. У него закрадываются постоянные сомнения по поводу совершенных им действий, одни из самых распространенных: выключил ли я газ, утюг, запер ли квартиру. Постепенно такие сомнения становятся более масштабными. Они возникают по поводу еще не свершившихся событий или приобретают и вовсе патологический характер: больной начинает сомневаться, а не убил ли он кого-нибудь, не замешан ли он в каких-то противоправных деяниях. Постепенно навязчивости становятся все более нелепыми.
Затем страхи и навязчивости утрачивают свое первенство, замещаясь ритуалами, выходят в картине расстройства на первый план. Если человек обеспокоен своим здоровьем, он систематически ходит по врачам. В случае проявления навязчивой чистоты, он систематически «доводит до блеска» свою одежду: очищает воображаемые загрязнения.
Ритуальные действия в процессе своего развития превращаются в стереотипные, подсознательные повторы. В период манифестации расстройства больной может наносить себе повреждения: вырывать волосы, прокалывать кожу, вдавливать глаза. Эти особенности отличают данную форму шизофрении от обсессивно-компульсивного расстройства.
Еще немного о вялотекущей шизофрении
Другой признак вялотекущей шизофрении – деперсонализация. Она проявляется тотальным эмоциональным распадом, то есть затрагивает разные аспекты психики. У больного пропадает интерес к жизни, он становится безынициативным, малоактивным, пассивным в своих действиях и желаниях.
В начале заболевания можно заметить гипертрофированность и непостоянство отдельных чувств и эмоций. Например, лабильность настроения, обострение стрессорных реакций, игра воображения.
Показательным симптомом становится изменение самовосприятия. Больной отмечает, что утрачивает гибкость мышления, возможность воспринимать окружающий мир в полной мере – он кажется каким-то нереальным, тусклым. Человек может не узнавать себя в зеркале.
Приступы заболевания сопровождаются тревожно-апатической депрессией или паническими атаками. В более благоприятном периоде наблюдаются заниженное настроение, дисфория.
В расцвете болезни проявляется явление, называемое болезненной анестезией. Это эмоциональный вакуум, при котором человек теряет способность чувствовать и реагировать на происходящее данной нам от природы гаммой эмоций. Просмотренный фильм, услышанная история, его близкие ему одинаково безразличны. Он не испытывает ни удовольствия, ни страха, ни сопереживания. Мир остановился, замер.
Происходит разрыв человеческого «Я» с реальностью. Больной утрачивает связь с прошлым, забывает, кем он был. Жизнь вокруг его не интересует. Он не понимает отношений между людьми, для чего они нужны.
Венцом заболевания становится дефектная деперсонализация – выражение и понимание своей неполноценности, регрессирования чувств, эмоционального отупения. Отстраненность от людей связана с потерей способности устанавливать взаимоотношения с другим человеком, заводить новые знакомства.
Вялотекущая шизофрения может развиваться на фоне психопатий, чаще истероидного или шизоидного типа. Истероидная ВШ выражается в симптомах истерии, только преувеличенных в несколько раз. Истерические припадки грубые и наигранные, с ярко выраженной демонстративностью и жеманностью.
Истерический психоз, в отдельных случаях длящийся до 6 месяцев, сопровождается изменением сознания. Человека посещают воображамые галлюцинации. Со временем они трансформируются в псевдогаллюцинации – более стойкую и тяжелую форму. Возбуждение сменяется ступором.
Постепенно в личности больного стабилизируются такие патологические черты, как авантюризм, лживость, подлость и т.д., но при этом демонстративность, крикливость поведения уходят. Характерен облик больных: часто они превращаются в бродяг, но при этом выглядят ярко, в причудливой одежде и переизбытком косметики у женщин. Такие люди сразу бросаются в глаза.
Развитие шизоидного типа расстройства можно проследить на следующем примере. Парень 15 лет. До болезни отличался положительными характеристиками. Прилежный, дисциплинированный, старательный, серьезный. Занимался спортом, учился хорошо. Интересовался химией. Был замкнут. Близкой дружбы ни с кем не заводил, но отношения с одноклассниками были ровные.
Перемены начали проявляться с эмоциональной холодности, особенно по отношению к матери. Стал грубо с ней обращаться, кричал на нее. На ее желания и чувства отвечал безразличием. Перестал заниматься домашними делами. Запирался в своей комнате и ставил какие-то опыты. Путал день с ночью.
Стал тяжело просыпаться по утрам, прекратил посещать школу. Полностью отгородился от своих одноклассников, не выходил из дому. В его характере развились неприемлемые ранее злоба, грубость, ворчливость.
Со временем перестал следить за собой. Не чистил зубы, не мылся, ходил в грязном белье. Все попытки матери поговорить с ним отвергал. Требовал, чтобы она купила ему оснащение для его опытов.
Негативная симптоматика вялотекущей формы расстройства наиболее широко проявляется в бедной симптомами шизофрении, хотя по современной номенклатуре эта форма считается подтипом шизотипического расстройства.
Среди ее главных симптомов – прогрессирующий аутизм, отстраненность от окружающих. Эмоциональный спад проявляется торможением влечений и снижением чувственных реакций. Среди других признаков – гиподинамия, вялость, угнетение умственной и физической активности, отсутствие побуждения к действию.
Расстройства настроения, как правило, выражаются депрессиями, ипохондрией. Полного обездвиживания или ступора не наблюдается, но действия становятся замедленными, неуклюжими. Речь монотонная.
Такие больные умеют самостоятельно обслуживать себя и даже выполнять несложную работу, но к жизни в одиночку не приспособлены. Требуют присмотра.
Злокачественная шизофрения
Злокачественная форма непрерывно текущей шизофрении характеризуется стремительным прогрессированием патологического процесса. За 3–5 лет наступают необратимые изменения психики, приводящие к формированию шизофренического дефекта.
Проявляется она в молодом возрасте, как правило, до 20 лет, и составляет 8% от всех случаев заболевания.
Злокачественная или грубопрогредиентная шизофрения может протекать в 3 формах:
- простая шизофрения;
- кататоническая;
- гебефреническая.
В латентном периоде грубопрогредиентной шизофрении на первый план выходят шизоидные черты. Это эмоциональный ступор, когда эмоции притупляются, а чувственный ответ становится монотонным, без впечатлений и выразительности.
Снижается активность и трудоспособность, утрачивается интерес к ранее значимым вещам. Человек апатичен, обессилен. В поведении проскальзывают некоторые странности. Появляются трудности в общении.
В период расцвета заболевания доминируют симптомы одного из видов злокачественной шизофрении.
При простой форме больного сопровождают негативные признаки. Продуктивная симптоматика для простой шизофрении не свойственна.
Главные симптомы при этом – апатия, безволие и стертость эмоциональных реакций. Появляются нелепые хобби в виде коллекционирования бесполезных вещей, проектирования ненужных изобретений.
Характерно такое явление, как метафизическая интоксикация. У больного проявляется интерес к психологическим, философским, теологическим темам. Он начинает анализировать все происходящее в мире, но в виде бесплодного мудрствования, оторванности от реальности, не подвергающееся никакой критике. Оно сопротивляется привычной для нас логике. В итоге получается, что человек извергает нелогичные умозаключения. Они расплывчаты, нестабильны, но больной уверен в их правоте, не пытается кого-то убедить или привлечь на свою сторону.
Его высказывания наполнены терминами, научными выражениями, абстрактными понятиями, но по смыслу они не связаны. Например, на вопрос: что такое голова, больная отвечает: это часть тела, без которой жить просто невозможно. Можно без руки, ноги, но без головы нежелательно. Это сила тела, в ней находится мозг – мозг тела.
У подростков, которые чащи других сражаются простой формой шизофрении, болезнь может проявляться инверсией черт характера. Так, спокойный, послушный, добродушный подросток внезапно начинает проявлять агрессивность и жестокость. Грубит, хамит, по отношению к близким холоден, безразличен, агрессивен.
Такие больные не проявляют активности, могут целый день валяться на диване. Дети пропускают школу, становятся членами группировок, сбегают из дома. Они игнорируют элементарные правила ухода за собой.
Простая шизофрения довольно быстро вызывает развитие полного безволия и апатии, потерю жизненной энергии, разорванность речи.
Больного гебефренической шизофренией можно охарактеризовать как впавшего в детство. Название болезни происходит от имени древнегреческой богини юности Гебы. Взрослый человек ведет себя как ребенок. Дурачится, бегает, скачет, кривляется.
Поведение таких больных вычурно и непредсказуемо, отличается спонтанностью и бесцельностью. Больные веселятся, хихикают, гримасничают, принимают неестественные позы. Беспричинное веселье быстро сменяется плачем, подавленным настроением.
Деятельность отличается примитивизмом. Так, подросток, страдающий гебефренической шизофренией, устав ждать, когда освободиться уборная, нагадил в ботинок. И затем привязал его к светильнику.
Речь несвязная, лишена логики. Больные сквернословят либо, наоборот, сюсюкаются.
У окружающих такие люди вызывают страх и неприязнь. На просьбу прекратить такое поведение больные усиливают его интенсивность либо проявляют агрессию.
Заболевание быстро прогрессирует, и в окончании процесса наступает полное равнодушие, бездеятельность. Человек не может справиться с элементарными задачами, себя обслужить.
Кататоническая шизофрения проявляет себя чередованием фаз ступора и возбуждения. Для кататонического ступора характерно застывание в одной позе, часто носящей нелепый характер. Такие больные отличаются восковой гибкостью – сохраняют любую позу, приданную им. Наблюдается каталепсия, когда часть тела сохраняет одно положение. Например, если поднять руку больного и затем отпустить, она застынет в поднятом положении.
В таком состоянии человек отгораживается от окружающих. Не отвечает на речь, обращенную ему, не реагирует ни на какие импульсы.
Ступор неожиданно сменяется возбуждением. Отмечаются стереотипные движения, больные могут копировать действия и речь других людей. Бегают, пляшут, веселятся, занимают манерные позы. Настроение подвергается резким перепадам: от сниженного, подавленного до завышенного, иногда агрессивного. Наблюдается активный и парадоксальный негативизм, когда человек либо отказывается выполнять направленную к нему просьбу, либо делает все наоборот.
Клиническая картина дополняется явлениями деперсонализации и дереализации, бредом и галлюцинациями.
Вот описание того, как вела себя больная в психиатрическом стационаре в момент кататонического возбуждения: «Постоянно говорит и ругается матом. Агрессивна по отношению к больным и персоналу. Лежа на кровати, стучит по ней ногами, затем вскакивает и бьет челом об пол. Выбегает из палаты, тарабанит во все двери. Не спит. Подбегая к больным, бьет их по спине кулаком. Не может усидеть на месте, валится на пол. К чему-то прислушивается, говорит, что за ней следят, угрожает кому-то расстрелом. Утверждает, что вокруг все пропитано током, ее уничтожат».
Кататоническое возбуждение сопровождается онейроидным состоянием, когда больные становятся непосредственными участниками фантастических картин их воображения: конца света, прибытия пришельцев, нашествия динозавров. Случается, что процесс подкрепляется повышением температуры, появлением синяков на теле, явлениями истощения.
По выходу из состояния больной рассказывает о своем фантастическом похождении в ярких красках.
Приступообразная шизофрения
Эта форма заболевания, в отличие от непрерывно текущей, отличается возникновением шизофренических приступов, развивающихся в течение 2 дней и удерживающихся пару недель.
Перед началом приступа больной ощущает необъяснимую тревогу и растерянность. Появляется чувство, что он недопонимает суть происходящего вокруг. Нарушается сон, человек страдает от бессонницы. Из типичных признаков также наблюдается нестабильность настроения. Радость и веселье вдруг сменяются плачем и апатией.
Приступный период характеризуется появлением галлюцинаций и бредовых идей. Галлюцинаторные обманки часто слуховые: типичные для шизофрении голоса, угрожающие, комментирующие, руководящие. Встречаются и обонятельные галлюцинации с интересной характеристикой: желтый запах, пахнет земляной насыпью.
Бредовые идеи не отличаются стойкостью и постоянством. Они эпизодичны и ситуативны. К примеру, если врач слушает больного фонендоскопом, то у него возникает идея того, что доктор подслушивает его мысли.
Часто встречается бред инсценировки. Больной, зайдя в магазин и увидев в нем скопление людей, принимает его за тайное общество.
Обычно приступ проходит, даже если не применять лечения. В среднем межприступный период составляет до 3 лет. Но возможны разные варианты течения болезни, при которых частота рецидивов и их интенсивность изменяется.
Благоприятным фактором, способствующим уменьшению частоты приступообразования, становится возраст больного. Более легкое течение наблюдается у пациентов после 30 лет. При этом причиной обострения становятся провоцирующие факторы, психогенные либо соматические. Проявления болезни носят малодефицитарный характер, а периоды ремиссии составляют более трёх лет. Существует возможность формирования более длительных ремиссий.
Шубообразная шизофрения
Так называют приступообразно-прогредиентный тип расстройства. Свое второе название он получил, основываясь на происхождении слова. В переводе с английского «шуб» — это сдвиг. То есть, шубой называют обострение расстройства, сменяющееся ремиссией. Каждый новый приступ вызывает прогредиенцию, то есть усугубление шизофренического дефекта.
Начало болезни прослеживается в молодом возрасте, чаще в подростковом периоде. Приступу предшествует изменение структуры личности по типу шизоидной психопатии. У больных появляются страхи, перепады настроения, расстройство эмоциональной сферы. Но эти изменения мало показательны, поскольку могут приходиться на возрастные кризисы, а они, как известно, сопровождаются резкой сменой чувств и эмоций.
Иногда стадия, предшествующая расцвету болезни, проходит достаточно ровно, без личностных нарушений. И тогда расстройство появляется внезапно, уже в виде приступа.
Приступообразный период имеет богатую клиническую картину. Его форма зависит от преобладающего синдрома.
Депрессивная форма проявляется дистимиями, то есть расстройством настроения, ипохондрической озабоченностью. Как и при любом депрессивном настрое, снижается физическая активность, затрудняется умственная деятельность. Чувство тоски для данной формы не характерно. Встречается такое состояние, как резонирующая депрессия – бесплодные рассуждения мрачного характера.
На депрессивной почве рождаются фобии и навязчивые идеи. Они яркие, отчетливые, надоедливые, но не подкрепляются ритуальными действиями.
В противовес депрессивной развивается маниакальная шубообразная шизофрения. Она сопровождается моторным возбуждением, а умственный взлет ей не свойственен.
Для юношеского возраста типичным становится гебоидный характер приступа. У больных наблюдаются ярко выраженные изменения характера и поведения. Нарастает негативизм, дети становятся грубыми, жестокими, неконтролируемыми. Любая попытка контроля сопровождается агрессией, вспышками ярости. Несмотря на то, что интеллект сохранен, у подростков происходит утрата высших эмоций: волевых побуждений, самоконтроля, сдержанности. Им трудно заставить себя пойти на учебу. Со временем они перестают сопротивляться своему нежеланию, и перестают посещать учебное заведение. Любая полезная, продуктивная деятельность не составляет для них интереса, и они не принимают в ней участия.
Среди их увлечений – бесполезные, вычурные объекты. Часто такие дети злоупотребляют алкоголем, наркотиками. Но что удивительно, абстиненция и деградация личности встречаются очень редко.
По мере взросления больного эти признаки могут стихать, и человек даже приспосабливается к жизни в обществе.
Приступ с выраженной деперсонализацией сопровождается изменением восприятия себя на фоне депрессивных расстройств. Такие больные чересчур рассудительны, чувственны, восприимчивы. Поскольку больные воспринимают свое «Я» в искаженном понимании, то и окружающий мир для них меняет свою ипостась, не соответствуя действительности. В результате человек замыкается в себе, отстраняется от окружающих.
Шубы с продуктивной симптоматикой, прежде всего, представлены паранойяльными идеями. Среди них – бред преследования, ревности, отравления, отношений. Их эмоциональный фон колеблется от депрессивного до бурного, взрывного. Такие приступы настигают чаще мужчин.
Молодой человек 20 лет, обучаясь в институте и проживая в общежитии, периодически курил анашу. Однажды его настиг сильнейший страх, что за стеной сидит чудовище, которое может его убить. Побоялся пойти посмотреть, из-за чего был поднят на смех.
С этого момента стал подозрителен, избегал товарищей. Боялся, что дым от выкуренной травы повторит предыдущий эпизод. По этому поводу перестал ходить в институт. Перестал спать. Утверждал, что соседи специально курят анашу, чтобы дым попал к нему в квартиру и свел его с ума. Так они якобы мстят ему за громко играющую музыку. Заглядывал к ним в окна, чтобы убедиться в своих предположениях.
Возникают психические автоматизмы, когда больному кажется, что его действиями, мыслями кто-то руководит. Затем присоединяются и галлюцинации, а также псевдогаллюцинации.
Самая тяжелая форма шубообразной шизофрении – кататоно-гебефренная. Она самая длительная, злокачественная, а главное – тяжело поддается прогнозированию: сложно предсказать, каков будет исход. Она также может осложняться бредом и галлюцинациями, что еще больше утяжеляет ее течение.
Приступы сменяются периодами ремиссии. Она может быть полной или неполной, так сказать, с остаточными явлениями. В этом случае наблюдается лабильность настроения, психическая незрелость, причудливость поведения и даже следы продуктивной симптоматики.
Наиболее выражено, со всеми красками, болезнь протекает в юношеском возрасте. После 30 лет картина расстройства скуднеет, оставляя после себя эмоциональную нестабильность, апатию, психический инфантилизм.
Новые приступы способны напоминать о себе в периоды возрастных кризов.
Проявления шизофрении многогранны и непредсказуемы, а течение отличается разными вариантами чередования фаз. Степень искажения личности больного колеблется от легкой до глубокой деградации.
Расстройство разрушает личность больного, отстраняет его от жизни в обществе. Чем раньше в возрастном эквиваленте оно стартует, тем тяжелее его течение, тем больший урон оно наносит человеку.
Шизофрения — симптомы и лечение
Что такое шизофрения? Причины возникновения, диагностику и методы лечения разберем в статье доктора Федотова Ильи Андреевича, психиатра со стажем в 14 лет.
Над статьей доктора Федотова Ильи Андреевича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Психиатр Cтаж — 14 лет Кандидат наук
«Центр психического здоровья»
Дата публикации 8 февраля 2018 Обновлено 1 декабря 2022
Определение болезни. Причины заболевания
Шизофрения — это хроническое психическое расстройство, при котором развиваются фундаментальные нарушения восприятия, мышления и эмоциональных реакций. Наиболее частыми признаками шизофрении являются бред, галлюцинации, апатия, нарушение мышления и др. Это заболевание влияет как на социальную, так и на профессиональную сферу жизни самого больного и его близких.
Масштабы заболеваемости
Шизофрения — это одно из наиболее распространённых (в среднем болеет около 1 % населения) и тяжёлых психических расстройств, которые известны на сегодняшний день. Современные исследования показывают, что женщины и мужчины одинаково часто болеют шизофренией, но у мужчин это заболевание, как правило, начинается раньше (в 18-25 лет) и протекает тяжелее. Манифестация шизофрении у женщин обычно приходится на возраст 25-30 лет. По данным Американской психиатрической ассоциации, эти показатели одинаковы во всём мире [12] .
Этиология
До сих пор нет единого мнения по поводу причин возникновения и механизма развития этого заболевания [4] [15] [16] .
Актуальные на данный момент теории возникновения шизофрении:
- Инфекционная теория. Одна из теорий возникновения шизофрении утверждает, что основной причиной некоторых случаев заболевания является взаимодействие развивающегося плода с патогенами (такими как вирусы) или с антителами матери, которые образовались в ответ на эти патогены (в частности, интерлейкин-8) [7] . Согласно некоторым исследованиям, воздействие определённых вирусов на плод (например, гриппа), особенно в конце второго триместра, вызывает дефекты в развитии нервной системы, которые могут предрасполагать к развитию шизофрении [15] . Инфекционную теорию можно считать разновидностью дизонтогенетической теории, предполагающей связь между развитием шизофрении и нарушениями на ранних этапах развития плода.
- Генетическая теория (теория наследственной предрасположенности). Родственная связь с больными шизофренией значительно увеличивает риск развития заболевания (около 10 %, если болен один из родителей и около 40 % — если больны оба). В настоящее время обнаружено более 100 генов-кандидатов развития шизофрении, большинство из них отвечают за регуляцию аутоиммунного ответа.
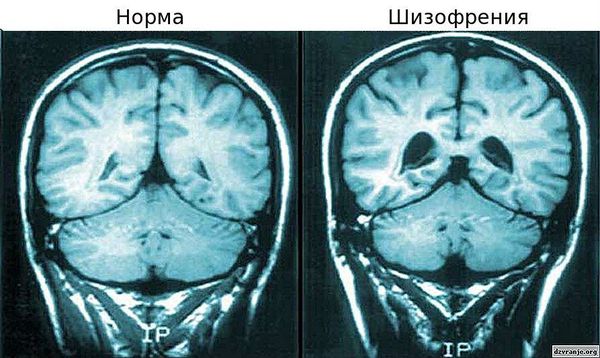
- Нейрофизиологическая теория. Для больных шизофренией характерны выраженные функциональные и структурные изменения: гиперактивность дофаминовой мезолимбической системы, гипофронтальность, снижение объёма серого вещества, расширение желудочков. Эти нарушения могут быть связаны с нарушениями закладки и развития нервной ткани.
- Нейромедиаторная (нейротрансмиттерная) теория. Нарушение нейротрансмиссии в дофаминергических и глутаматергических синапсах, которое, видимо, связаны с пресинаптическим нарушением.
- Психологические теории. В семьях больных шизофренией могут быть особые способы воспитания в условиях когнитивной неопределённости (ребёнок не знает наверняка взглядов и установок родителя, не может предугадать его поведение). Согласно психоаналитической теории, к развитию шизофрении приводит расщепление между истинным и социальным эго и нарушение отделения от материнской фигуры.
Теория аутоинтоксикации и аутоиммунизации, когнитивная теория развития шизофрении на данный момент не применяются.
Факторы риска
На сегодняшний день известно, что генетический фактор играет важнейшую роль в возникновении и развитии шизофрении. Показатель наследуемости колеблется от 70 до 85 %. Однако всё ещё не до конца изучен вопрос способа наследования этого заболевания. Сейчас известно более 100 генов-претендентов на роль в развитии шизофрении, причём большинство из них ответственны за регуляцию аутоиммунных процессов. Большинство генетиков сходятся во мнении, что это заболевание многофакторное по своей природе, т. е. вряд ли будет найдет один ген шизофрении.
Также исследуется влияние экологических факторов на развитие шизофрении [8] . До начала 21 века большая часть исследований в этих вопросах была основана на эпидемиологических данных, и только благодаря современным нейронаукам и возможностям нейровизуализации и нейрохимии были выдвинуты новые модели возникновения и развития шизофрении. Стало известно, что префронтальная область лобной и височной доли головного мозга наиболее затронуты патологическим процессом. Также вовлечены подкорковые структуры, такие как таламус, гиппокамп и мозжечок [5] [17] .
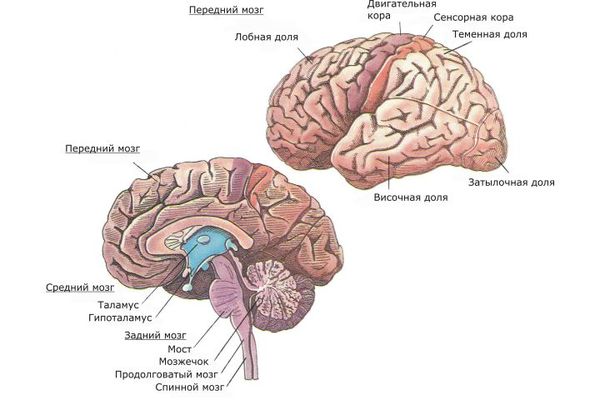
Также много данных свидетельствует о том, что для начала шизофрении необходимо наличие предрасположенности к развитию данного заболевания (шизофренический диатез), а также конкретный стрессовый пусковой фактор. Шизофренический диатез могут иметь до 40 % людей. Эта теория получила название стресс-диатеза.
Что может спровоцировать возникновение шизофрении
Между началом и манифестацией заболевания может пройти как неделя, так и несколько месяцев или лет. Спровоцировать манифестацию заболевания может:
- злоупотребление психоактивными веществами, в частности каннабиноидами («спайсами») и катинонами («солями»);
- хронический стресс;
- тяжёлый острый стресс (распад семьи, смерть родственников и т. д.);
- беременность, роды.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы шизофрении
Шизофрения отличается огромным разнообразием клинических проявлений.
Категории симптомов шизофрении
Для шизофрении характерны:
- Позитивные симптомы — отсутствуют у здорового человека и возникают в результате болезни:
- бред;
- галлюцинации;
- резонёрство — пустое, бесплодное многословие с отсутствием конкретных идей и целенаправленности мыслительного процесса.
- Негативные симптомы — уменьшение или выпадение психических функций:
- снижение социального функционирования;
- апатия;
- снижение эмоциональной экспрессивности;
- нарушения в когнитивной сфере (нарушение мышления, планирования, специфические нарушения памяти, скорости мыслительных процессов, синтаксических правил речи и т. д.);
- нарушение социальных взаимодействий, что, в свою очередь, может видоизменять проявления других симптомов [3][4][14] .
Несмотря на большую гетерогенность проявлений этого заболевания, обычно шизофрения характеризуется бредовыми идеями, галлюцинациями, дезорганизованной речью и поведением и другими симптомами, которые вызывают социальную или профессиональную дисфункцию.
Мышление и восприятие шизофреника
Проявления шизофрении могут различаться, но обычно они связаны с бредом и галлюцинациями:
- Бред — это ложные убеждения, не основанные на реальных событиях. Пациент с шизофренией может думать:
- что ему причиняют вред или преследуют;
- ему адресованы определённые жесты или комментарии;
- у него есть исключительные способности;
- другой человек влюблён в него;
- в ближайшее время произойдет крупная катастрофа.
- Галлюцинации — больной шизофренией видит или слышит то, чего не существует. Галлюцинации могут затрагивать различные органов чувств, но самая распространённая галлюцинация при шизофрении — слуховая (слышать «голоса») [20] .
Чтобы установить диагноз, симптомы шизофрении должны присутствовать в течение полугода, а также необходимо наличие обострения длительностью не менее одного месяца [3] [6] .
Патогенез шизофрении
Активно исследуются процессы, которые регулируют процессы передачи информации от одного нейрона другому (нейротрансмиттерной регуляции) в головном мозге у больных с этим заболеванием. Традиционные модели шизофрении берут за основу длительный повышенный или длительный пониженный уровень нейротрансмиттера дофамина.
Дофаминовая гипотеза шизофрении была впервые предложена в 1960-х годах, когда обнаружили, что антипсихотический эффект хлорпромазина успешно лечит положительные симптомы у пациентов с шизофренией. Именно тогда началось исследование новых антипсихотических препаратов, механизм действия которых предполагал угнетение повышенной дофаминергической активности.
Такие препараты являлись антагонистами (блокаторами) рецептора допамина D2. Дофаминовый D2-рецептор связан с белком G, который является общей целью для антипсихотических препаратов. При лечении психотических симптомов считалось, что антагонизм рецептора допамина D2 наступает в основном в мезолимбическом пути. Однако антагонист рецептора допамина не является клинически эффективным при лечении негативных симптомов при шизофрении. Хотя точный механизм, лежащий в основе этих когнитивных дефицитов, остаётся в значительной степени неизвестным, такие факторы, как дефицит функции кортикального дофамина, дисфункция в NMDA-рецепторах или нарушение синаптической элиминации, вероятно, играют важную роль в патогенезе заболевания.
Молекулярные исследования подтвердили связь повышенного уровня подкоркового дофамина с возникновением положительных симптомов шизофрении, но с оговоркой, что это не является отличительным признаком шизофрении из-за нейрохимической гетерогенности (неоднородности) популяций пациентов с шизофренией.
Хотя гиперактивность в подкорковой дофаминергической системе в значительной степени является важным условием, объясняющим появление продуктивной симптоматики, дофаминовая гипотеза требует дальнейшего изучения и расширения. Необходимо исследовать роль других нейромедиаторных систем в патофизиологии заболевания [1] [13] .
Дофаминовая гипотеза шизофрении подтвердилась в ноябре 2022 года. Посмертный анализ мозга пациентов с шизофренией показал, что у них были изменены дофаминовые рецепторы в хвостатом ядре — структуре, расположенной спереди от таламуса. Такие рецепторы регулируют количество дофамина, высвобождаемого из нейронов. Если рецепторы работают неправильно, дофамина становится слишком много [21] .
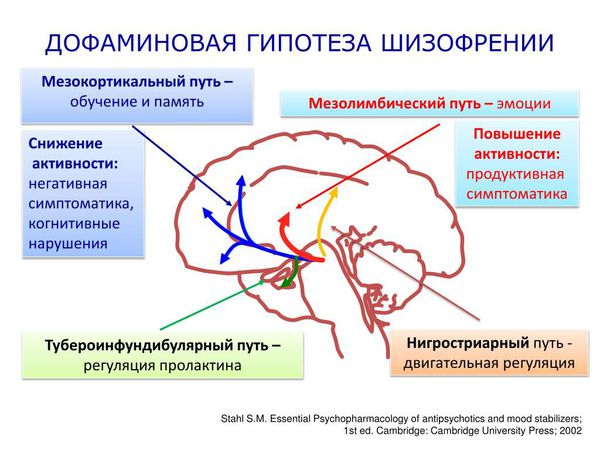
За последние 20 лет стало понятно, что эта теория не до конца объясняет патогенез шизофрении, поэтому потребовались разработки альтернативных моделей. Глутаматергические модели шизофрении основаны на том наблюдении, что психотомиметики (отравляющие психоделические галлюциногенные вещества) , например фенциклидин (PCP) и кетамин, провоцируют психотические симптомы и нейрокогнитивные нарушения, сходные с симптомами шизофрении, блокируя нейротрансмиссию в рецепторах глутамата N-метил-D-аспартата (NMDA).
Поскольку глутаматные NMDA-рецепторы расположены во всем мозге, глутаматергические модели объясняют распространённую кортикальную дисфункцию с участием NMDA-рецепторов. Кроме того, NMDA-рецепторы расположены на мозговых структурах, которые регулируют высвобождение дофамина, что свидетельствует о том, что дофаминергический дефицит при шизофрении может также быть вторичным по отношению к основной глутаматергической дисфункции. Лекарственные препараты, которые стимулируют нейропередачу, опосредованную NMDA-рецепторами, включая ингибиторы транспорта глицина, показали обнадёживающие результаты в доклинических исследованиях и в настоящее время проходят клинические испытания. В целом, эти данные свидетельствуют о том, что глутаматергические теории могут привести к новым подходам в лечении, которые были бы невозможны только на основе дофаминергических моделей [10] .
Классификация и стадии развития шизофрении
В психиатрии используется две классификационные системы:
- Международная классификация болезней 1-го пересмотра (МКБ-10). Больше распространена в Евразии.
- Диагностическое и статистическое руководство по психическим расстройствам 5-го издания (DSM-V). Чаще используется в Америке.
Несмотря на исключение клинических форм из классификации DSM-V [6] , в отечественной психиатрии и в МКБ-10 сохранено правило подразделения заболевания по формам, которые отличаются друг от друга некоторыми особенностями течения и проявления. Однако есть мнение, что при следующем пересмотре МКБ деление шизофрении на формы будет убрано, так как на практике различия форм нечёткие.
Формы шизофрении
1. Параноидная форма. Встречается чаще всего. Основным проявлением является относительно стабильный, обычно параноидный, бред, который часто сопровождается слуховыми галлюцинациями и другими нарушениями восприятия. Патологий в сфере эмоций, воли, речи и кататонических симптомов чаще всего нет или они относительно слабо выражены.
2. Гебефреническая шизофрения. При этой форме заболевания на первый план в клинике выходят аффективные нарушения в виде вычурного и непредсказуемого поведения и манеризма (манерничанья). При этом бред и галлюцинации выражены слабо. Настроение у больных лабильное (неустойчивое), неадекватное, мышление грубо разорвано. У больных гебефренической формой шизофрении серьёзно страдает уровень социального функционирования. Вследствие быстрого нарастания дефекта в эмоционально-волевой сфере прогноз для пациентов неблагоприятный.
3. Кататоническая шизофрения. Проявляется ярко выраженными чередующимися приступами психомоторных нарушений: колебаниями между гиперкинезом (психомоторным возбуждением) и ступором или пассивным подчинением и негативизмом. На фоне длительно сохраняющейся скованной позы случаются внезапные состояния психомоторного возбуждения, что очень характерно для данной формы заболевания.
4. Простая форма шизофрении. Характеризуется отсутствием бреда и галлюцинаций при ярко выраженной неспособности к функционированию в социуме, аутизации, эмоциональной неадекватности, амбивалентности. Как правило, такой вариант заболевания протекает очень медленно, злокачественное течение наблюдается крайне редко [2] [3] .
Подтипы шизофрении
Шизофрению разделяют на дефицитарный и недефицитарный подтип в зависимости от наличия негативных симптомов: отсутствия мотивации, эмоциональной холодности и снижения стремления к достижению целей.
У пациентов сдефицитарным типом преобладает негативная симптоматика со стёртым проявлением других симптомов, например депрессии или тревожности.
Для пациентов снедефицитарным подтипом характерны галлюцинации, бредовые состояния, расстройства мышления, негативная симптоматика встречается редко.
Манифестация шизофрении
Типичные признаки болезни, которые проявляются до развития шизофрении:
- отсутствие близких дружеских или романтических отношений;
- сниженный интерес к командным видам спорта и предпочтение одиночных активностей (прослушивание музыки, увлечение компьютерными играми) ;
- у некоторых людей могут внезапно развиваться обсессивно-компульсивные черты;
- пассивность, интровертированность;
- необычные увлечения философией и религией;
- странности в поведении, необычные идеи и увлечения.
Заболевание, как правило, начинается задолго до первой госпитализации и проявляется неспецифическими жалобами:
- головными болями;
- болями в спине или мышцах;
- слабостью;
- утомляемостью;
- проблемами с пищеварением.
Члены семьи и близкие друзья могут отметить, что человек справляется с бытовыми, социальными и профессиональными делами хуже, чем раньше.
В настоящее время активно разрабатываются способы диагностики и вмешательства, которые могли бы предотвратить дебют шизофрении, но на данный момент показано только симптоматическое лечение имеющихся симптомов.
Фазы шизофрении
В зависимости от типа течения шизофрении выделяют несколько фаз (стадий) заболевания:
- Преморбидная стадия — ещё до развития заболевания люди с риском шизофрении имеют типичные личностные черты (эти пациенты тихие, спокойные, интровертированные).
- Продромальная стадия — период неспецифических жалоб.
- Манифестная стадия (стадия психоза) — обострение заболевания с развитием острого психотического расстройства.
- Межприступный период (остаточная стадия). В результате лечения может быть достигнута полная или частичная ремиссия со стабильным/нарастающим дефектом или без него. При непрерывном течении заболевания возможно отсутствие ремиссии.
- Рецидив (возвращение симптомов).
Особые формы шизофрении
- Фебрильная шизофрения (смертельная кататония) — неотложное состояние с развитием кататонической симптоматики (ступором, повторением слов и действий окружающих, хаотичным возбуждением с агрессией и др.), повышением температуры тела, общемозговыми и менингеальными синдромами вследствие отёка головного мозга. Является осложнением шизофрении и шизоаффективного расстройства. Встречается сравнительно редко.
- Шизофрения в форме затяжного пубертатного приступа — клиническая форма шизофрении, развивающаяся в подростковом периоде. Проявляется неврозоподобной и психопатоподобной симптоматикой, сверхценными или бредовыми идеями, философской и метафизической интоксикацией. Характерно стремление к самоутверждению и поведенческие нарушения. Не выделяется отдельно в МКБ-10, кодируется как психопатоподобная шизофрения.
Детская шизофрения
Формы детской шизофрении группируются по возрастному критерию:
- Шизофрения дошкольного возраста характеризуется преобладанием в дебюте негативной симптоматики заболевания. У ребёнка быстро угасает психическая активность, уменьшается интерес к играм и общению. Нарастает аутизация, пассивность, стремление к уединению. По мере взросления появляется разнообразная продуктивная симптоматика. Выражена тенденция к быстрому развитию тяжёлых состояний.
- Шизофрения детей младшего школьного возраста. Характеризуется медленными и незаметными изменениями личности. Дети отгораживаются от своего окружения, не интересуются играми и общением со сверстниками. Могут возникать сверхценные страхи и ипохондрические переживания. Часто встречается патологическое фантазирование. Дети играют и живут в своих выдуманных мирах, перевоплощаются в объекты своих выдумок.
- Подростковая шизофрения клинически схожа с шизофренией взрослого возраста. Для этого возраста характерны излишняя обеспокоенность незначительными дефектами своего тела, философская интоксикация, гебефренический синдром (дурашливость, проявление детских черт). Заболевание начинается как резкий «надлом» в психике: общительные дети становятся замкнутыми и наоборот; подросток полностью меняет сферу интересов и круг общения.
Осложнения шизофрении
Возможные нарушения при шизофрении:
- Нарушении физиологических функций, в связи с чем возникают трудности с выполнением ежедневных бытовых нужд (приёма пищи, сна).
- Нарушения функций головного мозга, как следствие возникают головные боли, бессонница , агрессия и раздражительность.
Чем опасно заболевание
- Сокращение продолжительности жизни на 20 %.
- Возникновение навязчивых мыслей и идей, которые могут навредить как самому больному, так и окружающим его людям.
- Повышенный риск смертности. Среди пациентов с шизофренией более высокий уровень смертности, чем среди населения в целом, преобладают естественные причины смерти (сердечно-сосудистые заболевания, рак и др.) и самоубийства. Известно, что 9-13 % лиц с диагнозом шизофрения кончают жизнь самоубийством [19] . Также среди причин летального исхода выделяют фебрильную шизофрению (приступ заболевания с центральной лихорадкой и полиорганной недостаточностью).
- Снижение социальной активности и уровня личностного функционирования, что приводит к инвалидизации [11] .
Диагностика шизофрении
Диагностические критерии шизофрении в DSM-V [6] :
- бредовые идеи (преследования, величия, самоуничижения, религиозный бред, эротоманический, нигилистический и т. д.);
- галлюцинации (тактильные, слуховые, зрительные, ольфакторные и т. д.);
- разорванность речи (мышления);
- нарушение поведения, кататония ( двигательные нарушения в виде ступора или возбуждения) ;
- негативные симптомы.
Для постановки диагноза необходимо наличие не менее двух симптомов, и хотя бы один симптом должен быть одним из первых трёх (бред, галлюцинации, разорванность речи/мышления).
- снижение эмоциональной экспрессивности: гипомимия или амимия ( ослабление или отсутствие мимики) , отсутствие зрительного контакта, отсутствие выразительности речи;
- снижение мотивации и целенаправленности деятельности;
- алогия (снижение речевой продукции и другие речевые нарушения);
- ангедония (снижение способности испытывать удовольствие от положительных стимулов или невозможность вспоминать об удовольствии, которое ранее испытывалось);
- асоциальность (отсутствие интереса к социальным взаимодействиям).
Критерии шизофрении из исследовательской версии МКБ-10:
1. Критерии первого ранга:
- «эхо» мысли (звучание мыслей);
- бред воздействия, влияния или другие бредовые восприятия;
- слуховые галлюцинации (голоса) комментирующего характера;
- стойкие бредовые идеи, неадекватные и невозможные по содержанию: идентификация себя с религиозными или политическими фигурами, заявления о сверхчеловеческих способностях (например, о возможности управлять погодой или об общении с инопланетянами).
2. Критерии второго ранга:
- ежедневные хронические галлюцинации любого вида на протяжении минимум одного месяца, которые сопровождаются бредом (может быть нестойким и полуоформленным) без отчётливого аффективного содержания;
- неологизмы, перерывы в мышлении, приводящие к разорванности или несообразности в речи;
- кататоническое поведение: возбуждение, застывание или восковая гибкость, негативизм ( поведение противоположное ожидаемому) , мутизм (отсутствие речи) и ступор;
- «негативные» симптомы, такие как выраженная апатия, речевое обеднение и сглаженность или неадекватность эмоциональных реакций (должно быть очевидным, что они не обусловлены депрессией или нейролептической терапией.
На протяжении большей части психотического эпизода длительностью не менее одного месяца (или в течение какого-либо времени в большинстве дней) должен отмечаться минимум один из признаков, перечисленных в первом перечне или минимум два признака из второго перечня.
Обычно дифференциальную диагностику шизофрении проводят со следующими психическими расстройствами:
- Шизофреноподобное расстройство и кратковременное психотическое расстройство — длятся меньше, чем шизофрения. При шизофреноподобном расстройстве нарушение присутствует менее 6 месяцев, а в кратковременном психотическом расстройстве симптомы присутствуют как минимум один день, но менее одного месяца.
- Хроническоебредовое расстройство — протекает при отсутствии других симптомов, характерных для шизофрении (например, слуховых или зрительных галлюцинаций, дезорганизованной речи, негативных симптомов). Есть только стойкий бред.
Шизотипическое расстройство — выраженность нарушения личности не такая сильная, как при шизофрении. Например, не происходит глубокого эмоционального опустошения [3] [6] .
Когда следует обратиться к врачу
Чем раньше начато лечение шизофрении, тем выше шансы на благоприятный прогноз. Поэтому при появлении симптомов шизофрении, затрудняющих социальное и профессиональное функционирование, следует как можно скорее обратиться за медицинской помощью.
Подготовка к посещению психиатра
Вопросы, которые может задать психиатр:
- что привело на приём;
- попросить рассказать о произошедших событиях и о том, какие чувства и мысли они вызвали;
- врач может задавать как прямые вопросы: «Как часто Вы слышите голоса?», так и вопросы о быте, работе, семье.
Для диагностики может быть полезна информация, полученная не только от самого пациента, но и от его близких.
Диагностические тесты и шкалы
Врачи-психиатры применяют различные диагностические шкалы. Среди них:
- Шкала оценки позитивных и негативных симптомов (PANNS).
- Шкала краткой оценки негативных симптомов (BNNS).
- Шкала депрессии Калгари у пациентов с шизофренией.
- Шкала личностного и социального функционирования (PSP).
Помимо беседы, в процессе исследования психиатром используются диагностические тесты и методики, такие как MMPI, таблицы Шульте, пробы на запоминание, «четвертый – лишний», метод пиктограмм. Но все они имеют дополнительное значение, т. к. диагноз шизофрении ставится на основании клинических симптомов.
Тест Люшера не специфичен для диагностики шизофрении, но может применяться как дополнительный .
Лечение шизофрении
Цели терапии больных шизофренией:
- повышение уровня социального функционирования;
- повышение комплайентности ( приверженности) пациентов и обеспечение безопасности терапии;
- повышение качества жизни;
- снижение частоты обострений и увеличение длительности улучшения психического состояния при этом заболевании.
При выборе лечения необходимо учитывать фармакогеномику (генетическую склонность пациентов к тем или иным препаратам), побочные эффекты, стоимость препаратов, готовность пациента к терапии, а также оценку риска терапии при учёте коморбидных состояний ( когда у пациента протекает одновременно несколько заболеваний) [14] .
Современный подход к лечению шизофрении как биопсихосоциального заболевания предполагает комплексную терапию с применением как биологических (медикаментозных и нелекарственных), так и психосоциальных методов.
Психофармакотерапия
- Первый этап терапии шизофрении направлен на то, чтобы снять обострение заболевания и в дальнейшем стабилизировать психическое состояние больного.
- На втором этапе лекарственные препараты применяются для поддержания достигнутого улучшения и профилактики возможных приступов (противорецидивное действие препаратов).
В первую очередь используются антипсихотические препараты.
- Первое поколение: хлорпромазин, флуфеназин, галоперидол, перфеназин.
- Второе поколение: антипсихотиков: клозапин, оланзапин, палиперидон, кветиапин, рисперидон, зипрасидон и др.
Выбор препарата зависит от симптомов. Возможные побочные эффекты и осложнения терапии:
- экстрапирамидная симптоматика (острые мышечные спазмы, п отребность постоянно двигаться , лекарственный паркинсонизм, позднее расстройство кишечника);
- злокачественный нейролептический синдром ( мышечная скованность, лихорадка );
- метаболический синдром ( нарушение обмена жиров и углеводов, повышением артериального давления) и др.
Наряду с антипсихотиками, в лечении шизофрении довольно широко применяются транквилизаторы и нормотимики.
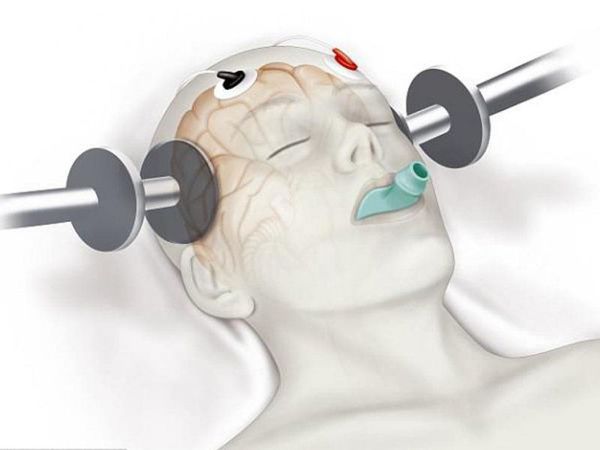
Нелекарственные методы лечения
К нелекарственным методам лечения можно отнести электросудорожную терапию (ЭСТ) и транскраниальную магнитную стимуляцию (ТМС). Эти методы применяются в тех случаях, когда заболевание не поддаётся консервативному медикаментозному лечению. Обычно после ЭСТ и ТМС у пациентов наступает значительное улучшение и длительный период без обострений психотической симптоматики. Необходимо отметить, что эффективность ТМС еще не доказана полностью.
Реабилитация и поддерживающие групповые занятия
Важное место занимают психосоциальная реабилитация и поддерживающие занятия для больных шизофренией. Их цель — восстановление социальных и коммуникативных навыков пациентов и повышение их уровня функционирования [4] .
Прогноз. Профилактика
Прогноз. Научные исследования показали, что существуют некоторые факторы, которые улучшают прогноз при шизофрении. К ним относятся:
- женский пол;
- острое начало заболевания по сравнению с длительно текущим процессом;
- более поздний возраст манифестации;
- преобладание продуктивной, а не негативной симптоматики в клинике заболевания;
- высокий уровень социального функционирования и личностной автономии в преморбидном периоде (предшествующем заболеванию).
Однако установить чёткую причинно-следственную связь сложно. Также доказано, что негативное отношение общества к людям с шизофренией может оказать значительное неблагоприятное влияние на этих пациентов. В частности, было обнаружено, что критические высказывания, враждебное отношение, авторитарность членов семьи больных шизофренией взаимосвязано с более высоким риском рецидива заболевания в разных культурах [9] [18] .
Что нужно делать, чтобы избежать шизофрении
Так как точная причина развития шизофрении не известна, то и меры профилактики разработать сложно. В качестве первичной профилактики можно рекомендовать медико-генетические консультации. Больных шизофренией и их супругов необходимо предупредить о повышенном риске возникновения психического расстройства у их потомков.
Вторичная и третичная профилактика заключается в ранней диагностике шизофрении. Раннее выявление заболевания позволяет эффективно пролечить первый психотический эпизод и установить длительную ремиссию.
Как вести себя с больным шизофренией
Людям, чей близкий человек болен шизофренией, рекомендовано:
- следить за своевременным приёмом лекарств и мотивировать пациента к лечению;
- отмечать изменения в поведении и при необходимости обращаться за медицинской помощью;
- помочь организовать быт и распорядок дня, следить, чтобы пациент хорошо высыпался;
- следить за тем, чтобы больной избегал алкоголя и других психоактивных веществ;
- найти адекватные способы справляться со стрессом, в том числе с помощью психосоциальных методик.
Список литературы
- Карлсон А., Лекрубьер И. Прогресс дофаминовой теории шизофрении: Справочное пособие для врачей. — М., 2003.
- Краснов В. Н., Гурович И. Я., Мосолов С. Н., Шмуклер А. Б. Психиатрическая помощь больным шизофренией: клиническое руко- водство. — М.: Медпрактика-М, 2007. — 260 с.
- Психиатрия: национальное руководство. Краткое издание / Т. Б. Дмитриева, В. Н. Краснов, Н. Г. Незнанов, В. Я. Семке, А. С. Тиганов — М.: ГЭОТАР-Медиа, 2017. — 624 с.
- Шмуклер А. Б. Шизофрения. — М.: ГЭОТАР-Медиа, 2017. — 176 с.
- Addington, J., & Addington, D. Neurocognitive and social functioning in schizophrenia // Schizophrenia Bulletin. — 1999; 25(1): 173-182.ссылка
- American Psychiatric Association. Diagnostic and Statistical Manual of Mental Disorders, (5th ed.), Text Revision. — Washington, D.C.: American Psychiatric Association, 2013.
- Brown A. S., Hooton J., Schaefer C. A., Zhang H., Petkova E., Babulas V., Perrin M., Gorman J. M., Susser E. S. Elevated maternal interleukin-8 levels and risk of schizophrenia in adult offspring // Am J Psychiatry. — 2004; 161(5): 889-895.ссылка
- Corcoran R. Theory of mind and schizophrenia. Social Cognition and Schizophrenia / Edited by Corrigan P. W., Penn D. L., eds. — Washington, DC: American Psychological Association, 2001. — Р. 149-174.
- Hopper K., Wanderling J. Revisiting the developed versus developing country distinction in course and outcome in schizophrenia: results from ISoS, the WHO collaborative follow up project. International Study of Schizophrenia // Schizophrenia Bulletin. — 2000; 26 (4): 835–846.ссылка
- Javitt D. C. Glutamatergic theories of schizophrenia. Isr J Psychiatry Relat Sci. — 2010; 47(1): 4-16.ссылка
- Lieberman J. A., Koreen A. R., Chakos M., Sheitman B., Woerner M., Alvir J. M., Bilder R. Factors influencing treatment response and outcome of first-episode schizophrenia: implications for understanding the pathophysiology of schizophrenia // Journal of Clinical Psychiatry. — 1996; 57(9): 5–9.ссылка
- McGrath, J., Saha, S., Chant, D., & Welham, J. Schizophrenia: A concise overview of incidence, prevalence, and mortality // Epidemiologic Reviews. — 2008; 30(1): 67-76. ссылка
- Nancy C. Andreasen Schizophrenia: From Mind To Molecule. — London: American Psychiatric Press, Inc., Washington, D.C., 1994. — 278 p.
- Current Concepts and Treatments of Schizophrenia / Piotr Stępnicki, Magda Kondej, Agnieszka A. Kaczor // Molecules. — 2018; 23(8): 2087.ссылка
- Peled A. Multiple constraint organization in the brain: a theory for schizophrenia // Brain Res Bull. — 1999; 49: 245-250.ссылка
- Smith C. U. Descartes’ pineal neuropsychology // Brain Cogn. — 1998; 36: 57-72.ссылка
- Tononi G., Edelman G. M. Schizophrenia and the mechanisms of conscious integration // Brain Res Rev. — 2000; 31: 391-400.ссылка
- Toomey R., Wallace C. J., Corrigan P. W., Schuldberg D., Green M. F.. Social processing correlates of nonverbal social perception in schizophrenia // Psychiatry. — 1997; 60(4), 292-300.ссылка
- Suicide in schizophrenia / Andras Perenyi, Rosaria Forlano // Neuropsychopharmacol Hung. — 2005; 7(3): 107-117.ссылка
- Schizophrenia // Mayo Clinic, 2020.
- Yasgur В. Dopamine Dysregulation a Causative Culprit in Schizophrenia? // Medscape. — 2022.
Источник https://dom-prestarelyh.net/shizofreniya/
Источник https://arbat25.ru/myi-lechim/psixicheskie-rasstrojstva/chem-vyidaet-sebya-shizofreniya-proyavleniya-bolezni
Источник https://probolezny.ru/shizofreniya/