Деменция: симптомы, причины, лечение
![]()
Слово «деменция» происходит от латинского dementia, что означает безумие. Этим термином обозначают слабоумие, приобретенное в пожилом возрасте либо вследствие заболеваний или травм. В отличие от врожденного слабоумия, когда человек не в состоянии или с трудом приобретает социально значимые функции, при деменции у больного эти функции, ранее сформированные, распадаются: адекватный в поведении, самостоятельный, социально активный человек утрачивает приобретенные навыки, становится малообучаемым, не обслуживает себя, теряет профессиональные умения, у него нарушается память, речь, логика. Лечение деменции направлено на замедление дегенеративных процессов головного мозга и снижении скорости развития слабоумия.
Причины деменции
Основные причины деменции – поражение головного мозга, возникающее при воспалительных заболеваниях, сосудистых изменениях, инсультах, токсическом воздействии, вследствие травм. Симптомы деменции могут быть сопутствующими явлениями других заболеваний, таких как болезни Альцгеймера, болезни Паркинсона и других. Один из видов деменции — сосудистая — вызвана нарушениями кровообращения в сосудах головного мозга. Самые частые причины деменции этого типа – инсульты (причем риск развития деменции сохраняется после перенесенного инсульта на годы), а также гиперфузии – снижение уровня кровоснабжения головного мозга. Определенный риск, особенно для пожилых людей, несут проблемы с артериальным давлением, ишемическая болезнь, аритмии, сахарный диабет, а также образ жизни – гиподинамия, пристрастие к алкоголю, курению. Старческая (сенильная) деменция связана с изменениями в головном мозге на клеточном уровне из-за нехватки питания нейронов, что вызывает их гибель (первичная форма), либо является следствием заболевания, поражающего нервную систему (вторичная форма).
Симптомы деменции
Изначально, как и при многих других заболеваниях, симптомы деменции не ярко выражены. Довольно долгое время человек может не знать о том, что болен. Медленно развивается сосудистая деменция, ее проявления неявны. Об этом виде деменции говорят, если в анамнезе был факт инсульта или инфаркта. Выражение симптомов деменции сосудистой зависит от того, какая зона головного мозга была поражена. Могут наблюдаться двигательные проблемы – парезы, трудности в ходьбе. Могут возникать проблемы с сознанием – головокружения, галлюцинации, путаница в событиях, времени, фактах. Снижается интерес к происходящему, к своему внешнему виду, к окружению. Больной может не помнить близкие события, хотя отлично воспроизводит воспоминания о том, что случилось давно. При поражении лобных долей у больного, симптомы деменции выражаются апатией, он теряет интерес ко всему, зацикливается на однообразном повторении слов и действий. В других случаях могут возникать проблемы с речью, восприятием пространства, концентрацией внимания. Почти всегда расстраивается мочеиспускание. Характерны также и расстройства психики – возникают вспышки агрессии, ярости, больной может впадать в депрессию.
Симптомы деменции старческой или синильной зависят от ее формы, стадии развития заболевания. При легкой форме наблюдается апатичность больного, снижение интереса к внешнему миру, замкнутость, ограничение социальных контактов. Человек меньше общается с родными, друзьями, перестает интересоваться новостями, отказывается от увлечений. Однако больной остается вполне самостоятельным и не нуждается в сторонней опеке. При умеренной форме симптомы деменции выражаются в том, что привычные навыки утрачиваются, возникают депрессивные состояния, повышенная тревожность. Человек еще не теряет гигиенические навыки, может себя обслуживать, но уже нуждается в контроле со стороны близких. При последней стадии – тяжелой форме — больной утрачивает все сформированные в течение жизни навыки. Он не может справиться с элементарным – контролировать физиологические процессы, самостоятельно есть, ухаживать за собой. Все это ложится на плечи близких. Но в некоторых случаях ситуация может еще больше осложниться — если больной начнет активно сопротивляться оказываемой помощи.
Лечение деменции
Говоря о лечении деменции, следует учесть, что состояние это необратимо. То есть болезнь эта не является излечимой. Близким приходится приспосабливаться и подстраивать свою жизнь под нужды и потребности больного человека. Важно стараться максимально сохранить нормальную жизнь для здоровой части семьи, не ущемляя при этом интересы больного деменцией. Как можно дольше больной должен оставаться в привычном окружении, сохранять привычный ход жизни, заниматься любимым делом – все это поможет снизить прогрессирование болезни. С другой стороны, проявления деменции можно сгладить назначением лекарственных средств, которое должен осуществлять специалист, ни о каком самолечении речи быть не может. Чаще всего деменция – проявление другого заболевания, которое необходимо выявить и комплексно на него воздействовать. При лечении деменции обычно используют антидепрессанты, лекарственную терапию, прием витаминов, допустимые физические нагрузки. Больным деменцией необходимо постоянное наблюдение врача.
Деменция
Деменция – приобретенное слабоумие, обусловленное органическим поражением головного мозга. Может быть следствием одного заболевания или носить полиэтиологический характер (старческая или сенильная деменция). Развивается при сосудистых заболеваниях, болезни Альцгеймера, травмах, новообразованиях головного мозга, алкоголизме, наркомании, инфекциях ЦНС и некоторых других заболеваниях. Наблюдаются устойчивые расстройства интеллекта, аффективные нарушения и снижение волевых качеств. Диагноз устанавливается на основании клинических критериев и инструментальных исследований (КТ, МРТ головного мозга). Лечение проводится с учетом этиологической формы деменции.
- Причины развития деменции
- Классификация деменции
- Симптомы деменции
- Клинические варианты деменции
- Деменция альцгеймеровского типа
- Сосудистая деменция
- Алкогольная деменция
Общие сведения
Деменция – стойкое нарушение высшей нервной деятельности, сопровождающееся утратой приобретенных знаний и навыков и снижением способности к обучению. В настоящее время в мире насчитывается более 35 миллионов пациентов, страдающих деменцией. Распространенность болезни повышается с возрастом. Согласно статистике, тяжелая деменция выявляется у 5%, легкая – у 16% людей старше 65 лет. Врачи предполагают, что в будущем количество больных будет расти. Это обусловлено увеличением продолжительности жизни и улучшением качества медицинской помощи, позволяющей предотвращать летальный исход даже при тяжелых травмах и заболеваниях головного мозга.
В большинстве случаев приобретенное слабоумие необратимо, поэтому важнейшей задачей медиков является своевременная диагностика и лечение заболеваний, способных вызвать деменцию, а также стабилизация патологического процесса у больных с уже возникшим приобретенным слабоумием. Лечение деменции осуществляют специалисты в области психиатрии в сотрудничестве с неврологами, кардиологами и врачами других специальностей.
Причины развития деменции
Деменция возникает при органическом поражении головного мозга в результате травмы или заболевания. В настоящее время выделяют более 200 патологических состояний, способных спровоцировать развитие деменции. Самой распространенной причиной приобретенного слабоумия является болезнь Альцгеймера, на ее долю приходится 60-70% от общего числа случаев деменции. На втором месте (около 20%) находятся сосудистые деменции, обусловленные гипертонической болезнью, атеросклерозом и другими подобными заболеваниями. У пациентов, страдающих старческой (сенильной) деменцией, нередко выявляется сразу несколько заболеваний, провоцирующих приобретенное слабоумие.
В молодом и среднем возрасте деменция может наблюдаться при алкоголизме, наркомании, черепно-мозговых травмах, доброкачественных или злокачественных новообразованиях. У некоторых больных приобретенное слабоумие выявляется при инфекционных заболеваниях: СПИДе, нейросифилисе, хроническом менингите или вирусном энцефалите. Иногда деменция развивается при тяжелых болезнях внутренних органов, эндокринной патологии и аутоиммунных заболеваниях.
Классификация деменции
С учетом преимущественного поражения тех или иных участков мозга различают четыре вида деменции:
- Корковая деменция. Страдает преимущественно кора больших полушарий. Наблюдается при алкоголизме, болезни Альцгеймера и болезни Пика (лобно-височной деменции).
- Подкорковая деменция. Страдают подкорковые структуры. Сопровождается неврологическими нарушениями (дрожанием конечностей, скованностью мышц, расстройствами походки и пр.). Возникает при болезни Паркинсона, болезни Хантингтона и кровоизлияниях в белое вещество.
- Корково-подкорковая деменция. Поражается как кора, так и подкорковые структуры. Наблюдается при сосудистой патологии.
- Мультифокальная деменция. В различных отделах ЦНС образуются множественные участки некроза и дегенерации. Неврологические нарушения весьма разнообразны и зависят от локализации очагов поражения.
В зависимости от объема поражения различают две формы деменции: тотальную и лакунарную. При лакунарной деменции страдают структуры, ответственные за определенные виды интеллектуальной деятельности. Ведущую роль в клинической картине обычно играют расстройства кратковременной памяти. Пациенты забывают, где они находятся, что планировали сделать, о чем договаривались всего несколько минут назад. Критика к своему состоянию сохранена, эмоционально-волевые нарушения слабо выражены. Могут выявляться признаки астении: слезливость, эмоциональная неустойчивость. Лакунарная деменция наблюдается при многих заболеваниях, в том числе – на начальной стадии болезни Альцгеймера.
При тотальной деменции наблюдается постепенный распад личности. Снижается интеллект, теряются способности к обучению, страдает эмоционально-волевая сфера. Сужается круг интересов, исчезает стыд, становятся незначимыми прежние моральные и нравственные нормы. Тотальная деменция развивается при объемных образованиях и нарушениях кровообращения в лобных долях.
Высокая распространенность деменции у пожилых обусловила создание классификации сенильных деменций:
- Атрофический (альцгеймеровский) тип – провоцируется первичной дегенерацией нейронов головного мозга.
- Сосудистый тип – поражение нервных клеток возникает вторично, вследствие нарушений кровоснабжения головного мозга при сосудистой патологии.
- Смешанный тип – смешанная деменция — представляет собой сочетание атрофической и сосудистой деменции.
Симптомы деменции
Клинические проявления деменции определяются причиной приобретенного слабоумия, размером и локализацией пораженного участка. С учетом выраженности симптоматики и способностей пациента к социальной адаптации выделяют три стадии деменции. При деменции легкой степени больной остается критичным к происходящему и к собственному состоянию. Он сохраняет способности к самообслуживанию (может стирать, готовить, делать уборку, мыть посуду).
При деменции умеренной степени критика к своему состоянию частично нарушена. При общении с больным заметно явное снижение интеллекта. Пациент с трудом обслуживает себя, испытывает затруднения при использовании бытовых приборов и механизмов: не может ответить на телефонный звонок, открыть или закрыть дверь. Необходим уход и присмотр. Тяжелая деменция сопровождается полным распадом личности. Пациент не может одеться, умыться, принять пищу или сходить в туалет. Требуется постоянное наблюдение.
Клинические варианты деменции
Деменция альцгеймеровского типа
Болезнь Альцгеймера была описана в 1906 году немецким психиатром Алоисом Альцгеймером. До 1977 года этот диагноз выставляли только в случаях раннего слабоумия (в возрасте 45-65 лет), а при появлении симптомов в возрасте старше 65 лет диагностировали сенильную деменцию. Затем было установлено, что патогенез и клинические проявления болезни одинаковы независимо от возраста. В настоящее время диагноз болезнь Альцгеймера выставляется вне зависимости от времени появления первых клинических признаков приобретенного слабоумия. К числу факторов риска относят возраст, наличие родственников, страдающих этим заболеванием, атеросклероз, гипертоническую болезнь, лишний вес, сахарный диабет, низкую двигательную активность, хроническую гипоксию, черепно-мозговые травмы и недостаток умственной активности на протяжении жизни. Женщины болеют чаще мужчин.
Первым симптомом становится выраженное нарушение кратковременной памяти при сохранении критики к собственному состоянию. Впоследствии расстройства памяти усугубляются, при этом наблюдается «движение назад во времени» — пациент сначала забывает недавние события, потом – то, что произошло в прошлом. Больной перестает узнавать своих детей, принимает их за давно умерших родственников, не знает, что делал сегодня утром, но может подробно рассказать о событиях своего детства, как будто они произошли совсем недавно. На месте утраченных воспоминаний могут возникать конфабуляции. Критика к своему состоянию снижается.
В развернутой стадии болезни Альцгеймера клиническая картина дополняется эмоционально-волевыми нарушениями. Больные становятся ворчливыми и неуживчивыми, часто демонстрируют недовольство словами и поступками окружающих, раздражаются от любой мелочи. В последующем возможно возникновение бреда ущерба. Пациенты утверждают, что близкие нарочно оставляют их в опасных ситуациях, подсыпают яд в пищу, чтобы отравить и завладеть квартирой, говорят о них гадости, чтобы испортить репутацию и оставить без защиты общественности и т. д. В бредовую систему вовлекаются не только члены семьи, но и соседи, социальные работники и другие люди, взаимодействующие с больными. Могут выявляться и другие расстройства поведения: бродяжничество, невоздержанность и неразборчивость в пище и в сексе, бессмысленные беспорядочные действия (например, перекладывание предметов с места на место). Речь упрощается и обедняется, возникают парафазии (использование других слов вместо забытых).
На заключительной стадии болезни Альцгеймера бред и нарушения поведения нивелируются из-за выраженного снижения интеллекта. Пациенты становятся пассивными, малоподвижными. Исчезает потребность в приеме жидкости и пищи. Речь практически полностью утрачивается. По мере усугубления заболевания постепенно теряется способность к пережевыванию пищи и самостоятельной ходьбе. Из-за полной беспомощности больные нуждаются в постоянном профессиональном уходе. Летальный исход наступает в результате типичных осложнений (пневмонии, пролежней и др.) или прогрессирования сопутствующей соматической патологии.
Диагноз болезнь Альцгеймера выставляют на основании клинических симптомов. Лечение симптоматическое. В настоящее не существует лекарственных препаратов и нелекарственных методов, способных излечить пациентов с болезнью Альцгеймера. Деменция неуклонно прогрессирует и завершается полным распадом психических функций. Средняя продолжительность жизни после постановки диагноза составляет менее 7 лет. Чем раньше появились первые симптомы, тем быстрее усугубляется деменция.
Сосудистая деменция
Различают два вида сосудистой деменции – возникшая после инсульта и развившаяся в результате хронической недостаточности кровоснабжения головного мозга. При постинсультном приобретенном слабоумии в клинической картине обычно превалируют очаговые расстройства (нарушения речи, парезы и параличи). Характер неврологических нарушений зависит от локализации и размера кровоизлияния или участка с нарушенным кровоснабжением, качества лечения в первые часы после инсульта и некоторых других факторов. При хронических нарушениях кровоснабжения преобладают симптомы слабоумия, а неврологическая симптоматика достаточно однообразна и выражена менее ярко.
Чаще всего сосудистая деменция возникает при атеросклерозе и гипертонической болезни, реже – при тяжелом сахарном диабете и некоторых ревматических заболеваниях, еще реже – при эмболиях и тромбозах вследствие скелетных травм, повышения свертываемости крови и болезней периферических вен. Вероятность развития приобретенного слабоумия увеличивается при болезнях сердечно-сосудистой системы, курении и излишнем весе.
Первым признаком заболевания становятся затруднения при попытке сосредоточиться, рассеянное внимание, быстрая утомляемость, некоторая ригидность умственной деятельности, трудности планирования и снижение способности к анализу. Расстройства памяти выражены менее резко, чем при болезни Альцгеймера. Отмечается некоторая забывчивость, но при «толчке» в виде наводящего вопроса или предложении нескольких вариантов ответа больной без труда вспоминает необходимую информацию. У многих пациентов выявляется эмоциональная неустойчивость, настроение снижено, возможны депрессии и субдепрессии.
Неврологические нарушения включают в себя дизартрию, дисфонию, изменения походки (шарканье, уменьшение длины шага, «прилипание» подошв к поверхности), замедление движений, оскудение жестикуляции и мимики. Диагноз выставляется на основании клинической картины, УЗДГ и МРА сосудов головного мозга и других исследований. Для оценки тяжести основной патологии и составления схемы патогенетической терапии пациентов направляют на консультации к соответствующим специалистам: терапевту, эндокринологу, кардиологу, флебологу. Лечение – симптоматическая терапия, терапия основного заболевания. Скорость развития деменции определяется особенностями течения ведущей патологии.
Алкогольная деменция
Причиной алкогольной деменции становится длительное (в течение 15 и более лет) злоупотребление спиртными напитками. Наряду с непосредственным разрушающим влиянием алкоголя на клетки головного мозга развитие деменции обусловлено нарушением деятельности различных органов и систем, грубыми расстройствами обмена и сосудистой патологией. Для алкогольной деменции характерны типичные изменения личности (огрубление, утрата моральных ценностей, социальная деградация) в сочетании с тотальным снижением умственных способностей (рассеянность внимания, снижение способностей к анализу, планированию и абстрактному мышлению, расстройства памяти).
После полного отказа от спиртного и лечения алкоголизма возможно частичное восстановление, однако, такие случаи очень редки. Из-за выраженной патологической тяги к спиртным напиткам, снижения волевых качеств и отсутствия мотивации большинству больных не удается прекратить прием этанолсодержащих жидкостей. Прогноз неблагоприятен, причиной смерти обычно становятся соматические заболевания, обусловленные употреблением алкоголя. Нередко такие больные погибают в результате криминальных инцидентов или несчастных случаев.
Диагностика деменции
Диагноз «деменция» выставляется при наличии пяти обязательных признаков. Первый – нарушения памяти, которые выявляются на основании беседы с пациентом, специального исследования и опроса родственников. Второй – хотя бы один симптом, свидетельствующий об органическом поражении головного мозга. В числе этих симптомов – синдром «три А»: афазия (нарушения речи), апраксия (потеря способности к целенаправленным действиям при сохранении способности к совершению элементарных двигательных актов), агнозия (расстройства восприятия, потеря способности узнавать слова, людей и предметы при сохранном осязании, слухе и зрении); снижение критики к собственному состоянию и окружающей действительности; личностные нарушения (беспричинная агрессивность, грубость, отсутствие стыда).
Третий диагностический признак деменции – нарушение семейной и социальной адаптации. Четвертый – отсутствие симптомов, характерных для делирия (потери ориентировки в месте и времени, зрительных галлюцинаций и бреда). Пятый – наличие органического дефекта, подтвержденного данными инструментальных исследований (КТ и МРТ головного мозга). Диагноз «деменция» выставляется только при наличии всех перечисленных признаков в течение полугода и более.
Деменцию чаще всего приходится дифференцировать с депрессивной псевдодеменцией и функциональными псевдодеменциями, возникающими в результате авитаминоза. При подозрении на депрессивное расстройство психиатр учитывает выраженность и характер аффективных нарушений, наличие или отсутствие суточных колебаний настроения и ощущения «болезненного бесчувствия». При подозрении на авитаминоз врач изучает анамнез (неполноценное питание, тяжелые поражения кишечника с длительной диареей) и исключает симптомы, характерные для дефицита тех или иных витаминов (анемию при недостатке фолиевой кислоты, полиневриты при нехватке тиамина и т. п.).
Прогноз при деменции
Прогноз при деменциях определяется основным заболеванием. При приобретенном слабоумии, возникшем вследствие черепно-мозговых травм или объемных процессов (опухолей, гематом), процесс не прогрессирует. Нередко наблюдается частичная, реже – полная редукция симптомов, обусловленная компенсаторными возможностями головного мозга. В остром периоде прогнозировать степень восстановления очень трудно, исходом обширного повреждения может стать хорошая компенсация с сохранением трудоспособности, а исходом небольшого повреждения – тяжелая деменция с выходом на инвалидность и наоборот.
При деменциях, обусловленных прогрессирующими заболеваниями, наблюдается неуклонное усугубление симптоматики. Врачи могут лишь замедлить процесс, осуществляя адекватное лечение основной патологии. Основными задачами терапии в подобных случаях становится сохранение навыков самообслуживания и способностей к адаптации, продление жизни, обеспечение надлежащего ухода и устранение неприятных проявлений болезни. Смерть наступает в результате серьезного нарушения жизненных функций, связанного с неподвижностью пациента, его неспособностью к элементарному самообслуживанию и развитием осложнений, характерных для лежачих больных.
Деменция — симптомы и лечение
Что такое деменция? Причины возникновения, диагностику и методы лечения разберем в статье доктора Федотова Ильи Андреевича, психиатра со стажем в 14 лет.
Над статьей доктора Федотова Ильи Андреевича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Психиатр Cтаж — 14 лет Кандидат наук
«Центр психического здоровья»
Дата публикации 6 февраля 2018 Обновлено 16 мая 2022Определение болезни. Причины заболевания
Деменция — это синдром, возникающий при поражении головного мозга и характеризующийся нарушениями в когнитивной сфере (восприятие, внимание, узнавание, память, интеллект, речь, способность выполнять целенаправленные действия). Развитие и прогрессирование данного синдрома приводит к нарушениям в трудовой и повседневной (бытовой) деятельности.
Около 50 млн. людей в мире страдают деменцией. Среди населения старше 65 лет деменция разной степени тяжести встречается примерно у 20 % людей (5 % в популяции — тяжёлая деменция) [3] . В связи со старением населения, особенно в развитых странах, вопросы диагностики, лечения и профилактики деменции являются крайне остро социальными. Уже сейчас суммарное экономическое бремя старческих деменций составляет примерно 600 млрд. $ США или 10 % всемирного ВВП. Примерно 40 % случаев деменции приходятся на развитые страны (Китай, США, Япония, Россия, Индия, Франция, Германия, Италия, Бразилия) [10] .
Причины деменции
Причиной деменции, в первую очередь, является болезнь Альцгеймера (40-60 % всех деменций) [3] . Также деменцию может вызвать сосудистые поражения мозга, болезнь Пика, алкоголизм, болезнь Крейтцфельдта — Якоба, опухоли головного мозга, болезнь Гентингтона, черепно-мозговые травмы, инфекции (сифилис, ВИЧ и др.), дисметаболические расстройства, болезнь Паркинсона, нормотензивная гидроцефалию и прочее.
Болезнь Альцгеймера
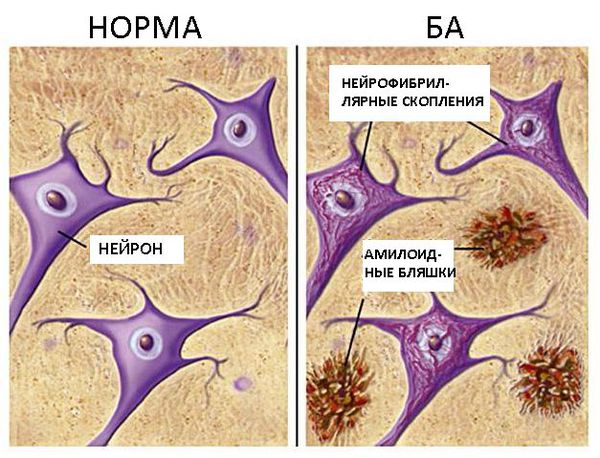
Болезнь Альцгеймера (БА, сенильная деменция альцгеймеровского типа) — это хроническое нейродегенеративное заболевание. Характеризуется отложением в нейронах головного мозга внеклеточных бляшек (сенильных бляшек), состоящих, в первую очередь, из β-амилоида (Aβ) и нейрофибриллярных клубочков. Эти образования приводят к смерти нейрона с последующим развитием когнитивной дисфункции у больного.
В доклинической стадии почти отсутствуют какие-либо симптомы заболевания, однако отмечаются патологоанатомические признаки болезни Альцгеймера, такие как наличие Aβ в коре головного мозга, тау-патология (клубочки из тау-белка), нарушение липидного транспорта в клетках. Главный симптом данной стадии — нарушение кратковременной памяти. Однако очень часто забывчивость списывают на возраст и стресс. Клиническая стадия (ранняя деменция) развивается лишь спустя 3-8 лет с начала повышения уровня β-амилоида в головном мозге [2] .
Ранняя деменция возникает, когда синаптическая передача нарушается и происходит гибель нервных клеток. К ухудшению памяти присоединяется апатия (безразличие), афазия (нарушение речи), апраксия (нарушение целенаправленных движений и действий), нарушение координации. Критика к своему состоянию утрачивается, но не полностью.
В стадии умеренной деменции ярко выражено снижение словарного запаса больного. Теряются навыки письма, чтения. На этом этапе начинает страдать долговременная память. Человек может не узнавать своих знакомых, родственников, «жить в прошлом» (ухудшение памяти согласно «закону Рибо»), может становиться агрессивным и плаксивым. Координация также ухудшается. Критика к своему состоянию полностью утрачивается. Возможно возникновение недержания мочи.
Сосудистая деменция
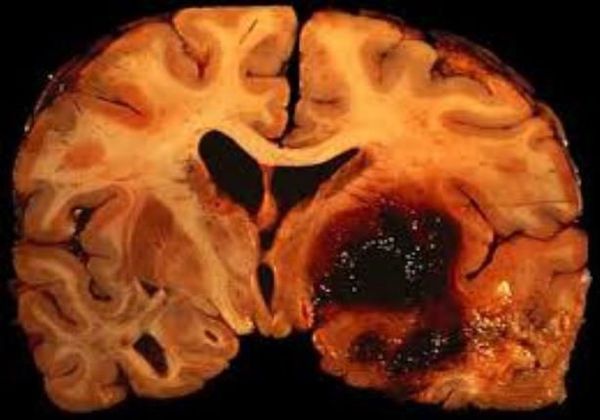
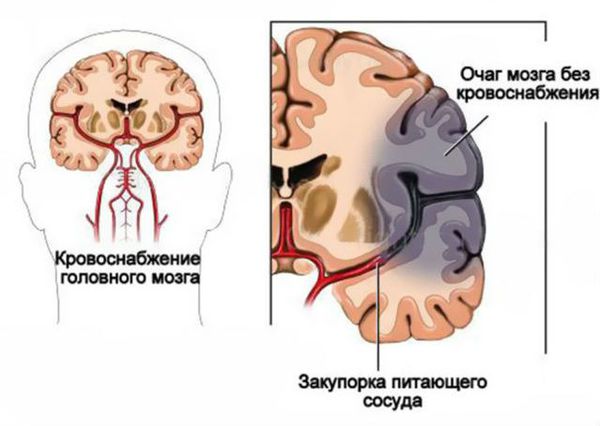
Является причиной 15 % всех деменций. Она развивается вследствие атеросклероза сосудов головного мозга, гипертонической болезни, закупорки сосуда эмболом или тромбом, а также при системных васкулитах, что приводит в дальнейшем к ишемическим, геморрагическим и смешанным инсультам.
Болезнь Пика
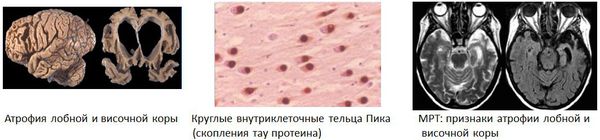
Является причиной деменции примерно в 1 % случаев. Болезнь Пика — это хроническое заболевание ЦНС, характеризующееся изолированной атрофией коры головного мозга, чаще — лобных и височных долей. В нейронах этой области обнаруживают патологические включения — тельца Пика. Данная патология развивается в 45-60 лет. Продолжительность жизни при обнаружении заболевания — около 6 лет.
Болезнь Крейтцфельдта — Якоба
Болезнь Крейтцфельдта — Якоба («коровье бешенство») — прионная болезнь, которая характеризуется выраженными дистрофическими изменениями в коре головного мозга. Прионы — это особые патогенные белки с аномальной структурой, которые не содержат генома. Попадая в чужой организм, они формируют амилоидные бляшки, которые разрушают нормальную структуру ткани. В случае болезни Крейтцфельдта — Якоба они вызывают губчатую энцефалопатию.
Деменция у ВИЧ-инфицированных
Развивается вследствие прямого токсического действия вируса на нейроны. Поражаются преимущественно таламус, белое вещество и базальные ганглии. Деменция встречается примерно у 10-30 % заражённых.
Факторы риска деменции
Факторы риска, которые нельзя изменить:
- возраст — риск развития деменции повышается с возрастом, особенно после 65 лет;
- случаи деменции в семье;
- синдром Дауна — к среднему возрасту у многих людей с этим синдромом развивается болезнь Альцгеймера.
Факторы риска, которые можно изменить:
- отсутствие физических упражнений и неправильное питание;
- чрезмерное употребление алкоголя;
- гипертония, высокий уровень холестерина, атеросклероз;
- ожирение;
- депрессия (взаимосвязь не до конца изучена, но депрессия в позднем возрасте может указывать на развитие деменции);
- сахарный диабет — может увеличить риск развития деменции, особенно если он плохо контролируется;
- курение;
- загрязнение воздуха — воздействие выхлопных газов и сжигания древесины связано с повышенным риском развития деменции;
- травма головы — люди, перенесшие тяжёлую травму головы, имеют больший риск развития болезни Альцгеймера;
- нарушения сна — люди, у которых есть апноэ во сне и другие нарушения сна, могут подвергаться более высокому риску развития деменции;
- дефицит витаминов и питательных веществ — низкий уровень витамина D, витамина B-6, витамина B-12 и фолиевой кислоты может увеличить риск развития деменции;
- лекарства, которые могут ухудшить память, — безрецептурные снотворные, содержащие дифенгидрамин, и лекарства, используемые для лечения неотложных позывов к мочеиспусканию, такие как оксибутинин; а также седативные и снотворные средства [22] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы деменции
Болезнь Альцгеймера
- Расстройства памяти: нарушение кратковременной и долговременной памяти. Конфабуляции (ложные воспоминания), псевдореминисценции (смещении в памяти времени событий), криптомнезии (искажение воспоминаний). При болезни Альцгеймера память поражается согласно закону Рибо: сначала забываются события ближайшего прошлого, затем по мере прогрессирования заболевания амнезия распространяется на более отдалённые события.
- Расстройства мышления: замедление мышления, конкретность мышления, непоследовательность, соскальзывание, речевые стереотипии.
- Нарушение ориентации в месте, времени, собственной личности.
- Нарушение высших функций: афазия (нарушение речи), агнозия (нарушение различных видов восприятия — зрительного, слухового, тактильного), апраксия (нарушение целенаправленных движений и действий).
- Расстройство внимания: невозможность реагировать сразу на несколько стимулов, замедление переключения внимания.
- Расстройства поведения и эмоций: депрессивные и маниакальные состояния, агрессивность, неопрятность, жадность, эгоистичность, сексуальная расторможенность, конфликтность, обидчивость, эмоциональная лабильность, апатия, абулия (отсутствием воли), беззаботность.
- Нарушение критики: критика к своему состоянию, а также к происходящему вокруг может уменьшаться, а также полностью утрачиваться.
- Нарушения восприятия: иллюзии и галлюцинации [13] .
Сосудистая деменция
Клиническая картина сосудистой деменции отличается от деменции альцгеймеровского типа рядом признаков:
- Сосудистая деменция развивается в возрасте 50-65 лет.
- Также, как и при БА, при сосудистой деменции память ухудшается по закону Рибо, однако на первых этапах заболевания это не так выражено и не является ведущим симптомом.
- Критика к своему состоянию сохраняется почти на всех этапах болезни, больной чувствует свою беспомощность, просит о помощи.
- Имеется выраженная эмоциональная лабильность, плаксивость, ипохондричность, вязкость, заострение личностных черт. Агрессивное поведение не характерно.
- «Мерцание» симптомов. В зависимости от гемодинамики состояние больного может улучшаться или, наоборот, ухудшаться.
- Возможно возникновение острой психотической симптоматики (в основном помрачение сознания) на фоне резкого ухудшения кровотока.
- Речь и моторные навыки при безынсультном течении не страдают [17] .
Болезнь Пика
В отличие от представленных выше патологий, главным симптомом болезни Пика является сильное расстройство личности. Нарушения памяти развиваются намного позже. У больного полностью отсутствует критика к своему состоянию (анозогнозия), имеются выраженные расстройства мышления, воли и влечений. Характерна агрессивность, грубость, гиперсексуальность, стереотипность в речи и действиях. Автоматизированные навыки сохраняются долго.
Болезнь Крейтцфельдта — Якоба
Деменция при б олезни Крейтцфельдта — Якоба проходит три стадии:
- Продрома. Симптомы малоспецифичны — бессонница, астения, потеря аппетита, изменения в поведении, ухудшение работы памяти, нарушение мышления. Потеря интересов. Больной не может ухаживать за собой.
- Стадия инициации. Присоединяются головные боли, зрительные нарушения, нарушения чувствительности, ухудшается координация.
- Развёрнутая стадия. Тремор, спастический паралич, атаксия (нарушение согласованности движений различных мышц), атрофия верхнего двигательного нейрона, тяжёлая деменция, хореоатетоз — комбинация хореи (быстрых, порывистых движений) и атетоза (медленных судорожных движений).
Деменция у ВИЧ-инфицированных
- нарушение кратковременной и долговременной памяти;
- медлительность, в том числе замедление мышления;
- дезориентировка;
- невнимательность;
- аффективные расстройства (депрессии, агрессия, аффективные психозы, эмоциональная лабильность);
- патология влечений;
- дурашливое поведение;
- гиперкинезы, тремор, нарушение координации;
- нарушения речи, изменение почерка.
Патогенез деменции
Болезнь Альцгеймера
Амилоидная гипотеза. Заболевание характеризуется отложением в нейронах головного мозга сенильных бляшек, которые состоят из β-амилоида. Патологическое отложение этого вещества является следствием увеличения его продукции, нарушения агрегации и клиренса Aβ. Неправильная работа фермента неприлизина, APOE-молекул, лизосомальных ферментов и т. д. приводит к затруднению метаболизма Aβ в организме. Дальнейшее накопление β-амилоида и его отложение в виде сенильных бляшек приводит вначале к снижению передачи в синапсах, затем к полной нейродегенерации [7] .
Непоследнюю роль в возникновении вышеописанных патологических процессов играет генетическая предрасположенность. Например, у носителей аллели APOE e4 развитие головного мозга отличалось от тех, в чьём геноме он отсутствовал. У носителей гомозиготного генотипа APOE e4/APOE e4 количество амилоидных отложений на 20-30 % выше, чем у генотипов APOE e3/APOE e4 и APOE e3/APOE e3. Из этого следует, что АРОЕ e4 возможно нарушает агрегацию белка APP (предшественника Aβ) [19] .
Также интересен тот факт, что ген, кодирующий белок APP, локализуется в 21 хромосоме. Почти у всех людей с синдромом Дауна после 40 лет обнаруживается деменция, подобная альцгеймеровской.
Однако амилоидная гипотеза не объясняет всего многообразия явлений при болезни Альцгеймера. В настоящее время считают, что отложение Aβ является лишь пусковым механизмом, который запускает патологический процесс.
Тау-гипотеза. Нейрофибриллярные клубочки, которые состоят из дистрофических аксонов (отростков нервных клеток) и тау-белка неправильной структуры, нарушают процессы транспорта внутри нейрона, что приводит вначале к нарушению проведения сигналов в синапсах, а в дальнейшем — к полной гибели клетки.
Холинергическая гипотеза. Помимо всего прочего, огромную роль в патогенезе болезни Альцгеймера играет дисбаланс нейротрансмиттерных систем. Дефицит ацетилхолина и снижение продуцирующего его фермента ацетилхолинэстеразы коррелирует с когнитивными нарушениями при сенильной деменции. Холинергический дефицит встречается и при других деменциях.
Однако на данном этапе развития подобные исследования не отвечают на все вопросы этиологии и патогенеза болезни Альцгеймера, что затрудняет лечение, а также раннее выявление патологии [14] .
Сосудистая деменция
Ведущим звеном в патогенезе сосудистых деменций является ишемия участка головного мозга, которая приводит к смерти нейронов.
Болезнь Пика
Патогенез болезни Пика недостаточно изучен. Однако большое место в развитии патологии отводится нарушениям генетических процессов на уровне клетки. В результате таких нарушений изменяются обменные процессы, в первую очередь синтез белка. Есть предположение, что в связи с этим развивается недостаточность функции белков, которая приводит к нарушениям обмена, транспорта микроэлементов и синтеза ферментов.
При болезни Пика отмечается повышенное содержание цинка в некоторых областях мозга, особенно в гиппокампе, с чем связывают изменение активности ряда важных металлозависимых ферментов (угольной ангидразы и др.). Изменение активности ферментов, в свою очередь, может стать причиной патологии энергетических процессов в клетке, изменения функции нейротрансмиттеров и рецепторов, проявления токсического действия самого микроэлемента с образованием типичных для болезни Пика внутриклеточных включений [20] .
Болезнь Крейтцфельдта — Якоба
Прионы (патогенные белки с аномальной структурой) образуют внеклеточные скопления в центральной нервной системе и формируют амилоидные бляшки, которые разрушают нормальную структуру ткани. В результате такого повреждения в мозговой ткани образуются полости, структура мозга становится губчатой.
Деменция у ВИЧ-инфицированных
ВИЧ может поражать определённые клетки нервной системы. При деменции отмечается повреждение астроцитов, эндотелиальных клеток сосудистых сплетений оболочек мозга и эпендимы желудочков. Вирусное поражение приводит к воспалению сосудов головного и спинного мозга, воспалению мезенхимы нервной ткани, вторичной демиелинизации. Из-за подобных нарушений возникает дефицит памяти и интеллекта, изменение поведения и двигательные расстройства.
Классификация и стадии развития деменции
По степени тяжести. Деменция бывает лёгкой, умеренной и тяжёлой степени. Для определения тяжести применяют Клиническую рейтинговую шкалу деменции (CDR). В ней рассматривают 6 факторов [9] :
- память;
- ориентация;
- суждения и способность решать возникающие проблемы;
- участие в общественных делах;
- домашняя активность;
- личная гигиена и самообслуживание.
Каждый фактор может указывать на степень тяжести деменции: 0 — нет нарушений, 0,5 — «сомнительная» деменция, 1 — лёгкая деменция, 2 — умеренная деменция, 3 — тяжёлая деменция.
П о локализации:
- корковая. Поражается непосредственно кора головного мозга (болезнь Альцгеймера, алкогольная энцефалопатия);
- подкорковая. Поражаются подкорковые структуры (сосудистая деменция, болезнь Паркинсона);
- корково-подкорковая (болезнь Пика, сосудистая деменция);
- мультифокальная (болезнь Крейтцфельдта-Якоба).
Нозологическая классификация, согласно Международной классификации болезней (МКБ-10):
- болезнь Альцгеймера — F00;
- сосудистая деменция — F01;
- деменция при болезнях, квалифицированных в других разделах — F02;
- деменция неуточнённая — F03.
Деменция при болезни Альцгеймера:
- деменция с ранним началом (до 65 лет);
- деменция с поздним началом (в 65 лет и позднее);
- атипичная (смешанного типа) — включает в себя признаки и критерии двух вышеперечисленных, к этому виду также относят сочетание деменции при БА и сосудистую деменцию.
Стадии деменции:
- Доклиническая стадия.
- Ранняя деменция.
- Умеренная деменция.
- Тяжёлая деменция.
Осложнения деменции
Деменция не только нарушает функции головного мозга, но и становится причиной многих осложнений. Например, больные имеют проблемы в общении с людьми, трудности с приёмом лекарств, они плохо питаются, не способны самостоятельно осуществлять гигиену, часто страдают бессонницей. Больной с этим заболеванием теряет свой социальный облик.
При тяжёлой деменции пациент истощён, апатичен, не покидает кровать, вербальные навыки утрачиваются, речь бессвязна. Однако смерть обычно наступает не из-за самой деменции, а вследствие развития осложнений, таких как:
- пневмония;
- пролежни;
- кахексия;
- травмы и несчастные случаи [9] .
Диагностика деменции
Для диагностики болезни Альцгеймера в амбулаторной практике используются различные шкалы, например краткая шкала оценки психического статуса (MMSE). Шкала Хачинского нужна для дифференциальной диагностики сосудистой деменции и болезни Альцгеймера. Для выявления эмоциональной патологии при болезни Альцгеймера используют шкалу депрессии Бека (BDI), шкалу Гамильтона (HDRS), а также гериатрическую шкалу депрессии (GDS).
Лабораторные исследования проводят в основном для дифференциальной диагностики с такими патологиями, как метаболические расстройства, СПИД, сифилис и другие инфекционные и токсические поражения мозга. Для этого следует провести: клинический анализ крови, биохимический анализ крови на электролиты, глюкозу, креатинин, гормоны щитовидной железы, витамины В1, В12, анализы на ВИЧ, сифилис, общий анализ мочи.
При подозрении на метастазы в головном мозге возможно проведение люмбальной пункции.
Инструментальные методы:
- электроэнцефалограмма (ЭЭГ) — для деменции характерна редукция α-ритма, нарастание медленноволновой активности, δ-активности.
- компьютерная и магнитно-резонансная томография (КТ и МРТ) — определяется расширение желудочков и субарахноидальных пространств.
- однофотонная эмиссионная компьютерная томография (ОФЭКТ) — при деменции изменён регионарный мозговой кровоток.
- позитронно-эмиссионная томография (ПЭТ) — определяет пониженный метаболизм теменно-височной локализации.
Генетическое исследование проводят с использованием маркеров БА (мутации в гене PS1, APOE e4) [5] .
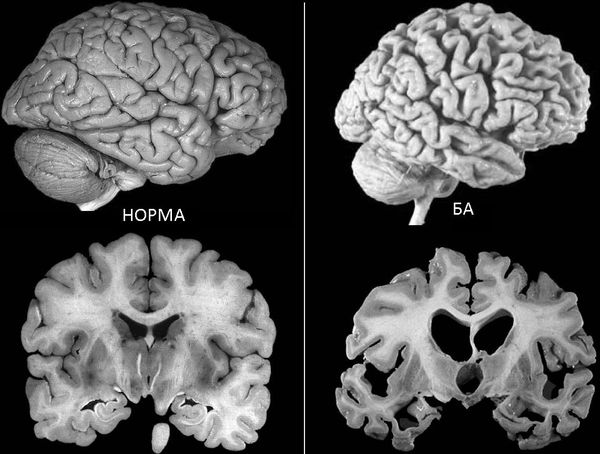
Диагностика болезни Пика такая же, как и при болезни Альцгеймера. На МРТ можно обнаружить расширение передних рогов, внешнюю гидроцефалию, особенно передней локализации, усиление борозд.
Из инструментальных методов обследования при болезни Крейцфельдта — Якоба используют:
- МРТ головного мозга — симптом «медовых сот» в области хвостатых ядер, атрофия коры и мозжечка.
- ПЭТ — сниженный метаболизм в области коры больших полушарий, мозжечка и подкорковых ядер.
- люмбальную пункцию — специфический маркер в ликворе (спинномозговой жидкости).
- биопсию мозга.
Диагностика деменции у ВИЧ-инфицированных направлена в первую очередь на поиск инфекционного агента, с последующей дифференциальной диагностикой с другими деменциями.
Лечение деменции
Препараты для лечения болезни Альцгеймера делятся на 3 вида:
- Ингибиторы холинэстеразы (галантамин, донепезил, ривастигмин).
- Антагонисты НМДА-рецепторов (мемантин).
- Другие препараты (гинкго-Билоба, холина альфосцерат, селегинил, ницерголин).
Следует понимать, что болезнь Альцгеймера — неизлечимое заболевание, с помощью препаратов можно лишь замедлить развитие патологии. Больной обычно погибает не от самой БА, а от осложнений, которые описаны выше. Чем раньше удалось выявить заболевание, поставить диагноз и начать правильное лечение, тем больше продолжительность жизни больного после постановки диагноза. Немаловажным является также качественный уход за пациентом [7] .
Лечение сосудистой деменции выбирают в зависимости от конкретной этиологии деменции. Это могут быть препараты разных групп:
- сосудорасширяющие средства;
- антиагреганты и антикоагулянты;
- статины;
- антигипертензивные препараты [4] .
При сосудистой деменции так же, как и при БА, возможно применение ингибиторов холинэстеразы, мемантина и других препаратов, например ноотропов, но это лечение не имеет полностью обоснованной доказательной базы.
Для коррекции поведения при болезни Пика применяют нейролептики [6] [18] .
При болезни Крейтцфельдта — Якоба существует лишь симптоматическое лечение. Используют брефельдин А, блокаторы кальциевых каналов, НМДА-рецепторов, тилорон.
Лечение деменции у ВИЧ-инфицированных. Основой лечения являются противовирусные препараты. Из других групп применяют:
- ингибиторы обратной транскриптазы;
- антагонисты НМДА-рецепторов;
- пептид Т;
- блокаторы кальциевых каналов;
- пентоксифиллин;
- ингибиторы моноаминоксидазы ( МАО) типа Б [12] .
Прогноз. Профилактика
Для профилактики болезни Альцгеймера не существует специфических средств, которые бы со 100 % вероятностью предупреждали развитие данного недуга. Однако многие исследования показывают, что некоторые меры могут предотвратить или замедлить развитие болезни Альцгеймера:
- физическая активность — улучшает кровоснабжение мозга, снижает артериальное давление (АД), повышает толерантность тканей к глюкозе, увеличивает толщину коры головного мозга;
- здоровое питание (в особенности средиземноморская диета, насыщенная антиоксидантами, омега-3, 6 жирными кислотами, витаминами);
- регулярная умственная работа — замедляет развитие когнитивных расстройств у больных с деменцией;
- заместительная гормональная терапия у женщин. Имеются данные, что гормонотерапия коррелирует со сниженным риском развития деменции на треть;
- снижение и контроль АД;
- снижение и контроль уровня холестерина в сыворотке крови. Повышение холестерина в крови выше 6,5 ммоль/л увеличивает риск развития болезни Альцгеймера в 2 раза.
При болезни Крейтцфельдта — Якоба прогноз неблагоприятный. Заболевание стремительно прогрессирует в течение двух лет. Летальность для тяжёлой формы — 100 %, для лёгкой — 85 % [8] .
Уровень пятилетней летальности при сосудистой деменции выше, чем для большинства других деменций, и составляет 61 %. Скорее всего это связано с сопутствующими нарушениями, вызванными атеросклерозом [21] .
Список литературы
- Ахмадеева Г. Н., Магжанов Р. В., Таюпова Г. Н., Байтимеров А. Р. Клинические особенности, диагностика и лечение когнитивных расстройств при болезни Паркинсона // Неврология, нейропсихиатрия, психосоматика. — 2017. — № 1. — С. 101-105.
- Власенко А. Г., Моррис Д. К., Минтон М. А., Иллариошкин С. Н. Доклиническая стадия болезни Альцгеймера // Неврологический журнал. — 2012. — № 2. — С. 39-43.
- Дамулин И. В. Деменция // РМЖ. — 2000. — № 10. — С. 433.
- Дамулин И. В. Когнитивные расстройства сосудистого генеза: патогенетические, клинические и терапевтические аспекты // Нервные болезни. — 2012. — № 4. — С. 14-20.
- Дудук С. Л. К вопросу о диагностике болезни Альцгеймера // ГрГМУ. — 2009. — № 1. — С. 14-17.
- Козырев К. М., Марзаганова З. А., Дзиццоева П.А. Сравнительная клинико-морфологическая характеристика болезни Пика и болезни Альцгеймера // Вестник новых медицинских технологий. — 2013. — № 1.
- Комлева Ю. К., Кувачева Н. В., Лопатина О. Л., Горина Я. В. И др. Современные представления о патогенезе болезни Альцгеймера: новые подходы к фармакотерапии (обзор) // СТМ. — 2015. — № 3. — С. 138-148.
- Леонова З. А. Прионы и прионовые заболевания // Acta Biomedica Scientifica. — 2010. — № 6. — С. 169-174.
- Лошкина А. Б. Тяжёлая деменция: диагностика, ведение пациентов, профилактика осложнений // Неврология, нейропсихиатрия, психосоматика. — 2014. — № 1. — С. 54-60.
- Любов Е. Б. Старческие деменции в свете МКБ-11 // Социальная и клиническая психиатрия. — 2015. — № 2. — С. 5-7.
- Парфенов В. А. Профилактика болезни Альцгеймера // Неврология, нейропсихиатрия, психосоматика. — 2011. — С. 8-13.
- Полянский Д. А., Калинин В. В. Проблема психических расстройств у ВИЧ-инфицированных больных // Социальная и клиническая психиатрия. — 2010. — С. 135-141.
- Преображенская И. С. Деменция-эпидемиология, клиническая картина, диагностика, подходы к терапии // Неврология, нейропсихиатрия, психосоматика. — 2013. — № 4. — С. 71-77.
- Преображенская И. С., Синицкая Н. С. Некоторые генетические аспекты развития и лечения болезни Альцгеймера // Неврология, нейропсихиатрия, психосоматика. — 2014. — № 4. — С. 51-58.
- Селивёрстов Ю. А. Клюшников С. А. Современные подходы к медикаментозной коррекции хореи при болезни Гентингтона // Нервные болезни. — 2014. — № 3. — С. 24-28.
- Смирнов А. А. Густов А. В. Копишинская С. В. Антонова В. А. Преддементные состояния и деменция у лиц молодого возраста // Неврология, нейропсихиатрия, психосоматика. — 2014. — № 2. — С. 41-43.
- Чердак М. А., Успенская О. В. Сосудистая деменция // Неврология, нейропсихиатрия, психосоматика. — 2010. — С. 30-36.
- Яхно Н. Н., Штульман Д. Р Болезни нервной системы. В 2 томах: руководство для врачей. — 2 изд. — М.: Медицина, 2007.
- Corder E. N., Saunder A. M., Strittmatter W. J. et. al. Gene dose of apolipoprotein E type 4 allele and the risk of Alzheimer’s disease in late onset families // Science. — 1993. — V. 261. — P. 921-923.ссылка
- Руководство по психиатрии. В 2 томах. Т.2 / А. С.Тиганов, А. В.Снежневский, Д. Д.Орловская и др.; под ред. А. С.Тиганова. — М.: Медицина, 1999. — 712 с.
- Сосудистая деменция / Juebin Huang // Справочник MSD. — 2018.
Источник https://premium-clinic.ru/dementsiya-simptomy-prichiny-lechenie/
Источник https://www.krasotaimedicina.ru/diseases/psychiatric/dementia
Источник https://probolezny.ru/demenciya/