Астма у детей: первые признаки и профилактика симптомов астмы

В последние десятилетия наблюдается резкое увеличение частоты аллергических заболеваний среди населения. Уже в раннем возрасте у детей может развиться астма, своевременное выявление симптомов такой болезни помогает принять меры по профилактике осложнений и избежать инвалидизации. Эта информация особенно актуальна для родителей малышей-аллергиков, ведь именно они находятся в группе риска по возникновению бронхиальной астмы. Также опасное заболевание с большой долей вероятности может развиться, если в семье уже есть случаи такой болезни.

Какие проблемы с кожей помогут решить средства с гиалуроновой кислотой?
Сухость кожи, чувство стянутости — всё это и другие проблемы, которые решают средства с гиалуроновой кислотой.
Первые симптомы астмы
Чем младше ребёнок, тем сложнее определить первые симптомы развития бронхиальной астмы. Родители могут не замечать незначительные нарушения дыхательной функции, а сами дети просто не могут описать их. Также бронхи малышей раннего возраста обладают не до конца развитой мускулатурой и отличаются узким просветом, соответственно, их реакция на астматический приступ является не столь выраженной и явной, как у взрослых. В ряде случаев симптомы астмы — это лишь отек слизистых оболочек и выделение значительного количества мокроты, что воспринимается родителями и даже многими врачами, как ОРВИ. В 2019 г. вышла статья американских ученых (American College of Allergy, Asthma and Immunology, Illinois), в которой авторы подчеркивают тот факт, что примерно у половины всех детей с бронхиальной астмой заболевание проявляется в возрасте до 3 лет.
Тем не менее, есть определенные признаки, по наличию которых все-таки можно заподозрить развитие астмы у ребёнка.
Для развития астмы характерен сухой приступообразный кашель. Он, как правило, возникает и усиливается довольно резко, например, в ночное время либо вскоре после пробуждения утром. Кашель может переходить во влажный и сопровождаться скудным отделением мокроты.
- Нарушения дыхания.
Родители могут обратить внимание на появление свистящего дыхания. Иногда невооруженным глазом становится видно, что ребёнок дышит с трудом. Малыши могут жаловаться на ощущение давления в грудной клетке. Тяжелые нарушения дыхания приводят к затруднению речи, побледнению кожи и посинению губ.
- Эпизодичность приступов.
На мысли об астме может натолкнуть наличие четкой взаимосвязи между появлением кашля и воздействием провоцирующих факторов. Ребёнок может чувствовать себя плохо после контакта с домашними животными, игр в пыльных углах, прогулки по улице в период цветения различных растений. Также симптомы астмы провоцируются активными играми и сильным возбуждением, из-за этого многие дети становятся менее подвижными и пассивными.
Стоит отметить, что у детей раннего возраста единственным признаком развивающейся астмы часто становится периодический сухой кашель, который сопровождается хрипами. Также малыши с такой проблемой гораздо дольше выздоравливают после ОРЗ и ОРВИ, нежели их ровесники. Регулярное возникновение кашля у ребёнка — повод для углубленного обследования у врача.
Симптомы приступа астмы

Хроническое воспаление органов дыхания при астме чревато развитием спазма бронхов — явного приступа заболевания. В таком случае просвет бронхов сужается настолько сильно, что в легкие может перестать проходить воздух. Приступ астмы требует немедленного купирования и адекватной первой помощи. Заподозрить его приближение можно по:
- беспокойству ребёнка, двигательному и речевому возбуждению;
- возникновению сухого кашля;
- побледнению и липкости кожных покровов;
- явным нарушениям дыхания, они видны по усилиям, которые ребёнок совершает для вдоха (приподнимает плечи, сильно втягивает живот);
- возникновению болезненных ощущений в грудине.
Уже при возникновении описанных симптомов астмы нужно немедленно оказать ребёнку первую помощь, в противном случае признаки будут нарастать. Сужение бронхов приведет к:
- неровным, быстрым вдохам и затрудненным выдохам;
- нарастающему кашлю;
- хрипу и свисту при дыхании;
- посинению слизистых и сильной бледности кожи.
Дальнейшее прогрессирование приступа может окончиться летальным исходом.
Что делать родителям при приступе?
При возникновении явных признаков приступа бронхиальной астмы нужно:
- вызвать скорую помощь (если приступ случился впервые, и родители не знают, что делать);
- посадить ребёнка на стул, наклонив его вперед (локти должны опираться на колени);
- успокоить ребёнка;
- обеспечить поступление свежего, прохладного и чистого воздуха к ребёнку (стоит помнить, что аллергены могут быть и в воздухе — например в виде частиц пыльцы);
- окунуть кисти и стопы ребёнка в ванночки с горячей (терпимо) водой.
Если родители знают об астматическом статусе ребёнка, необходимо использовать ингаляционный препарат, назначенный врачом. Такое лекарство следует применять в соответствии с инструкцией.
Профилактика

Существует несколько направлений профилактики бронхиальной астмы у детей. Считается, что в целом уменьшить вероятность развития такой болезни помогает:
- здоровая доношенная беременность;
- роды естественным путем;
- отсутствие вредных привычек у матери и отца (в частности, никотиновой зависимости);
- грудное вскармливание.
Если ребёнок входит в зону риска по развитию астмы, перечень профилактических мероприятий расширяется. В таком случае врачи могут назначать предупреждающий прием антигистаминных препаратов и/или проведение специфической иммунотерапии.
В том случае, если у ребёнка уже развилась астма, профилактические мероприятия помогают сократить количество приступов, достичь ремиссии недуга и предупредить осложнения. Справиться с такой задачей в первую очередь помогает сокращение контактов с аллергенами, а также исключение влияния раздражающих факторов, способных спровоцировать приступ. Родителям стоит учитывать, что вызвать очередное обострение симптомов астмы могут достаточно неожиданные раздражители, к примеру, изменение погодных условий. В 2019 г. иракские ученые (Department of Pediatrics, College of Medicine, University of Basrah) пришли к выводу, что похолодание и повышение относительной влажности воздуха может стать причиной приступов астмы, в особенности у детей младшего возраста. Поэтому дети из группы риска нуждаются в дополнительных защитных мероприятиях.
Подробные рекомендации по профилактике астмы и предупреждению обострений уже имеющегося заболевания может дать опытный специалист-пульмонолог.
Бронхиальная астма у детей – краткий «ЛикБез»

Астма – это заболевание, при котором затруднено дыхание. Астма не всегда сопровождается симптомами удушья, иногда эквивалентом удушья может быть приступообразный кашель. Тем не менее, любой приступ нарушения дыхания у ребенка с бронхиальной астмой, может быть опасным и требует немедленного вмешательства.
Приступы астмы происходят, когда дыхательные пути в легких сужаются и воспаляются. Причиной воспаления может быть – аллергия, респираторная инфекция, пылевое загрязнение или любое сочетание этих факторов.
Необходимо знать, что астма может быть наследственной.
Каковы симптомы астмы?
- Симптомы астмы могут включать:
- Свистящее или шумное дыхание
- Кашель, чаще ночью или рано утром, или когда ребенок занят спортом или просто резвится на улице
- Тяжесть в грудной клетке
- Удушье
Симптомы могут проявляться каждый день, каждую неделю, или реже. Симптомы могут варьироваться от легкой до тяжелой степени. Хоть и редко, приступ астмы может привести к смерти.

Есть тест для выявления астмы?
Да. Наш врач пульмонолог может, провести тест для вашего ребенка, чтобы определить, как работают его легкие. Называется он спирометрия или ФВД. Большинству детей 6 лет и старше можно сделать этот тест. Этот тест очень полезен, но может показать нормальные результаты у детей с астмой, если у них нет обострения болезни на момент осмотра.
- Наш врач также проведет обследование и задаст такие вопросы, как:
- Какие симптомы у вашего ребенка?
- Как часто проявляются симптомы?
- Пробуждается ли он ночью из-за затруднённого дыхания или кашля?
- Позволяют ли симптомы астмы вашему ребенку играть или ходить в школу?
- Ухудшает ли что-то, например физическая нагрузка или простуда состояние вашего ребенка?
- Улучшает ли что-то, например лекарства или отдых, дыхание и самочувствие вашего ребенка?
Как лечить астму?
Несмотря на то, что бронхиальная астма неизлечимое заболевание, драматизировать ситуацию не стоит. Астма не прогрессирующая болезнь и ни во что не переходит. Например, астма не становиться ХОБЛ со временем (очень частое заблуждение).
Астма лечится различными лекарственными препаратами. Лекарства могут быть в виде ингаляторов, растворов для небулайзеров или таблеток. Наши специалисты выпишут необходимый современный препарат исходя из возраста вашего ребенка и его или ее симптомов.

- Все препараты действуют одним из двух способов:
- Препараты быстрого действия быстро устраняют симптомы астмы. Эти препараты должны использоваться только однократно. Если вашему ребенку такие препараты нужны больше, чем два раза в неделю, то следует сообщить об этом нашему пульмонологу. Вы должны также обратиться к врачу пульмонологу, если применение препарата при приступе астмы, но симптомы пропадают медленно или улучшение не наблюдается. После приема этих препаратов некоторые дети становятся очень активными.
- Препараты длительного действия контролируют течение астмы и предотвращают появление симптомов. Если у вашего ребенка частые проявляются симптомы астмы или у него случаются несколько обострений в год, то возможно препараты придется принимать каждый день.
Устройство для контроля течения астмы — пикфлоуметр.
Почти все дети с астмой используют ингаляторы с устройством под названием “спейсер”. Некоторым детям также нужен аппарат под названием “небулайзер”, чтобы вдыхать лекарственные препараты. Врач покажут вам, как ими пользоваться.
Очень важно, чтобы вы давали ребенку все лекарства, которые назначает врач. За долгую практику мы вынуждены констатировать, что многие родители, будучи обеспокоенными назначением нескольких препаратов. Самостоятельно уменьшают их количество и дозировку. Это абсолютно неправильно и преступно по отношению к ребенку с астмой. Отсутствие адекватной терапии астмы является для вашего ребенка гораздо более рискованным.
- Астма, которая не лечится правильно подобранными лекарственными препаратами, может:
- Помешать ребенку заниматься обычной деятельностью, например, спортом
- Помешать ребенку посещать школу
- Повредить легкие
Каков план действий при астме?
- — Современный план действий при мониторинге бронхиальной астмы представляет собой список инструкций, которые объясняют вам:
- Какие лекарства ваш ребенок должен использовать дома каждый день
- За какими симптомами следует наблюдать (которые свидетельствуют об ухудшении состояния)
- Какие лекарства давать ребенку, если проявляются симптомы ухудшения состояния
- Когда вызывать медицинскую помощь
Вы, ваш ребенок и ваш врач будете работать вместе, чтобы составить план действий при астме для вашего ребенка. В рамках плана, вашему ребенку, возможно, потребуется устройство под названием “пикфлоуметр”. Это устройство используется дома, чтобы увидеть, насколько хорошо работают легкие ребенка. Ваш врач покажет вам и вашему ребенку, как использовать пикфлоуметр.
Нужно ли постоянно посещать врача?
— Врача следует посещать не часто. Это должен быть индивидуальный план визитов. Но если у вашего ребенка произошел приступ астмы, а симптомы, после использования быстродействующих препаратов, не улучшили дыхание или оно ухудшилось, то очень рекомендуем проконсультироваться у пульмонолога. Если симптомы являются серьезными, вызывайте скорую помощь.
Можно предотвратить появление симптомов астмы?
— Да. Вы можете помочь предотвратить появление симптомов астмы у вашего ребенка, давая ему ежедневно препараты, назначенные врачом. Вы также можете держать вашего ребенка подальше от вещей, которые могут вызвать приступ или ухудшение состояния ребенка. Врачи называют их “триггерами”. Если вы знаете триггеры вашего ребенка, вы можете попытаться избегать их. Если вы не знаете их, ваш врач может помочь это выяснить.
- Некоторые общие триггеры включают в себя:
- Простудные заболевания или грипп (вот почему так важно делать прививки от гриппа каждый год)
- Аллергены (например, клещи домашней пыли; перо птиц (попугайчики), плесень; пушистые животные, включая кошек, морских свинок, хомяков и собак; и пыльца с деревьев, травы и сорняков)
- Сигаретный дым
- Физическая нагрузка
- Изменение погоды, холодный воздух, горячий и влажный воздух
Если Вы не можете избежать определенных триггеров, поговорите с врачом о том, что вы можете сделать. Например, физические упражнения могут быть полезны для детей с астмой. Но ваш ребенок, возможно, должны принять дополнительную дозу своего лекарства до тренировки.
Какой будет жизнь моего ребенка?
- — Подавляющее большинство современных детей с астмой могут вести нормальную жизнь и не беспокоиться о будущем. Вы можете помочь управлять астмой вашего ребенка:
- Внести изменения в вашу жизнь, чтобы избегать столкновения с триггерами вашего ребенка
- Следить за состоянием здоровья вашего ребенка
- Следовать составленному плану действий
- Сообщать своему врачу, об изменениях в состоянии вашего ребенка
Иногда, течение астмы улучшается по мере взросления ребенка. Симптомы астмы могут не проявляться в старшем возрасте. Но у многих детей астма все еще может проявляться во взрослом состоянии. Обязательно помните об этом.
Цены на услуги пульмонолога для детей от 1 до 17 лет
| Для детей от 1 до 17 лет | ✕ | |
|---|---|
| Первичная консультация детского пульмонолога (от 1 года) | 3500 |
| Повторная консультация детского пульмонолога (от 1 года) | 3000 |
Бронхиальная астма у детей

Бронхиальная астма у детей – это хроническое аллергическое заболевание дыхательных путей, сопровождающееся воспалением и изменением реактивности бронхов, а также возникающей на этом фоне бронхиальной обструкцией. Бронхиальная астма у детей протекает с явлениями экспираторной одышки, свистящими хрипами, приступообразным кашлем, эпизодами удушья. Диагноз бронхиальной астмы у детей устанавливается с учетом аллергологического анамнеза; проведения спирометрии, пикфлоуметрии, рентгенографии органов грудной клетки, кожных аллергопроб; определения IgE, газового состава крови, исследования мокроты. Лечение бронхиальной астмы у детей предполагает элиминацию аллергенов, использование аэрозольных бронхолитиков и противовоспалительных препаратов, антигистаминных средств, проведение специфической иммунотерапии.
МКБ-10
J45 Астма
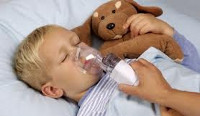
- Причины
- Патогенез
- Симптомы
- Диагностика
- Лечение бронхиальной астмы у детей
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Бронхиальная астма у детей – хронический аллергический (инфекционно-аллергический) воспалительный процесс в бронхах, приводящий к обратимому нарушению бронхиальной проходимости. Бронхиальная астма встречается у детей разных географических регионов в 5-10% случаев. Бронхиальная астма у детей чаще развивается в дошкольном возрасте (80%); нередко первые приступы возникают уже на первом году жизни. Изучение особенностей возникновения, течения, диагностики и лечения бронхиальной астмы у детей требует междисциплинарного взаимодействия педиатрии, детской пульмонологии и аллергологии-иммунологии.

Бронхиальная астма у детей
Причины
Бронхиальная астма у ребенка возникает при участии генетической предрасположенности и факторов окружающей среды. У большинства детей с бронхиальной астмой имеется отягощенная наследственность по аллергическим заболеваниям — поллинозу, атопическому дерматиту, пищевой аллергии и др.
Сенсибилизирующими факторами окружающей среды могут выступать ингаляционные и пищевые аллергены, бактериальные и вирусные инфекции, химические и лекарственные вещества. Ингаляционными аллергенами, провоцирующими бронхиальную астму у детей, чаще выступают домашняя и книжная пыль, шерсть животных, продукты жизнедеятельности домашних клещей, плесневые грибки, сухой корм для животных или рыб, пыльца цветущих деревьев и трав.
Пищевая аллергия служит причиной бронхиальной астмы у детей в 4-6% случаев. Чаще всего этому способствует ранний перевод на искусственное вскармливание, непереносимость животного белка, продуктов растительного происхождения, искусственных красителей и др. Пищевая аллергия у детей часто развивается на фоне заболеваний ЖКТ: гастрита, энтероколита, панкреатита, дисбактериоза кишечника.
Триггерами бронхиальной астмы у детей могут являться вирусы – возбудители гриппа, парагриппа, ОРВИ, а также бактериальная инфекция (стрептококк, стафилококк, пневмококк, клебсиелла, нейссерия), хламидии, микоплазмы и другие микроорганизмы, колонизирующие слизистую бронхов. У некоторых детей с бронхиальной астмой сенсибилизация может вызываться промышленными аллергенами, приемом лекарственных средств (антибиотиков, сульфаниламидов, витаминов и др.).
Факторами обострения бронхиальной астмы у детей, провоцирующими развитие бронхоспазма, могут выступать инфекции, холодный воздух, метеочувствительность, табачный дым, физические нагрузки, эмоциональный стресс.
Патогенез
В патогенезе бронхиальной астмы у детей выделяют: иммунологическую, иммунохимическую, патофизиологическую и условно-рефлекторную фазы. В иммунологической стадии под влиянием аллергена продуцируются антитела класса IgE, которые фиксируются на клетках-мишенях (главным образом, тучных клетках слизистой бронхов). В иммунохимическую стадию повторный контакт с аллергеном сопровождается его связыванием с IgE на поверхности клеток-мишеней. Этот процесс протекает с дегрануляцией тучных клеток, активацией эозинофилов и выделением медиаторов, обладающих вазоактивным и бронхоспастическим эффектом. В патофизиологическую стадию бронхиальной астмы у детей под влиянием медиаторов возникает отек слизистой оболочки бронхов, бронхоспазм, воспаление и гиперсекреция слизи. В дальнейшем приступы бронхиальной астмы у детей возникают по условно-рефлекторному механизму.
Симптомы
Течение бронхиальной астмы у детей имеет циклический характер, в котором выделяют периоды предвестников, приступов удушья, послеприступный и межприступный периоды. Во время периода предвестников у детей с бронхиальной астмой может отмечаться беспокойство, нарушение сна, головная боль, зуд кожи и глаз, заложенность носа, сухой кашель. Продолжительность периода предвестников – от нескольких минут до нескольких суток.
Собственно приступ удушья сопровождается ощущением сдавления в груди и нехватки воздуха, одышкой экспираторного типа. Дыхание становится свистящим, с участием вспомогательной мускулатуры; на расстоянии слышны хрипы. Во время приступа бронхиальной астмы ребенок испуган, принимает положение ортопноэ, не может разговаривать, ловит воздух ртом. Кожа лица становится бледной с выраженным цианозом носогубного треугольника и ушных раковин, покрывается холодным потом. Во время приступа бронхиальной астмы у детей отмечается малопродуктивный кашель с трудноотделяемой густой, вязкой мокротой.
При аускультации определяется жесткое или ослабленное дыхание с большим количеством сухих свистящих хрипов; при перкуссии — коробочный звук. Со стороны сердечно-сосудистой системы выявляется тахикардия, повышение АД, приглушение сердечных тонов. При длительности приступа бронхиальной астмы от 6 часов и более, говорят о развитии у детей астматического статуса.
Приступ бронхиальной астмы у детей завершается отхождением густой мокроты, что приводит к облегчению дыхания. Сразу после приступа ребенок ощущает сонливость, общую слабость; он заторможен и вял. Тахикардия сменяется брадикардией, повышенное АД – артериальной гипотонией.
Во время межприступных периодов дети с бронхиальной астмой могут чувствовать себя практически нормально. По тяжести клинического течения различают 3 степени бронхиальной астмы у детей (на основании частоты приступов и показателей ФВД). При легкой степени бронхиальной астмы у детей приступы удушья редкие (реже 1 раза в месяц) и быстро купируются. В межприступные периоды общее самочувствие не нарушено, показатели спирометрии соответствуют возрастной норме.
Среднетяжелая степень бронхиальной астмы у детей протекает с частотой обострений 3-4 раза в месяц; скоростные показатели спирометрии составляют 80-60% от нормы. При тяжелой степени бронхиальной астмы приступы удушья у детей возникают 3-4 раза в месяц; показатели ФВД составляют менее 60% от возрастной нормы.
Диагностика
При постановке диагноза бронхиальной астмы у детей учитывают данные семейного и аллергологического анамнеза, физикального, инструментального и лабораторного обследования. Диагностика бронхиальной астмы у детей требует участия различных специалистов: педиатра, детского пульмонолога, детского аллерголога-иммунолога.
В комплекс инструментального обследования входит проведение спирометрии (детям старше 5 лет), тестов с бронхолитиками и физической нагрузкой (велоэргометрией), пикфлоуметрии, рентгенографии легких и органов грудной клетки.
Лабораторные исследования при подозрении на бронхиальную астму у детей включают клинический анализ крови и мочи, общий анализ мокроты, определение общего и специфических IgE, исследование газового состава крови. Важным звеном диагностики бронхиальной астмы у детей служит постановка кожных аллергических проб.
В процессе диагностики требуется исключение других заболеваний у детей, протекающих с бронхообструкцией: инородных тел бронхов, трахео- и бронхомаляции, муковисцидоза, облитерирующего бронхиолита, обструктивного бронхита, бронхогенных кист и др.
Лечение бронхиальной астмы у детей
К основным направлениям лечения бронхиальной астмы у детей относятся: выявление и элиминация аллергенов, рациональная медикаментозная терапия, направленная на снижение количества обострений и купирование приступов удушья, немедикаментозная восстановительная терапия.
При выявлении бронхиальной астмы у детей, прежде всего, необходимо исключить контакт с факторами, провоцирующими обострение заболевания. С этой целью может рекомендоваться гипоаллергенная диета, организация гипоаллергенного быта, отмена лекарственных препаратов, расставание с домашними питомцами, смена места жительства и др. Показан длительный профилактический прием антигистаминных средств. При невозможности избавиться от потенциальных аллергенов проводится специфическая иммунотерапия, предполагающая гипосенсибилизацию организма путем введении (сублингвального, перорального или парентерального) постепенно возрастающих доз причинно значимого аллергена.
Основу лекарственной терапии бронхиальной астмы у детей составляют ингаляции стабилизаторов мембран тучных клеток (недокромила, кромоглициевой кислоты), глюкокортикоидов (беклометазона, флутиказона, флунизолида, будезонида и др.), бронхолитиков (сальбутамола, фенотерола), комбинированных препаратов. Подбор схемы лечения, сочетания препаратов и дозировки осуществляет врач. Показателем эффективности терапии бронхиальной астмы у детей служит длительная ремиссия и отсутствие прогрессирования заболевания.
При развитии приступа бронхиальной астмы у детей проводятся повторные ингаляции бронхолитиков, кислородотерапия, небулайзерная терапия, парентеральное введение глюкокортикоидов.
В межприступный период детям с бронхиальной астмой назначаются курсы физиотерапии (аэроионотерапии, индуктотермии, ДМВ-терапии, магнитотерапии, электрофореза, ультрафонофореза), водолечения, массажа грудной клетки, точечного массажа, дыхательной гимнастики, спелеотерапии и др. Гомеопатическая терапия в ряде случаев позволяет предупредить рецидивы заболевания и снизить дозу гормональных препаратов. Подбор и назначение препаратов осуществляется детским гомеопатом.
Прогноз и профилактика
Проявления бронхиальной астмы у детей могут уменьшиться, исчезнуть или усилиться после полового созревания. У 60-80% детей бронхиальная астма остается на всю жизнь. Тяжелое течение бронхиальной астмы у детей приводит к гормональной зависимости и инвалидизации. На течение и прогноз бронхиальной астмы влияют сроки начала и систематичность лечения.
Профилактика бронхиальной астмы у детей включает своевременное выявление и исключение причинно значимых аллергенов, специфическую и неспецифическую иммунопрофилактику, лечение аллергозов. Необходимо обучение родителей и детей методам регулярного контроля состояния бронхиальной проходимости при помощи пикфлоуметрии.
Литература
1. Бронхиальная астма у детей: Клинические рекомендации. — 2017.
2. Бронхиальная асмта: Учебно-методические рекомендации/ Олейников В.Э., Бондаренко Л.А., Герасимова А.С. – 2003.
Источник https://medaboutme.ru/articles/astma_u_detey_pervye_priznaki_i_profilaktika_simptomov_astmy/
Источник https://integramed.ru/pulmonology/astma-deti/
Источник https://www.krasotaimedicina.ru/diseases/children/bronchial-asthma