Роль медицинской сестры в уходе за пациентами с бронхоэктатической болезнью в стационаре
Анатомо-физиологические аспекты дыхательной системы. Анализ клиники и патогенеза при бронхоэктатической болезни. Исследование общепринятой классификации бронхоэктазы. Хроническое гнойное воспаление бронхиального дерева. Исследование лечебного режима.
| Рубрика | Медицина |
| Вид | курсовая работа |
| Язык | русский |
| Дата добавления | 14.05.2020 |
| Размер файла | 51,6 K |
- посмотреть текст работы
- скачать работу можно здесь
- полная информация о работе
- весь список подобных работ
Отправить свою хорошую работу в базу знаний просто. Используйте форму, расположенную ниже
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
Размещено на http://www.allbest.ru/
Содержание
Глава 1. Особенности сестринского ухода
1.1 Бронхоэктатическая болезнь, причины, классификация, лечение
1.2 Проблемы пациентов
1.3 Роль сестры в уходе за пациентами
Актуальность данной проблемы связана с тем , что в индустриально развитых странах, наблюдается значительный рост заболеваний дыхательной системы, которые вышли уже на 3-4 место среди всех причин смертности населения. Такой подъем заболеваемости связан в первую очередь с постоянно увеличивающейся загрязненностью окружающего воздуха, курением, растущей аллергизацией. Все это в наше время показывает актуальность своевременной диагностики, эффективного лечения и профилактики болезней органов дыхания.
Впервые симптоматология и патолого — анатомическая картина бронхоэктаза была описана в 1819 г. Лаэннеком. Значение бронхоэктаза долгое время недооценивалось и только после введения в клинику бронхографического метода исследования достигнуты значительные успехи в распознавании, лечении и изучении патогенеза указанного заболевания.
В середине XX столетия в связи с быстрым развитием торакальной хирургии и открывшимися возможностями хирургического лечения интерес к бронхоэктазиям, в частности со стороны хирургов и патоморфологов, резко увеличился. В тот период заболевание встречалось часто (до 4,6% всех вскрытий — Картагенер, 1956), протекало тяжело и во многих случаях являлось причиной инвалидизации и летального исхода. Однако за последние десятилетия наблюдается отчетливое и прогрессирующее уменьшение частоты и тяжести течения бронхоэктазии, что связано, по-видимому, с совершенствованием лечения инфекционных процессов в легких, осложняющихся расширениями бронхов, особенно в раннем детском возрасте. Уже в середине 70-х годов в США стали называть бронхоэктазии «исчезающим заболеванием», а их оперативное лечение стало редкостью. Благоприятная динамика распространенности и тяжести бронхоэктазии наблюдается и в нашей стране, однако из-за ряда социальных и иных обстоятельств проблема до настоящего времени остается актуальной.
По статистическим данным, бронхоэктаз принадлежит к числу наиболее распространенных хронических легочных заболеваний.
Истинную распространенность бронхоэктатической болезни оценить сложно, т.к. верификация заболевания требует специальных инвазивных (бронхографии) или дорогостоящих (компьютерная томография) исследований. По данным различных авторов распространенность бронхоэктазов имеет значительную вариабельность — от 1,2 до 30 на 1000 населения. Бронхоэктатическая болезнь встречается у 0,5-1,5 % населения, развиваясь преимущественно в детском и молодом возрасте (от 5 до 25 лет). Наибольшая распространенность бронхоэктазов выявлена в экологически неблагоприятных регионах проживания (районы крайнего Севера, Приморья), а также у лиц с вредными привычками (курение табака).
Тенденция заболеваемости населения Российской Федерации болезнями органов дыхания, которая складывается на сегодняшний день, говорит о том, что болезни органов дыхания, в том числе бронхоэктатическая болезнь, являются одной из лидирующих, социально значимой группой болезней, приводящей часто и к инвалидности, и к смертности.
Заболевания органов дыхания из-за высокой распространенности и тяжелых последствий для состояния здоровья населения представляют собой важнейшую медицинскую и социальную проблему. С каждым годом эта проблема становится актуальнее, т.к. возрастает количество случаев заболевания.
Бронхоэктатическая болезнь — хроническое заболевание, одним из основных проявлений которого служат бронхоэктазы — патологическое расширение бронхов.
Приоритетное значение в системе реабилитационных мероприятий, имеет физическая реабилитация. Использование методов физической реабилитации у больных с бронхоэктатической болезнью позволяет укрепить организм, стимулировать более полное выделение мокроты, улучшить вентиляцию и газообмен в легких, тренировать дыхательные мышцы, укрепить миокард.
В уходе за пациентами с бронхоэктатической болезнью в стационаре большое значение имеет роль медицинской сестры.
Цель исследования: определить роль медицинской сестры в уходе за пациентами с бронхоэктатической болезнью в стационаре.
Задачи исследования:
1. Представить анатомо-физиологические аспекты дыхательной системы, и проанализировать клинику и патогенез при бронхоэктатической болезни по данным научно-исследовательской литературы.
2. Изучить роль медицинской сестры в уходе за бронхоэктатической болезнью по данным научно-исследовательской литературы.
При написании дипломной работы были использованы следующие методы научного исследования:
— Анализ нормативно-правовой базы;
— Логический (анализ литературных источников).
Глава 1. Особенности сестринского ухода
1.1 Бронхоэктатическая болезнь, причины, классификация, лечение
Общие сведения
Бронхоэктатическая болезнь (БЭБ) — заболевание, характеризующееся необратимыми изменениями (расширением, деформацией) бронхов, сопровождающимися функциональной неполноценностью и развитием хронического гнойно-воспалительного процесса в бронхиальном дереве. Видоизмененные бронхи носят название бронхоэктазов (или бронхоэктазий). Бронхоэктатическая болезнь встречается у 0,5-1,5 % населения, развиваясь преимущественно в детском и молодом возрасте (от 5 до 25 лет). Заболевание протекает в виде рецидивирующих бронхолегочных инфекций и сопровождается постоянным кашлем с мокротой. Поражение бронхов при бронхоэктатической болезни может ограничиваться одним сегментом или долей легкого либо быть распространенным.
Причиной первичных бронхоэктазов служат врожденные пороки развития бронхов — недоразвитие (дисплазия) бронхиальной стенки. Врожденная бронхоэктатическая болезнь встречается гораздо реже приобретенных бронхоэктазов. Приобретенные бронхоэктазы возникают в результате частых бронхолегочных инфекций, перенесенных в детском возрасте — бронхопневмонии, хронического деформирующего бронхита, туберкулеза или абсцесса легкого. Иногда бронхоэктатическая болезнь развивается вследствие попадания инородных тел в просвет бронхов.
Патогенез
Хроническое воспаление бронхиального дерева вызывает изменения в слизистом и мышечном слоях бронхов, а также в перибронхиальной ткани. Становясь податливыми, пораженные стенки бронхов расширяются. Пневмосклеротические процессы в легочной ткани после перенесенных бронхитов, пневмоний, туберкулеза или абсцесса легкого приводят сморщиванию легочной паренхимы и растяжению, деформации бронхиальных стенок. Деструктивные процессы также поражают нервные окончания, артериолы и капилляры, питающие бронхи.
Веретенообразные и цилиндрические бронхоэктазы поражают крупные и средние бронхи, мешотчатые — более мелкие. Неинфицированные бронхоэктазы, немногочисленные и небольшие по размерам, могут длительное время не проявлять себя клинически. С присоединением инфекции и развитием воспалительного процесса бронхоэктазы заполняются гнойной мокротой, поддерживающей хроническое воспаление в видоизмененных бронхах. Так развивается бронхоэктатическая болезнь. Поддержанию гнойного воспаления в бронхах способствует бронхиальная обструкция, затруднение самоочищения бронхиального дерева, снижение защитных механизмов бронхолегочной системы, хронические гнойные процессы в носоглотке.
Классификация
Согласно общепринятой классификации бронхоэктазы различаются:
· по виду деформации бронхов — мешотчатые, цилиндрические, веретенообразные и смешанные;
· по степени распространения патологического процесса — односторонние и двусторонние (с указанием сегмента или доли легкого);
· по фазе течения бронхоэктатической болезни — обострение и ремиссия;
· по состоянию паренхимы заинтересованного отдела легкого — ателектатические и не сопровождающиеся ателектазом;
· по причинам развития — первичные (врожденные) и вторичные (приобретенные);
· по клинической форме бронхоэктатической болезни — легкая, выраженная и тяжелая формы.
1. Легкая форма бронхоэктатической болезни характеризуется 1-2 обострениями за год, длительными ремиссиями, в периоды которых пациенты чувствуют себя практически здоровыми и работоспособными.
2. Для выраженной формы бронхоэктатической болезни характерны ежесезонные, более длительные обострения, с отделением от 50 до 200 мл гнойной мокроты в сутки. В периоды ремиссий сохраняется кашель с мокротой, умеренная одышка, снижение трудоспособности.
3. При тяжелой форме бронхоэктатической болезни наблюдаются частые, продолжительные обострения с температурной реакцией и кратковременные ремиссии. Количество выделяемой мокроты увеличивается до 200 мл, мокрота часто имеет гнилостный запах. Трудоспособность во время ремиссий сохранена.
Симптомы бронхоэктатической болезни
Основным проявлением бронхоэктатической болезни служит постоянный кашель с отхождением гнойной мокроты с неприятным запахом. Особенно обильным выделение мокроты бывает по утрам («полным ртом») или при правильном дренажном положении (на пораженном боку с опущенным головным концом). Количество мокроты может достигать нескольких сотен миллилитров. В течение дня кашель возобновляется по мере накопления в бронхах мокроты. Кашель может приводить к разрыву кровеносных сосудов в истонченных бронхиальных стенках, что сопровождается кровохарканьем, а при травмировании крупных сосудов — легочным кровотечением.
Хроническое гнойное воспаление бронхиального дерева вызывает интоксикацию и истощение организма. У пациентов с бронхоэктатической болезнью развивается анемия, похудание, общая слабость, бледность кожных покровов, наблюдается отставание физического и полового развития детей. Дыхательная недостаточность при бронхоэктатической болезни проявляется цианозом, одышкой, утолщением концевых фаланг пальцев рук в виде «барабанных палочек» и ногтей в форме «часовых стеклышек», деформацией грудной клетки.
Частота и длительность обострений бронхоэктатической болезни зависят от клинической формы заболевания. Обострения протекают в виде бронхолегочной инфекции с повышением температуры тела, увеличением количества отделяемой мокроты. Даже вне обострения бронхоэктатической болезни сохраняется продуктивный влажный кашель с мокротой.
Осложнения
Осложненное течение бронхоэктатической болезни характеризуется признаками тяжелой формы, к которым присоединяются вторичные осложнения: сердечно-легочная недостаточность, легочное сердце, амилоидоз почек, печени, нефрит и др. Также длительное течение бронхоэктатической болезни может осложняться железодефицитной анемией, абсцессом легких, эмпиемой плевры, легочным кровотечением.
Диагностика
При физикальном исследовании легких при бронхоэктатической болезни отмечается отставание подвижности легких в дыхании и притупление перкуторного звука на пораженной стороне. Аускультативная картина при бронхоэктатической болезни характеризуется ослабленным дыханием, массой разнокалиберных (мелко-, средне- и крупнопузырчатых) влажных хрипов, обычно в нижних отделах легких, уменьшающихся после откашливания мокроты. При наличии бронхоспастического компонента присоединяются свистящие сухие хрипы.
На прямой и боковой проекции рентгенограммы легких у пациентов с бронхоэктатической болезнью обнаруживаются деформация и ячеистость легочного рисунка, участки ателектазов, уменьшение в объеме пораженного сегмента или доли. Эндоскопическое исследование бронхов — бронхоскопия — позволяет выявить обильный, вязкий гнойный секрет, взять материал на цитологию и баканализ, установить источник кровотечения, а также провести санацию бронхиального дерева для подготовки к следующему диагностическому этапу — бронхографии.
Бронхография (контрастное рентгенологическое исследование бронхов) является самым достоверным диагностическим методом при бронхоэктатической болезни. Она позволяет уточнить степень распространенности бронхоэктазов, их локализацию, форму. Бронхография у взрослых пациентов проводится в под местной анестезией, у детей — под общим наркозом. С помощью введенного в бронхиальное дерево мягкого катетера происходит заполнение бронхов контрастным веществом с последующим рентгенологическим контролем и серией снимков. При бронхографии выявляется деформация, сближение бронхов, их цилиндрические, мешотчатые или веретенообразные расширения, отсутствие контрастирования ветвей бронхов, расположенных дистальнее бронхоэктазов. Для диагностики степени дыхательной недостаточности пациенту с бронхоэктатической болезнью проводят исследования дыхательной функции: спирометрию и пикфлоуметрию.
Лечение бронхоэктатической болезни
В периоды обострений бронхоэктатической болезни основные лечебные мероприятия направлены на санацию бронхов и подавление гнойно-воспалительного процесса в бронхиальном дереве. С этой целью проводится антибиотикотерапия и бронхоскопический дренаж. Применение антибиотиков возможно как парентерально (внутривенно, внутримышечно), так и эндобронхиально при проведении санационной бронхоскопии. Для лечения хронических воспалительных процессов бронхов применяют цефалоспорины (цефтриаксон, цефазолин, цефотаксим и др.), полусинтетические пенициллины (ампициллин, оксациллин), гентамицин.
При бронхоэктатической болезни дренаж бронхиального дерева осуществляется также приданием пациенту положения в кровати с приподнятым ножным концом, облегчающего отхождение мокроты. Для улучшения эвакуации мокроты назначаются отхаркивающие средства, щелочное питье, массаж грудной клетки, дыхательная гимнастика, ингаляции, лекарственный электрофорез на грудную клетку.
Часто при бронхоэктатической болезни прибегают к проведению бронхоальвеолярного лаважа (промывания бронхов) и отсасыванию гнойного секрета с помощью бронхоскопа. Лечебная бронхоскопия позволяет не только промыть бронхи и удалить гнойный секрет, но и ввести в бронхиальное дерево антибиотики, муколитики, бронхолитики, применить ультразвуковую санацию.
Питание пациентов с бронхоэктатической болезнью должно быть полноценным, обогащенным белком и витаминами. В рацион дополнительно включаются мясо, рыба, творог, овощи, соки, фрукты. Вне обострений бронхоэктатической болезни показаны занятия дыхательной гимнастикой, прием отхаркивающих трав, санаторно-курортная реабилитация.
При отсутствии противопоказаний (легочного сердца, двусторонних бронхоэктазов и др.) показано хирургическое лечение бронхоэктатической болезни — удаление измененной доли легкого (лобэктомия). Иногда оперативное лечение бронхоэктатической болезни проводится по жизненным показаниям (в случае тяжелого, непрекращающегося кровотечения).
Прогноз и профилактика
Оперативное удаление бронхоэктазов в ряде случаев приводит к полному выздоровлению. Регулярные курсы противовоспалительной терапии позволяют достичь длительной ремиссии. Обострения бронхоэктатической болезни могут возникать в сырое, холодное время года, при переохлаждении, после простудных заболеваний. При отсутствии лечения бронхоэктатической болезни и ее осложненном варианте течения прогноз неблагоприятен. Тяжелое длительное течение бронхоэктатической болезни приводит к инвалидизации.
Профилактика развития бронхоэктатической болезни предполагает диспансерное наблюдение пульмонолога за больными с хроническими бронхитами и пневмосклерозом, их своевременное и адекватное лечение, исключение вредных факторов (курения, производственных и пылевых вредностей), закаливание. С целью предупреждения обострений бронхоэктатической болезни необходима своевременная санация придаточных пазух носа при синуситах и полости рта при заболеваниях зубо-челюстной системы.
1.2 Проблемы пациентов
Основными жалобами при бронхоэктатической болезни являются кашель с мокротой и периодически возникающее ухудшение общего состояния, зависящее от обострения инфекционного процесса и связанной с этим интоксикацией. Характерен постоянный упорный персистирующий кашель. Лишь изредка он бывает сухим, чаще — со слизистой или слизисто-гнойной мокротой до 50-200 мл в сутки. Наибольшее количество мокроты выделяется по утрам, после чего в течение дня кашель может особенно не беспокоить больного. По мнению Маллори, во время кашля давление выше в 13 альвеолах, чем в бронхах, поэтому бронхи скорее имеют тенденцию сжиматься, а не расширяться. У некоторых больных (чаще при поражении передних сегментов средней доли) кашель беспокоит по ночам в положении на спине. Больные часто обращают внимание на то, что для более эффективного откашливания мокроты им приходится принимать вынужденное положение: свесившись с кровати вниз головой или перегнувшись через спинку стула, край ванны.
Особенно характерно такое положение для поражения бронхоэктазами нижних долей. Больные с бронхоэктазами хорошо знают то положение тела, при котором мокрота отходит лучше всего. Количество мокроты бывает то больше, то меньше, характер ее тоже меняется. В частности, мокрота слизистого характера периодически делается гнойной, приобретает неприятный запах, становится обильной. Такое состояние может продолжаться довольно долго, месяцами. Большое количество мокроты с гнилостным запахом свойственно распространенным мешотчатым бронхоэктазам. Довольно частым (до 30 % больных) симптомом бронхоэктатической болезни является кровохарканье. На примесь прожилок крови в мокроте жалуются примерно треть больных. Нередко (у 10 % больных) наблюдается также легочное кровотечение, однако обильными при бронхоэктазах они не бывают. Причиной кровохарканья и легочных кровотечений в этих случаях является гиперемия рыхлой, гипертрофированной и легкоранимой слизистой оболочки бронхов в области изъязвлений, наличие грануляций, сосуды которых местами имеют варикозные изменения. В отдельных случаях кровохарканье является единственным симптомом бронхоэктазий.
На боль в груди жалуются примерно 50 % больных; боль соответствует области поражения, имеет постоянный тупой характер, умеренную интенсивность. Наличие боли объясняют развитием спаечного процесса. Характерно, что боль стихает после того, как больной хорошо откашливает мокроту. К постоянным жалобам относят одышку. Она появляется при нагрузке. Сильная одышка — неблагоприятный признак болезни, свидетельствующий о распространенном и далеко зашедшем процессе. Может развиться астматическое состояние по типу бронхита с астматическим компонентом, характеризующееся приступами одышки с затрудненным выдохом.
Этот компонент при бронхоэктазиях выявляется довольно 14 часто — у 25 % больных, однако истинная аллергическая бронхиальная астма бронхоэктазиям сопутствует редко. Аускультативные данные могут быть весьма характерными, но полностью зависят от формы, распространенности бронхоэктазий и фазы течения заболевания. Наиболее типичны постоянные звучные разнокалиберные хрипы на фоне жесткого дыхания на стороне поражения, над пораженными отделами легких. Хрипы можно выслушать не только в фазе обострения, но и ремиссии. Температура тела в основном субфебрильная, с отдельными температурными «свечками». Такое состояние может длиться довольно долго — 1-2 месяца и более. В период ремиссии (благополучный период, без проявлений заболевания или с небольшими симптомами) пациента может беспокоить кашель с выделением небольшого количества слизисто-гнойной мокроты, или симптомы полностью отсутствуют. Обострение: кашель с большим количеством гнойной мокроты с неприятным запахом. Мокрота лучше отходит по утрам и в определенном положении тела —
на противоположном нахождению боку. При отстаивании мокрота разделяется на 2 слоя. Больные жалуются на кашель со слизисто-гнойной или гнойной мокротой иногда обильной, «полным ртом»; симптомы интоксикации — повышение температуры тела, слабость,
повышенное потоотделение, головная боль, снижение аппетита и работоспособности; одышка;
возможно кровохарканье (из-за разрыва капилляров легочной сосудистой сети);
боль в грудной клетке
. При длительном течении: цианоз пальцев, губ, кончика носа (из-за развития сердечнолегочной недостаточности);
15 изменение формы пальцев и ногтей — «барабанные палочки», «часовые стекла»;
перкуторно: коробочный звук с участками притупления;
аускультативно: в обострении сухие и влажные (средне и крупнопузырчатые).
Консервативное лечение проводится при начальных формах болезни, при тяжелых двухсторонних процессах и при подготовке больных к оперативному вмешательству.
Такое лечение включает в себя лечебный режим, лечебное питание, обеспечение достаточно эффективного дренажа бронхов, воздействие на микробную флору, повышение общей реактивности организма, санации хронических очагов инфекции.
Лечебный режим должен включать в себя ежедневную дыхательную и гигиеническую гимнастику, исключение курения и алкоголя. Питание строится на основе диеты №15 с учетом следующих принципов:
1) увеличение содержания белка (100-120 г в сутки), витаминов группы В, витаминов А, С, Е, кальция, калия, железа;
2) ограничение жиров (75-90 г в сутки), углеводы и энергетическая ценность рациона в пределах физиологической нормы;
3) некоторое ограничение поваренной соли.
С целью санации бронхиального дерева назначаются муколитические препара-ты (бромгексин, амброксол, ацетилцистеин), средства стимулирующие откашливание ( трава термопсиса, корень солодки), перкуссионный массаж. Для улучшения отхождения мокроты проводится постуральный дренаж несколько раз в день. При локализации бронхоэктазов в нижней доле правого легкого мокрота легче отходит в положении на левом боку с опущенным головным концом. При локализации в нижней доле левого легкого — в таком же положении, но на правом боку. Если бронхоэктазами поражены верхние доли, мокрота легче отходит в положении сидя.
В фазу обострения нагноительного процесса в бронхах проводится антибактериальная терапия с учетом микробной флоры выделяемой мокроты.
Для повышения общей реактивности организма назначают меилурацил, адаптогены ( настойка женьшеня, элеутерококка, мумие), ретаболил. В ремиссию пациентам показано санаторно-курортное лечение в санаториях.
Главным направлением в комплексном консервативном лечении бронхоэктатической болезни является очищение бронхиального дерева.
Методы очищения делятся на:
? пассивные (позиционный дренаж и применение отхаркивающих средств)
? активные (отсасывание содержимого бронхов, их промывание и по-следующее введение в бронхи лекарственных веществ).
Позиционный дренаж проводят в соответствии с расположением бронхоэктазов:
? при базальных бронхоэктазах для удаления секрета из бронхов надо значительно поднять ножной конец кровати или перевесить туловище через край кровати;
? при расположении бронхоэктазов в IV и V сегментах, больного укладывают на спину с опущенным головным концом кровати и под больной бок подкладывают подушку.
Позиционный дренаж проводят не менее 2 раз в сутки (утром после сна и вечером перед сном). При обострении бронхоэктатической болезни дренаж следует проводить многократно, стараясь более полно освободить бронхиальное дерево от содержимого.
Способствуют отхождению мокроты также дыхательная гимнастика, вибрационный массаж грудной клетки. Эффект дренажа усиливается назначением отхаркивающих средств и мокроторазжижающих препаратов (АЦЦ, мукалтин, бромгексин, амброксол).
? антибиотики в/м или аэрозольно (пенициллин, оксациллин, ампи-циллин, гентамицин, цефалоспорины, фторхинолоны). Для получения должного эффекта и достижения высокой концентрации антибиотиков в зоне гнойника необходимо назначать два или три антибиотика с различным спектром действия в их максимальных концентрациях;
Лучшими способами доставки этих препаратов является их введение при санационной бронхоскопии непосредственно в бронх или ингаляционно с помощью небулайзера. При тяжелом течении антибиотики вводятся внутривенно.
? хирургическое (удаление пораженной доли).
? при ограниченном одностороннем поражении:
? неэффективности консервативной терапии;
? при точно установленной вторичной природе бронхоэктазов;
? по жизненным показаниям в случае развития осложнений (пневмото-ракс, легочное кровотечение, гангрена легкого).
Противопоказания к оперативному лечению:
? двустороннее диффузное поражение легких;
? выраженная сердечная недостаточность.
? большое содержание белка, витаминов и микроэлементов;
? жидкость до 2-х литров в сутки (минеральные воды).
С целью профилактики бронхоэктатической болезни необходимы диспансерное наблюдение за больными хроническим бронхитом, пневмонией, их систематическое лечение, исключение влияния на организм вредных факторов (курение, производственные пылевые вредности), закаливание. Существенное значение имеют борьба с детскими инфекционными болезнями (корь, коклюш, грипп), правильное и адекватное их лечение. Лица, страдающие бронхоэктатической болезнью, нуждаются в трудоустройстве, а при тяжелом течении болезни — в переводе на инвалидность. дыхательный бронхоэктатический гнойный воспаление
Роль медсестры в профилактике бронхоэктатической болезни
? своевременное и адекватное лечение бронхитов, пневмоний, осо-бенно у детей при коре, коклюше, гриппе;
? соблюдение техники безопасности на производствах, где работа связана с загазованностью, запыленностью, большой влажностью;
? диспансерном наблюдении за пациентами с назначением обще-укрепляющих средств, иммуномодуляторов в осенне-зимний период;
? проведение постурального дренажа, ЛФК, массаж;
? отказ от курения и алкоголизации;
? исключения контакта с профессиональными вредностями;
? своевременное лечение ОРВИ, гриппа;
? санаторно-курортное лечение — южный берег Крыма, местные санатории.
В последние годы в здравоохранении получает все большее распространение новое направление — реабилитация больных и инвалидов.
Согласно определению Комитета экспертов ВОЗ, реабилитация представляет собой комплекс координировано проводимых мероприятий лечебного, физического, психологического, социального, профес-сионального и педагогического характера, направленных на возможно дости-жимое для данного индивидуума восстановление здоровья, физического, пси-хического и социального (включая трудоспособность) статусов, утраченных в результате заболевания или травмы.
Основная цель реабилитации — достижение максимально возможного участия реабилитируемого в жизни общества и семьи и обеспечение его социальной и экономической независимости. Следовательно, реабилитация преследует цель не только наиболее полного восстановления здоровья и адаптации больных к окружающей среде, но и вмешательства в непосредственное окружение и общество больных в целом для содействия их социальной интеграции. Именно поэтому для достижения основной цели реабилитации — восстановления человека как личности — необходимы совместная скоординированная дея-тельность различных ведомств и осуществление реабилитации по многим направлениям. Приоритетное значение в системе реабилитационных мероприя-тий, разумеется, имеет медицинская реабилитация.
Реабилитация больных с бронхоэктатической болезнью включает:
2) Особенности диеты
3) Лечебно-физическая культура (ЛФК)
4) Физиотерапевтические процедуры
5) Отказ от вредных привычек
7) Санаторно-курортное лечение
Хронические болезни нижних дыхательных путей были причиной смерти 40,6% всех умерших от болезней органов дыхания, при этом бронхоэктазия составляла 5% среди них. Единственным методом, который предстовляет возможность снизить ущерб, наносимый обществу этой группой БОД, является активное диспансерное наблюдение.
Цель его: своевременное выявление, предупреждение осложнений, обострений заболеваний, их профилактика и осуществление реабилитационных мероприятий.
В соответствии с приказом Минздрава России от 15.11.2012 №916н «Об утверждении порядка оказания медицинской помощи населению по профилю 22 «пульмонология» врачи, оказывающие первичную медико-санитарную помощь, совместно с пульмонологом проводят диспансерное наблюдение пациентов с хроническими болезнями органов дыхания».
Бронхоэктатическая болезнь с локальными изменениями и редкими (не более 2 раз в год) обострениями:
? осмотр терапевтом — 3 раза в год;
? осмотр пульмонологом, торакальным хирургом, ЛОР-врачом, сто-матологом — 1 раз в год; осмотр фтизиатром — по показаниям;
? обследование: анализ крови, анализ мокроты общий и на БК, анализ мочи, флюорография — 2 раза в год; биохимический анализ крови на острофазовые реакции, ЭКГ — 1 раз в год; бронхоскопия, томография — по показаниям; посев мокроты на чувствительность к антибиотикам перед антибиотикотерапией — по необходимости;
? противорецидивное лечение — 2 раза в год (весной и осенью) при ОРВИ и гриппе: антибактериальная и противовоспалительная терапия, позиционный дренаж, ЛФК, санация бронхиального дерева, общеукрепляющая терапия; полноценное питание; лечение в санаториях-профилакториях, на курортах; профориентация и трудоустройство.
Бронхоэктатическая болезнь с распространенными изменениями и ча-стыми (более 3 раз в год) обострениями:
? осмотры терапевтом — 1 раз в 6 месяцев; осмотры другими специа-листами с частотой, указанной в предыдущей группе;
? осмотр пульмонологом — 1 раз в 6 месяцев
? объем лабораторных обследований тот же, что в предыдущей груп-пе, кроме того, производится биохимический анализ крови на общий белок, белковые фракции, глюкозу, креатинин, мочевину — 1 раз в год;
? противорецидивное лечение в вышеизложенном объеме.
Лечебное питание при бронхоэктатической болезни, абсцессе и гангрене легких является весьма существенным компонентом в применяемой комплекс. При построении диетотерапии этого тяжелого контингента больных необходимо учитывать все клинико-метаболические нарушения, характеризующие нагноительные процессы в легких. Диета предусматривает повышение иммунобиологических защитных сил организма, стимуляцию репаративных процессов (в частности, регенерацию эпителия дыхательных путей), восполнение значительных потерь белка, витаминов и минеральных солей, предупреждение развития амилоидоза, дезинтоксикацию организма, уменьшение явлений воспалительной экссудации, улучшение окислительных процессов, щажение деятельности сердечнососудистой системы, стимуляцию желудочной секреции, кроветворения.
Это достигается путем назначения диеты достаточно высокой калорий-ности (2600-3000 ккал) с повышенным содержанием полноценных белков (130-140 г), умеренным ограничением жиров (70-90 г) и нормальным содержанием углеводов (400 г.). Предусматривается увеличение продуктов, богатых витаминами (особенно ретинолом, аскорбиновой кислотой, витаминами группы В, D, а при кровохарканье и витамином К), а также солями кальция, фосфора, марганца, меди и цинка. Высокая доля белка в диете обеспечивает повышение иммунобиологических защитных сил организма, восполнение белка, теряемого с мокротой, стимулирует репаративные процессы, предупреждает и задерживает развитие амилоидоза.
Аскорбиновая кислота, витамины группы В, ретинол, соли марганца, цинка, меди способствуют дезинтоксикации организма, положительно влияют на окислительные процессы и белковый обмен. Ретинол улучшает регенерацию эпителия слизистой оболочки дыхательных путей; витамин Bi2 и фолиевая кислота предотвращают развитие лейкопении, анемии. Улучшению аппетита и стимуляции желудочной секреции способствует включение овощей, фруктов, ягод и соков из них, мясных и рыбных бульонов и некоторое ограничение жиров в рационе. Ограниченно поваренной соли до 6-8 г оказывает противовоспалительный эффект, уменьшает экссудацию, задержку жидкости в организме и тем самым препятствует развитию недостаточности кровообращения. В диете 24 предусмотрено ограничение свободной жидкости, что способствует уменьшению количества отделяемой мокроты и щажению сердечнососудистой системы. Диета содержит 130-140 г белков, 80-100 г жиров, 350-400 г углеводов. Калорийность 2700-3000 ккал. В диете содержится повышенное количество тиамина, рибофлавина, витамина В6 (по 4-б мг), никотиновой кислоты (50-60мг), аскорбиновой (250-300 мг), ретинола (до 4 мг) и витамина D (до 1000-1500 ME). Ограничено содержание поваренной соли (6-8 г), жидкости и повышено количество кальция, фосфора и веществ, обладающих липотропным свойством.
Приводим примерное однодневное меню диеты при хронических нагноительных процессах легких .
При обострении воспалительного процесса целесообразно ограничить поваренную соль до 4-5 г, углеводы. до 200-250 г и включать продукты, богатые солями кальция (салат, сыр и др.).
В амбулаторных условиях больным, сохраняющим трудоспособность, рекомендуется расширить диету по калорийности в соответствии с энерготратами и образом жизни. Химический состав такой диеты: белков 140 г (из них 94 г животных), жиров 100 г (из них 85 г животных), углеводов 430-450 г (из них за счет овощей и фруктов 160 г, за счет круп и хлеба 200 г, сахара, меда, варенья 65 г), поваренной соли 6 г, кальция 1-1,9 г, фосфора 1,5 г, магния 0,5 г, железа 20 мг, аскорбиновой кислоты 200 мг, никотиновой кислоты 15 мг, фолиевой кислоты 0,2 мг; витаминов Bi, В2, В6 по 5 мг, Bi2 15 мкг, А 4 мг, каротина 6 мг, никотиновой кислоты 30-40 мг. Калорийность диеты 3000-3200 ккал. Общее количество жидкости 1000 мл (свободной 400-500 мл). Принимать пищу следует не менее 5 раз в сутки.
ЛФК (лечебная физическая культура) — это метод лечения, профилактики и реабилитации заболеваний, который заключается в применении специально подобранных физических упражнений и постановке правильного дыхания. В основе ЛФК лежит использование одной из главных биологических функций организма — движения, как основного стимулятора роста, развития и формирования организма.
? Общее укрепление организма
? Стимуляция более полного выделения мокроты
? Улучшение вентиляции и газообмена в легких
? Тренировка дыхательных мышц
В методике ЛФК при бронхоэктатической болезни главное место зани-мают дренажные упражнения и дренажные положения тела — постуральный дренаж — все это способствует более эффективному удалению из легких патологического секрета. В зависимости от локализации патологического процесса существуют различные положения и упражнения. Для создания лучшего оттока патологического секрета из пораженной верхней доли правого легкого необходимо, чтобы больной, сидя на стуле или лежа наклонял туловище влево с одновременным поворотом его на 45° вперед, при этом рука с больной стороны должна быть поднята вверх. В этом положении, откашливаясь, он задерживается на несколько секунд, а инструктор (или при самостоятельных занятиях другой больной, родственник) надавливает синхронно с кашлевыми толчками на верхнюю часть грудной клетки, механически способствуя выведению мокроты. Дренирование полости, находящейся в верхней доле, производится, когда больной лежит на здоровом боку. При этом головной конец кровати опущен на 25-30 см, рука со стороны поражения поднята вверх (вдох). На выдохе, чтобы предупредить затекание мокроты в здоровое легкое, больной медленно поворачивается на живот; в этом положении он находится несколько секунд и кашляет. Инструктор в это время синхронно с кашлевыми толчками надавливает на верхнюю часть грудной клетки.
С учетом топографии бронхов средней доли для ее дренирования боль-ному, сидящему на кушетке (ножной конец кушетки или кровати приподнят на (20-30 см), необходимо медленно полностью откинуться назад. Инструктор при этом легко надавливает на переднюю поверхность грудной клетки, способствуя продвижению мокроты на выдохе; покашливая, больной делает повороты туловища влево и вперед. Поднимаясь с кушетки, он наклоняется вперед, стремясь руками коснуться стоп. Во время наклонов вперед больной выделяет мокроту. Инструктор во время покашливания больного надавливает на область средней доли (переднебоковая поверхность грудной клетки) синхронно с кашлевыми толчками. Затем следует пауза от 30 с до 1 мин и повторение упражнения до 3-4 раз.
Дренирование правой нижней доли легкого осуществляется из положения больного лежа на животе с опущенным головным концом кушетки или кровати на 30-40 см, руки опущены иногда до пола. При отведении правой руки в сторону, больной делает медленный полуповорот на левый бок, глубокий вдох, затем на медленном выдохе с покашливанием возвращается в исходное положение. Инструктор синхронно с кашлевыми толчками надавливает руками на нижние отделы грудной клетки.
Также хорошо мокрота отделяется при поражении правой нижней доли легкого из положения больного на левом боку (ножной конец кровати поднят). На вдохе больной поднимает вверх правую руку, на выдохе — с покашливанием он надавливает ею на боковой и нижний отделы грудной клетки толчкообразно, синхронно с кашлем. Инструктор в это время слегка поколачивает по заднесреднему отделу грудной клетки между лопатками, способствуя тем самым отделению мокроты от стенок бронхов.
Выполнение больным динамических дыхательных упражнений, стоя на четвереньках, способствует дренированию бронхов при двустороннем поражении бронхов. Рекомендуется следующее упражнение: на выдохе, сгибая руки, опустить верхнюю часть туловища, таз поднять как можно выше (имитация подлезания). В конце выдоха, покашливая, больной возвращается в исходное положение — вдох. Из основного положения на вдохе больной поочередно поднимает правую руку в сторону и вверх, одновременно опуская здоровую сторону туловища. На выдохе — наклон верхней части грудной клетки как можно ниже, таз поднять как можно выше (имитация подлезания). В конце выдоха — покашливание.
Особенно важно следить за улучшением вентиляции и состоянием бронхиального дерева нижних долей легких, поскольку это самые активные в функциональном отношении отделы и именно нижнедолевые бронхоэктазы чаще всего встречаются при гнойных заболеваниях легких. Регулярное выполнение больным 4-5 упражнений сразу после ликвидации острого воспалительного процесса способствует быстрейшему удалению мокроты, восстановлению функции внешнего дыхания. Улучшению вентиляции нижних отделов легких и подвижности диафрагмы способствует выполнение больным упражнений из исходного положения сидя на стуле или лежа на кушетке: разводя руки в сторону, он делает глубокий вдох, затем на выдохе поочередно подтягивает к грудной клетке ноги, согнутые в коленях, в конце выдоха — покашливание и выведение мокроты. В этом же положении (или в исходном положении сидя или лежа) обучению больного правильному вдоху и выдоху способствует упражнение, когда, глубоко вдохнув, он делает медленный выдох, руками надавливая на нижние и средние отделы грудной клетки.
ЛФК противопоказана в поздние периоды бронхоэктатической болезни, когда возможны легочные кровотечения, распространение гноя и ухудшение состояния больного.
Бронхоэктатическая болезнь — из методов физиотерапии ведущее место занимает применение аэро и электроаэрозолей, которое сочетается с введением лекарственных веществ эндобронхиально.
Для восстановления дренажной функции бронхов применяют физиотерапию в виде ингаляции бронхолитических средств в сочетании с десенсибилизирующими и муколитическими препаратами: эфедрином (1 мл 2% раствора в 2 мл дистиллированной воды на процедуру), изадрином (0,5% раствором-5 вдыханий), беротеком, сальбутамолом (1-2 вдыхания из карманного ингалятора), эуфиллином (3-5 мл 2,4% раствора на ингаляцию), димедролом (0,02 г веще-ства, растворенного в 3 мл дистиллированной воды).
Из муколитических препаратов особенно показано применение в ингаляциях ацетилцистеина (по 3-4 мл 20% раствора 3-4 раза в день); применяют протеолитнческие ферменты: панкреатин (0,25-0,5г), трипсин (5-10 мг), химопсин (25-30 мг) и рибонуклеазу (25мг). В качестве растворителя для этих энзимов используют 1 % раствор гидрокарбоната натрия; на ингаляцию расходуют 3-6 мл раствора.
При улучшении дренажной функции бронхов в фазе стихающего обострения применяют в виде ингаляций антибиотики.
При обострениях, особенно при вовлечении в воспалительный процесс окружающих тканей, больным показано применение УВЧ с легким ощущением тепла на область проекции бронхоэктазав. При наличии небольшого числа бронхоэктазов и их более локальном расположении показано применение ДМВ (25-30 Вт) с использованием излучателя 20×10 см или диаметром 15 см.
Введение внутрь лекарственных веществ целесообразно сочетать с гальванизацией грудной клетки в области поражения, особенно у больных с изменениями в окружающих тканях (поперечная методика, плотность тока 0,03-0,05 мА/см2, продолжительность процедур, проводимых ежедневно, 20-40 мин; на курс лечения 10-15 процедур).
Гальванизацию рекомендуется проводить сразу после введения препарата при внутривенном введении и через 1 ч — при внутримышечном.
Отказ от вредных привычек.
Больные с бронхоэктатической болезнью нередко имеют приличный стаж курения. Несмотря на то, что этим они только усугубляют свое состояние, они не бросают курить. Было доказано, что бронхоэктатическая болезнь может передаваться по наследству, и курильщики, родственники которых страдают подобным заболеванием, как правило, также сталкиваются с ним в возрасте после 30 лет. Считается, что по наследству передаются дефект гуморальных факторов защиты дыхательных путей и сниженная концентрация эластических волокон в стенках бронхов, что в сочетании приводит к частым тяжелым хроническим инфекциям, которые завершаются формированием бронхоэктатических полостей. Курение у таких людей только провоцирует поражение бронхов, угнетая секреторный эпителий, производящий слизь, защищающую стенки бронхов от бактериальной агрессии.
Бронхоэктатическая болезнь является хроническим медленно прогрессирующим заболеванием дыхательной системы, на нынешнем технологическом уровне лечение только замедляет развитие болезни и улучшает качество жизни. Отказ от курения является одним из обязательных элементов контроля данного заболевания.
Фитотерапия, как составная часть комплексной терапии, направлена на купирование обострения воспалительного процесса, предупреждение рецидива.
Назначаются растения с противовоспалительным (зверобой, ромашка аптечная, подорожник и др.), антибактериальным, дезинфицирующим (календула, зверобой, шиповник, шалфей и др.), отхаркивающим действием (солодка, мать-и-мачеха, алтей и др.). При этом следует учитывать более эффективные фитопрепараты, содержащие эфирные масла: сосновые почки, шишки ели, ягоды можжевельника, эвкалипт. В большой концентрации эфирные масла уменьшают секрет бронхиальных желез, обладают дезодорирующим, бронхолитическим и антисептическим действием.
Сосновые почки, шишки ели, плоды можжевельника, корни солодки, первоцвета, трава багульника, зверобоя, душицы, листья подорожника — по 2 г. Приготовить 0,5 л отвара, принимать по 75-100 мл 5-6 раз в день в теплом виде, после еды.
Сбор при кровохарканье и анемии: алтей, багульник, коровяк густоцветковый, крапива, пастушья сумка, спорыш, кора калины и барбариса, водяной перец, тысячелистник — по 2 г. Приготовить 0,6 л отвара, принимать по 75-100 мл 5-6 раз в день.
Лечение на климатических курортах показано при всех хронических легочных заболеваниях. Под влиянием климатопроцедур (оздоровительные прогулки, воздушные и солнечные ванны, сон на воздухе и у моря, купание в море) повышается проходимость бронхов, предупреждается и снижается тяжесть приступов бронхиальной астмы, возрастают резервные возможности дыхательного аппарата. Климатические факторы при заболеваниях органов дыхания оказывают десенсибилизирующее, противовоспалительное и антисептическое действие, способствуя тем самым стиханию воспалительных явлений, уменьшению кашля и мокроты. Обилие в атмосфере отрицательных ионов, присущее горным местностям, морским побережьям и лесным массивам, благоприятно действует на человеческий организм: облегчается дыхание, стимулируются биологические процессы, улучшается настроение.
Больных с бронхоэктатической болезнью в фазе ремиссии при ограни-ченных инфильтративных изменениях без выделения гнойной обильной мокроты, при дыхательной недостаточности не выше I стадии, без склонности к кровохарканью, а также в состоянии после оперативных вмешательств при окрепшем послеоперационном рубце, достаточной компенсации функционального состояния основных физиологических систем организма не ранее чем через 3- 4 мес после операции при легочно-сердечной недостаточности не выше I стадии направляют на климатолечебные курорты (Южный берег Крыма, Кис-ловодск, Сочи, Гагра, Юмато-во, Паланга, Анапа, Бад-Грунд, Канн, Коста-Бланка, Коста-де-Соль, Бад-Киссинген, Аликанте, Серебряный Берег) с включением аэротерапии в теплое время года при пребывании на курорте до 30-45 дней, а при дыхательной недостаточности II стадии, без склонности к кровохарканью после санации бронхиального дерева и послеоперационном состоянии при легочно-сердечной недостаточности не выше II стадии, не ранее чем через 6 мес после операции — в местные санатории.
При тяжелом течении брон-хоэктатической болезни санаторно-курортное лечение не оказывает выраженного влияния на отдаленные результаты терапии. Улучшение состояния больных бронхоэктатической болезнью констатируют при положительной динамике: уменьшение потливости, слабости, количества отделяемой мокроты, одышки, реже кашля, клинические, лабораторные и рентгенологические признаки ремиссии воспалительного процесса в легких, отсутствие обострения основного заболевания в течение 6 мес. Снижение числа дней нетрудоспособности на 50 % (по основному заболеванию) в течение года свидетельствует о стойком улучшении состояния больных. Ухудшение общего самочувствия, появление слабости, потливости, повышение температуры тела, учащение кашля, увеличение объема отделяемой гнойной мокроты, сухие и разнокалиберные хрипы в легких при рентгенологических и лабораторных признаках активности воспалительного процесса в легких и нарастание легочно-сердечной недостаточности ухудшают состояние.
У больных с бронхоэктатической болезнью, перенесших операции на легких по поводу нагноительных процессов, с окрепшим послеоперационным рубцом улучшение состояния проявляется хорошим самочувствием, уменьшением слабости, повышением физической работоспособности на 25 %, ремиссией после воспалительного процесса в легких с положительной динамикой показателей ФВД и отсутствием обострения воспалительного процесса в легких в течение года. Ухудшение состояния характеризуется появлением слабости, кашля, увеличением количества мокроты и повышением температуры тела, клинических, рентгенологических и лабораторных признаков активности воспалительного процесса в легких наряду с отрицательной динамикой показателей ФВД — нарастанием рестриктивных и обструктивных нарушений вентиляции. Рекомендуют для лечения бронхоэктатической болезни климатические курорты: Алушта, Анапа, Бахмаро, Геленджик, Зеленый Мыс, Кисловодск, Нальчик, Новый Афон, Сочи, Феодосия, Чолпон-Ата, Шуша, Юматово, Ялта.
1.3 Роль сестры в уходе за пациентами
Стандартизированный план сестринских вмешательств
Уход за больными — это важная составляющая деятельность медицинской сестры, иногда правильный уход играет основную роль в выздоровлении больного, возвращении его к полноценной жизни.
Выделение основных нарушенных потребностей пациента с бронхоэктатической болезнью:
1) Дышать, из-за одышки
2) Употреблять пищу, из-за снижения аппетита, слабости и кашля
3) Спать, из-за кашля с выделением мокроты, одышки и лихорадки
4) Нарушение двигательной активности, из-за одышки, связанная с воспали-тельными процессами бронхов
5) Работать, из-за прогрессирующей слабости (снижение массы тела)
6) Соблюдение личной гигиены, из-за слабости, высокая потливость
1) кашель с отделением гнойной мокроты
Потенциальные проблемы при бронхоэктктической болезни:
1)риск развития легочного кровотечения;
2)риск развития спонтанного пневмоторакса;
3)риск развития абсцесса легкого;
4)риск развития гангрены легкого;
5)риск развития дыхательной недостаточности;
6)риск развития хронического легочного сердца;
7)риск развития амилоидоза;
8)риск развития сепсиса.
Кашель с мокротой
Цель: пациент будет правильно и регулярно откашливать мокроту в течение всего времени заболевания.
План сестринского ухода:
Действия медицинской сестры
Обильное тёплое щелочное питье.
Уменьшить вязкость мокроты, увели-чить ее отделение.
Простейшие физиопроцедуры по назначению врача (горчичники, горя-чие ножные ванны).
Ингаляции по назначению врача.
Уменьшить вязкость мокроты,
расширить просвет бронхов.
Применять муколитические, бронхо-литические и отхаркивающие препа-раты по назначению врача.
Уменьшить вязкость мокроты, улуч-шить её отхождение, расширить про-свет бронхов.
Вибрационный массаж грудной клет-ки, постуральный дренаж.
Улучшить дренажную функцию бронхов.
Обучить пациента культуре кашля
Улучшить отхождение мокроты,
обеспечить инфекционную безопас-ность.
Обеспечить пациента индивидуаль-ной плевательницей, обучить прави-лам пользования плевательницей. Ежедневный контроль мокроты, дез-инфекция мокроты.
Для комфорта пациента
Обеспечить инфекционную безопас-ность,
Выполнять медикаментозные назна-чения врача.
Лечение основного заболевания.
Провести психологическую подго-товку пациента
приготовить инструментарий, асси-стировать врачу при бронхоскопии.
Для достоверности результатов
Для инфекционной безопасности
Для эффективности проведения об-следования
Контроль самочувствия, жалоб, ха-рактера кашля, отделяемой мокроты, ЧСС, АД, ЧДД.
Контроль эффективности вмеша-тельств, ранняя диагностика ослож-нений
Кашель исчезает, мокрота прекратит выделяться на фоне полного выздоровления.
Сестринская помощь при неотложных состояниях.
Сестринская помощь при кровохарканье .
Кровохарканье относится к числу опасных для жизни осложнений, по-скольку даже незначительное выделение крови может быстро и трагически стать массивным и закончится летально.
План сестринского ухода Действия медицинской сестры
Придать положение больному сидя или полусидя
Подобные документы
Бронхоэктатическая болезнь
Реабилитация больных при бронхоэктатической болезни. Основная цель реабилитации. Способы проявления бронхоэктатической болезни. Лечебно-физическая культура при бронхоэктатической болезни. Первичная и вторичная профилактика бронхоэктатической болезни.
Физическая реабилитация при хирургическом вмешательстве по поводу бронхоэктатической болезни
Этиология, факторы риска и эпидемиология, диагностические критерии, клиническая и физическая реабилитация больных с бронхоэктатической болезнью. Первичная и вторичная профилактика, медикаментозная реабилитация, лечебная физическая культура, физиотерапия.
Частота бронхоэктазов, их патогенез, морфологические и функциональные закономерности, многообразие клинических проявлений. Цилиндрические, мешотчатые, веретенообразные и смешанные бронхоэктазы. Контрастное рентгенологическое исследование бронхоэктаза.
Исследование причин, механизмов развития, клинических проявлений, диагностики, профилактики и лечения рака лёгких. Характеристика организации работы клиники пульмонологии. Анализ новых методов в процесса сестринского ухода за онкологическими больными.
Роль медицинской сестры при уходе за пациентами с перфоративной язвой желудка
Этиология, клиника и диагностика перфоративной язвы желудка. Лечение, осложнения, профилактика. Роль медицинской сестры при уходе за пациентом в послеоперационном периоде (профилактика послеоперационных осложнений). Рекомендации по уходу за пациентом.
Бронхоэктатическая болезнь
Необратимые изменения (расширение, деформация) бронхов. Поражение бронхов при бронхоэктатической болезни. Осложнения различных заболеваний органов дыхания. Распространение патологического процесса. Хроническое воспаление и инфекция в дыхательных путях.
Деятельность медицинской сестры при лечении и уходе за пациентами с пневмонией. Классификация пневмонии, этиология и факторы риска, клиника. Методы диагностики, особенности лечения. Роль медицинской сестры в организации ухода и лечения при пневмонии.

- главная
- рубрики
- по алфавиту
- вернуться в начало страницы
- вернуться к началу текста
- вернуться к подобным работам
Бронхоэктатическая болезнь
Бронхоэктатическая болезнь – это заболевание, характеризующееся необратимыми изменениями (расширением, деформацией) бронхов, сопровождающимися функциональной неполноценностью и развитием хронического гнойно-воспалительного процесса в бронхиальном дереве. Основным проявлением бронхоэктатической болезни является постоянный кашель, сопровождающийся выделением гнойной мокроты. Возможно кровохарканье и даже развитие легочного кровотечения. Со временем бронхоэктатическая болезнь может приводить к дыхательной недостаточности и анемии, у детей — к отставанию в физическом развитии. Диагностический алгоритм включает физикальное обследование пациента, аускультацию легких, рентгенографию органов грудной полости, бронхоскопию, анализ мокроты, бронхографию, исследование ФВД. Лечение бронхоэктатической болезни направлено на купирование гнойно-воспалительного процесса внутри бронхов и санацию бронхиального дерева.
МКБ-10
J47 Бронхоэктазия

- Причины
- Патогенез
- Классификация
- Симптомы бронхоэктатической болезни
- Осложнения
- Диагностика
- Лечение бронхоэктатической болезни
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Бронхоэктатическая болезнь (БЭБ) – заболевание, характеризующееся необратимыми изменениями (расширением, деформацией) бронхов, сопровождающимися функциональной неполноценностью и развитием хронического гнойно-воспалительного процесса в бронхиальном дереве. Видоизмененные бронхи носят название бронхоэктазов (или бронхоэктазий). Бронхоэктатическая болезнь встречается у 0,5-1,5 % населения, развиваясь преимущественно в детском и молодом возрасте (от 5 до 25 лет). Заболевание протекает в виде рецидивирующих бронхолегочных инфекций и сопровождается постоянным кашлем с мокротой. Поражение бронхов при бронхоэктатической болезни может ограничиваться одним сегментом или долей легкого либо быть распространенным.

Бронхоэктатическая болезнь
Причины
Причиной первичных бронхоэктазов служат врожденные пороки развития бронхов – недоразвитие (дисплазия) бронхиальной стенки. Врожденная бронхоэктатическая болезнь встречается гораздо реже приобретенных бронхоэктазов. Приобретенные бронхоэктазы возникают в результате частых бронхолегочных инфекций, перенесенных в детском возрасте – бронхопневмонии, хронического деформирующего бронхита, туберкулеза или абсцесса легкого. Иногда бронхоэктатическая болезнь развивается вследствие попадания инородных тел в просвет бронхов.
Патогенез
Хроническое воспаление бронхиального дерева вызывает изменения в слизистом и мышечном слоях бронхов, а также в перибронхиальной ткани. Становясь податливыми, пораженные стенки бронхов расширяются. Пневмосклеротические процессы в легочной ткани после перенесенных бронхитов, пневмоний, туберкулеза или абсцесса легкого приводят сморщиванию легочной паренхимы и растяжению, деформации бронхиальных стенок. Деструктивные процессы также поражают нервные окончания, артериолы и капилляры, питающие бронхи.
Веретенообразные и цилиндрические бронхоэктазы поражают крупные и средние бронхи, мешотчатые – более мелкие. Неинфицированные бронхоэктазы, немногочисленные и небольшие по размерам, могут длительное время не проявлять себя клинически. С присоединением инфекции и развитием воспалительного процесса бронхоэктазы заполняются гнойной мокротой, поддерживающей хроническое воспаление в видоизмененных бронхах. Так развивается бронхоэктатическая болезнь. Поддержанию гнойного воспаления в бронхах способствует бронхиальная обструкция, затруднение самоочищения бронхиального дерева, снижение защитных механизмов бронхолегочной системы, хронические гнойные процессы в носоглотке.
Классификация
Согласно общепринятой классификации бронхоэктазы различаются:
- по виду деформации бронхов – мешотчатые, цилиндрические, веретенообразные и смешанные;
- по степени распространения патологического процесса — односторонние и двусторонние (с указанием сегмента или доли легкого);
- по фазе течения бронхоэктатической болезни – обострение и ремиссия;
- по состоянию паренхимы заинтересованного отдела легкого – ателектатические и не сопровождающиеся ателектазом;
- по причинам развития – первичные (врожденные) и вторичные (приобретенные);
- по клинической форме бронхоэктатической болезни – легкая, выраженная и тяжелая формы.
- Легкая форма бронхоэктатической болезни характеризуется 1-2 обострениями за год, длительными ремиссиями, в периоды которых пациенты чувствуют себя практически здоровыми и работоспособными.
- Для выраженной формы бронхоэктатической болезни характерны ежесезонные, более длительные обострения, с отделением от 50 до 200 мл гнойной мокроты в сутки. В периоды ремиссий сохраняется кашель с мокротой, умеренная одышка, снижение трудоспособности.
- При тяжелой форме бронхоэктатической болезни наблюдаются частые, продолжительные обострения с температурной реакцией и кратковременные ремиссии. Количество выделяемой мокроты увеличивается до 200 мл, мокрота часто имеет гнилостный запах. Трудоспособность во время ремиссий сохранена.
Симптомы бронхоэктатической болезни
Основным проявлением бронхоэктатической болезни служит постоянный кашель с отхождением гнойной мокроты с неприятным запахом. Особенно обильным выделение мокроты бывает по утрам («полным ртом») или при правильном дренажном положении (на пораженном боку с опущенным головным концом). Количество мокроты может достигать нескольких сотен миллилитров. В течение дня кашель возобновляется по мере накопления в бронхах мокроты. Кашель может приводить к разрыву кровеносных сосудов в истонченных бронхиальных стенках, что сопровождается кровохарканьем, а при травмировании крупных сосудов – легочным кровотечением.
Хроническое гнойное воспаление бронхиального дерева вызывает интоксикацию и истощение организма. У пациентов с бронхоэктатической болезнью развивается анемия, похудание, общая слабость, бледность кожных покровов, наблюдается отставание физического и полового развития детей. Дыхательная недостаточность при бронхоэктатической болезни проявляется цианозом, одышкой, утолщением концевых фаланг пальцев рук в виде «барабанных палочек» и ногтей в форме «часовых стеклышек», деформацией грудной клетки.
Частота и длительность обострений бронхоэктатической болезни зависят от клинической формы заболевания. Обострения протекают в виде бронхолегочной инфекции с повышением температуры тела, увеличением количества отделяемой мокроты. Даже вне обострения бронхоэктатической болезни сохраняется продуктивный влажный кашель с мокротой.
Осложнения
Осложненное течение бронхоэктатической болезни характеризуется признаками тяжелой формы, к которым присоединяются вторичные осложнения: сердечно-легочная недостаточность, легочное сердце, амилоидоз почек, печени, нефрит и др. Также длительное течение бронхоэктатической болезни может осложняться железодефицитной анемией, абсцессом легких, эмпиемой плевры, легочным кровотечением.
Диагностика
При физикальном исследовании легких при бронхоэктатической болезни отмечается отставание подвижности легких в дыхании и притупление перкуторного звука на пораженной стороне. Аускультативная картина при бронхоэктатической болезни характеризуется ослабленным дыханием, массой разнокалиберных (мелко-, средне- и крупнопузырчатых) влажных хрипов, обычно в нижних отделах легких, уменьшающихся после откашливания мокроты. При наличии бронхоспастического компонента присоединяются свистящие сухие хрипы.
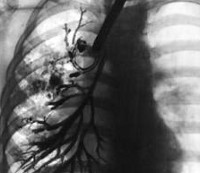
На прямой и боковой проекции рентгенограммы легких у пациентов с бронхоэктатической болезнью обнаруживаются деформация и ячеистость легочного рисунка, участки ателектазов, уменьшение в объеме пораженного сегмента или доли. Эндоскопическое исследование бронхов – бронхоскопия – позволяет выявить обильный, вязкий гнойный секрет, взять материал на цитологию и баканализ, установить источник кровотечения, а также провести санацию бронхиального дерева для подготовки к следующему диагностическому этапу – бронхографии.

КТ органов грудной клетки. Цилиндрические бронхоэктазы в нижней доле левого легкого
Бронхография (контрастное рентгенологическое исследование бронхов) является самым достоверным диагностическим методом при бронхоэктатической болезни. Она позволяет уточнить степень распространенности бронхоэктазов, их локализацию, форму. Бронхография у взрослых пациентов проводится в под местной анестезией, у детей – под общим наркозом. С помощью введенного в бронхиальное дерево мягкого катетера происходит заполнение бронхов контрастным веществом с последующим рентгенологическим контролем и серией снимков. При бронхографии выявляется деформация, сближение бронхов, их цилиндрические, мешотчатые или веретенообразные расширения, отсутствие контрастирования ветвей бронхов, расположенных дистальнее бронхоэктазов. Для диагностики степени дыхательной недостаточности пациенту с бронхоэктатической болезнью проводят исследования дыхательной функции: спирометрию и пикфлоуметрию.
Лечение бронхоэктатической болезни
В периоды обострений бронхоэктатической болезни основные лечебные мероприятия направлены на санацию бронхов и подавление гнойно-воспалительного процесса в бронхиальном дереве. С этой целью проводится антибиотикотерапия и бронхоскопический дренаж. Применение антибиотиков возможно как парентерально (внутривенно, внутримышечно), так и эндобронхиально при проведении санационной бронхоскопии. Для лечения хронических воспалительных процессов бронхов применяют цефалоспорины (цефтриаксон, цефазолин, цефотаксим и др.), полусинтетические пенициллины (ампициллин, оксациллин), гентамицин.
При бронхоэктатической болезни дренаж бронхиального дерева осуществляется также приданием пациенту положения в кровати с приподнятым ножным концом, облегчающего отхождение мокроты. Для улучшения эвакуации мокроты назначаются отхаркивающие средства, щелочное питье, массаж грудной клетки, дыхательная гимнастика, ингаляции, лекарственный электрофорез на грудную клетку.
Часто при бронхоэктатической болезни прибегают к проведению бронхоальвеолярного лаважа (промывания бронхов) и отсасыванию гнойного секрета с помощью бронхоскопа. Лечебная бронхоскопия позволяет не только промыть бронхи и удалить гнойный секрет, но и ввести в бронхиальное дерево антибиотики, муколитики, бронхолитики, применить ультразвуковую санацию.
Питание пациентов с бронхоэктатической болезнью должно быть полноценным, обогащенным белком и витаминами. В рацион дополнительно включаются мясо, рыба, творог, овощи, соки, фрукты. Вне обострений бронхоэктатической болезни показаны занятия дыхательной гимнастикой, прием отхаркивающих трав, санаторно-курортная реабилитация.
При отсутствии противопоказаний (легочного сердца, двусторонних бронхоэктазов и др.) показано хирургическое лечение бронхоэктатической болезни — удаление измененной доли легкого (лобэктомия). Иногда оперативное лечение бронхоэктатической болезни проводится по жизненным показаниям (в случае тяжелого, непрекращающегося кровотечения).
Прогноз и профилактика
Оперативное удаление бронхоэктазов в ряде случаев приводит к полному выздоровлению. Регулярные курсы противовоспалительной терапии позволяют достичь длительной ремиссии. Обострения бронхоэктатической болезни могут возникать в сырое, холодное время года, при переохлаждении, после простудных заболеваний. При отсутствии лечения бронхоэктатической болезни и ее осложненном варианте течения прогноз неблагоприятен. Тяжелое длительное течение бронхоэктатической болезни приводит к инвалидизации.
Профилактика развития бронхоэктатической болезни предполагает диспансерное наблюдение пульмонолога за больными с хроническими бронхитами и пневмосклерозом, их своевременное и адекватное лечение, исключение вредных факторов (курения, производственных и пылевых вредностей), закаливание. С целью предупреждения обострений бронхоэктатической болезни необходима своевременная санация придаточных пазух носа при синуситах и полости рта при заболеваниях зубо-челюстной системы.
Литература
1. Бронхоэктатическая болезнь/ Чернеховская Н.Е.// Лечащий врач. – 2004.
2. Бронхоэктатическая болезнь у детей: учебно-методическое пособие/ Бобровничий В.И. — 2013.
3. Бронхоэктазы: современный взгляд на проблему/ Зарембо И.А., Киселева Е.А., Зарайская Л.С., Филиппов Д.И., Васильев С.А.// Практическая пульмонология. – 2015.
Бронхоэктатическая болезнь — симптомы и лечение
Что такое бронхоэктатическая болезнь? Причины возникновения, диагностику и методы лечения разберем в статье доктора Никитиной Лидии Юрьевны, пульмонолога со стажем в 22 года.
Над статьей доктора Никитиной Лидии Юрьевны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Пульмонолог Cтаж — 22 года Доктор наук
Дата публикации 9 сентября 2019 Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Бронхоэктатическая болезнь — заболевание дыхательных путей, при котором возникает стойкое расширение просвета бронхов (бронхоэктаз) [1] . Этот процесс связан с нарушением эластичности и разрушением стенок бронхов, он сопровождается воспалением, нарушением кровоснабжения, прорастанием грубой рубцовой ткани, может быть последствием недостаточно развитых ветвей бронхиального дерева [1] [2] .
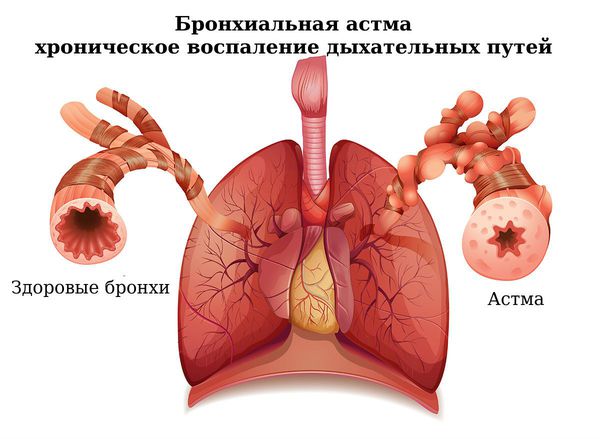
Что такое бронхоэктазы
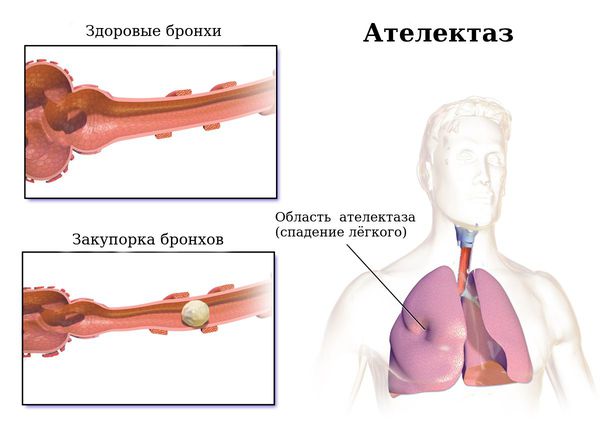
Бронхоэктазы — это расширение и разрушение крупных бронхов, вызванные воспалением и хронической инфекцией.
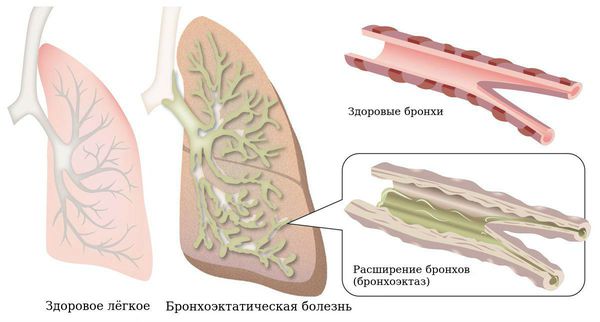
Гнойное воспаление стенки дыхательных путей ведёт к дальнейшему необратимому расширению стенок бронхов. При этом нарушается их дренажная функция, т. е. происходит скопление и длительное нахождение в бронхах гнойной вязкой мокроты. Она образует пробки и заполняет конечные отделы респираторного дерева. Это, в свою очередь, приводит к появлению безвоздушных участков лёгких (ателектазов), участков повышенного вздутия лёгких (эмфиземы), а также участков цирроза — рубцовой трансформации нормальной ткани лёгкого [2] .
Бронхоэктатическая болезнь встречается у 2-4 % взрослого населения. Её выявление у 2/3 больных происходит в возрасте до 20 лет [3] . У детей заболевание одинаково часто выявляется у мальчиков и девочек, а среди взрослых мужчины болеют в 1,5-3 раза чаще, чем женщины. В последние годы этот диагноз ставится все реже, несмотря на улучшившиеся диагностические возможности современной медицины [2] . Возможно, это связано с более эффективным лечением болезней органов дыхания в детском возрасте, включая заболевания, вызывающие расширение бронхов.
Причины заболевания
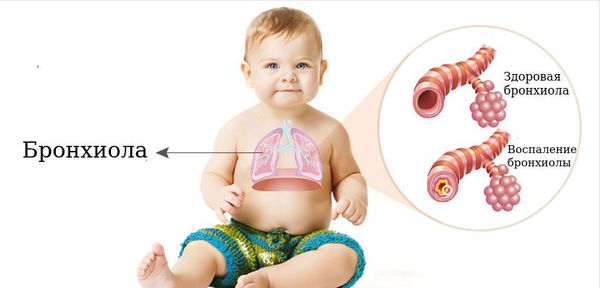
Основная причина развития бронхоэктазов в детском и юношеском возрасте — воспаление концевых участков бронхов (бронхиол) [2] .
Заболевание может развиться в результате перенесённой дыхательной инфекции — при нелеченной пневмонии, после кори, коклюша, аденовирусной инфекции. Туберкулезные и нетуберкулезные микобактерии также могут как стать причиной бронхоэктазов.
Помимо этого, к расширению бронхов могут приводить и другие факторы.
Ошибки в лечении острых воспалительных процессов в лёгких, возникших вследствие локальных нарушений структуры бронхов.
Генетические факторы
К бронхоэктазам могут приводить наследственные структурные аномалии развития лёгких, ассоциированные со слабостью бронхиальной стенки:
- синдром Зиверта — Картагенера — структурные и функциональные нарушения реснитчатого эпителия бронхов;
- синдром Мунье-Куна — врождённое удлинение и расширение хрящевых колец трахеи и крупных бронхов [3][4] ;
- синдром Вильямса — Кэмпбелла — врождённая несостоятельность бронхиальных хрящей;
- врождённые нарушения структуры соединительной ткани (синдром Марфана);
- врождённое отсутствие/недоразвитие части лёгкого [1][2] .
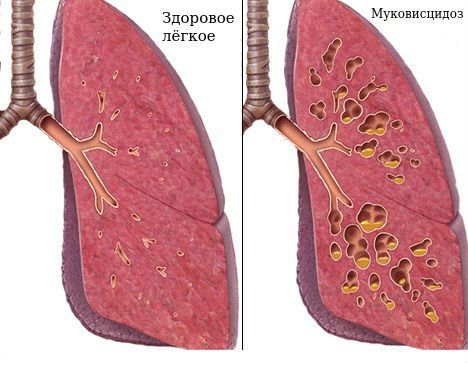
Тяжёлое наследственное заболевание — муковисцидоз (кистозный фиброз). Распространенные бронхоэктазии — неотъемлемая часть симптомов при этой болезни [2] . Нарушение работы эпителиальных клеток, выстилающих дыхательные пути, приводит к структурным нарушениям бронхов. Обычно это двусторонний распространённый процесс. У таких пациентов бронхоэктазии сопровождаются хроническим воспалением пазух носа и поджелудочной железы. В большинстве случаев симптомы бронхоэктазий начинаются в раннем детском возрасте, реже диагноз ставится в зрелом возрасте вследствие стёртой клинической картины [1] [2] [3] .
Иммунные расстройства (нарушение продукции клеток иммунного ответа и иммуноглобулинов) также могут быть причиной наследственного характера бронхоэктазов.
Вдыхание (аспирация) инородных тел, секрета носоглотки, токсическое и химическое поражение лёгких.
Можно ли вылечить бронхоэктатическую болезнь
Бронхоэктатическая болезнь относится к хроническим заболеваниям с необратимой структурной перестройкой бронхиального дерева.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы бронхоэктатической болезни
Болезнь носит длительный хронический характер [5] . Отмечается волнообразное течение заболевания с периодами обострения (усугубления симптомов) и ремиссии (отсутствия и/или малого количества проявлений заболевания). Возможно одно- и двустороннее расположение расширенных бронхов, чаще изменения располагаются в нижних отделах лёгких. Локализация бронхоэктазий имеет важное значение, как для поиска причины заболевания, так и для его лечения.
Кашель
Наиболее частым симптомом бронхоэктатической болезни является хронический кашель с продукцией мокроты. Редко этот симптом может отсутствовать (сухие бронхоэктазы). Мокрота чаще отходит по утрам. В период ремиссии её количество обычно не превышает 50 мл за сутки. При обострении мокрота приобретает неприятный запах, обильно отделяется в течение всего дня (300-500 мл в сутки) [6] [7] .
Боли в груди
В период обострений могут появляться боли в грудной клетке. Это связано с вовлечение плевры. Боль может усиливаться при глубоком вдохе, но иногда не имеет чёткой локализации и сопровождается ощущением сдавления, распирания, затруднённого дыхания. Часто во время обострений повышается температура тела, лихорадка имеет длительный характер, сочетается с ознобами, потливостью, слабостью, повышенной утомляемостью.
Одышка и хрипы
При распространённом процессе и присоединении бронхиальной обструкции пациенты могут жаловаться на одышку смешанного характера и свистящие хрипы.
Снижение трудоспособности
Нередко больных беспокоит снижение переносимости физической нагрузки, развивается дыхательная недостаточность — снижение способности лёгких поддерживать необходимую концентрацию кислорода в крови.
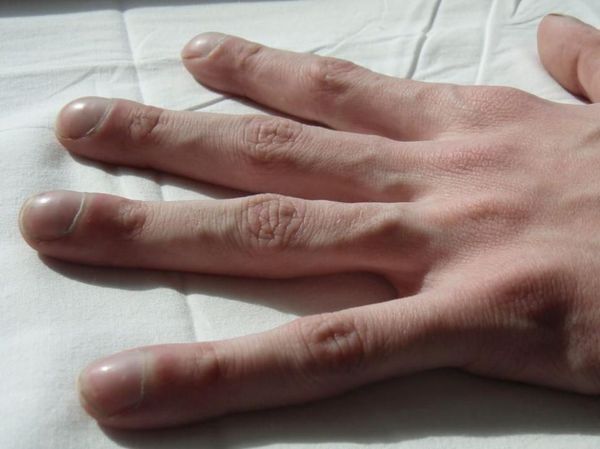
Пальцы Гиппократа
Симптом «пальцев Гиппократа», или «барабанных палочек» отмечается при многолетнем течении заболевания с частыми обострениями. Для него характерно колбовидное утолщение концевых фаланг пальцев кистей. Также при длительном течении заболевания возможна потеря веса.
Отставание в развитии
Отставание в развитии для бронхоэктатической болезни не характерно, встречается в редких случаях при врождённых аномалиях бронхов.
Основной причиной для обращения к врачу может стать подозрение на рецидивирующие бронхиты или бронхиальную астму по причине одышки и кашля. Также заподозрить бронхоэктазы можно по рецидивам внебольничных пневмоний и эпизодам кровохарканья [8] .
Патогенез бронхоэктатической болезни
Разрушение структуры мышечного слоя и эластических волокон стенки дыхательных путей сопровождается их расширением и нарушением функции проведения воздуха. Застой слизи вызывает надсадный кашель с растяжением стенок, распространением мокроты, закупоркой терминальных (концевых) отделов. Уменьшение воздушности отдельных участков бронхов приводит к уплотнению тканей лёгкого, что, в свою очередь, снижает эффективность кровенаполнения. Формирование бронхоэктазов часто сопряжено с развитием фокусов повышенной воздушности лёгких и распространением хронических воспалительных изменений бронхов [5] .
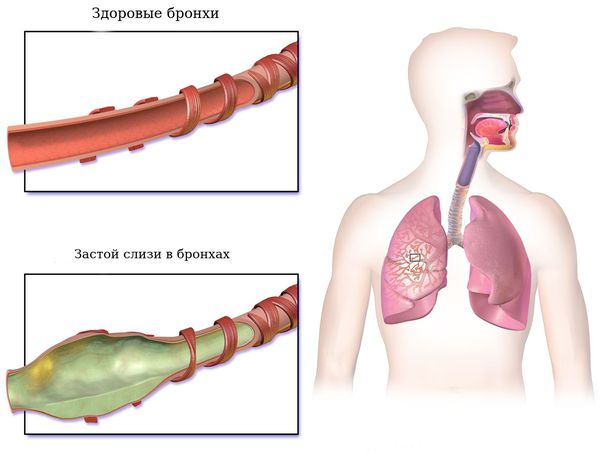
Хронический воспалительный процесс с вовлечением бактерий снижает эластические свойства бронхиальной стенки, она вытягивается и выпячивается, из-за этого истончается. Вокруг лёгких развиваются рубцовые изменения межуточной (соединительной) ткани, что приводит к дополнительному вытяжению просвета воздухоносных путей. Выпячивание стенки осуществляется посредством её локального повреждения.
Важное значение имеет также снижение защитных свойств бронхиального дерева в отношении микроорганизмов, в результате чего на поверхности респираторного эпителия образуются биоплёнки, содержащие инфекционный агент (синегнойная палочка и др.) [9] .
Классификация и стадии развития бронхоэктатической болезни
Бронхоэктазы классифицируют по происхождению, распространённости, характеру деформации лёгких и по другим признакам.
По происхождению
- первичные (врождённые), связанные с наследственно обусловленными изменениями структуры и функции воздухоносных путей;
- вторичные (приобретённые), возникающие вследствие повторных воспалительных процессов в лёгких и бронхах [8] .
По клиническому течению
- фаза ремисcии;
- фаза обострения.
По распространённости
- односторонний процесс (поражение сегмента, доли лёгкого);
- двусторонний процесс [2] .
При использовании инструментальных методов исследования, таких как компьютерная томография, бронхоскопия, можно определить характер распределения бронхоэктазов:
- центральный (изменения крупных дыхательных путей);
- периферический (поражение мелких бронхов с 5-го по 16-е ответвления трахеобронхиального дерева).
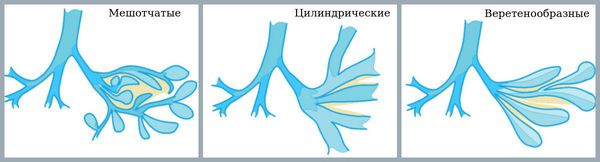
По характеру деформации лёгких
- мешотчатые;
- цилиндрические;
- кистоподобные;
- веретенообразные;
- смешанные.
По тяжести заболевания
- лёгкая форма — 1-2 обострения в год, длительные ремиссии, во время которых работоспособность пациентов не нарушена;
- средняя — обострения наблюдаются более двух раз в год, выделение мокроты 50-100 мл в сутки, в фазе ремиссии отмечаются влажный кашель, умеренные нарушения дыхательной функции и снижение работоспособности;
- тяжёлая — обострения частые и длительные, выделение мокроты более 200 мл в сутки, фаза ремиссии кратковременная, сопровождается нетрудоспособностью.
По причине возникновения
Постинфекционные:
- инфекции нижних дыхательных путей в детском возрасте;
- пневмонии, сопровождающиеся разрушением ткани лёгкого у взрослых;
- туберкулёз и нетуберкулёзные микобактериозы;
- корь, коклюш, аденовирусная инфекция.
Обструктивные:
- закупорка бронхов инородным телом;
- внешнее сдавление воздухоносных путей.
Ингаляционные повреждения:
- вдыхание токсинов и раздражающих газов, дыма;
- температурные повреждения;
Аспирационные:
- проникновение в дыхательные пути раздражающего секрета, инфицированного бактериями, что возможно при гастроэзофагеальном рефлюксе, аспирации секрета верхних дыхательных путей и желудочного содержимого с развитием пневмонии, при проведении процедуры санации (очистке от слизи) дыхательных путей;
Хронические диффузные заболевания легких:
- идиопатический лёгочный фиброз;
- саркоидоз;
- заболевания соединительной ткани с поражением лёгких.
Идиопатические воспалительные расстройства (при заболеваниях неустановленной этиологии):
- воспалительные заболевания кишечника;
- рецидивирующее множественное поражение хрящевой ткани;
- анкилозирующий спондилоартрит с развитием воспаления и нарушением подвижности межпозвонковых сочленений [7][8] ..
Стадии заболевания
Первая стадия — ограниченные изменения мелких бронхов с заполнением их слизью.
Вторая стадия — воспаление и нагноение с нарушением целостности слоя клеток, выстилающего просвет бронхов изнутри, развитие рубцовой ткани в толще бронхов.
Третья стадия — расширенные бронхи заполнены гноем, процесс прогрессирует с выходом в окружающие бронхи ткани лёгкого, где развивается рубцовая ткань. Хроническая нагноительная интоксикация приводит к нарушению питания сердечной мышцы, других внутренних органов с нарушением их функции [2] [8] .
Осложнения бронхоэктатической болезни
Длительный характер заболевания с частыми обострениями способствует развитию осложнений.
Лёгочные кровотечения
В 10-15 % случаев в мокроте могут появляться прожилки крови (кровохарканье), реже бывают эпизоды лёгочных кровотечений [5] .
Спонтанный пневмотракс
К симптомам бронхоэктазов может присоединиться картина внезапного разрыва лёгочной ткани с появлением воздуха в плевральной полости (спонтанный пневмоторакс) — 0,7 % случаев.
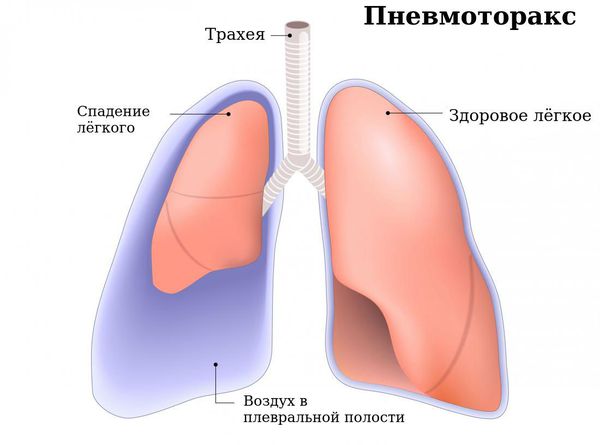
Это состояние проявляется резкой интенсивной («кинжальной») болью в грудной клетке на стороне разрыва, внезапным появлением и усилением одышки, возникающей на вдохе. В это время усиливается кашель, при накоплении и увеличении количества воздуха в плевральной полости снижается артериальное давление и повышается пульс. Пациент может потерять сознание вследствие сдавления свободным воздухом сердца и крупных сосудов, расположенных в пространстве между лёгкими (средостение).
Хроническая дыхательная недостаточность
Хроническая дыхательная недостаточность (ХДН) проявляется одышкой, снижением переносимости физической нагрузки, характеризуется увеличением частоты дыхания. Критерием ХДН является снижение сатурации крови (насыщения кислородом) до 95 % и ниже.
Пневмосклероз
Пневмосклероз может не проявляться клинически при локальном процессе, при распространении заболевания отмечаются проявления дыхательной недостаточности.
Лёгочное сердце
«Лёгочное сердце» — это увеличение и расширение правых отделов сердца, развившееся вследствие заболеваний лёгких. Изначально «лёгочное сердце» может протекать бессимптомно, хотя у пациентов обычно наблюдаются выраженные проявления основного заболевания (например, одышка). Первым проявлением «лёгочного сердца» является учащённое сердцебиение.
Абседирование
Среди осложнений бронхоэктатической болезни также встречаются нагноительные процессы с распространением на лёгочную ткань и плевру: абсцесс лёгких (1,8 %), эмпиема (0,4 %). Абсцедирование — образование обширной гнойной полости в лёгких. При формировании абсцесса отмечается стойкое повышение температуры тела, при его вскрытии в бронхах отмечается обильное отхождение гнойной мокроты («полным ртом»). Данное осложнение нередко нуждается в хирургическом лечении.
Эмпиемы плевры
Эмпиемы плевры — появление свободного гноя в плевральной полости, сопровождающееся выраженной интоксикацией, болью в грудной клетке на стороне поражения. Это состояние наряду с абсцессом лёгких представляет угрозу для жизни и нуждается в активном дренировании (удалении гноя) и наблюдении хирурга.
Септицемия (заражение крови)
Указанные выше осложнения могут сопровождаться развитием сепсиса — появлением микробов в крови с развитием полиорганной недостаточности [8] .
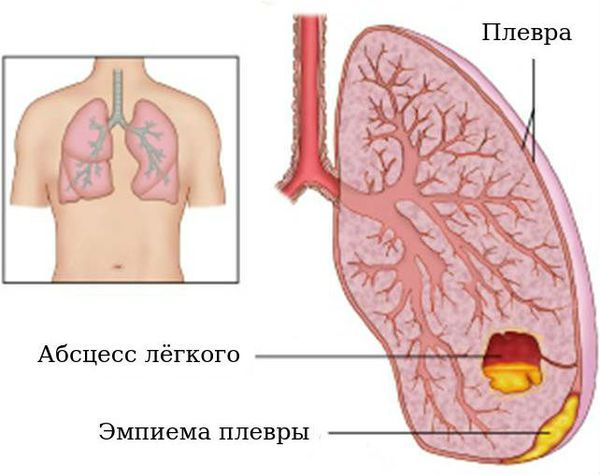
Амилоидоз
К внелёгочным осложнениям длительно существующей бронхоэктатической болезни относится амилоидоз. Это патологический процесс продукции и накопления в тканях внутренних органов белка амилоида. Его высокая концентрация приводит к нарушению функции и повреждению структуры этих органов. Также осложнением может стать образование язв и эрозий на слизистой желудка и двенадцатиперстной кишки [8] .
Диагностика бронхоэктатической болезни
Целью диагностики бронхоэктазий является установление патологического процесса, послужившего причиной развития структурных изменений бронхов, характера изменений, их локализации и распространённости. В диагностике необходимо учитывать характерные признаки: симптомы кашля с отделением мокроты (иногда с прожилками крови в ней), одышки, снижения переносимости физической нагрузки. Всегда следует обращать внимание на эпизоды повторных воспалительных заболеваний лёгких и бронхов, перенесённых ранее, на возраст начала заболевания, внелёгочные симптомы [9] .
Консультация ЛОР-врача
При обнаружении симптомов заболевания необходимо обратиться к терапевту или пульмонологу. В ряде случаев присутствуют симптомы хронической заложенности носа, как проявление хронического синусита. При наличии данных симптомов необходима дополнительная консультация ЛОР-врача. Рутинный осмотр пациентов с бронхоэктатической болезнью ЛОР-врачом проводится один раз в год.
Осмотр пациента
При внешнем осмотре пациента обращает на себя внимание утолщение концевых фаланг по типу «барабанных палочек» и деформация ногтей («часовые стёкла») при длительном течении процесса.
Данные изменения происходят из-за стимулирующего влияния пониженного содержания кислорода в крови на рост надкостницы. Внимательный осмотр грудной клетки может выявить её несимметричность и деформацию: уменьшение в размерах её части при локальном уплотнении лёгкого с развитием рубцовой ткани; бочкообразное вздутие с расширением передне-заднего размера при повышении воздушности (эмфизема) [2] .
Выслушивание лёгких
При выслушивании лёгкого с помощью фонендоскопа (аускультация) определяются фокусы влажных хрипов различных по калибру в зависимости от диаметра бронхов, подвергшихся изменениям. Дыхание может быть жёстким (выдох выслушивается на всём его протяжении) или ослабленным (бесшумный выдох).
Лабораторные исследования
Диагностика должна быть направлена на определение выраженности воспалительного процесса: определение С-реактивного белка, количества лейкоцитов, тромбоцитов, СОЭ в крови. При длительном течении болезни развивается анемия со снижением количества эритроцитов и гемоглобина [8] [9] .
В общем анализе мокроты также выявляются признаки воспаления: повышение количества лейкоцитов, могут определяться эритроциты при разрушении капилляров в полостях расширенных бронхов, бактерии, грибы. Посев мокроты определяет патогенных возбудителей.
Общий анализ крови, мочи и биохимический анализ крови исследуется один раз в 6 месяцев и при обострениях заболевания. Необходимо обращать особое внимание на уровень эритроцитов, гемоглобина (вторичный эритроцитоз), уровень лейкоцитов и характер лейкоцитарной формулы, уровень С-реактивного белка.
В моче следует контролировать протеинурию, удельный вес (проявление вторичного амилоидоза почек).
Инструментальные методы исследования
В постановке диагноза ключевое значение имеют инструментальные методы исследования, среди которых ведущим я вляется компьютерная томография лёгких.
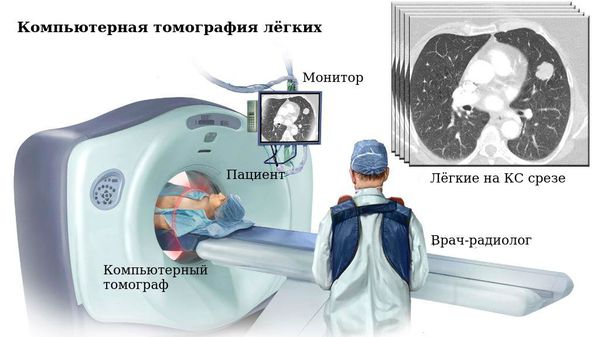
Чёткая картина распространённости, формы и характера бронхоэктазий регистрируется при спиральной компьютерной томографии. Она позволяет определить неравномерность просвета бронхов, отсутствие сужения бронхов от центра к периферии («симптом трамвайных путей»), наличие секрета в их просветах, расширение бронха с сохранённым диаметром просвета подлежащего сосуда («симптом перстня»). Сопутствующие признаки пониженной и повышенной лёгочной вентиляции, рубцовые изменения, формирование осложнений в виде абсцесса также можно обнаружить при данном виде визуализации.
Рентген лёгких
Обзорная рентгенография и цифровая флюорография выявляет тяжистость, ячеистость, кистовидную деформацию лёгочного рисунка, участки уплотнения и повышенной воздушности лёгочной ткани.
Бронхоскопия
Бронхоскопическое исследование служит хорошим дополнением компьютерной томографии в определении бронхоэктазов. При её проведении возможно взятие смывов бронхов, биопсийного материала слизистой при необходимости. Кроме того, бронхоскопия используется в лечебных целях.
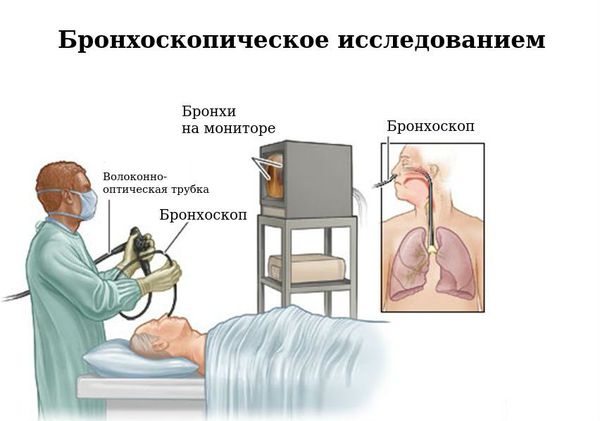
Функциональные пробы
Исследование функции внешнего дыхания с бронходилатационным тестом (исследование расслабления бронхов) применяют для назначения и корректировки ингаляционной терапии. Пробы наиболее информативны при из проведении в утренние часы (до 11:00), проводятся натощак или после лёгкого завтрака. Накануне исследования необходимо отказаться от ингаляционной терапии.
Бронхография
Бронхография в настоящее время не применяется для диагностики бронхоэктазов по причине её инвазивности (глубокого проникновения по трахеобронхиальной системе) и плохой переносимости.
Электрокардиография
Электрокардиограмма проводится один раз в год для оценки возможных нарушений ритма, утолщения правых отделов сердца при развитии лёгочной гипертензии и лёгочного сердца.
Лечение бронхоэктатической болезни
В основе лечения бронхоэктатической болезни лежит принцип своевременной противовоспалительной и дренирующей терапии, которая направлена на эвакуацию секрета из расширенных бронхов. Также важна минимальная инвазивность процедур, поскольку каждый эпизод проникновения инородных предметов (в том числе эндоскопических трубок) в лёгкие увеличивает риск дополнительного инфицирования повреждённых участков бронхов.
Медикаментозное лечение
В настоящее время самой безопасной и эффективной является ингаляционная форма доставки лекарственных растворов в лёгкие. С этой целью применяются небулайзеры — устройства, распыляющие растворы лекарств на всём протяжении трахеобронхиального дерева [10] .
С их помощью, как в домашних условиях, так и в условиях лечебных учреждений, производят ингаляции муколитиков — препаратов, разжижающих мокроту и стимулирующих работу реснитчатого эпителия, который выстилает просветы бронхов (например, раствор амброксола). С противовоспалительной целью для лечения бронхоэктазов используется ингаляция суспензии будесонида, для неё подходит компрессорный небулайзер. Этот препарат ингалируют курсами, особенно при наличии бронхообструкции (сужения просвета бронхов) и связанной с ней одышкой с затруднённым выдохом [10] .
Расширение просветов бронхов также достигается ингаляциями бета-2-агонистов и М-холинолитиков и их комбинаций (сальбутамол, ипратропия бромид, фенотерол) [10] .
Существуют и другие ингаляционные препараты, не требующие применения небулайзера: тиотропия бромид, умеклидиния бромид, формотерол, сальметерол, индакатерол, вилантерол. Их используют в форме порошковых, жидкостных ингаляторов, аэрозолей. Важным аспектом является точное соблюдение техники ингаляции, поэтому на каждый приём к врачу необходимо приносить назначенное для лечения устройство, что позволит проверять процесс и своевременно устранять ошибки [10] .
При обострениях бронхоэктатической болезни показано применение антибактериальных препаратов. Их использование зависит от результатов посевов мокроты, а также сроков и препаратов предшествующей антибиотикотерапии. Обычно для лечения бронхоэктатической болезни используют бета-лактамы (защищённые полусинтетические пенициллины, цефалоспорины), препараты, обладающие антисинегнойной активностью (фторхинолоны, цефалоспорины 3-4 поколения, аминогликозиды) [11] .
Инструментальные методы
В случае тяжёлой формы заболевания с частыми обострениями иногда обосновано провести серию санационных бронхоскопий, выполняемых под местной анестезией. Это позволит в более быстрые сроки справиться с обострениями [12] . Процедуру необходимо проводить в условиях стационара, реже — амбулаторно.
Хирургическое лечение
Хирургические методы лечения показаны при локальном процессе в следующих случаях:
- локальный процесс сопровождается лёгочными кровотечениями;
- в течение двух-трёх лет не удаётся добиться стойкой ремиссии;
- развитие локального цирроза;
- лёгочное кровотечение более 200 мл/сутки не поддаётся лекарственной терапии.
Оперативное вмешательство возможно в любом возрасте. Операции по двусторонней резекции (удалении части лёгкого) обычно производятся с интервалом в 6-8 месяцев [7] [8] [9] .
Соблюдение правильного питания
В лечении больных бронхоэктатической болезнью наряду с другими методами большое значение имеет лечебное питание. В диете должно содержаться повышенное количество белка (до 160 г), умеренное количество жира и углеводов. Необходимо включать в рацион витамины А, В1, В2 и С. Витамин А способствует улучшению регенерации слизистой оболочки дыхательных путей, витамины В1, В2 и С улучшают окислительные процессы, белковый обмен. Ограничивается содержание соли. Питание должно быть не менее пяти раз в сутки. Рекомендуется диета № 5 с повышенным содержанием белка и витаминов.
Кислородотерапия
При наличии хронической дыхательной недостаточности со снижением сатурации крови до 89 % и менее рекомендована длительная кислородотерапии в домашних условиях с использованием концентраторов кислорода. Также ситуационная кислородотерапия проводится в условиях стационара на этапе лечения обострений заболевания, сопровождающихся снижением сатурации до 95% и менее.
Физиотерапия
В период обострения процесса применяется электрофорез и УВЧ-терапия на грудную клетку — слаботепловая доза продолжительностью 10-15 минут. В период ремиссии проводятся общее УФ-облучение и ингаляции муколитических средств. Для улучшения функционального состояния лёгких и дренажной функции бронхов применяется массаж грудной клетки. Вибрационный массаж проводится с помощью специального жилета или при непосредственном перкуссионном воздействии на грудную клетку в положении лежа по направлению снизу вверх. Его лучше проводить после ингаляционной процедуры, чтобы повысить скорость дезинтеграции (распада) мокроты и её удаления из воздухоносных путей.
При заболевании важна эвакуация секрета бронхов. Для этого применяют статический и динамический постуральный дренаж — принятие положения тела, при котором наиболее эффективно происходит откашливание мокроты.
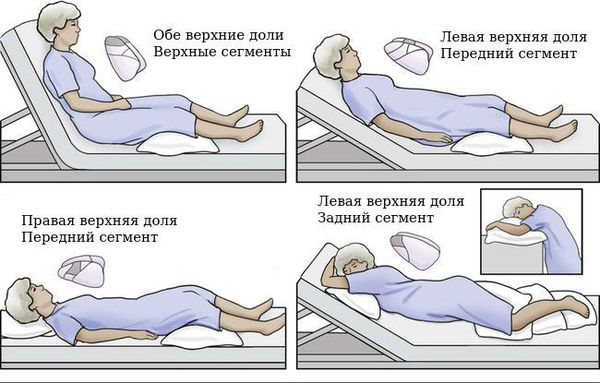
ЛФК
Лечебная физкультура должна проводиться пациентом с бронхоэктатической болезнью постоянно. Используются упражнения для увеличения движения диафрагмы, межрёберных мышц в сочетании с постуральным дренажем бронхов (положение тела для лучшего отхождения мокроты зависит от локализации бронхоэктазов). Дыхательная гимнастика повышает давление, создаваемое в просвете бронхов, способствует их очищению и более равномерному наполнению воздухом на вдохе. Гимнастику можно делать самостоятельно либо с подключением портативных тренажёров, некоторые из них могут создавать дополнительную вибрацию.
Противопоказания для лечебной физкультуры: лёгочное кровотечение; сердечно-сосудистая недостаточность III стадии; повышение температуры до 38—39 ° С, не обусловленное скоплением мокроты. При наличии мокроты лечебную гимнастику начинают с упражнений, способствующих выведению мокроты: применяют постуральный дренаж; дренирующие упражнения и их сочетание. При выделении большого количества мокроты упражнения, дренирующие бронхи, выполняют до 8-10 раз в день: утром до завтрака в течение 20-25 минут, через 2 часа после завтрака, обеда, каждый час до ужина и за час перед сном.
Прогноз. Профилактика
Профилактика вторичных (приобретённых) бронхоэктазов заключается в своевременном предотвращении и эффективном лечении инфекционных воспалительных заболеваний лёгких. С этой целью рациональной представляется вакцинация от пневмококковой инфекции, кори, коклюша [2] . Антипневмококковая вакцина также является важным инструментом вторичной профилактики при наличии бронхоэктатической болезни. Она способствует снижению частоты обострений и профилактике осложнений заболеваний. Для профилактики обострений рекомендуется закаляться и заниматься лечебной физкультурой.
В связи с разработанными лечебными мероприятиями по санации трахеобронхиального дерева (устранению слизи с поражённых бронхов) и предотвращению обострений прогноз при бронхоэктатической болезни в последние годы улучшился. Многие пациенты доживают до пожилого и старческого возраста, но качество жизни больных страдает за счёт нарастающей сердечно-лёгочной недостаточности. Развитие хронического лёгочного сердца может привести к стойкой утрате трудоспособности. После хирургического лечения выздоровление наступает более чем у 75 % больных, у остальных 25 % отмечается значительное улучшение состояния [7] [8] [9] .
Список литературы
- Улумбеков Э.Г. Большой энциклопедический словарь медицинских терминов. — M.: ГЭОТАР-Медиа, 2012.
- Пульмонология. Национальное руководство. Краткое издание / под ред. А.Г. Чучалина. — М.: ГЭОТАР-Медиа, 2013. — 768 с.
- Weycker D., Edelsberg J., Oster G., Tino G. Prevalence and Economic Burden of Bronchiectasis // Clinical Pulmonary Medicine. — 2005. — Vol. 12, №4. – Р. 205-209.
- Martínez-García M., de la Rosa Carrillo D., Soler-Cataluña J. et al. Prognostic Value of Bronchiectasis in Patients with Moderate-to-Severe Chronic Obstructive Pulmonary Disease // American Journal of Respiratory and Critical Care Medicine. — 2013. — Vol.187, №8. — Р. 823-831.
- Респираторная медицина: в 2 т. / под ред. А.Г. Чучалина. — М.: ГЭОТАР-Медиа, 2007. — Т.1. — 800 с.
- Nadel J., Murray J., Masson R., Ernst J. Textbook of respiratory medicine. sixth edition // Philadelphia: Elsevier Saunders. — 2014. — Р. 853-877.
- Стручков В.И. Гнойные заболевания легких и плевры. — М.: Медицина, 1967. — 257 с.
- Чучалин А.Г. Бронхоэктазы: клинические проявления и диагностические программы // Пульмонология. — 2005. — № 1. — С. 5-10.
- Жестков А.В., Корымасов Е.А., Суздальцев А.А. и др. Диагностика и лечение инфекционных заболеваний органов дыхания: Учебное пособие. — Самара: СамГМУ, 2005. — 104 с.
- Рациональная фармакотерапия заболеваний органов дыхания: Руководство для практикующих врачей / под ред. А.Г. Чучалина. — 2-е изд., испр. и доп. — М.: Литтерра, 2013. — 872 с.
- Страчунский Л.С., Козлов С.Н. Современная антимикробная химиотерапия. Руководство для врачей. — М.: Боргес, 2002. — 30 с.
- Яковлев В.Н., Алексеев В.Г. Бронхологические методы диагностики и лечения в практике пульмонолога. — М., 2013. — 256 с.
Источник https://otherreferats.allbest.ru/medicine/01206184_0.html
Источник https://www.krasotaimedicina.ru/diseases/zabolevanija_pulmonology/bronchiectasis
Источник https://probolezny.ru/bronhoektaticheskaya-bolezn/