Ларинготрахеит
Ларинготрахеит – это воспалительное заболевание гортани и трахеи инфекционной природы. Клинически характеризуется изменением голоса, кашлем с мокротой, болями в области гортани, увеличением региональных лимфоузлов. Может возникнуть как осложнение фарингита, тонзиллита, синусита или ринита. Осложняется пневмонией, бронхитом и ложным крупом.
Причины
- ОРВИ
- Грипп
- Краснуха
- Ветряная оспа
- Аденовирусная инфекция.
Бактериальный процесс провоцируется стрептококком, стафилококком, микобактериями туберкулеза, бледной трепонемой, хламидиями или микоплазмами. Заражение происходит воздушно-капельным путем. Факторами риска являются:
- Переохлаждение.
- Снижение иммунитета
- Хронические заболевания (цирроз, туберкулез, гломерулонефрит, ревматизм, сахарный диабет и пр.).
- Застойные процессы в легких (бронхоэктатическая болезнь, эмфизема, пневмосклероз).
- Аллергии.
- Искривление носовой перегородки.
Классификация
- Вирусный.
- Бактериальный.
- Грибковый.
- Смешанный.
- Катаральный.
- Гипертрофический.
- Атрофический.
Симптомы
Проявления острого ларинготрахеита:
- Повышенная температура тела.
- Насморк, заложенность носа.
- Сухой лающий кашель утром и вечером, сопровождающийся болью за грудиной.
- Вязкая слизисто-гнойная мокрота.
- Дискомфорт в области гортани (жжение, сухость, «ком»).
- Болезненные увеличенные лимфоузлы.
Клиника хронического ларинготрахеита:
- Изменения голоса (осиплость, охриплость).
- Кашель со скудной мокротой.
- Дискомфорт в гортани и за грудиной.
- Обострения во время беременности, менструаций, климакса.
- Депрессии
- Неврастения
- Нарушения сна.
Распространение инфекции в нижележащие отделы дыхательной системы приводит к развитию трахеобронхита, пневмонии. Ларинготрахеит из-за отека подкожной клетчатки вызывает асфиксию. Затяжное течение болезни может провоцировать появление доброкачественных опухолей гортани.
Диагностика
Врач-оториноларинголог ориентируется на жалобы пациента, данные его анамнеза и проведенные инструментальные исследования:
- Микроларингоскопия с биопсией.
- Бактериологический посев смыва из зева.
- Микроскопирование мокроты.
- Серологические тесты.
- Консультации фтизиатра, венеролога, онколога.
Дифференциальная диагностика проводится с дифтерией, инородным телом гортани, пневмонией, папилломатозом гортани и злокачественными новообразованиями.
Лечение
Терапия осуществляется в амбулаторных условиях. Рекомендовано употребление большого количества теплой жидкости (чай, морс, компот, кисель), воздух в комнате должен быть теплый и увлажненный.
- Этиотропная терапия – антибактериальные/противовирусные средства.
- Симптоматическая терапия:
- Противокашлевые.
- Антигистаминные.
- Муколитики.
- Жаропонижающие.
- Масляные или щелочные ингаляции.
- Электрофорез.
- Иммуномодуляторы.
Острый ларинготрахеит у детей: причины, симптомы и лечение
У маленьких детей несовершенная иммунная система, она находится в стадии формирования и развития. Любое переохлаждение может спровоцировать развитие инфекции, которая до этого мирно дремала в организме. Возникает то, что мы называем простудой, а на самом деле инфекционное заболевание вирусной или бактериальной природы. Одним из частых заболеваний у маленьких детей является острый ларинготрахеит.
Что представляет собой острый ларинготрахеит

Острый ларинготрахеит у детей
Эту болезнь раньше назывался ложным крупом из-за характерного лающего кашля. Сейчас этот термин больше применим к состояниям отека горла аллергической природы. Острый же ларинготрахеит затрагивает глотку и трахеи ребенка, в основном мальчиков в возрасте от одного года до семи лет. Такая «избирательность» болезни, скорее всего, связана с тем фактом, что маленькие девочки меньше рискуют своим здоровьем в подвижных играх на свежем воздухе в холодное время года. Мальчишки же активны и очень подвижны, стремятся снять с себя мешающую играть одежду, переохлаждаются и в результате заболевают.
Лечение острого ларинготрахеита у детей требует проведения правильной диагностики заболевания. Развивается эта болезнь стремительно и проявляется достаточно остро.
Первоначально простывший ребенок ощущает обычное недомогание, слабость, вялость, появляется насморк, головная боль.
Острый ларинготрахеит начинается внезапно, проявляясь затрудненным дыханием, сильным кашлем, осиплостью или полной потерей голоса.
Причины возникновения острого ларинготрахеита у детей
Так как лечение острого ларинготрахеита у детей должно проводиться комплексно, очень важно вовремя выявить истинную причину возникновения заболевания.
Читайте также:
- Грипп типа А
- Парагрипп первой группы
- Корь
- Аденовирусы
- Риновирусы
- Энтеровирусы
Так как организм маленького ребенка плохо справляется с терморегуляцией, заболевания на фоне переохлаждения (простуда) обычное и очень распространенное явление. Оно может проявиться незначительным насморком, который довольно быстро проходит, но может и разбудить дремлющую инфекцию, особенно если ребенок совсем недавно переболел. Иммунитет ослаблен борьбой с серьезным врагом и не может дать отпор очередной инфекции. В этот момент очень важно защитить малыша от действия холода и сквозняков.
Любое из перенесенных заболеваний сильно ослабляет организм маленького ребенка, делая его очень чувствительным к различным другим инфекциям.
Незначительное переохлаждение дает толчок развитию воспаления сначала в глотке, а затем спускается к трахеям. Попутно поражаются нежные и чувствительные голосовые связки. Возникает острый ларинготрахеит.
Симптомы острого ларинготрахеита

Это заболевание – частый спутник простудных вирусных заболеваний или их прямое следствие. Если вовремя не принять меры и не начать лечить малыша, то банальный насморк может превратиться в серьезное заболевание, которое может иметь опасные осложнения.
Острые вирусные инфекции, проникая в организм ребенка, вызывают спазмы сосудов трахей. Из-за этого нарушается кровообращение, слизистые оболочки отекают, начинает активно вырабатываться секрет.
Постепенно секрет становится густым и тягучим, с гнойным содержимым, трахеи «забиваются» им и ребенку становится тяжело дышать. Из-за того, что воздух буквально прорывается через сократившийся просвет трахей, дыхание ребенка становится тяжелым, хриплым и затрудненным. Следующим этапом появляется резкий кашель, который характеризуют как лающий. У малыша может быть нарушен сон из-за сложности с дыханием, многим становится трудно принимать пищу, особенно твердую, жевать ее.
При поражении голосовых связок появляется сиплость голоса, изменяется его тембр, ребенок не может говорить громко, смеяться – от этого он буквально заходится в кашле.
Очень важно начинать лечение острого ларинготрахеита у детей как можно раньше – запущенное заболевание может перейти в затяжной бронхит или даже осложниться воспалением легких. Вылечить эти заболевания будет намного сложнее, а процесс лечения займет много времени.
Степени острого ларинготрахеита

В течении этого заболевания принято выделять три этапа:
- Первая степень болезни. В это время ребенок еще достаточно бодр, может играть, нормально ест и спит. Из внешних проявлений можно отметить только лишь затрудненное, довольно тяжелое дыхание, в некоторых случаях с хрипами, некоторую осиплость голоса и явные признаки простуды. Кашель проявляется приступообразно, может длиться от нескольких минут до нескольких часов. Ребенок может капризничать, но особого, очень выраженного дискомфорта такой кашель у малыша не вызывает. Это достаточно легкое состояние, которое может быть быстро и эффективно вылечено при быстром обращении к врачу и правильной постановке диагноза.
- Вторая степень заболевания. В это время острый ларинготрахеит находится в стадии неполной компенсации. Это означает тот факт, что организм борется с инфекцией, сопротивляясь всеми силами своего несовершенного иммунитета. В это время кашель становится тяжелым, ребенок не может откашляться, он мучительно пытается отдышаться, кожа его может синеть от нехватки кислорода. Дыхание очень тяжелое, его слышно даже на расстоянии от малыша, оно со свистом вырывается из постоянно приоткрытого рта. Из-за этого на языке образуется налет, губы сохнут и трескаются.
- Третья степень болезни называется декомпенсированным стенозом. Это название означает, что трахеи ребенка полностью забиты густой слизью, которая очень мешает дыханию, плохо отделяется и провоцирует приступы мучительного затяжного кашля. Ребенок беспокоится, становится вялым, ничем не интересуется, у него нарушается сон, полностью отсутствует аппетит. Это очень тяжелое и сложное состояние, которое, скорее всего, требует срочной госпитализации ребенка.
Методы наружного воздействия на острую форму ларинготрахеита
Лечение острого ларинготрахеита у детей
Читайте также:
Лечение острого ларинготрахеита у детей проводится комплексно и обязательно включает в себя посещение педиатра или профильного специалиста. Нельзя браться за лечение малыша без точного диагноза врача.
Симптомы этой болезни могут быть очень похожи на другие, очень опасные и тяжело поддающиеся лечению – коклюш, дифтерию. Особенно опасным может быть самолечение в случае очень маленького ребенка или в тяжелой стадии запущенного заболевания.
Комплексное лечение включает в себя:
- Использование ингаляций. Влажное тепло расширяет бронхи, разжижает мокроту и помогает освободить трахеи от содержимого. Ребенку становится легче дышать, он может откашляться и освободиться от мокроты. Лучше всего делать ингаляции специальным ультразвуковым устройством, особенно для очень маленьких детей. Можно обойтись и обычным ингалятором, просто нужно внимательно следить, чтобы больно ребенок не перевернул на себя сосуд или не обжегся паром. Лучше всего помогает ингаляция раствором соды, но можно использовать и морскую соль, а также смешивать эти два вещества для усиления эффекта. Повторяют ингаляции несколько раз в день, чаще всего во время приступа кашля. При высокой температуре у ребенка эту процедуру проводить нельзя.
- Ванны для ног. Парить ноги нужно при терпимой температуре, следя, чтобы в помещении не было холодно. Горячие ванночки расширяют сосуды и способствуют лучшему очищению трахей от мокроты. Малыш чувствует себя намного лучше после такой процедуры. При высокой температуре тела парить ноги запрещено.
- Ванна с паром – метод, которым и сейчас еще лечат приступы кашля при коклюше. Помещение ванной полностью заполняют паром от кипятка, а затем заносят туда больного ребенка. Вдыхание горячего и очень влажного воздуха «раскрывает» бронхи и трахеи, вызывает расширение сосудов и способствует очищению от мокроты. Кашель довольно быстро утихает.
Медикаментозное лечение заболевания
Лечение заболевания с помощью медикаментов
При поражении острым ларинготрахеитом самостоятельно давать ребенку лекарственные препараты, особенно антибиотики, очень опасно. Можно легко перепутать дозу, на лекарства может возникнуть аллергия, а эффективность антибиотиков при вирусном заболевании практически нулевая.
Назначать эти препараты может только врач – педиатр, причем только лишь в том случае, если считает, что к вирусной инфекции присоединилась еще и бактериальная. В противном случае такое лечение может лишь принести вред ребенку. В качестве средства против кашля назначают различные препараты, способные эффективно разжижать мокроту и вызывать ее отделение.
Спазмолитические и отхаркивающие средства помогут быстрее вывести из организма мокроту, которая препятствует нормальному дыханию.
Дают лекарства строго по предписанию врача и в назначенной им дозировке. Ребенку нужно обязательно объяснить, что мокроту и слизь, которая начала отхаркиваться, нужно обязательно выплевывать. Для этого малышу объясняют, как это делается, и обучают использовать одноразовые бумажные платки или салфетки, чтобы не распространять инфекцию.
Больше информации о ларинготрахеите можно узнать из видео.
Хронический ларингит: симптомы и лечение, причины болезни
Читайте также:
При своевременном начале и правильном выборе лекарственных средств лечение может длиться 5 дней, но чаще всего затягивается на две недели. Скорость выздоровления зависит от того, на какой стадии начали лечение острого ларинготрахеита у детей, и от состояния иммунитета малыша.
Диета и режим дня при ларинготрахеите
Меню во время заболевания
Чтобы облегчить состояние ребенка, нужно поддерживать в его комнате умеренную температуру и влажность, регулярно проветривать ее в отсутствие ребенка, всячески избегать сквозняков. Во время острой стадии болезни нужно соблюдать постельный режим, регулярно переодевая малыша в чистое белье при высокой температуре и испарине. Если ребенок будет находиться во влажной от пота пижаме, высыхая на нем, она будет способствовать охлаждению тела и это может ухудшить состояние малыша.
Очень важно отвлечь ребенка, заняв его какими-то играми, чтением интересных книг и просмотром увлекательных телепередач. В постель ему можно дать любимую игрушку.
Как и при всех простудных заболеваниях, ребенку предлагают обильное питье. Малышу дают разнообразные соки, клюквенный морс и разнообразные компоты. Пить нужно часто, понемногу, обилие жидкости помогает выводить токсины и продукты распада, ускоряя выздоровление.
Эффективность лечения острого ларинготрахеита у детей поддерживается правильным и сбалансированным питанием.
Так как ребенку трудно глотать, а также пережевывать твердую пищу, ее заменяют на мягкие или протертые продукты, паровые котлеты и тефтели, полезный куриный бульон. Из рациона убирают острые и соленые продукты, а также сладости и шоколадные изделия. Они могут раздражать больное горло и усиливать приступы кашля. Так как ребенок может страдать нарушениями аппетита и капризничать, не желая есть «скучную» пищу, родителям нужно постараться сделать еду больного малыша вкусной, полезной и внешне привлекательной.
Профилактика заболевания острым ларинготрахеитом
Профилактика острого ларинготрахеита
Так как большинство заболеваний возникает на фоне переохлаждения организма, и ларинготрахеит здесь не исключение, родителям нужно правильно одевать ребенка.
Не нужно его чрезмерно кутать, ведь подвижный малыш, будучи слишком тепло одетым, быстро вспотеет, а затем может быстро замерзнуть из-за влажной одежды.
Читайте также:
Опасны и кондиционеры. Надо следить, чтобы струя холодного воздуха была всегда направлена вверх, в потолок, температура не была слишком низкой, а поток воздуха – очень сильным. Разница температур между наружной и комнатной температурой не должна превышать семи градусов. Нужно беречь ребенка от сквозняков, причем не только дома, но и на улице.
Большинство простудных заболеваний провоцируется сквозняками, особенно если ребенок потный, а играть сел на пол на пути потока воздуха.
Лучший метод профилактики ларинготрахеита и других заболеваний – это закаливание. Водите малыша босиком по росе, позволяйте ему чаще бегать босому по пляжу, обтирайте или обливайте его водой, занимайтесь с ним спортом. Это принесет ему огромную пользу, укрепит иммунитет и поможет сопротивляться различным болезням.
Пропал голос, болит горло – чем лечить, чтобы вылечить?
Ложный круп — симптомы и лечение
Что такое ложный круп? Причины возникновения, диагностику и методы лечения разберем в статье доктора Столяровой Елены Александровны, педиатра со стажем в 17 лет.
Над статьей доктора Столяровой Елены Александровны работали литературный редактор Юлия Липовская , научный редактор Артем Батин и шеф-редактор Маргарита Тихонова

Педиатр Cтаж — 17 лет
Клиника «Скандинавия» на пр. Славы
Дата публикации 18 февраля 2021 Обновлено 26 апреля 2021Определение болезни. Причины заболевания
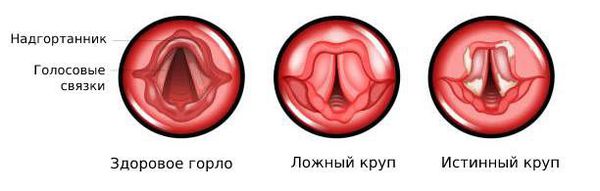
Круп (от англ. «croup» — хрипеть) — воспаление слизистой оболочки гортани, которое приводит к её стенозу, то есть сужению. Проявляется осиплостью голоса, лающим кашлем и затруднением дыхания преимущественно на вдохе. Круп — не самостоятельное заболевание, а одно из проявлений многих патологических процессов как инфекционной, так и неинфекционной природы. В большинстве случаев болезнь имеет лёгкое течение и может проходить самостоятельно, без лечения.
Синонимы: острый обструктивный ларингит, стенозирующий ларинготрахеит.
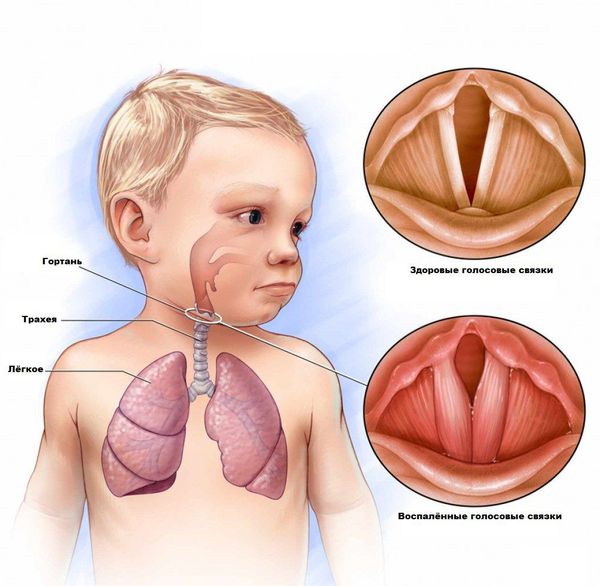
Часто при развитии инфекции воспалительный процесс захватывает не только область голосовых связок, но и слизистую гортани, которая расположена ниже, вплоть до трахеи и бронхов. Но воспаление трахеи — это уже трахеит, а не круп.
Истинным крупом называется воспаление гортани при инфекционном заболевании — дифтерии, когда просвет гортани забивается плотными фиброзными плёнками и больной задыхается, так как не может вдохнуть. Благодаря массовой вакцинации эта смертельно опасная болезнь встречается крайне редко. Остальные случаи крупа называют ложными.
Причины ложного крупа
Вирусная инфекция является наиболее распространённой (до 80 %) причиной развития ложного крупа. Возможные вирусные возбудители:
- Вирус парагриппа — самый частый возбудитель (75 % случаев), в том числе тип 1 (наиболее распространённый), тип 3 (второй по распространённости), тип 2 (менее распространён).
- Вирусы гриппа A и B, аденовирус, респираторно-синцитиальный вирус, энтеровирус, риновирус, коронавирус, ЕСНО-вирус, бокавирус человека.
- Вирусы кори и эпидемического паротита редко вызывают ложный круп [1] .
Бактериальная инфекция встречается реже (до 20 %). Бактерии, которые могут вызвать ложный круп: микоплазма пневмония, стафилококки, стрептококки, пневмококки, гемофильная палочка, моракселла.
Возможны и другие причины, вызывающие ложный круп:
- аллергия (аллергический отёк Квинке);
- травмы, ожоги;
- инородные тела;
- врождённые пороки развития, опухоли [3] .
К развитию ложного крупа и сужению гортани предрасполагают:
- незавершённая или непроведённая вакцинация — повышает риск инфекционных заболеваний;
- наследственная предрасположенность, т. е. наличие у кого-то из членов семьи или у самого пациента частых ларингитов или атопических (аллергических) заболеваний, например атопического дерматита — эти патологии увеличивают риск рецидива крупа [12] ;
- наличие гастроэзофагеальной рефлюксной болезни (заброс кислотного содержимого из желудка в ротоглотку) — приводит к повреждению ротоглотки и отёку слизистой [4] .
Распространённость
Чаще всего ложным крупом страдают дети младше 6 лет, пиковая заболеваемость наблюдается в возрасте 6-36 месяцев. Примерно у 5 % детей круп встречается в возрасте от 12 до 24 месяцев. Мальчики болеют в 1,5 раза чаще девочек. У подростков, взрослых и детей младше 3 месяцев встречается редко.
Болезнь в основном поражает маленьких детей из-за особенностей строения гортани. До 5-6 лет хрящи гортани нежные и податливые, голосовая щель (пространство между голосовыми связками) узкая. Эта область хорошо снабжается кровеносными сосудами, что на фоне заболевания или аллергического воспаления приводит к быстрому развитию отёка голосовых связок и нарушению дыхания (вдоха) [8] .
Отмечается сезонность: заболеваемость повышается в холодные и сырые сезоны, что скорее всего связано с усилением циркуляции разных вирусов: например, осенью чаще встречаются риновирусы и парагрипп, зимой — грипп, весной — аденовирус и респираторно-синцитиальный вирус [2] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы ложного крупа
Проявления ложного крупа чаще всего возникают в первые-вторые сутки заболевания, реже на 3-5 сутки. Первые симптомы:
- кашель, похожий по звуку на лай тюленя [26] ;
- изменение голоса — охриплость (осиплость);
- затруднение дыхания на вдохе, шумное, свистящее дыхание (стридор);
- высокая температура;
- одышка.

Симптомы часто усиливаются при возбуждении, стрессе, плаче, повторяются ночью, даже после улучшения в дневное время. Через 24-48 часов от начала заболевания симптомы начинают проявляться в полную силу [6] .
При прогрессировании асфиксии (удушья) может появиться синюшность губ или всего лица — цианоз, что требует оказания экстренной медицинской помощи.
Тяжесть состояния при ложном крупе определяется нарушением проходимости дыхательных путей. Наличие шумного дыхания в покое указывает на более сильный стеноз.
Патогенез ложного крупа
Механизм развития инфекционного крупа
Основной путь передачи инфекций — воздушно-капельный. Вирус выделяется при чихании с каплями мокроты или слизи. Также инфекция может передаваться через загрязнённые поверхности и кожу, поэтому детям и родителям следует тщательно и регулярно мыть руки.
Попавшие на слизистую оболочку микроорганизмы проникают в клетки дыхательной системы и начинают активно размножаться, что вызывает гибель клеток. Это проявляется отёком, выделением слизи, инфильтрацией лимфоцитами, нейтрофилами, плазматическими клетками и развитием воспаления, что и приводит к сужению просвета верхних дыхательных путей [7] .
При бактериальном воспалении стенок гортани могут возникнуть изъязвления, гнойные выделения и некроз (омертвение) тканей.
Из-за сужения верхних дыхательных путей появляется турбулентность воздушного потока, которая проявляется стридором — шумным, тяжёлым дыханием. Пациент не может полноценно вдыхать воздух, и организм старается это компенсировать с помощью других механизмов (компенсаторных): увеличивает частоту дыхания и объём вдоха, прилагает усилия для вдоха, например использует вспомогательную мускулатуру грудной клетки и шеи.
Такая усиленная работа может нарушить газообмен: организму не будет хватать кислорода, при этом увеличится уровень углекислого газа. Без лечения произойдёт остановка дыхания и наступит смерть.
Механизм развития неинфекционного крупа
В случае аллергического воспаления гортани действие аллергена провоцирует выброс медиаторов воспаления, таких как гистамин, триптаза, простагландин, брадикинин, которые приводят к росту проницаемости сосудов и отёку слизистой.
Классификация и стадии развития ложного крупа
Выделяют 4 стадии развития заболевания:
- 1 стадия (компенсированный круп) — нечастый лающий кашель, в покое нет ни дыхательной недостаточности, ни стридора, ни одышки, но они появляются при нагрузке (приступе).
- 2 стадия (круп неполной компенсации) — возникает при прогрессировании сужения гортани. Частый лающий кашель, выраженная осиплость голоса, стридор, слышимый на расстоянии, инспираторная одышка (затруднён вдох) с участием вспомогательной мускулатуры в акте дыхания: втяжение межрёберных промежутков, ярёмной и подключичной ямок, раздувание крыльев. Больной может быть возбуждён.
- 3 стадия (декомпенсированный круп) — общее состояние тяжёлое, выраженное возбуждение больного может смениться вялостью и апатией. Наблюдаются постоянные признаки дыхательной недостаточности, появляются нарушения сердечно-сосудистой системы (нарушение ритма сердца, снижение артериального давления).
- 4 стадия (асфиксический круп) — крайне тяжёлое состояние с утратой сознания, тяжёлой дыхательной недостаточностью с кислородозависимостью. На этой стадии сохранить жизнь ребёнка может только проведение сердечно-лёгочной поддержки в условиях реанимации [9] .
Осложнения ложного крупа
Самое частое осложнение — присоединение бактериальной инфекции в виде трахеита, бронхита или пневмонии.
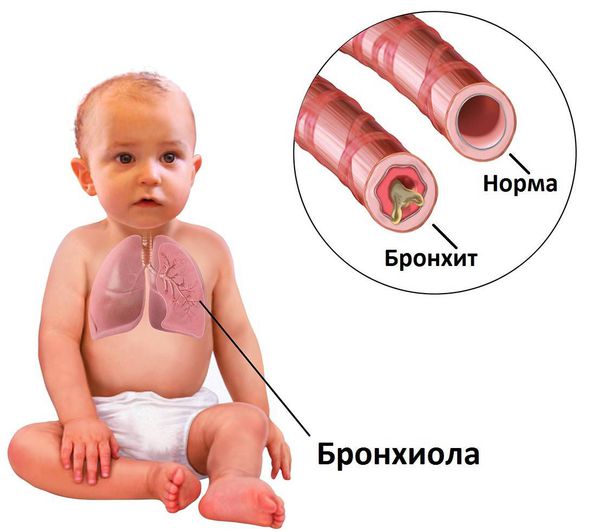
Кроме этого, круп является предрасполагающим фактором развития бронхиальной астмы [5] .
К очень редким осложнениям крупа относят:
- Постобструктивный отёк лёгких, спровоцированный крупом — опасное для жизни осложнение, которое может возникнуть в результате внезапной обструкции верхних дыхательных путей [10] .
- Спонтанный пневмомедиастинум — скопление воздуха в пространстве грудной клетки между лёгкими, в котором находятся сердце, крупные сосуды, трахея, пищевод, вилочковая железа (тимус) и лимфатические узлы [11] .
Исходом четвёртой стадии крупа может быть смерть вследствие остановки сердца и/или дыхания.
Диагностика ложного крупа
Опрос пациента
Диагностика ложного крупа начинается с опроса пациента. Врач может спросить:
- Появились ли симптомы простуды (кашель, насморк, подъём температуры, боль в горле) в течение последних 12-72 часов.
- Случались ли ранее эпизоды крупа.
- Нарушено ли глотание, есть ли выраженные боли в горле, обильное слюнотечение, вынужденное положение (сидя, запрокинув голову назад), внезапность и острота появления жалоб, лихорадка. Если есть, врач будет исключать другое жизнеугрожающее заболевание — эпиглоттит.
- Насколько острым было начало болезни. При отсутствии признаков ОРВИ и внезапном затруднении дыхания врач может заподозрить аспирацию — попадание инородного тела в дыхательные пути. В этом случае родители обычно точно могут вспомнить, когда у ребёнка появилась одышка и кашель. Чтобы исключить этот диагноз, необходимо выяснить, при каких условиях ребёнку стало трудно дышать: при смехе, крике, питании, игре с мелкими предметами и т. д.
- Страдает ли больной бронхиальной астмой. Бронхиальная астма может увеличить риск развития рецидивирующего (повторяющегося) крупа [21] .
- Есть ли гастроэзофагеальный рефлюкс.
- Какой у пациента статус иммунизации, т. е. проведена ли вакцинация против дифтерии, кори, гриппа, пневмококка, гемофильной инфекции и др. При отсутствии вакцинации против дифтерии необходимо помнить отличительные признаки этой болезни: постепенное начало заболевания с небольшим повышением температуры, интоксикацией (слабость, тошнота, головокружение и др.), появлением плотных плёнок серого цвета в зеве, появлением отёка шеи и увеличением шейных лимфоузлов.
- Страдает ли кто-то в семье от повторяющихся тяжёлых стенозов гортани. При положительном ответе можно будет думать о возможном наследственном ангионевротическом отёке.
- Страдает ли пациент или кто-то в семье аллергическими заболеваниями (атопический дерматит, аллергический ринит). При отягощённой семейной наследственности можно заподозрить аллергический отёк гортани — отёк Квинке. В этом случае обращает на себя внимание острое начало заболевания после воздействия причинно-значимого аллергена (например, пищи или пыльцы) и отсутствие симптомов ОРВИ.
- Когда появился стридор. Если шумное дыхание беспокоит ребёнка с рождения, необходимо исключить пороки развития дыхательной системы: ларингомаляцию ( недоразвитие хрящевого скелета и мышц гортани) и трахеомаляцию ( слабость хрящевых полуколец трахеи). Также важно исключить новообразования, например гемангиому, которая может закрывать просвет гортани.
Осмотр
После опроса доктор осматривает больного и на основании типичных жалоб — лающего кашля, затруднённого вдоха, осиплости голоса, типичного возраста больного — устанавливает диагноз «стенозирующий ларинготрахеит».
Далее необходимо оценить степень тяжести заболевания, чтобы разработать дальнейшую тактику ведения и лечения пациента. Для этого чаще всего используется шкала Уэстли, которая основана на 5 физических данных [13] .
Таблица 1 — Шкала Уэстли.
- 0-3 балла — лёгкая степень стеноза.
- 4-7 баллов — средняя степень.
- 8-17 баллов — тяжёлая степень.
При сумме баллов 2-3 можно прогнозировать выписку из стационара на амбулаторное лечение. Если сумма баллов выше 3-4, необходимо лечение в педиатрическом отделении в больнице.
На основе проведённого научного исследования было выявлено, что дети в среднем поступали в отделение неотложной помощи с суммой 2-3 балла. 72 % из них не нуждались в госпитализации и после первичного оказания медицинской помощи были выписаны домой для продолжения лечения [14] .
Лабораторная и инструментальная диагностика
При нетипичном проявлении заболевания или плохом ответе на лечение возможно проведение углублённого обследования, которое включает:
- Клинический анализ крови и анализ на С-реактивный белок, если подозревается бактериальная инфекция.
- Тестирование на бактериальные или вирусные патогены с помощью полимеразной цепной реакции (ПЦР) и экспресс-тест для выявления гриппа могут помочь при подборе эффективной терапии.
- Определение уровня карбоксигемоглобина (соединения гемоглобина и угарного газа). Высокие значения указывают на отравление угарным газом. Анализ помогает отличить круп от термического повреждения гортани или отравления угарным газом.
- Рентгеновские снимки шеи при подозрении на эпиглоттит и заглоточный абсцесс — очаг воспаления, который образуется в результате нагноения лимфатических узлов и клетчатки заглоточного пространства.
- Рентгенография грудной клетки при подозрении на попадание инородного тела.
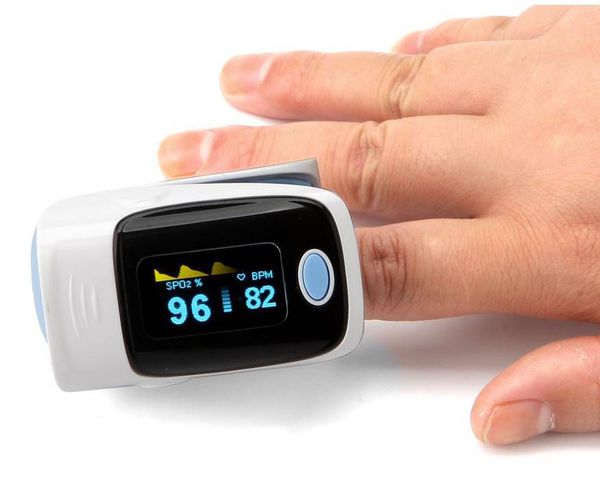
- Пульсоксиметрия. Пульсоксиметр позволяет определить уровень дыхательной недостаточности, показывая параметры насыщения крови кислородом. Прибор одевается на палец, и через пару минут он показывает пульс и сатурацию, то есть уровень насыщения крови кислородом. Норма сатурации — от 95 % и выше. Показатель ниже 94 % говорит о дыхательной недостаточности. В этом случае необходимо подключать кислородотерапию [15] .
Проведение ларингоскопии показано пациентам с рецидивирующим (повторяющимся) ложным крупом для исключения аномалий дыхательных путей — врождённых пороков развития гортани, опухолей и пр.
Дополнительные исследования, такие как компьютерная томография (КТ), могут быть полезны, если есть подозрения на другие причины обструкции дыхательных путей, например аспирацию инородного тела, опухоль, паратонзиллярный и заглоточный абсцесс.
Лечение ложного крупа
Цели лечения при крупе — как можно быстрее восстановить дыхательную функцию, улучшить состояние больного, предупредить прогрессирование стеноза гортани и развитие обструктивного трахеобронхита [25] .
Консервативное лечение
Согласно международному консенсусу, а также рекомендациям Всемирной организации здравоохранения (ВОЗ), основу лечения ложного крупа составляют ингаляционные и системные глюкокортикостероиды (ГКС) — противовоспалительные препараты [16] . В РФ при лечении крупа в приоритете находится введение небулизированного будесонида — ингаляционного ГКС для местного применения.
При стенозе гортани 1степени показано ингаляционное введение суспензии будесонида через компрессорный небулайзер. В 85% случаев бывает достаточно 1 процедуры, при необходимости ингаляции повторяют 2 раза в сутки до полного разрешения стеноза. У препарата меньше побочных эффектов, чем у системных ГКС, которые действуют на весь организм. Будесонид уменьшает выраженность отёка, продукцию слизи, образование мокроты и гиперреактивность дыхательных путей.

Препаратами первой линии при стенозе 2 степени или при неэффективности будесонида при стенозе 1 степени являются дексаметазон или преднизолон, которые применяют в виде таблеток или вводят внутримышечно/внутривенно [17] .
Для снижения тяжести симптомов у детей преднизолон и дексаметазон в низких дозах могут быть столь же эффективны, как и в стандартной дозе [18] .
При тяжёлом крупе, а также при отсутствии кортикостероидов или неэффективном лечении дексаметазоном (преднизолоном) возможно ингаляционное применение эпинефрина (адреналина) [25] . Механизм действия включает сужение сосудов в слизистой оболочке верхних дыхательных путей, что приводит к уменьшению отёка [19] . Эпинефрин оказывает быстрый, но нестойкий эффект (не более 2 часов), поэтому его не следует использовать в качестве монотерапии. В России этот метод применяют не так часто, как в странах Европы [16] .
Таблица 1 — Алгоритм оказания медицинской помощи детям с острым стенозирующим ларинготрахеитом (ложным крупом) в зависимости от степени стеноза.
Кислород. Подача увлажнённого кислорода показана при дыхательной недостаточности. В странах Европы и Америки также используется смесь гелия и кислорода (гелиокс). За счёт снижения плотности газа такая смесь легче вдыхается [20] .
Воздействие холодного воздуха. Нет исследований, доказывающих эффективность такого метода, однако родители часто сообщают об улучшении симптомов крупа под воздействием холодного воздуха. Например, если в холодную погоду открыть окно, вынести ребёнка на улицу или на балкон. В тёплую погоду родители иногда подносят ребёнка к открытой дверце морозильной камеры.
Жаропонижающие. Могут быть использованы для уменьшения дискомфорта, связанного с лихорадкой. Аспирин противопоказан детям с вирусными инфекциями в связи с повышенным риском развития синдрома Рейе (острой печёночной недостаточности и поражения головного мозга). Препараты выбора — это ацетаминофен (парацетамол) и ибупрофен (Нурофен), также возможно использовать их комбинацию (Ибуклин).
Антибиотики. Используются только при ложном крупе, который вызван бактериями. Антибиотик выбирают исходя из предполагаемого бактериального возбудителя. После получения результатов анализа на возбудителя при необходимости препарат меняют.
Противовирусные препараты. При выявлении гриппа, возможно назначение ингибитора нейраминидазы.
Другие лекарства используются по показаниям: при гастроэзофагеальном рефлюксе (ГЭР) — антирефлюксные препараты, при аллергии — антигистаминные препаратов 2 поколения [22] .
Хирургическое лечение
В неосложнённых случаях крупа хирургическое лечение не требуется. При стенозе 3 степени необходимо проведение неотложной интубации, что подразумевает введение эндотрахеальной трубки в трахею для обеспечения проходимости дыхательных путей [16] .
В случае асфиксии (удушья) и невозможности проведения интубации проводится трахеостомия — рассечение хрящей трахеи для создания временного соустья с окружающей средой. Может потребоваться также для извлечения инородного тела [16] .
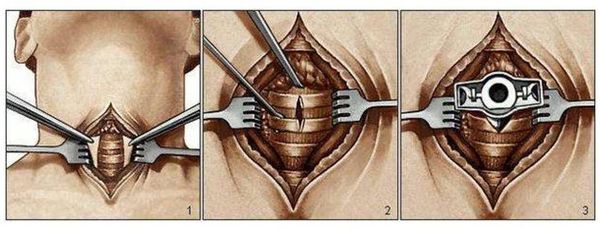
Ларингопластика ( пластическая реконструкция гортани) показана при рецидивирующем крупе, если выявлены патологические состояния, например стеноз, киста или опухоль.
Прогноз. Профилактика
Ложный круп может сильно напугать родителей, если они видят болезнь впервые, но в большинстве случаев круп протекает в лёгкой форме и может проходить самостоятельно, без лечения. У детей без сопутствующих заболеваний прогноз для выздоровления благоприятный. Симптомы крупа обычно исчезают в течение 48 часов, но могут длиться до 1 недели [23] .
Симптомы инфекции верхних дыхательных путей, такие как сухой кашель и насморк, иногда сохраняются после разрешения крупа. Это может быть связано, например, с течением среднего отита. Такой кашель рефлекторный, возникает при воспалении среднего уха, что обусловлено раздражением блуждающего нерва.
Повторные случаи крупа зарегистрированы у 5-6,4 % детей, однажды уже перенёсших ложный круп [24] .
Профилактика направлена на укрепление иммунитета ребёнка, чтобы организм мог оптимально реагировать на воздействие факторов внешней среды и на изменения в его внутренней среде. Для этого необходимо:
- соблюдать режим сна и отдыха;
- совершать ежедневные прогулки на свежем воздухе;
- заниматься спортом;
- соблюдать гигиену рук и слизистой носоглотки;
- устранять очаги хронической инфекции;
- своевременно проходить вакцинацию.
Нужно понимать, что грипп, дифтерия, корь и эпидемический паротит можно предотвратить с помощью вакцин. Диспансерное наблюдение проводят за детьми с рецидивирующим стенозом гортани. Таким пациентам показаны консультации аллерголога и ЛОРа [25] .
Список литературы
- Берман Р. Э., Роберт М. Клигман Педиатрия по Нельсону. — 17-е изд., Том 1 — М., 2009. — С. 730-731.
- Cherry J. D. Clinical practice. Croup // N Engl J Med. — 2008;358(4): 384-391.
- Солдатов И. Б. Руководство по оториноларингологии. — 2-е изд., перераб. и доп. – М.: Медицина, 1997. — С. 386.
- Evaluation of allergic sensitization and gastroesophageal reflux disease in children with recurrent croup / Zafer Arslan, Funda Erol Cipe, Serap Ozmen, Meda Kondolot, I Etem Piskin, Aysel Yöney // Pediatr Int. — 2009; 51(5): 661-665.ссылка
- Association of croup with asthma in children: A cohort study / Sheng-Chieh Lin, Hui-Wen Lin, Bor-Luen Chiang // Medicine (Baltimore). — 2017; 96(35): e7667.ссылка
- Smith D. K., McDermott A. J., Sullivan J. F. Croup: Diagnosis and Management // Am Fam Physician. — 2018; 97(9): 575-580.ссылка
- Савенкова М. С. Современные аспекты этиопатогенеза и тактики ведения детей с острым стенозирующим ларинготрахеитом // Педиатрия — 2008. —Т. 87, № 1. — С. 133-138.
- Болезни органов дыхания у детей / С.В. Рачинский, В.К Таточенко. — 1988. —С. 160-170.
- Детские болезни: учебник. В 2 т. Т. 1. — 5-е изд. — СПб: Питер, 2002. — С. 304-308.
- Croup-induced postobstructive pulmonary edemaI / Chen Chen, Ko-Hsin Chen, Chien-Ming Tseng, Jong-Hau Hsu, Jiunn-Ren Wu, Zen-Kong Dai // Kaohsiung J Med Sci. — 2010; 26(10): 567-570.ссылка
- Laryngotracheobronchitis complicated by spontaneous pneumomediastinum / Harrison W. Lin, Kiran Kakarala, Samuel T Ostrower, David S Leonard // Int J Pediatr Otorhinolaryngol. — 2010;74(2): 221-224.ссылка
- Evaluation of allergic sensitization and gastroesophageal reflux disease in children with recurrent croup / Zafer Arslan, Funda Erol Cipe, Serap Ozmen, Meda Kondolot, I. Etem Piskin, Aysel Yöney // Pediatr Int. — 2009; 51(5): 661-665.ссылка
- Когут Т. А., Мозжухина Л. И., Емеличева Л.Г. Современные рекомендации по лечению стенозирующего ларинготрахеита у детей // Известия Самарского научного центра Российской академии наук. — Т. 16, № 5(2). — С. 718-722.
- Westley score and clinical factors in predicting the outcome of croup in the pediatric emergency department // Wen-Chieh Yang, Jung Lee, Chun-Yu Chen, Yu-Jun Chang, Han-Ping Wu // Pediatr Pulmonol. — 2017; 52(10): 1329-1334. ссылка
- Diagnosis and management of croup. Clinical Practice Guidelines Toward Optimized Practice (TOP). — 2008.
- Острый обструктивный ларингит [круп] и эпиглоттит у детей. Клинические рекомендации / Министерство Здравоохранения Российской Федерации. — 2016.
- Glucocorticoids for croup in children / Allison Gates, Michelle Gates, Ben Vandermeer, Cydney Johnson, Lisa Hartling, David W. Johnson, Terry P. Klassen // Cochrane Database Syst Rev. — 2018; 8(8): CD001955.ссылка
- A randomized trial of a single dose of oral dexamethasone for mild croup Candice L. Bjornson, Terry P. Klassen, Janielee Williamson, Rollin Brant // Clinical Trial N Engl J Med. — 2004;351(13):1306-13. ссылка
- Nebulized epinephrine for croup in children / Candice Bjornson, Kelly Russell, Ben Vandermeer, Terry P. Klassen, David W. Johnson // Cochrane Database Syst Rev. — 2013;(10):CD006619.ссылка
- Heliox for croup in children / Irene Moraa, Nancy Sturman, Treasure M. McGuire, Mieke L. van Driel // Cochrane Database Syst Rev. — 2018; 10(10): CD006822.ссылка
- Risk of asthma in children with a history of croup / T. Nicolai E. v. Mutius // Acta Paediatrica. — 1996; 85(11): 1295-1299.
- Correlating the clinical course of recurrent croup with endoscopic findings: a retrospective observational study / Michael Hoa, Emily L. Kingsley, James M. Coticchia // Ann Otol Rhinol Laryngol. — 2008; 117(6): 464-469. ссылка
- Duration of symptoms of respiratory tract infections in children: systematic review / Matthew Thompson, Talley A. Vodicka, Peter S. Blair, David I. Buckley, Carl Heneghan, Alastair D. Hay // BMJ. — 2013; 347:f7027.ссылка
- Incidence of operative endoscopy findings in recurrent croup / Noel Jabbour, Noah P Parker, Marsha Finkelstein, Timothy A. Lander, James D. Sidman // Otolaryngol Head Neck Surg. — 2011; 144(4): 596-601.ссылка
- Федеральные клинические рекомендации по оказанию Скорой медицинской помощи при остром обструктивном ларинготрахеите у детей / А.А. Баранов, С.Ф.Багненко. — 2015. — С. 10.
- Croup // MayoClinic. — 2019.
Источник https://mc-medplus.ru/terapy/lor/laringotraxeit/
Источник https://murasclinic.ru/info/ostryj-laringotraheit-u-detej-prichiny-simptomy-i-lechenie
Источник https://probolezny.ru/lozhnyy-krup/
