Хронический бронхит
Хронический бронхит — заболевание бронхов, которое проявляется кашлем и отделением мокроты на протяжении большинства дней в течение не менее 3 месяцев в году и не менее 2 последовательных лет, когда исключаются другие известные бронхолегочные или сердечно-сосудистые заболевания, сопровождающиеся хроническим продуктивным кашлем.
Хронический бронхит, вызываемый вдыханием табачного дыма или других вредоносных частиц или газов (аэрополлютантов), является одной из наиболее распространенных причин хронического кашля среди населения в целом. Наиболее эффективным способом профилактики заболевания является устранение факторов риска его развития.
Хронический бронхит определяется, как хроническое или рецидивирующее увеличение объема слизистой секреции бронхов достаточное, чтобы вызвать экспекторацию мокроты [1].
В настоящих клинических рекомендациях хронический бронхит определяется, как самостоятельное заболевание, не связанное с каким-либо другим заболеванием, сопровождающееся хронической бронхиальной гиперсекрецией, которая обычно проявляется, как продуктивный кашель.
Таблица 1. Стандартизованный вопросник респираторных симптомов [1]:
| 1. Вы обычно откашливаете мокроту утром в зимнее время года? (Отхождение мокроты при первой выкуренной сигарете или при выходе на улицу, исключая выделения из носа). Возможно проглатывание мокроты. | Да/нет |
| 2. Зимой Вы обычно откашливаете мокроту в течения дня или ночью? | Да/нет |
| Если ответ «Да» на 1 или 2 вопросы, следующий вопрос: | |
| 3. Вы откашливаете мокроту 3 месяца в течение года? | Да/нет |
| 4. В соответствии с ответами на вопросы могут быть выделены классы: Класс 0: Отрицательный: «Нет» на вопрос 3 Класс 1: Мокрота неполный день: «Да» 1 или 2 и 3 Класс 2: Мокрота весь день: «Да 1, 2 и 3. |
- J40 Бронхит, не уточненный, как острый или хронический
- J41 Простой и слизисто-гнойный хронический бронхит
- J41.0 Простой хронический бронхит
- J41.1 Слизисто-гнойный хронический бронхит
- J41.8 Смешанный, простой и слизисто-гнойный хронический бронхит
Облачная МИС «МедЭлемент»

Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
— 800 RUB / 5500 KZT / 27 BYN — 1 рабочее место в месяц
Облачная МИС «МедЭлемент»

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
+7 938 489 4483 / +7 707 707 0716 / + 375 29 602 2356 / office@medelement.com
Мне интересно! Свяжитесь со мной
Классификация
- Функциональная характеристика:
- необструктивный
- с обструктивным синдромом
- Характер воспаления:
- катаральный
- слизисто-гнойный
- гнойный
- Степень тяжести течения:
- легкая
- средняя
- тяжелая
- Фаза заболевания:
- обострение
- нестойкая ремиссия (стихающее обострение)
- клиническая ремиссия
Этиология и патогенез
1.2 Этиология и патогенез заболевания или состояния (группы заболеваний или состояний)
Факторы рискаФакторами риска развития и обострения ХБ могут быть:
- наличие вредных привычек (курение),
- воздействие физических и химических факторов (вдыхание пыли, дыма, окиси углерода, сернистого ангидрида, окислов азота и других химических соединений),
- климатические факторы (сырой и холодный климат),
- сезонность (осень, зима, ранняя весна),
- аллергические заболевания и иммунодефицитные состояния,
- вирусная инфекция (обычно имеет значение как причина обострения),
- генетические факторы, конституциональная предрасположенность
Этиология заболевания
В возникновении и развитии ХБ тесно взаимодействуют экзогенные и эндогенные факторы. Среди экзогенных факторов существенную роль играют раздражающие и повреждающие поллютанты (бытового и профессионального характера), а также неиндифферентные пыли, которые оказывают вредное (химическое и механическое) действие на слизистую оболочку бронхов. На первое место по значению среди экзогенных факторов следует отнести влияние табачного дыма. Заболеваемость ХБ прямо пропорциональна количеству выкуриваемых сигарет. Сигаретный дым состоит из сложной смеси из 400 частиц и газов, конкретная этиологическая роль каждого из этих компонентов не была установлена.Существует ряд эпидемиологических исследований, установивших связь с опасностями на рабочем месте и развитием ХБ. Диагноз, как правило, ставится путем исключения. Это трудно, потому что многие работники курят или являются пассивными курильщиками.
Хотя распространенность пассивного воздействия дыма на рабочем месте снижается по мере принятия законов, запрещающих курение в общественных местах, это все еще является проблемой во многих странах по всему миру. Часто некурящие лица подвергаются воздействию сигаретного дыма и в домашних условиях. Непроизвольное воздействие табачного дыма тесно связано с хроническим кашлем и образованием мокроты даже у молодых людей, которые прошли скрининг на исключение других факторов риска. Риск значительно возрастает с увеличением продолжительности ежедневного воздействия от табачного дыма. Еще одним важным воздействием в домашних условиях, которое все чаще признается в качестве причины ХБ в слаборазвитых странах, является воздействие паров топлива для приготовления пищи, особенно в закрытых помещениях с плохой вентиляцией.
Работники, которые подвергается воздействию органической пыли, могут жаловаться на хронический кашель и симптомы БОС, подобных астме, без эозинофилии дыхательных путей, с обратимой обструкцией воздушного потока или гиперчувствительностью бронхов. Это происходит при хроническом воздействии хлопка, джута, конопли, льна, дерева и различных видов зерна, а также угольной пыли, стекловидных волокон, цемента, диоксида кремния, силикатов, ванадия, сварочных газов, органической пыли, выхлопных газов двигателя и тд.
Велико значение загрязнения воздушного бассейна и неблагоприятных климатических факторов (переохлаждение и перегревание). Меньшую роль среди этиологических факторов играет вирусная (вирусы гриппа, аденовирусы), микоплазменная и бактериальная инфекция (S.pneumonia, H. influenzae, М. catarrhalis), значение которых резко возрастает при обострении хронического бронхита [2].
В связи с тем, что заболевание возникает не у всех лиц, подвергающихся одинаково неблагоприятным экзогенным воздействиям. Целесообразно учитывать и эндогенные факторы, обусловливающие развитие ХБ, такие как, патология носоглотки, изменение дыхания через нос с нарушением очищения, увлажнение и согревание вдыхаемого воздуха, а также повторные острые респираторные заболевания, острые бронхиты и очаговую инфекцию верхних дыхательных путей, нарушение местного иммунитета, ожирение.
Патогенез заболевания
Структурные изменения дыхательных путей были описаны у здоровых в основном у курильщиков, даже в возрасте от 20 до 30 лет. Исследования показали увеличение числа нейтрофилов и макрофагов, которые играют важную роль в формировании и сохранении воспалительного процесса ХБ.В норме около 500 мл мокроты продуцируется бронхиальными железами ежедневно и это обычно не замечается. У курильщиков с ХБ ежедневно выделяется в среднем на 100 мл/сут больше, чем обычно, что и является причиной кашля и образования мокроты.
При ХБ изменяются структурно-функциональные свойства слизистой оболочки и подслизистого слоя, что выражается в гиперплазии и гиперфункции бокаловидных клеток, бронхиальных желез, гиперсекреции слизи и изменении её свойств (слизистый секрет становится густым, вязким и засасывает реснички мерцательного эпителия). Все это приводит к нарушению в системе мукоцилиарного транспорта. Эффективность мукоцилиарного транспорта бронхов зависит от двух основных факторов: мукоцилиарного эскалатора, определяемого функцией реснитчатого эпителия слизистой, и реологических свойств бронхиального секрета (его вязкости и эластичности), и обусловливается оптимальным соотношением двух его слоев – наружного (геля) и внутреннего (золя) [3].
Воспаление слизистой оболочки вызывают различные раздражающие вещества в сочетании с инфекцией (вирусной и бактериальной). Снижается выработка секреторного IgA, уменьшается содержание в слизи лизоцима и лактоферрина. Развиваются отёк слизистой оболочки, а затем атрофия и метаплазия эпителия.
Химические вещества, содержащиеся в воздухе, вызывают повреждение в дыхательных путях, сопровождающееся отёком слизистой оболочки и бронхоспазмом. Это приводит к нарушению эвакуаторной и снижению барьерной функций слизистой оболочки бронхов. Катаральное содержимое сменяется катарально-гнойным, а затем гнойным.
Распространение воспалительного процесса на дистальные отделы бронхиального дерева нарушает выработку сурфактанта и снижает активность альвеолярных макрофагов, которые осуществляют фагоцитоз бактерий и других чужеродных частиц.
Нарушение дренажной функции бронхов развивается как следствие сочетания ряда факторов:
- спазма гладких мышц бронхов, возникающего в результате непосредственного раздражающего воздействия экзогенных факторов и воспалительных изменений слизистой оболочки;
- гиперсекреции слизи, изменения её реологических свойств, приводящих к нарушению мукоцилиарного транспорта и закупорке бронхов вязким секретом;
- метаплазии эпителия из цилиндрического в многослойный плоский и его гиперплазии;
- воспалительного отёка и инфильтрации слизистой оболочки;
- аллергических изменений слизистой оболочки.
Различные соотношения изменений слизистой оболочки, проявляющиеся в её воспалении, обусловливают формирование той или иной клинической формы болезни.
При катаральном бронхите преобладают поверхностные изменения структурно- функциональных свойств слизистой оболочки; при слизисто-гнойном (или гнойном) бронхите преобладают процессы инфекционного воспаления. Возможен переход одной клинической формы бронхита в другую. Так, катаральный бронхит, длительно протекая, может вследствие присоединения инфекции стать слизисто-гнойным и т. п.
При вовлечении в процесс бронхов преимущественно крупного калибра (проксимальный бронхит) нарушения бронхиальной проходимости не выражены. Поражение мелких бронхов и бронхов среднего калибра протекает часто с нарушением бронхиальной проходимости, которое, как правило, бывает выражено при обострении ХБ.
Эпидемиология
1.3 Эпидемиология заболевания или состояния (группы заболеваний или состояний)
ХБ является наиболее распространенным заболеванием из группы ХНЗЛ. В таблице 1 представлен обзор распространенности кашля и образования мокроты в популяционных исследованиях. ХБ наблюдается от 3,4 до 22,0% среди взрослых лиц [4- 13] (таблица 2).
Таблица 2. Распространённость хронического бронхита в исследованиях среди населения
Авторы Регион, субъекты, число, возраст Результаты Pallasaho и соавт., 1999 [4] Финляндия, 8000, 20-69 лет Продуктивный кашель, 27% Sobradillo и соавт., 1999 [5] Испания, 4035, 40-69 лет Кашель, 13,5%,
экспекторация мокрота, 10,7%,
ХБ*, 4,8%Cerveri и соавт., 2001 [6] Европа, 17966, 20-44 года ХБ, 2,6% (от 0,7 до 9,7% в разных странах) Janson и соавт., 2001 [7] Многонациональное, 18277,
20-48 летПродуктивный кашель 10,2% Huchon и соавт., 2002 [8] Франция, 14076 ХБ, 4,1%, хронический кашель и/или экспекторация мокроты 11,7% Miravitlles и соавт., 2006 [9] Испания, 6758, > 40 лет Кашель: 5% у никогда не курящих, 11% у курильщиков или бывших курильщиков
Экспекторация мокроты: 4% у никогда не курящих, 11% у курильщиков или бывших курильщиковPelkonen и соавт., 2006 [10] Финляндия, 1711, мужчины,
40-59 летХронический продуктивный кашель: 42% курильщиков, 26% бывших курильщиков, 22% никогда не куривших De Marco и соавт., 2007 [11] Многонациональное, 5002, 20-44 года с нормальной функцией легких Хронический кашель/экспекторация мокроты: 9,2% Miravitlles и соавт., 2009 [12] Испания, 4274, 40-80 лет Хронический кашель: 3,4%
экспекторация мокроты: 11,7%Martinez и соавт., 2012 [13] США, 5858, взрослые, без нарушения функции легких ХБ, 34,6% Примечание: *ХБ-хронический бронхит
Распространенность ХБ в Российской Федерации колеблется от 10% до 20%, а рост заболеваемости ХНЗЛ составляет 6-7% для городского и 2-3% для сельского населения в год [14].
Клиническая картина
Cимптомы, течение
1.6 Клиническая картина заболевания или состояния (группы заболеваний или состояний)
Основным и существенным симптомом ХБ является кашель с продукцией мокроты. ХБ может сосуществовать с любым из ниже перечисленных заболеваний:
- (а) локализованные заболевания легких любого рода, такие как туберкулез, пневмония, кистозные заболевания и бронхоэктазия;
- (б) генерализованные заболевания легких (обструктивные, гранулематозные и интерстициальные заболевания, пневмокониозы);
- (c) первичные сердечно-сосудистые или почечные заболевания.
Некоторые пациенты утверждают, что у них хронический или рецидивирующий кашель без продукции мокроты, однако, мокрота есть, но пациенты ее глотают. В этом случае следует также считать это проявлением ХБ. В случаях, когда кашель непродуктивный он может быть расценен, как «хронический сухой кашель», пока конкретная причина кашля не определена.
Формулировка клинического диагноза «хронический бронхит»
- Клинический вариант (необструктивный, с обструктивным синдромом)*
- Форма заболевания (по характеру воспаления: катаральный, катарально-гнойный, гнойный)
- Фаза процесса (обострение, стихающее обострение или нестойкая ремиссия, ремиссия)
- Осложнения
При формулировке диагноза хронического необструктивного бронхита термин «необструктивный» может не применяться
Диагностика
2. Диагностика заболевания или состояния (группы заболеваний или состояний) медицинские показания и противопоказания к применению методов диагностики
Гипердиагностика ХБ среди пациентов и врачей весьма распространена. В Соединенных Штатах, по оценкам национальных опросов, проведенных Национальным центром статистики здравоохранения, показано, что 16 миллионов человек страдают ХОБЛ. Из них, около 14 миллионов страдали ХБ, а 2 миллиона эмфиземой легких. Предполагается, что эти статистические данные занижают распространенность ХОБЛ на целых 50%, поскольку многие пациенты не критично относятся к своим симптомам, и заболевание остается не диагностированным. Подавляющее большинство людей (88,4%), которые сообщили о диагнозе ХБ, о котором сообщили сами или диагноз был подтвержден врачом, не соответствовали стандартным критериям ХБ.- «Кашлевой анамнез» (кашель малопродуктивный или с выделением мокроты в течение 3 месяцев не менее 2-х лет)
- Отсутствие другой патологии бронхолегочного аппарата (туберкулез, бронхоэктатическая болезнь, пневмония, бронхиальная астма, рак легкого и др.), обусловливающей «кашлевой анамнез»
- Выявление обструкции дыхательных путей (ее обратимого и необратимого компонента) при дифференциальной диагностике ХОБЛ.
Тщательный сбор анамнеза, оценка клинических симптомов и данных физического обследования позволяет исключить серьезные, жизнеугрожающие заболевания (см. табл. 4) [22].

Таблица 4. Перечень заболеваний, сопровождающихся хроническим кашлем [23]
Примечание: ИК – индекс курения
Принимая во внимания потенциально широкий круг болезней/патологических состояний, сопровождающихся хроническим кашлем, целесообразно выделить из их числа частые, менее частые и редко встречающиеся (см. табл. 5) [21].

Таблица 5. Перечень частых и редких заболеваний, сопровождающихся хроническим кашлем
Учитывая родственность факторов риска, близость патоморфологических изменений на уровне крупных дыхательных путей, и, как следствие этого, схожесть клинических проявлений (хронический продуктивный кашель), чаще всего перед практикующим врачом возникает необходимость в разграничении ХБ и ХОБЛ.
Наиболее простым и демонстративным в этом случае является исследование неспровоцированных дыхательных объемов и потоков с бронхолитической пробой. Формализованным спирометрическим критерием ХОБЛ является ограничение воздушного потока (ОФВ1/ФЖЕЛ [1] < 0,7), тогда как у пациентов с ХБ вне обострения исследуемые параметры функции внешнего дыхания оказываются близкими к должным [21].
Кашель как нежелательная лекарственная реакция (НЛР) может развиться у 5–20% пациентов, получающих ингибиторы АПФ[2], и связывается с накоплением брадикинина и других медиаторов кашля. Важно подчеркнуть при этом, что возникновение кашля не связано ни с дозой, ни с длительностью (от нескольких дней до нескольких месяцев) приема препарата. Как правило, после отмены ингибитора АПФ кашель прекращается в течение ближайших 1-й – 4-х недель. В противоположность этому, антагонисты ангиотензина II (сартаны) не вызывают кашля и рассматриваются как приемлемая альтернатива ингибиторам АПФ при развитии данной НЛР [25].
Кашель, связанный с заболеваниями верхних дыхательных путей (КЗВДП) или «постназальный затек» нередко наблюдается у пациентов с аллергическим (сезонным или круглогодичным), неаллергическим (вазомоторным) и медикаментозным («рикошетный» эффект после прекращения длительной терапии деконгестантами и другими препаратами для местного применения) ринитом, хроническим бактериальным риносинуситом, анатомическими аномалиями (искривление носовой перегородки). Более чем в 20% случаев развивающийся при этом кашель оказывается «молчаливым», т.е. не сопровождается демонстративными симптомами соответствующего заболевания верхних дыхательных путей. Диагноз КЗВДП можно считать установленным только после проведения целенаправленного исследования (МСКТ[3] околоносовых пазух, осмотр оториноларинголога) и достижения эффекта в ходе последующего лечения [26].
У определенной части пациентов с БА заболевание может манифестировать кашлем при отсутствии других симптомов и каких-либо отклонений в ходе физического обследования (т.н. кашлевой вариант БА). Среди пациентов с хроническим кашлем на долю кашлевого варианта БА приходится до 30%.
Обострение хронического бронхита
Пациенты с ХБ имеют большую частоту острых респираторных инфекций, чем пациенты без бронхита, и симптомы острой инфекции верхних дыхательных путей у них чаще сочетаются с признаками инфекции в нижних дыхательных путях, чем у здоровых людей. Во время обострения, кашель и образование мокроты увеличиваются, и мокрота может стать гнойной. Обострения могут быть причиной одышки. Доказан факт, что другие состояния, такие как сердечная недостаточность или легочная эмболия, могут имитировать острое обострение ХБ.Хотя не существует единого общепринятого определения обострения ХБ, большинство исследователей признало, что это состояние связано с ухудшением состояния стабильного пациента с симптомами увеличения объема мокроты, появления гнойной мокроты и /или одышки. Обострению часто предшествуют симптомы инфекции верхних дыхательных путей. Доказательства вирусной инфекции обнаруживаются примерно в трети эпизодов. Распространенными вирусными инфекциями в амбулаторных условиях являются риновирус, коронавирус, грипп B и парагрипп. Вирусные респираторные инфекции предрасполагают к развитию бактериальной суперинфекции, поскольку они препятствуют адекватному слизистому клиренсу и увеличивают риск аспирации взвеси, содержащей бактерии из верхних дыхательных путей. Вопрос о том, является ли чрезмерный рост бактерий причиной обострения ХБ — спорный. В течение ремиссии у многих пациентов с ХБ и особенно курильщиков имеется своя условно-патогенная флора (Streptococcus pneumoniae, Moraxella catarrhalis и Haemophilus influenzae). Эти же микроорганизмы обнаруживаются у пациентов во время обострения. В то же время молекулярное типирование мокроты показало, что обострения ХБ часто связаны с новым, внешним штаммом. Большинство эпизодов обострений ХБ хорошо поддаются терапии.
[1] ОФВ1 – объем форсированного выдоха за 1-ую сек; ФЖЕЛ – форсированная жизненная емкость легких
[2] АПФ – ангиотензин-превращающий фермент
[3] МСКТ – мультиспиральная компьютерная томография2.1 Жалобы и анамнез
- Жалобы:
- по времени возникновения: утром, днём, вечером, ночью;
- по периодичности: частый, периодический, постоянный, приступообразный, болезненный, безболезненный;
- по характеру: непродуктивный (сухой), продуктивный (влажный);
- по интенсивности: покашливание, лёгкий, сильный;
- по звучности: беззвучный, покашливание, грубый;
- по продолжительности: эпизодический кратковременный или приступообразный постоянный;
- по течению: острый кашель до 3 недель, подострый от 4 недель до 8 недель, хронический более 8 недель.
- Рекомендуется оценивать кашель в соответствии с рекомендации ACCP (American College of Chest Physicians) по клинической практике [16].
- Анамнез заболевания:
Симптомы ХБ рекомендуется определять, используя утвердительные ответы на все следующие вопросы, полученные на основе данных поиска в Национальной медицинской библиотеке (PubMed), опубликованные в августе 2004, начиная с 1950 года. (таблица 3) [16]. Поиск был ограничен исследованиями на людях с использованием поисковых терминов «кашель», «постинфекционный кашель», «поствирусный кашель», «Bordetella pertussis», «инфекция коклюша» и «коклюш» [16].
Таблица 3. Кашель при хроническом бронхите. Рекомендации ACCP (American College of Chest Physicians) по клинической практике, основанные на доказательствах [16]
Вопросы Ответы «Вы кашляете, когда у вас нет простуды?» Да «Бывают ли месяцы в течение года, когда вы кашляете большинство дней? » Да «Вы кашляете в течение большинства дней на протяжении 3 месяцев в году?» Да «Сколько лет у вас длится кашель?» ≥2 года Положительные ответы на все вопросы свидетельствует о ХБ [16].
- Рекомендуется при проведении дифференциальной диагностики кашля задавать следующие вопросы [18]:
— как давно появился кашель;
— кашель сухой или с мокротой;
— какое количество мокроты отделяется за сутки;
— каков характер мокроты;
— отмечалась ли в мокроте примесь крови;
— есть ли выделения из носа;
— связана ли работа с профессиональными вредностями;
— имеется ли среди родных и близких длительный кашель или туберкулез, рак, БА;
— принимает ли пациент ингибиторы АПФ, бета-адреноблокаторы, алкилирующие средства.Уровень убедительности рекомендаций С (уровень достоверности доказательств 5)
Характерными особенностями ХБ является сезонность обострений (ранняя весна, поздняя осень), причем фазы обострения и ремиссии при этом варианте бронхита довольно четко разграничены.
В анамнезе определяется повышенная чувствительность к переохлаждению и у многих пациентов указание на длительное курение.
У ряда пациентов заболевание связано с профессиональными вредностями, мужчины болеют чаще, чем женщины.
На начальных стадиях ХБ кашель отмечается только по утрам – «утренний туалет бронхов» c небольшим количеством мокроты, усиление кашля может отмечаться в холодное, сырое время года.
C течением времени частота кашля нарастает (утренние часы, утренние и дневные часы, в течение суток). Возникает он в результате раздражения рецепторов блуждающего нерва в рефлексогенных кашлевых зонах, расположенных в слизистой оболочке трахеи и местах деления главных бронхов («шпоры»).
В мелких бронхах кашлевых рецепторных зон нет, поэтому кашель c мокротой – основное проявление проксимального бронхита. При выраженном экспираторном коллапсе трахеи и крупных бронхов (провисание мембранозной части трахеи в ее просвет и спадении бронхов на выдохе) кашель принимает характер «лающего» и может сопровождаться синкопальными состояниями (кратковременной потерей сознания вследствие острой гипоксии мозга).
На поздних стадиях ХБ присоединяется одышка, возникающая сначала при физической нагрузке, при обострении заболевания, а затем принимающая более постоянный характер.
- Рекомендоется у пациентов с ХБ для оценки наличия инфекционного обострения применять следующие критерии [29, 80]:
— появление или усиление одышки;
— увеличение объема отделяемой мокроты
— усиление гнойности мокроты.Уровень убедительности рекомендаций С (уровень достоверности доказательств 5)
Комментарии: Наличие у пациента всех трёх критериев описывается, как I тип, двух из них, как II тип, одного, как III тип обострения ХБ. Оценка тяжести обострения ХБ базируется на анализе клинических симптомов.2.2 Физикальное обследование
В начальном периоде болезни физикальные патологические симптомы могут отсутствовать. Со временем появляются изменения при аускультации: а именно: сухие хрипы рассеянного характера, преимущественно в задне-нижних отделах грудной клетки, тембр которых зависит от калибра пораженных бронхов. Как правило, слышны грубые жужжащие сухие хрипы, что свидетельствует о вовлечении в процесс крупных и средних бронхов. Свистящие хрипы, особенно хорошо слышимые на выдохе, характерны для поражения мелких бронхов и свидетельствуют о бронхоспастическом синдроме.Свидетельством бронхиальной обструкции при ХБ являются:
- удлинение фазы выдоха при спокойном и особенно при форсированном дыхании;
- свистящие хрипы, которые хорошо слышны при форсированном выдохе и в положении лежа.
Эволюция бронхита, а также присоединяющиеся осложнения изменяют данные, получаемые при непосредственном обследовании пациента.
Признаки гиперинфляции, эмфиземы лёгких, дыхательной недостаточности свидетельствует в пользу ХОБЛ.
Физикальные симптомы бронхиальной обструкции определяются у пациентов с бронхообструктиным синдромом ХБ.
- Рекомендуется всем пациентам ХБ проведение физикального обследования для выявления патологических симптомов [19].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5)
- Рекомендуется проводить аускультацию легких при форсированном дыхании, а также в положении лежа [20].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5)
2.2.1 Обострение бронхита
Физикальное обследование- У всех пациентов с обострением ХБ рекомендуется провести общий осмотр, измерить ЧДД, ЧСС, АД, температуру тела и аускультацию легких для скрининга общих патологий и диагностики обострения ХБ [30, 31, 80].
Уровень убедительности рекомендаций С, уровень достоверности доказательств 5.
Комментарии: Физическими признаками обострения ХБ являются выслушиваемые при аускультации легких: жесткое дыхание, диффузные сухие свистящие и жужжащие хрипы. При появлении в бронхах секрета могут выслушиваться влажные хрипы. Однако, необходимо отметить, что данные, получаемые при физическом обследовании, зависят от многих факторов, включая возраст пациента, наличие сопутствующих заболеваний и пр.2.3 Лабораторные диагностические исследования
В начальном периоде болезни, а также у пациентов в период ремиссии ХБ изменений лабораторно-инструментальных показателей может не быть. При прогрессировании ХБ лабораторные и инструментальные методы исследования приобретают существенное значение. Они используются для выявления активности воспалительного процесса, уточнения клинической формы заболевания, выявления осложнений, дифференциальной диагностики с заболеваниями, имеющими сходные клинические симптомы.- Всем пациентам с хроническим продуктивным кашлем не менее 3 месяцев подряд в течение 2-х и более лет рекомендуется устанавливать диагноз ХБ после исключения других возможных респираторных или сердечных причин [2].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5)
- Всем пациентам с хроническим кашлем рекомендуется оценить прямое воздействие респираторных раздражителей (различных типов курительного дыма); пассивное воздействие курительного дыма на работе и дома; неблагоприятные профессиональные и/или жилищно-бытовые условия, так как все они являются предрасполагающими факторами развития хронического бронхита [2].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5)
- Не рекомендуется микроскопическое исследование нативного и окрашенного препарата мокроты у пациентов со стабильным течением ХБ для рутинного обследования [2, 24].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5)
- Не рекомендуется определение острофазовых реакций и биохимических показателей крови (исследование уровня C-реактивного белка в сыворотке крови, сиаловые кислоты, серомукоид, исследование уровня фибриногена в крови и др.), характеризующих активность воспаления, у пациентов со стабильным течением ХБ для рутинного обследования [2].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5)
Комментарии: Стабильное течение ХБ не сопровождается системным характером воспаления и биохимическими нарушениями- Рекомендуется проведение пульсоксиметрии (оценку SpO2) до и после выполнения 6-МШП всем пациентам с ХБ для определения ДН и уточнения её степени. [2, 77].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 2)
Комментарии: Течение ХБ не сопровождается ДН, а ее наличие указывает либо на ХОБЛ, либо на наличие другого заболевания.2.3.1 Обострение бронхита
- Рекомендуется для оценки тяжести обострений и определения лечебной тактики у пациентов с ХБ применять: [21, 30-32, 80]:
- микроскопическое исследование нативного и окрашенного препарата мокроты;
- микробиологическое (культуральное) исследование мокроты на аэробные и факультативно-анаэробные микроорганизмы (при дифференциальной диагностике с хроническими инфекционными заболевания органов дыхания и неэффективности антибактериальной терапии);
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5)
Комментарии: Данные анализа крови не являются специфичными, однако, наряду с клиническими критериями, позволяют принять решение о необходимости дополнительного обследования с целью исключения пневмонии и назначении противомикробные препараты системного действия. Лейкоцитоз более 10-12´109/л и/ или палочкоядерный сдвиг >10%, нейтрофильно-лимфоцитарное соотношение > 20, уровень С-реактивного белка в сыворотке крови > 100 мг/л, указывают на высокую вероятность бактериальной инфекции, что требует дальнейшего обследования пациента с целью исключения пневмонии. В амбулаторной практике микробиологические исследования, направленные на верификацию этиологического диагноза при обострении ХБ не оказывают существенного влияния на тактику лечения.- Для улучшения диагностики и решения вопроса об антимикробной терапии у пациентов с обострением ХБ рекомендуется исследование уровня С-реактивного белка в сыворотке крови [30-32].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 4).
Комментарии: Назначение антибиотиков показано при повышении уровня С- реактивного белка в сыворотке крови ≥20 мг/л [30-32].2.4 Инструментальные диагностические исследования
- Рекомендуется проведение рентгенографии лёгких в передней прямой проекции всем пациентам с подозрением на ХБ для исключения других заболеваний органов дыхания [1, 2, 78].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Комментарии: У большинства из них на обзорных рентгенограммах изменения в лёгких отсутствуют. При длительном течении ХБ наблюдается сетчатая деформация лёгочного рисунка, которая часто сочетается с другими признаками дистального бронхита. Рентгенография легких оказывает помощь в диагностике осложнений или другой патологии органов дыхания (пневмония, бронхоэктазы), при дифференциальной диагностике с заболеваниями, при которых симптомы бронхита могут сопутствовать основному процессу (туберкулёз, опухоль и т. д.) [1, 2].- Не рекомендуется использовать компьютерную томографию высокого разрешения (КТВР) органов грудной клетки пациентов с ХБ для рутинного обследования [2, 78].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: Компьютерная томография органов грудной клетки используется не для подтверждения ХБ, а для выявления других патологических изменений органов дыхания (бронхоэктазы, эмфизема легких и пр.).Исследование функции внешнего дыхания
- Рекомендуется исследование неспровоцированных дыхательных объемов и потоков с целью выявления рестриктивных и обструктивных нарушений лёгочной вентиляции у пациентов с ХБ при дифференциальной диагностике с ХОБЛ для определения ФВД: ОФВ1, ЖЕЛ, ФЖЕЛ, ОФВ1/ФЖЕЛ [24].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: При стабильном течении ХБ показатели ФВД в пределах нормальных значений.Стабильное течение ХБ (фаза клинической ремиссии) с функциональной точки зрения сопровождается постбронходилататорным отношением ОФВ1/ФЖЕЛ ≥ 0,7, при этом, бронходилатационный тест с сальбутамолом** 400 мкг отрицательный (прирост ОФВ1 менее 12% и менее 200 мл от исходной величины). ХБ с обструктивным синдромом может сопровождаться нарушениями ФВД что требует, с учетом клинико- анамнестических и лабораторных данных дифференциальной диагностики с ХОБЛ (при постбронходилататорной величине ОФВ1/ФЖЕЛ <0,7) или с БА (при положительном бронходилатационном ответ (приложение Г3) [9, 21].
Регистрация электрокардиограммы
- Не рекомендуется проведение ЭКГ у пациентов со стабильным течением ХБ для рутинной диагностики [79].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 2)
Комментарии: Электрокардиография при ХБ не несет дополнительной информации при ХБ.2.4.1 Обострение бронхита
- Рекомендовано проведение рентгенографии легких для исключения диагноза пневмонии амбулаторным пациентам со следующими признаками, обнаруженными в ходе осмотра: увеличение ЧСС более 90 в минуту, одышки более 22 в минуту, или температуры тела > 38ºС, либо притупление перкуторного звука и определяемые при аускультации [30, 80].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5)
Комментарии: Рентгенографию легких рекомендуется проводить в передней прямой и боковой проекциях [30];- Всем пациентам с обострением ХБ рекомендуется проведение пульсоксиметрии с измерением SpO2 для выявления признаков ДН [16, 19-24, 64, 80].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5)
Комментарии: Пульсоксиметрия рекомендуется в качестве простого и надежного скринингового метода, позволяющего выявлять пациентов с ДН. В тоже время, наличие ДН у пациента с обострением ХБ должно нацеливать врача на поиск другого заболевания.- Рекомендуется пациентам с обострением ХБ проведение исследование неспровоцированных дыхательных объемов и потоков для выявления наличия и степени выраженности нарушения легочной функции [16, 19-24, 64, 80].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5)
2.5 Иные диагностические исследования
2.5.1 Дифференциальная диагностика хронического бронхита
Рекомендуется всем пациентам с кашлем проводить оценку следующих признаков в целях дифференциальной диагностики ХБ:
- а) хронический кашель (продолжительностью более 8 недель), нередко провоцируемый ирритантами; может наблюдаться и в ночные часы;
- б) положительные бронхопровакационные тесты: падение объема форсированного выдоха ОФВ1 ≥ 20% после ингаляции 12,8 мкмоль метахолина или 7,8 мкмоль гистамина;
- в) суточная вариабельность ПСВ[1] ≥ 10%, наблюдаемая на протяжении 2 недель;
- г) положительный тест с бронхолитиком: увеличение ОФВ1 >12% и на 200 мл по
- сравнению с исходным значением через 15 мин после ингаляции 400 мкг сальбутамола**; д) кашель разрешается на фоне противоастматической терапии (иГКС) [27].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5)
- Рекомендуется целенаправленное обследование пациента (рентгенография пищевода, рентгенография желудка и двенадцатиперстной кишки, эзофагогастроскопия, внутрипищеводная pH-метрия) предпочтительно изменение образа жизни (похудение, отказ от жирной и кислой пищи, алкоголя, шоколада, кофе и чая) и назначение ингибиторов протонного насоса в течение 8 недель у пациентов с длительным хроническим кашлем в целях дифференциальной диагностики ХБ и ГЭРБ [28].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5)
Комментарии: ГЭРБ – еще одна из наиболее частых причин хронического кашля (по данным ряда исследований частота обнаружения ГЭРБ у длительно кашляющих пациентов достигает 70%), причиной которого может является заброс содержимого желудка через расслабленный нижний пищеводный сфинктер в пищевод, гортань и дыхательные пути [28].
Важно подчеркнуть, что у ряда пациентов кашель может оказаться единственным симптомом ГЭРБ при отсутствии таких ее типичных проявлений как изжога, отрыжка, кислый вкус во рту [28].- Рекомендуется пациентам с хроническим кашлем при неубедительном терапевтическом эффекте изменение образа жизни, приеме ингибиторов протонного насоса в течение 8 недель и результатов рентгенографии пищевода, рентгенографии желудка и двенадцатиперстной кишки, эзофагогастроскопии, внутрипищеводной pH-метрия назначение стимуляторов моторики ЖКТ (прокинетиков) с целью дифференциальной диагностики ХБ и ГЭРБ [28].
- Рекомендуется пациентам с синдромом хронического кашля в целях дифференциальной диагностики ХБ следующая последовательность этапов (ступеней) обследования:
- Детальное изучение истории заболевания, физическое обследование пациента.
- Рентгенография легких.
- Прекращение курения (у курящих пациентов).
- Прекращение приема ингибиторов АПФ или их замена на антагонисты рецепторов ангиотензина II.
- длительно курящие пациенты, отвечающих критериям скрининга рака легкого (низкодозная КТ)
- патологические изменения в легких, выявленные в ходе предшествующей рентгенографии лёгких
- наличие таких симптомов как анорексия, потеря веса, кровохарканье, лихорадка, ознобы, одышка, остеодистрофия ногтевых фаланг пальцев в виде «барабанных палочек», двусторонние хрипы/крепитация в базальных отделах легких
- эргоспирометрия, исследование дыхательных объемов с применением лекарственных препаратов (бронхолитический тест), число эозинофилов при цитологическом исследовании мокроты.
- при отсутствии изменений по результатам эргоспирометрии целесообразно проведение пробной терапии глюкокортикоидами в форме ингаляций/кортикостероидами системного действия.
- Изменение образа жизни (похудение, отказ от жирной и кислой пищи, алкоголя, шоколада, кофе и чая) в течение ≥8 недель.
- КТ ОГК, если ранее исследование не было выполнено
- Рассмотреть возможность консультации врачей-специалистов (врача-пульмонолога, врача-оториноларинголога, врача-гастроэнтеролога) [24].
[1] ПСВ — пиковая скорость выдоха
Лечение
- уменьшить избыточное образования бронхиального секрета;
- уменьшить выраженность воспаления в дыхательных путях;
- улучшить отхождение бронхиального секрета путем улучшения цилиарного транспорта секрета и уменьшения вязкости слизи;
- модифицировать кашель. Эти цели могут быть достигнуты с помощью ряда немедикаментозных и медикаментозных средств.
- Всем пациентам с ХБ рекомендуется отказ от курения для профилактики обострений и лучшего контроля за симптомами заболевания [35, 81].
Пациентам с ХБ, подвергающихся длительному воздействию аэроирритантов (компоненты табачного дыма, аэроирританты на рабочем месте) рекомендуется избегать их. Так, отказ от курения сопровождается прекращением кашля или существенным уменьшением его интенсивности у 94-100% пациентов, причем в половине случаев этот эффект оказывается стойким (> 1 мес) [33]. Столь же демонстративны и долговременные эффекты отказа от курения: исследование, продолжавшееся в течение 5 лет, также свидетельствовало о том, что у подавляющего большинства пациентов с ХБ, прекративших курить (> 90%), наблюдалось обратное развитие или уменьшение выраженности основных симптомов заболевания, сохранявшееся в течение всего последующего наблюдения [34].
Обычный совет врача приводит к отказу от курения у 7,4% пациентов (на 2,5% больше, чем в контроле), а в результате 3-10-минутной консультации частота отказа от курения достигает около 12% [34]. При больших затратах времени и более сложных вмешательствах, включающих отработку навыков, обучение решению проблем и психосоциальную поддержку, показатель отказа от курения может достичь 20-30% [34].
- Всем курящим пациентам с ХБ при отсутствии противопоказаний для поддержки усилий по прекращению курения рекомендуется назначать фармакологические средства для лечения табачной зависимости [35-38].
Уровень убедительности рекомендаций В (уровень достоверности доказательств 2)
Комментарии: 90% пациентов сообщают об обратном развитии симптомов заболевания после прекращения курения [38].Фармакотерапия эффективно поддерживает усилия по прекращению курения. К препаратам первой линии для лечения табачной зависимости относится варениклин, никотинзамещающие препараты. Комбинация совета врача, группы поддержки, отработки навыков и никотинзаместительной терапии приводит через 1 год к отказу от курения в 35% случаев, при этом через 5 лет остаются некурящими 22% [39].
Медикаментозные средства
- Рекомендуется пациентам с ХБ и продуктивным кашлем симптоматическая терапия муколитическими препаратами (амброксол**, бромгексин, карбоцистеин, ацетилцистеин**, эрдостеин и др.), принимаемыми в общепринятых дозах, с целью регресса заболевания а также уменьшению частоты повторных обострений [40-44].
Уровень убедительности рекомендаций А (уровень достоверности доказательств 1)
Комментарии: Наблюдательные исследования и исследования реальной клинической практики свидетельствуют, что муколитические препараты, изменяя объем и состав бронхиального секрета, облегчают его элиминацию при заболеваниях верхних и нижних дыхательных путей, в т.ч. и ХБ [40]. Поскольку современные рекомендации по медикаментозной терапии хронического кашля рассматривают симптоматическое лечение, как одно из основных то, очевидно, облегчение экспекторации мокроты и, косвенно, уменьшение кашля делают муколитические препараты важной составляющей терапии пациентов с ХБ [41-44]. В свою очередь облегчение кашля способствует обратному развитию других симптомов, с ним связанных: нарушений сна, ухудшения общего самочувствия, болей в груди, одышки и иных проявлений респираторного дискомфорта.Важно подчеркнуть, что обладая одновременно противовоспалительной и антиоксидантной активностью, некоторые из них (амброксол**, бромгексин, карбоцистеин, ацетилцистеин**) способны снижать частоту и продолжительность обострений ХБ [44].
- Рекомендуется прием противокашлевых препаратов центрального действия (декстрометорфан, кодеин) для снижения выраженности и частоты кашлевых пароксизмов у пациентов с ХБ [2].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5)
- Пациентам со стабильным течением ХБ рекомендован прием бронходилататоров (бета2-агонисты, холиноблокаторы), для облегчения кашля [46, 48, 82].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 5)
Комментарии: Бета2-агонисты короткого действия облегчают экспекторацию мокроты за счет расширения просвета дыхательных путей, увеличения частоты биения ресничек мерцательного эпителия и гидратации слизистой бронхов, а также уменьшения вязкости бронхиального секрета [46]. Бета 2-агонисты длительного действия (формотерол, индакатерол) также повышают частоту биения ресничек эпителия слизистой бронхов, увеличивая одновременно пиковую скорость выдоха, являющуюся важнейшим компонентом эффективного кашля [46].Холиноблокатор короткого действия ипратропиум бромид** при его длительном назначении пациентам со стабильным течением ХБ уменьшает частоту повторных эпизодов кашля, степень его выраженности, а также способствует значительному уменьшению объема экспекторируемой мокроты [47]. С другой стороны, при назначении холиноблокатора длительного действия тиотропия бромида не удалось продемонстрировать влияние препарата на выраженность кашля и его частоту [48].
- Не рекомендуется рутинное использование теофиллина у пациентов со стабильным течением ХБ для уменьшения выраженности кашля [49].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5)
Глюкокортикостероиды- Не рекомендуется назначение пациентам со стабильным течением ХБ кортикостероидов системного действия для рутинной практики [50].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5)
- Рекомендуется не применять антибиотики у пациентов с ХБ вне обострения для сокращения риска селекции антибиоикорезистентности и развития нежелательных лекарственных реакций [51].
Уровень убедительности рекомендаций А (уровень достоверности доказательств 1)
Комментарии: Ранее проведенные исследования по оценке эффективности антибиотиков, назначавшихся пациентам со стабильным течением ХБ с профилактической целью, свидетельствовали о минимальном, но статистически достоверном уменьшении продолжительности повторных обострений заболевания3.2. Другие методы лечения
- Для улучшению мукоцилиарного клиренса и облегчения отхождения мокроты не рекомендуется создание положительного давления на выдохе у пациентов с ХБ вне обострения [48].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
3.3 Лечение обострения хронического бронхита
- Назначение антибактериальных препаратов рекомендуется у пациентов с I и II типами обострения ХБ по Anthonisen для лечения обострения ХБ с наибольшей эффективностью [27, 83].
Уровень убедительности рекомендаций А (уровень достоверности доказательств 1)
Комментарии: У пациентов с подобными сценариями обострений ХБ антибиотики обладают наибольшей эффективностью, так как причиной таких обострений является бактериальная инфекция.Предполагаемый спектр респираторных патогенов, играющих этиологическую роль в обострении ХБ, и, соответственно, оказывающих влияние на выбор эмпирической антибактериальной терапии зависит от наличия факторов риска встречи с антибиотикорезистентными штаммами микроорганизмов и Pseudomonas aeruginosa.
Факт обнаружения Pseudomonas aeruginosa при микробиологическом исследовании мокроты не характерен для ХБ, а может свидетельствовать об инфицированной бронхоэктазии.
Факторы риска осложнённого обострения ХБ:
- возраст ≥ 65 лет,
- сопутствующие заболевания (сахарный диабет, застойная сердечная недостаточность, заболевания печения и почек с нарушениями их функции, алкоголизм),
- частые инфекционные обострения (≥ 2 в год),
- тяжелое обострении ХБ в предшествующие 12 мес.,
- прием противомикробных препаратов системного действия более 2 дней в предшествующие 3 мес.
Предикторы инфекции P.aeruginosa:
- частые курсы антибиотиков (>4 за год);
- выделение P.aeruginosa в предыдущие обострения,
- частые курсы кортикостероидов системного действия (>10 мг преднизолона** в последние 2 недели);
- инфицированная бронхоэктазия.
- При обострении ХБ у пациентов без факторов риска рекомендуется назначение амоксициллина** или пероральных цефалоспоринов III поколения (цефдиторен, цефподоксим, цефиксим) (см. рис. 1) для лечения обострения ХБ с наибольшей эффективностью [52-54].
Уровень убедительности рекомендаций B (уровень достоверности доказательств 1)
Применение комбинации пенициллинов, включая комбинации с ингибиторами бета- лактамаз, или «респираторных» фторхинолонов (моксифлоксацин**, левофлоксацин**) рекомендуется следующей категории пациентов с обострением ХБ с соответствующими критериями назначения антибактериальной терапии по Anthonisen [55-58]:
- возраст пациента ≥ 65 лет:
- тяжелые сопутствующие заболевания (сахарный диабет, застойная сердечная недостаточность, заболевания печения и почек с нарушениями их функции и др);
- ≥ 2 обострений в течение года, потребовавшие госпитализации;
- применение кортикостероидов системного действия или антибиотиков в предшествующие 3 мес.
Уровень убедительности рекомендаций B (уровень достоверности доказательств 1)
Комментарии: Оптимальная продолжительность антимикробной терапии при обострении ХБ составляет 5-7 суток [59-62].
1 возраст ≥ 65 лет; ≥ 2 обострений в течение года; сопутствующие заболевания; длительный прием стероидов внутрь; тяжелое обострение ХБ в предшествующие 12 мес., прием антибиотиков в предшествующие 3 мес.
2 факторы риска P. aeruginosa: хроническое отделение гнойной мокроты, наличие бронхоэктазов, предшествующее выделение P. aeruginosa из мокроты.Рисунок 1. Эмпирическая антибактериальная терапия инфекционного обострения ХБ
Препараты для лечения обструктивных заболеваний дыхательных путей
- При обострении ХБ рекомендуется назначение в форме для ингаляций селективных бета2-адреномиметиков с коротким сроком действия (сальбутамол**), антихолинергических средств с коротким сроком действия (ипратропия бромид**) [63] или их фиксированной комбинации для эффективного лечения обострения ХБ [87-89].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 5)
Комментарии: Эффективность КДБА и КДАХ при обострении ХБ примерно одинакова, преимуществом КДБА является более быстрое начало действия, а КДАХ – высокая безопасность и хорошая переносимость.Уровень убедительности рекомендаций С (уровень достоверности доказательств 5)
Комментарии: экспертное сообщество советует проводить 7-14-дневный курс терапии кортикостероидами системного действия при обострениях заболевания с обструктивным синдромом [90]. Внутривенная терапия у госпитализированных пациентов и пероральная терапия для амбулаторных пациентов доказали свою эффективность [2, 86]. В исследованиях используются индивидуальные режимы лечения: внутривенное введение #метилпреднизолона** (125 мг каждые 6 ч в течение 72 часов) в стационаре, а затем перорально #преднизолон** (60 мг в сутки с 4 по 7 дни, 40 мг в сутки с 8 по 11 дни и 20 мг в сутки с 12 по 15 дни), в том числе в амбулаторных условиях [85]. Однако оптимальная доза и продолжительность приёма кортикостероидов системного действия неизвестны [90].Кислородотерапия
- Не рекомендуется кислородотерапия у пациентов с обострением ХБ в целях увеличения сатурации кислорода в периферической крови [64].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5)
Мукоактивная терапия и методы удаления бронхиального секрета
- Рекомендуется применение муколитических препаратов (ацетилцистеин**, карбоцистеин, эрдостеин, амброксол**, бромгексин, комбинированные препараты, содержащие бромгексин/амброксол**, сальбутамол** и гвайфенезин, ренгалин) пациентам с обострением ХБ, сопровождающимся продуктивным кашлем для симптоматического лечения кашля [65-67].
- Клинические преимущества постурального дренажа и перкуссии грудной клетки, равно как и благоприятные эффекты муколитических препаратов не были доказаны, и их применение у стабильных пациентов с хроническим заболеванием или во время обострения не рекомендуется [2].
7. Дополнительная информация (в том числе факторы, влияющие на исход заболевания или состояния)
Дополнительная информация отсутствует
Бронхит
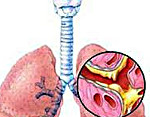
Бронхит – это диффузно-воспалительное заболевание бронхов, затрагивающее слизистую оболочку или всю толщу стенки бронхов. Повреждение и воспаление бронхиального дерева может возникать как самостоятельный, изолированный процесс (первичный бронхит) или развиваться как осложнение на фоне имеющихся хронических заболеваний и перенесенных инфекций (вторичный бронхит). Повреждение слизистого эпителия бронхов нарушает выработку секрета, двигательную активность ресничек и процесс очищения бронхов. Разделяют острый и хронический бронхит, различающиеся по этиологии, патогенезу и лечению.
МКБ-10
J20 J40 J41 J42
- Острый бронхит
- Хронический бронхит
- Классификация бронхитов
- Острый бронхит
- Хронический бронхит
- Острый бронхит
- Хронический бронхит
Общие сведения
Бронхит – диффузно-воспалительное заболевание бронхов, затрагивающее слизистую оболочку или всю толщу стенки бронхов. Повреждение и воспаление бронхиального дерева может возникать как самостоятельный, изолированный процесс (первичный бронхит) или развиваться как осложнение на фоне имеющихся хронических заболеваний и перенесенных инфекций (вторичный бронхит). Повреждение слизистого эпителия бронхов нарушает выработку секрета, двигательную активность ресничек и процесс очищения бронхов. Разделяют острый и хронический бронхит, различающиеся по этиологии, патогенезу и лечению.

Острый бронхит
Острое течение бронхита характерно для многих острых респираторных инфекций (ОРВИ, ОРЗ). Чаще всего причиной острого бронхита являются вирусы парагриппа, респираторно-синцитиальный вирус, аденовирусы, реже — вирус гриппа, кори, энтеровирусы, риновирусы, микоплазмы, хламидии и смешанные вирусно-бактериальные инфекции. Острый бронхит редко имеет бактериальную природу (пневмококки, стафилококки, стрептококки, гемофильная палочка, возбудитель коклюша). Воспалительный процесс сначала затрагивает носоглотку, миндалины, трахею, постепенно распространяясь на нижние дыхательные пути – бронхи.
Вирусная инфекция может провоцировать размножение условно-патогенной микрофлоры, усугубляя катаральные и инфильтративные изменения слизистой. Поражаются верхние слои стенки бронхов: возникает гиперемия и отек слизистой оболочки, выраженная инфильтрация подслизистого слоя, происходят дистрофические изменения и отторжение эпителиальных клеток. При правильном лечении острый бронхит имеет благоприятный прогноз, структура и функции бронхов полностью восстанавливаются и через 3 – 4 недели. Острый бронхит очень часто наблюдается в детском возрасте: этот факт объясняется высокой восприимчивостью детей к респираторным инфекциям. Регулярно повторяющиеся бронхиты способствуют переходу заболевания в хроническую форму.
Хронический бронхит
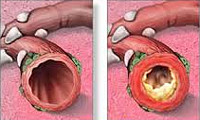
Хронический бронхит — это длительно протекающее воспалительное заболевание бронхов, прогрессирующее со временем и вызывающее структурные изменения и нарушение функций бронхиального дерева. Хронический бронхит протекает с периодами обострений и ремиссий, часто имеет скрытое течение. В последнее время наблюдается рост заболеваемости хроническим бронхитом в связи с ухудшением экологии (загрязнением воздуха вредными примесями), широким распространением вредных привычек (курение), высоким уровнем аллергизации населения. При длительном воздействии неблагоприятных факторов на слизистую дыхательного тракта развиваются постепенные изменения в строении слизистой оболочки, повышенное выделение мокроты, нарушение дренажной способности бронхов, снижение местного иммунитета. При хроническом бронхите возникает гипертрофия желез бронхов, утолщение слизистой оболочки. Прогрессирование склеротических изменений стенки бронхов ведет к развитию бронхоэктазов, деформирующего бронхита. Изменение воздухопроводящей способности бронхов значительно нарушает вентиляцию легких.
Классификация бронхитов
Бронхиты классифицируют по ряду признаков:
По тяжести течения:
- легкой степени
- средней степени
- тяжелой степени
По клиническому течению:
- острый бронхит
- хронический бронхит
Острый бронхит
Острые бронхиты в зависимости от этиологического фактора бывают:
- инфекционного происхождения (вирусного, бактериального, вирусно-бактериального)
- неинфекционного происхождения (химические и физические вредные факторы, аллергены)
- смешанного происхождения (сочетание инфекции и действия физико-химических факторов)
- неуточненной этиологии
По области воспалительного поражения различают:
- трахеобронхиты
- бронхиты с преимущественным поражением бронхов среднего и мелкого калибра
- бронхиолиты
По механизму возникновения выделяют первичные и вторичные острые бронхиты. По характеру воспалительного экссудата различают бронхиты: катаральные, гнойные, катарально-гнойные и атрофические.
Хронический бронхит
В зависимости от характера воспаления различают катаральный хронический бронхит и гнойный хронический бронхит. По изменению функции внешнего дыхания выделяют обструктивный бронхит и необструктивную форму заболевания. По фазам процесса в течении хронического бронхита чередуются обострения и ремиссии.
Основными факторами, способствующими развитию острого бронхита являются:
- физические факторы (сырой, холодный воздух, резкий перепад температур, воздействие радиации, пыль, дым);
- химические факторы (присутствие поллютантов в атмосферном воздухе – оксида углерода, сероводорода, аммиака, паров хлора, кислот и щелочей, табачного дыма и др.);
- вредные привычки (курение, злоупотребление алкоголем);
- застойные процессы в малом круге кровообращения (сердечно-сосудистые патологии, нарушение механизма мукоцилиарного клиренса);
- присутствие очагов хронической инфекции в полости рта и носа – синуситы, тонзиллиты, аденоидиты;
- наследственный фактор (аллергическая предрасположенность, врожденные нарушения бронхолегочной системы).
Установлено, что курение является основным провоцирующим фактором в развитии различных бронхолегочных патологий, в т. ч. хронического бронхита. Курильщики болеют хроническим бронхитом в 2-5 раз чаще, чем некурящие. Вредное влияние табачного дыма наблюдается и при активном, и при пассивном курении.
Предрасполагает к возникновению хронического бронхита длительное воздействие на человека вредных условий производства: пыли – цементной, угольной, мучной, древесной; паров кислот, щелочей, газов; некомфортный режим температуры и влажности. Загрязнение атмосферного воздуха выбросами промышленных предприятий и транспорта, продуктами сгорания топлива оказывает агрессивное воздействие в первую очередь на дыхательную систему человека, вызывая повреждение и раздражение бронхов. Высокая концентрация вредных примесей в воздухе крупных городов, особенно в безветренную погоду, приводит к тяжелым обострениям хронического бронхита.
Повторно перенесенные ОРВИ, острые бронхиты и пневмонии, хронические заболевания носоглотки, почек могут в дальнейшем вызвать развитие хронического бронхита. Как правило, инфекция наслаивается на уже имеющееся поражение слизистой органов дыхания другими повреждающими факторами. Сырой и холодный климат способствует развитию и обострению хронических заболеваний, в том числе бронхита. Важная роль принадлежит наследственности, которая при определенных условиях повышает риск возникновения хронического бронхита.
Симптомы бронхита
Острый бронхит
Основной клинический симптом острого бронхита – низкий грудной кашель – появляется обычно на фоне уже имеющихся проявлений острой респираторной инфекции или одновременно с ними. У пациента отмечаются повышение температуры (до умеренно высокой), слабость, недомогание, заложенность носа, насморк. В начале заболевания кашель сухой, со скудной, трудно отделяемой мокротой, усиливающийся по ночам. Частые приступы кашля вызывают болезненные ощущения в мышцах брюшного пресса и грудной клетки. Через 2-3 дня начинает обильно отходить мокрота (слизистая, слизисто-гнойная), и кашель становится влажным и мягким. В легких выслушиваются сухие и влажные хрипы. В неосложненных случаях острого бронхита одышки не наблюдается, а ее появление свидетельствует о поражении мелких бронхов и развитии обструктивного синдрома. Состояние больного нормализуется в течение нескольких дней, кашель может еще продолжаться несколько недель. Длительная высокая температура говорит о присоединении бактериальной инфекции и развитии осложнений.
Хронический бронхит
Хронический бронхит возникает, как правило, у взрослых, после неоднократно перенесенных острых бронхитов, или при длительном раздражении бронхов (сигаретный дым, пыль, выхлопные газы, пары химических веществ). Симптомы хронического бронхита определяются активностью заболевания (обострение, ремиссия), характером (обструктивный, необструктивный), наличием осложнений.
Основное проявление хронического бронхита — это длительный кашель в течение нескольких месяцев более 2 лет подряд. Кашель обычно влажный, появляется в утренние часы, сопровождается выделением незначительного количества мокроты. Усиление кашля наблюдается в холодную, сырую погоду, а затихание — в сухое теплое время года. Общее самочувствие пациентов при этом почти не изменяется, кашель для курильщиков становится привычным явлением. Хронический бронхит со временем прогрессирует, кашель усиливается, приобретает характер приступов, становится надсадным, непродуктивным. Появляется жалобы на гнойную мокроту, недомогание, слабость, утомляемость, потливость по ночам. Присоединяется одышка при нагрузках, даже незначительных. У пациентов с предрасположенностью к аллергии возникают явления бронхоспазма, свидетельствующие о развитии обструктивного синдрома, астматических проявлений.
Осложнения
Бронхопневмония является частым осложнением при остром бронхите, развивается в результате снижения местного иммунитета и наслоения бактериальной инфекции. Многократно перенесенные острые бронхиты (3 и более раз в год), приводят к переходу воспалительного процесса в хроническую форму. Исчезновение провоцирующих факторов (отказ от курения, перемена климата, смена места работы) может полностью избавить пациента от хронического бронхита. При прогрессировании хронического бронхита возникают повторные острые пневмонии, а при длительном течении заболевание может перейти в хроническую обструктивную болезнь легких. Обструктивные изменения бронхиального дерева рассматриваются как предастменное состояние (астматический бронхит) и повышают риск возникновения бронхиальной астмы. Появляются осложнения в виде эмфиземы легких, легочной гипертензии, бронхоэктатической болезни, сердечно-легочной недостаточности.
Диагностика
Диагностика различных форм бронхита основывается на изучении клинической картины заболевания и результатах исследований и лабораторных анализов:
- Общего анализа крови и мочи;
- Иммунологического и биохимического анализов крови;
- Рентгенографии легких;
- Спирометрии, пикфлоуметрии;
- Бронхоскопии, бронхографии;
- ЭКГ, эхокардиографии;
- Микробиологического анализа мокроты.
Лечение бронхитов
В случае бронхита с тяжелой сопутствующей формой ОРВИ показано лечение в отделении пульмонологии, при неосложненном бронхите лечение – амбулаторное. Терапия бронхита должна быть комплексной: борьба с инфекцией, восстановление проходимости бронхов, устранение вредных провоцирующих факторов. Важно пройти полный курс лечения острого бронхита, чтобы исключить его переход в хроническую форму. В первые дни болезни показан постельный режим, обильное питье (в 1,5 – 2 раза больше нормы), молочно-растительная диета. На время лечения обязателен отказ от курения. Необходимо повышать влажность воздуха в помещении, где находится больной бронхитом, так как в сухом воздухе кашель усиливается.
Терапия острого бронхита может включать противовирусные препараты: интерферон (интраназально), при гриппе – ремантадин, рибавирин, при аденовирусной инфекции – РНК-азу. В большинстве случаев антибиотики не применяют, за исключением случаев присоединения бактериальной инфекции, при затяжном течении острого бронхита, при выраженной воспалительной реакции по результатам лабораторных анализов. Для улучшения выведения мокроты назначают муколитические и отхаркивающие средства (бромгексин, амброксол, отхаркивающий травяной сбор, ингаляции с содовым и солевым растворами). В лечении бронхита применяют вибрационный массаж, лечебную гимнастику, физиотерапию. При сухом непродуктивном болезненном кашле врач может назначить прием препаратов, подавляющих кашлевой рефлекс – окселадин, преноксдиазин и др.
Хронический бронхит требует длительного лечения, как в период обострения, так и в период ремиссии. При обострении бронхита, при гнойной мокроте назначаются антибиотики (после определения чувствительности к ним выделенной микрофлоры), разжижающие мокроту и отхаркивающие препараты. В случае аллергической природы хронического бронхита необходим прием антигистаминных препаратов. Режим – полупостельный, обязательно теплое обильное питье (щелочная минеральная вода, чай с малиной, медом). Иногда проводят лечебную бронхоскопию, с промыванием бронхов различными лекарственными растворами (бронхиальный лаваж). Показана дыхательная гимнастика и физиолечение (ингаляции, УВЧ, электрофорез). В домашних условиях можно использовать горчичники, медицинские банки, согревающие компрессы. Для усиления сопротивляемости организма принимают витамины и иммуностимуляторы. Вне обострения бронхита желательно санаторно-курортное лечение. Очень полезны прогулки на свежем воздухе, нормализующие дыхательную функцию, сон и общее состояние. Если в течение 2 лет не наблюдается обострений хронического бронхита, больного снимают с диспансерного наблюдения у пульмонолога.
Прогноз
Острый бронхит в неосложненной форме длится около двух недель и заканчивается полным выздоровлением. В случае сопутствующих хронических заболеваний сердечно-сосудистой системы наблюдается затяжное течение заболевания (месяц и более). Хроническая форма бронхита имеет длительное течение, смену периодов обострений и ремиссий.
Профилактика
Профилактические меры по предупреждению многих бронхолегочных заболеваний, в том числе острого и хронического бронхитов, включают в себя: ликвидацию или ослабление воздействия на органы дыхания вредных факторов (запыленности, загрязненности воздуха, курения), своевременное лечение хронических инфекций, профилактику аллергических проявлений, повышение иммунитета, здоровый образ жизни.
Литература
1. Хронический необструктивный бронхит/ Т.А. Мухтаров, A.В. Тумаренко, В.В. Скворцов// Медицинская сестра. — 2015 — №8.
2. Фармакотерапия острого бронхита/ Бенца Т.М. — 2018.
3. Внутренние болезни: учебник/ Стрюк Р.И., Маев И.В. — 2008.4. Внутренние болезни в 2-х томах: учебник / Под ред. Н.А. Мухина, В.С. Моисеева, А.И. Мартынова — 2010.
Бронхит

Симптомы бронхита всем известны – это кашель с отделением или сложным отхождением мокроты и нередко одышка. Заболевание является следствие очага воспаления в бронхах, а при недостаточном, неправильном и несвоевременном лечении может вызывать серьёзные осложнения в виде перехода патологии в хроническую форму, пневмонию или бронхиальную астму. Именно поэтому так важно незамедлительно обратиться к врачу, чтобы получить квалифицированную помощь и своевременное, грамотное лечение.
Причины заболевания
Бронхит представляет собой воспалительное заболевание бронхов, которое затрагивает все области органа. Патология может возникнуть как самостоятельное заболевание, называемое первичным бронхитом, или стать осложнением перенесённого ОРВИ, гриппа или обострения хронических болезней – вторичный.
Причинами заболевания могут служить разные факторы:
- инфекционные агенты;
- неблагоприятные внешние условия, в частности, холодный воздух на улице и слишком горячий, сухой в квартире;
- химические раздражители, например, пары кислот;
- различные аллергены;
- активное и пассивное курение;
- злоупотребление спиртными напитками;
- профессиональные условия труда при работе с опасными жидкостями и смесями;
- ожирение;
- нарушение дыхания через нос;
- инфекционные заболевания;
- повторные ОРВИ.
Бронхит способен возникнуть на фоне повторяющихся заболеваний, вследствие патологий местных защитных сил.
Повреждение слизистой органов проявляется нарушением выработки секрета, затруднённым отхождением мокроты в результате ухудшения работы ресничек. Различают два основных вида бронхита, которые требуют индивидуального подхода к терапии пациента.
Классификация бронхита
Заболевание делят на две основные группы: острый и хронический бронхит. Первая форма характерна для пациентов, перенесших острые респираторные инфекции. Признаками могут стать малопродуктивный с малым отхождением мокроты кашель или продуктивный кашель. Продолжительность лечения около 1–3 недель, но у ряда пациентов из-за предрасположенности к бронхолёгочным заболеваниям острая форма может продлиться до шести недель.
Острый бронхит
Острое течение болезни характерно для пациентов, перенёсших ОРВИ или ОРЗ. Причиной воспалительного процесса становятся различные вирусы, попавшие в организм, к примеру, парагриппа, аденовируса, кори, энтеровирусы и другие. Иногда причиной служат патогенная микрофлора – пневмококки, стафилококки.
Сначала бронхит в виде воспаления охватывает верхнюю часть дыхательной трубки, а затем опускается в нижнюю области, непосредственно в бронхи.
При грамотном лечении прогнозы у острой формы бронхита положительные. Спустя 3–4 недели с момента начала терапии пациент полностью восстанавливает функциональность бронхов. Чего не скажешь о пациентах, которые не подходят серьёзно к проблеме. Повторяющиеся воспаления бронхов на протяжении одного года считаются рецидивирующим заболеванием и переходят в хроническую стадию.
Острые бронхиты подразделяются на несколько видов:
- Инфекционной природы.
- Неинфекционные.
- Смешанного происхождения.
- Неутверждённой этиологии.
Обширная классификация определяет разновидности хронической формы заболевания:
- Характер воспалительного процесса
- катаральный, отделяема слизь чистая и прозрачная, не содержит примеси гноя или крови;
- гнойный, мокрота содержит следы гноя;
- некротический, в мокроте проявляются признаки крови из-за отмирания слизистых оболочек.
- обструктивный, образует сужение просвета, в результате которого осложняется дыхание, появляется стеснение в груди и нарушение дыхания;
- необструктивный, протекает спокойно с достаточным количество поступающего воздуха и продуктивным отхождением мокроты.
В соответствии с классификацией и основными симптомами заболевания врач подбирает эффективную терапию патологии.
Хронический бронхит

Представляет собой патологию, которая протекает длительное время и способствует изменению структуры и функциональности бронхиального дерева. Хронический бронхит часто имеет скрытое течение и может никак не проявлять себя или симптомы сглажены, не доставляют большого неудобства пациенту.
Чаще всего хроническая форма имеет чёткие периоды обострений и ремиссии.
В последнее время такая форма воспаления диагностируется всё чаще из-за изменения в худшую сторону экологии на планете, а также большого распространения вредных привычек, в частности, курения, а также содержания аллергенов в различных продуктах. Из-за постоянного воздействия негативных факторов поверхность слизистых меняется, что приводит к развитию хронической патологии.
Симптомы

Бронхит у взрослых пациентов и у пациентов младше 18 лет проявляется основным симптомом – кашлем. Он может быть сухим и надсадным в первые дни. Но достаточно обильным. После появляется мокрота. В этот период важно следить за откашливаемой слизью, при появлении гноя или крови в мокроте говорят уже об обструктивном бронхите или пневмонии.
Наряду с кашлем могут отмечаться классические симптомы гриппа и ОРВИ:
- повышенное отделение пота;
- ощущение слабости;
- недомогание;
- повышенная температура тела до 38 градусов;
- ломота;
- снижение или полное отсутствие аппетита;
- болезненные спазмы в грудной клетке;
- ринит;
- боли и шум в голове.
Эти симптомы указывают на общую интоксикацию организма. Если температура повышается больше 38 градусов, это может указывать на присоединение бактериальной инфекции. Требуется осмотр врача, сдача анализов и корректировка терапии.
Бронхит у детей сопровождается аналогичными признаками, но часто переходит в стадию абструктивной патологии. Как правило, это происходит резко, в приступе кашля. Просвет в бронхах быстро сужается и закупоривается отходящей мокротой. В результате ребёнок начинает задыхаться.
Чтобы помочь малышу рекомендуется иметь в арсенале ингалятор с бронхорасширяющими свойствами. Они снимут спазм гладкой мускулатуры бронхов.
Участковый врач назначает ряд анализов, чтобы определить степень поражения бронхов и назначается качественную терапию, чтобы улучшить состояние пациента.
Осложнения

При неэффективной терапии у пациента возникают осложнения. Одним из самых распространённых состояний считается пневмония. Это частое осложнение острой форм бронхита, когда происходит снижение местного иммунитета и наслаиваться бактериальная инфекция.
При регулярном возникновении острых форм болезни, не менее 3–4 раз в год, патология часто переходит в хроническую форму, так как органы просто не успевают восстановиться. Для устранения симптомов хронической болезни нужно сменить работу, климат или отказаться от провоцирующих факторов, к примеру, курения.
Отсутствие лечение приводит к хронической форме пневмонии, а регулярное обострение патологии без должного лечения приводит к хроническому абструктивному бронхиту. Обструкция бронхов в таком случае рассматривается как состояние, предшествующее развитию бронхиальной астмы.
Все осложнения сопровождаются сильным кашлем с отхождением мокроты. Состояние слизи указывает на наличие гнойных выделений, некроза. Обязательно обратиться к врачу и сдать рекомендованные анализы, чтобы избежать развития опасных состояний для организма.
Диагностика
Человек, заподозривший у себя патологию, должен немедленно обратиться к доктору, чтобы не запустить воспалительные процессы. Кашель при бронхите – нормальный симптом. Но картина заболевания может быть смазана из-за переносимого ОРВИ, в результате чего время на адекватное лечение будет упущено.
Сбор анамнеза

В первую очередь врач опрашивает пациента, собирая анамнез и выясняя клиническую картину болезни. Человек описывает симптомы, которые его беспокоят, а также предоставляет сведения о хронических болезнях и ранее перенесённых патологиях, которые могут оказать воздействие на организм даже спустя время.
После этого назначается ряд лабораторных и инструментальных исследований, способных прояснить картину случившегося. Их назначает исключительно лечащий доктор, самодиагностика в этом случае недопустима.
Физическое обследование

Врач использует фонендоскоп, чтобы оценить внутреннее дыхание пациента. Жёсткое дыхание характеризуется сухим кашлем, а хрипы с обеих сторон в лёгких указывают на наличие влажного кашля.
Кроме того, проводится простукивание грудной клетки пациента с целью услышать звук. Он должен быть чистым и без особенностей. Любые изменения свидетельствуют о патологии, иногда о серьёзных осложнениях бронхита.
Общеклинический и биохимический анализ крови

Отмечается, что при хронической форме бронхита показатели лабораторных анализов практически не меняются, в зависимости от нормальных. Если повышение количественных значений присутствует, то оно незначительное.
Значение лейкоцитов и СОЭ повышаются при острой форме заболевания. Отмечено повышение значений лимфоцитов, значит имеет место вирусная этиология патологии. О бактериальной природе заболевания говорит повышений нейтрофилов по результатам расшифровке анализа.
Рентген

Помимо всего прочего, пациент проходит рентгенографическое исследование на специальном оборудовании. Полученный снимок позволяет оценить характер болезни, определить очаги воспаления. А при хронической форме болезни указать на различные осложнения. Речь идёт о бронхоэтазе или эмфиземе.
Бронхоскопия

Процедура проводится для определения хронической формы заболевания, а также для того, чтобы выявить осложнения при остром бронхите. Кроме того, этот вид анализа помогает получить биоматериал для дальнейшего цитологического исследования.
Исследование мокроты

Лабораторное изучение отделяемой бронхами слизи помогает определить природу возбудителя заболевания, помочь врачу в назначении действенных препаратов, предварительно проверив их действие на обнаруженном вирусе или бактерии.
Кроме того, мокрота помогает оценить степень поражения, интенсивность заболевания и классифицировать её в качестве острой или хронической формы.
Лечение

Качественное лечение бронхита построено на нескольких принципах:
- Пациенту важно облегчить отхождение мокроты и обеспечить доступ кислорода в лёгкие.
- Снять признаки воспалительного процесса.
- Ликвидировать очаг инфекции.
В этом случае применяют несколько методов терапии, которая помогает исправить положение пациента и привести его к привычному качеству жизни, который был у него до болезни.
Лечение антибиотиками

Тяжёлые препараты назначаются исключительно при тяжёлом течении заболевания, а также при выявленных осложнениях и выявлении бактериального возбудителя патологии. При нетяжёлом течении болезни и аллергическом бронхите антибиотики бессильны.
Необходимость подключения курса антибиотиков определяется изменением характера мокроты или отсутствием эффективности применяемой классической терапии.
Острый осложнённый бронхит зачастую лечат с использованием иммуномодуляторов и кортикостероидов. Это необходимо, чтобы исключить повторные рецидивы болезни, приводящие к серьёзным осложнениям.
Подавление механизмов, способствующих развитию заболевания
Другое название подобного лечения – патогенетическая терапия. Пациенту выписывают муколитики, которые разжижают мокроту и способствуют её выведению на поверхность. Также применяются бронхорасширяющие препараты, типа ингаляций. Они помогают увеличить просвет бронхов и сделать дыхание более свободным.
Препараты применяются в виде ингалятора, в том числе домашнего или переносного небулайзера, а также в виде пероральных пилюль.
Симптоматическая терапия

При большом повышении температуры тела, выше 38.5 градусов, применяются жаропонижающие препараты. При субфебрильной температуре подобная мера не требуется. Также подключают кислородотерапию, если у пациента бронхит осложнён обструкцией.
Противокашлевые таблетки применять не рекомендуется, ведь кашель помогает выходить мокроте и способствует очищению лёгких и бронхов. Если это предотвратить, могут возникнуть осложнения. Однако, если сильные приступы кашля осложняют жизнь пациента и изматывают его, врач может назначить и подобные препараты для облегчения состояния больного.
Физиопроцедуры

Ряд процедур применяется для облегчения симптомов болезни и достижения стойкой ремиссии при хроническом течении заболевания. К примеру ингаляции, электрофорез, гимнастика и массаж.
Обязательно следить за увлажнённостью воздуха в комнате, где находится больной. Пересушенный воздух способствует высыханию слизистой оболочки и вызывает кашель, также это чревато присоединением инфекции.
Обильное питьё помогает свободному отхождению мокроты, так как обеспечивает переизбыток жидкости в организме пациента. Кроме того, с помощью тёплой влаги из организма выводятся вредные вещества.
Для хронических больных в период ремиссий показано лечение в условия курортов и санаториев. Пациентам с осложнениями и патологиями бронхиального дерева показан отказ от курения и регулярное проведение дыхательной гимнастики.
Острый бронхит без осложнений, не осложнённый другими хроническими заболеваниями, особенно сердечно-сосудистыми патологиями, проходит за 2 – 3 недели без последствий. Небольшой кашель ещё может сохраняться в течение некоторого времени. Осложнённый хроническими болезнями бронхит длится чуть дольше и при качественном лечении выздоровление наступает спустя примерно месяц.
Хронический бронхит – сложное заболевании, которое сменяет стадии обострения и ремиссии, а также имеет длительное лечение. Но для такой формы заболевания имеются свои способы терапии, которые могут гарантировать полное восстановление пациента.
Профилактика

Профилактические меры, которые способны существенно снизить опасность заболевания бронхолёгочной системы, состоят в простых правилах:
- Устранить все провоцирующие патологию факторы: пыль в квартире, вдыхание паров вредных веществ на работе, активное и пассивное курение.
- Своевременное и качественное лечение хронических болезней.
- Соблюдение принципов здорового питания и занятия спортом, регулярная дыхательная гимнастика.
- Профилактика аллергических проявлений организма.
- Повышение иммунной защиты.
При грамотном подходе к лечению и не затягивании проблемы, шансы на полное выздоровление и восстановление дыхательных функций очень высокие. Главное, вовремя обратиться к доктору и соблюдать все условия терапии, предписанные медициной.
- Консультация врача-гастроэнтеролога
- Гастрит
- Холецистит
- Желчекаменная болезнь
- Дуоденит
- Цирроз печени
Источник https://diseases.medelement.com/disease/%D1%85%D1%80%D0%BE%D0%BD%D0%B8%D1%87%D0%B5%D1%81%D0%BA%D0%B8%D0%B9-%D0%B1%D1%80%D0%BE%D0%BD%D1%85%D0%B8%D1%82-%D0%BA%D0%BF-%D1%80%D1%84-2021/16910
Источник https://www.krasotaimedicina.ru/diseases/zabolevanija_pulmonology/bronchitis
Источник https://klinik.by/stati-o-terapii/bronhit/