Подагра вызывает необратимые изменения в суставах
![]()
Известная в прошлом как болезнь королей, подагра проявляется опуханием суставов, но ее причины исходят изнутри.
Чем подагра отличается от других видов артрита? Что в ней особенного?
Подагра — один из наиболее распространенных и наиболее изученных типов артритов. Это воспаление сустава — артрит, который возникает в результате отложения кристаллов мочевой кислоты в суставе у людей с повышенной концентрацией мочевой кислоты в крови. Можно сказать, это синоним мочевого артрита. Подагра — это метаболический артрит известной причины, вызванный отложением кристаллов мочевой кислоты в суставе. Мочевая кислота — это продукт метаболизма пуринов, который обнаруживается в клетках нашего тела или поступает с пищей. У здоровых людей мочевая кислота содержится в крови в определенной концентрации, которая у мужчин несколько выше.
Избыток мочевой кислоты выводится с мочой. Если этого не происходит, в крови имеется избыток мочевой кислоты — гиперурикемия, и этот избыток может откладываться в суставе. Помимо сустава, кристаллы мочевой кислоты могут откладываться в коже, мягких тканях, почках. Образовавшиеся небольшие твердые белые узелки на коже и в мочках ушей называются тофусами. В почках они проявляются в виде камней.
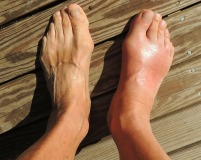
Чаще всего первый приступ подагры возникает на стопе у основания первого пальца стопы. Такой сустав болезненный, опухший, воспаленный и красный и отличается от большинства других артритов характерным покраснением. При последующих приступах подагры могут поражаться и другие суставы. Если подагру не лечить, возникают тяжелые деформации воспаленного сустава и болезнь принимает хроническую форму.
Какие факторы влияют на подагру и увеличивают риск?
Эта форма артрита была известна еще древним египтянам. Гиппократ изложил свои знания о подагре в виде афоризмов, которые верны даже спустя 2500 лет. В средние века связь между чрезмерным употреблением пищи и алкоголя и возникновением подагры была предметом множества карикатур. Из вышесказанного можно сделать вывод, что чрезмерное употребление пищи и алкоголя, а затем гиподинамия и повышенная масса тела являются факторами риска.
Чаще встречается у мужчин, хотя по эпидемиологическим данным заболеваемость у женщин за последние два десятилетия увеличилась вдвое. Из-за растущей несдержанности в еде и питье в последние годы заболеваемость и распространенность подагры возрастают. Следует отметить, что у некоторых людей есть наследственная склонность производить повышенную концентрацию мочевой кислоты. А некоторые препараты повышают концентрацию мочевой кислоты, также она накапливается при некоторых злокачественных и почечных заболеваниях.
Когда заподозрить подагру?
Следует заподозрить подагру, если у человека с повышенным уровнем мочевой кислоты развивается болезненный отек сустава. Больные подагрой часто страдают другими заболеваниями. Она связана с повышенным давлением, диабетом, сердечными заболеваниями, повышенным содержанием жиров в крови, камнями в почках, ожирением. Поэтому необходимо при этих заболеваниях в случае болезненного отека сустава задуматься о подагре. Подагра хорошо диагностируется и хорошо контролируется.
Как лечится подагра?
При подагре лечат воспаление суставов — артрит, и необходимо исправить нарушение обмена веществ — гиперурикемию. Воспаление сустава, первое или повторное, лечится не только отдыхом и состоянием покоя, но и применением холода. На болезненный отек сустава можно наложить холодный компресс или слегка помассировать болезненный и опухший сустав льдом в течение нескольких минут. Также используются препараты, уменьшающие воспаление, боль и отек, чаще всего из группы нестероидных противоревматических средств.
Для коррекции гиперурикемии используются препараты, снижающие концентрацию мочевой кислоты в крови. Однако лечение требует дисциплины и сотрудничества со стороны пациента, который должен придерживаться диетических рекомендаций, правильно питаться, исключить алкоголь, снизить лишний вес, увеличить потребление жидкости, особенно воды.
Это прогрессирующее заболевание или можно полностью устранить симптомы?
Подагра — распространенное и потенциально прогрессирующее заболевание, если его не лечить. Она может перейти в хроническое заболевание и вызвать серьезные необратимые изменения в суставах, пораженных воспалением. Если это произойдет, к сожалению, ежедневная способность нормально работать и жить снижается. Поэтому заболевание нужно вовремя диагностировать и начинать лечение.
Только совместными усилиями пациента и врача можно хорошо контролировать заболевание. И только в этом случае можно избежать необратимых серьезных изменений суставов, которые существенно и навсегда ухудшают качество жизни. Можно ли с подагрой жить нормальной жизнью? При подагре можно жить нормальной, но упорядоченной жизнью.
Острый подагрический артрит
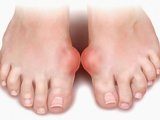
Острый подагрический артрит – это воспаление сустава вследствие накопления кристаллов моноурата натрия в околосуставных тканях и их последующего высвобождения под действием провоцирующих факторов. Чаще всего поражает I плюснефаланговый сустав. Характеризуется резкими болями, локальными отеком и гиперемией, лихорадкой, общей гипертермией. Через несколько дней симптомы исчезают, но в последующем наблюдаются новые атаки с переходом подагры в хроническую форму. Диагностируется на основании жалоб, анамнеза, данных физикального осмотра, лабораторных и аппаратных методик. Лечение включает НПВС, средства для коррекции обмена мочевой кислоты, глюкокортикостероиды.
МКБ-10
M10 Подагра
- Причины
- Факторы риска
- Дифференциальная диагностика
Общие сведения
Острый подагрический артрит – самая распространенная разновидность артрита у мужчин старше 40 лет. Является второй стадией подагры, развивается после бессимптомной гиперурикемии. Пик заболеваемости у представителей сильного пола приходится на 40-50 лет, у женщин – на 60 и более лет. Патология редко выявляется у мужчин младше 30 лет и женщин, не достигших возраста менопаузы. Среди пациентов до 50 лет наблюдается 6-7-кратное преобладание мужчин, в последующем разница в половом распределении постепенно уменьшается.

Острый подагрический артрит
Причины
Подагрический артрит всегда формируется на фоне предшествующей стойкой гиперурикемии. Критическим считается уровень мочевой кислоты более 420 мкмоль/л. У женщин кристаллы могут откладываться уже при 360 мкмоль/л. Фактором риска является не только повышение количества мочевой кислоты, но и его резкие колебания. Увеличению содержания уратов способствуют:
- Нерациональное питание. «Опасными» считаются рыба, красное мясо, продукты с большим количеством фруктозы.
- Лишний вес. Подагра часто развивается у людей, страдающих ожирением. Нередко возникает после резкой прибавки массы тела.
- Злоупотребление алкоголем. Наряду с ожирением, является одним из двух наиболее существенных провоцирующих факторов. Имеет значение употребление как крепких спиртных напитков, так и пива.
- Прием лекарств. Гиперурикемия чаще возникает при приеме мочегонных средств, этамбутола, пиразинамида, никотината, циклоспорина, бета-блокаторов, низких доз аспирина.
- Усиление обмена пуринов. Наблюдается при гемоглобинопатиях, хронической гемолитической анемии, талассемии, вторичной полицитемии, лимфо- и миелопролиферативных заболеваниях, псориазе.
- Повышение продукции пуринов. Выявляется при синдроме Леша-Нихана, недостатке глюкозо-6-фосфатдегидрогеназы.
Факторы риска
Факторами, провоцирующими приступ острого артрита на фоне гиперурикемии, являются травматические повреждения, обезвоживание, кровопотеря, употребление алкоголя, пищи с высоким содержанием пуринов (мяса, сардин, моллюсков). Подагрическая атака развивается на фоне острых инфекционных заболеваний, приема медикаментов (никотиновой кислоты, аспирина, витамина В12, аллопуринола, диуретиков), лучевой терапии. Иногда причиной становится высокая физическая активность. Симптоматика также может появляться на 3-5 сутки после различных операций.
Патогенез
Из-за высокого содержания в крови ураты накапливаются в организме и откладываются в тканях, образуя иглообразные кристаллы, которые в обычном состоянии покрыты липопротеинами. В первую очередь, патологический процесс охватывает дистальные отделы нижних конечностей, что объясняется снижением растворимости мочевой кислоты из-за более низкой температуры в отдаленных участках тела. При осаждении кристаллов из синовиальной жидкости или их освобождении от липопротеинов запускаются определенные иммунные реакции.
На фоне фагоцитоза кристаллов увеличивается количество внутриклеточного натрия в клетках, что стимулирует переход жидкости в клетки с их набуханием. Одновременное снижение уровня калия стимулирует деятельность внутриклеточных структур, результатом которой оказывается усиленный синтез цитокинов, фактора некроза опухоли, интерлейкинов. Локальные сосуды расширяются, к месту поражения активно мигрируют нейтрофилы. Развивается острая подагрическая атака.
Классификация
Подагра может быть первичной или вторичной (симптоматической). В основе первичной формы лежит усиленная продукция мочевой кислоты или ее недостаточное выделение через почки. Симптоматический вариант развивается при приеме лекарств, патологиях почек, наследственно обусловленных дефектах энзимов, миелопролиферативных заболеваниях.
Тяжесть подагрической атаки определяют по выраженности болевого синдрома. При оценке боли менее 4 по десятибалльной шкале острый подагрический артрит считают слабо выраженным, при 5-6 – умеренно выраженным, при 7 и более – тяжелым. Эффективность купирования приступа напрямую зависит от времени обращения пациента за медицинской помощью. Если после появления симптомов прошло менее 12 часов, артрит считается ранним, от 12 до 36 часов – своевременно диагностированным, более 36 часов – поздним.
Распространенность острого процесса оценивают по количеству вовлеченных суставов:
- один и более мелких;
- 1-2 средних или крупных;
- 3 и более крупных либо 4 и более средних и крупных, либо регионарное поражение (полиартикулярная подагра).
Симптомы подагрического артрита
При первых приступах подагры у абсолютного большинства больных поражаются дистальные суставы ног. Первое место по распространенности занимает 1 плюснефаланговый сустав (более половины от общего количества случаев), возможно вовлечение других отделов ступни, колена, голеностопа, локтя, лучезапястного сустава, суставов кисти. Поражение крупных суставов никогда не развивается в дебюте, может наблюдаться при последующих обострениях.
Локализация артрита в значительной степени определяется возрастом и полом больного. Мужчины чаще страдают от воспаления большого пальца. У женщин на раннем этапе подагры, как правило, возникают поли- или олигоартриты с вовлечением дистальных отделов рук. У пожилых пациентов преимущественно выявляется полиартикулярное поражение верхних конечностей с быстрым образованием тофусов.
Острый артрит чаще манифестирует ночью или рано утром. В пораженном суставе внезапно появляется боль. Болезненные ощущения быстро нарастают, становятся крайне интенсивными, достигают максимума через несколько часов. Отмечается «симптом простыни» – резкая болезненность от обычного прикосновения ноги к ткани. Сустав опухает, кожа над ним краснеет, приобретает блестящий «глянцевый» вид.
Функция существенно нарушается, опора становится невозможной. Наблюдаются повышение температуры тела, лихорадка, слабость, ознобы. У некоторых пациентов формируются теносиновиты и бурситы. Даже без лечения симптомы полностью исчезают спустя несколько дней. Иногда острый подагрический артрит протекает относительно легко, проявления самостоятельно купируются до указанного срока. Интервалы между приступами варьируются от нескольких дней до нескольких лет. У 62% больных повторная атака развивается в течение 1 года.
Время формирования тофусов сильно различается. В большинстве случаев они появляются через несколько лет с момента дебюта подагры, когда артрит приобретает хроническое течение. Но иногда данные образования обнаруживаются уже через пару месяцев после манифестации заболевания, поэтому их наличие стоит проверять даже при первых подагрических атаках.
Диагностика
Обследование проводит врач-ревматолог. В ходе опроса специалист выясняет жалобы, историю развития заболевания. Важную роль играет выявление факторов риска: метаболического синдрома (ожирения, повышения АД, характерных обменных нарушений), приема некоторых лекарственных средств. Имеет значение наличие почечных патологий, злоупотребления алкоголем, склонности к употреблению определенных продуктов.
В пользу подагрического характера артрита свидетельствуют быстрое прогрессирование симптомов, интенсивные боли, эритема, типичная локализация, наличие аналогичных приступов в анамнезе. В рамках физикального осмотра оценивают внешний вид и функцию сустава, исследуют места возможного расположения тофусов: локти, первые пальцы стоп, ушные раковины. Дополнительное обследование включает:
- Определение мочевой кислоты. Показатель выявляют в сыворотке крови. Наличие гиперурикемии не является основанием для постановки диагноза, но указывает на повышенную вероятность развития подагры. При оценке результатов учитывают, что в период атаки содержание мочевой кислоты может быть нормальным, рекомендуются дальнейшие исследования в динамике.
- Определение уратов. Является «золотым стандартом» диагностики подагры. Синовиальную жидкость, полученную в ходе пункции сустава, или содержимое тофуса, взятое путем биопсии, исследуют с помощью поляризационной микроскопии. Методика обладает почти 100% специфичностью, кристаллы выявляются в 70% случаев.
- Другие лабораторные анализы. В ОАК обнаруживается повышение СОЭ, лейкоцитоз, нейтрофилез. Биохимическое исследование крови подтверждает увеличение С-реактивного белка. Обязательно определение АЛТ, АСТ, креатинина, липидного профиля. У больных с поражением почек снижен клиренс креатинина. Изменения в ОАМ зависят от характера почечной патологии.
- УЗИ сустава. Метод информативен не только при развитии острого артрита, но и до возникновения первой подагрической атаки (на бессимптомной стадии). Особенно важен при невозможности исследования синовиальной жидкости. В ходе сонографии визуализируются «двойной контур» сустава, картина «метели» в синовии. Иногда просматриваются тофусы, имеющие вид гетерогенных гиперэхогенных повреждений с анэхогенными краями.
- Рентгенография сустава. На стадии острого артрита для подтверждения диагноза неинформативна, изменения на снимках появляются только спустя 7-10 лет после манифестации подагры. Рентгенограммы используются для исключения травматических повреждений и других заболеваний суставов.
Дифференциальная диагностика
Признаки подагрической атаки достаточно специфичны, однако похожая картина может наблюдаться и при некоторых других патологиях, в частности – бурсите, инфекциях мягких тканей. Состояние следует дифференцировать с пирофосфатным, септическим, реактивным артритами. В ряде случаев требуется различение с псориатическим, посттравматическим, ревматоидным артритами. Иногда приходится исключать периферическую форму спондилоартрита, рожистое воспаление, остеоартроз.
Лечение острого подагрического артрита
Основу терапии составляют лекарственные препараты системного и местного действия. Используются медикаменты следующих групп:
- Нестероидные противовоспалительные. Уменьшают болевой синдром, снижают выраженность воспаления. Предпочтительным вариантом являются максимальные терапевтические дозы лекарств с коротким временем полувыведения.
- Влияющие на обмен мочевой кислоты. Оптимально назначение с первого часа атаки. Чем позже начинается лечение – тем меньше выражен эффект. Вначале вводят нагрузочную дозу, затем переходят на половинные дозировки через каждые 6, 8 или 12 часов. Лечение продолжают до купирования симптомов. При болезнях почек используются с осторожностью.
- Глюкокортикостероиды. Применяются перорально, поскольку парентеральное введение может стать причиной синдрома «рикошета». При олиго- и моноартритах вводятся в сустав или околосуставные ткани в первые сутки болезни.
- Генно-инженерные биологические препараты. Антагонисты интерлейкина-1 показаны при отсутствии эффекта от других методов. Не рекомендованы при подозрении на развитие септического артрита, наличии сопутствующих инфекционных заболеваний.
Если больной уже принимает ингибитор ксантиноксидазы, дозу снижают на 30-50%. Полная отмена нежелательна, поскольку возобновление лечения может вызвать новый приступ. Если ранее препарат не применялся, в схему терапии его не включают, так как он провоцирует утяжеление течения и увеличение продолжительности атаки. Физиотерапевтические процедуры при остром состоянии противопоказаны, потому что не обеспечивают желаемого результата, могут вызвать ухудшение.
Прогноз
Приступ завершается через 7-10 дней. Поскольку острый подагрический артрит является проявлением уже существующего заболевания – подагры, полное излечение невозможно, но при адекватной терапии, соблюдении врачебных рекомендаций прогноз благоприятный. Неблагоприятными прогностическими факторами считаются молодой возраст, наличие прогрессирующих заболеваний почек, тяжелых сопутствующих патологий.
Профилактика
Вероятность возникновения новых подагрических атак уменьшается при соблюдении специальной диеты, отказе от алкоголя, нормализации массы тела, лечении провоцирующих и сопутствующих заболеваний. При наличии показаний пациентам назначают гипоурикемические и урикозурические препараты.
Литература
1. Подагра: современные представления/ Белова Е.А.// Клиническая медицина и фармакология – 2019 – Т5, №1.
2. Подагра. Клинические рекомендации/ Ассоциация ревматологов России – 2018.
3. Подагра. Учебно-методическое пособие/ Михневич Э.А. – 2014.4. Подагрический артрит – современный взгляд на проблему/ Мазуров В.И. и др.// Медицинский совет – 2017 — №17.
В чем разница между подагрой и артритом, методы лечения, диагностики, признаки, симптомы и осложнения
Ревматоидный артрит (РА) и подагру можно спутать друг с другом, если подагра вызывает появление узлов на кистях рук или стопах. Такой же симптом возникает и при ревматоидном артрите.
У человека может одновременно развиваться и ревматоидный артрит, и подагра. При этом каждое из двух состояний имеет разные причины и требует разных терапевтических подходов. Примерно 2% пациентов с ревматоидным артритом сталкиваются с подагрой.
Врачи могут лечить оба заболевания, однако точный диагноз имеет ключевое значение для выбора оптимальной терапевтической стратегии.
Чем отличаются ревматоидный артрит и подагра

Ревматоидный артрит часто затрагивает колени и кисти рук
Ревматоидный артрит — аутоиммунное воспалительное заболевание. Оно возникает, когда иммунная система организма начинает ошибочно атаковать здоровые клетки синовиальной оболочки суставов. Такая реакция вызывает воспаление, боль и отёчность суставов. Обычно РА затрагивает кисти рук, запястья, лодыжки и колени с обеих сторон тела.
Со временем регулярное воспаление приводит к повреждению суставов.
Подагра — также воспалительное заболевание, но оно не принадлежит к числу аутоиммунных расстройств. В крови людей, страдающих подагрой, возникает высокая концентрация мочевой кислоты.
Мочевая кислота содержится в пище и напитках. Приём некоторых лекарственных препаратов также может способствовать повышению уровня этого вещества в организме.
Кристаллы мочевой кислоты могут скапливаться в синовиальной ткани, особенно в кистях рук, стопах и локтях.
Кого затрагивают ревматоидный артрит и подагра
Ревматоидный артрит затрагивает женщин примерно в три раза чаще, чем мужчин. Миллионы людей по всей планете имеют данное заболевание.
Подагра у мужчин развивается примерно в три раза чаще, чем у женщин. Данное заболевание затрагивает до 5% взрослого населения планеты, что в количественном выражении составляет десятки миллионов человек.
Симптомы и долгосрочные осложнения
В некоторой степени симптомы ревматоидного артрита и подагры отличаются. В частности, эти два состояния поражают разные части тела и действуют в течение разных периодов времени.
Врачи не связывают подагру с рядом долгосрочных проблем, которые может вызывать РА. К числу таких проблем, например, относятся заболевания сердца или дыхательной системы.
Симптомы ревматоидного артрита
Пациенты с РА периодически наблюдают вспышки, то есть временные отрезки, когда симптомы обостряются. На смену вспышкам приходят ремиссии, когда симптомы значительно ослабевают или исчезают вовсе.
На ранней стадии вспышки могут проявляться следующие симптомы:
- утомляемость;
- лихорадка;
- боль, ломота, скованность в суставах;
- скованность более чем в одном суставе;
- боль и скованность в обеих сторонах тела, например в обеих запястьях или лодыжках;
- слабость;
- потеря веса.
Ревматоидный артрит может приводить к прогрессирующим и долгосрочным осложнениям, даже если пациент вовремя начинает принимать лекарственные средства. К числу таких эффектов относится следующее:
- снижение плотности костной ткани;
- повреждение суставов;
- изменения внешнего вида и подвижности кистей рук и ступней;
- преждевременные заболевания сердца;
- рубцевание и воспаление в глазах.
Симптомы подагры
Аналогично вспышкам, возникающим у пациентов с ревматоидным артритом, при подагре также могут наблюдаться периодические обострения симптомов. Пациенты сталкиваются с такими обострениями, когда кристаллы избыточной мочевой кислоты скапливаются в суставах.
Подагра часто развивается в результате воздействия на организм провоцирующих факторов, например при употреблении больших объёмов алкоголя, который повышает количество кристаллов мочевой кислоты в организме.
К числу симптомов подагры в суставах относится следующее:
- снижение степени подвижности;
- отёчность;
- болезненность;
- местное повышение температуры.
Наиболее подвержен подагре сустав большого пальца ноги. Данное состояние на ранних стадиях редко затрагивает сразу несколько суставов во время приступов.
Подагра также может поражать лодыжки, пальцы рук, локти или запястья.
Подагра обычно не вызывает такую же аутоиммунную реакцию, которая возникает при ревматоидном артрите. То есть при подагре редко развиваются лихорадка или затуманенное состояние.
Причины и факторы риска

Регулярное потребление спиртных напитков повышает риск развития подагры
Ревматоидный артрит обусловлен проблемами иммунной системы, хотя врачи точно не знают, почему у одних людей данное медицинское состояние развивается, а у других нет.
С ревматоидным артритом чаще других могут сталкиваться люди, которые связаны со следующими факторами риска.
- Возраст. По данным Центров по контролю и профилактике заболеваний США, ревматоидный артрит обычно начинает тревожить людей после шестидесяти лет.
- Пол. Женщины сталкиваются с ревматоидным артритом чаще, чем мужчины.
- Генетические факторы. Семейная история ревматоидного артрита повышает риск развития данного заболевания.
- Масса тела. У людей, страдающих ожирением, ревматоидный артрит может развиться с более высокой долей вероятности.
- Курение. Люди, которые курят или подвергались воздействию сигаретного дыма в материнской утробе, более склонны к ревматоидному артриту.
Подагра возникает, когда в организме человека скапливается избыток мочевой кислоты. У некоторых людей естественным образом вырабатываются более значительные объёмы мочевой кислоты, поэтому они более подвержены подагре.
Повышенное содержание мочевой кислоты или подагра с большей вероятностью могут развиваться у людей, которые связаны со следующими факторами риска.
- Возраст и пол. Мужчины более склонны к развитию подагры, если им ещё не исполнилось 60 лет. После этого возраста данное заболевание в равной мере затрагивает как мужчин, так и женщин.
- Наследственность. Люди с семейной историей подагры с большей вероятностью могут однажды обнаружить у себя её симптомы.
- Другие заболевания. История некоторых медицинских состояний, например высокого уровня холестерина, гипертензии (повышенного кровяного давления), диабета и заболеваний сердца, повышает риск развития подагры.
- Лекарства. Приём некоторых лекарственных препаратов, например диуретиков или средств для лечения ревматоидного артрита и псориаза, повышает риск развития подагры.
- Диета. Красное мясо, моллюски, алкоголь, газированные напитки — всё это повышает вероятность развития подагры.
- Масса тела. Люди с лишним весом более склонны к развитию подагры.
Некоторые пациенты страдают хронической подагрой. При таком состоянии у людей возникают частые приступы заболевания и в конечном итоге развиваются повреждения суставов. Благодаря лечению людям удаётся эффективно управлять подагрой и избегать проявления хронических симптомов.
Диагностика
Диагностику ревматоидного артрита или подагры врачи обычно начинают с изучения медицинской истории пациентов и параллельно задают им вопросы о наблюдаемых симптомах. Кроме того, врачи интересуются диетой, принимаемыми лекарственными препаратами и наличием любых других хронических заболеваний.
Специалист может выполнить физикальное обследование, в ходе которого обычно удаётся выяснить все места, где наблюдаются симптомы. Например, если пациент имеет подагру, он, скорее всего, будет сталкиваться с болью в большом пальце ноги.
Врачи также предлагают пациентам сдать кровь на анализ. Если у человека имеется подагра, то уровень мочевой кислоты в крови, наверняка, будет высоким. Кроме того, пациенту также могут быть рекомендованы анализы крови на маркеры, показатели которых, как правило, возрастают при ревматоидном артрите. К таким маркерам относится следующее:
- антитела к циклическому цитруллинированному пептиду;
- C-реактивный белок;
- реакция оседания эритроцитов;
- ревматоидный фактор.
Для проверки повреждения мягких тканей или костей врачи могут предложить визуализированные диагностические процедуры, например рентгенологическое исследование или магнитно-резонансную томографию (МРТ).
При помощи визуализированных методов диагностики можно выявить отложения кристаллов мочевой кислоты в области суставов и заметить признаки воспаления суставов, которые могут указывать на ревматоидный артрит.
Кроме того, врач может удалить жидкость из опухшего сустава при помощи специальной иглы, а затем проверить эту жидкость на наличие кристаллов мочевой кислоты, что может свидетельствовать о подагре.
Лечение
Рецептурные препараты часто используются при лечении и подагры, и ревматоидного артрита
Постановка правильного диагноза у людей с симптомами РА и подагры крайне важна, поскольку рассматриваемые заболевания лечатся по-разному.
При подагре терапия предусматривает следующее.
- Приём лекарств для снижения концентрации мочевой кислоты в организме. К числу таких препаратов относятся колхицин, который можно принимать как при острых приступах подагры, так и для предотвращения симптомов в долгосрочной перспективе.
- Приём препаратов для подавления выработки мочевой кислоты, например аллопуринола, или для её удаления, например пробенецида. Эти средства способствуют профилактике приступов подагры.
- Приём препаратов для снижения острых воспалений, например нестероидных противовоспалительных средств (НПВС).
- Внесение изменений в диету, например отказ от продуктов питания и напитков, которые вызывают подагру.
Люди могут замедлить или приостановить прогрессирование ревматоидного артрита путём приёма лекарств, которые снижают степень воспаления в организме и подавляют связанную с ним иммунную реакцию.
При ревматоидном артрите терапия предусматривает следующее:
- приём болезнь-модифицирующих антиревматических препаратов (БМАРП);
- приём модификаторов биологической реакции (биологических агентов).
Пациентам часто приходится пробовать несколько различных препаратов перед тем, как они находят оптимальный.
Противовоспалительная диета, а также позитивные изменения в образе жизни, например отказ от курения, снижение веса и регулярная физическая активность, также помогают замедлить прогрессирование ревматоидного артрита.
Заключение
И ревматоидный артрит, и подагра — формы артрита, однако они имеют разные симптомы, вызывают разные долгосрочные осложнения и по-разному лечатся.
Подагра обычно связана с образом жизни, в частности с диетой, а воспалительная реакция при данном состоянии чаще всего затрагивает большой палец ноги. В свою очередь, ревматоидный артрит вызывает боль в кистях рук, запястьях и лодыжках.
Каждое из заболеваний вызывает изменение в составе крови, которое врачи способны обнаруживать. Точный диагноз имеет важное значение, поскольку при лечении подагры и ревматоидного артрита применяются разные терапевтические стратегии.
Подагра (синоним: мочекислый артрит) – метаболическое расстройство, которое характеризуется отложением кристаллов в различных суставах. В статье мы разберем, что такое артрит и подагра, в чем разница.
Внимание! В российской международной классификации болезней 10 пересмотра (МКБ-10) идиопатическая подагра обозначается кодом M10.0.
Особенности артрита
Многие спрашивают, чем отличается подагра от артрита? Подагра – это мочекислый артрит. Пациенты также интересуются, как ее отличить от артрита? Ничего отличать не нужно, поскольку подагра – одна из форм этого заболевания.
Мочевая кислота образуется в виде плохо водорастворимого конечного продукта пуринового обмена в большей степени в печени, а в меньшей – в слизистой оболочке тонкого кишечника. В отличие от большинства животных, у людей практически отсутствуют уратоксидазы, которые метаболизируют мочевую кислоту до гидрофильного аллантоина. На 75% мочевая кислота выводится через почки.
Известны четыре чрезвычайно редкие врожденные патологии ферментов, связанные с повышенным синтезом пуринов. До концентрации около 400 мкмоль/л кислота присутствует во внеклеточных жидкостях в растворенной форме. Выше этого значения образуется насыщенный раствор, который осаждается в виде кристаллов мононатриевого урата.
Низкий уровень pH, обезвоживание и повреждение суставного хряща благоприятствуют локальному образованию кристаллов. Это объясняет преимущественное осаждение кристаллов в биомеханически нагруженном суставе, где преобладают относительно низкие температуры.
Кристаллы, осажденные в синовиальных жидкостях, образуют комплексы с иммуноглобулинами, аполипопротеинами и другими белками, которые связываются с поверхностными рецепторами тучных клеток и моноцитов. Это приводит к высвобождению цитокинов и хемотаксических факторов, а также интенсивному притоку нейтрофильных гранулоцитов, которые участвуют в фагоцитозе кристаллов и высвобождают другие воспалительные медиаторы. Процессы, приводящие к спонтанной регрессии приступа подагры, сложны.
Диагностика
Острый подагрический артрит характеризуется внезапным и чрезвычайно болезненным олигоартритом, который чаще поражает периферические суставы нижних конечностей. Часто возникают системные признаки воспаления (лихорадка, лейкоцитоз, увеличение СРБ). Без лечения приступ подагры самостоятельно проходит через 1-2 недели. Экстра-суставные проявления (бурсит, тендовагинит) и полиартикулярные формы возникают нечасто.
10% пациентов, пострадавших от приступа подагры, уровень мочевой кислоты в плазме нормален в острой фазе. Важно провести правильный дифференциальный диагноз с инфекционным артритом. Количество лейкоцитов при подагре превышает 10 000/мкл, при этом значительно преобладают нейтрофильные гранулоциты.
Выявление внутриклеточных кристаллов должно вызвать подозрение на подагру. Внеклеточные кристаллы также могут быть обнаружены у пациентов с подагрой при отсутствии выпота в суставах. Радиологические исследования и измерение экскреции мочевой кислоты для диагностики острой подагры не нужны.
Чтобы выявить наиболее распространенные причины вторичной подагры, следует проанализировать дифференциальную картину крови после того, как острая фаза спадет. У женщин в предклимактерическом периоде требуется исследовать функцию почек и щитовидной железы.
Первый приступ обычно проходит без последствий, но вероятны рецидивы. Подагра потеряла большое значение с открытием аллопуринола. Наиболее распространенным проявлением рецидивирующего заболевания становится медленно прогрессирующий синовит, который часто приводит разрушению суставов и костей.
Обзор симптомов заболеваний
Тесная связь между гиперурикемией и артериальной гипертензией хорошо документирована. Она основана на снижении почечной экскреции мочевой кислоты при повышенном уровне артериального давления. Существует и тесная связь подагры с метаболическим синдромом.
Ишемическая болезнь сердца часто встречаются при подагре. Если экскреция кислоты в моче составляет менее 600 мг/24 ч у страдающего подагрой, мочекаменная болезнь возникает примерно в 20%. Если показатель более 1000 мг/24 ч, риск увеличивается до 50%. рН мочи менее 5,5 способствует образованию камней.
Многие эксперты сомневаются, что хронические уратные нефропатии (почечная подагра) имеют важное значение в развитии почечной недостаточности. Большинство случаев, вероятно, связано с независимым уретральным заболеванием почек. Изолированная гиперурикемия не всегда требует лечения, в отличие от артрита.
Методы лечения
Лечение приступов артрита основано не столько на доказательствах, сколько на практическом опыте. Терапия первой лини – это высокая доза нестероидного противовоспалительного лекарственного средства. Это помогает увеличить экскрецию мочевой кислоты путем восстановления и охлаждения пораженного сустава.
Индометацин (до 150 мг/день) наиболее эффективен, но часто вызывает сильные побочные эффекты. Эквивалентны по эффекту и немного лучше переносятся ибупрофен (до 2400 мг/день), напроксен (максимум 1250 мг/день), диклофенак (до 150 мг/день), этодолак (максимум 1200 мг/сут) и пироксикам (до 40 мг/сут). Однако разные вещества не сравнивались напрямую друг с другом. Как только боль утихла, препарат постепенно отменяют.
Кортикостероиды, вводимые внутрисуставно или системно, в последние годы приобрели большее значение в терапии артрита. Пероральное введение преднизолона или преднизона (начальная доза 30-60 мг/сут в течение 2-3 дней, затем снижение дозировки в течение 10-14 дней) обычно действует менее эффективно.
Колхицин, митотический ингибитор, обладает противовоспалительным эффектом, предотвращая миграцию и высвобождение воспалительных медиаторов. Препарат имеет узкий терапевтический индекс и характеризуется выраженной токсичностью, которая напрямую зависит от дозы. Поэтому колхицин используют исключительно при противопоказаниях или непереносимости стандартной терапии.
Колхицин является субстратом P-гликопротеина – транспортного белка и изофермента цитохрома CYP3A4, поэтому он вызывает опасные взаимодействия. Согласно ретроспективному исследованию, 10% людей, получавших одновременно колхицин и кларитромицин, погибли.
Совет! Перед использованием медикаментозных средств рекомендуется проконсультироваться с врачом. Категорически запрещено использовать перечисленные препараты без назначения. Необдуманное применение лекарств может привести к фатальным последствиям и долгосрочным осложнениям.
Из-за похожей симптоматики не всегда просто отличить артрит от подагры. Оба заболевания поражают суставы. Отличие заключается в происхождении болезней, виде поражения тканей и подходах в лечении. Чтобы вовремя начать терапевтический курс, при первых неприятных симптомах лучше обратиться к лечащему врачу.
Что представляют собой заболевания?
Артрит и подагра — болезни, поражающие суставы, часто сопровождаются осложнениями.
Симптомы болезней похожи: суставы воспаляются, болят, пухнут. Чаще всего пациент страдает по ночам. При артрите образуются подкожные узелки, при подагре — тофусы. Оба заболевания приводят к деформации суставов. Грипп, ОРВИ, переохлаждение часто осложняют состояние пациента, вызывая болевые приступы. Периоды нормального состояния здоровья у обеих болезней сменяются рецидивами. Но несмотря на похожие симптомы и течение болезни, оба заболевания необходимо отличать.
Сравним артрит и подагру
Почему появляется?
Болезнь прогрессирует на фоне неправильного образа жизни.
Подагра появляется из-за нарушений обмена белка. Причин этого явления выяснить пока не удалось, однако ученые выделили несколько факторов, влияющих на патологию:
- Наследственность.
- Возраст. Чаще подвержены мужчины после 45-ти лет и женщины в период климакса.
- Неправильный рацион: большое количество кофе, чая, чрезмерное увлечение жирной рыбой и мясом, сладостями, спиртными напитками.
- Неконтролируемый прием мочегонных препаратов, и прохождение курса лечения злокачественных новообразований.
- Сопутствующие заболевания:
- диабет;
- псориаз;
- ожирение;
- болезни почек;
- дисбактериоз.
Причины появления артритов связаны с наличием сопутствующих патологий:
- нарушенным обменным процессом;
- поражением простейшими организмами: хламидии, бруцеллез;
- инфекциями: корью, сифилисом, оспой, туберкулезом и пр.
Как проявляется?
Как определить отличие признаков болезней, представлено в таблице:
Критерий Артрит Подагра Состояние суставов Утром менее подвижны и скованы, симптом в течение дня пропадает Приступы боли чаще случаются ночью Ощущения при физнагрузке Боль затихает Из-за сильного болевого эффекта невозможно тренироваться Характер поражения Симметрично поражает суставы ног и рук, область коленей наполняется жидкостью Редко когда затрагивает симметричные органы Особенности начала Сперва поражаются пястно-фаланговые суставы среднего и указательного пальцев Начинается с воспаления сустава большого пальца ноги Вид новообразований Артритные узлы являются внешним дефектом и могут исчезнуть самостоятельно Тофусы появляются не сразу, а спустя продолжительный период развития патологии Диагностика и лечение
Основное лечение направлено на стабилизацию уровня мочевой кислоты.
В обоих случаях для диагностики необходим внешний осмотр врача и определенные анализы. Терапия, помимо медикаментов, включает лечебную диету, помогающую снизить боль. При лечении артритных суставов терапия направлена на устранение инфекции или последствий травмы. Подагра поддается диете, физпроцедурам и, снижающим мочевую кислоту препаратам. Популярно лечение артрита народными средствами, однако перед началом курса лучше проконсультироваться у врача. Основные положения по организации режима больного сведены в таблице:
Принципы Артрит Подагра Можно есть Куриные яйца, гречневая и перловая крупа, рыба, морепродукты, овощи и фрукты. Обильное питье, каши, фрукты и овощи Запрещенная пища Овсянка, апельсины, соль, кукуруза, молоко, копчености, свинина, пшеница, кукуруза Бобовые, грибы, мясо Режим дня больного Обязательны физические нагрузки. Не злоупотреблять пищей, но и длительно не испытывать чувство голода Важно избегать психоэмоциональных всплесков. Постельный режим Гормональные препараты лучше исключить Избегать переохлаждений Общие рекомендации Питание дробное Рекомендован массаж и компрессы в период обострения В чем разница?
Обе болезни неприятны, имеют болезненные проявления. Не стоит заниматься самолечением, лечащий доктор сможет быстро и эффективно диагностировать стадию и назначить соответствующие лекарства и физиотерапевтические процедуры.
Отклонения имеют разную основу: артритом страдают люди разных возрастов, подагре подвержены пациенты после 45-ти лет. Артрит изначально поражает фаланги пальцев рук, подагра — большой палец ноги. Симптоматика снижается при комплексном подходе в лечении, однако диета несколько разнится. Суставная боль при артритных изменениях суставов проходит после физических упражнений, поэтому умеренный спорт — обязательное условие выздоровления. При обострении подагры важен постельный режим.
Несмотря на то, что подагру считают разновидностью артрита, она имеет собственную симптоматику, причины возникновения и характерные признаки, позволяющие классифицировать ее как отдельное заболевание.
Воспаление в суставах является лишь следствием нарушения метаболических процессов в организме. Не понимая, чем отличается подагра от артрита, можно воздействовать только на симптомы болезни, но так и не устранить причину их возникновения. В конечном итоге это приведет к переходу патологии в хроническую форму, которая влечет за собой потерю подвижности сустава и инвалидность.
Подагра характеризуется нарушением белкового обмена, во время которого пуриновые основания, попадающие в кровь, начинают интенсивно разлагаться с образованием большого количества мочевой кислоты.
Почки оказываются не в состоянии выводить ее полностью, она кристаллизуется и откладывается в тканях и органах в виде тофусов, вызывающих уплотнение подкожной клетчатки.
Первыми страдают мелкие суставы, а далее, если не снижается концентрация мочевой кислоты, в процесс вовлекается и сердечная мышца.
Причины возникновения
Среди причин развития артритов можно выделить следующие:
- инфекционные заболевания (корь, краснуха, гепатит, сифилис, туберкулез, оспа и другие);
- болезни, вызываемые паразитами и простейшими (бруцеллез, хламидиоз, микоплазмоз);
- травмы;
- нарушение обмена веществ;
- переохлаждение.
Причины же, которые провоцируют сбой белкового обмена и приводят к развитию подагры, до конца не установлены. Поэтому медики выделяют лишь несколько основных факторов, способствующих возникновению данной патологии. К ним относятся:
- Наследственные факторы. Вероятность возникновения подагры у детей, чьи родители страдали от этой болезни, достаточно высока. Однако такой фактор может быть связан с привычками питания, выработанными в определенной семье и приводящими к сбою метаболических процессов.
- Половая принадлежность. Чаще от подагры страдают мужчины, возраст которых превышает 45 лет.
- Гормональные нарушения в период менопаузы у женщин.
- Потребление большого количества мяса и рыбы жирных сортов, сладостей, алкоголя, а также злоупотребление крепким кофе и чаем (более 5-6 чашек в день).
- Дисбактериоз.
- Ожирение.
- Повышенный уровень холестерина.
- Сахарный диабет.
- Псориаз.
- Функциональные и анатомические поражения почек.
- Бесконтрольный прием диуретиков, циклоспоринов, витаминов группы B, а также длительный курс противовирусной или противораковой терапии.
Симптомы подагры в зависимости от фазы развития
Медики выделяют три фазы развития подагры, каждая из которых характеризуется определенными клиническими признаками и изменениями биохимических показателей крови.
Латентная
Протекает бессимптомно, и даже на рентгенологическом снимке увидеть изменения невозможно. Патология может быть обнаружена случайно при сдаче анализа крови и выявлении в крови повышенного уровня мочевой кислоты.
Остро рецидивирующая
Характеризуется ярко выраженным болевым синдромом и воспалительной реакцией. Чаще всего первым поражается плюснефаланговый сустав большого пальца, изменения в строении которого, можно увидеть на рентгенологическом снимке. Кожа в месте локализации воспаления становится красной и горячей.
Болезненность достигает такой степени, когда даже прикосновение одежды вызывает нестерпимую боль. Общее состояние человека также резко ухудшается. Наблюдается:
- лихорадка;
- слабость;
- признаки общей интоксикации организма.
Если имеются заболевания почек, то мочеиспускание может быть затрудненным и болезненным.
Локализация очага воспаления в анатомических пределах одного сустава является характерным признаком именно подагры. Это позволяет дифференцировать ее от других видов артрита.
В этой стадии в крови происходит резкий скачок концентрации мочевой кислоты в крови, что также учитывается при постановке диагноза.
Хроническая
Характеризуется цикличностью. Симптомы, характерные для второй стадии болезни, сменяются периодами покоя. Но если человек не предпринимает действий по снижению концентрации мочевой кислоты, она продолжает накапливаться и оседать в суставах, приводя к их дальнейшей деформации. Сначала это затрудняет процесс обувания и ношения обуви, размер которой постепенно надо увеличивать из-за изменения ширины стопы. Однако вскоре стопа деформируется настолько, что приводит к инвалидности.
Отличия в лечении подагры и артрита
При любом из данных заболеваний лечение должен назначать только квалифицированный специалист. Самолечение может привести к переходу болезни в хроническую форму, а также вызвать осложнения в виде сбоев работы сердечно-сосудистой и иммунной систем.
Немаловажную роль играют своевременное выявление заболевания и начало проведения терапии на ранних стадиях развития.
Комплекс лечебных мер направлен на:
- Устранение причин возникновения заболевания. В случае артрита это может быть лечение инфекционных заболеваний или устранение негативных последствий травм. При подагре врач разрабатывает специальную диету с низким содержанием белков, назначает фармакологические препараты, снижающие образование мочевой кислоты, а также некоторые методы физиотерапии.
- Снятие болевого синдрома. Для этого применяются оральные анальгетики, инъекции, обезболивающие мази, гели, компрессы.
- Купирование воспалительного процесса. Достаточно специфическим препаратом для лечения подагры является колхицин, который подавляет выработку мочевой кислоты, задерживает ее кристаллизацию, препятствует развитию воспаления и обезболивает место поражения.
Профилактика заболеваний
Говоря о профилактике артритов и артрозов, основной упор следует сделать на предотвращение переохлаждения организма, недопущение проникновения в него патогенной микрофлоры, вызывающей патологические изменения в суставах, избегание травм и сильных механических воздействий.
Когда речь заходит о подагре, основным фактором, способным ее предотвратить, является сбалансированный рацион питания в сочетании с умеренными физическими нагрузками.
Распространенным патологическим поражением суставов являются артрит и подагра. Эти заболевания имеют схожую симптоматику на начальной стадии проявления. Несвоевременная диагностическая идентификация болезней приводит к развитию осложнений, переходу воспаления суставов в хроническую форму, инвалидности. Поэтому полезно знать, чем отличается артрит от подагры. Положительная тенденция выздоровления наблюдается только при устранении причин, провоцирующих проявление болезненной симптоматики, ведущих к полному разрушению суставов, установить которые может только лечащий врач – ревматолог, ортопед-травматолог.
Артрит, подагра – что это?
Артрит и подагра отнесены к классу болезней костно-мышечной системы и соединительной ткани, связанных с воспалением и дегенерацией суставов. Несмотря на этот аргумент, две патологии не являются одним и тем же диагнозом.
Артритом в медицинской практике считают группу болезней, провоцирующих одновременное или последовательное воспаление нескольких суставов. Болезни свойственно проявляться на фоне:
- Других заболеваний (псориаза, гепатита, системной красной волчанки, гранулематоза, гемохроматоза) – псориатический, реактивный, септический, идиопатический артрит;
- Аутоиммунных нарушений – ревматоидный артрит (РА);
- Нарушений обмена веществ – подагрический артрит (ПА);
- Травм опорно-двигательного аппарата – травматический артрит;
- Аллергии – аллергический артрит.
Подагра – разновидность артрита. Это одна из его первичных форм. В медицинской практике сложно обособить подагрический артрит от ревматоидного, поскольку проявления аутоиммунных нарушений тесно связаны с нарушениями обмена веществ.
Важно!
В медицинской практике нередкими являются случаи одновременного поражения суставов РА и ПА, когда без глубокой диагностики определить вид заболевания затруднительно.
Причинно-следственные факторы патологий:
- Проявления РА провоцируют наследственность, сильные физические нагрузки, гормональный дисбаланс, излишек массы тела;
- ПА – следствие несбалансированного питания, употребления продуктов богатых пуринами, ограниченной физической деятельности.
Отличительные черты патологий
Основное отличие артрита от подагры заключается в разновидности поражения суставов, приводящих к их дисфункции:
- ПА является формой артрита, при которой в суставах и почках (подагрическая нефропатия) образуются отложения мочевой кислоты. Губительные кристаллы, оседая на околосуставных тканях соединений, не затрагивая их внутреннего строения, образуют шишки (тофусы), раздражают суставы при каждом движении, что и вызывает их наружное воспаление, переходящее в артрит;
- Артрит – это следствие подагры. При артритном поражении происходит разрушение сустава изнутри. Деформации подвергаются синовильная оболочка, суставный хрящ. Эти изменения происходят в результате внутреннего воспалительного процесса, причиной которого также могут быть инфекции и травмы.
Чаще принимают одно заболевание за другое при поражении суставов больших пальцев стоп. Существенная разница между артритом и подагрой заключается в образовании болевых очагов в результате воспалений и деформированных изменений соединений:
- При артрите страдает одна либо одновременно несколько частей скелета (полиартрит), либо вся опорно-двигательная система. Болезнь задействует простые и сложные суставы. Чаще всего воспаление локализуется в коленных, локтевых, плечевых, голеностопных, тазобедренных суставах, лодыжках, кистях рук. Примечательным является симметричность суставных поражений;
- При ПА видоизменению и воспалению подвергаются суставы нижних конечностей, реже кистей рук. Основным местом отложения кристаллов мочевой кислоты являются суставы больших пальцев рук и ног, голеностопные суставы, пяточные кости.
Отличительные особенности ревматоидного артрита и подагры
Значительные отличия ревматоидного артрита от подагры заключаются в проявляемой симптоматике, несмотря и на множество схожих признаков, таких как повышенная температура тела, болезненные ощущения, острая или периодическая боль, нарушение функций сердца.
- При РА наблюдается скованность суставов (с утра), что нехарактерно для подагры;
- Болевые приступы беспокоят при РА в течение дня, при физических нагрузках она утихает. При подагре боли мучают в ночное время суток.
- При артрите в болевых зонах образуются припухлости, которые устранимы по мере снятия воспаления, при подагре – твердые болезненные шишки, которые не рассасываются, искажая эстетический вид конечностей;
- При подагре наблюдается набор массы тела, при РА – похудение;
- При артрите выражена утомляемость, вялость, подагра протекает скрыто до момента образования тофуса;
- При РА во время работы суставов слышен хруст. При подагре соединения функционируют беззвучно;
- Подагрический артрит сопровождается образованием лоснящихся покраснений кожи в болезненных местах, при РА наблюдается только припухлость в месте воспаленного сустава.
Ревматоидный артрит отличается от подагры различиями в группе риска:
- На РА чаще болеют женщины в возрасте 35-60 лет;
- Подагру чаще диагностируют у мужчин 45-60 лет.
Несмотря на возрастные группы риска, в силу наследственного фактора и сопутствующих заболеваний патологии могут проявляться и в молодом возрасте (25-35 лет) и у мужчин, и у женщин.
Диагностика заболеваний
При заболевании суставов важно своевременно обратиться к специалисту, только врач может отличить подагру от РА. Незначительные воспалительные процессы в организме удается погасить при помощи эффективного лечения, которое назначается после постановки диагноза по результатам:
- Осмотра – позволяет визуально оценить поражение суставов, места локализации очагов воспаления;
- Рентгена, УЗИ, МРТ – снимки показывают, какие внутренние или внешние составляющие соединений подвержены воспалению и имеются ли отложения солей;
- Лабораторных анализов больного – позволяют установить уровень концентрации мочевой кислоты в крови и моче, что характерно для подагры, а также наличие антител, вырабатывающихся при поражении организма инфекциями, либо ревмофактора, что наблюдается при РА;
- Исследование синовиальной жидкости – процедуру выполняют только при подозрениях на развитие инфекционного артрита.
Нюансы лечения
Поскольку причины, провоцирующие подагру и РА различны, то и лечение этих патологических явлений имеет существенные отличия.
Основой терапии при подагре является соблюдение диеты (стол № 6), исключающей из рациона продукты с содержанием пуринов (животные жиры, белковая пища, бульоны, острые и соленые закуски, приправы, субпродукты, цветная капуста, щавель, кофе, какао, шоколад, сдоба, томаты, яйца, алкоголь). Рекомендовано обильное питье в течение суток.
Лечение состоит из приема:
- Обезболивающих препаратов (Диклофенак, Вольтарен);
- Противовоспалительных средств (Индометацин, Напроксен);
- Жаропонижающих лекарств (Парацетомол, Ибупрофен);
- Глюкокортикоидов (Гидрокортизон, Кеналог 40, Дипроспан, Бетаметазон);
- Препаратов, снижающих концентрацию мочевины в крови (Улорик, Колхицин, Артрозилен).
При подагре рекомендованы электрофорез, тепловые процедуры (парафиновые аппликации, лечебные ванны), способствующие разрушению кристальных отложений.
Регулирование показателей мочевой кислоты при РА неуместны. Вышеприведенный список лекарств добавляется:
- Антибиотиками (при выявлении инфекционного поражения соединений);
- Хондропротекторами, восстанавливающими хрящи (Хондрозамин, Хондромед Плюс, Мовекс Актив, Терафлекс);
- Противоспазматическими средствами (Мидокалм, Сирдалуд, Тизанил).
При РА рекомендованы физеопроцедуры, лечебный массаж, протезирование суставов в запущенных случаях.
Обе патологии поддаются медикаментозной корректировке. Начальная стадия заболеваний излечима, хроническая форма требует возобновления терапии при проявлениях рецидивов.
- https://medmaniac.ru/revmatoidnyi-artrit-i-podagra/
- https://lechisustavv.ru/obshhee/1148-v-chem-raznitsa-podagroy-i-artritom.html
- http://etosustav.ru/pd/chem-otlichaetsya-artrit-ot-podagry.html
- https://vseonogah.ru/sustavy/podagra/otlichiya-ot-artrita.html
- https://nogivnorme.ru/bolezni/artrit/ob-artrite/otlichiya-artrita-ot-podagry.html
Источник https://premium-clinic.ru/podagra-vyzyvaet-neobratimye-izmeneniya-v-sustavah/
Источник https://www.krasotaimedicina.ru/diseases/rheumatology/gout-arthritis
Источник https://mcpanacea.ru/info/interesnoe/v-chem-raznitsa-mezhdu-podagroj-i-artritom-metody-lecheniya-diagnostiki-priznaki-simptomy-i-oslozhneniya