Рассеянный склероз у мужчин
Рассеянный склероз (РС) — хроническое заболевание неясной этиологии и аутоиммунного характера. Происходит сбой, и иммунная система начинает действовать против собственного организма, принимая свои клетки за чужие. При РС разрушается миелиновая оболочка аксонов нейронов головного и спинного мозга. Миелиновая оболочка покрывает нервное волокно, по которому идет передача нервного импульса. За счет своей жироподобной структуры она плохо проводит электрический ток. В аксонах нейронов есть участки без миелина — перехваты Ранвье. Импульс «перескакивает» через один перехват на другой. Скорость передачи импульса возрастает. При разрушении этой оболочки скорость передачи падает. Название заболевания не связано ни с рассеянностью, ни с потерей памяти. Рассеянный — множественный в данном контексте. Склероз — участок утраты миелина. Болезнь начинается чаще в молодом возрасте — в 20-40 лет. Все чаще РС диагностируют у детей до 15 лет. Среди больных больше женщин, однако у мужчин заболевание нередко протекает тяжелее. Распространенность РС уменьшается с севера на юг (исключение составляет северная Сибирь). Это связано с недостатком витамина D из-за недостатка естественного ультрафиолета. Код МКБ — G35.
Первые симптомы рассеянного склероза у мужчин
- Исчезновение брюшных рефлексов
- Асимметричные сухожильные рефлексы
- Снижение чувствительности к вибрации
- Редко: неврозы, задержка мочеиспускания.
РС у мужчин не имеет какой-то одной четкой клинической картины. Дебют заболевания — его первое обострение.
Возможные проявления рассеянного склероза у мужчин:
- Парезы, параличи. Наиболее яркий симптом РС. Связаны с поражением пирамидного тракта. Паралич — неспособность совершать произвольные движения. При парезе частично сохраняется способность произвольных движений.
- Глазные расстройства. Изменяется восприятие цвета, выпадают поля зрения, снижается острота зрения. У некоторых больных бывает вертикальный нистагм — тремор глазных яблок.
- Нарушения чувствительности. Больной человек чувствует покалывания, онемения в различных частях тела. Снижаются вибрационная и суставно-мышечная чувствительность. Реже происходят изменения температурной и поверхностной чувствительности.
- Интенционный тремор. Дрожание кончиков пальцев при произвольных движениях, которое начинается при завершении движения. Характерный признак поражения мозжечка.
- Боль. Может быть острой и хронической. Возможные проявления болевого синдрома:
- Тройничная невралгия — боли по ходу тройничного нерва, обычно одной половины лица;
- Головные боли: по типу головной боли напряжения или мигрени;
- Боли в нижних конечностях;
- Боли в суставах и мышцах.
Статистика показывает, что течение данного заболевания будет благоприятным, если первые проявления началось с глазных расстройств. Если же дебютом были парезы, параличи и нарушения походки, то прогноз неблагоприятен.
Мнение эксперта

- чрезмерная утомляемость при минимуме нагрузок;
- нарушение зрительных функций;
- ощущение холодных конечностей и покалывания;
- сбои в мочеиспускании, вплоть до абсолютного отсутствия возможности
- контролировать процесс опорожнения;
- импотенция;
- болевой синдром;
- потеря координации движений.
Формы рассеянного склероза у мужчин
В зависимости от пораженного отдела мозга выделяют различные формы.
Церебральная форма
Очаги РС затрагивают нервное волокно головного мозга. К церебральной форме относятся: стволовая, оптическая и мозжечковые формы.
Стволовая форма.
Вариант Марбурга. Также известен как злокачественная форма рассеянного склероза. Наблюдается у молодых мужчин. Характерно острое начало, стремительная прогрессия симптомов и отсутствие ремиссий.
При этом варианте РС первыми появляются не признаки поражения ЦНС, а стволовые симптомы:
- Тетраплегия и гемиплегия. Соответственно — паралич всех конечностей и паралич конечностей одной стороны.
- Дисфония, дисфагия, дизартрия. Типичная триада для псевдобульбарного синдрома.
- Эпилептические припадки.
- Снижение интеллектуальных способностей.
Оптическая форма
Такая форма обусловлена невритами зрительного нерва. При этом снижается острота зрения и развиваются скотомы — слепые участки поля зрения.
Выявляются изменения в диске зрительного нерва.
Мозжечковая форма
Ведущий симптом — мозжечковая атаксия. Существует две формы:
- Статическая атаксия. Поражается червь мозжечка. У больного шаткая, неуверенная походка с широким расставлением ног. Она очень напоминает походку пьяного человека. Если попросить пациента стоять прямо, то он широко расставит ноги, чтобы не потерять равновесие. Хорошо удается распознать нарушения координации в позе Ромберга. Человек становится прямо, сводит вместе стопы, руки вытягивает вперед и закрывает глаза. При наличии патологических изменений в черве мозжечка больной не сможет удерживать позу или даже упадет.
- Динамическая атаксия. Процесс рассеянного склероза переходит на полушария. Теряются навыки координированных движений. Для точного выявления необходимо провести координационные пробы.
Спинальная форма
Процесс затрагивает аксоны нейронов спинного мозга.
Частые проявления — нижний спастический парапарез, тазовые нарушения, нарушения чувствительности.
Цереброспинальная форма
Наиболее распространенная форма (до 85%) с разнообразной клиникой. Характерны симптомы и церебральной, и спинальной формы.
Виды рассеянного склероза у мужчин
Период, когда заболевание никак себя не проявляет как минимум 24 часа — ремиссия.
При обострении появляются новые симптомы или происходит ухудшение симптоматики после ее временного спада. Длится в среднем 4-6 недель.
Отличительный признак болезни — обострение симптомов при повышении температуры. Типичный признак — затуманивание зрения при приеме горячей ванны. При этом через какое-то время изначальное состояние восстанавливается.
Ремиттирующе-прогрессирующий тип
Также его называют ремиттирующе-рецидивирующим или просто ремиттирующим типом. Наиболее часто встречается и является наиболее благоприятным течением. Главная черта — есть периоды обострения и периоды ремиссии, при которых наблюдают четкое снижение симптоматики.
Первично-прогрессирующее течение
Болезнь сразу же прогрессирует. Ремиссий нет, но бывают периоды стабилизации процесса. В это время состояние больного не ухудшается. Прогноз хуже, чем при ремиттирующем течении.
У мужчин более распространен, чем у женщин.
Вторично-прогрессирующее течение
Похоже на первично-прогрессирующее течение, но является следствием ремиттирующего варианта. Ремиссий нет. Прогноз хуже.
Прогрессирующий с обострениями
Для этого типа характерно стремительное агрессивное развитие заболевания. Симптоматика неуклонно нарастает, обострения часты. Нет ни ремиссий, ни периодов стабилизации процесса.
Достаточно редкое и злокачественное течение. Быстро наступает инвалидизация.
Причины рассеянного склероза у молодых мужчин
Как уже отмечалось, этиология рассеянного склероза не ясна. Однако точно определены факторы, повышающие вероятность мужчины заболеть в молодом возрасте:
- Генетическая предрасположенность. Доказано, что рассеянный склероз связан с генами главного комплекса гистосовместимости HLA. Также исследователи считают, что за наследование рассеянного склероза отвечает несколько генов. Однако не все люди с предрасположенностью к рассеянному склерозу болеют им. Болезнь развивается под воздействием внешних факторов у предрасположенных к ней мужчин.
- Вирусы и бактерии. Опасны вирус герпеса, вирус Эпштейна-Барр и ретровирусы. Из бактерий — стрептококки, стафилококки и другие условно-патогенные микроорганизмы. Ученые считают, что сами по себе инфекционные агенты не вызывают процессы дегенерации. Они запускают лишь воспалительные и аутоиммунные реакции в организме. Поведение иммунных клеток под действием вирусов меняется, и они начинают борьбу с нейронами ЦНС. Хроническая вирусная инфекция реактивирует патологический процесс.
- Хронические интоксикации. Для мужчин опасны привычные интоксикации бензином, органическими растворителями и другими вредными химикатами. В широком смысле хроническая интоксикация — воздействие любых опасных химических агентов на протяжении долгого времени. Например, длительное проживание в экологически неблагополучном районе, работа на вредном производстве. Особенно повышает риск демиелинизирующих заболеваний пребывание на экологически загрязненной территории в детском возрасте.
- Погрешности питания. Недостаток витамина D в пище — доказанный фактор развития рассеянного склероза. Потребление большого количества животных продуктов считается неблагоприятным фактором.
- Курение. Пока нет доказательств, что курение вызывает РС. Однако признан факт, что компоненты табачного дыма утяжеляют течение заболевания, особенно в молодом возрасте.
Диагностика рассеянного склероза у мужчин
Диагностика на ранних стадиях развития затруднительна. Причина — большое количество клинических форм, которые напоминают многие другие неврологические патологии.
В Юсуповской больнице применяют современные методы диагностики, которые дадут ответы на вопросы:
- Где локализуется поражение?
- Каков прогноз?
- Какое лечение наиболее адекватно данному пациенту?
Основа диагностики — клинические и параклинические методы обследования, то есть осмотр невролога. По результатам клинического обследования назначают дальнейшие исследования.
Обследование офтальмолога. Необходимо для выявления проблем со зрением и их коррекции. Осматривают глазное дно — там можно увидеть диск зрительного нерва. Именно он вовлекается в патологический процесс при рассеянном склерозе.
МРТ — магнитно-резонансная томография
На МРТ, в отличие от других лучевых исследований, очень хорошо видно структуру и вещество мозга. Это важно при изучении поражения процессом рассеянного склероза. Современным стандартом является МРТ с контрастом с препаратом гадолиния.
- Локализировать очаги воспаления
- Определить стадию
- Контролировать тяжесть процесса.
Поставить диагноз по данным МРТ в отрыве от клинической картины невозможно, так как изменения в веществе головного мозга не всегда связаны с рассеянным склерозом.
Исследование вызванных потенциалов
При этом исследовании смотрят на реакцию различных отделов коры головного мозга на внешние раздражители. Виды внешних стимулов:
- Слуховые. Выявляют причину слуховых нарушений.
- Зрительные. Прослеживают путь передачи сигнала от сетчатки до коры головного мозга.
- Соматосенсорные. Проверяют чувствительность участков кожи.
Исследование вызванных потенциалов помогает отличить рассеянный склероз от других патологий, выявляет клинически скрытые нарушения.
Перед этим исследованием нельзя принимать таблетки, влияющие на сердечно-сосудистую систему. Другой подготовки к исследованию не нужно. Пациент садится или ложится, к его голове подключают электроды, которые передают импульсы головного мозга в считывающее устройство. В это время действуют внешние раздражители. Исследование длится до 20 минут.
Анализ спинномозговой жидкости
Вид иммунологической диагностики. Аутоиммунная природа заболевания делает возможной диагностику по антителам сыворотки крови.
Выявляют наличие олигоклональных иммуноглобулинов G. Они указывают на аутоиммунный характер патологии.
Однако нельзя поставить диагноз исходя из результатов этого анализа. Рассеянный склероз у мужчин — не единственное аутоиммунное заболевание с разнообразными клиническими проявлениями. Положительный анализ будет у больных системной красной волчанкой и болезнью Бехчета, проявления которых похожи на рассеянный склероз.
Это исследование потеряло свою актуальность, но иногда проводится на начальных этапах диагностики.
Окончательная постановка диагноза
В Юсуповской больнице применяют критерии МакДональда для постановки диагноза. Их суть — выявить на основании клинических симптомов, необходимо ли дополнительное обследование.
При 2-х и более обострениях и симптомах поражения 2-х и более очагов не нужно проводить МРТ, чтобы поставить диагноз. Во всех остальных случаях требуется МРТ для уточнения локализации очагов.
Лечение рассеянного склероза у мужчин
Вылечить заболевание, то есть устранить его причину, невозможно. Задачи лечения:
- не дать заболеванию прогрессировать, ухудшая качество жизни
- изменить течение заболевания
- купировать обострения.
Лечение при обострении
Препараты выбора — глюкокортикостероиды (ГКС).
- Уменьшают воспалительные и аутоиммунные реакции
- Уменьшают длительность обострения
- Не влияют на течение и последующие обострения
- Имеют множество побочных эффектов, поэтому длительный прием невозможен.
При злокачественном течении к ГКС добавляют цитостатики.
ПИТРС
Препараты, изменяющие течение рассеянного склероза. Это наиболее эффективный способ лечения. Лекарственные средства этой группы:
- Уменьшают частоту обострений
- Оттягивают момент перехода ремиттирующего течения во вторично-прогрессирующее
- Снижают тяжесть обострений.
Существует две линии ПИТРС:
- Первая линия — препараты β-интерферона
- Вторая линия — иммуноглобулины, сильные иммуносупрессоры, аутологичная пересадка клеток костного мозга.
Все эти препараты эффективны при течении с обострениями.
Симптоматическое лечение
Для снятия спастичности:
- Миорелаксанты различных групп
- М-холиноблокаторы
- Ботулинотерапия.
Для нормализации работы мочевого пузыря —антихолинэстеразные препараты.
При эпилептических припадках — противосудорожные средства.
При нарушении сна — анксиолитики.
При депрессиях и хронической усталости — антидепрессанты.
Лекарственную терапию подбирает только врач. Многие препараты несовместимы друг с другом или снижают эффект основных лекарственных средств. Почти все лекарства обладают побочными эффектами.
Транскраниальная магнитная стимуляция
Этот метод основан на стимуляции клеток магнитным полем. Это не только лечебная, но и диагностическая процедура.
- Купирования спастичности
- Определения возбудимости коры головного мозга
- Точечного воздействия на отдельные участки коры.
Это безболезненная и неинвазивная процедура.
Больные рассеянным склерозом и уход за ними
Молодым мужчинам особенно тяжело переживать утрату прежних функций и симптомы болезни. Главное — поддержка родственников и близких друзей.
Что нужно знать родственникам больного
Родственники должны понимать, что родной мужчина не выздоровеет, но без лечения ему станет хуже намного быстрее. Лечение замедлит прогрессирование рассеянного склероза, сгладит многие симптомы и предотвратит обострения. Поэтому нужно как можно скорее начинать диагностику и терапию.
Советы по поддержке больного:
- Не давайте ложных обещаний о выздоровлении. Лучше, если больной сможет поговорить с психологом о своих переживаниях.
- Сдержитесь от раздражительности на неуклюжесть и медлительность. Это расстраивает больных.
- Способствуйте реабилитации. В Юсуповской больнице есть центр реабилитации больных рассеянным склерозом. Для каждого пациента в зависимости от стадии подбирают индивидуальную программу по восстановлению функций. Так больной будет чувствовать себя увереннее и сможет дольше оставаться самостоятельным.
- Предлагайте выполнение посильных заданий. Чувствовать себя нужным — важная потребность любого человека.
- Стимулируйте больного на контакты с другими людьми. Хорошо начать общение с другими больными через группы в социальных сетях. Так человек будет знать, что он не одинок в своей болезни.
- Напоминайте о необходимости посильной физической активности. Следите, чтобы больной не перенапрягался при выполнении упражнений.
- Не надо акцентировать внимание на том, чего пациент не может. Подчеркивайте то, что с чем он справляется. Не давайте человеку чувствовать себя обузой.
- Следите за диетой. Включайте в рацион больного продукты с клетчаткой, чтобы не было проблем со стулом.
- Поощряйте отказ от курения и алкоголя. Вредные привычки усугубляют течение и могут дать начало обострению.
Центр рассеянного склероза в Москве
В Москве диагностикой, лечением и реабилитацией больных с рассеянным склерозом занимается Юсуповская больница. В ее расположении есть клиника неврологии. Здесь работает ведущий специалист в области рассеянного склероза — Алексей Николаевич Бойко, доктор медицинских наук, автор множества публикаций.
Профилактика рассеянного склероза
Увы, мало какие профилактические мероприятия способны предупредить развитие рассеянного склероза. Если уже поставлен диагноз, профилактика поможет контролировать обострения и тяжесть заболевания.
- Избегать инфекций. Выше было сказано, что одна из причин развития рассеянного склероза — вирусные и бактериальные заболевания.
- Отказаться от тепловых процедур: горячие ванны, бани, сауны и другие. Повышение температуры вызывает ухудшение симптоматики.
- Не допускать переутомления.
- Придерживаться диеты. При рассеянном склерозе рекомендовано обогатить пищу витамином D, перейти с животного на растительный белок, обеспечить адекватное потребление жирных кислот.
- Воздержаться от приема алкоголя, отказаться от курения.
- Вести активный образ жизни: настолько, насколько это возможно без перенапряжения организма.
- Четко следовать рекомендациям врача.
Рассеянный склероз: иммунная система против мозга
При рассеянном склерозе иммунная система по трагической ошибке разрушает миелиновую оболочку нервных волокон в головном и спинном мозге. В результате этого разные системы организма перестают получать сигналы из головного мозга, и возникают симптомы болезни. Впрочем, способность ясно мыслить при этом сохраняется. Еще недавно большинство пациентов с рассеянным склерозом быстро оказывались прикованными к постели. Однако за последние десятилетия врачам и исследователям удалось достичь очень большого прогресса. В этой статье мы поговорим о том, у кого и почему возникает рассеянный склероз, как его диагностируют, и обсудим современные методы лечения.

Аутоиммунные заболевания
Мы продолжаем цикл по аутоиммунным заболеваниям — болезням, при которых организм начинает бороться сам с собой, вырабатывая аутоантитела и/или аутоагрессивные клоны лимфоцитов. Мы рассказываем о том, как работает иммунитет и почему иногда он начинает «стрелять по своим». Некоторым самым распространенным заболеваниям будут посвящены отдельные публикации. Для соблюдения объективности мы пригласили стать куратором спецпроекта доктора биологических наук, чл.-корр. РАН, профессора кафедры иммунологии МГУ Дмитрия Владимировича Купраша. К тому же у каждой статьи есть свой рецензент, более детально вникающий во все нюансы.
Рецензентом этой статьи стал Алексей Анатольевич Белогуров — старший научный сотрудник лаборатории биокатализа Института биоорганической химии РАН, кандидат химических наук, руководитель группы по изучению биохимических основ аутоиммунной нейродегенерации.
Партнеры проекта — Михаил Батин и Алексей Маракулин (Open Longevity / «Объединенные Консультанты Финправо»).
Рассеянный склероз — серьезное и непредсказуемое заболевание, которое может возникнуть в любом возрасте, но чаще всего «под удар» попадают молодые люди в самую активную фазу жизни. И хотя эта болезнь может серьезно изменить привычный ход вещей, она всё же оставляет пациентам возможность жить полной жизнью, не останавливаться и не смиряться. Пример вдохновляющей жизненной позиции при диагнозе «рассеянный склероз» подает Ирина Ясина — журналист, публицист, правозащитник [1], [2]. В 2012 году она издала автобиографическую повесть «История болезни. В попытках быть счастливой», в которой описала свою болезнь как «сущее, которое изменило мою жизнь, не исковеркало, не обворовало, а медленно и неуклонно выбивало старые привычки, устоявшиеся интересы, меняло вкусы и отношение к дому, к вещам, к любви, к чужим слабостям. Отнимая одно, всегда щедро давало другое». Даже с такой тяжелой болезнью, как рассеянный склероз, человек может справляться, не теряя желания и способности сохранять активный образ жизни. Во многом это стало возможным благодаря достижениям современной медицины. В этой статье мы обсудим, у каких людей и при каких обстоятельствах может возникать рассеянный склероз, каковы механизмы развития болезни и способы ее лечения. Поговорим и о том, где искать хорошие источники информации о заболевании, и обсудим пациентские организации.
Что такое рассеянный склероз?
Рассеянный склероз (РС) впервые описал в 1868 году французский невролог Жан Мартен Шарко (Jean-Martin Charcot). Сейчас это одно из наиболее распространенных хронических заболеваний центральной нервной системы (ЦНС), поражающее людей практически всех возрастов во многих частях света, однако отдающее «предпочтение» молодым европеоидным женщинам, проживающим в северных широтах. При РС иммунная система организма атакует свой собственный миелин — оболочку, окружающую аксоны нервных клеток и влияющую на скорость передачи по ним электрического импульса (рис. 1) [3]. Оставшись без защитного миелинового слоя, волокна нервных клеток становятся уязвимыми и могут погибнуть. Снижение скорости нервных импульсов и гибель нервных волокон приводят к появлению неврологических симптомов (см. раздел «Симптомы рассеянного склероза»). Учитывая, что разные доли головного мозга отвечают за различные функции организма, в зависимости от того, в каком месте произошла демиелинизация аксонов, будут проявляться разные симптомы. Именно поэтому РС называют аутоиммунным (иммунная система работает против собственного организма), демиелинизирующим (разрушается миелин) и нейродегенеративным (повреждаются нервные волокна) заболеванием.

Так как демиелинизация и нейродегенерация происходят постепенно, развивающийся РС может длительное время никак не проявляться. Этот скрытый период болезни может продолжаться вплоть до нескольких лет. Диагностика РС достаточно сложна и требует времени, а кроме того, нет надежных методов прогнозирования заболевания и его лечения. Всё это наряду с широким распространением делает РС одним из самых социально значимых заболеваний, а его изучение — одной из важнейших медико-биологических задач.
Кстати, о «склерозе»
Многие люди, объясняя свою забывчивость, ссылаются на «склероз». Так вот: в медицине термином «склероз» обозначают не плохую память, а замещение любой здоровой ткани (например, мышечной или нервной) тканью соединительной, которая выполняет вспомогательную функцию и работает подобно заплатке, то есть по сути это рубцевание. Такое замещение обычно происходит в результате патологических процессов, а именно — после завершения активной воспалительной реакции в месте повреждения. Например, после инфаркта миокарда восстановления погибшей мышечной ткани сердца не происходит, и в месте повреждения формируется рубец.
Очаги демиелинизации при РС выглядят как уплотнения, которые врачи впервые обнаружили в 19 веке в мозге пациентов, умерших от РС. Эти очаги получили название «склероз», что в переводе с греческого означает «рубец». Сейчас патологи называют их «бляшками рассеянного склероза», и они являются важнейшим признаком заболевания. Размеры бляшек варьируют от нескольких миллиметров до нескольких сантиметров, и с течением болезни очаги демиелинизации могут появляться во всё новых местах ЦНС — рассеиваться. Именно поэтому болезнь называется «рассеянный склероз».
Факторы риска и эпидемиология
Большинство заболеваний человека считаются комплексными, то есть развивающимися вследствие взаимодействия генетических, эпигенетических и внешних факторов. К таким заболеваниям относится и РС. Он возникает у людей с генетической предрасположенностью в результате воздействия на организм факторов внешней среды, запускающих патологические механизмы. Генетическая предрасположенность отвечает за риск развития РС только на 30%. Оставшиеся 70% связаны с вкладом негенетических факторов. Ниже мы выясним, что может влиять на риск развития РС, однако стόит сразу упомянуть, что однозначно предсказать возникновение болезни по этим факторам невозможно.
Генетика и эпигенетика
Наиболее убедительно роль наследственности показана в близнецовых исследованиях. Если болезнь находится под генетическим контролем, то РС должен проявляться у однояйцевых близнецов (с полностью идентичным геномом) чаще, чем у разнояйцевых (с неидентичными геномами). Для однояйцевых близнецов вероятность развития РС составляет 25%, а для двойняшек — только 5% [4]. Семейные случаи РС достаточно редки (в среднем около 5%), и чем более далеких родственников мы рассматриваем, тем ниже риск заболевания.
За исключением семейных случаев, РС не передается по наследству. С вероятностью 98% у ребенка, родитель которого болен РС, болезнь НЕ разовьется. Однако наследуется генетическая предрасположенность к заболеванию: варианты генов (аллели), определяющие предрасположенность к РС, могут передаваться от родителей детям. Предрасположенность к РС складывается из эффекта нескольких генов, вклад каждого из которых невелик. У разных пациентов за развитие болезни могут отвечать разные комбинации генов. Таким образом, РС — это типичное полигенное заболевание [5].
Но для того чтобы развился РС, недостаточно одной генетической предрасположенности. Необходимо влияние и остальных факторов риска, к которым, помимо воздействий внешней среды (см. ниже), относят эпигенетическую регуляцию [6], [7], [8]. Сигналы из внешней среды с помощью эпигенетических механизмов (ковалентной модификации ДНК и/или гистонов и действия малых регуляторных РНК) определяют, какие именно гены будут активными, а какие — нет.
Генетическая предрасположенность к рассеянному склерозу: каковы шансы заболеть?
Для поиска генов предрасположенности к РС сравнивают генотипы здоровых людей и пациентов в надежде заметить разницу в частоте какого-либо варианта гена (аллеля) у изучаемых групп. Если разница оказывается статистически значимой, этот аллель считают связанным (ассоциированным) с заболеванием. Так, еще в 1970-х годах выявили, что группа генов главного комплекса гистосовместимости (гены HLA классов I и II) ассоциирована с РС. Эти гены кодируют белки, регулирующие иммунный ответ, в частности, участвуя в презентировании антигенов Т-хелперам. Для большинства популяций один из главных аллелей риска развития РС — аллель *1501 гена HLA-DRB1.
Для поиска генов со слабым вкладом необходимы исследования на тысячах людей. Это обстоятельство привело к созданию международных консорциумов по изучению предрасположенности к РС. С совершенствованием технологий стал возможен поиск генов предрасположенности по всему геному (genome-wide association study, GWAS — полногеномный поиск ассоциаций [9], [10], [11]). В результате было найдено около 100 генов, связанных с РС у европеоидов [12]. Большинство из них имеет отношение к работе иммунной системы. Всего несколько генов риска оказались общими в разных этносах. Кроме упомянутого выше HLA-DRB1, это гены IL7RA, IL2RA, СD40, CD6, CLEC16А, TNFRSF1A, IRF8 и некоторые другие. Впрочем, носительство неблагоприятных аллелей каждого из этих генов увеличивает шансы заболеть не более чем в два раза, что очень немного. Таким образом, поиск генов предрасположенности к РС не сильно помогает предсказать развитие заболевания, но позволяет выявить его патогенетические механизмы и способствует поиску новых мишеней для терапии этой болезни. Кроме того, исследование генетической предрасположенности к РС инициировало работы по поиску генетических маркеров прогнозирования течения болезни и эффективности ее лечения (см. ниже).
Интересно отметить, что примерно 30% генов, связанных с развитием РС, также ассоциированы и с другими аутоиммунными заболеваниями. Например, если вы курите, являетесь носителем вируса Эпштейна-Барр (факторы внешней среды) и при этом обладаете определенным набором аллелей, то у вас может развиться РС, однако при изменении хотя бы одного из этих условий вполне может развиться другое аутоиммунное заболевание. Но мы пока не понимаем механизмов взаимодействия генетических и негенетических факторов, отвечающих за развитие РС, тяжесть его течения и ответ на лечение иммуномодуляторами. Эти вопросы, впрочем, справедливы для практически любого комплексного заболевания с полигенным типом наследования.
Возраст, пол и этническая принадлежность
РС — это болезнь молодых. Пик заболеваемости приходится на самый активный период жизни человека — 20–40 лет. Однако болезнь может развиться даже у детей. Как правило, чем позже начинается РС, тем тяжелее он протекает. Женщины заболевают примерно в три раза чаще мужчин, но зато у мужчин чаще развивается более тяжелая форма болезни.
Повышенная заболеваемость среди женщин характерна не только для РС, но и для некоторых других аутоиммунных патологий (например, ревматоидного артрита и системной красной волчанки [13]). Предполагают, что дело тут во влиянии половых гормонов, которые, помимо физиологических и поведенческих функций, регулируют еще и иммунный ответ. Например, у беременных пациенток с РС состояние существенно улучшается, однако после родов течение болезни вновь ухудшается, что может быть связано с падением уровня эстрогенов. Беременность относится к одним из самых сильных индукторов иммунологической толерантности, то есть способности «не замечать» возможные патогены. Гормоны беременности способствуют резкому увеличению количества регуляторных T- и B-лимфоцитов, которые ослабляют развитие иммунного ответа и снижают угрозу отторжения плода организмом матери [14]. Эти же клетки формируют временную толерантность к собственным антигенам (аутоантигенам) при РС, ослабляя проявления болезни.
РС встречается в большинстве этнических групп: европейской, африканской, азиатской, латиноамериканской. Заболеванию практически не подвержены эскимосы, венгерские цыгане, норвежские саамы, коренные жители Северной Америки, Австралии и Новой Зеландии и некоторые другие.
Факторы внешней среды
Территория проживания. В мире насчитывается около 2,5 млн пациентов с РС, из которых в России, по оценкам экспертов, проживает примерно 200 тысяч. Чаще всего РС встречается у жителей Северной Европы и Канады (рис. 2).
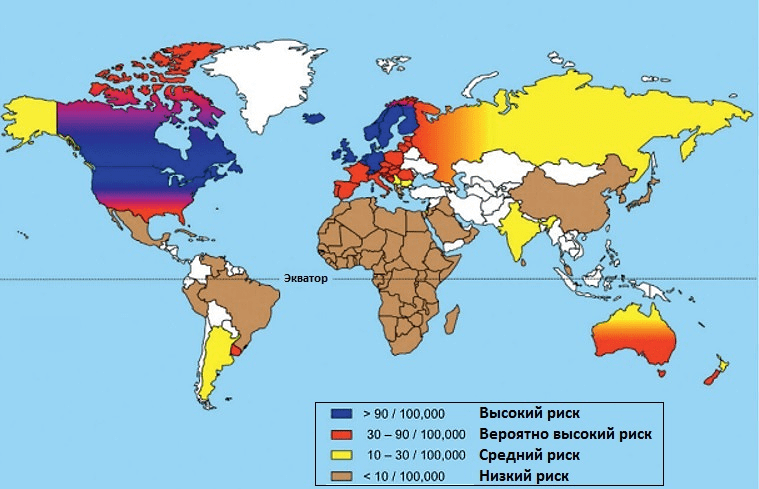
Частота РС увеличивается по мере удаления от экватора на север. Чем дальше территория от экватора, тем меньше она получает солнечного света. Под действием ультрафиолетового излучения в коже синтезируется витамин D, который затем превращается в свою активную форму — кальцитриол. Это вещество обладает гормональной активностью и участвует в формировании костной ткани, регуляции клеточного деления и дифференцировки иммунных клеток. Дефицит витамина D сказывается на дифференцировке регуляторных Т-лимфоцитов, сдерживающих иммунный ответ на аутоантигены. Но, хотя низкий уровень витамина D повышает вероятность развития РС [15], это вовсе не означает, что постоянный прием витамина D предотвратит болезнь. Тем не менее у пациентов с РС, получавших этот витамин в качестве пищевой добавки, облегчалось течение болезни [16].
Установлено, что миграция людей из одного географического района в другой влияет на риск развития РС [17]. Иммигранты и их потомки, как правило, «принимают на себя» уровень риска, характерный для нового места жительства, причем, если переселение произошло в раннем детстве, новый риск дает о себе знать сразу, а если это случилось после пубертатного периода, то эффект проявится только в следующем поколении. Предполагают, что этот эффект опосредован изменением уровня гормонов во время полового созревания.
Инфекции. Риск развития РС могут повысить и инфекционные агенты, в первую очередь некоторые вирусы: вирус Эпштейна-Барр (вирус простого герпеса (ВПГ) типа 4), цитомегаловирус (ВПГ типа 5), ВПГ типа 6, некоторые ретро- и полиомавирусы [18]. Особое внимание исследователи уделяют вирусу Эпштейна-Барр [19], [20], [21], вызывающему мононуклеоз. У детей раннего возраста это заболевание, как правило, протекает легко или даже незаметно, в старшем возрасте клинические проявления неспецифичны, а к 40 годам 90% людей уже заражены этим вирусом, но совсем не обязательно из-за него болели. Однажды попав в организм, вирус остается там навсегда. Один из возможных механизмов провокации РС связан с проникновением вируса в ЦНС (в частности, в головной мозг), где он атакует клетки, производящие миелин, — олигодендроциты. Это может вызвать иммунный ответ, при котором CD8+ Т-лимфоциты, атакуя вирус, заодно повреждают олигодендроциты и нейроны «дружеским огнем». Дело тут может быть в молекулярной мимикрии — когда вирус «подделывается» под некоторые белки организма (например, миелин). Однако эта теория всё еще считается спорной.
Кишечный микробиом. Несмотря на то, что кишечный микробиом — не совсем фактор внешней среды, мы рассмотрим его в этом разделе, т.к. изменение его состава из-за внешних обстоятельств может быть связано с возникновением аутоиммунитета. Практически общепризнано, что наш кишечный микробиом активно участвует в развитии иммунной системы и поддержании ее работы [22]. Бактерии, населяющие кишечник, помогают иммунным клеткам распознавать антигены и игнорировать аутоантигены. В исследованиях на модельных животных и человеке показано, что иногда по роковой случайности антигены микроорганизмов пищеварительного тракта, которые для иммунных клеток служат этакими тренажерами по распознаванию бактериальных антигенов, провоцируют запуск аутоиммунных механизмов и прогрессирование демиелинизации [23], [24].
Другие внешние факторы риска — курение и диета. Курение увеличивает как риск возникновения болезни, так и скорость ее прогрессирования, а диета с преобладанием насыщенных/животных жиров может повышать риск возникновения РС. Впрочем, эти результаты пока лучше считать предварительными.
Патогенез рассеянного склероза
Что же происходит внутри организма пациента с РС? В этой статье речь пойдет только о ремиттирующей форме РС (см. ниже), в случае прогрессирующего РС механизмы несколько отличаются [25]. Чтобы лучше понимать изложенные далее молекулярные иммунологические детали, рекомендуем сначала ознакомиться с вводной статьей этого цикла: «Иммунитет: борьба с чужими и. своими» [26].
В какой момент начинается болезнь? Оказывается, несмотря на то что при РС повреждается прежде всего ЦНС, запуск аутоиммунных процессов происходит не в ней [27]. Активация аутореактивных Т- и В-лимфоцитов происходит на периферии — в первую очередь в лимфоузлах.
Откуда в организме аутореактивные лимфоциты?
Аутореактивные лимфоциты обладают повышенным аутоиммунным потенциалом, то есть готовы «палить по своим», уничтожая клетки собственного организма. Они всегда присутствуют в организме здоровых людей, но находятся под строгим контролем иммунной системы. Дело в том, что все Т-лимфоциты проходят «обучение» в тимусе; важной частью этого обучения является так называемая негативная селекция: иммунные клетки, нацеленные на аутоантигены, просто уничтожаются. Смысл этой операции заключается как раз в том, чтобы предотвратить аутоиммунные реакции, но несовершенство механизмов обучения приводит к тому, что часть Т-лимфоцитов, распознающих аутоантигены, всё-таки покидает пределы тимуса и может стать причиной неприятностей.
А теперь поэтапно разберем механизмы развития РС.
Первичная активация лимфоцитов
Для того чтобы аутореактивные лимфоциты смогли добраться до ЦНС, сначала должна произойти их активация вне ЦНС (рис. 3) [28]. Это позволит им преодолеть защитные механизмы головного мозга. Сигналом к первичной активации аутореактивных клеток служит презентация им антигена или аутоантигена антигенпрезентирующими клетками (АПК). Активировать аутореактивные Т- и B-лимфоциты могут бактериальные суперантигены — вещества, которые вызывают массовую неспецифическую активацию. Т-лимфоциты могут активироваться и по механизму молекулярной мимикрии (см. выше), а также собственными антигенами, иммуногенность которых повышена, например, при хроническом воспалении.
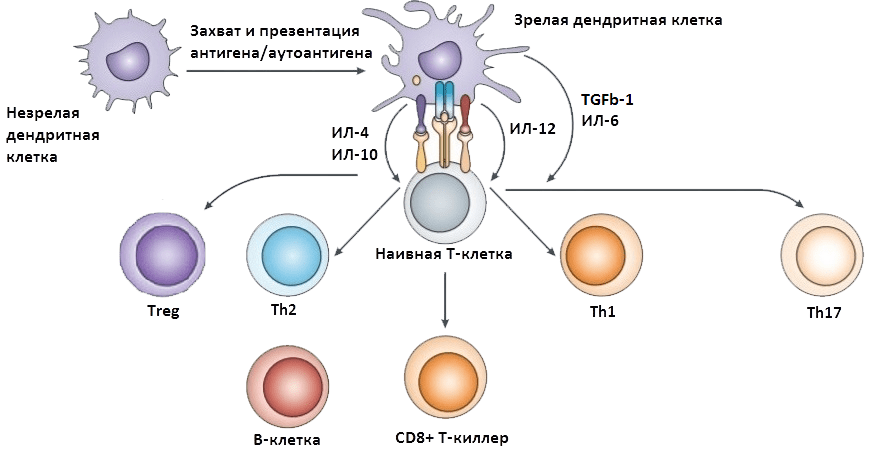
Активация аутореактивных Т- и B-лимфоцитов приводит к преобладанию патологических клеток над популяциями Тreg и Тh2, поддерживающими иммунологическое равновесие. Патологические клетки создают «воспалительный фон», необходимый для развития аутоиммунного повреждения, и сами приобретают способность воспринимать специальные сигналы, позволяющие им мигрировать в ЦНС, где они смогут нанести свой главный удар.
Отмена привилегий: как аутореактивные лимфоциты проникают в головной мозг
Многочисленные эксперименты показали, что инициировать иммунный ответ в ЦНС гораздо труднее, чем в других структурах тела: головной мозг называют иммунологически привилегированным органом [29]. С аутоантигенами нервной системы история очень интересная: во время обучения в тимусе Т-лимфоциты просто не встречаются с некоторыми из них (включая миелин), а значит, не учатся их распознавать (игнорировать) [30]. Организм так пытается предотвратить развитие иммунного ответа в головном мозге. Кроме того, Т-лимфоциты не способны распознавать аутоантигены здоровой ЦНС, так как в ее клетках синтезируется очень мало молекул главного комплекса гистосовместимости типов I и II, необходимых для презентирования. Еще одна линия защиты головного мозга — гематоэнцефалический барьер (ГЭБ), изолирующий ЦНС от кровеносного русла (рис. 4).
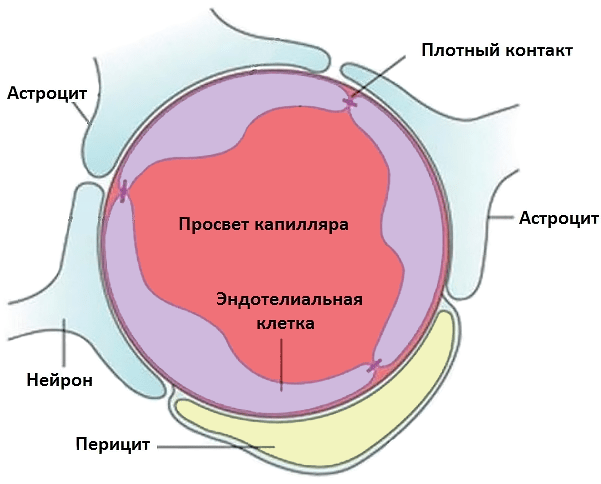
Сосуды головного мозга здоровых людей непроницаемы для циркулирующих в крови клеток. Однако некоторые иммунные клетки всё же способны преодолевать ГЭБ. Спинномозговую жидкость (ликвор) от кровеносного русла отделяет гематоликворный барьер. Т-лимфоциты в рамках иммунологического надзора «патрулируют» ликворосодержащие анатомические пространства головного и спинного мозга. Если в ЦНС всё в порядке, клетки уходят обратно в кровеносное русло через сосудистое сплетение. Из этого следует, что изоляция ЦНС не абсолютна.
Следующий (после первичной активации аутореактивных клеток) ключевой этап развития РС — увеличение проницаемости ГЭБ. Под действием воспалительных цитокинов, производимых активированными клетками Th1 и Th17, происходит целая череда роковых событий:
- различные иммунные клетки начинают производить хемокины (цитокины, регулирующие миграцию клеток иммунной системы), которые «созывают» лимфоциты в капилляры головного мозга;
- эндотелиальные клетки производят больше молекул адгезии на своей поверхности, что приводит к «заякориванию» лимфоцитов на стенках сосудов;
- развивающееся воспаление усиливает синтез ферментов (матриксных металлопротеиназ), которые нарушают плотные контакты в эндотелии, в результате чего в ГЭБ появляются бреши, облегчающие массовую миграцию патологических клеток из сосудистого русла в ЦНС.
Вторичная активация лимфоцитов
Итак, активированные Т- и В-лимфоциты, специфичные к компонентам миелина, преодолев ГЭБ, попадают в ЦНС, где во множестве представлены их мишени. В ЦНС миелиновая оболочка аксонов сформирована мембраной специализированных клеток — олигодендроцитов. Их отростки накручиваются на аксон по спирали наподобие изоляционной ленты [3]. С химической точки зрения миелин — это комплекс липидов (70–75%) с белками (25–30%). И именно белки миелина становятся основными аутоантигенами при РС. Активированные на периферии лимфоциты продолжают синтезировать воспалительные цитокины, которые, в свою очередь, активируют резидентные АПК — микроглиальные клетки и астроциты, которые презентируют аутоантигены миелина Т-хелперам, попавшим в ЦНС (рис. 5) [31]. Это и есть сигнал к повторной (вторичной) активации.

Повторно активированные патологические клетки продолжают усиленно вырабатывать воспалительные цитокины, которые подстегивают презентацию аутоантигенов ЦНС. Кроме того, активированные макрофаги синтезируют разнообразные нейротоксические соединения, а В-лимфоциты — антитела к белкам и липидам миелиновой оболочки, повреждающие эту оболочку. В то же время Treg и Тh2 пытаются сохранить иммунологическое равновесие.
Нейродегенерация в центральной нервной системе
Нейродегенерация — это гибель нервных клеток, приводящая в конечном итоге к полной остановке передачи нервного импульса. При РС она развивается независимо от аутоиммунного воспаления [33]. Так, нейровизуализация (магнитно-резонансная томография, МРТ) фиксирует признаки нейродегенерации уже на ранних стадиях болезни.
Существует несколько возможных механизмов, ведущих к нейродегенерации при РС. Один из них — вызываемая глутаматом эксайтотоксичность, приводящая к гибели олигодендроцитов и нейронов. Глутамат — важнейший возбуждающий медиатор ЦНС [34] — сам по себе токсичен, и после того как выполнит свою функцию, должен быстро удаляться. Однако при РС по разным причинам этого не происходит. Более того, активированные T-лимфоциты сами служат источником глутамата. Не удивительно, что в головном мозге пациентов с РС обнаруживают повышенное его содержание.
Еще один механизм связан с перераспределением ионных каналов и изменением их проницаемости в аксонах нейронов, что приводит к нарушению ионного баланса, а для аксона заканчивается повреждением и гибелью.
И наконец, причиной нейродегенерации может стать нарушение баланса факторов ремиелинизации (фактора роста нервов и нейротрофического фактора головного мозга), необходимых для выживания олигодендроцитов и нейронов.
Перечисленные выше процессы могут вести к нейродегенерации, из-за которой нарушается передача нервного импульса и развивается характерная для РС симптоматика.
Итак, описанная череда патологических событий приводит к образованию на нервных волокнах участков демиелинизации, гибели олигодендроцитов и нейродегенерации. Снижается скорость передачи нервного импульса от нейрона к нейрону, в результате чего разные системы организма перестают получать сигналы из головного мозга, и возникают симптомы заболевания.
Cимптомы рассеянного склероза и постановка диагноза
То, как именно проявится РС, зависит от места и степени повреждения нервных волокон. Поэтому симптомы РС носят неврологический характер (рис. 6) и неспецифичны. Иными словами, они свойственны и ряду других неврологических патологий, а потому прямо на РС не указывают. Иногда пациенты ретроспективно отмечают эпизод(ы) появления тех или иных симптомов за несколько месяцев/лет до первого обращения к врачу. Некоторые из таких отдаленных симптомов в молодом возрасте зачастую списываются на усталость, последствия простуды и т.д. и не воспринимаются всерьез.
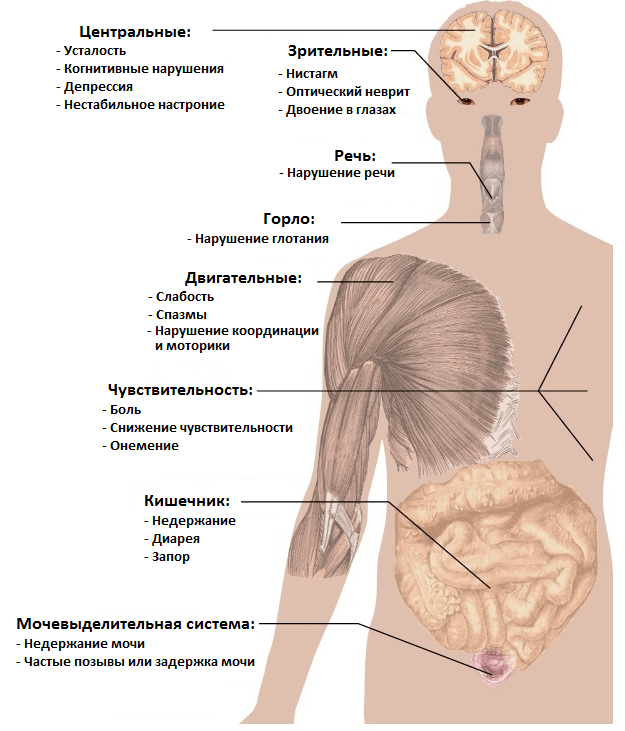
Основные формы рассеянного склероза
Самый первый неврологический симптом, вызванный воспалением и демиелинизацией в ЦНС, называется клинически изолированный синдром (КИС). Это состояние длится не менее 24 часов и включает один или несколько неврологических симптомов, характерных для РС. Появление КИС резко увеличивает риск развития РС (см. раздел «Диагностика»).
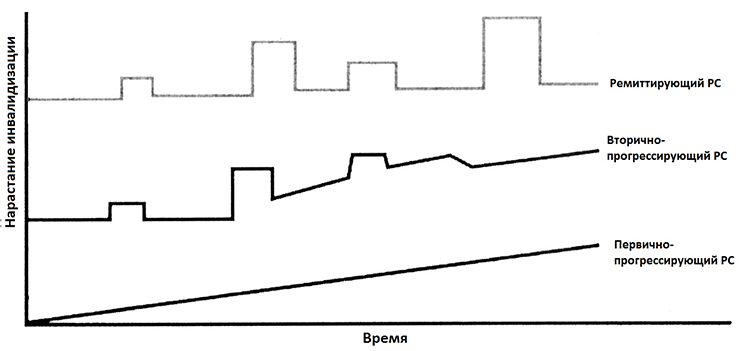
У большинства пациентов (80–85%) развивается ремиттирующая форма РС, для которой характерны длительные ремиссии (годами, а иногда десятилетиями), при этом инвалидизация нарастает медленно и постепенно. Позже, при переходе ремиттирующего РС во вторично-прогрессирующую форму, инвалидизация нарастает непрерывно, но с сохранением ремиссий. У 10–15% пациентов с самого начала болезни развивается первично-прогрессирующая ее форма с быстрым и непрерывным нарастанием инвалидизации (рис. 7).
Диагностика
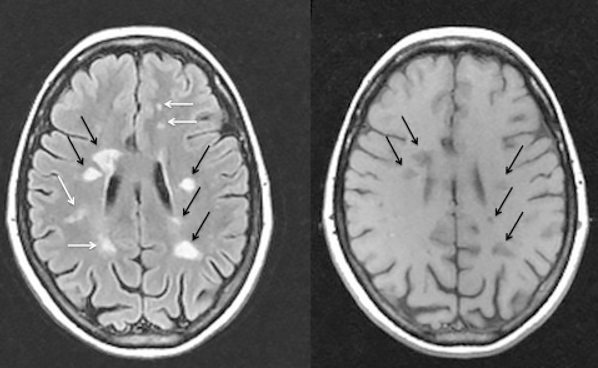
Диагноз «рассеянный склероз» должен быть доказан. Ни один из симптомов, показателей физикального исследования или лабораторных тестов сам по себе не подтверждает наличие у человека РС. У пациентов с КИС врач может только заподозрить РС. Главный инструмент для постановки диагноза — нейровизуализация. Если в головном мозге пациента с КИС есть очаги демиелинизации (по данным МРТ), такой пациент имеет высокие шансы испытать второй эпизод неврологических симптомов с последующей постановкой диагноза «достоверный рассеянный склероз». Если на снимках пациента с КИС бляшек нет, то вероятность развития РС невелика. Для постановки диагноза «достоверный рассеянный склероз» врачу необходимо одновременно:
- найти признаки демиелинизации по крайней мере в двух разных областях ЦНС (рассеяние в пространстве);
- показать, что бляшки появились с разницей во времени;
- исключить все другие возможные диагнозы.
Таким образом, основным критерием достоверного РС является рассеяние очагов демиелинизации в пространстве и времени. После выявления на томограмме первого очага следующие снимки делают с интервалом 6 месяцев до появления второго очага (рис. 8) и только тогда ставят окончательный диагноз. Согласно ретроспективным оценкам, почти 50% пациентов к моменту постановки диагноза больны уже не менее пяти лет.
Уточнение диагноза
К уточняющим диагноз методам относят анализ вызванных потенциалов (ВП) и анализ ликвора. При анализе ВП измеряют электрическую активность головного мозга в ответ на звуковую, световую или тактильную стимуляцию специфических сенсорных нервных путей. Это позволяет выявить замедление проведения нервного импульса, вызванное демиелинизацией. Поскольку для постановки точного диагноза требуется доказать факт демиелинизации в двух разных областях ЦНС, анализ ВП может помочь в выявлении нового очага демиелинизации, который еще не проявился клинически.
Что касается ликвора — жидкости, омывающей головной и спинной мозг, — то у пациентов с РС в нём часто находят олигоклональный иммуноглобулин IgG и некоторые другие белки — продукты распада миелина. Это может указывать на аутоиммунное воспаление в ЦНС, однако положительный результат характерен и для ряда других заболеваний ЦНС. Таким образом, исследования ВП и ликвора сами по себе не могут подтвердить или исключить диагноз РС, но полезны как звенья общей диагностической цепочки.
Лечение рассеянного склероза
Препараты, изменяющие течение рассеянного склероза
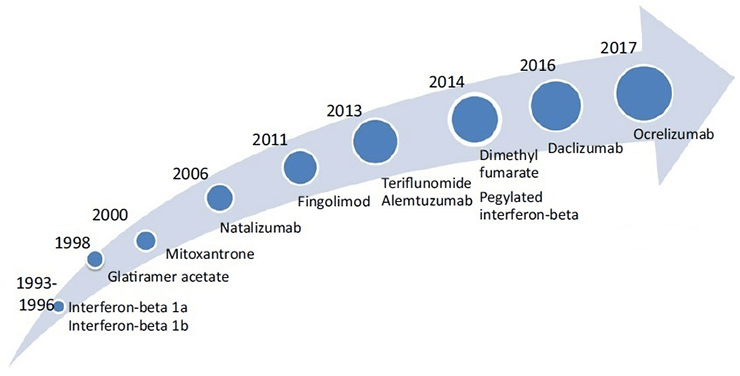
Рассеянный склероз требует пожизненного лечения. Если раньше всё сводилось к симптоматической терапии и попыткам подавить обострения заболевания, то в последние 20 лет, благодаря накопленным знаниям о механизмах развития болезни, появились препараты, изменяющие течение РС (ПИТРС; в англоязычной литературе их называют disease modifying treatments). Все ПИТРС снижают активность аутоиммунного воспаления и замедляют нейродегенерацию (см. врезку); их действие направлено на формирование у пациентов устойчивой и долгой ремиссии. Незамедлительное назначение ПИТРС сразу после постановки диагноза повышает шансы на успешное лечение.
В настоящее время в мире для лечения РС одобрено более 10 ПИТРС (рис. 9) [35]. Все они с разной степенью эффективности и риска возникновения побочных эффектов применяются для лечения ремиттирующей формы РС, некоторые — для лечения вторично-прогрессирующей формы. В марте 2017 года Управление по контролю качества продуктов питания и лекарственных средств США (FDA) одобрило первый препарат для лечения первично-прогрессирующего РС — окрелизумаб (ocrelizumab), эффективность которого была подтверждена клиническими испытаниями [36].
Наиболее безопасными препаратами для лечения РС остаются интерферон-β (ИФН-β) и глатирамера ацетат (ГА), хотя их эффективность сильно варьирует у разных пациентов. Новые лекарства более эффективны, однако чем эффективнее препарат, тем выше вероятность побочных эффектов и развития осложнений.
Препараты, изменяющие течение рассеянного склероза
Все ПИТРС можно условно разделить на четыре группы (звездочкой отмечены препараты, разрешенные для лечения РС в Российской Федерации):
- Иммуномодулирующие препараты:ИФН-β* (Бетаферон™, Ребиф™, Авонекс™, Экставиа™, Инфибета™ и др.), ГА* (Копаксон™), терифлуномид* (Абаджио™) и диметилфумарат* (Текфидера™). Подавляют пролиферацию и активацию аутореактивных Т-лимфоцитов, а также миграцию активированных Т- и B-клеток через ГЭБ в ЦНС; смещают цитокиновый баланс в сторону уменьшения синтеза воспалительных цитокинов и увеличения противовоспалительных. Кроме того, ИФН-β и ГА оказывают нейропротективное действие в ЦНС, влияя на синтез нейротрофических факторов, определяющих рост и дифференцировку нейронов и олигодендроцитов.
- Препараты с селективным механизмом действия — финголимод* (Гилениа™). Финголимод модулирует сфингозин-фосфатные рецепторы на поверхности лимфоцитов; связываясь с этими рецепторами, он блокирует способность лимфоцитов покидать лимфатические узлы. Это приводит к перераспределению лимфоцитов в организме при сохранении их общего количества. Задержка в лимфатических узлах затрудняет миграцию аутореактивных клеток в ЦНС, что ведет к уменьшению воспаления и повреждения нервной ткани.
- Препараты с селективным механизмом действия — гуманизированные моноклональные антитела:натализумаб* (Тисабри™), даклизумаб (Зинбрита™), алемтузумаб (Лемтрада™) и окрелизумаб.
- Натализумаб — препарат на основе гуманизированных (содержащих фрагменты иммуноглобулина человека) моноклональных антител к интегрину α4β1. Связываясь с молекулой интегрина на активированных иммунных клетках, натализумаб не позволяет интегрину взаимодействовать с его рецепторами — молекулами адгезии на поверхности клеток сосудистой стенки. Так предотвращается проникновение патологических аутореактивных клеток через ГЭБ в ЦНС к очагу воспаления, в результате чего снижается скорость демиелинизации.
- Даклизумаб — препарат на основе гуманизированных моноклональных антител к поверхностному антигену CD25, который находится на активированных Т- и B-лимфоцитах и является частью рецептора ИЛ-2. Поскольку ИЛ-2 необходим для активации Т-лимфоцитов, даклизумаб, «оккупируя» рецептор ИЛ-2, блокирует эту активацию. Одновременно даклизумаб активирует натуральные киллеры, содержащие на мембране антиген CD56. Эти клетки участвуют в ликвидации ранее активированных аутореактивных СD25+ Т-лимфоцитов. Таким образом даклизумаб подавляет и предотвращает аутоиммунное воспаление.
- Алемтузумаб — препарат на основе гуманизированных моноклональных антител к поверхностному антигену CD52, расположенному на мембране зрелых T- и B-лимфоцитов, моноцитов и дендритных клеток, но не их предшественников. Применение алемтузумаба резко сокращает количество активированных CD52+ клеток, что приводит к снижению активности РС, ведь обновление пула Т- и В-лимфоцитов занимает какое-то время. Интересно, что на мембране Treg очень мало CD52, поэтому они остаются нетронутыми. Это позволяет поддерживать иммунную систему в сбалансированном состоянии, когда начинается восстановление популяции «патогенных» Th1 и Th17.
- Окрелизумаб — препарат на основе гуманизированных моноклональных антител к поверхностному антигену CD20, находящемуся на мембране зрелых B-лимфоцитов, но не стволовых или плазматических клеток. Окрелизумаб, связываясь со своей мишенью, способствует уничтожению B-лимфоцитов, чем препятствует их попаданию в ЦНС.
- Иммуносупрессоры:митоксантрон* (Новантрон™). Этот противоопухолевый препарат (цитостатик) подавляет пролиферацию Т- и В-лимфоцитов и макрофагов, а также препятствует презентированию антигенов. Митоксантрон эффективен в отношении вторично-прогрессирующего РС, однако сейчас используется редко из-за серьезных гематологических и кардиологических побочных эффектов.
Новые препараты для лечения рассеянного склероза
Российские исследователи под руководством академика РАН Александра Габибовича Габибова [37] из Института биоорганической химии им. академиков М.М. Шемякина и Ю.А. Овчинникова сейчас разрабатывают новое лекарство для лечения РС, которое уже прошло две фазы клинических испытаний [38]. Препарат создан с использованием липосом — искусственных липидных пузырьков, содержащих специально отобранные фрагменты миелина (пептиды) и адресно доставляющих эти фрагменты в антигенпрезентирующие клетки. По всей видимости, презентирование пептидов из липосом активирует регуляторные клетки, способные подавлять аутоиммунное воспаление в ЦНС. Во второй фазе клинических испытаний новый экспериментальный препарат вводили пациентам с ремиттирующим и вторично-прогрессирующим РС, которым терапия препаратами первой линии не помогла. В результате зафиксировали стабилизацию состояния пациентов, хорошую переносимость и безопасность препарата. Эти многообещающие результаты позволяют надеяться, что в России будет одобрено новое средство для лечения РС.
Другой разрабатываемый подход направлен на активное восстановление поврежденного миелина в ЦНС. На поверхности олигодендроцитов есть белок LINGO-1, который блокирует способность этих клеток дифференцироваться и миелинизировать аксоны. В исследованиях на модельных животных показано, что моноклональные антитела блокируют LINGO-1 и таким образом обеспечивают восстановление миелина. В первой фазе клинических испытаний показана эффективность, безопасность и хорошая переносимость препарата [39]. Иной способ восстановления миелина при РС связан с активацией сигнальных путей, запускающих его синтез. Обеспечение адекватной ремиелинизации, по всей вероятности, станет частью арсенала терапии РС в будущем.
Еще одним кандидатом на роль лекарства является биотин (витамин H), высокие дозы которого, как показывают клинические испытания [40], [41], снижают темпы развития РС. Дело тут в том, что это вещество участвует в регуляции энергетического обмена и синтезе липидов, необходимых для продукции миелина олигодендроцитами. Однако ранее в исследованиях на животных моделях сообщалось о возможном тератогенном эффекте биотина, так что его судьба как лекарства при РС пока не определена.
Лечение рассеянного склероза стволовыми клетками
Аутологичная трансплантация гемопоэтических стволовых клеток
Одним из перспективных подходов к лечению РС считают «перезагрузку» иммунной системы. Идея основана на том, что изменения, приводящие к появлению патологических лимфоцитов, провоцирующих РС, происходят не на уровне стволовых клеток, а гораздо позже, при их дифференцировке. Это значит, что если «перезапустить» процесс, уничтожив опасные лимфоциты и позволив иммунной системе заново восстановить свои клетки, то можно достичь серьезных улучшений.
К сожалению, повлиять на патологические изменения, уже произошедшие в организме пациента с РС, невозможно, но есть шанс затормозить или остановить процесс демиелинизации. Однако перезапуск иммунной системы довольно опасен, так как требует введения в организм потенциально смертельных токсических веществ, уничтожающих все иммунные клетки. После этого пациенту проводят трансплантацию собственных, полученных заранее, гемопоэтических стволовых клеток (дающих начало клеткам крови) [42]. Это должно привести к полному обновлению пула миелоидных и лимфоидных клеток и перенастройкам иммунологической толерантности.
Такой подход, называемый аутологичной трансплантацией гемопоэтических стволовых клеток (АТГСК), изначально был разработан гематологами для лечения лейкозов, но уже достаточно давно исследуется в отношении РС. Пока что АТГСК рассматривают как своего рода крайнюю меру для пациентов с быстро прогрессирующим и не поддающимся терапии РС. Все испытания с участием больных РС проводились на небольших группах, что не позволяет сделать окончательных выводов об эффективности метода. Действительно, бывает так, что успешные результаты, полученные в исследованиях на малой выборке пациентов, не подтверждаются на больших группах. К сожалению, количество случаев успешного восстановления функций организма у пациентов с РС после проведения АТГСК ничтожно мало по сравнению с примерами неэффективного или осложнившегося лечения [43]. Это, однако, не мешает клиникам с сомнительной научной базой и врачам с невысокой квалификацией уже сейчас предлагать больным РС лечение АТГСК.
Клинические исследования АТГСК продолжаются, и за последнее десятилетие достигнут большой прогресс в снижении рисков, связанных с этой процедурой. После окончания рандомизированных контролируемых клинических испытаний можно будет окончательно судить о том, каким пациентам показан этот метод. По мнению экспертов, оценка пользы и риска АТГСК вкупе с доступностью эффективных препаратов моноклональных антител, позволяющих контролировать заболевание у пациентов с тяжелым течением РС, скорее всего, оставит эту пока еще не до конца проработанную технологию резервным методом лечения РС.
Применение индуцированных плюрипотентных стволовых клеток для восстановления структур ЦНС
Другие перспективные разработки для лечения РС основаны на применении индуцированных плюрипотентных стволовых клеток (ИПСК) для замещения погибших олигодендроцитов и нейронов. ИПСК, способные превращаться в разные типы клеток, можно получать с помощью «перепрограммирования», например, клеток кожи пациента. Эти исследования еще только начинаются. Так, недавно успешно завершились эксперименты по пересадке стволовых клеток, полученных из кожи больных РС, в мозг мышей, где они превратились в эффективных продуцентов миелина [44]. В другом исследовании сначала перепрограммировали стволовые клетки кожи мыши в нейронные стволовые клетки, а затем пересадили их в спинной мозг животных с демиелинизацией. В результате состояние животных улучшилось. По-видимому, пересаженные клетки выделяют вещества, стимулирующие процессы репарации ЦНС. Манипуляции со стволовыми клетками пока еще находятся на стадии детального изучения и далеки от внедрения в рутинную клиническую практику [45].
За последние 20 лет достигнуты огромные успехи в лечении РС. На сегодняшний день, так или иначе, все ПИТРС из арсенала неврологов направлены преимущественно на подавление аутоиммунного воспаления. В ближайшем будущем ожидается одобрение применения в клинической практике первого препарата для лечения первично-прогрессирующего РС. Благодаря клеточным технологиям удалось достичь очень хороших результатов по восстановлению утраченных функций у пациентов с РС. Однако эти случаи пока еще можно назвать единичными, а риск побочных явлений всё еще очень велик.
Можно ли предсказать течение рассеянного склероза и эффективность его лечения?
Вопрос персонализации лечения РС стоит очень остро [50]. Течение болезни невозможно предсказать, основываясь на клинических проявлениях РС. Это осложняет выбор тактики ведения конкретного пациента и создает для последнего дополнительную психологическую нагрузку. Между разными формами РС есть генетические различия, и было найдено несколько генетических маркеров [51], позволяющих предсказывать, насколько тяжело будет протекать РС, но, увы, только в рамках отдельных этносов. Пока что большинство таких исследований в мире не увенчалось успехом.
Кроме того, у разных пациентов ответ на лечение ПИТРС может варьировать: эффективность может быть как высока, так и незаметна вовсе. Дело в том, что физиологические процессы, отвечающие за метаболизм лекарств, находятся под строгим генетическим контролем. Наука, которая изучает связь генетических вариантов с различиями в этих процессах, называется фармакогенетикой [52]. Фармакогенетические исследования проводятся для того, чтобы на основании генотипа конкретного пациента как можно раньше подбирать для него наиболее эффективный препарат. Подобные исследования в отношении РС с определенным успехом проводятся с 2001 года. Найдено несколько генетических маркеров эффективности лечения препаратами ИФН-β и ГА, но для разных этносов они различаются. Например, для «русской» популяции — пациентов славянского происхождения, считающих себя и своих ближайших родственников русскими, — найден комплексный маркер (определенный набор аллелей генов иммунного ответа), у носителей которого лечение препаратами ИФН-β будет с высокой вероятностью эффективным [53]. Найден и маркер, ассоциированный с низкой эффективностью ГА, — таким пациентам, скорее всего, показано назначение альтернативного препарата.
Исследования по поиску универсальных генетических маркеров прогноза течения и лечения РС ведутся под руководством профессоров Ольги Олеговны Фаворовой и Алексея Николаевича Бойко из Российского национального исследовательского медицинского университета им. Н.И. Пирогова [53], [54], [55]. Продолжение таких исследований (особенно с учетом появления новых препаратов) с привлечением тысяч пациентов из различных этнических групп может привести к созданию прогностических тестов. Это позволило бы врачу быть начеку и заранее определиться с тактикой ведения конкретного пациента.
Пациентские организации
Клинические проявления заболевания — далеко не единственное, с чем приходится бороться пациенту. Это всегда еще и страх, одиночество, чувство отчуждения и изоляции. Деятельность пациентских организаций необходима для информационной поддержки, защиты прав и интересов пациентов, решения проблем с лечением и социальной реабилитацией пациентов и членов их семей. Общероссийская общественная организация инвалидов — больных рассеянным склерозом является самой крупной российской пациентской организацией для страдающих РС. Своей главной целью она называет создание условий для повышения качества жизни граждан Российской Федерации с РС. Действительно, на своем сайте организация регулярно публикует фотоотчеты о социальных мероприятиях в разных городах России и поднимает важные вопросы, касающиеся качества жизни больных РС: там можно найти, например, обращение к министру здравоохранения с просьбой включить диметилфумарат в список жизненно необходимых лекарств.
На Информационном портале о рассеянном склерозе, созданном при поддержке фармацевтической компании Teva (производитель глатирамера ацетата), можно оставить заявку на получение психологической поддержки по телефону и письменной консультации квалифицированного юриста. На сайте есть информация о возможностях реабилитации, интервью и личные истории пациентов с РС, новости о культурных событиях Москвы.
Московское общество рассеянного склероза недавно запустило бесплатную программу реабилитации для пациентов с РС. Организованы регулярные групповые занятия йогой и лечебной физкультурой по специально разработанным методикам. Кроме того, при поддержке компании Teva создана «Карта доступности» московских медицинских, социальных, спортивных, культурных и развлекательных объектов, оборудованных для людей с ограниченной подвижностью.
На сайтах российских пациентских организаций, к сожалению, очень мало материалов, которые позволили бы больному РС узнать актуальную информацию о своем заболевании: причинах его развития, диагностике и современных методах лечения. На зарубежных пациентских порталах такая информация изложена доступным языком и очень хорошо систематизирована, там постоянно обновляются разделы о научных исследованиях в области РС. На сайтах пациентских организаций разных стран очень часто встречается информация о текущих клинических испытаниях новых препаратов и возможности зарегистрироваться для участия в них. Ниже перечислены основные англоязычные организации пациентов с РС:
- Великобритания: Multiple Sclerosis Society of Great Britain, Multiple sclerosis trust;
- Австралия: National Multiple Sclerosis Society of Australia;
- Канада: Multiple Sclerosis Society of Canada;
- США: National multiple sclerosis society, Multiple Sclerosis Association of America;
- Новая Зеландия: Multiple sclerosis. Society of New Zealand.
Сейчас большинство больных РС при условии своевременного и правильно подобранного лечения могут жить полной жизнью. Люди, находясь практически в любой точке земного шара, каждый день остаются в контакте друг с другом, находят друг у друга поддержку и понимание. Страница Ирины Ясиной на Фейсбуке обновляется практически каждый день. Можно только восхищаться тем, насколько активный образ жизни ведет автор, рассказывая о путешествиях, впечатлениях, делясь восприятием разных событий, оставаясь при этом открытой своей аудитории, а иногда и поддерживая ее. Решение о том, насколько использовать собственные возможности и участвовать в жизни общества, быть ли счастливыми и свободными, всегда зависит только от нас самих.
Литература
- Ясина И. (2012). Женщины, сильные духом: Ирина Ясина. Сайт Forbes;
- Ясина И. (2011). История болезни. Знамя. 5;
- Обёртка для аксона;
- Willer C.J., Dyment D.A., Risch N.J., Sadovnick A.D., Ebers G.C., Canadian Collaborative Study Group. (2003). Twin concordance and sibling recurrence rates in multiple sclerosis. Proc. Natl. Acad. Sci. USA. 100, 12877–12882;
- Jill A. Hollenbach, Jorge R. Oksenberg. (2015). The immunogenetics of multiple sclerosis: A comprehensive review. Journal of Autoimmunity. 64, 13-25;
- Jimmy L Huynh, Patrizia Casaccia. (2013). Epigenetic mechanisms in multiple sclerosis: implications for pathogenesis and treatment. The Lancet Neurology. 12, 195-206;
- Баулина Н.М., Кулакова О.Г., Фаворова О.О. (2016). МикроРНК: роль в развитии аутоиммунного воспаления. Acta Naturae. 1, 23–36;
- Эпигенетика: невидимый командир генома;
- Загадочная генетика «загадочной болезни кожи» — витилиго;
- GWAS и психогенетика: консорциумы в поисках ассоциаций;
- Генетика псориаза: иммунитет, барьерная функция кожи и GWAS;
- V. V. Bashinskaya, O. G. Kulakova, A. N. Boyko, A. V. Favorov, O. O. Favorova. (2015). A review of genome-wide association studies for multiple sclerosis: classical and hypothesis-driven approaches. Hum Genet. 134, 1143-1162;
- Системная красная волчанка: болезнь с тысячью лиц;
- Konstantinos Patas, Jan Broder Engler, Manuel A. Friese, Stefan M. Gold. (2013). Pregnancy and multiple sclerosis: feto-maternal immune cross talk and its implications for disease activity. Journal of Reproductive Immunology. 97, 140-146;
- Ascherio A., Munger K.L., Giovannucci E. (2011). Sun exposure and vitamin D are independent risk factors for CNS demyelination. Neurology. 77, 1405–1406;
- L. Airas. (2015). Hormonal and gender-related immune changes in multiple sclerosis. Acta Neurol Scand. 132, 62-70;
- J. G. McLeod, S. R. Hammond, J. F. Kurtzke. (2011). Migration and multiple sclerosis in immigrants to Australia from United Kingdom and Ireland: a reassessment. I. Risk of MS by age at immigration. J Neurol. 258, 1140-1149;
- Alberto Ascherio, Kassandra L. Munger. (2007). Environmental risk factors for multiple sclerosis. Part I: The role of infection. Ann Neurol.. 61, 288-299;
- От поцелуя до лимфомы один вирус;
- A. G. Gabibov, A. A. Belogurov, Y. A. Lomakin, M. Y. Zakharova, M. E. Avakyan, et. al.. (2011). Combinatorial antibody library from multiple sclerosis patients reveals antibodies that cross-react with myelin basic protein and EBV antigen. The FASEB Journal. 25, 4211-4221;
- Michael P Pender, Scott R Burrows. (2014). Epstein–Barr virus and multiple sclerosis: potential opportunities for immunotherapy. Clin Trans Immunol. 3, e27;
- Микробиом кишечника: мир внутри нас;
- Kiel Telesford, Javier Ochoa-Repáraz, Lloyd H. Kasper. (2014). Gut Commensalism, Cytokines, and Central Nervous System Demyelination. Journal of Interferon & Cytokine Research. 34, 605-614;
- Kerstin Berer, Marsilius Mues, Michail Koutrolos, Zakeya Al Rasbi, Marina Boziki, et. al.. (2011). Commensal microbiota and myelin autoantigen cooperate to trigger autoimmune demyelination. Nature. 479, 538-541;
- E. V. Popova, V. V. Bryukhov, A. N. Boyko, M. V. Krotenkova. (2016). Primary-progressive multiple sclerosis as an atypical demyelinating process. Z. nevrol. psikhiatr. im. S.S. Korsakova. 116, 42;
- Иммунитет: борьба с чужими и… своими;
- Calliope A. Dendrou, Lars Fugger, Manuel A. Friese. (2015). Immunopathology of multiple sclerosis. Nat Rev Immunol. 15, 545-558;
- Volker Brinkmann, Andreas Billich, Thomas Baumruker, Peter Heining, Robert Schmouder, et. al.. (2010). Fingolimod (FTY720): discovery and development of an oral drug to treat multiple sclerosis. Nat Rev Drug Discov. 9, 883-897;
- Antoine Louveau, Tajie H. Harris, Jonathan Kipnis. (2015). Revisiting the Mechanisms of CNS Immune Privilege. Trends in Immunology. 36, 569-577;
- Ludger Klein, Bruno Kyewski, Paul M. Allen, Kristin A. Hogquist. (2014). Positive and negative selection of the T cell repertoire: what thymocytes see (and don’t see). Nat Rev Immunol. 14, 377-391;
- Baranzini S.E. and Hauser S.L. (2002). Large-scale gene-expression studies and the challenge of multiple sclerosis. Genome Biol.3, reviews1027;
- Активный кислород: друг или враг, или О пользе и вреде антиоксидантов;
- Céline Louapre, Catherine Lubetzki. (2015). Neurodegeneration in multiple sclerosis is a process separate from inflammation: Yes. Multiple Sclerosis Journal. 21, 1626-1628;
- Очень нервное возбуждение;
- Soelberg Sorensen P. (2016). Safety concerns and risk management of multiple sclerosis therapies. Acta Neurol. Scand.;
- Xavier Montalban, Stephen L. Hauser, Ludwig Kappos, Douglas L. Arnold, Amit Bar-Or, et. al.. (2017). Ocrelizumab versus Placebo in Primary Progressive Multiple Sclerosis. N Engl J Med. 376, 209-220;
- Лаборатория биокатализа ИБХ: дизайнерские ферменты и клоны-мятежники;
- Alexey Belogurov, Konstantin Zakharov, Yakov Lomakin, Kirill Surkov, Sergey Avtushenko, et. al.. (2016). CD206-Targeted Liposomal Myelin Basic Protein Peptides in Patients with Multiple Sclerosis Resistant to First-Line Disease-Modifying Therapies: A First-in-Human, Proof-of-Concept Dose-Escalation Study. Neurotherapeutics. 13, 895-904;
- Jonathan Q. Tran, Jitesh Rana, Frederik Barkhof, Isaac Melamed, Hakop Gevorkyan, et. al.. (2014). Randomized phase I trials of the safety/tolerability of anti-LINGO-1 monoclonal antibody BIIB033. Neurol Neuroimmunol Neuroinflamm. 1, e18;
- Frédéric Sedel, Caroline Papeix, Agnès Bellanger, Valérie Touitou, Christine Lebrun-Frenay, et. al.. (2015). High doses of biotin in chronic progressive multiple sclerosis: A pilot study. Multiple Sclerosis and Related Disorders. 4, 159-169;
- Tourbah A., Lebrun-Frenay C., Edan G., Clanet M., Papeix C., Vukusic S. et al. (2016). MD1003 (high-dose biotin) for the treatment of progressive multiple sclerosis: A randomised, double-blind, placebo-controlled study. Mult. Scler.22, 1719–1731;
- Кем быть? Как гемопоэтическая стволовая клетка выбирает профессию;
- Harold L Atkins, Marjorie Bowman, David Allan, Grizel Anstee, Douglas L Arnold, et. al.. (2016). Immunoablation and autologous haemopoietic stem-cell transplantation for aggressive multiple sclerosis: a multicentre single-group phase 2 trial. The Lancet. 388, 576-585;
- Panagiotis Douvaras, Jing Wang, Matthew Zimmer, Stephanie Hanchuk, Melanie A. O’Bara, et. al.. (2014). Efficient Generation of Myelinating Oligodendrocytes from Primary Progressive Multiple Sclerosis Patients by Induced Pluripotent Stem Cells. Stem Cell Reports. 3, 250-259;
- Снежный ком проблем с плюрипотентностью;
- Ствол и ветки: стволовые клетки;
- Была клетка простая, стала стволовая;
- Нобелевская премия по физиологии и медицине (2012): индуцированные стволовые клетки;
- В поисках клеток для ИПСК — шаг за шагом к медицине будущего;
- От медицины для всех — к медицине для каждого!;
- Alessandro Didonna, Jorge R. Oksenberg. (2015). Genetic determinants of risk and progression in multiple sclerosis. Clinica Chimica Acta. 449, 16-22;
- «Омики» — эпоха большой биологии;
- Olga G Kulakova, Ekaterina Yu Tsareva, Dmitrijs Lvovs, Alexander V Favorov, Alexey N Boyko, Olga O Favorova. (2014). Comparative pharmacogenetics of multiple sclerosis: IFN-β versus glatiramer acetate. Pharmacogenomics. 15, 679-685;
- Ivan Kiselev, Vitalina Bashinskaya, Olga Kulakova, Natalia Baulina, Ekaterina Popova, et. al.. (2015). Variants of MicroRNA Genes: Gender-Specific Associations with Multiple Sclerosis Risk and Severity. IJMS. 16, 20067-20081;
- V.V. Bashinskaya, O.G. Kulakova, I.S. Kiselev, N.M. Baulina, A.V. Favorov, et. al.. (2015). GWAS-identified multiple sclerosis risk loci involved in immune response: Validation in Russians. Journal of Neuroimmunology. 282, 85-91.
Рассеянный склероз — причины, диагностика, лечение
В неврологии рассеянный склероз определяют, как хроническое дегенеративно-воспалительное заболевание центральной нервной системы (ЦНС). Патологическое состояние характеризуется очаговыми разрушениями миелиновой оболочки нервных волокон, которая отвечает за изоляцию и скорость передачи электрического импульса. В очагах повреждения формируются множественные соединительнотканные склеротические бляшки, нарушающие или блокирующие коммуникацию мозга с органами чувств, мышцами и внутренними органами. Заболевание неуклонно прогрессирует, но не представляет прямой опасности для жизни. Лечение рассеянного склероза направлено на предупреждение обострений, торможение процесса демиелинизации, улучшение качества жизни человека.

Причины рассеянного склероза
Определяющая причина развития рассеянного склероза (РС) окончательно не выявлена. В неврологии принята теория мультифакторного возникновения болезни, где ведущая роль отводится иммунопатологическим реакциям. Дополнительными причинами поражения головного и спинного мозга считаются:
- Генетическая предрасположенность . Последние исследования канадского Университета Британской Колумбии доказывают передачу по наследству поврежденного гена NR1H3.
- Вирусные инфекции. Основными возбудителями признаны вирус герпеса 1 и 4 типа, парамиксовирус кори, вирус краснухи.
- Никотиновая зависимость. При сравнительном анализе соотношение курящих и некурящих пациентов с РС составило 2:1.
- Психогении психотического уровня в анамнезе.
- Климатические условия. Зоной риска названы страны с умеренным климатом. Научных обоснований географический фактор не имеет.

Шпидонов Геннадий Станиславович
Ростовский государственный медицинский университет (неврология)
Таким образом, рассеянный склероз – это результат комбинаторного действия агрессивных аутоиммунных процессов, наследственности и негативных внешних воздействий на организм.
Патогенез РС
Патогенетический механизм развития неврологической патологии состоит из нескольких последовательных этапов. Под действием комбинации триггеров запускаются аутоиммунные процессы, которые провоцируют активность Т-лимфоцитов (иммунных клеток крови), и синтез аутоагрессивных антител к белку миелина. Аутореактивные Т-лимфоциты преодолевают гематоэнцефалический барьер (ГЭБ) и проникают в нервные волокна. Далее, происходит бесконтрольный выброс специфических провоспалительных цитокинов, при котором нарушается обмен информацией и координация действий между клетками. Развивается активное воспаление, разрушающее миелиновые оболочки. Формируется склеротическая бляшка. Начинается процесс прогрессивной гибели нервных клеток – нейродегенерации.
Компенсаторный механизм миелиновых оболочек развит слабо, поэтому ремиелинизация (восстановление) не поспевает за скоростью демиелинизации.
Симптомы рассеянного склероза
Заболевание не отличается патогномоничными (специфическими) признаками. Ранняя клиническая картина свойственна целому ряду неврологических заболеваний. К типичным проявлениям относятся:
- быстрая утомляемость, головокружения;
- слабость скелетной мускулатуры;
- мышечные подергивания – фасцикуляции;
- онемение конечностей, ощущение «ползающих мурашек» по телу – парестезия;
- расстройство координации и равновесия, шаткость походки;
- признаки неврита зрительного, глазодвигательного, отводящего, тройничного, лицевого нерва;
- снижение четкости зрения (чаще всего, диплопия).
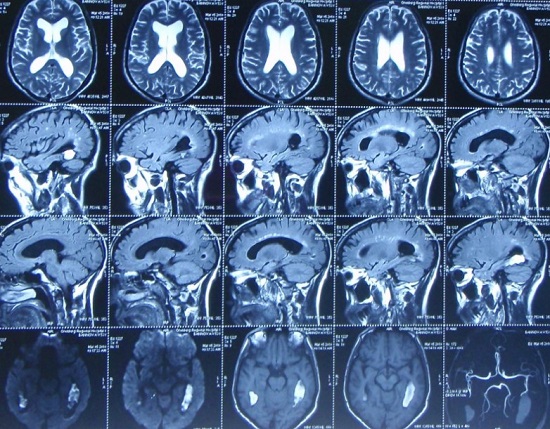
С развитием болезни неврологическая картина усиливается, что объясняется поражением черепных нервов, мозжечка и его связей. У пациентов появляются такие симптомы, как:
- тремор, переходящий в гиперкинез;
- изменение (укрупнение) почерка;
- дизартрия в форме скандированной («рваной») речи;
- нервно-психическая слабость – астения;
- колебательные движения глазных яблок – нистагм;
- волнообразные подергивания лицевой мускулатуры – миокимия;
- нейропатические и мышечные боли;
- снижение подошвенного разгибательного рефлекса;
- нарушение работы кишечника и мочевого пузыря – задержка мочеиспускания, запор;
- когнитивные расстройства – снижение памяти, внимания, проблемы с мышлением и обработкой информации;
- депрессивный синдром;
- аноргазмия у женщин, эректильная дисфункция у мужчин.
Тяжесть симптомов зависит от стадии патологического процесса, поразившего головной и спинной мозг.
Течение РС
Характерные варианты клинического течения рассеянного склероза:
- Ремитирующее. Обострения сменяют латентные периоды с частичным восстановлением утраченных функций.
- Вторично-прогрессирующее. Волнообразное течение хронической прогрессирующей деструкции нервных волокон, с нарастающим неврологическим дефицитом;
- Первично-прогрессирующее. Последовательное усиление демиелинизации и нейродегенерации, сопровождающееся увеличением интенсивности симптомов.
Доброкачественным течение РС считается способность больного сохранять функциональные возможности не менее 15 лет с момента дебюта заболевания. Злокачественное течение отличается форсированным изменением состояния пациента, быстрой инвалидизацией и летальностью.

Шпидонов Геннадий Станиславович
Ростовский государственный медицинский университет (неврология)
Методы диагностики рассеянного склероза
Диагностику РС проводят согласно принятым критериям МакДональда (последний пересмотр 2017 г.). В диагностический комплекс входит:
- Сбор подробного персонального и семейного анамнеза.
- Неврологический осмотр. Включает оценку психического статуса, мышечной силы, чувствительности, рефлексов, походки, статики и координации движений.
- Консультация офтальмолога .
- Проведение магнитно-резонансной томографии. По результатам обследования определяют количество очагов демиелинизации, степень поражения головного и спинного мозга.
- Оценка работы ЦНС методом исследования зрительных, соматосенсорных и слуховых вызванных потенциалов.
- Лабораторные анализы крови, включая выявление инфекционных возбудителей сифилиса, ВИЧ, бруцеллеза.
- Исследование ликвора (спинномозговой жидкости), полученной с помощью люмбальной пункции. Маркером РС считается олигоклональный иммуноглобулин G.
Для диагностики клинического течения болезни применяют Международную шкалу функциональных систем (FSS), шкалу EDSS и DSS. Оценить общее состояние пациента помогают результаты проведенных обследований – ЭКГ, УЗИ органов брюшной полости и малого таза. Окончательный диагноз ставят после дифференциации рассеянного склероза от схожих по проявлениям неврологических заболеваний, сосудистых патологий головного мозга, клещевого боррелиоза, системных аутоиммунных болезней.
Методы лечения РС
Больные рассеянным склерозом должны находиться под контролем лечащего невролога. В лечении болезни выделены три направления:
- противорецидивная терапия, изменяющая течение РС;
- купирование обострений;
- симптоматическая терапия.
- В период рецидивов применяют:
- Процедуры плазмафереза – экстракорпорального очищения крови.
- Гормональную пульс-терапию (экстренное введение большой дозы лекарства). Метод помогает больному быстрее восстановиться после пережитого рецидива, но не влияет на общую клиническую картину, и не защищает от дальнейших обострений.
Для стабилизации состояния назначают препараты, изменяющие течение рассеянного склероза — сокращенно ПИТРС — цитостатики и иммуномодуляторы на основе интерферона. Моделирующее лечение позволяет затормозить прогрессивное течение РС и снизить количество обострений более, чем на 60%.
Симптоматическая терапия базируется на препаратах, улучшающих качество жизни пациента. В лекарственную группу включают:
- средства, снижающие тонус скелетной мускулатуры;
- витаминные комплексы, антиоксиданты, сорбенты;
- нейрометаболические стимуляторы;
- препараты, усиливающие действие нейромедиатора ацетилхолина;
- миотропные спазмолитики.
В латентный период (стойкой ремиссии) используют немедикаментозные методы — лечебную физкультуру, массаж. Очень часто пациенты нуждаются в психотерапевтической помощи.

В нашей клинике диагностику и лечение рассеянного склероза проводят неврологи высшей медицинской категории. Профессиональный опыт и персональный подход позволяют нашим врачам добиться положительной динамики, практически, в каждом случае. Обновленное оборудование клиники и лаборатории обеспечивает высокую точность диагностики.

Шпидонов Геннадий Станиславович
Ростовский государственный медицинский университет (неврология)
Источник https://yusupovs.com/articles/neurology/chto-soboy-predstavlyaet-zabolevanie-rasseyannyy-skleroz/
Источник https://biomolecula.ru/articles/rasseiannyi-skleroz-immunnaia-sistema-protiv-mozga
Источник https://smartmed61.ru/nevrologiya-info/rasseyannyj-skleroz/