Миелома
Миелома — злокачественная опухоль, подавляющая нормальное кроветворение, разрушающая кости и вырабатывающая патологические белки, повреждающие внутренние органы. Когда говорят о миеломе крови или костей, или позвоночника, или костного мозга, то имеют ввиду одно заболевание с разнообразными проявлениями. Относящееся к гемобластозам или онкогематологическим процессам, то есть злокачественным болезням крови и лимфатической ткани заболевание имеет много названий: множественная миелома, миеломная болезнь и генерализованная плазмоцитома, плазмоцитарная миелома.
- Причина миеломы
- Что происходит при миеломе?
- Диагностика миеломной болезни
- Когда диагноз миеломы не вызывает сомнений
- Симптомы миеломы
- Лечение миеломной болезни у молодых
- Лечение миеломы у пожилых
- Прогноз при миеломной болезни
Причина миеломы
Миелома состоит из изменённых плазматических клеток. В нормальном костном мозге плазматические клетки рождаются из В-лимфоцитов, но число их ограничено всего 5%, большее количество — уже патология.
Определённой ясности с первопричиной развития плазматической опухоли нет, в инициации процесса подозревают плохую наследственность и склонность к аллергии против собственных тканей, радиацию и работу с токсичными веществами, под подозрение попал и вирус герпеса 8 типа.
Правда, достоверных доказательств участия всего перечисленного в злокачественном перерождении не представлено. Ясно одно, что-то помешало нормальному созреванию В-лимфоцитов или вмешалось в многоэтапный путь от их «детства» до лимфатической зрелости, из-за чего-то лимфоцит превратился в дефектный плазмоцит, давший начало миеломе.

Миеломная болезнь поражает трёх из 100 тысяч россиян, как правило, пожилых — преимущественно на седьмом десятке жизни, у молодых до 40 лет заболевание встречается очень редко.
Среди страдающих заболеваниями крови и лимфатической ткани плазмоцитому имеет 10-13%, но из всех существующих в природе злокачественных процессов на больных плазмоклеточной опухолью приходится не более одного процента.
Что происходит при миеломе?
По какой-то причине в костном мозге появляются ненормальные клетки, размножаясь, они нарушают нормальное кроветворение, что проявляется анемией. Недостаток эритроцитов сказывается на работе всех органов, но особенно сильно на легочной ткани и головном мозге, что проявляется недостаточностью их функций.
Функция нормальных плазматических клеток — выработка антител-иммуноглобулинов для защиты от болезнетворных агентов. Миеломные плазмоциты тоже вырабатывают иммуноглобулины, но дефектные парапротеины, не способные к иммунной защите.
Вырабатываемые злокачественными плазмоцитами парапротеины откладываются в тканях органов, излюбленное «место складирования» — почки, в которых развивается «болезнь лёгких цепей» с исходом в почечную недостаточность. В поражённой печени снижается выработка разжижающих кровь веществ — повышается вязкость крови, нарушающая обменные процессы в тканях, образуются тромбы. Отложения иммуноглобулинов наносят урон и другим органам, но не столь фатальный.
В костях миеломные клетки стимулируют остеокласты, вызывая остеолизис — разъедание кости. Из разрушенной кости кальций выходит в плазму, накапливаясь, приводит к гиперкальциемии — тяжёлому состоянию, требующему принятия срочных мер.
Запись на консультацию круглосуточно
Диагностика миеломной болезни
Диагноз устанавливается по анализам крови, где находят парапротеины и определяют их суммарную и видовую концентрацию. Парапротеины обозначают как иммуноглобулины — IgA, IgG и IgМ. Плазмоциты вырабатывают иммуноглобулины по собственному усмотрению и в разном количестве, по их изменению продукции патологических белков впоследствии оценивают эффективность лечения и активность заболевания.
Степень агрессивности плазматических клеток выясняют при микроскопии костного мозга, его получают из грудины при стернальной пункции или при биопсии тазовой кости. Особенно актуально исследование при невысокой продукции парапротеинов или при изменении характера течения болезни.

Давний маркёр заболевания — белок Бенс-Джонса в моче, выявляемый у 70% пациентов. Белок формируется из цепочек иммуноглобулинов А и G небольшого молекулярного веса — «лёгких», которые просачиваются из почечных канальцев. По содержания Бенс-Джонса тоже контролируют течение болезни.
Часто заболевание случайно обнаруживается во время обычной рентгенографии органов грудной клетки по литическим дефектам ребер. На первом этапе необходимо выявить все деструктивные изменения в костях, чтобы в дальнейшем следить за процессом и результатами терапии, что позволяет высокочувствительная низкодозная КТ всего скелета.
При МРТ изучается состояние плоских костей — черепа и таза, что обязательно при тлеющей и солитарном варианте опухоли. МРТ помогает оценить не только дефекты кости, но и наличие опухолевой инфильтрации мягких тканей, вовлечение в процесс спинного мозга.
Обязательно проводится анализ на кариотип для выявления генетических аномалий, влияющих на прогноз в отношении жизни больного и эффективность лечения.

Когда диагноз миеломы не вызывает сомнений
Характерные особенности клеток определяют течение процесса от медленной и практически доброкачественной гаммапатии или тлеющей миеломы до стремительного плазмоклеточного лейкоза.
Не всегда изначально удаётся классифицировать заболевание, что усложняет выбор оптимальной терапии. В 2014 году международный консенсус определил критерии, облегчающие постановку точного диагноза и отделяющие один вариант опухолевого процесса от других.
В первую очередь, в костном мозге определяют процент плазматических клеток, так при симптоматической миеломной болезни их должно быть более 10%, а 60% говорит о высокой агрессивности опухоли.
Для каждого варианта заболевания предусмотрены определенные количественные характеристики и сочетания критериев, так для полной убеждённости в наличии у пациента миеломы необходимо обнаружить специфические «продукты»:
- М-протеин в крови, то есть IgA или IgG;
- легкие цепи иммуноглобулинов;
- в моче белок Бенс-Джонса;
- очаги в костях скелета.
При недостаточности специфических критериев диагностике помогают неспецифические, но часто встречающиеся последствия деятельности плазмоцитов и парапротеинов на органы-мишени:
- повышение уровня кальция крови в результате массивного разрушения костей;
- снижение гемоглобина при опухолевом замещении костного мозга;
- повышение креатинина крови — маркёра почечной недостаточности.
Симптомы миеломы
Замечено, что каждый пул плазматических клеток производит иммуноглобулины с персональными особенностями и по своему графику, отчего клинические проявления очень своеобразны и глубоко индивидуальны. Нет двух одинаковых больных, тем более невозможно найти двух похожих пациентов по диагностическим критериям. Тем не менее, выделяют несколько типов заболевания.
По количеству поражений опухоль может быть генерализованной или множественной и солитарной — с единственным очагом.
По течению различают вялотекущую или тлеющую, она же индолетная, и симптоматическую плазмоцитому, протекающую с явными клиническими проявлениями.

Основное проявление симптоматической миеломы — боли в костях вследствие их разрушения, которые появляются не сразу и часто даже не в первый год заболевания. Болевой синдром возникает при вовлечении в опухолевый процесс надкостницы, пронизанной нервными окончаниями. При медленно текущем процессе до выявления опухоли может пройти несколько лет, поскольку ничего кроме эпизодов слабости у пациента не возникает.
В развёрнутой стадии с множественными поражениями на первый план выходят в разных комбинациях и с индивидуальной интенсивностью переломы в местах деструкции костей и проявления почечной недостаточности, или амилоидоз органов.
Лечение миеломной болезни у молодых
Вялотекущий вариант миеломной болезни не всегда требует лечения, поскольку не угрожает жизни, а терапия совсем не безвредна. В данном случае наблюдение за течением процесса более выгодно пациенту, нежели токсичная химиотерапия. Регулярные обследования позволяют вовремя диагностировать активизацию процесса.
Симптоматическая миелома разделяется по стадиям от I до III по уровню в крови специфического микроглобулина и альбумина, стратегия при стадии I и II-III различается только используемыми препаратами и их комбинациями.
При любой стадии основное и определяющее тактику — состояние пациента и его возраст. Так сохранным больным до 65-летнего возраста и без тяжёлых хронических болезней предлагается агрессивная химиотерапия высокими дозами с пересадкой собственных стволовых клеток крови, по-научному, аутологичной трансплантацией.
Физически сохранные пациенты от 65 до 70-летия тоже могут претендовать на высокодозную химиотерапию, но уже не комбинацией лекарств, а единственным препаратом — мелфаланом.
До начала высокодозной химиотерапии проводится несколько курсов полихимиотерапии обычными дозами, затем специальным препаратом стимулируется выработка костным мозгом собственных стволовых клеток, которые собираются и консервируются. Затем пациент получает очень высокие дозы цитостатиков, в результате чего гибнут все клетки крови — опухолевые и нормальные. Нормальные, заблаговременно законсервированные кровяные элементы и вводят пациенту.
| Подробнее о лечении в «Евроонко»: | |
| Консультация онколога-гематолога | 11 500 руб |
| Приём химиотерапевта | 6 900 руб |
| Скорая помощь для онкологических больных | от 12 100 руб |
| Паллиативная терапия в Москве | от 35 000 руб в сутки |
Лечение миеломы у пожилых
Пациенты старше 65 лет и помоложе, но с сопутствующими болезнями, влияющими на общее состояние и активность, тоже на первом этапе проходят цикловую химиотерапию, в том числе с использованием таргетных препаратов. Результат лечения оценивается по анализам крови и костного мозга, где определяют концентрацию специфических для заболевания белков и процент опухолевых клеток.
На результате лечения отражается не только возраст, но и наличие нескольких хронических болезней, астенизация, подразумевающая физическое ослабление с похуданием или без оного.
Астенизированного человека наши предки называли «квёлым». Такие пациенты рискуют не перенести агрессивного лечения, но достаточно неплохо отвечают на более легкие варианты противоопухолевой химиотерапии.
В последние годы спектр химиопрепаратов существенно расширился за счёт таргетных средств, продемонстрировавших хороший непосредственный результат и увеличение продолжительности жизни участников исследований.
Поражения скелета подлежат длительной терапии бисфосфонатами, уменьшающими болевой синдром, предотвращающими переломы и гиперкальциемию. На отдельные опухолевые очаги воздействуют ионизирующим излучением, обязательна лучевая терапия при угрозе сдавления спинного мозга и поражении шейного отдела позвоночника.

Прогноз при миеломной болезни
Кроме возраста пациента и его физического состояния на прогнозе миеломы и продолжительности жизни отражается чувствительность опухоли к лекарственному лечению и биологические характеристики плазматических клеток, в частности генетические аномалии с делецией участков хромосом и амплификацией — удвоением генов.
Играет роль концентрация парапротеинов и их фракций, объем поражения на момент выявления болезни и степень вовлечения в патологический процесс других органов, так уже развившаяся почечная недостаточность «перевесит» все прочие благоприятные признаки заболевания.
Очень важно для жизни пациента правильно выбрать лечащего доктора и клинику, где могут провести точнейшее обследование и пациентом занимается целая команда врачей разных специальностей, знающих клинические проблемы немолодого миеломного больного и умеющих их решать.
Запись на консультацию круглосуточно
Список литературы:
- Давыдов М.И., Аксель Е.М./ Статистика злокачественных новообразований России и странах СНГ 2007 г.//Вестник РОНЦ им. Н.Н. Блохина РАМН, 2009; 20 (3)
- Kyle RA, Rajkumar SV./ Criteria for diagnosis, staging, risk stratification and response assessment of multiple myeloma// Leukemia. 2009; 23(1)
- Durie BGM, Salmon SE. / A clinical staging system for multiple myeloma: Correlation of measure Myeloma cell mass with presenting clinical features, response to treatment, and survival// Cancer, 1975;36.
- Facon T, Mary JY, Hulin C et al./ Melphalan and prednisone plus thalidomide versus melphalan and prednisone or reduced intensity autologous stem cell transplantation in elderly patients with multiple myeloma (IFM 99-06): a randomised trial// Lancet 2007; 370
- Weber DM, Chen C, Nievisky R et al./ Lenalidomide plus dexamethasone for relapsed multiple myeloma in North America.// N Engl J Med 2007; 357.
Болезни крови пожилых людей
Болезни крови у пожилых — старческая патология гемопоэза
Патология крови у пожилых характеризуется тем, что некоторые болезни возникают чаще или исключительно у пожилых, по поводу того, что по отношению к тем же заболеваниям организм пожилых реагирует иначе по сравнению со зрелыми взрослыми, а поэтому клинический аспект, эволюция и прогноз, терапевтический подход при заболеваниях крови у пожилых представляют некоторые характерные особенности (Gingold).
Имея в виду, что гемопатии в целом, подробно описаны в данном труде, мы ограничимся выделением существенных различий между гемопатиями у пожилых и у взрослого моложе 60 лет.
Патология эритропоэза у пожилых
Анемии, которые мы находим довольно часто у пожилых, осложняются чаще у них с явлениями сердечной декомпенсации, коронарной недостаточности, недостаточного церебрального оксигенирования (Rousso). Анемия по поводу опухолей или инфекций наблюдается чаще у пожилых.
Среди полиглобулий, вторичная полиглобулия появляется чаще у пожилых, страдающих сердечно-легочными заболеваниями, а эссенциальная полиглобулия (policitemia vera) констатируется чаще у пожилых, а начало болезни помещается обычно около 50-летнего возраста. Терапевтические кровопускания следует производить с большой осторожностью у пожилых с гипертензией или/и с артериосклерозом. Трансформация в ХГЛ наблюдается чаще у пожилых.
Патология лейкопоэза у пожилых
«Лейкемоидння реакция» наблюдается в следующих случаях: миелоидная метаплазия с остеомиэлофиброзом, туберкулез с медуллярной локализацией, раковые метастазы в костном мозге у пожилых с аденокарциномой простаты.
Лейкемии наблюдаются все чаще у все большего числа пожилых, благодаря значительному росту продолжительности жизни; существуют формы, которые считаются характерными для преклонного возраста, в том числе хроническая лимфатическая лейкемия (ХЛЛ), хроническая миэло-моноцитарная лейкемия (ХММоЛ), острая миэлобластическая лейкемия (ОМЛ). Так как все эти формы подробно описаны в соответствующих статьях нашего сайта МедУнивер, мы ограничимся тем, что подчеркнем отличия между классическими формами и теми, которые наблюдаются у пожилых.
Хроническая лимфатическая лейкемия (ХЛЛ) обнаруживается даже у пожилых, перешедших за 90 лет, без какой-либо клинической симптоматологии (Gingold). Эволюция болезни торпидная и — обычно — не подымает терапевтических проблем.
В основном, следует руководствоваться принципом, сформулированным J. Bernard, согласно которому, у пожилых не надо добиваться «искоренения», до полного исчезнсзения всех лейкемических клеток из периферической циркуляции, а в случае хронического лимфолейкоза надо довольствоваться стабилизированным лейкоцитозом около 10 000/мм3, с относительным лимфоцитозом (50%).
Моноцитарная лейкемия и хронический миэломоноцитарння лейкемия являются, согласно ряду авторов, заболеваниями преклонного возраста. Равно как и при остальных формах лейкемии проявляющихся у пожилых, терапия вариирует в зависимости от концепции и опыта различных коллективов.
Острая миэлобластическня лейкемия (ОМЛ) является наиболее часто встречаемой формой острой лейкемии у пожилых (80—90% из общего числа случаев). Часто болезнь дебютирует без выраженной адено-спленомегалии, без гиперлейкоцитоза и даже без значительного излияния бластов на периферии. Иногда преобладает аспект панцитопении, со всем клиническим и биологическим комплексом проявлений: астения, некротические воспаления, геморрагии (Debray и сотр.).
В некоторых случаях, у пожилых ОМЛ дебютирует в виде недавно описанных синдромов: «прелейкемия» и «smoldering leukaemia». В отличие от классической формы ОМЛ, при этих торпидных формах, терапия цитостатиками показана лишь в случае появления клинической или/и гематологической картины явной ОМЛ.
После 70-летнего возраста ремиссии бывают реже, с одной стороны из-за тяжести болезни, а с другой стороны потому что некоторые очень активные антилейкемические медикаменты, представляющие большую токсичность для пожилых, обычно избегаются. Так, например: рубидо(дауно) мицин имеет выраженную токсичность для сердца; метилгаг, ара-С, адриамицин усугубляют ротово-фарингеальные инфекции (микозы, фунгусные инфекции); Л-аспарагиназа увеличивает у пожилых опасность гепатических, желудочно-кишечных и неврологических осложнений.
Тем не менее, следует подчеркнуть, что в деле антилейкемического лечения, и для пожилых, шаблонное лечение является ошибкой и лишь индивидуализация с тщательным наблюдением каждого больного в частности способно указать нам правильный путь для получения удовлетворительных терапевтических результатов.
На Международном симпозиуме по «Гематологии старости» (Вена), ряд авторов показали, что при ОМЛ можно добиваться полных ремиссий, чаще до 70 лет и реже или совсем не получать ремиссий после этого возраста (Berceanu). Другие авторы сообщили однако об очень хороших результатах даже у пожилых, перешедших за 70 лет, которым применялись агрессивные лечения ОМЛ, разумеется в меньшем размере, чем это наблюдалось у лиц моложе этого возраста.
Мы считаем, что наиболее важным элементом для определения тяжести того или иного случая злокачественной гемопатии у пожилых и терапевтической неудачи, является не возраст как таковой, а тот факт, что у пожилых «коморбидность», то есть ассоциированные болезни, предшествующие заболевания, появляющиеся совместно с злокачественным заболеванием или в течение его эволюции — существует чаще чем у более молодых больных и является обычно комплексной, в том смысле, что затрагивает одновременно несколько органов («полиморбидность»).
Эти ассоциированные заболевания органов или систем: гепатические, почечные, сердечно-сосудистые и пр. отягощаются с одной стороны из-за того, что весь организм в целом инвазируется злокачественными кровяными клетками, а с другой стороны, по поводу действия цитостатической терапии, которая, как мы указывали выше, способна поражать даже и вполне здоровые органы.
Так объясняется тот факт, что полные ремиссии происходят реже, продолжительность ремиссий и выживания короче у пожилых за 70 лет, чем у молодых или взрослых моложе 70 лет, у которых «коморбидность» бывает реже или совсем отсутствует, или же ограничивается только одним органом, как она отсутствует и у пожилых старше 70 лет, которые отвечают благоприятно на лечение и которых мы отнесли к категории пожилых «нормальных », «ейгериков » или «ортогериков ».
Патология лимфопоэтических органов у пожилых
Злокачественные лимфомы — годжкиновские или негоджкиновские, весьма часто встречаются и у пожилых, хотя отдельные, авторы утверждают, что болезнь Годжкина наблюдается реже у пожилых, но когда возникает, она проявляется в саркоматозной форме с лимфоцитарной деплецией, а значит в более тяжелой форме. Негоджкиновские лимфомы (лимфоцитарные и гистиоцитар-ные) появляются и у пожилых, причем последние имеют иногда скорую летальную эволюцию.
Относительно моноклональных гаммапатий, следует отметить, что макроглобулинемия Валъденштрёма появляется особенно у пожилых старше 60 лет, в то время как множественная миэлома может вознкиать в любом возрасте.
Идиопатическая парапротеинемия, без признаков ММ или MB, наблюдается также у пожилых, у которых она эволюирует очень медленно.
Патология тромбоцитов и факторов коагуляции у пожилых пациентов
Сосудистая пурпура встречается часто у пожилых; в форме старческой пурпуры, она связана со старческой атрофией кожи. Сосудистая пурпура появляется по поводу отсутствия цемента, связывающего эндотелиальные капиллярные клетки. Гиперглобулинемическая пурпура появляется чаще у пожилых, страдающих циррозом печени, коллагенозами. Стероидная пурпура, часто наблюдаемая у пожилых, подобна страческой пурпуре.
Фибринолиз наблюдается чаще в случаях аденокарциномы простаты и проявляется главным образом в течение хирургических вмешательств.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
- Аномалия Чедиака-Штейнбринка-Хигаши (Chediak-Steinbrinnk-Higashi) — причины, клиника
- Аномалия Альдера — причины, клиника
- Аномалия Мея-Хегглина (May-Hegglin) — причины, клиника
- Аномалия Пельгера-Хюэта (Pelger-Huet) — причины, клиника
- Цитохимия и биохимия аномалий клеток крови
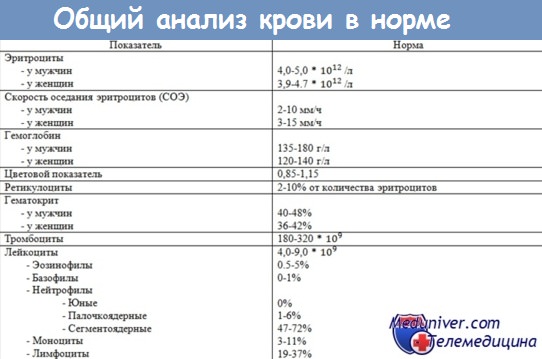
- Старческие изменения общего анализа крови у пожилых
- Возрастные изменения костного мозга у пожилых — старческая миелограмма
- Возрастные изменения иммунитета у пожилых
- Болезни крови у пожилых — старческая патология гемопоэза
- Системы асептической изоляции гематологических больных — задачи, принципы
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Лейкоз

Кровь является основным источником кислорода и питательных веществ для всех органов. При проблемах с ней нарушается жизнедеятельность, возникают многие осложнения. Одним из недугов крови является лейкоз. При его возникновении значительно возрастает количество лейкоцитов, их число постоянно пополняется. Симптомы лейкоза чаще всего наблюдаются у детей от двух до четырех лет и людей старшего возраста. Заболевание называют лейкемия или рак крови. Многие считают этот недуг неизлечимым и в 100 % случаев смертельным. Но он вполне поддается терапии, как и любое другое онкологическое заболевание.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обратиться к профильному специалисту.

Симптомы лейкоза (признаки)
Начало этой болезни преимущественно проходит без видимых отклонений в работе организма. Люди ощущают себя полностью здоровыми и бодрыми вплоть до распространения опухолевых клеток по всей кровеносной системе. На первичном этапе, в следствие нарушения кроветворения, больные могут ощущать слабые признаки инфекционных заболеваний. Довольно часто этому не придают должного внимания, что приводит к ухудшению состояния и тяжелым последствиям. При развитии недуга его признаки в большинстве случаев выражаются следующим образом:
- Появляется слабость и быстрая утомляемость.
- Возникает учащенное сердцебиение в связи с анемией.
- Повышается температура тела.
- Поражаются определенные группы лимфоузлов.
- Нарушается пищеварение и появляется вздутие живота.
- Нередко наблюдаются поражения кожных покровов.
На поздних этапах болезни симптомы лейкоза становятся более очевидными, и их трудно не заметить. К ним относятся:
- Расстройство пищеварения, жидкий стул.
- Сильная тошнота и рвота.
- Помутнение сознания, появление обмороков.
- Быстрое ухудшение зрения и слуха.
- Обильные кровотечения даже при малых повреждениях.
- Боли в суставах и ограничение двигательных функций.
Особо опасным считается проникновение болезнетворных кровяных клеток в головной мозг. Это вызывает серьезные разрушения и во многих случаях приводит к летальному исходу. По этой причине важно своевременно обнаружить болезнь и приступить к ее лечению. Выявление заболевания на ранних этапах возможно по анализу крови при профилактических осмотрах.

Причины заболевания
К сожалению, современная медицина не может дать точного ответа, почему проявляются признаки лейкоза. Единогласно признается, что достаточно появления одной мутировавшей клетки в крови для развития этого заболевания. Такую возможность большинство врачей связывают с ухудшающейся экологической обстановкой. Кроме этого, причинами появления лейкоза могут стать:
- ионизирующее излучение;
- канцерогены;
- наследственность.
Атомная бомбардировка Японии подтвердила факт влияния радиации на возникновение недуга. Болезнь стала наблюдаться во много раз чаще. Существует мнение, что причиной лейкоза могут стать некоторые микроорганизмы. Они встраиваются в ДНК человека и блокируют нормальную работу кровообразующих органов. Наследственность в большей мере подразумевает не сам недуг, а повышенную склонность клеток крови к различным мутациям. Отмечается и рост заболеваний в зависимости от расы и ареала обитания. Кроме этого, по статистике женщины болеют лейкозом на 25 % чаще мужчин.
Диагностика лейкоза
Выявление заболевания на ранних стадиях очень важно для его успешного лечения. К сожалению, из-за неявных симптомах на первых этапах самостоятельно трудно определить лейкоз. Даже врачи назначают специальные исследования, которые могут указать на наличие недуга. Методы диагностики включают:
- Анализ крови. Проведение этого исследования позволяет обнаружить мутировавшие клетки, что и является указанием на болезнь. Точность этого метода довольно высока и достигает 90 %. Стоимость процедур колеблется в пределах 2500-3000 рублей.
- Магнитно-резонансную томографию. Она используется при нарушении работы внутренних органов при лейкозе. Информативность метода находится в пределах 50-70 %, а стоимость составляет около 3000 рублей.
- Анализ костного мозга. Этот метод считается самым информативным. Точность результатов приближается к 98 %. Взятие материала для исследование производится под общим наркозом из грудины или подвздошной кости. Этот анализ достаточно сложный для проведения, а его цена около 20000 рублей, но полученные результаты этого стоят.
Каждый пациент, обнаружив симптомы лейкоза, вправе самостоятельно выбирать медицинское учреждение, в котором будет проводиться диагностика. Но при этом необходимо учитывать некоторые факторы. Так, в государственных центрах могут быть большие очереди, и приема придется ждать довольно долго. За это время лейкоз продолжает свое развитие. Хотя процедуры будут стоить дешевле, лучше все-таки обратиться в частные клиники. В них результаты вы получите довольно быстро и сможете, под руководством врача, приступить к лечению, что не даст болезни шансов развития тяжелых последствий.
Какой врач поможет?
Эта болезнь считается очень опасной из-за высокого риска летального исхода. Поэтому, несмотря на то, что симптомы на начальной стадии не вызывают опасений, на них обязательно следует обратить внимание. При подозрении на лейкоз необходимо как можно быстрее обратиться к врачу. Вам смогут помочь:
Источник https://www.euroonco.ru/onkogematologiya/mieloma
Источник https://meduniver.com/Medical/gematologia/bolezni_krovi_u_pogilix.html
Источник https://openclinics.ru/bolezni/leykoz/