Синдром холестаза — что это?
Для синдрома холестаза характерно замедление или абсолютное прекращение синтеза желчи, что сопровождается ростом в крови уровня вырабатываемых вместе с желчью веществ.
Согласно статистике, с холестазом сталкивается приблизительно 10 человек из 100 тысяч. Также можно отметить, что у мужчин холестаз диагностируется несколько чаще, нежели у женщин. В большинстве случаев данная патология отмечается у людей старше 40 лет.
Общие сведения
Холестаз — замедление или прекращение выделения желчи, вызванное нарушением ее синтеза печеночными клетками, или прерывание транспорта желчи по желчным протокам. Распространенность синдрома имеет средние показатели — около 10 случаев на 100 тысяч населения в год. Данная патология чаще выявляется у лиц мужского пола после 40 лет. Отдельная форма синдрома – холестаз беременных, частота которого среди общего числа зарегистрированных случаев составляет около 2%.
Актуальность проблемы обусловлена сложностями диагностики данного патологического синдрома, выявления первичного звена патогенеза и подбора дальнейшей рациональной схемы терапии. Консервативным лечением синдрома холестаза занимаются гастроэнтерологи, а при необходимости проведения оперативного вмешательства — хирурги.
Причины и классификация холестаза

Этиология и патогенез холестаза определяются множеством факторов. В зависимости от причин выделяют две основные формы: внепеченочный и внутрипеченочный холестаз. Внепеченочный холестаз формируется при механической обструкции протоков, наиболее распространенным этиологическим фактором выступают камни желчевыводящих путей. Внутрипеченочный холестаз развивается при заболеваниях гепатоцеллюлярной системы, в результате повреждения внутрипеченочных протоков или сочетает оба звена. При данной форме отсутствуют обструкция и механические повреждения билиарного тракта.
Вследствие этого внутрипеченочную форму дополнительно подразделяют на следующие подвиды:
- гепатоцеллюлярный холестаз, при котором возникает поражение гепатоцитов;
- каналикулярный, протекающий с поражением транспортных систем мембран;
- экстралобулярный, связанный с нарушением структуры эпителия протоков;
- смешанный холестаз.
В основе проявлений синдрома холестаза лежит один или несколько механизмов: поступление составляющих желчи в кровеносное русло в избыточном объеме, уменьшение или отсутствие ее в кишечнике, действие элементов желчи на канальцы и клетки печени. В результате желчь проникает в кровь, обусловливая возникновение симптомов и поражение других органов и систем.
В зависимости от характера течения холестаз делят на острый и хронический. Также данный синдром может протекать в безжелтушной и желтушной форме. Дополнительно выделяют несколько типов: парциальный холестаз – сопровождается снижением секреции желчи, диссоцианный холестаз – характеризуется задержкой отдельных компонентов желчи, тотальный холестаз – протекает с нарушением поступления желчи в двенадцатиперстную кишку.
Холестаз принято делить на следующие виды:
- внутрипеченочный – возникает в результате снижения выработки желчи и выделения ее в желчные капилляры;
- внепеченочный – в большинстве случаев свидетельствует о непроходимости желчных путей.
По механизму развития встречаются следующие виды холестаза:
- парциальный – характеризуется уменьшением количества вырабатываемой желчи;
- тотальный – желчь не попадает в двенадцатиперстную кишку;
- диссоциативный – характеризуется уменьшением в организме количества веществ, необходимых для выработки желчи.
По наличию дополнительных признаков и патологических изменений болезнь бывает:
- желтушной;
- безжелтушной;
- с цитолизом (разрушение клеточных структур);
- без цитолиза.
Как правило, прогноз достаточно благоприятный. В большинстве случаев удается добиться полного выздоровления или длительной ремиссии. Это достигается благодаря своевременной диагностики и специализированного лечения. В некоторых случаях отмечается развитие осложнений, в частности может формироваться печеночная недостаточность, которая грозит нарушением нормального функционирования других систем органов. Также важно соблюдать профилактические меры, которые заключаются в исключении из рациона питания острой, жареной пищи, спиртных напитков. Кроме того, необходимо своевременно лечить патологию, вызывающую развитие холестаза.
По данным современной гастроэнтерологии, в возникновении холестаза ведущее значение имеет повреждение печени вирусного, токсического, алкогольного и лекарственного характера. Также в формировании патологических изменений существенная роль отводится сердечной недостаточности, нарушениям метаболизма (холестаз беременных, муковисцидоз и другие) и повреждению междольковых внутрипеченочных желчных протоков (первичный билиарный цирроз печени и первичный склерозирующий холангит).
Этиопатогенез и патоморфология
Этиопатогенетические факторы холестаза:
- Вирусные гепатиты,
- Цирроз печени,
- Холангит,
- Интоксикация организма алкоголем или медикаментами,
- Обменные нарушения,
- Дисбактериоз кишечника,
- Бактериальные инфекции,
- Лимфогранулематоз,
- Аутоиммунная патология,
- Наследственные заболевания,
- Калькулезный холецистит,
- Сужение холедоха,
- Спазм сфинктера Одди,
- Обтурация желчного тракта новообразованием, камнем или паразитами,
- Послеоперационные рубцы и спайки на холедохе.
Практически любое заболевание органов гепатобилиарной системы проявляется холестатическим синдромом.
Патогенетические звенья недуга:
- Нарушение желчеобразования или появление преграды на пути желчеоттока,
- Желчная гипертензия,
- Расширение и перерастяжение междольковых желчных капилляров,
- Нарушение проницаемости мембран гепатоцитов и транспортировки желчных кислот,
- Обратная диффузия компонентов желчи в кровеносные капилляры,
- Поражение внутриклеточных печеночных структур,
- Дисциркуляция, сгущение и застой желчи,
- Преципитация желчи с белком и образование желчных тромбов,
- Повреждение эпителия, выстилающего изнутри стенки желчных протоков,
- Избыток желчных компонентов в крови, приводящий к отравлению организма,
- Недостаток желчи в кишечнике, нарушающий процессы всасывания и усвоения питательных веществ,
- Разрушение под воздействием желчи гепатоцитов,
- Возникновение симптомов синдрома.
Патоморфологические признаки холестаза:
- Зеленоватая и гипертрофированная печень с округлым краем и узловатой поверхностью,
- Застой желчи и «перистая» дистрофия печени,
- Некротические очаги в паренхиме органа,
- Обтурация билиарного тракта желчными тромбами,
- Нарушение проходимости желчных протоков,
- Разрастание фиброзной ткани,
- Реактивное воспаление клеток печени,
- Образование вакуолей в печени, содержащих метаболиты желчи,
- Расширение и извитость желчных канальцев, утолщение их стенок за счет воспалительного отека,
- Избыток меди, жиров и холестерина в крови,
- Скопление билирубина в гепатоцитах,
- Пролиферация желчных протоков приспособительного характера,
- Перидуктальная отечность,
- Склерозирование,
- Желчные инфаркты,
- Формирование микроабсцессов, мезенхимального и перипортального воспаления.
Симптомы холестаза
При данном патологическом синдроме проявления и патологические изменения обусловлены избыточным количеством желчи в гепатоцитах и канальцах.
Достаточно длительное время единственным симптомом холестаза является кожный зуд, который беспокоит преимущественно в ночное время и уменьшается днем. Выраженный кожный зуд приводит к расчесыванию кожи, что опасно вторичным инфицированием данных расчесов, в результате чего появляются гнойничковые высыпания. Также могут появляться жалобы на боль в эпигастральной области или правом подреберье. В некоторых случаях отмечается иррадиация боли в правое плечо, лопатку или правую половину шеи.
Интенсивность болевых ощущений различна, при развитии желчной колики боль становится нестерпимой и мучительной. Диспептические расстройства проявляются в виде тошноты, рвоты, чувства горечи во рту. Кроме того, как правило, отмечается снижение аппетита, в исключительных случаях наблюдается полная его потеря. Снижение аппетита на протяжении длительного времени приводит к потере массы тела.
Также на развитие холестаза будет указывать желтушность кожных покровов и видимых слизистых оболочек. Наиболее часто в первую очередь желтеют склеры глаз. Помимо этого, на веках могут появляться, так называемые, ксантелазмы – образования желтовато-коричневого цвета. Как правило, данные образования имеют небольшой размер и расположены в большинстве случаев симметрично. Также имеются ксантомы, которые, в отличие от предыдущих образований, располагаются на груди, спине или локтях, имеют желтый оттенок.
Поскольку отток билирубина в кишечник заблокирован, в результате чего нарушается его выведение из организма вместе с калом, наблюдается обесцвечивание каловых масс. Также каловые массы могут содержать повышенное количество жира, что связано с нарушением переваривания жира, поступающего с пищей, возникающего вследствие нарушения поступления желчи в кишечник. На данное явление будет указывать «жирный» блеск кала.
Помимо этого, моча обретает темный цвет (цвет пива), что также указывает на возможность наличия холестаза.
Так как желчь участвует в процессе всасывания витаминов, поступающих в организм с пищей, при холестазе наблюдается клиническая картина гиповитаминоза. Для этого состояния характерно следующее:
- быстрая утомляемость, снижение работоспособности и концентрации внимания;
- повышенная сонливость, в особенности в дневное время суток;
- сухость кожных покровов;
- повышенная ломкость волос и ногтей;
- мышечная слабость;
- снижение сумеречного зрения;
- повышенная кровоточивость десен.
Степень выраженности симптомов зависит от причины, которая вызвала холестаз, тяжести токсического поражения клеток печени и канальцев, обусловленного нарушением транспорта желчи.
Для любой формы холестаза характерен ряд общих симптомов: увеличение размеров печени, боли и ощущение дискомфорта в зоне правого подреберья, кожный зуд, ахоличный (обесцвеченный) кал, темный цвет мочи, нарушения процессов пищеварения.
Ведущие симптомы холестаза (как острого, так и хронического) — кожный зуд и нарушение всасывания. При хроническом холестазе наблюдаются поражение костей (печёночная остеодистрофия), отложения холестерина (ксантомы, ксантелазмы) и пигментация кожи вследствие накопления меланина. В отличие от больных с гепатоцеллюлярным заболеванием слабость и утомляемость нехарактерны. При объективном исследовании печень, как правило, увеличена, с гладким краем, уплотнена, безболезненна. Спленомегалия нехарактерна, если нет билиарного цирроза и портальной гипертензии. Кал обесцвечен.
Зуд кожи и желтуха
Зуд кожи и желтуха появляются при весьма выраженном нарушении экскреторной функции гепатоцитов.
Зуд кожи при холестатическом синдроме обусловлен пруритогенами, синтезируемыми в печени, а также эндогенными опиатными соединениями, которые воздействуют на центральные нейротрансмиттерные механизмы. Вероятно, определенную роль в появлении кожного зуда играет накопление в крови желчных кислот и раздражение ими нервных окончаний кожи. Однако не существует строгой прямой корреляции между интенсивностью кожного зуда и уровнем желчных кислот в крови.
Зуд кожи при синдроме холестаза может быть очень выраженным, даже мучительным, делает больных раздражительными, нарушает сон, заставляет постоянно почесываться. На коже определяются множественные расчесы, ссадины, которые могут инфицироваться, кожа утолщается, становится сухой (чему способствует и дефицит жирорастворимого витамина А, всасывание которого при холестазе нарушается).
Предполагается, что кожный зуд при холестазе вызывают соединения, в норме экскретирующиеся в жёлчь и, возможно, синтезирующиеся в печени (в пользу этого свидетельствует исчезновение зуда в терминальной стадии печёночной недостаточности). Приём холестирамина эффективен, однако препарат обладает способностью связывать многие соединения, что не позволяет выделить конкретный агент, ответственный за развитие зуда.
Повышенное внимание привлекают соединения, которые могут вызывать кожный зуд путём воздействия на центральные нейротрансмиттерные механизмы. Данные экспериментальных исследований на животных и результаты испытаний лекарственных препаратов позволяют предполагать роль эндогенных опиоидных пептидов в развитии зуда. У животных с холестазом развивается состояние анальгезии вследствие накопления эндогенных опиатов, которое может быть устранено налоксоном. Выраженность зуда у больных с холестазом уменьшается при лечении налоксоном. Антагонист 5-НТ3-серотониновых рецепторов ондансетрон также уменьшает зуд у больных с холестазом. Необходимы дальнейшее исследование патогенеза кожного зуда и поиск эффективных и безопасных методов борьбы с этим мучительным, иногда изнуряющим симптомом холестаза.
Желтуха может появиться одновременно с холестазом, а иногда присоединяется позже. Основной причиной желтухи является нарушение экскреции билирубина и поступление его в кровь. Избыток билирубина в крови вызывает соответствующее прокрашивание кожи. При длительном синдроме холестаза желтуха может приобретать зеленоватый или темно-оливковый оттенок. Как правило, заметная желтушность кожи и видимых слизистых оболочек появляется при уровне билирубина в крови 50 мкмоль/л и выше.
В редких случаях, при так называемом диссоциированном холестазе, экскреция билирубина может не нарушаться, и желтуха отсутствует.
Ксантомы кожи
Ксантомы кожи — достаточно частый и характерный маркер холестаза. Ксантомы представляют собой плоские или несколько приподнятые над кожей образования желтого цвета мягкой консистенции. Они располагаются обычно вокруг глаз (в области верхнего века — ксантелазмы), в ладонных складках, под молочными железами, на шее, груди, спине. Ксантомы в виде бугорков могут располагаться на разгибательной поверхности крупных суставов, в области ягодиц. Возможно даже поражение нервов, оболочек сухожилий, костей.
Ксантомы обусловлены задержкой липидов в организме, гиперлипидемией и отложением липидов в коже. Обычно ксантомы появляются при гиперхолестеринемии, превышающей 11 ммоль/л и существующей в течение 3 месяцев и более. При устранении причины холестаза и нормализации уровня холестерина ксантомы могут исчезать.
Ксантомы кожи развиваются пропорционально уровню сывороточных липидов. Появлению ксантом предшествует длительное (более 3 мес) повышение уровня холестерина в сыворотке более 11,7 мкмоль/л (450 мг%). Ксантомы исчезают при разрешении холестаза и нормализации уровня холестерина или в терминальной стадии печеночной недостаточности.
Ахолия кала и стеаторея
При синдроме холестаза кал становится обесцвеченным, белым (ахолия), что обусловлено отсутствием в нем стеркобилиногена, который не образуется в толстом кишечнике в связи с отсутствием поступления желчи в 12-перстную кишку. Одновременно нарушается и всасывание жиров в тонком кишечнике (в связи с дефицитом желчных кислот), что приводит к стеатореи («жирный» кал).
Стеаторея обусловлена недостаточным содержанием солей жёлчных кислот в просвете кишечника, необходимых для всасывания жиров и жирорастворимых витаминов А, Д, К, Е, и соответствует выраженности желтухи. Отсутствует адекватное мицеллярное растворение липидов. Стул становится жидким, слабоокрашенным, объёмным, зловонным. По цвету кала можно судить о динамике обструкции жёлчных путей (полной, интермиттирующей, разрешающейся).
Резко выраженное и длительно существующее нарушение всасывания жиров способствует развитию похудания.
Дефицит жирорастворимых витаминов
При синдроме холестаза нарушается всасывание жирорастворимых витаминов A, D, Е, К и появляются клинические признаки соответствующего гиповитаминоза.
Дефицит витамина D приводит к развитию так называемой печеночной остеодистрофии. Этому способствует также одновременное нарушение всасывания кальция в кишечнике. Печеночная остеодистрофия проявляется поражением костей, развитием диффузного остеопороза, для которого характерны боли в костях, в позвоночнике, легко появляющиеся переломы костей, особенно ребер, компрессионные переломы позвоночника.
В развитии остеопороза принимают участие не только дефицит витамина D и нарушение всасывания кальция в кишечнике, но и такие факторы, как гиперпродукция паратгормона, неадекватная секреция кальцитонина, уменьшение пролиферации остеобластов под влиянием избытка билирубина.
- Дефицит витамина К проявляется снижением уровня протромбина в крови и геморрагическим синдромом.
- Дефицит витамина Е проявляется нарушением функционирования мозжечка (мозжечковая атаксия), периферической полинейропатией (ощущение онемения, жжения в ногах, слабость мышц ног, снижение чувствительности и сухожильных рефлексов), дегенерацией сетчатки.
- Клинические признаки дефицита витамина Е чаще всего наблюдаются у детей и значительно реже — у взрослых.
- Дефицит витамина А проявляется сухостью и шелушением кожи (особенно в области ладоней) и нарушением зрения в темноте (снижение темновой адаптации — «куриная слепота»).
Образование камней в желчевыводящих путях
Образование камней в желчевыводящих путях может наблюдаться при длительном существовании холестаза. Клиническая и инструментальная диагностика. Возможно осложнение желчнокаменной болезни бактериальным холангитом, основными симптомами которого являются боли в правом подреберье, лихорадка с ознобами, увеличение печени).
Печеночная остеодистрофия
Поражение костей является осложнением хронических заболеваний печени, особенно холестатических, при которых оно наиболее детально изучено. Наблюдаются боли в костях и переломы. Вероятными причинами этого являются остеомаляция и остеопороз. Исследования при первичном билиарном циррозе и первичном склерозирующем холангите показали, что в большинстве случаев поражение костей обусловлено остеопорозом, хотя определённое значение имеет и остеомаляция.
Поражение костей проявляется болями в спине (обычно в грудном или поясничном отделе позвоночника), уменьшением роста, компрессией тел позвонков, переломами при минимальных травмах, особенно рёбер. Рентгенография позвоночника позволяет выявить снижение плотности и компрессионные переломы тел позвонков.
Минеральная плотность костной ткани может быть определена методом двойной абсорбционной фотометрии. У 31% из 123 женщин, больных первичным билиарным циррозом, при использовании данного метода было выявлено тяжёлое поражение костей. В дальнейшем у 7% наблюдались переломы. Снижение минеральной плотности костной ткани также выявлено у больных с далеко зашедшим первичным склерозирующим холангитом с повышенным уровнем билирубина.
Патогенез поражения костей окончательно не уточнён. Предполагается участие нескольких факторов. Нормальная структура костной ткани поддерживается равновесием двух разнонаправленных процессов: резорбции кости с помощью остеокластов и формирования остеобластами новой кости. Перестройка костной ткани начинается с уменьшения числа клеток бездействующих зон кости. Остеокласты, резорбируя кость, формируют лакуны.
В дальнейшем эти клетки замешаются остеобластами, которые наполняют лакуны новой костью (остеоидом), коллагеном и другими белками матрикса. Затем происходит кальцийзависимый, а следовательно, и витамин Д-зависимый процесс минерализации остеоида. Метаболические костные нарушения включают две основные формы: остеомаляцию и остеопороз. При остеопорозе наблюдается потеря костной ткани (матрикса и минеральных элементов). При остеомаляции страдает минерализация остеоида. Верификация костных нарушений при хроническом холестазе проводилась с помощью биопсии и изучения костной ткани с использованием специальных методик.
Исследования показали, что в большей части случаев печёночная остеодистрофия представлена остеопорозом. При хронических холестатических заболеваниях выявлено как снижение образования новой кости, так и повышение резорбции костной ткани. Высказано предположение, что в ранней, доцирротической стадии поражения происходит нарушение процесса образования кости, в то время как при циррозе — повышение резорбции. У женщин, не имеющих заболевания печени, в менопаузе усилены процессы образования новой кости и резорбции костной ткани с преобладанием последней. Это может играть роль в поражении костей при первичном билиарном циррозе у женщин в менопаузе.
Причина остеопороза при хронических холестатических заболеваниях печени окончательно не установлена. Патогенетическое значение могут иметь многие факторы, участвующие в метаболизме костной ткани: витамин Д, кальцитонин, паратгормон, гормон роста, половые гормоны. На состояние костей у больных с хроническим холестазом оказывают влияние такие внешние факторы, как ограниченная подвижность, неполноценное питание, уменьшение мышечной массы.
Уровень витамина Д снижается вследствие нарушения всасывания, неадекватного поступления с пищей, недостаточного пребывания на солнце. Однако лечение витамином Д не влияет на состояние костной ткани. Процессы активации витамина Д в печени (25-гидроксилирование) и в почках (1-гидроксилирование) не нарушены.
В недавних исследованиях было показано уменьшение пролиферации остеобластов под действием плазмы, полученной от больных с желтухой; при этом ингибирующее действие оказывал неконъюгированный билирубин, но не жёлчные кислоты |451. Эти данные позволяют объяснить нарушения формирования костной ткани при хроническом холестазе, однако требуют дальнейшего подтверждения.
Лечение урсодезоксихолевой кислотой не останавливает потерю костной массы у больных с первичным билиарным циррозом. После трансплантации печени плотность кости повышается лишь через 1- 5 лет. В течение первого года часто у 35% больных с первичным склерозирующим холангитом наблюдаются спонтанные переломы. Возможно, одна из причин высокой частоты переломов — применение кортикостероидов с целью иммуносупрессии. Уровень витамина Д не возвращается к нормальному на протяжении нескольких месяцев после трансплантации. В связи с этим рекомендуется заместительная терапия.
Определение уровня витамина Д у больных с хроническим холестазом имеет большое значение, так как остеомаляция, несмотря на редкость, легко поддаётся лечению. При исследовании изоферментов щелочной фосфатазы сыворотки, помимо печёночной, может быть повышена костная фракция фермента. По уровню кальция и фосфора в сыворотке невозможно предсказать развитие костных изменений. При рентгенографии обнаруживаются изменения, характерные для остеомаляции: псевдопереломы, зоны Лоозера.
Рентгенография кистей выявляет разрежение костной ткани. При биопсии костей выявляются широкие некальцифицированные остеоидные массы, окружающие трабекулы. Причины снижения уровня витамина Д многочисленны. Больные с хроническим холестазом недостаточно времени проводят на воздухе под солнечными лучами, соблюдают неадекватную диету. Стеаторея, нарушение всасывания могут усугубляться длительным приёмом холестирамина.
Другим проявлением костной патологии является болезненная остеоартропатия лодыжек и запястий — неспецифическое осложнение хронических заболеваний печени.
Нарушение метаболизма меди
Примерно 80% всасываемой меди в норме экскретируется с жёлчью и удаляется с калом. При всех формах холестаза, но особенно при хроническом (например, при первичном билиарном циррозе, первичном склерозирующем холангите, атрезии жёлчных путей), происходит накопление меди в печени в концентрациях, характерных для болезни Вильсона или даже превышающих их. В редких случаях может обнаруживаться пигментное роговичное кольцо, напоминающее кольцо Кайзера-Флейшера.
Отложения меди в печени выявляются при гистохимическом исследовании (окраске роданином) и могут быть количественно определены при биопсии. Медьсвязывающий белок обнаруживается при окраске орсеином. Эти методы косвенно подтверждают диагноз холестаза. Медь, накапливающаяся при холестазе, по-видимому, не оказывает гепатотоксического действия.
Электронная микроскопия обнаруживает медь в электронноплотных лизосомах, однако характерные для болезни Вильсона изменения органелл, связанные с действием цитозольной меди, не наблюдаются. При холестазе медь накапливается внутри гепатоцита в нетоксичной форме.
Развитие печеночно-клеточной недостаточности
Печёночно-клеточная недостаточность развивается медленно, функция печени при холестазе долгое время остается сохранной. Печёночная недостаточность присоединяется при длительности желтухи 3-5 лет; об этом свидетельствуют быстрое нарастание желтухи, появление асцита, отёков, снижение уровня альбумина в сыворотке. Кожный зуд уменьшается, кровоточивость не поддается лечению парентеральным введением витамина К. В терминальной стадии развивается печёночная энцефалопатия.
Микросомальное окисление лекарств. У больных с внутрипеченочным холестазом наблюдается уменьшение содержания цитохрома Р450 пропорционально тяжести холестаза.
Внепеченочные симптомы холестаза
Помимо таких ярких признаков, как желтуха и кожный зуд, при холестазе наблюдаются другие, менее заметные проявления, изученные в основном при обструкции жёлчных путей. Могут наблюдаться серьёзные осложнения, если больной ослаблен (дегидратация, кровопотеря, операции, лечебно-диагностические манипуляции). Изменяется деятельность сердечно-сосудистой системы, нарушаются сосудистые реакции в ответ на артериальную гипотензию (вазоконстрикция).
Повышается чувствительность почек к повреждающему действию артериальной гипотензии и гипоксии. Нарушаются защитные реакции организма при сепсисе, заживлении ран. Увеличение протромбинового времени корригируется введением витамина К, однако причиной нарушений коагуляции может являться дисфункция тромбоцитов. Слизистая оболочка желудка становится более подверженной язвообразованию. Причины таких изменений разнообразны. Жёлчные кислоты и билирубин нарушают метаболизм и функцию клеток.
Изменение состава липидов сыворотки влияет на структуру и функцию мембран. Повреждающее действие может оказывать эндотоксемия. Таким образом, метаболические и функциональные нарушения у больных с холестазом и выраженной желтухой при определённых условиях (операции, лечебно-диагностические манипуляции) могут привести к развитию острой почечной недостаточности, кровотечения, сопровождаются плохим заживлением ран и высоким риском развития сепсиса.
К редким наследственным формам холестаза относятся синдром Саммерскилла и болезнь (синдром) Байлера.
Синдром Саммерскилла — доброкачественный рецидивирующий семейный холестаз, характеризующийся повторными эпизодами холсстатической желтухи, начиная с раннего детского возраста, и благоприятным течением (без исхода в цирроз печени).
Болезнь (синдром) Байлера — прогрессирующий внутрипеченочный семейный холестаз, обусловленный патологией гена на хромосоме XVIII, характеризуется фатальным течением с ранним формированием билиарного цирроза печени и летальным исходом.
Внутрипеченочный холестаз беременных — доброкачественное заболевание, развивающееся во время беременности, проявляющееся синдромом холестаза.
Патогенез заболевания обусловлен повышением секреции прогестерона, эстрогенов, плацентарных гормонов и высоким синтезом холестерина в печени. Не исключено, что беременность предрасполагает к появлению имевшихся ранее генетических дефектов секреции желчи. Внутрипеченочный холестаз беременных развивается в последние месяцы беременности и проявляется желтухой, кожным зудом и лабораторными признаками холестаза.
Гистологическое исследование печени выявляет центролобулярный холестаз без некрозов гепатоцитов.
В последние годы обсуждается синдром «исчезающих желчных протоков». В него включены заболевания, характеризующиеся редукцией желчных протоков:
- первичный билиарный цирроз печени;
- первичный склерозирующий холангит;
- аутоиммунный холангит (соответствует по клинике и морфологическим проявлениям первичному билиарному циррозу печени, но отличается от него отсутствием антимитохондриальных антител);
- холангит известной этиологии (при цитомегаловирусной инфекции, криптоспоридиозе, на фоне иммунодефицитных состояний, в том числе при СПИДе);
- рецидивирующий бактериальный холангит при инфицировании кист внутрипеченочных протоков (при болезни Кароли);
- врожденная атрезия или гипоплазия желчевыводящих путей;
- холестаз при муковисцидозе и саркоидозе.
В некоторых случаях симптомы выражены незначительно, что затрудняет диагностику синдрома холестаза и способствует длительному течению патологического состояния – от нескольких месяцев до нескольких лет. Определенная часть пациентов обращается за лечением кожного зуда к дерматологу, игнорируя остальные симптомы.
- Гепатомегалия,
- Боль в правом подреберье,
- Тяжесть и дискомфорт в эпигастрии,
- Мучительный и длительный кожный зуд,
- Бесцветный кал,
- Темная моча,
- Горечь во рту,
- Диспепсические явления – ухудшение аппетита, изжога, отрыжка, тошнота, метеоризм,
- Признаки астеновегетативного синдрома – повышенная утомляемость, упадок сил, постоянное чувство усталости, гипергидроз.
Прочие проявления синдрома
Симптомами недостаточности витамина К в крови являются: увеличение времени свертывания крови, повышение кровоточивости, частое появление гематом. Геморрагический синдром проявляется носовыми, желудочно-кишечными, маточными кровотечениями, внутрикожными и подкожными кровоизлияниями, признаками анемии. У новорожденных детей могут возникнуть внутричерепные кровоизлияния.
Недостаток витамина D приводит к размягчению костной ткани, развитию остеодистрофии, появлению болезненных ощущений в конечностях и суставах, частым переломам, бессоннице, потере аппетита и веса, проблемам с осанкой, слабости даже после полноценного отдыха.
Гиповитаминоз А характеризуется снижением темновой адаптации, нарушением сумеречного зрения, замедлением роста костей, развитием гиперкератоза, ксерофтальмией, светобоязнью, сухостью слизистой полости рта и носа, повышенным выпадением волос, воспалением роговицы и ее некротическим размягчением, слепотой.
При дефиците витамина Е возникает мышечная слабость и гипотония, постоянное ощущение усталости, дискоординация движений, шаткость походки, «усыхание» человека на глазах, гипо- или арефлексия, поражение периферических нервов.
Дисбаланс микроэлементов также сопровождается неприятными признаками. Нарушение обмена меди и ее избыточное накопление в организме стимулирует необратимый процесс разрастания соединительной ткани в печени, которая замещает паренхиму органа. Так развиваются цирротические изменения в печени.
Признаки и лечение истинной полицитемии

Истинная полицитемия это хронически протекающее патологическое состояние, характеризующееся повышенным образованием всех клеточных элементов крови, преимущественно эритроцитов. Данное заболевание встречается редко (каждый год выявляется около 4 случаев на 1 миллион населения). Основная группа пациентов это мужчины, находящиеся в возрастном диапазоне от 50 до 60 лет. Ниже мы поговорим о клинических признаках истинной полицитемии, лечении этой болезни.

Каковы ваши шансы достичь долголетия: пройдите тест от ученых
Как проявляется истинная полицитемия?
Как мы уже сказали, при данном заболевании выявляется повышение всех клеточных элементов крови эритроцитов (в основном), тромбоцитов, лейкоцитов. Кроме этого, увеличивается объём циркулирующей крови.
Клинические признаки нарастают медленно, на протяжении длительного времени. Болезнь может манифестировать с таких неспецифичных симптомов, как приступы головокружения и шума в ушах, проблемы со сном, снижение остроты зрения и так далее.
Наиболее характерными проявлениями истинной полицитемии являются внезапно появляющиеся на теле сосудистые звездочки, темно-красный оттенок кожных покровов и слизистых оболочек, покраснение склер. При осмотре можно обнаружить, что мягкое небо приобрело синюшный цвет, тогда как окраска твердого неба остается неизмененной.
Кроме этого, клиническая картина может дополняться интенсивным кожным зудом, усиливающимся после контакта с водой. Некоторые пациенты указывают на жжение кончиков пальцев, их покраснение.
В стадию развернутой симптоматики могут возникать жалобы на нестерпимые головные боли, болезненность в костях и в области сердца, повышение артериального давления. У большей части пациентов наблюдается увеличение селезенки в размерах, реже печени. Также могут присоединяться повышенная кровоточивость десен, гематомы на теле, возникающие даже при небольшом механическом воздействии.
Тактика лечения при истинной полицитемии
В первую очередь, для нормализации объёма циркулирующей крови, удаления избыточной массы циркулирующих эритроцитов могут проводиться кровопускания с последующим восполнением кровопотерь физраствором. Вместо кровопускания нередко осуществляется эритроцитаферез.
С целью профилактики тромботических осложнений показаны антиагреганты, например, ацетилсалициловая кислота.
При выраженных клинико-лабораторных изменениях проводится циторедуктивная терапия, например, используются цитостатики или интерферон-альфа. Кроме этого, может применяться ингибитор JAK2 руксолитиниб. В 2017 году ученые из Национального медицинского исследовательского центра гематологии провели исследование, по результатам которого была установлена эффективность руксолитиниба в лечении истинной полицитемии.
Дополнительно при интенсивном кожном зуде могут назначаться антигистаминные препараты.
Заметим, что все лечение должно проводиться только под контролем врача. Самостоятельное применение каких-либо медикаментов недопустимо. В целом вся схема лечения выбирается индивидуально в зависимости от тяжести сопутствующих изменений.
Читайте далее

Какие проблемы с кожей помогут решить средства с гиалуроновой кислотой?
Сухость кожи, чувство стянутости — всё это и другие проблемы, которые решают средства с гиалуроновой кислотой.
Зуд кожи при заболеваниях печени
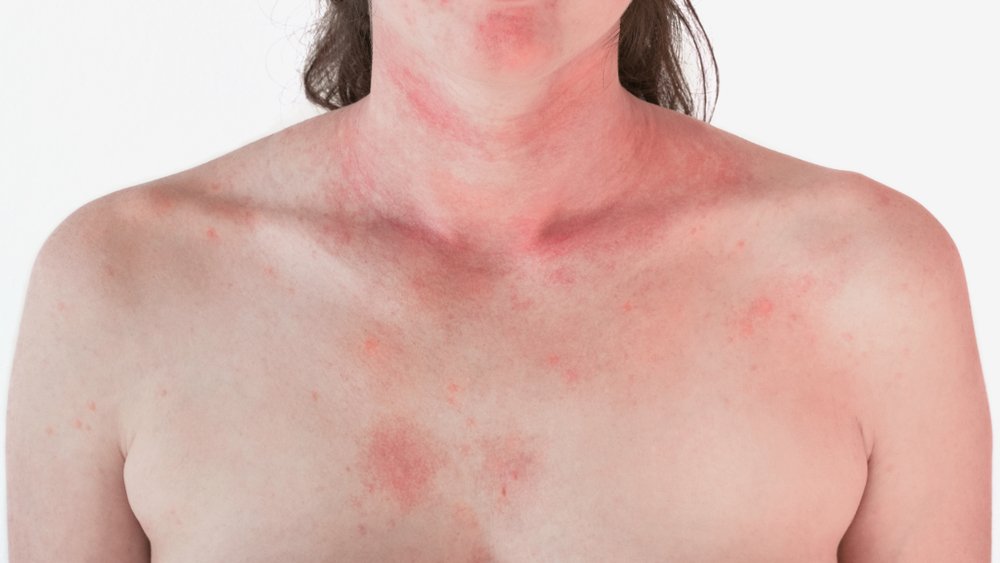
Кожный зуд при заболеваниях печени – это важный диагностический критерий. Часто он возникает на фоне желтухи, которая свидетельствует о патологиях печени или желчного пузыря, а также о застое желчи. Однако кожа может начать чесаться задолго до того, как она приобретет желтый оттенок. Этот симптом может говорить о патологических процессах в печени на начальных стадиях, которые еще не сопровождаются болью, а также об очередном обострении гепатита. В диагностике зуда важно определить его причину, поскольку он может быть спровоцирован не только печеночными болезнями, но также аллергическими реакциями или дерматологическими проблемами.
Причина появления зуда
Зуд кожи тела при заболеваниях печени развивается из-за воздействия желчных кислот. Эти соединения образуются из холестерина в гепатоцитах, а затем мигрируют с током желчи в желчный пузырь и двенадцатиперстную кишку. В норме они не накапливаются в организме и не попадают в кровь, поскольку являются токсичными для собственных тканей.
В тонком отделе кишечника желчные кислоты участвуют в пищеварительном процессе:
- эмульгируют жиры, то есть расщепляют их на мелкие составляющие;
- способствуют пристеночному пищеварению и ускоряют всасывание жиров;
- регулируют перистальтику кишечника – под их воздействием на рецепторы мышечные стенки кишечного тракта начинают сокращаться;
- поддерживают баланс кишечной микрофлоры и уничтожают инфекцию;
- нейтрализуют вредное воздействие холестерина и поддерживают его количество в крови на нормальном уровне;
- участвуют в процессах всасывания жирорастворимых витаминов в тонком отделе кишечника.
Если отток желчи нарушается, она переполняет желчный пузырь и желчевыводящие пути. В результате ее компоненты всасываются в кровь и разносятся по организму. Из кровотока они могут проникать во внутренние органы и кожу, вызывая признаки интоксикации. В норме желчные кислоты и ферменты имеют желтый оттенок, окрашивая кал и мочу, но при патологических процессах они накапливаются в коже. Это является основной причиной желтухи и появления кожного зуда. Когда компоненты желчи раздражают рецепторы, человек чувствует жжение по всему телу. При расчесывании дискомфорт не проходит, а на коже появляются раны. Если продолжать чесать кожу при болезнях печени, это может только усугубить ситуацию. Открытые раны и расчесы обсеменяются патогенной микрофлорой, что еще сильнее ухудшает состояние печени.

Зуд при болезнях печени часто сопровождается желтухой
Состояния организма, которые сопровождаются кожным зудом
Одна из причин появления сильного зуда, даже если он не сопровождается желтушным синдромом, – это болезни печени и желчевыводящих путей. Они могут быть первичными либо сопровождать другие опасные патологии, отравления или состояние интоксикации. Все факторы, которые способствуют попаданию желчных кислот в кожу и ее раздражению, можно условно разделить на 2 группы:
- нарушение оттока желчи вследствие обструкции желчевыводящих путей изнутри или извне;
- патологии печеночной паренхимы, при которых она не может выполнять свои функции и обезвреживать токсины.
Точную причину зуда можно определить на основании результатов анализа крови и лабораторных исследований. Для этого необходимо осмотреть состояние печени на УЗИ, определить уровень печеночных и желчных ферментов в крови, а по показаниям – провести полное обследование организма. Также существуют диагностические тесты, при помощи которых можно предварительно установить причину зуда.
Сдавливание желчных протоков извне
Желчевыводящие пути – это тонкие трубки, по которым желчь в норме стекает в желчный пузырь, а оттуда поступает в двенадцатиперстную кишку. Они могут сдавливаться, если окружающие органы увеличиваются в размере и перекрывают их просвет. Среди наиболее частых патологий, ведущих к застою желчи и появлению зуда, можно выделить:
- воспалительные или опухолевые процессы печени или желчного пузыря;
- воспаление соседних органов, которое также влияет на состояние желчных протоков (болезнь Крона – воспаление тонкого отдела кишечника аутоиммунного происхождения).
Ощущение зуда в большинстве случаев является первым симптомом появления новообразований в печени либо желчном пузыре. Этот признак часто проявляется даже раньше, чем болезненные ощущения в правом подреберье. Дополнительные явления, которые могут указывать на печеночное происхождение зуда, – это нарушения работы пищеварительного тракта.
Обструкция желчевыводящих путей изнутри
Нарушение оттока желчи может также быть спровоцировано изменениями ее химического состава или другими патологиями желчного пузыря. К подобным болезням можно отнести:
Читайте также:
- холелитиаз (желчнокаменную болезнь);
- холецистит – воспаление стенок желчного пузыря;
- холангит – воспалительные изменения в желчевыводящих путях, часто в сочетании с гнойной инфекцией.
При этих заболеваниях зуд сопровождается болью в правом подреберье. При желчнокаменной болезни она возникает приступами, которые свидетельствуют о прохождении острого камня по желчным протокам.

Если зуд проявляется совместно с ощущением боли в правом подреберье, это дает основания предполагать связь между этими симптомами
Явления интоксикации
В норме печень справляется с интоксикациями разной степени тяжести и полностью выводит вредные вещества из организма. Однако если ядовитые вещества регулярно поступают в больших дозах, они накаливаются в паренхиме органа и вызывают его воспаление. Группа ядов и токсинов включает огромное количество веществ натурального или синтетического происхождения. В повседневной жизни наибольшую опасность представляют следующие соединения:
- медикаменты (эритромицин, гормональные средства);
- токсины вирусов и бактерий, а также продукты их жизнедеятельности;
- алкоголь.
Токсическое влияние веществ усиливается, если они поступают в организм регулярно. Так, однократное применение противовоспалительного препарата на основе гормонов не вызовет повреждения печени и кожный зуд. Если употреблять их на регулярной основе, яды и токсины будут накапливаться в клетках печени, разрушая их структуру.
Другие причины
Кожный зуд также является симптомом многих опасных патологий печени и желчевыводящих путей. Кроме ощущения дискомфорта, они проявляются серьезными нарушениями функции органа, острой болью и желтушным синдромом. К ним относятся:
- цирроз печени;
- поражение печени при позднем гестозе беременных;
- гепатит при сифилисе;
- патологии печени, которые сопровождают диффузные заболевания тканей.
Еще одна точка зрения по поводу причины кожного зуда – он возникает под влиянием не собственно желчных кислот, а соединениями, которые образуются в коже в ответ на раздражение рецепторов. В основном речь идет о гистамине, который активируется при аллергических реакциях.
Как отличить зуд при болезнях печени от проявлений аллергии?
Поставить точный диагноз по фото невозможно, но есть несколько способов, как определить причину зуда в домашних условиях. Зуд, который возникает при патологиях печени, нужно дифференцировать от аллергического.
Ощущение зуда, которое является проявлением аллергии, будет отличаться по следующим критериям:
- имеет определенную локализацию, а по всей поверхности кожи распространяется редко;
- исчезает после приема антигистаминных препаратов.
Достоверная диагностика возможна только в условиях больницы. Для этого нужно пройти ряд обследований, в том числе УЗИ органов брюшной полости, а в сомнительных случаях — МРТ. Анализ крови покажет степень ее свертываемости и уровень печеночных ферментов.
Читайте также:

Зуд пройдет, когда будут предприняты все меры для лечения основного заболевания
Основная схема лечения
Лечение зуда – это комплекс мер, направленных на устранение его основной причины. Они могут быть направлены на укрепление печени, снятие явлений интоксикации, а также включать противовоспалительную или противовирусную терапию. Препараты, которые назначают при появлении этого симптома и после постановки точного диагноза, могут относиться к следующим группам:
- противовоспалительные средства;
- препараты для снятия интоксикации (сорбенты в форме таблеток, растворы для внутривенного введения);
- гепатопротекторы – лекарства для укрепления печени на основе растительных или синтетических компонентов;
- витаминные комплексы и пробиотики;
- средства для разжижения и выведения желчи.
В некоторых случаях может понадобиться оперативное вмешательство. Это необходимо, если кожный зуд был вызван закупоркой желчевыводящих протоков камнями либо новообразованием.
Кожный зуд при заболевании печени – это важный, но не обязательный симптом патологий печени и желчного пузыря. Он представляет собой реакцию рецепторов кожи на действие желчных кислот, которые в норме находятся в органах пищеварительного тракта. При диагностике этого симптома необходимо отличать его от аллергического зуда и различных дерматологических проблем. Лечение зуда входит в схему комплексной терапии основного заболевания.
Источник https://clinic-a-plus.ru/articles/gastroenterologiya/20612-sindrom-kholestaza-chto-eto.html
Источник https://medaboutme.ru/articles/priznaki_i_lechenie_istinnoy_politsitemii/
Источник https://familyclinic-spb.ru/info/zud-kozhi-pri-zabolevaniyah-pecheni