Фурункул наружного уха
Фурункул наружного уха (ограниченный наружный отит) – болезненное гнойное образование. На коже наружного слухового прохода находится огромное количество волосяных луковиц. Развитию поражения ушного прохода способствует попадание в волосяную луковицу инфекции.
Ограниченный наружный отит является высоко распространенной ЛОР-патологией. Уровень заболеваемости составляет до 18% от общего количества отоларингологических нарушений. В половине случаев заболевшие имеют повреждения кожи и иммунодефицит.
Патологию чаще всего можно наблюдать среди лиц молодого и среднего возраста, в промежутке от 18 до 45 лет. Осложнения фурункулеза фиксируют у 5% пациентов. У мужчин данный вид нарушения встречается чаще, чем у женщин.
Опытные ЛОР-врачи нашей клиники оказывают квалифицированную медицинскую помощь, оберегая от пациентов серьезных осложнений данного заболевания.
ФУРУНКУЛ: ЧТО ЭТО?
Фурункулом называется острое гнойное воспаление волосяного мешочка или сальной железы слухового прохода. Воспаление возникает в ушной раковине в результате инфицирования фолликула или железы. Чаще всего это происходит после вытекания гноя из среднего уха, неосторожной чистки или расчесывания слухового прохода.
Примерно через неделю после возникновения фурункул вскрывается и вытекает гнойное содержимое. После этого боль проходит, и самочувствие пациента улучшается. Опасность самостоятельного прорыва фурункула состоит в возможности заражения смежных волосяных мешочков или желез, из-за чего могут сформироваться несколько болезненных фурункулов.
Фурункулез, связанный с ухудшением иммунной защиты организма, часто проявляется на всех участках тела. Воспалительные процессы могут периодически возникать на разных частях тела.

ПРИЧИНЫ ВОЗНИКНОВЕНИЯ ВОСПАЛИТЕЛЬНОГО ПРОЦЕССА
Причина развития заболевания заключается в проникновении через слуховой канал инфекции. Чаще всего к ограниченному наружному отиту приводит стафилококк. Среди факторов, способствующих наступлению фурункулеза наружного уха:
- несбалансированное питание. Патология часто отмечается у людей, имеющих нарушения углеводного обмена веществ, авитаминозы. Для снижения риска развития расстройства ушной раковины необходимо отказаться от скудного и однообразного меню, жестких монодиет;
- наличие микротравм на теле. Распространенная причина воспаления волосяного мешочка заключается в том, что инфекция проникает в организм через мелкие ранки, царапины. Повреждения могут возникать после неосторожных гигиенических процедур, связанных с удалением волос или ушной серы из слухового прохода. Заражение может произойти при сильном расчесывании кожных покровов, применении внешних слуховых устройств, длительном и частом ношении строительных и вакуумных наушников;
- ослабление иммунитета. Риск развития воспалительных процессов в разы повышается после перенесенных вирусных заболеваний, простуды, при ВИЧ и гепатитах, после курса химиотерапии. Снижение защитных сил организма может быть спровоцировано отдельными врожденными патологиями, хронической усталостью, частыми стрессами, дефицитом некоторых витаминов, онкогематологическими расстройствами;
- наличие других воспалительных процессов. Например, хронических отитов, лабиринтитов, мирингитов и экземы;
- нарушение правил личной гигиены. В их числе – использование чужих банных принадлежностей, одежды и аксессуаров, косметических средств, расчесок после посещения бассейна и других общественных мест. Негативное воздействие могут оказать попадание на кожу грязной воды, повышенная потливость, редкое посещение душа, недостаточно чистые руки;
- наличие вредных привычек. Алкоголизм и табакокурение провоцируют ограниченный наружный отит.
Механизм протекания болезни выглядит следующим образом:
- попадание в устье сальной железы или волосяного фолликула микрофлоры с болезнетворной микроорганизмами;
- формирование пустул, содержащих нейтрофильные лейциты, бактерии-возбудители и фибринозные нити;
- распространение инфекционных агентов вглубь фолликула, развитие воспалительных поражений организма;
- возникновение инфильтративных масс и участков некроза;
- абсцедирование, то есть гнойное разрушение прилегающих тканей;
- формирование гнойного экссудата, который концентрируется под эпидермисом и окружает фолликулярное устье;
- скопление гноя и разрыв эпидермиса с выделением содержимого;
- заполнение кожного дефекта грануляционной тканью и формирование келоидного рубца.
Чтобы не допустить опасных последствий, рекомендуется обращаться к врачу отоларингологу при первых признаках воспалительного процесса.
ВОЗМОЖНЫЕ ОСЛОЖНЕНИЯ ФУРУНКУЛА
Осложнения при фурункулах наружного уха часто вызваны распространением гнойного выделяемого и патогенной микрофлоры.
Среди возможных последствий заражения регионарных анатомических структур:
артрит височно-нижнечелюстного сустава;
опухоль надхрящной области ушной раковины;
хондрит ушной раковины, мастоидит, диффузный наружный отит;
воспаление слюнной железы;
деформация ушной раковины;
отогенные внутричерепные патологии;
стеноз слухового прохода;
кондуктивная тугоухость;
тромбоз венозного синуса;
менингит, энцефалит.
СИМПТОМЫ ПАТОЛОГИИ
Начальными симптомами ограниченного наружного отита являются зуд и дискомфорт в инфицированном участке ушного прохода. Далее наступает чувство распирания и тяжести. Когда патология прогрессирует, возникает выраженный болевой синдром в зоне слухового канала. Неприятные ощущения приобретают пульсирующий характер и становятся постоянными. Боль может отдавать в нижнюю челюсть, затылок, висок и распространяется по всем участкам головы.
После касания пораженной области болевые ощущения усиливаются. Возникает отечность кожных покровов и гиперемия устья ушного прохода. В результате любые движения челюстью, включая речь, зевание и жевание, влекут за собой выраженный дискомфорт.
В отдельных случаях у пациентов развивается смещение хряща наружного уха. Это происходит как последствие отека заушных тканей. В данном случае фурункул располагается преимущественно в задне-верхней части, в просвете слухового прохода.
При росте абсцесса постепенно возникает лихорадочное состояние, повышается температура тела. Среди характерных для этого этапа интоксикационных симптомов – слабость, снижение работоспособности, недомогание, быстрая утомляемость. Наблюдается увеличение размера лимфатических узлов. Повышается интенсивность болевого синдрома, нарушаются сон и аппетит.
Происходит сужение слухового канала ввиду роста фурункула наружного уха. Это влечет за собой ухудшение слуха. После прорыва гнойника состояние пациента улучшается.
Важно не пытаться заниматься самолечением, не вскрывать гнойник самостоятельно, без профессиональной помощи ЛОРа. Необходимо незамедлительно обратиться в медицинскую клинику за профессиональной помощью врача. В противном случае растет риск осложнений и рецидивов воспалительного процесса.
ДИАГНОСТИКА ЗАБОЛЕВАНИЯ
Для выявления достоверных признаков воспаления волосяного мешочка или сальной железы отоларинголог проводит предварительный прием с опросом пациента для сбора анамнеза. Врач конкретизирует клиническую картину, динамику развития патологии, возможные провоцирующие факторы
Диагностическая схема предполагает проведение следующих процедур:
- общий осмотр. Доктор визуально определяет наличие отечности, покраснения кожных покровов. При пальпации может возникать усиление болевых ощущений. При прощупывании околоушного участка наблюдаются умеренно увеличенные, болезненные заушные и приушные лимфатические узлы. Врач может наблюдать розоватый или красноватый гнойник со светлой точкой на верхушке, если фурункул находится на раковине наружного уха;
- отоскопия. Позволяет установить округлое или овальное образование, закрывающее просвет слухового канала. Наблюдаются гиперемированные и отечные ткани;
- общий анализ крови. Исследование позволяет установить показатели нейтрофильного лейкоцитоза и скорость оседания эритроцитов;
- бактериальный посев. Применяется, если присутствуют гнойные выделения из уха. Тестирование нацелено на идентификацию болезнетворной микрофлоры и определение ее чувствительности к различным категориям антибактериальных средств.
ЛЕЧЕНИЕ ФУРУНКУЛА
На стадии инфильтрации пациентам рекомендовано консервативное лечение. Врач занимается купированием воспалительного процесса и предупреждением скопления гнойных масс. Среди применяемых методик фармакологической терапии – назначение антигистаминных и противовоспалительных препаратов. Пациентам рекомендуют обезболивающие средства, антипиретики и витаминные комплексы.
Консервативное лечение фурункула включает в себя тщательную обработку пораженной ушной раковины антисептическими или гипертоническими составами. Доктор фиксирует в слуховом проходе турунду, смоченную в растворе лекарственных веществ.
Для коррекции ограниченного наружного отита пациента могут направить на физиотерапевтические процедуры. Назначается ультразвуковая или магнитотерапия. Положительный эффект производят сухие согревающие компрессы.
Когда происходит абсцедирование или возникают осложнения, необходимо хирургическое вмешательство. Операция проводится с применением местной анестезии. Врач вскрывает фурункул, удаляет гнойное содержимое. Сформировавшуюся полость промывают растворами антисептиков и антибиотиков. Далее хирург устанавливает дренажную систему. Доктор вводит в слуховой проход турунды, смоченные глицерином, борным спиртом или гипертоническим раствором.
Фурункул — симптомы и лечение
Что такое фурункул? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кудряшовой Елены Александровны, стоматолога-хирурга со стажем в 10 лет.
Над статьей доктора Кудряшовой Елены Александровны работали литературный редактор Вера Васина , научный редактор Вячеслав Михайличенко и шеф-редактор Маргарита Тихонова

Стоматолог-хирург Cтаж — 10 лет
«Клиника Эксперт» на Октябрьском
Стоматология «Зубной Дозор»
Медицинский центр «Маяк»
Стоматология «Золотое сечение»
Городская больница №1 им. Уcпенского
Дата публикации 14 октября 2022 Обновлено 14 октября 2022
Определение болезни. Причины заболевания
Фурункул (Furuncle) — это это гнойно-некротическое воспаление волосяного фолликула, а также соединительной ткани и жировой клетчатки вокруг него. В быту его называют чирием или нарывом.
Фурункулы развиваются из-за инфекции: в 95,4 % случаев они вызваны золотистым стафилококком. У 4,6 % пациентов, кроме этой бактерии, выявляют и другие микроорганизмы [12] [16] .
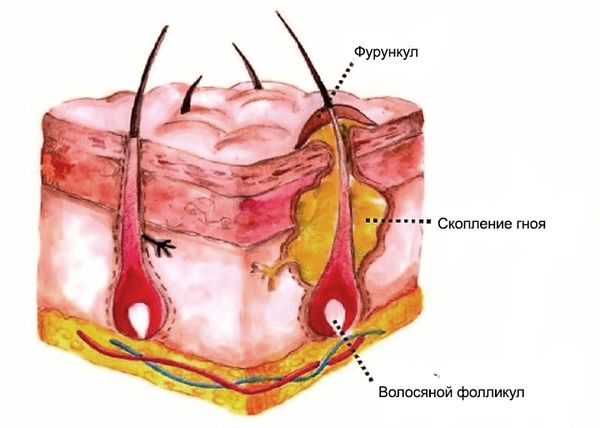
Вначале заболевания вокруг волосяного фолликула появляется небольшой красноватый, слегка болезненный узелок — это реакция на внедрение бактерий. В дальнейшем припухлость нарастает, приобретает форму пирамиды или конуса, который возвышается над поверхностью кожи. Боль при этом усиливается, и вокруг волоса появляется гной.
Фурункулы чаще всего развиваются на участках, где много волос: в области усов, бороды, головы, задней поверхности шеи, предплечья, кистей, внутренней части бёдер, на пояснице и ягодицах. Фурункулы не возникают в полости рта, на ладонях и подошвах.
К развитию фурункула может привести фолликулит — воспаление, ограниченное волосяным фолликулом, которое выглядит как небольшой желтоватый пузырёк, в центре которого расположен волос. При выдавливании пузырька инфекция может распространиться на окружающие ткани и разовьётся фурункул. Также он может появиться при выдавливании угрей.
Распространённость фурункулов
Большинство исследователей считают, что фурункулы одинаково распространены среди мужчин и женщин. Но есть наблюдения, что у мужчин заболевание возникает чаще — в 67,3 % случаев, особенно ему подвержены молодые люди в возрасте 14–35 лет [3] [13] . Возможно, это связано с более частым заражением золотистым стафилококком или сочетанием других неблагоприятных факторов.
В 60 % случаев фурункулы появляются зимой, но наиболее тяжёлые формы распространены весной и осенью [13] .
Факторы риска
К развитию фурункулов предрасполагает:
- Загрязнение кожи, например при несвоевременной смене полотенец, нательного и постельного белья, редком мытье рук, совместном использовании бритвы, полотенца и губки с другими членами семьи. Если фурункул уже развился, нужно мыть поражённую кожу с мылом или очищающим средством с низким pH и ежедневно менять постельное бельё, одежду и полотенца [15] .
- Микротравмы из-за трения одежды или расчёсов кожи, зудящих дерматозов, порезов и царапин.
- Повышенная влажность при высокой температуре воздуха.
- Переохлаждение или перегревание организма.
- Нарушения иммунной и эндокринной систем — ВИЧ-инфекция и другие иммунодефицитные состояния, сахарный диабет, гормональный дисбаланс и ожирение.
- Хронические заболевания, такие как атеросклероз и сердечно-сосудистая недостаточность[2][13] .
- Носительство золотистого стафилококка в полости носа[17] .
Кроме того, из-за ухудшения экологии, а также массового бесконтрольного и часто неграмотного приёма антибиотиков и противовоспалительных средств нарушается равновесие в микробных сообществах и начинает преобладать условно-патогенная микрофлора [13] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы фурункула
Заболевание обычно начинается после переохлаждения, простуды, микротравмы или загрязнения кожи [13] .
В области волосяного фолликула внезапно появляется боль, покраснение и конусовидная припухлость. Через несколько дней она увеличивается, и в центре вокруг фолликула образуется гнойно-некротический стержень синюшно-багрового цвета. Внешне он напоминает жерло вулкана, который вот-вот взорвётся. Боль становится постоянной, интенсивной, дёргающей и пульсирующей. Размер фурункула может быть от нескольких миллиметров до сантиметра и более.
Затем в центре фурункула возникает пузырёк с гноем. Когда он лопается, на его месте появляется гнойная корка, после удаления которой виден гнойно-некротический стержень.
![Фурункул [28]](https://probolezny.ru/media/bolezny/furunkul/furunkul-28_s_LcY2Aul.jpeg)
Далее в течение 3–5 дней происходит гнойное расплавление окружающих тканей. Гнойно-некротический стержень отторгается и образуется открытая, глубокая рана небольшого диаметра, из которой выделяется гной. Нередко, особенно при фурункулах на лице, страдает и общее состояние: повышается температура, болит голова, появляется слабость и озноб.
Патогенез фурункула
Развитию на коже патогенных микробов противостоят мощные защитные механизмы организма. Так, секрет потовых и сальных желёз поддерживает pH кожи на уровне 4,2–5,6, что неблагоприятно для инфекции. Размножение микробов также контролирует нормальная флора кожи, например непатогенные стафилококки выделяют ненасыщенные жирные кислоты, которые угнетают золотистый стафилококк.
Барьерная функция кожи нарушается при избытке кожного сала, изменениях в микробиоме коже и уровне pH, гормональных нарушениях, микротравмах, снижении местного и общего иммунитета. В результате на коже и внутри волосяных фолликулов создаются благоприятные условия для роста патогенных микроорганизмов [2] [12] .
Микробы могут повредить кожу, что приводит к воспалению. Его выраженность зависит от количества и патогенности проникших в организм бактерий, а также от того, насколько у человека крепкий иммунитет и есть ли очаги хронической инфекции. При воспалении в повреждённых участках расширяются сосуды, что проявляется покраснением и отёком. Иммунные клетки организма покидают сосудистое русло и скапливаются в межклеточном пространстве — возникает инфильтрация, т. е. уплотнение в зоне воспаления.
Затем иммунные клетки вступают в бой с бактериями. Погибшие защитники организма (лейкоциты и макрофаги) вместе с уничтоженными микробами образуют гной, который расплавляет окружающие ткани. Он распространяется в подкожно-жировую клетчатку и вглубь мягких тканей, при этом может развиться абсцесс, флегмона или сепсис — распространение инфекции по всему организму. Из-за этих осложнений пациент может погибнуть.
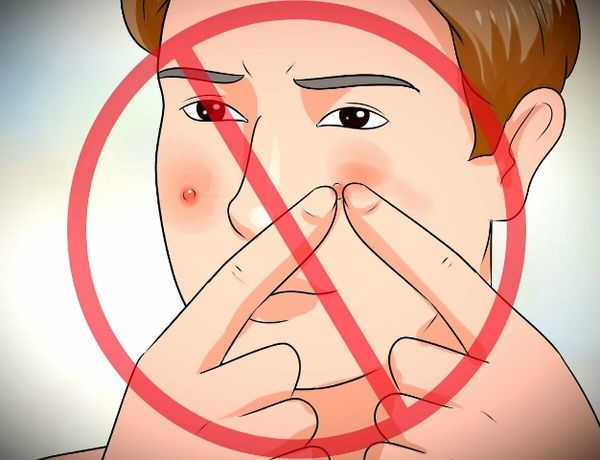
Риск осложнений повышается при попытке самостоятельно выдавить фурункул, особенно на лице. Возникает открытая рана, что позволяет бактериям из фурункула попасть в кровоток и распространиться по организму. Когда инфекция проникает в близлежащие участки кожи и поражает соседние волосяные фолликулы, развивается карбункул — гнойно-некротическое воспаление кожи и подкожной клетчатки вокруг группы волосяных мешочков и сальных желёз.
Классификация и стадии развития фурункула
Течение фурункула проходит в три стадии:
- Инфильтрация (созревание фурункула). На коже вокруг волосяного фолликула появляется болезненный узелок. Через 24–48 часов в устье волосяного фолликула формируется жёлтый пузырёк — пустула. На этой стадии фурункул ещё обратим, воспаление может стихнуть, а инфильтрат рассосаться.
- Формирование и отторжение гнойно-некротического стрежня (вскрытие фурункула). Волосяной фолликул подвергается гнойному расплавлению: увеличивается зона отёка, инфильтрат возвышается над кожей в виде пирамиды, а в её центре появляется гнойно-некротический стрежень. Кожа над ним постепенно расплавляется, а через несколько дней некротические массы отторгаются наружу и образуется язва, из которой отделяется гной.
- Рубцевание. Гной перестаёт отделяться, язва быстро заполняется зернистой тканью и постепенно заживает, образуется рубец.
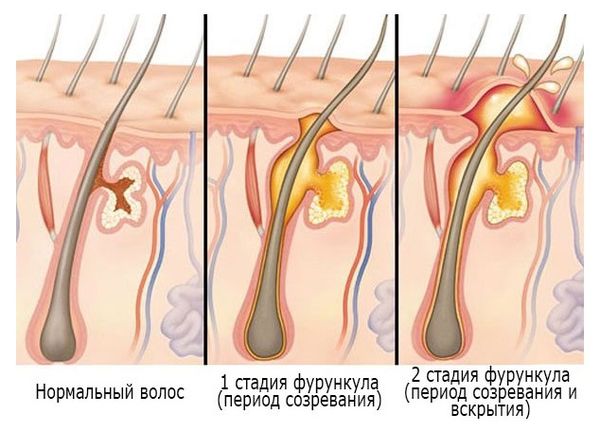
Длительность развития фурункула составляет от одной до двух недель и зависит от расположения и индивидуальных особенностей организма [3] .
Если фурункулов несколько, они расположены на разных участках тела и находятся на одной стадии развития, то такое состояние называют множественным фурункулом. Наличие нескольких фурункулов в разных участках тела и на разных стадиях говорит о фурункулёзе. При этом заболевании повышается риск распространения инфекции по организму, особенно на фоне ослабленного иммунитета.
Фурункулёз считается рецидивирующим, если в течение года происходит три или более приступов. К рецидивам может приводить заселение золотистым стафилококком передних отделов носа и тёплых влажных складок кожи, например за ушами, под отвисшей грудью и в паху [22] .
Осложнения фурункула
Почти в трети случаев фурункулы приводят к развитию осложнений:
- абсцесса;
- воспаления, гнойного расплавления близлежащих лимфатических узлов и окружающей жировой клетчатки;
- воспаления вен, особенно опасно поражение угловой вены лица;
- воспаления хряща уха или носа, но это нетипичное расположение для фурункула.
Такое разнообразие осложнений связано с анатомическими особенностями различных областей лица и туловища, на которых возник фурункул. Так, в области верхней губы и подбородка сальные железы наиболее многочисленны и залегают глубоко в подкожно-жировой клетчатке, что объясняет частое абсцедирование фурункула этих областей.
Если фурункул расположен в области носа, могут воспалиться хрящи носа. Особого внимания заслуживают фурункулы, расположенные в области носогубного треугольника — его ещё называют «треугольником смерти». Венозный и лимфатический отток от этих областей направляется в угловую вену, которая идёт к углу глаза, а от неё через глазную вену прямо в головной мозг. Перемещение микробного эмбола по этим сосудам может привести к тромбозу вен в головном мозге с абсцессом, воспалением оболочек и вещества мозга, а также к сепсису.
Осложнения часто развиваются при попытке самостоятельно выдавить фурункул, что невозможно, так как гнойно-некротический стержень расположен глубоко в мягких тканях — на границе кожи с подкожно-жировой клетчаткой. Попытка выдавить этот стержень приводит к распространению микробных эмболов по кровотоку и тканям. Грозный симптом в таком случае — болезненное уплотнение и покраснение по ходу лицевой вены [1] [3] .
Диагностика фурункула
При сборе анамнеза врач выясняет, когда пациент пытался выдавить прыщ или носил тесную одежду, в которой преет кожа. Диагноз ставится при осмотре, во время которого видно болезненное покраснение и уплотнение пирамидальной формы с волосяным фолликулом или гнойно-некротическим стрежнем в центре.
Чтобы определить тяжесть состояния, проводят общий развёрнутый анализ крови [5] . При тяжёлом течении увеличивается скорость оседания эритроцитов, повышается уровень С-реактивного белка, лейкоцитов и нейтрофилов, особенно молодых форм — палочкоядерных лейкоцитов (сдвиг лейкоцитарной формулы влево).
Для выявления сахарного диабета и нарушений углеводного обмена, которые могли способствовать развитию фурункула, проводят биохимический анализ крови.
Чтобы обнаружить возбудителя инфекции и назначить антибиотики, потребуется мазок с поверхности фурункула на чувствительность к антибактериальным препаратам [5] [6] [14] .
В стандарт медицинской помощи при фурункуле также входят:
- реакция Вассермана (RW) — определение антител к бледной трепонеме для дифференциальной диагностики с сифилисом;
- определение антигена к вирусу гепатита В и С;
- определение антител классов М и G к ВИЧ;
- коагулограмма (исследование системы свёртывания крови) [5][20] .
Также часто требуются консультации терапевта, дерматолога и эндокринолога, особенно при множественном фурункуле и фурункулёзе. Врачи смогут исключить сахарный диабет, ожирение, ВИЧ-инфекцию, вирусные гепатиты и другие заболевания, которые могли стать причиной фурункулёза [5] .
Дифференциальная диагностика
Фурункулы следует отличать от рожистого воспаления, которое вызвано стрептококком и никогда не переходит на волосяные фолликулы и сальные железы. Также дифференциальную диагностику проводят с гидраденитом — воспалением потовых желёз, которое зачастую развивается в подмышечной впадине. Кроме того, на ранних стадиях фурункул следует отличать от нагноившейся атеромы и от конглобатных угрей — тяжёлой формы акне.
Лечение фурункула
В зависимости от расположения фурункула и его стадии, лечение может проводиться амбулаторно или в стационаре, может ограничиваться консервативными методами или включать хирургические.
При фурункулах на лице необходима госпитализация в челюстно-лицевой стационар, так как могут развиться опасные для жизни осложнения. Фурункулы, расположенные на других участках тела, можно лечить амбулаторно.
На первой стадии фурункул успешно поддаётся консервативному лечению. Растворить инфильтрат можно комбинированными препаратами, например Тридермом, который содержит антибиотик, антимикотик и глюкокортикостероид. Эффективны повязки с антибактериальными мазями, например Левомеколем и Левосином. Также местно могут применяться Фузидовая кислота, Мупироцин, Неомицина сульфат, Бацитрацин, Хлоргексидин и Перекись водорода [15] .
На стадии формирования и отторжения гнойно-некротического стержня, кроме консервативного лечения, требуется хирургическое вмешательство. Во время операции фурункул рассекают под пенициллин-новокаиновой блокадой или местной анестезией. Затем гнойно-некротический стержень удаляют, а рану дренируют до тех пор, пока из неё не прекратит отделяться гной.
При выборе антибиотиков, принимаемых внутрь, следует учитывать чувствительность возбудителя к антибактериальным препаратам, которую определяют при микробиологическом исследовании.
Системные антибиотики рекомендуются:
- при фурункулах больше 5 мм;
- множественных фурункулах;
- признаках распространяющейся флегмоны;
- нарушении иммунитета;
- риске развития эндокардита;
- лихорадке.
Антибиотики не назначают при одиночном фурункуле меньше 5 мм и нормальной температуре тела.
Дозировка лекарства зависит от степени тяжести инфекции. Препаратом первой линии является Амоксициллин + клавулоновая кислота. Также могут применяться Доксициклин и Цефалексин, а при непереносимости — Клиндамицин. Курс лечения составляет 7–10 дней.
Когда рана очистилась от некротических масс, гнойное отделяемое сменилось сукровичным, а затем и вовсе прекратилось, применяют кератопластические препараты. Они рассасывают воспалительный инфильтрат и ускоряют заживление кожи. Когда рубец уже сформировался, применяют фото- и лазерную терапию, может потребоваться помощь косметолога.
В стадию заживления может проводиться плазмолифтинг, при котором в поражённый участок кожи вводят собственную плазму, богатую факторами роста нервов, эндотелия и лишённую эритроцитов. Плазма нормализует тканевое дыхание, регулирует водный баланс, стимулирует образование коллагена, эластина и межклеточного вещества. Плазмолифтинг позволяет активировать защитную систему кожи, ускорить заживление и повысить местный иммунитет, но такой метод противопоказан при активном воспалении [24] .
Из-за растущей устойчивости микроорганизмов к антибиотикам перспективны бактериофаги — «пожиратели бактерий», например стафилококковые бактериофаги. Их применяют как внутрь, так и местно на послеоперационной повязке [25] [27] .
Прогноз. Профилактика
Зачастую при своевременном и адекватном лечении прогноз благоприятный, но в 3–8 % случаев терапия неэффективна [17] .
Без лечения нагноившийся фурункул может прорваться наружу или распространиться вглубь тканей, расплавляя подкожно-жировую клетчатку и оставляя впоследствии грубые рубцы. Также заболевание может осложниться абсцессом или флегмоной. Реже фурункул спонтанно вскрывается с отделением гнойно-некротического стержня и последующим рубцеванием образовавшейся язвы.
Если фурункул лица осложнился тромбозом вен, абсцессом, воспалением головного мозга или сепсисом, то без лечения антибиотиками погибает 80–100 % пациентов, при применении антибиотиков — 20–30 %. Слепота, снижение силы мышц в одной половине тела и потеря слуха встречаются у 18–37 % заболевших [23] .
Кроме того, появление фурункула на лице усложняет хирургическое лечение и прогноз, так как даже при благоприятном исходе могут оставаться заметные шрамы и рубцы.
Если фурункулы возникают повторно, нужно исключить носительство золотистого стафилококка в области носа. Эти бактерии — часть нормальной кожной флоры, но они могут заселять ноздри, подмышечные впадины или другие кожные складки, приводя к развитию фурункулов [17] .
При рецидивах для борьбы с инфекцией врач может рекомендовать:
- в течение 5–10 суток дважды в день вводить в нос Мупироцин;
- ежедневно в течение 5–14 дней мыть тело 4 %-м хлоргексидиновым мылом и три раза в день полоскать рот 0,2 %-м раствором Хлоргексидина;
- ежедневно стирать полотенца, простыни и одежду;
- лечить всех членов семьи с симптомами и пользоваться индивидуальными полотенцами, губками и бритвами [19][20] .
Пациентам с рецидивирующим фурункулом также рекомендуется мыть руки гелем на спиртовой основе, особенно после прикосновения к заражённой коже или предмету, который непосредственно контактировал с дренированной раной.
Также пациентам с рецидивирующим фурункулёзом следует лечить предрасполагающие заболевания, такие как диабет и ожирение, не работать на пыльном производстве, носить свободную одежду и избегать высокой влажности. Если рецидивы абсцессов начались в раннем детстве и продолжаются во взрослом возрасте, нужно обследоваться на нейтрофильные расстройства [21] [22] . В таких случаях может потребоваться коррекция иммунитета совместно с врачом-иммунологом.
Список литературы
- Бородулина И. И., Климова И. С., Варванович М. С. Эпидемиология фурункула лица // Здоровье и образование в XXI веке. — 2006. — № 3. — С. 117.
- Климова И. С. Особенности патогенеза фурункула челюстно-лицевой области // Академический журнал Западной Сибири. — 2014. — № 2. — С. 75.
- Петров С. В. Общая хирургия. — 2-е издание, переработанное и дополненное. — СПб.: Питер, 2002. — 750 с.
- Общая хирургия. Том 2 / под ред. Г. П. Рычагова, П. В. Гарелика. — Минск: Вышэйшая школа, 2008. — 490 с.
- Дерматовенерология: национальное руководство / под ред. Ю. К. Скрипкина, Ю. С. Бутова, О. Л. Иванова. — М.: ГЭОТАР-Медиа, 2011. — 1052 с.
- Кожные и венерические болезни: руководство для врачей. Том 1. — 2-е издание, переработанное и дополненное / под ред. Ю. К. Скрипкина, В. Н. Мордовцева. — М.: Медицина, 1999. — С. 213–256.
- Российское общество дерматовенерологов и косметологов. Федеральные клинические рекомендации по ведению больных пиодермиями. — М., 2015. — 25 с.
- Руководство по челюстно-лицевой хирургии и хирургической стоматологии / под ред. А. А. Тимофеева. — М., 2012.
- Хирургическая стоматология и челюстно-лицевая хирургия: национальное руководство / под ред. А. А. Кулакова, Т. Г. Робустовой, А. И. Неробеева. — М.: ГЭОТАР-Медиа, 2010. — 928 с.
- Ефимов Ю. В. Фурункулы и карбункулы челюстно-лицевой области. — М.: Мед. книга, 2012. — 48 с.
- Rehmus W. E. Furuncles and Carbuncles // MSD Manual. — 2022.
- Бородулина И. И., Климова И. С., Железнова Е. А., Соловьёва Т. Л. Микробный пейзаж кожи при фурункуле лица // Забайкальский медицинский вестник. — 2009. — № 2. — С. 22–24.
- Никольский В. Ю., Имбряков К. В. Фурункулы и карбункулы лица // Российский стоматологический журнал. — 2013. — № 5. — С. 52–56.
- Министерство здравоохранения РФ. Стандарт первичной медико-санитарной помощи больным с абсцессом кожи, фурункулом и карбункулом: приказ от 18.12.2021 № 774.
- Салава А. Абсцесс кожи и фолликулит // Справочная система для врачей на основе доказательной медицины «Алгом». — 2022.
- Абсцессы кожи, фурункулы и карбункулы // Справочная система для врачей на основе доказательной медицины «Алгом». — 2021.
- Mistry R. D. Skin and soft tissue infections // Pediatr Clin North Am. — 2013. — № 5. — Р. 1063–1082. ссылка
- Stevens D. L., Bisno A. L., Chambers H. F. Practice guidelines for the diagnosis and management of skin and soft tissue infections: 2014 update by the Infectious Diseases Society of America // Pediatr Clin North Am. — 2013. — № 5. — Р. 1063–1082.ссылка
- Liu С., Bayer А., Cosgrove S. E. et al. Clinical practice guidelines by the infectious diseases society of america for the treatment of methicillin-resistant Staphylococcus aureus infections in adults and children // Clin Infect Dis. — 2011. — № 3. — Р. e18–55. ссылка
- Министерство здравоохранения РФ. Стандарт специализированной медицинской помощи при абсцессе, фурункуле, карбункуле кожи: приказ от 9.11.12. № 838н.
- Stevens D. L., Bisno A. L., Chambers H. F. et al. Practice Guidelines for the Diagnosis and Management of Skin and Soft Tissue Infections: 2014 Update by the Infectious Diseases Society of America // Clinical Infectious Diseases. — 2014. — Vol. 59. — P. e10–e52.ссылка
- Ibler K., Kromann C. Recurrent furunculosis — challenges and management: a review // Clin Cosmet Investig Dermatol. — 2014. — № 7. — Р. 59–64. ссылка
- Khatri I. A., Wasay M. Septic cerebral venous sinus thrombosis // J Neurol Sci. — 2016. — P. 221–227. ссылка
- Айвазян А. А., Липова Е. В., Просянникова Н. В. Морфометрическая оценка эффективности применения обогащённой тромбоцитами плазмы для лечения длительно незаживающих ран кожи // Экспериментальная и клиническая дерматокосметология. — 2014. — № 1. — С. 3–5.
- Касенова Н. С. Клинический опыт применения бактериофагов в комплексном лечении фурункулов и карбункулов челюстно-лицевой области // Здравоохранение Кыргызстана. — 2012. — № 5. — С. 44–46.
- Чушков Ю. В. Бактериофаги в лечении и профилактике инфекционных заболеваний // Фарматека. — 2011. — № 6. — С. 34–41.
Фурункул наружного слухового прохода
Фурункул уха — болезненное воспаление волосяного мешочка слухового канала. Симптомы, анатомия и лечение.

эксперт по лор-патологиям
Рейтинг статьи
5.00 (Проголосовало: 3)
Что такое фурункул?
Фурункулом называется воспаление волосяного мешочка вследствие его закупорки и инфицирования — соответственно, этот процесс может локализоваться лишь в местах, покрытых волосами. Одно из самых болезненных областей, где может возникнуть фурункул — ухо. К счастью, это намного менее опасный фурункул, нежели фурункул носа.
Поскольку наружный слуховой канал выстлан волосяным покровом, то и там мы встречаемся с воспалением волосяного мешка, а поскольку нижняя челюсть одна из стенок слухового канала, то и обычное жевание вызывает резкие боли.

Симптомы фурункула наружного слухового прохода
Можно выделить основные классические проявления фурункула уха:
- сильная боль при касании уха и недомогание;
- участок локальной припухлости с красным оттенком кожи над ней;
- боль, усиливающаяся при жевании;
- повышение температуры тела.
Как правило, симптомы нарастают почти с каждым часом, и фурункул созревает уже на третий день возникновения.
Лечение фурункула уха
От стадии начала фурункула (инфильтрации) до его созревания (абсцедирования) редко проходит дольше 3 дней — и врач-оториноларинголог при такой ситуации должен опорожнить гнойный очаг, чтобы предотвратить распространение фурункула по всему уху.
Это ключевой элемент лечения наряду с местной антибиотикотерапией, а порой и системным приемом антибиотиков. И чтобы антибиотики попали точно в цель, следует с краев вскрытого фурункула (не сам гной!) взять посев на микрофлору. Основными возбудителями выступают стафилококки (реже синегнойная палочка и стрептококки), которые в норме и так живут на поверхности нашей кожи, но при стрессе или травме они активируются, вызывая воспаление.
Фурункулы редко бывают сами по себе и их частая периодичность — явный повод обратиться к эндокринологу (контроль обмена глюкозы) и иммунологу (на исключение анемии и других иммунодефицитов).
Не занимайтесь самолечением!
Есть несколько пунктов, которые строго нельзя делать при подозрении на фурункул:
- греть область воспаления;
- мочить его;
- пытаться самому вскрыть фурункул.
Также фурункул уха может быть спутан с некоторыми другими болезнями из этой анатомической околоушной зоны:
- наружный отит;
- средний отит;
- перихондрит ушной раковины;
- болезни височно-нижнечелюстного сустава;
- тройничная невралгия;
- воспаление околоушной слюнной железы;
- воспаление 8-ого зуба верхней челюсти.
Поэтому, для выставления верного диагноза и, соответственно, верного лечения следует при первых симптомах обратиться к специалисту.
Своевременное обращение к врачу поможет сохранить Ваше здоровье.
Не откладывайте лечение, звоните прямо сейчас. Мы работаем круглосуточно в Москве.
Источник https://rami.clinic/zabolevaniya/furunkul-naruzhnogo-ukha/
Источник https://probolezny.ru/furunkul/
Источник https://lorlor.ru/articles/furunkul-naruzhnogo-slukhovogo-prokhoda/