Фурункул у ребенка
Фурункул у ребенка — это острое гнойно-некротическое воспаление волосяного фолликула и окружающих тканей. Причины патологии — инфицирование бактериями (стафилококками, стрептококками) на фоне снижения иммунитета, кожных повреждений, хронических состояний. Заболевание протекает в 3 стадии: покраснение и инфильтрация, формирование некротического стержня и гнойное расплавление, отторжение омертвевших тканей и рубцевание дефекта. Диагностика включает осмотр ребенка, дерматоскопию, исследование крови, бакпосев отделяемого. Лечение проводится местными препаратами, по показаниям дополняется иммунокоррекцией, системными антибиотиками, хирургическим вмешательством.
МКБ-10
L02 Абсцесс кожи, фурункул и карбункул
- Причины
- Патогенез
- Симптомы фурункула у ребенка
- Осложнения
- Диагностика
- Лечение фурункула у ребенка
- Консервативная терапия
- Хирургическое лечение
Общие сведения
Фурункулы — самое распространенное гнойное поражение кожи в детской хирургии, частота встречаемости которого остается стабильной на протяжении многих лет. Оно развивается в любом возрасте, зачастую наблюдается у подростков с проблемной кожей лица или хроническими метаболическими расстройствами. Воспаление в 65% случаев локализовано на лице, причем самой опасной считается зона носогубного треугольника. Особенности патологии у детей: склонность к быстрому распространению процесса на соседние ткани и высокий риск осложнений.

Фурункул у ребенка
Причины
Основной возбудитель заболевания — золотистый стафилококк, который составляет до 90% всех случаев этиологии фурункулов, выявляемых у детей. Реже патология вызвана белым стафилококком или инфекциями стрептококковой группы. В норме у ребенка присутствует стафилококковая флора на коже, но под действием неблагоприятных факторов равновесие сдвигается в сторону патогенных видов этих микроорганизмов. Образованию фурункулов способствуют следующие причины:
- Повреждения кожи. Микротрещины, царапины и расчесы служат входными воротами для золотистого стафилококка, что имеет особое значение у детей, которые хуже соблюдают правила гигиены, чем взрослые. Развитие фурункула провоцируют дерматологические болезни: экзема, атопический дерматит, паховая эпидермофития.
- Снижение иммунитета. Активация патогенной флоры происходит при угнетении защитных сил организма, что может быть обусловлено как временными факторами (перенесенное ОРВИ, операция или травма), так и врожденными формами иммунодефицитов.
- Сахарный диабет. Нарушения обмена углеводов у детей и подростков — основные причины формирования рецидивирующих и множественных фурункулов. Это связано со снижением естественной реактивности и изменением физико-химических свойств кожного покрова.
- Хронические инфекции. Фурункулы у ребенка развиваются при наличии в организме персистирующего инфекционного очага, что наблюдается при туберкулезе, хроническом пиелонефрите, синусите или бронхите. Гнойники слухового прохода могут формироваться вследствие мацерации кожи воспалительным экссудатом при наружном или среднем отите.
Патогенез
Независимо от причины, в начале заболевания гнойное воспаление возникает в устье волосяного фолликула (остиофолликулит). В месте поражения формируется небольшая пустула, которая содержит лейкоциты, фибриновые отложения и патогенные микроорганизмы. Далее бактерии распространяются по всей фолликулярной полости, вызывая тотальное воспаление, образование инфильтрата и некроз окружающих мягких тканей.
Следующая стадия — расплавление зоны некроза и формирование большого гнойного очага вокруг волосяного фолликула. Спустя несколько дней покрышка фурункула истончается, поэтому гнойное содержимое вместе с некротическим стержнем выходит наружу. Образовавшийся дефект тканей замещается соединительной тканью. При этом у ребенка формируется рубец различной величины, что зависит от размера фурункула, особенностей кожной регенерации.
Симптомы фурункула у ребенка
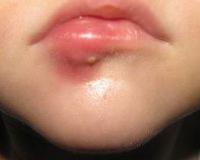
У детей развитие фурункула включает 3 последовательные стадии: инфильтрацию, некроз и нагноение, заживление. На начальном этапе на коже появляется небольшой гнойный прыщ, который окружен венчиком покраснения. Ребенка беспокоят зуд и покалывание в зоне поражения, но болевых ощущений у него нет. К концу 2-х суток образуется выступающий над поверхностью кожи красный инфильтрат, при прикосновении к которому чувствуется боль.
Постепенно в центре покраснения выделяется желтое пятно с темной точкой некроза, что указывает на формирование стержня с переходом фурункула во вторую стадию. Она длится в течение 3-7 дней, после чего пустула вскрывается, и гнойно-некротические массы выделяются наружу. Затем начинается 3 стадия — отечность и покраснение постепенно уменьшаются, рана подсыхает и затягивается с формированием белесого рубца.
При небольших единичных гнойниках общее состояние остается удовлетворительным. Крупные фурункулы на лице и множественные высыпания (фурункулез) — причины появления системных симптомов: недомогания, ухудшения аппетита, повышения температуры тела. Если гнойник расположен в носу или наружном слуховом проходе, ребенок жалуется на невыносимую боль.
Осложнения
У детей гнойные процессы быстрее распространяется по подкожной клетчатке, поэтому даже небольшие фурункулы могут спровоцировать обширное воспаление и возникновение флегмоны. Наиболее тяжелое течение болезни характерно для гнойников, расположенных на лице, поскольку по хорошо развитой венозной и лимфатической сети микроорганизмы могут распространяться на венозные синусы твердой мозговой оболочки, вызывая у ребенка менингит.
У подростков прогрессирующий тромбоз вен и сепсис зачастую связаны с насильственными попытками «выдавить» гнойник, который сначала принимают за обычное угревое высыпание. При любой локализации фурункула возможны лимфангиты, регионарные лимфадениты. При множественных гнойниках в разных анатомических зонах тела говорят о фурункулезе.
Диагностика
Обследованием занимается детский дерматолог, а при серьезном и обширном поражении в области лица требуется участие хирурга или ЛОР-хирурга. Постановка диагноза не представляет трудностей, проводится при стандартном физикальном осмотре и дерматоскопии. Для уточнения диагноза и выяснения причины (при фурункулезе и рецидивирующих вариантах) назначаются:
- Микробиологический анализ. Микроскопия отделяемого фурункула и бакпосев требуются для установления вида возбудителя, чтобы подобрать адекватное лечение. Процедура обязательно рекомендуется детям с иммунодефицитами и частыми рецидивами болезни, поскольку у них гнойники могут быть вызваны атипичной флорой.
- Анализы крови. Проводится стандартная гемограмма и биохимическое исследование, чтобы выявить признаки хронического воспалительного процесса или другие отклонения работы организма. Выполняется анализ крови на сахар, при необходимости ребенку делают глюкозотолерантный тест. Больным с фурункулезом показана расширенная иммунологическая диагностика.
- Визуализационные методы. Для выявления причины частого появления фурункулов у ребенка делают ультразвуковое сканирование органов брюшной полости и почек, риноскопию и фарингоскопию, рентгенографию органов грудной клетки. В сомнительных случаях необходима консультация гастроэнтеролога, пульмонолога, эндокринолога, других специалистов.
Лечение фурункула у ребенка
Консервативная терапия
Детей с небольшими фурункулами можно лечить в амбулаторных условиях, обязательной госпитализации подлежат пациенты с гнойниками, расположенными на лице, в области крупных суставов. При отсутствии осложнений врачи ограничиваются местной терапией кожного поражения, которая подбирается дифференцировано с учетом стадии заболевания:
- На инфильтративной стадии очаг смазывают спиртовыми растворами и йодной настойкой, используют сухое тепло, накладывают влажно-высыхающие повязки с мазями, ускоряющими созревание гнойника.
- При переходе в стадию гнойно-некротического расплавления назначают антибактериальные мази, повязки, пропитанные протеолитическими ферментами, регулярную обработку раны антисептиками для более быстрого очищения полости фурункула.
- На стадии заживления для профилактики осложнений продолжают применять местные противомикробные средства в комбинации с мазевыми составами, улучшающими регенерацию поврежденных тканей.
Фурункулы лица требуют системной интенсивной терапии. Чтобы предотвратить распространение микроорганизмов на мозговые сосуды, ребенку перорально или внутривенно назначаются антибиотики. При признаках внутричерепных осложнений рекомендовано интракаротидное введение препаратов. В подобных случаях показан строгий постельный режим, ребенку запрещают жевать и разговаривать.
Для предупреждения обострений при хроническом рецидивирующем фурункулезе необходимо устранить причины заболевания. Для этого применяют иммуномодулирующую терапию. Она направлена на улучшение работы фагоцитарного звена иммунитета, стимуляцию выработки иммуноглобулинов и повышение их связывающей способности. Для повышения иммунитета также эффективны аппаратные методы: ВЛОК и УФОК, аутогемотерапия.
Хирургическое лечение
Показаниями к неотложному оперативному вмешательству являются местные осложнения фурункулов у ребенка — абсцессы, флегмоны. Хирургическая помощь необходима для вскрытия и дренирования участка гнойного воспаления, чтобы ускорить заживление и не допустить системного распространения инфекции. Лечение осложнившегося фурункула проводится по общим принципам гнойной хирургии, в послеоперационном периоде продолжают местную терапию антибиотиками и ранозаживляющими средствами.
Прогноз и профилактика
Неосложненные фурункулы заживают за несколько недель, оставляя практически незаметный рубец. Менее благоприятный прогноз при рецидивирующем течении фурункулеза с обострениями чаще 1-2 раз в год. При развитии тромбофлебита и внутричерепных осложнений без экстренной терапии летальность достигает 9%. С профилактической целью необходимо соблюдать гигиену кожи, обеспечить коррекцию хронических болезней и иммунных нарушений.
Литература
1. Структура и особенности течения фурункула лица в детском возрасте/ Р.О. Фалчари// Актуальные проблемы экспериментальной и клинической медицины. — 2017.
2. Фурункул носа у детей/ Е.С. Ковалец, Е.Ю. Радциг, А.П. Китайгородский// Педиатрия. — 2011.
3. Детская хирургия/ А.А. Лосев. — 2009.4. Принципы диагностики и лечения хронического рецидивирующего фурункулеза/ Н.Х. Сетдикова, К.С. Манько, Т.В. Латышева// Лечащий врач. — 2005.
Пиодермии у детей: поражение кожи с гнойным воспалением

Детская кожа обладает особым строением, и она гораздо более чувствительна к негативным внешним воздействиям, нежели у взрослых. Поэтому среди детей чаще встречаются инфекционные поражения кожи в виде различных вариантов пиодермии, гнойного воспаления эпидермиса и подлежащих слоев. Немалую роль в их развитии играют условно-патогенные микробы по типу стрепто- и стафилококка, которые могут быть переданы от взрослых или через окружающие предметы. В лечении подобных патологий необходима активная тактика, в том числе и применение антибиотиков, чтобы подавить процесс воспаления и не получить осложнений.

Какие проблемы с кожей помогут решить средства с гиалуроновой кислотой?
Сухость кожи, чувство стянутости — всё это и другие проблемы, которые решают средства с гиалуроновой кислотой.
Пиодермии: гнойное воспаление
Пиодермия является группой кожных заболеваний, которые объединяются сходной симптоматикой (острое гнойное воспаление) и вызываются особыми патогенными микробами — обычно это стафилококк или стрептококк. Чаще всего пиодермии возникают у детей из-за особенностей иммунитета и строения кожи. Пиодермии относятся к инфекционно-воспалительным заболеваниям кожи, при них воспаление провоцируется микробным поражением эпидермиса и подлежащих тканей, возникают гнойнички по всему телу или в определенных локализациях. Встречаются такие типы воспаления в любом возрасте, но наиболее распространены среди новорожденных и детей раннего возраста.
Причины формирования: строение кожи, особенности иммунитета
Обычно пиодермии у детей возникают в результате активации собственной условно-патогенной флоры, постоянно находящейся на коже при ее травмировании, создании особых условий или резком снижении иммунитета. Как результат — формируется воспаление и гнойнички по всему телу либо локально на лице, в определенной зоне. Кроме того, дети часто инфицируются, подхватывая инфекцию от больных взрослых, или в результате контактов с вещами, игрушками или средствами гигиены больных детей в организованных детских коллективах.
У новорожденных и детей раннего возраста гнойнички по всему телу возникают в результате:
- Повышенной ранимости и чувствительности кожи к внешним раздражителям.
- Незавершенного формирования местной иммунной защиты кожи.
- Несовершенства процессов терморегуляции.
- Физиологических особенностей строения: детская кожа имеет истонченный и разрыхленный роговой слой эпидермиса с близко расположенными к поверхности протоками желез, специфическим составом пота, способствующим размножению микробов.
- Микротравм и опрелостей, от которых нередко страдает младенческая кожа, сквозь них инфекция легко поражает ткани.
Причины пиодермий у детей постарше
У детей чуть постарше (в возрасте после трех лет и у подростков) факторами, влияющими на развитие пиодермии становятся:
- Нарушения в питании и гиповитаминозы.
- Несоблюдение правил личной гигиены и загрязненность кожи, если дети плохо следят за своим здоровьем.
- Болезни органов пищеварения и печени, что затрудняет всасывание витаминов и минералов, усвоение нутриентов.
- Повышенная чувствительность организма к аллергенам, инфицированные аллергодерматиты.
- Стрессы и нарушения функционирования нервной системы.
- Нарушения обмена веществ, эндокринные, кожные и сосудистые патологии.
Нередко дети страдают от кожных поражений вторичного происхождения, возникающих на фоне инфицирования патогенной флорой мелких ссадин, расчесывания зудящих сыпей, сдирания корочек и трещин.
Роль стафилококка или стрептококка в патологии

Микробные поражения у детей разделяются по причинам возникновения на спровоцированные такими возбудителями, как стафилококк или стрептококк. К стрептококковым пиодермиям относят эктиму, простой лишай на лице и импетиго. К пиодермиям, которые провоцирует стафилококк, относятся фолликулит и фурункулез, абсцессы множественной локализации и карбункулы. Пиодермия у детей может быть вызвана и смешанной флорой, при этом течение ее обычно тяжелое и осложненное. Также могут быть варианты пиодермии у ребёнка гнойно-аллергического происхождения при присоединении микробной флоры к явлениям диатеза, экземы или атопического дерматита. Особую роль в этом поражении также играет стафилококк, как микроб, часто присутствующий в составе кожной флоры.
Лечение пиодермий: местная терапия, антибиотики
Если диагностирована пиодермия у детей — лечение назначается немедленно. При этом дети подвергаются изоляции в виду заразности болезни. Лечение необходимо подбирать с учетом чувствительности микробов к антибиотикам и индивидуальной переносимости лечения ребёнком. Кроме того, необходимо детальное обследование всех органов и иммунной системы. Пиодермия у детей подразумевает местную и системную терапию. В местную включаются:
- Смазывание пораженных поверхностей анилиновыми красителями или йодом.
- Обработка не вовлеченной кожи растворами спиртов (салициловый или борный).
- Ванночки на поврежденные зоны и для рук ребёнка с растворами сульфата цинка либо марганцовки.
- Для размягчения и удаления корочек применяют мази с антибиотиками или антисептиками. Для лечения пораженных участков применяют мази, включающие в себя антибиотики Линкомицин или Эритромицин.
- При выраженном зуде и беспокойстве применяются местные кортикостероидные препараты — преднизолоновая мазь, Оксикорт или Лоринден.
- При крупных фурункулах или карбункулах показана их хирургическая обработка.
Тяжелое течение пиодермии подразумевает применение системной терапии. При этом ребёнку назначаются антибиотики с учетом чувствительности возбудителя — пенициллины или цефалоспорины. При непереносимости антибиотиков показаны сульфаниламиды под строгим контролем врача. Для устранения зуда применяют антигистаминные препараты в каплях и таблетках. Показана иммунотерапия растительными препаратами и синтетическими аналогами, препараты интерферонов. Если результаты неудовлетворительные, применяют специфическую иммунотерапию — стафилококковые бактериофаги, гипериммунную плазму или фильтраты. Показана аутогемотерапия и введение гистоглобулина, физиотерапевтическое лечение — УФО местно и облучение крови.
Прогноз при пиодермии всегда серьезный, без лечения процесс может стать распространенным. Заболевание заразно и требует изоляции ребёнка и проведение мер по дезинфекции.
Фурункул у ребенка
Фурункул – это гнойное воспаление волосяного фолликула, затрагивающее также окружающие ткани. Заболевание чаще всего возникает на фоне снижения иммунитета. Без своевременного лечения фурункул у ребенка может стать причиной опасных осложнений, особенно если он расположен на лице (в носу, на губе, на щеке, на лбу, подбородке и т. п.) или шее.
Фурункулы могут встречаться как у маленьких детей, так и у подростков. На сегодняшний день они являются самым распространенным гнойным поражением кожи. Воспаление может затронуть любой участок, где имеются волосяные фолликулы. Наиболее часто фурункулы появляются на голове и шее ребенка, реже на теле (в паху, на спине или животе, под мышкой), на ногах и руках. Главная особенность течения этой патологии у детей – высокий риск перехода воспаления на соседние ткани и структуры, а также распространение его с током крови, приводящее к развитию опасных осложнений.
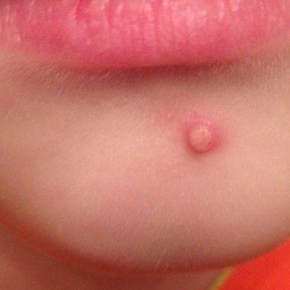
Причины появления фурункулов у детей
Наиболее часто воспаление развивается из-за поражения тканей золотистым стафилококком, реже возбудителем являются другие группы стафилококков или стрептококки. Все они находятся на коже практически постоянно, но при нормальном состоянии иммунитета не могут вызвать заболевание. Патологический процесс запускается при воздействии тех или иных неблагоприятных факторов:
- ранки, царапины на коже;
- кожные заболевания (экзема, атопический дерматит);
- снижение иммунитета на фоне ОРВИ, операций, травм, обострения хронических заболеваний);
- врожденные иммунодефицитные состояния;
- сахарный диабет и нарушения обмена веществ (нередко становятся причиной постоянного появления фурункулов у ребенка);
- хронические инфекции: туберкулез, пиелонефрит, синусит и т. п.
Патогенез и стадии развития
В процессе развития фурункул проходит через три последовательные стадии:
- начальная (инфильтрация): воспалительный процесс начинается в устье фолликула и постепенно распространяется;
- некротическая (созревание): воспаление захватывает всю полость фолликула, вызывая омертвение и гнойное расплавление тканей; процесс длится от нескольких дней до 2 недель и заканчивается разрывом кожи над центром фурункула;
- стадия заживления: после истечения гноя и очистки полости очага происходит ее постепенное рубцевание с образованием шрама.
Симптомы фурункула у ребенка
Основные симптомы фурункула у годовалого ребенка, детей дошкольного и школьного возраста одинаковы и зависят от стадии развития заболевания. На начальном этапе на коже появляется участок покраснения, который постепенно увеличивается, но практически не вызывает неприятных ощущений. По мере прогрессирования патологии в центре очага появляется гнойный участок, а зона воспаления увеличивается в размерах и становится резко болезненной. Затем внутри полости формируется некротический стержень, который со стороны выглядит как темная точка в самом центре фурункула. Через несколько дней гнойник прорывается, его содержимое выходит наружу, после чего начинается процесс заживления.
Небольшой фурункул, особенно если он расположен на руке, ноге или пальце ребенка, редко вызывает общие симптомы. При множественных воспалительных очагах, а также при локализации в области с большим количеством кровеносных и лимфатических сосудов (лицо, шея, пах, подмышечные впадины), у малыша может повыситься температура, появиться слабость, недомогание и другие признаки общей интоксикации.
Осложнения
Фурункулы опасны как для грудного ребенка, так и для подростка и даже для взрослого. Инфекция может легко распространиться на соседние органы и ткани, вызывая гнойные осложнения: флегмоны, лимфадениты, синуситы, менингиты и даже сепсис. Именно поэтому категорически запрещается выдавливать гнойники или пытаться вскрыть их самостоятельно!
Диагностика фурункулов у детей
Диагностикой и лечением фурункулов у детей занимается дерматолог, нередко требуется помощь хирурга и/или оториноларинголога. Постановка диагноза не представляет затруднений, поскольку образование хорошо видно при обычном осмотре. Если фурункулы появляются у ребенка слишком часто и/или в большом количестве, требуется более детальное обследование для уточнения причины этого состояния. В зависимости от ситуации назначается:
- микроскопия и бакпосев содержимого гнойника;
- общий и биохимический анализ крови;
- глюкозотолерантный тест при подозрении на сахарный диабет;
- исследование состояния иммунитета;
- УЗИ внутренних органов, обследование полости носа и носовых пазух, рентген органов грудной клетки и другие исследования, направленные на поиск хронических очагов воспаления.
Нередко к обследованию присоединяются детские врачи других специальностей: эндокринологи, пульмонологи, гастроэнтерологи и иммунологи.
Кроме того, при подозрении на развитие фурункула, необходимо в обязательном порядке подключить к диагностике детского хирурга. Его вмешательство поможет своевременно заметить образование абсцесса и принять необходимые меры (вскрытие гнойника, промывание полости, перевязки).
Источник https://www.krasotaimedicina.ru/diseases/children/furuncle
Источник https://medaboutme.ru/articles/piodermii_u_detey_porazhenie_kozhi_s_gnoynym_vospaleniem/
Источник https://www.smdoctor.ru/disease/furunkul/