Лечение бесплодия у мужчин — причины, признаки, диагностика

Распространенное мнение о том, что если женщина не беременеет — то значит причина в ней, зачастую является ошибочным. Мужское бесплодие встречается не реже, чем женское. Можно ли помочь мужчине в данном случае? Давайте разберемся, какой врач лечит мужское бесплодие, где его нужно лечить и как оно вообще лечится. Современная медицина имеет большие возможности проведения качественного лечение мужского бесплодия, применение различных методов лечения в совокупности с медикаментозными препаратами и изменения стиля жизни мужчины позволяет достичь хороших результатов при решении данной проблемы.
Причины мужского бесплодия
Мужское бесплодие означает неспособность мужчины оплодотворить женщину. О данной проблеме можно вести речь, если беременность у женщины не наступает в течение года после начала регулярной половой жизни без контрацептивов.
Бесплодие у мужчин может иметь различные причины, но в его основе всегда лежат три основных фактора:
- нарушение жизнеспособности либо подвижности сперматозоидов;
- существенное снижение числа сперматозоидов;
- нарушение прохождения сперматозоидов по семявыносящим путям.
К таким последствиям могут приводить врожденные либо приобретенные заболевания. Так, наиболее частыми причинами мужского бесплодия являются:
- варикоцеле;
- травмы яичек, их перекрут;
- инфекционные заболевания (бесплодие у мужчин и паротит – тесно связанные состояния, также к нарушению репродуктивной функции могут приводить инфекции, передающиеся половым путем);
- воспалительные заболевания предстательной железы, мочеиспускательного канала;
- иммунологические и гормональные нарушения;
- воздействие токсических веществ: алкоголя, наркотиков, некоторых фармакопрепаратов.
Прежде всего, мужчине следует сдать необходимые анализы для обнаружения и подтверждения факта бесплодия. Сделать это можно в центре планирования семьи или клинике лечения мужского бесплодия. Если вас интересует лечение в Москве, то с этим не будет проблем, поскольку в любом медицинском центре есть специализированный врач – андролог. Если в вашем городе нет таких клиник, то провериться на бесплодие можно у уролога или андролога в местной поликлинике.
Инфекционный паротит (свинка) как причина бесплодия
По статистике, каждый четвертый бесплодный мужчина приобрел это заболевание после перенесенного инфекционного паротита, который в народе называют свинкой. Бесплодие у мужчин после свинки развивается в связи с тем, что вирус паротита поражает половые железы (яички у мальчиков). Осложнение паротита проявляется орхитом (воспаление яичка), что также негативно сказывается на репродуктивных возможностях мужчин. Нужно отметить, что не всегда при эпидемическом паротите поражаются яички, это возникает только при тяжелом орхите. Более легкие формы свинки могут никак не повлиять на развитие яичек у будущих мужчин!
Может ли краснуха быть причиной бесплодия у мужчины?
Краснуха – это тоже вирусное заболевание. Как правило, это заболевание, перенесенное в детстве (до 5 лет). Само по себе заболевание никак не влияет на репродуктивную функцию мужчины, но в острый период болезни у мальчиков есть вероятность орхита, что в конечном итоге и может стать причиной возникновения бесплодия.
Влияние венерических заболеваний на развитие бесплодия
Есть сходные причины женского и мужского бесплодия — это бесплодие, возникшее на фоне хронических инфекций, передающихся половым путем:
- трихомониаз;
- уреаплазмоз;
- гонорея;
- хламидиоз.
Хламидиоз у мужчин может являться причиной бесплодия, поскольку хламидии вызывают стойкий воспалительный процесс в органах репродуктивной системы.
Диагностика бесплодия у мужчин
Что нужно делать, если есть подозрение на мужское бесплодие и как это выявить? Лучше всего сразу обратиться к андрологу — врачу, диагностирующему мужское бесплодие. На сегодняшний день при бесплодном браке экономически целесообразным считается сначала сделать тест на бесплодие у мужчины, а потом уже обследовать женщину. Какие бы причины ни вызвали мужское бесплодие, всегда будут изменения в спермограмме. Проверка начинается с того, что мужчина должен пройти тест – сдать сперму на анализ.
Проверка спермы позволяет определить общее количество и активность сперматозоидов, уровень кислотности. Далее, при наличии отклонений в спермограмме обследование заключается в микробиологическом исследовании спермы, ультразвуковой и рентгеновской диагностике органов малого таза.
УЗИ диагностика мужского бесплодия позволяет выявить отклонения в строении яичек, предстательной железы и некоторые аномалии развития.
Как определить бесплодие у мужчины, если оно связано с проходимостью его семявыводящих протоков?
В этом случае используется рентгенодиагностика с применением контраста.
Диагностика включает также гормональное исследование. Исследования гормонов позволяют установить бесплодие гормонального характера. Генетическое исследование выявляет генетическое бесплодие.
При проведении иммунологического исследования выявляется иммунологическое мужское бесплодие . С этой целью проводят МАР тест спермы и крови, посткоитальный тест и тест латекс-агглютинации.
Симптомы мужского бесплодия
Первые признаки бесплодия у мужчин не всегда выявляются сразу. Но есть врожденные состояния, которые позволяют заподозрить возможное развитие нарушения репродуктивной функции. Они будут выражаться в неопущении яичек – наличии крипторхизма. Неопущение яичек обусловлено гормональными причинами. Для сохранения сперматогенеза в будущем рекомендуется оперативное лечение в раннем возрасте, что оказывает положительное влияние на рост яичка и его функцию. Первые признаки можно заподозрить при наличии варикоцеле, которое часто выявляется в подростковом возрасте. Если расширение вен семенного канатика не устранить, то патология прогрессирует, и с наступлением фертильного возраста проявляется мужское бесплодие, связанное с варикоцеле.
Выявляемый еще в подростковом возрасте, врожденный гипогонадизм будет причиной задержки полового развития, что также можно считать признаком потенциального бесплодия у мужчины. Важно раннее выявление первичного гипогонадизма и проведение заместительной терапии для стимуляции полового развития.
Признаками мужского бесплодия могут быть маленькие яички тестоватой консистенции, внешние признаки евнухоидизма, низкий рост оволосение по женскому типу, развитые грудные железы. На это необходимо обратить внимание и обратиться к врачу урологу.
Основными симптомами мужского бесплодия по нормам ВОЗ принято считать: малое количество спермы (менее 0,5 мл), эректильная дисфункция, ожирение, женские черты строения фигуры. О бесплодии у мужчин могут свидетельствовать вспомогательные симптомы: отсутствие яичка, маленькие яички, разный размер яичек. При этом мужчина может чувствовать себя абсолютно здоровым, имеет половые связи и узнать о своей проблеме лишь в случае проб зачатия ребенка. Симптомы проявляются в течение года регулярной половой жизни с одной женщиной и проявляются в невозможности мужчиной зачать ребенка, при условии репродуктивного здоровья женщины. Но о мужском бесплодии можно говорить строго после обследования!
Виды мужского бесплодия
В зависимости от причин различают несколько видов:
- секреторная форма бесплодия у мужчин;
- обструктивная форма;
- гормональное бесплодие;
- генетическое бесплодие;
- мужское иммунологическое бесплодие;
- вторичное бесплодие.
Секреторная форма бесплодия
Состояние, при котором нарушается выработка сперматозоидов. При этом определяется снижение количества и активности половых клеток. Прослеживаются дефекты в строении спермиев: наличие двух головок, недоразвитые хвостики, патология головок и шеек.
При обструктивной форме отмечается частичная или полная непроходимость семенных канатиков, что делает невозможным попадание спермиев во влагалище.
Гормональное бесплодие
Данная форма связана либо с непосредственным поражением яичек (травма, инфекционное заболевание) либо с нарушениями работы гипоталамуса и гипофиза. Серьезные гормональные изменения отмечаются при врожденных гипогонадотропных синдромах: Кальмана, Прадера-Вилли, Лоренса-Муна-Барде-Бидля. Нарушения функции гипофиза носят приобретенный характер (опухоли гипофиза). Такие состояния нуждаются в гормональной коррекции и хирургическом удалении опухоли.
Генетическое бесплодие
Считается, что у мужчин генетические заболевания являются причиной бесплодия в 30-50% всех случаев. Мутации генов могут способствовать снижению подвижности, и изменению морфологических свойств сперматозоидов.pСамая распространенная генетическая патология — синдром Кляйнфельтера (лишняя хромосома Х). Это ведет к нарушению сперматогенеза и у мужчины определяется небольшой размер яичек. Мутация Y-хромосомы приводит к азооспермии и олигозооспермии. Мутация в гене муковисцидоза (CFTR) у мужчины отсутствует семявыносящий проток.
Иммунологическое бесплодие (аутоиммунное бесплодие)
Отдельно стоит выделить аутоиммунное бесплодие, причины которого наименее изучены. Чаще всего оно является следствием травмы мошонки, операций или воспалительных процессов. Аутоиммунное бесплодие у мужчин связано появлением антител на собственную сперму (иммунный ответ). Антиспермальные антитела (АСАТ), которые образуются при иммунном бесплодии, прикрепляются к оболочке сперматозоидов. Наличие на поверхности большинства сперматозоидов антиспермальных антител при мужском иммунологическом бесплодии ухудшает прогноз на беременность, что связано с нарушением подвижности сперматозоидов и их способности проникать в цервикальную слизь и достигать яйцеклетки.
Вторичное бесплодие
О вторичном бесплодии говорят в том случае, если мужчина ранее имел способность к оплодотворению женщины и у него уже есть дети, но в силу каких — то причин фертильность утрачена. Причинами вторичного бесплодия мужчин могут быть воспалительные процессы, травмы половых органов, неудачные операции на половых органах, воздействие излучения и прочее. В зависимости от причины мужского бесплодия лечение будет разным.
Традиционные методы лечения мужского бесплодия
Лечится ли мужское бесплодие? Вопрос не имеет однозначного ответа. Чаще всего, с проблемой можно справиться и достичь рождения ребенка в семье естественным путем. Но предшествует этому порой долгий процесс лечения, на который могут уйти годы. Давайте коснемся вопросов, как лечить бесплодие у мужчин и какие существуют методы лечения мужского бесплодия.
Методы лечения мужского бесплодия в зависимости от причины можно разделить на консервативные, хирургические и бальнеологические (санаторно-курортное лечение).
К консервативным методам относят нетрадиционные методы лечения: иглорефлексотерапия и гирудотерапия. Существуют санатории, основным направлением деятельности которых является восстановление мужского здоровья, что также способствует лечению мужского бесплодия. Чаще всего сюда отправляются на реабилитацию после проведения консервативного или хирургического лечения бесплодия мужского бесплодия. Отзывы о санаторно-курортном лечении противоречивы. Впрочем, все зависит от формы бесплодия и степени изменений.
Кроме этого, существует метод вспомогательных репродуктивных технологий ЭКО ИКСИ — инъекция сперматозоида в цитоплазму яйцеклетки. Например, при азооспермии можно достичь оплодотворения женщины только методом ИКСИ.
Препараты для лечения мужского бесплодия – это в основном гормональные и иммунокорректирующие препараты, при наличии воспалительного процесса — антибиотики.
Лечение бесплодия, вызванного варикоцеле
Мужское бесплодие при варикоцеле поддается лечению! Если операция проведена вовремя, яички не атрофировались и в эякуляте есть сперматозоиды, то принимая препараты для лечения мужского бесплодия (в данном случае для стимуляции сперматогенеза), можно добиться результатов.
Непроходимость семявыносящих протоков при обструктивной форме бесплодия
Развитие непроходимости происходит в результате перенесенного эпидидимита (воспаления придатка яичка), травмы яичек или паховых областей. В настоящее время выполняются реконструктивно-пластические микрохирургические операции.
Операция по устранению бесплодия у мужчин заключается в восстановлении проходимости семявыносящих путей. Успех операции в данном случае зависит от протяженности участка непроходимости. Выполняется иссечение непроходимого участка или формирование нового пути для сперматозоидов.
Лечение мужского бесплодия гирудотерапией (пиявками)
Из нетрадиционных методов лечения стоит отметить применение гирудотерапии при мужском бесплодии. Под воздействием пиявок улучшается кровообращение в органах малого таза, улучшается эрекция и сперматогенез, устраняются застойные и воспалительные процессы.
Гирудотерапия при мужском бесплодии используется в качестве вспомогательного лечения при определенных формах бесплодия. Например, если оно связано с воспалительным процессом предстательной железы. Гирудотерапию при мужском бесплодии может порекомендовать только врач, если он уверен в эффективности данного метода лечения в вашем случае. То же самое можно сказать и о травах для мужчин от бесплодия, которые могут назначаться врачом в комплексной терапии и применяются чаще всего в виде БАДов при олигоспермии. Эффект от этого лечения не доказан.
Лечение иммунологического бесплодия
Лечение иммунологического бесплодия у мужчин является сложным и малоэффективным. В лечении аутоиммунного бесплодия у мужчин применяют ферментные препараты, цитостатики, глюкокортикоидные гормоны, плазмаферез. Чаще всего этот вид бесплодия не поддается лечению, и в данном случае следует прибегнуть к процедуре ИКСИ.
Парное лечение мужского бесплодия
Бесплодие в семейной паре может быть мужским, женским или сочетанным. Но даже разделяя таким образом проблему, не стоит взваливать всю тяжесть лечения на одного партнера. Борьба с бесплодием – это всегда обоюдный процесс, в котором огромную роль будет играть психологическая атмосфера в семье. Ощущение болезни и своей «неправильности» может вызвать чувство вины у члена семьи и создать дополнительный стресс, что не скажется благоприятно на подготовке к роли родителя. Особенное внимание следует уделить ситуации совместного лечения женского и мужского бесплодия. Примерно в трети всех случаев постановки данного диагноза проблема бесплодия или просто сниженных репродуктивных функций касается обоих партнеров.
Причины проблемы могут крыться в патологических нарушениях работы репродуктивной системы и женщины, и мужчины, что повлечет за собой конкретные диагнозы и стратегию лечения, а могут иметь неясную этиологию, что приведет к диагнозу бесплодие неясного генеза. И как показывает практика, даже у абсолютно здоровых мужчины и женщины действительно могут возникнуть проблемы с зачатием ребенка. Согласно статистике, таких пар примерно 20% от пар с общим бесплодием.
Каждый случай сочетаний проблем женского и мужского здоровья достаточно уникален, поэтому требует индивидуального подхода и ответственного отношения со стороны пары. По сути, при лечении женского и мужского бесплодия каждый отлаживает свой «репродуктивный механизм», но кроме этого важно сделать так, чтобы партнеры настроились друг на друга. В этом может помочь совместное времяпровождение в специальных лечебных санаториях.
Лечение тяжелых форм бесплодия у мужчин
Из вышеизложенного видно, что существует много методов лечения мужского бесплодия, в том числе и ЭКО при мужском бесплодии или ЭКО совместно с ИКСИ. ЭКО можно провести в центрах репродукции крупных городов, данная процедура поможет преодолеть проблему в случаях тяжелых форм мужского бесплодия. Лечение мужского бесплодия в Москве можно провести в клинике «Центр ЭКО». Адрес и телефон клиники указан на сайте.
Если вы столкнулись с этой проблемой — посетите форум по данной теме. На форуме вы узнаете о лечении бесплодия у мужчин и отзывы о лучших клиниках и врачах. Этой информацией охотно делятся лица, которые имеют такую же проблему. Но сведения, полученные на форуме, могут быть лишь полезной информацией, подсказкой и поводом для обращения к специалисту. Не старайтесь справиться с проблемой сами, не теряйте драгоценное время и вовремя обращайтесь к специалисту.
С программами диагностических обследований в «Центр ЭКО» и ценами на услуги клиники можно ознакомиться здесь.
Что такое мужское бесплодие?
Мужское бесплодие — серьезная медико-социальная проблема. Этот термин объединяет множество патологий репродуктивной системы, связанных с невозможностью зачать ребенка. Давайте разберемся с возможными причинами этого явления, а также рассмотрим основные диагностические методы, способы лечения и профилактики.

Что такое мужское бесплодие и чем оно опасно?
Это нарушение репродуктивной функции, которое выражается в невозможности иметь потомство. Чаще его провоцируют различные преобразования (по качеству и количеству) сперматозоидов в семенной жидкости под влиянием различных факторов, как внутренних, так и внешних. Согласно статистике, примерно в половине случаев семейные пары бездетны именно из-за этой проблемы.
Если вовремя не диагностировать нарушение и не начать качественное лечение, это может привести к полной импотенции. То есть мужчина утратит не только способность к сексу, но и желание им заниматься. Все чаще встречаются такие тяжелые осложнения, как простатит и рак простаты.
Причины мужского бесплодия
Врачи говорят о мужском факторе бесплодия, если у пациента наблюдаются изменения показателей спермы или проблемы с процессами ее транспортировки, которые препятствуют зачатию. Подобное явление диагностируется примерно у половины мужчин, обследуемых по поводу бесплодия в семейной паре.
Существует масса факторов, которые могут спровоцировать эту проблему. Самые распространенные — патологические (или медицинские), то есть определенные проблемы со здоровьем у мужчины. К ним относятся:
- Варикоцеле. Это варикозное расширение венозных сосудов мошонки, препятствующее нормальному кровоснабжению яичек.
- Инфекционные и воспалительные процессы, сопровождающиеся проникновением в семенную жидкость различных патогенов, что приводит к ухудшению показателей спермы.
- Нарушения эякуляции. Например, встречается такой тип патологического процесса, при котором сперма во время семяизвержения не выводится наружу через мочеиспускательный канал, а продвигается в обратном направлении.
- Расстройства иммунной системы.
- Крипторхизм. У части представителей мужского пола при рождении одно или сразу оба яичка не опускаются в мошонку.
- Гормональные нарушения. Например, к ним относятся болезни щитовидной железы.
- Опухолевые новообразования (как доброкачественные, так и злокачественные) яичек и другие структур, участвующих в сперматогенезе.
- Непроходимость семявыносящих путей.
- Врожденные хромосомные аномалии и генетические синдромы (муковисцидоз и др.).
- Эректильная дисфункция, проблемы межличностных отношений и другие психологические нарушения, касающиеся сексуальной жизни и препятствующие ее полноценному ведению.
- Прием некоторых лекарственных препаратов, особенно гормональных и противогрибковых.
- Перенесенная операция. К таким манипуляциям относится вазэктомия и т.д.
Мужское бесплодие могут спровоцировать и внешние факторы, а также неправильный образ жизни, вредные привычки и условия труда:
- длительное воздействие промышленных химикатов, тяжелых металлов, радиоактивного излучения;
- перегрев яичек из-за частого посещения бани, сауны, тесного белья;
- злоупотребление алкоголем, курение, использование наркотических веществ;
- длительный стресс;
- избыточная масса тела, ожирение.
Установить причину патологии удается только в 70% случаев. Если факторы не определены, ставится диагноз «идиопатическое бесплодие».
Разновидности
Виды мужского бесплодия по симптоматике и другим критериям:
- Первичное. Мужские половые клетки не могут оплодотворить женские, то есть женщинам никогда не удается забеременеть от такого мужчины.
- Вторичное. Ранее происходили беременности от конкретного мужчины, однако в настоящее время зачатие не происходит.
- Секреторное. В семенной жидкости нет сперматозоидов или их крайне мало.
- Экскреторное. При данном типе патологии затрудняется выход спермы из половых путей.
- Аутоиммунное. Антитела мужчины начинают распознавать сперматозоиды как чужеродные структуры.
- Сочетанное. Одновременно присутствуют гормональные нарушения и проблемы с проходимостью половых путей.
- Идиопатическое (относительное). В этом случае установить точные причины бесплодия не удается, даже если проводилась тщательная диагностика.
Симптоматика
Большинство мужчин даже не догадывается о наличии проблемы, потому что не испытывает трудностей с потенцией. При этом отсутствуют какие-либо выраженные признаки, которые могли бы указывать на патологический процесс. О возможном бесплодии свидетельствует отсутствие беременности у здоровой женщины при постоянных сексуальных контактах без контрацептивов на протяжении года и более.
Патология дает о себе знать при наличии заболеваний, которые ее провоцируют:
- при варикоцеле расширяются вены, присутствуют тянущие боли и чувство тяжести в мошонке;
- ИППП сопровождаются зудом, жжением и трудностями с мочеиспусканием;
- избыточная масса тела может указывать на гормональный дисбаланс;
- если во время полового акта не выделяется сперма, это может быть симптомом анспермии.
Диагностика

Для постановки точного диагноза мужчине следует обратиться к урологу. Врач должен провести осмотр и пальпацию, изучить анамнез, выслушать жалобы и подробно опросить пациента о заболеваниях, травмах и других явлениях, которые могли привести к бесплодию. Затем назначаются дополнительные исследования, которые позволят оценить клиническую картину и разработать схему лечения мужского бесплодия:
- Спермограмма. В лаборатории рассчитывается численный показатель сперматозоидов (общий, здоровых и патологических клеточных структур), скорость и особенности их движения.
- УЗИ мошонки.
- Допплер сосудов для оценки кровотока в яичках.
- Трансректальное УЗИ.
- Мазок из уретры для выявления урогенитальных инфекций.
- Бактериологическое исследование семенной жидкости.
- Лабораторные анализы на гормональные показатели.
- Генетические тесты.
- Биохимическое исследование спермы.
- Биопсия яичек.
- Оценка генетического материала, содержащегося в сперматозоидах.
- HBA-тестирование. Помогает оценить функциональную зрелость мужских половых клеток.
Лечение мужского бесплодия
Терапия подразумевает применение консервативных (медикаментозное лечение) и хирургических методов. Однако в первую очередь пациент должен скорректировать свой образ жизни. Основные рекомендации:
- соблюдать режим труда, отдыха и сна;
- сбалансированно питаться, исключить из рациона жареное, большое количество кофеина;
- отказаться от алкоголя, курения;
- повысить физическую активность;
- отказаться от бани и исключить другие факторы, способствующие нагреванию мошонки.
Когда ни одна из консервативных и хирургических манипуляций не поможет (например, при азооспермии), показано применение вспомогательных репродуктивных методик. К ним относится искусственная инсеминация спермой мужчины, ЭКО, интрацитоплазматическая инъекция сперматозоидов.
Рекомендованные лекарства
Существует несколько схем медикаментозной терапии мужского бесплодия. Действие лекарств должно быть направлено на коррекцию выявленных нарушений и провоцирующих факторов. Группы препаратов, которые показывают максимальную эффективность:
- Антибиотики. Назначаются при наличии инфекционных процессов только по рецепту лечащего врача.
- Гормональные средства. Используются, когда причиной бесплодия является дисбаланс гормонов. Такая терапия должна проводиться под постоянным контролем медиков. Гормоносодержащие препараты можно купить только по рецепту.
- Иммуностимуляторы (например, Пирогенал в форме суппозиториев).
- Средства для устранения сексуальной дисфункции (Импаза, Простенал, Сперотон, Трибестан, Ювена).
- Антиоксиданты. Чаще всего назначаются L-Карнитин, коэнзим Q10, витамин E, витамин C, селен, цинк.
- Биогенные препараты ( L-Карнитин). Это средства, влияющие на обмен веществ в предстательной железе, и корректоры уродинамики.
Мужское бесплодие
Мужское бесплодие является актуальной проблемой и приобретает особую медицинскую и социальную значимость как у нас в стране, так и за рубежом. Это связано с увеличением частоты заболеваний половых органов у мужчин, ростом аномалий развития, обусловленных влиянием вредных факторов внешней среды, аллергизацией населения, широким и бесконтрольным применением лекарственных средств и другими факторами. Нарушение фертильности приводит к росту бесплодных браков, разводов и ухудшению демографических показателей. Удельный вес бесплодных браков в мире достигает 15%, причем половина из них обусловлена бесплодием мужчин.
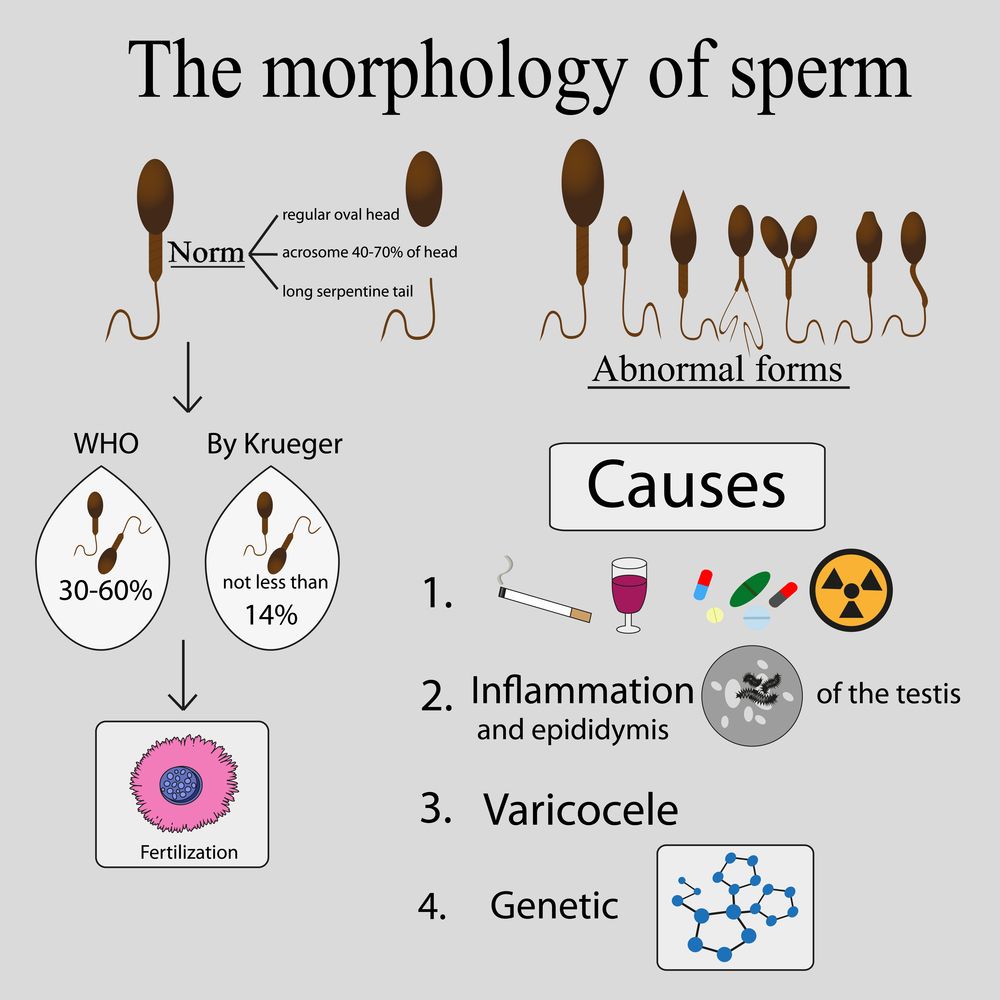
Причины мужского бесплодия
Бесплодие мужчин возникает в результате многочисленных патологических процессов в организме, которые вызывают дистрофические изменения в семенных канальцах и межуточной ткани яичек, приводя к развитию патоспермии (изменения в эякуляте) и нарушению секреции половых гормонов.
Нервно-психический фактор мужского бесплодия
В большинстве случаев ЦНС первой среди других систем организма реагирует, обеспечивая существенные изменения метаболизма. Это происходит чаще всего с участием промежуточных звеньев гипоталамуса и гипофиза.
Тяжелая психическая травма, воздействуя через половой центр гипоталамуса, нередко приводит к олиго- или азооспермии.
Серьезные повреждения сперматогенного эпителия яичек, возникающие при травме спинного мозга, зависят также от степени и места повреждения. После поражения головного и спинного мозга в яичках наблюдается десквамация и вакуолизация зародышевых клеток, атрофия семенных канальцев, подавление и прекращение сперматогенеза, а также снижение уровня тестостерона в крови. Важное значение придается вегетативной нервной системе, которая влияет не только на потенцию, но и на сперматогенез.
Врожденные и генетические причины мужского бесплодия
В последние десятилетия отмечается значительный рост количества врожденных патологических изменений яичек, которые достигли в настоящее время 4—5%. Врожденные и хромосомные аномалии развития половых органов, приводящие к бесплодию у мужчин, описаны в соответствующих разделах монографии (крипторхизм, монорхизм, анорхизм, дисгенезия половых желез и др.).
Генетические причины бесплодия могут быть выявлены при соответствующем цитогенетическом обследовании
Инфекционный фактор мужского бесплодия
Важная роль в причинах бесплодия отводится таким заболеваниям, как эпидемический паротит (свинка), сыпной, брюшной тифы, малярия, туберкулез, бруцеллез, венерические заболевания и пр. Частота бесплодия у мужчин после перенесенных инфекционных болезней колеблется, по данным разных авторов, от 8,5 до 36%.
Особое место в мужском бесплодии занимает эпидемический паротит (свинка), который нередко осложняется орхитом. Это осложнение развивается в ходе самого заболевания. При этом поражаются все ткани яичка. Но особо выраженным нарушениям подвергаются его паренхима и семявыносящие канальцы, соединяющие яичко с головкой придатка.
Орхитами, хотя и реже, осложняются и другие инфекционные заболевания (брюшной тиф, паратиф, бруцеллез, грипп, сепсис и др.). Особенно вредным оказывается токсическое влияние на сперматогенный эпителий в случае перенесения нескольких тяжелых инфекционных заболеваний или хронических инфекций. При этом важная роль в патогенезе бесплодия отводится повреждению гематоорхического барьера и развитию аутоиммунного асперматогенеза.
Экзогенные интоксикации и мужское бесплодие
Хронические и острые интоксикации могут оказывать как прямое (первичное) воздействие на генеративную ткань яичка, так и непрямое (вторичное) — вследствие нарушения барьерной функции печени, а также вредного воздействия на нервную Систему. Яды могут вызывать также клеточную гипоксию вследствие конкурентного вытеснения кислорода в молекуле гемоглобина и вследствие токсического поражения эритроцитов. Не меньшее значение, вероятно, имеет и тканевая гипоксия, тесно связанная с метаболическим ацидозом и прямым угнетающим влиянием токсичных веществ на дыхательные ферменты.
Ряд профессиональных и других интоксикаций оказывают вредное действие на зародышевый эпителий яичка. Поэтому рекомендуется особое внимание придавать условиям работы мужчин, имеющих контакт с промышленными ядами, такими как свинец, ртуть, марганец, фосфор, сероуглерод, этиленамин, аммиак, бензол, гранозан, органические перекиси и др. Постоянная работа с этими веществами постепенно может привести к поражению весьма чувствительного герминативного эпителия яичек.
Привычные интоксикации (алкоголь, никотин) и мужское бесплодие
В практическом отношении важное значение имеет злоупотребление алкоголем и табаком. У лиц, страдающих алкоголизмом, определяются выраженные изменения эякулята, которые сводятся к увеличению неподвижных и патологических форм сперматозоидов. На основании клинических и экспериментальных исследований у лиц, страдающих хроническим алкоголизмом, наблюдаются жировая дегенерация зародышевого эпителия и разрастание соединительной ткани в яичке.
Большое значение придается повреждающему действию алкоголя на печень, что в конечном итоге приводит к вторичному выпадению функции яичек.
Фактор питания и мужское бесплодие
Важную роль в процессе сперматогенеза играет пищевой фактор. Недостаточное питание, полное или частичное голодание рано приводят к изменениям в яичках. Эти изменения особенно значительны у детей и подростков до периода полового созревания. Особое значение имеют белки, незаменимые аминокислоты (аргинин, триптофан, лизин, метионин, лейцин и др.) и витамины (А, С, D, Е). Уменьшение содержания этих веществ в пище вызывает расстройства потенции, а также генеративной функции, вследствие изменения ряда защитных систем организма, в частности антиоксидантной системы.
Эндокринные нарушения и мужское бесплодие
Нарушения функции эндокринных и других внутренних органов (щитовидной железы, надпочечников, эпифиза, поджелудочной железы), а также заболевания гипофиза и других желез внутренней секреции также вызывают изменения функции яичек. Эти изменения при невыраженности симптомов, основного заболевания, как правило, не достигают степени азооспермии, а при выраженности эндокринных заболеваний вопрос обычно ставится не о восстановлении плодовитости, а о лечении основного заболевания под наблюдением эндокринолога.
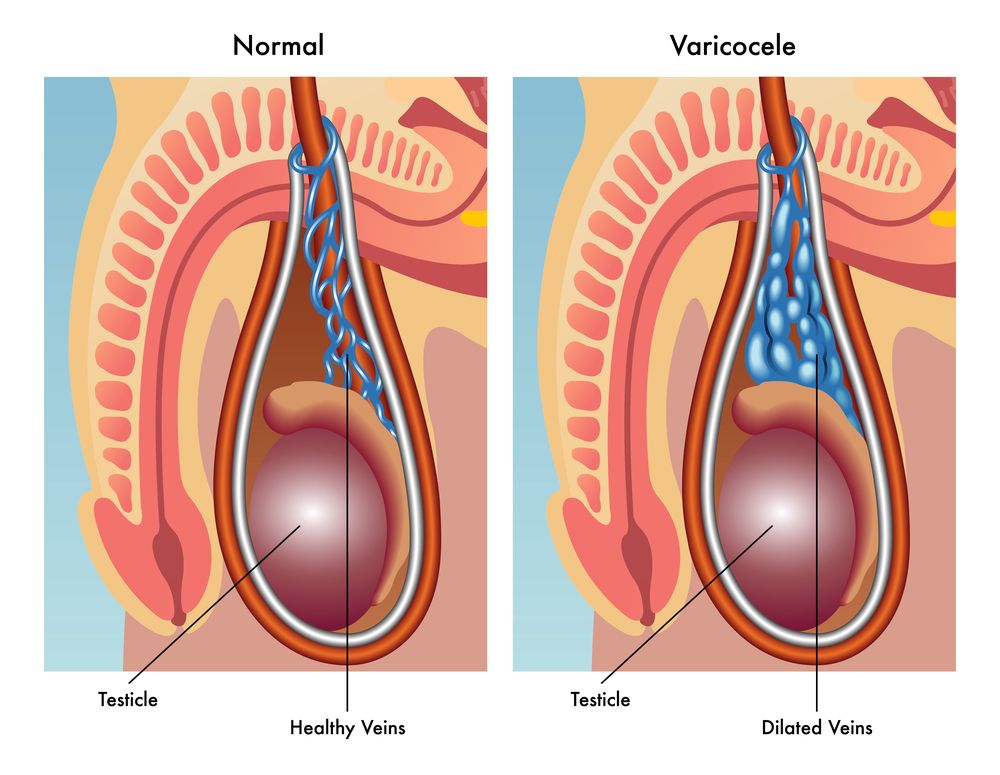
Застой венозной крови в половых органах
Веностаз в половых органах, который развивается вследствие аномалий строения мочеполового венозного сплетения, застойного простатита и других заболеваний, может приводить к гипоксии, нарушению тканевого дыхания, к изменению физиологической функции яичек и придаточных половых желез с развитием бесплодия.
Аутоиммунные поражения половых желез
Важное значение при травме, ишемии, воспалении, воздействии токсичных веществ, а также при температурных влияниях придают нарушению гематоорхического барьера. Этим можно объяснить нарушения сперматогенеза в непораженном яичке при патологическом процессе в контралатеральном.
Нарушение гематоорхического барьера. Накапливается все больше факторов, указывающих на важную роль аутоиммунных процессов в патогенезе асперматогенеза.
Травмы половых органов в зависимости от характера и силы могут привести к необратимым изменениям в структуре и функции яичек.
Операции на оболочках яичка и семенном канатике могут отрицательно влиять на паренхиму яичка и нарушать образование сперматозоидов. Эти нарушения в большинстве случаев необратимы и заканчиваются атрофией семенных канальцев.
У 2% обследованных по поводу бесплодия больных возможной причиной заболевания являются перенесенные в прошлом грыжесечения. К частичной или тотальной стерилизации может приводить травма, возможная при операциях по поводу грыжи, когда в отдельных случаях происходит сжатие сосудов, питающих яички, или же случайная перевязка сосудов и семявыносящих протоков. Придают значение венозному застою, который может наступить после грыжесечения, за счет сдавления семенного канатика тугими швами или наступающим в паховом кольце рубцеванием, что приводит к перерождению ткани яичек и их атрофии.
Патогенез и классификация мужского бесплодия
Согласно современным представлениям, для определения характера лечебных мероприятий при мужском бесплодии следует выделять следующие основные формы: секреторную, экскреторную, аутоиммунную, сочетанную и относительную. Секреторное бесплодие обусловлено гипогонадизмом – недостатоком уровня мужских половых гормонов.
Различают первичный (врожденный) и вторичный (приобретенный) гипогонадизм.
При первичной функциональной недостаточности яичек патологический процесс поражает непосредственно яички (врожденные дисгенезии, крипторхизм, орхит, травмы).
При вторичном гипогонадизме функция яичек страдает в результате поражения гипоталамо-гипофизарной системы, эндокринных и других органов.
Вторичный гипогонадизм, возникающий при различных патологических процессах в гипоталамо-гипофизарной области (травма, стресс, нейроинфекция, опухоли гипофиза и др.), обусловлен резким снижением секреции гонадотропных гормонов, являющихся мощным специфическим стимулятором функции яичек, поэтому вторичный гипогонадизм носит название вторичного гипогонадотропного гипогонадизма.
Большинство исследователей относят поражение яичек вследствие заболевания эндокринных желез ко вторичному гипогонадизму.
Гипосперматогенез клинически проявляется различными степенями олиго-азооспермии. Если патологическое воздействие продолжается, то наступает остановка сперматогенеза на стадии сперматоцитов или сперматогоний, что соответствует азооспермии. При атрофии сперматогенного эпителия (синдром сустентоцитов) в эякуляте выявляется аспермия.
Токсические воспалительные процессы вызывают вакуолизацию и десквамацию глубоких слоев семенных канальцев, их фиброзное перерождение, склероз и атрофию паренхимы яичек. Первичное поражение сперматогенного эпителия сопровождается снижением выработки эстрогеноподобного вещества (ингибина) в сустентоцитах. Выявлена прямая корреляция его содержания в крови с плотностью сперматозоидов в эякуляте.
Экскреторное бесплодие развивается вследствие заболевания или пороков развития мочеиспускательного канала и придаточных половых желез, обструкции семявыносящих протоков, асперматизма. При нормальном сперматогенезе из-за обтурации семявыносящих протоков сперматозоиды и клетки спермиогенеза в эякулят не поступают.
Чем тяжелее процесс, тем значительнее гормональные сдвиги. Снижается уровень тестостерона, возрастает содержание гонадотропинов (ФСГ, ЛГ, ЛТГ) и эстрогенов, что приводит к нарушению сперматогенеза, т. е. развивается секреторное бесплодие.
Двусторонняя непроходимость семявыводящих путей проявляется аспермией – отсутствием сперматозоидов в эякуляте.
Секреторную аспермию от экскреторной при наличии у больного яичек нормальных размеров можно отличить путем гистологического исследования биоптата яичка.
Иммунное бесплодие может быть результатом иммунологического конфликта между супругами (изоиммунное), возникающего, в ответ на поступление в половые пути женщины эякулята, обладающего мощным антигенными свойствами. Конфликту могут способствовать идиосинкразия, несовместимость по системам ABO, HLA, нарушения в состоянии гуморального и центральных звеньев иммунитета и др.
Аутоиммунное бесплодие возникает у мужчин при нарушении гематотестикулярного барьера. Аутоиммунные процессы могут сопутствовать инфекционным заболеваниям, орхитам, травмам яичка, варикоцеле, конгестиям (застою) в мочеполовом венозном сплетении, экзогенным интоксикациям и другим патологическим процессам.
Сочетанная форма бесплодия выделена в 1972. При этом наблюдается сочетание секреторной недостаточности, обусловленной гормональными нарушениями различного характера, и экскреторного компонента в виде воспалительных изменений в добавочных половых железах. Тщательное обследование пациента позволяет решить вопрос, какой из названных факторов превалирует и с чего начинать лечение.
Относительное бесплодие устанавливается в том случае, когда при обследовании супружеской пары патологических изменений не выявляется. Возможно, это связано с несовершенством методов обследования. При относительном бесплодии нередко обнаруживаются иммунологические причины, нарушение функции ЦНС, сексуальные расстройства у женщин, биологическая неполноценность зародышевых клеток; выявляются и другие нарушения.
Диагностика мужского бесплодия
Брак следует считать бесплодным, если беременность не наступает в течение года нормальной жизни без применения противозачаточных средства.
Диагностика бесплодия у мужчин должна включать анамнез, обследование эякулята, исследование эндокринной функции яичек, надпочечников, гипоталамо-гипофизарной системы, генетическое исследование, при необходимости биопсию яичек.
Особое внимание уделяют заболеваниям половых органов (простатит, везикулит, уретрит, колликулит, эпидидимит), которые отрицательно влияют на генеративную и копулятивную функции. Отмечают состояния, способствующие развитию застойных явлений в органах малого таза (сидячий образ жизни, венная болезнь). Обращают внимание на половое развитие пациента (возраст при первом половом сношении; выраженность либидо, характер эрекции, оргазма, частота половых сношений, их длительность). Важно установить длительность брака, который не сопровождался беременностью жены, наличие детей, родились ли они до заболевания или после него, использование противозачаточных средств.
При дефиците тестостерона наблюдаются слабое развитие мускулатуры, низкая работоспособность, быстрая утомляемость, бессонница, ослабление роста бороды и усов, депрессивное состояние и нарушение половой потенции. Кожа у таких больных нежна и бледна. Холодные руки и ноги указывают на вегетативную лабильность железы и семенных пузырьков.
Исследование эякулята
Решающее значение для диагностики функциональных нарушений половых желез и суждения о плодовитости мужчин имеют макроскопические, микроскопические, биохимические и иммуннологические исследования эякулята. Методы получения эякулята почти всеми исследователями унифицированы. Чаще всего эякулят получают путем мастурбации.
Рекомендуется исследовать эякулят после 4—5-дневного воздержания. Эякулят должен быть получен полностью, так как различные его порции содержат неодинаковое количество сперматозоидов.
Различают следующие изменения эякулята:
Азооспермия характерна для секреторной формы бесплодия, при которой имеется угнетение сперматогенеза на различных стадиях. Это подтверждается нахождением в эякуляте тех или иных клеток сперматогенеза.
Аспермия характерна для экскреторной формы бесплодия и связана с двусторонней обтурацией семявыносящих протоков при нормальной генеративой функции яичек. Однако аспермия может указывать и на полное отсутствие сперматогенного эпителия. Для установления истинной причины патоспермии в таких случаях показана биопсия яичка.
Тератозооспермия характеризуется большим, количеством дегенеративных форм сперматозоидов (менее 4%).
Астенозооспермия — довольно частое патологическое состояние, при ней наблюдается лишь нарушение подвижности сперматозоидов.
Асперматизм — отсутствие выделения эякулята при половом акте. При истинном асперматизме (анэякуляторном синдроме) половой акт не заканчивается семяизвержением, а следовательно, и оргазмом.. При ложном асперматизме половой акт заканчивается семяизвержением и оргазмом, но яэкулят забрасывается в мочевой пузырь.
Иммунологические исследования эякулята. Выявление антител к сперматозоидам. Сперматогенный эпителий хорошо защищен от инфекционных и токсических воздействий гематотестикулярным барьером, который нарушается в исключительных случаях. Повреждение проницаемости или структуры этого гематотестикулярного барьера, образованного собственной оболочкой семенных канальцев и клетками яичка, играет существенную роль в развитии аутоиммунного бесплодия.
Исследование секрета предстательной железы. При микроскопическом исследовании секрета предстательной железы обращают внимание на количество лейкоцитов и лецитиновых зерен в поле зрения. Увеличение количества лейкоцитов (свыше10 в поле зрения) и уменьшение числа лецитиновых зерен характерны для хронического воспаления предстательной железы.
Биопсия яичек. Гистологическое исследование биопата яичек дает возможность определить степень патологического процесса или дегенеративных изменений в нем, способность герминативного эпителия к регенерации и судить о состоянии межуточной ткани, характеризующей эндокринную активность яичек. Она позволяет проводить дифференциальную диагностику между обтурационной и необтурационной формой аспермии и решить вопрос о показаниях к оперативному лечению стерильности. Биопсия показана больным с аспермией и нормально развитыми яичками. Применяется открытая биопсия яичка. Она проводится в амбулаторных условиях с соблюдением всех правил асептики.
Лечение мужского бесплодия
Общие организационные мероприятия. Следует исключить курение, употребление алкоголя, бесконтрольное применение лекарственных препаратов, которые могут сами по себе вызывать нарушение генеративной функции. Необходимо выявить и устранить воздействие вредных профессиональных факторов, так как они нередко могут осложнять положение. Достаточный отдых – сон-период времени, когда организм восстанавливает свои силы, происходит нормализация выработки некоторых гормонов. Но в течение недели важно выделить несколько дней для АДЕКВАТНОЙ физической активности – занятие в спорт зале, плавание, активные виды физической ативности на улице (зимой – лыжи, летом – волейбол, теннис) Однако, физическая активность не должна истощать – оценивайте свое самочувствие после нагрузки – должна быть приятная усталость, возникновение головокружения, тошноты – признаки чрезмерной нагрузки.
Необходимо устранить факторы, вызывающие депрессию, состояние страха, чрезмерные и длительные физические нагрузки. Всем больным следует рекомендовать ежедневное проведение утренней гимнастики, включающей упражнения, улучшающие дыхание, повышающие тонус мыщц тазового дна, брюшного пресса, при малой физической нагрузке необходим активный двигательный режим (ходьба, плавание, подвижные спортивные игры). При физическом характере работы рекомендуется отдых с включением положительных психоэмоциональных нагрузок.
Питание при всех формах бесплодия должно быть регулярным, пища — содержать достаточное количество белков, жиров, углеводов, витаминов, минеральных солей. В пищевой рацион должны быть включены продукты, богатые белками, содержащие незаменимые аминокислоты: мясо животных, птиц, морская рыба, яйца, творог.
Обязательным является употребление растительного масла (подсолнечного, кукурузного, оливкового, арахисового). Необходимо включать в пищу свежие овощи и фрукты (свеклу, морковь, тыкву, абрикосы, яблоки, цитрусовые и др.). Приготовление салатов на растительном масле способствует усвоению жирорастворимых витаминов (A, D, Е, К). Высушенные фрукты служат поставщиками минеральным солей и микроэлементов. Людям с пониженным питанием рекомендуется употребление меда, который содержит витамины, биологически активные вещества, микроэлементы. Запрещается употребление чрезмерно острых блюд, приправ, копченостей.
При установлении режима половой жизни следует учитывать следующие факторы. Частые половые контакты приводят к ухудшению оплодотворяющей способности эякулята за счет уменьшения количества и появления молодых форм сперматозоидов. Редкие половые сношения приводят к увеличению количества сперматозоидов, но способствуют их старению, что также ухудшает оплодотворяющую способность эякулята. 3—5 дневное воздержание является оптимальным сроком для нормализации спермограммы у здорового мужчины. Следует также учитывать дни овуляции у женщин, так как лишь в этот период возможно зачатие. После полового акта жена должна оставаться в постели с приподнятым тазом в течение 30—40 мин, что способствует сохранению семенной лужицы у шейки матки.
Общие лечебные мероприятия. Важное значение для нормализации синтеза половых гормонов, генеративой функции яичек имеет рациональная витаминотерапия. Назначают витамины А, Е, D, К, В1, В2 Имеются комбинированные препараты: витамин А с витамином Е в виде аевитал препараты, содержащие комплекс необходимых витаминов, а также витаминов и микроэлементов, аминокислоты.
Вторичный гипогонадизм. Лечение вторичного (гипогонадотропного) гипогонадизма заключается в применении гонадотропинов, гонадолиберина или препаратов, стимулирующих их выделение. В этом случае показано применение хорионического гонадотропина и его аналогов (хориогонина, прегнила, профази, и др.).
Поэтому введение его можно сочетать с введением андрогенов надпочечникового происхождения, обладающих анаболическим свойством, или чередовать с назначением препаратов, содержащих тестостерон. При отсутствии резервной андрогенной функции яичек лечение хорионическим гонадотропином не имеет смысла. В таком случае следует проводить заместительную терапию тестостероном и другими андрогенами.
При дефиците ФСГ применяют менопаузальный гонадотропин, фолистиман, антрогон. Они содержат преимущественно ФСГ, активирующий сперматогенез. Воздействуя на митотическую стадию сперматогенеза, ФСГ способствует увеличению количества семенных клеток и стимулирует их деление до сперматоцитов. Можно сочетать, назначение фолликулостимулирующего и лютеинезирующего гонадотропинов.
Стимуляторы сперматогенеза – довольно широко распространены. Наиболее часто, в составе комплексного лечения, назначают Спеман, Спеман-форте. Длительность такого лечения составляет не менее 3-6 месяцев.
- Андрология
- Метаболический синдром у мужчин
- Мужское бесплодие
- Невынашивание у женщин-роль мужского фактора
Понедельник — Пятница 9:00 — 20:00
Суббота и воскресенье — выходныеЗапись по телефону:
+7 (812) 918 56 00Источник https://www.centereko.ru/ecopedia/useful/3516-kak-lechitsya-besplodie-u-muzhchin
Источник https://uteka.ru/articles/bolezni/chto-takoe-muzhskoe-besplodie/
Источник https://www.dermklinik.ru/muzhskoe-besplodie/