Сепсис в педиатрии: алгоритмы диагностики молчаливого убийцы

Сепсис (или заражение крови) – это одно из самых проблемных состояний современного здравоохранения. До 88% случаев от этого заболевания предотвратить очень сложно и даже практически невозможно. К сожалению, сепсис – не редкость и в педиатрической практике: от него погибают даже самые маленькие, которых особенно хочется защитить. По данным Sepsis Alliance, более 75000 детей ежегодно заболевают сепсисом в Соединенных Штатах. Семь тысяч из них умирают.
«Многие жизни можно спасти, повысив осведомленность родителей и врачей о симптомах и методах диагностики сепсиса», – отмечает Ниранджан Киссун, вице-председатель Глобального альянса по проблемам сепсиса. MedAboutMe рассказывает о причинах, первых признаках и алгоритме поиска «молчаливого убийцы».

Какие проблемы с кожей помогут решить средства с гиалуроновой кислотой?
Сухость кожи, чувство стянутости — всё это и другие проблемы, которые решают средства с гиалуроновой кислотой.
Причины развития сепсиса
Заражение крови – это результат проникновения в системный кровоток болезнетворных микроорганизмов. Развитию сепсиса способствуют недоношенность, иммунный дефицит, недостаточная сформированность защитных механизмов, врожденные и генетические заболевания, родовые травмы.

Первое место среди возбудителей заболевания занимают грамположительные бактерии – стафилококк, стрептококк.
Реже встречаются синегнойная и кишечная палочка, грибковая микрофлора (например, кандида).
Входные ворота для инфекции – пупочная рана, поврежденные слизистые оболочки или кожа, пищеварительный тракт или мочеполовая система. При сепсисе всегда обнаруживается первичный очаг – это может быть конъюнктивит, гнойничковые заболевания кожи, воспаление среднего уха, бронхов, глотки.
Существуют и факторы со стороны матери, которые способствуют развитию инфекции: бактериальный вагиноз, эндометрит, воспаление шейки матки, венерические заболевания. При прохождении через родовые пути микрофлора переносится в организм ребёнка, что может послужить толчком для патологического процесса.
Первые признаки: на что обратить внимание
Сепсис не зря называют «молчаливым убийцей»: его ранние симптомы могут быть настолько неспецифичны, что на них мало кто обращает внимание. Предвестниками опасного состояния могут быть вялость, слабость или беспокойство малыша, изменения аппетита, недостаточная прибавка массы тела.

Среди внешних признаков нужно обращать внимание на состояние кожи.
- Серо-желтый цвет покровов, снижение тургора – эластичности и наполненности, появление различных высыпаний.
- Иногда на коже возникают мелкие точечные кровоизлияния – признак, свидетельствующий о нарушении работы свертывающей системы крови.
- Гнойнички на теле и лице, зелено-желтое отделяемое из пупочной ранки – симптомы, которые нельзя игнорировать.
Из-за токсического поражения внутренних органов развивается спленомегалия – увеличение печени и селезенки, нарушается сердечный и дыхательный ритм, страдают надпочечники и мочевыделительная система. Часто сепсис осложняется воспалением легких – пневмонией, менингитом или остеомиелитом.
Существует еще и молниеносная форма болезни, которая считается одной из самых тяжелых. Состояние ребёнка резко ухудшается, снижается температура тела, развивается отек легких и острая почечная недостаточность: летальный исход наступает в течение нескольких суток.
Диагностический алгоритм

Дифференцировать сепсис нужно от локализованных гнойных заболеваний: пневмонии, менингита, цитомегаловирусной или герпетической инфекции, кандидоза и многих других. Диагноз может быть заподозрен педиатром во время осмотра и клинического обследования. Для этого оценивается несколько важных параметров:
- частота сердечных сокращений выше или значительно ниже возрастной нормы;
- температура тела ниже 36 или выше 38,5 градусов по Цельсию;
- увеличение частоты дыхательных движений в несколько раз по сравнению с возрастной нормой;
- повышение или снижение количества белых кровяных клеток – лейкоцитов;
- наличие дыхательной недостаточности (изменение газового состава – снижение кислорода и повышение уровня углекислого газа);
- изменение сознания по шкале комы Глазго
- падение числа тромбоцитов в общем анализе крови;
- развитие синдрома диссеминированного внутрисосудистого свертывания;
- повышение уровня печеночных ферментов в 2 раза по сравнению с нормой;
- увеличение количества С-реактивного белка.

Крайне важно обнаружение очага первичной инфекции. Если его не ликвидировать, системные воспалительные реакции будут прогрессировать, несмотря на терапию.
Именно поэтому ребёнку проводится полное обследование, а также показаны консультации большинства узких специалистов. Для обнаружения возбудителя инфекции и подбора эмпирической терапии требуется бакпосев биологических жидкостей.
Прогнозы и меры профилактики
Сепсис – тяжелое состояние с неоднозначным прогнозом. По данным разных экспертов, летальность составляет от 20-45% до 65% среди глубоко недоношенных малышей. У выздоровевших также могут отмечаться проблемы со здоровьем: склонность к респираторно-вирусным заболеваниям, задержка в физическом или умственном развитии.
Профилактика сепсиса новорожденных состоит из нескольких этапов.
- Первый – раннее выявление заболеваний мочеполовой системы у беременной женщины, а также их адекватная терапия. Для этого будущей маме необходимо проходить все осмотры и следить за своим здоровьем.
- Второй этап – осуществление противоэпидемических мероприятий в роддомах. Обязательно проводится обследование персонала на носительство патогенной микрофлоры, уборка, обработка и дезинфекция помещений и предметов.
- Третий этап – правильный уход за новорожденным, обработка кожи, глаз, ушей и пупочной ранки в соответствии с рекомендациями педиатра.

В 2020 г. специалисты медицинской школы Университета Вашингтона выяснили, что грудное вскармливание уменьшает риск развития сепсиса даже у недоношенных малышей.
Эксперты пришли к выводу, что материнское молоко содержит специальный белок – он активирует рецепторы клеток кишечного эпителия. Таким образом обеспечивается защита от проникновения болезнетворных бактерий в кровоток.
Наиболее полезно грудное молоко в первые дни лактации: оно содержит максимальное количество белка. Так можно защитить даже здоровых малышей от «знакомства» с потенциально опасной флорой.
Гемолитическая болезнь (ГБН) — симптомы и лечение
Что такое гемолитическая болезнь (ГБН)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Руденко Анастасии Александровны, неонатолога со стажем в 7 лет.
Над статьей доктора Руденко Анастасии Александровны работали литературный редактор Юлия Липовская , научный редактор Наталья Бычкова и шеф-редактор Лада Родчанина

Неонатолог Cтаж — 7 лет
Перинатальный центр №2 на Архиерейской
Областная больница Святителя Иоасафа
Дата публикации 6 ноября 2020 Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
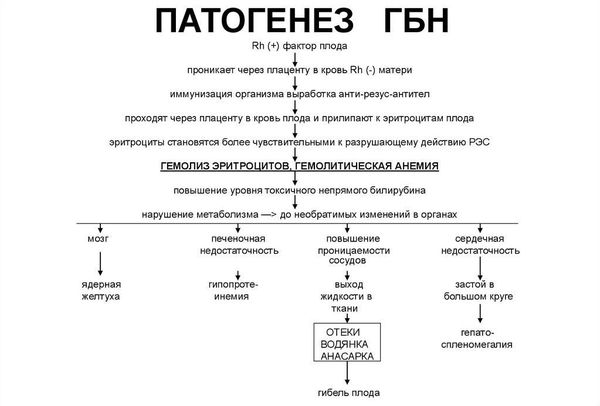
Гемолитическая болезнь новорождённого (ГБН) — это заболевание, при котором эритроциты новорождённого разрушаются антителами матери. Это происходит из-за несовместимости крови матери и ребёнка по антигенам эритроцитов (красных кровяных клеток), чаще всего по резус-фактору и системе групп крови, реже по другим факторам крови.
Чтобы разобраться, что такое гемолитическая болезнь, необходимо понимать значение некоторых терминов:
- Антиген — это любое вещество, которое организм воспринимает как чужеродное и против которого вырабатывает антитела.
- Антитела — это белковые молекулы, с помощью которых организм нейтрализует чужеродные клетки.
- Антигены эритроцитов ( эритроцитарные антигены) — это молекулы, которые находятся на поверхности эритроцитов.
- Гемолиз — разрушение эритроцитов.
Известно более 250 эритроцитарных антигенов, которые образуют более 20 антигенных систем. Однако наиболее важное клиническое значение имеют антигены резус-фактора (Rh) и системы групп крови (АВ0).
Система резус-фактора
Резус-фактор — белок, который может содержаться на поверхности эритроцитов . Кровь считается резус-положительной (Rh+), если на красных кровяных клетках человека есть резус-фактор (антиген D). Если этого антигена на эритроцитах нет, то кровь является резус-отрицательной (Rh-). У большинства людей кровь резус-положительная.
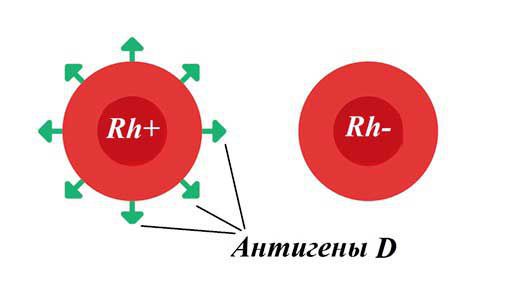
Резус-несовместимость возникает тогда, когда у матери резус-отрицательная кровь, а у ребёнка резус-положительная. В этом случае иммунная система матери может распознавать эритроциты плода как «инородные» и потенциально опасные и вырабатывать антитела против резус-фактора на эритроцитах плода. Антитела прикрепляются к эритроцитам ребёнка и разрушают их (происходит гемолиз). Этот процесс начинается в период его внутриутробного развития и продолжается после рождения. Если плод имеет резус-отрицательную кровь, а мама резус-положительную, конфликта не возникает.
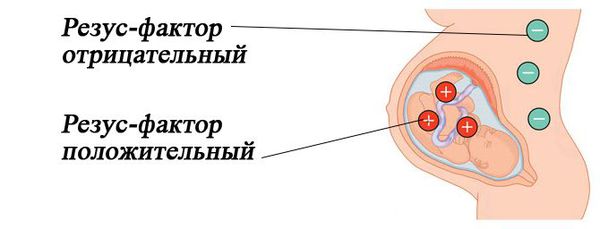
Основными проявлениями ГБН является ранняя желтуха и анемия новорождённого.
В России в 2013 году гемолитическая болезнь новорождённых была диагностирована у 0,83 % детей [1] . Болезнь развивается у одного ребёнка из 20-25 детей, рождённых от женщин с резус-отрицательной кровью [8] .
Система групп крови
Группа крови — это определённое сочетание врождённых антигенов на поверхности эритроцитов и антител в плазме крови. Двумя основными антигенами эритроцитов являются А и В. Группы крови определяются на основании наличия или отсутствия этих антигенов. Одноимённые антитела обозначаются греческими буквами α и β.
Кровь любого человека может одновременно содержать только противоположные антигены и антитела или не иметь каких-то из них. В противном случае должна произойти агглютинация (склеивание) клеток крови. Этот процесс может привести к летальному исходу из-за формирования тромбов и закупорки кровеносных сосудов.
В зависимости от сочетания антигенов и антител различают четыре группы крови по системе АВ0.
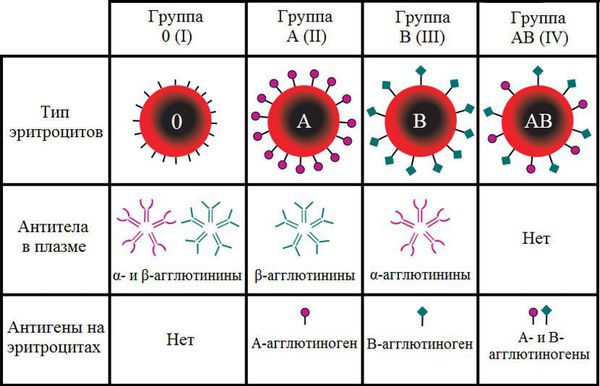
Несовместимость по системе групп крови (АВ0) может возникнуть, если у матери I (О) группа крови, а у плода II (A) или III (B). В этом случае организм матери производит антитела к А или B антигенам, которые могут проникнуть через плаценту, присоединиться к эритроцитам плода и вызвать их разрушение (гемолиз). В результате у плода развивается анемия, однако она менее тяжёлая, чем при резус-несовместимости. В связи с этим несовместимость по системе групп крови не всегда диагностируют и существует предположение, что встречается она намного чаще [3] .
Среди перинатальной смертности гемолитическая болезнь новорождённых занимает 5 место [2] .
Группы риска по развитию данной патологии:
- Дети, имеющие A (II), B (III) или AB (IV) группы крови, рождённые от матерей с 0 (I) группой крови.
- Дети с резус-положительным фактором, рождённые от матерей с резус-отрицательным фактором.
- Дети с редкими антигенами, определяющими группу крови или резус-фактор, рождённые от матерей, у которых отсутствуют данные антигены.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы гемолитической болезни
Во время беременности признаки несовместимости крови матери и плода не проявляются.
Клиническая картина гемолитической болезни новорождённых зависит от проявления одной из трёх форм: анемической, желтушной и отёчной. Но может иметь место сочетание клинических форм.
1. Анемическая форма ГБН. Является наиболее лёгкой формой и проявляется бледностью кожных покровов, неврологическими нарушениями (вялость: ребёнок неохотно сосёт грудь, много спит) и признаками увеличения печени и селезёнки, которые наблюдаются в динамике.
2. Желтушная форма ГБН. Встречается чаще всего — до 90 % случаев [8] . Основной симптом в этом случае — желтуха. Кожа и видимые слизистые оболочки становятся жёлтыми в первые часы после рождения (до 24 часов), также могут быть увеличены печень и селезёнка (гепатоспленомегалия). Степень тяжести желтушной формы будет зависеть от интенсивности (яркости) и распространённости желтухи на теле новорождённого, что доктор может определить визуально с помощью шкалы Крамера.
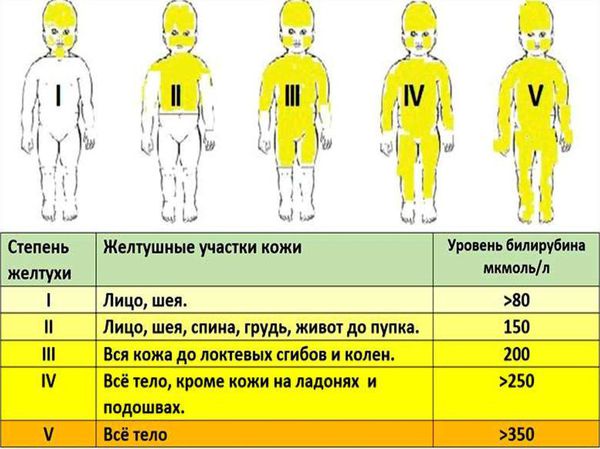
Интенсивность желтухи будет зависеть от уровня билирубина ( жёлчного пигмента, который образуется при разрушении эритроцитов ). Именно билирубин окрашивает кожу в жёлтый цвет. При достижении критических цифр этот фермент может поражать нейроны головного мозга, что приводит к повреждению его структур и развитию грозного осложнения — билирубиновой энцефалопатии (ядерной желтухи).
3. Отёчная форма ГБН («водянка плода»). Является наиболее тяжёлой формой заболевания. В большинстве случаев она диагностируется ещё внутриутробно. При рождении обращают на себя внимание желтушно окрашенные плодные оболочки, околоплодные воды, первородная смазка и пуповина. С первых минут жизни ребёнок находится в тяжёлом состоянии, для которого характерны выраженные отёки, распространённые по всему телу: подкожный отёк (анасарка), в области живота и органов брюшной полости (асцит), в области грудной клетки (гидроперикард) [4] .
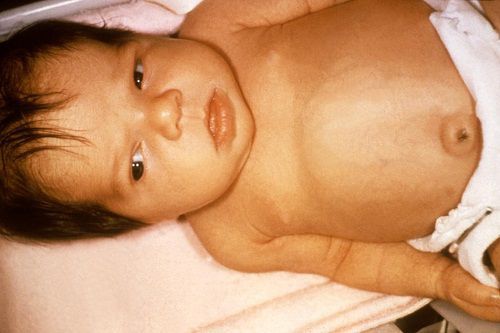
Кожа и видимые слизистые новорождённого бледно-розовые, могут иметь слегка желтоватый оттенок, печень и селезёнка увеличены — всё это обусловлено повышенным распадом эритроцитов, что приводит к анемии. Дети с такой формой заболевания нуждаются в интенсивном лечении, включающем в себя операцию заменного переливания крови (ОЗПК).
Патогенез гемолитической болезни
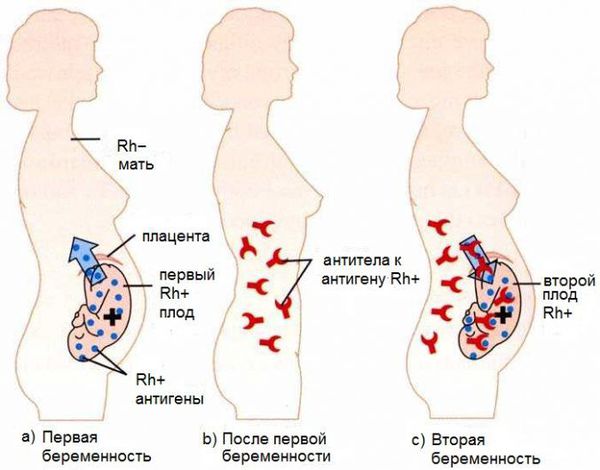
Развитие гемолитической болезни возможно лишь при контакте крови матери и плода. Во время беременности благодаря плаценте эритроциты плода попадают в организм матери в незначительном количестве, недостаточном для выработки антител. В момент родоразрешения, вследствие абортов, выкидышей или осложнённых беременностей эритроциты проникают в кровоток матери в большом количестве, что вызывает выработку антител класса М (IgM). Эти антитела образуются почти сразу после контакта с резус-положительной кровью плода. Они обеспечивают временный иммунитет от любых чужеродных веществ, однако IgM не способны проникать через плаценту к ребёнку.
Антитела класса М затем трансформируются в антитела класса G (IgG). Они вырабатываются через 3 месяца после контакта с резус-положительными эритроцитами, обеспечивают длительный иммунитет в течение нескольких лет и способны пройти через плаценту в кровь плода. Этим объясняется тот факт, что при первой беременности эти иммунные частицы для плода не опасны, ведь при нормально протекающей беременности кровь ребёнка смешивается с кровью матери лишь на последних месяцах беременности или после родов, когда IgG ещё не выработались.
При первой беременности происходит лишь узнавание эритроцитов плода, т. е. первичный иммунный ответ, который ещё называют «раздражением» иммунной системы матери. Также для этого процесса используется термин «сенсибилизация», а применимо к резус-конфликту — «резус-сенсибилизация». Первичный иммунный ответ не опасен для плода.
Как правило, конфликт по резус-фактору развивается при повторной беременности. Это связано с тем, что к моменту следующего зачатия в организме матери уже присутствуют антитела класса G, поэтому они начинают атаковать эритроциты плода уже на ранних сроках. В связи с этим вероятность развития данного заболевания, как и тяжесть, растёт с каждой последующей беременностью. Болезнь встречается у 63 % детей от женщин с сенсибилизацией.
Важно понимать, что в случае аборта при первой беременности, независимо от способа его проведения, вероятность возникновения сенсибилизации (выработки антител) у женщин с отрицательным резус-фактором значительно увеличивается. Вместе с тем увеличивается и риск бесплодия .
Материнские антитела разрушают эритроциты плода в печени и селезёнке, что нарушает работу этих органов. При большом количестве антител поражение красных клеток крови происходит внутри сосудов. В ответ на гибель эритроцитов печень, селезёнка и костный мозг начинают вырабатывать ретикулоциты (клетки-предшественники эритроцитов), что приводит к их увеличению. Это объясняет развитие симптома анемии и гепатоспленомегалии (увеличения печени и селезёнки) [7] .
Продуктом распада эритроцитов является непрямой билирубин — желчный пигмент. Билирубин является токсичным ферментом, который повреждает ткани головного мозга, печени, лёгких, почек и т. д. Критическое повышение уровня непрямого билирубина приводит к необратимому повреждению структур головного мозга — билирубиновой энцефалопатии (ядерной желтухе).
Факторами развития ядерной желтухи являются недоношенность, инфекции, гипоксия ( недостаток кислорода у плода) , метаболические нарушения (сниженный или повышенный уровень глюкозы в крови), кровоизлияния, приём некоторых лекарственных препаратов (сульфаниламиды, салицилаты, фуросемид, диазепам и т. д.) и употребление алкоголя [2] .
Классификация и стадии развития гемолитической болезни
Существует несколько классификаций гемолитической болезни новорождённых [1] . Первая связана с причиной ГБН и зависит от вида иммунологической несовместимости эритроцитов матери и плода:
- несовместимость по резус-фактору;
- несовместимость по системе АВ0 (групповая несовместимость);
- несовместимость по редким факторам крови (RhC, Rhc, RhE, Rhe).
Классификация по ведущим клиническим проявлениям:
- отёчная форма (наиболее тяжёлая);
- желтушная форма (в зависимости от выраженности желтушного синдрома степень ГБН может быть лёгкой, средней и тяжёлой);
- анемическая форма (чаще всего является проявлением лёгкой степени тяжести).
По наличию или отсутствию осложнений:
- неосложнённая форма;
- осложнённая форма (билирубиновая энцефалопатия, синдром сгущения желчи, геморрагический синдром, обменные нарушения).
По степени тяжести:
- Лёгкая степень. Включает в себя незначительные клинические проявления или их отсутствие, лабораторные признаки ГБН. При наличии желтушного синдрома дети нуждаются в фототерапии.
- Средняя степень. Включает в себя клинические и лабораторные проявления ГБН. Дети нуждаются в непрерывной фототерапии, в некоторых случаях — в операции заменного переливания крови.
- Тяжёлая степень. Наличие выраженных клинических проявлений с нарушением работы органов и систем. Выраженные лабораторные изменения, при которых дети нуждаются в интенсивном лечении и операции заменного переливания крови.
Осложнения гемолитической болезни
Самым грозным осложнением гемолитической болезни новорождённых считается билирубиновая энцефалопатия (ядерная желтуха) [7] . Она возникает из-за отравляющего влияния непрямого билирубина на серое вещество головного мозга (базальные ядра). Данные структуры мозга отвечают за двигательную активность, координацию движений и мотивацию в человеческом поведении. Существует 4 фазы ядерной желтухи:
- Первая фаза — билирубиновая интоксикация. Проявляется в первые дни жизни. Женщина может обратить внимание, что ребёнок стал вялым: плохо сосёт грудь, отказывается от еды, срыгивает, плачет не так эмоционально, как раньше. Можно заметить сниженный мышечный тонус, возможны приступы апноэ (остановки дыхания на короткий промежуток времени).
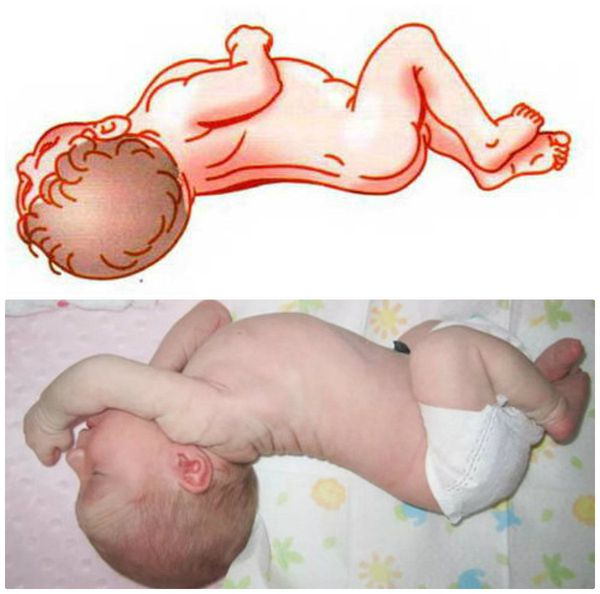
- Вторая фаза — спастическая. Появляется на 3-4 сутки заболевания. Ребёнок занимает вынужденное положение — поза «легавой собаки». Голова ребёнка запрокинута за счёт ригидности (скованности) затылочных мышц, имеется выраженное напряжение мышц конечностей, кисти крепко сжаты в кулак, могут появиться судороги, пронзительный «мозговой» крик (отсутствуют эмоции, крик громкий, резкий), ребёнок не берёт грудь. Поражение головного мозга на данной стадии носит необратимый характер.
- Третья фаза — мнимого благополучия. Появляется на 2-3 месяце заболевания. Длится несколько недель. Клинические проявления становятся менее выраженными, желтуха уменьшается. У родителей складывается впечатление, что ребёнок выздоравливает.
- Четвёртая фаза — период формирования клинических проявлений. Появляется на 3-5 месяце жизни/заболевания. Появляются грубые неврологические нарушения: параличи, парезы (снижение силы мышц), снижение слуха, отставание в развитии и т. д.
Диагностика гемолитической болезни
Диагноз ГБН может быть заподозрен ещё внутриутробно: на основании анамнеза, данных УЗИ и лабораторных данных.
Женщины, имеющие резус-отрицательный фактор во время беременности должны сдавать анализ крови на определение титров антител (титр анти-D антител) в динамике: при постановке на учёт в женскую консультацию и в течение беременности не менее трёх раз [4] . Рост данного титра может говорить о том, что у плода уже развивается гемолитическая болезнь.
Неинвазивным методом диагностики гемолитической болезни является УЗИ плода. При данном исследовании уже внутриутробно можно заподозрить отёчную форму ГБН.
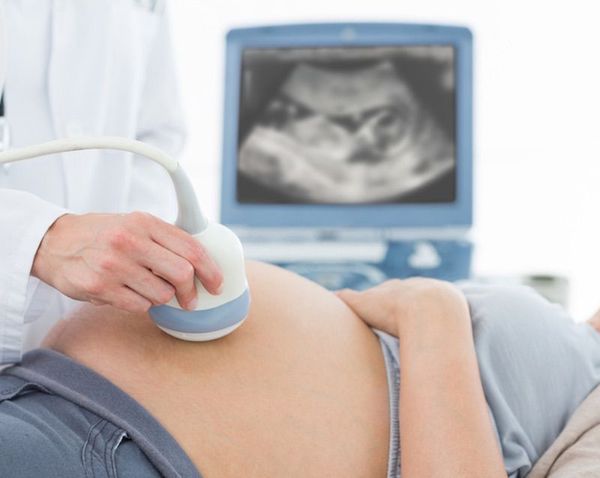
При оценке кровотока средней мозговой артерии во время проведения допплерометрии также можно заподозрить данное заболевание: при анемии скорость кровотока в средней мозговой артерии будет выше нормы [1] .
Сразу после рождения детям из группы риска по развитию гемолитической болезни показано определение группы крови и концентрации общего билирубина в пуповинной крови. Дети, не совпавшие по группе крови или резус-принадлежности с матерью, в течение первых суток жизни несколько раз осматриваются медицинским персоналом [8] . У детей с ГБН уровень билирубина в последующие 72 часа после рождения интенсивно нарастает, почасовой прирост составляет от 0,85 до 3,4 мкмоль/л.
В палате совместного пребывания мама может сама обратить внимание на желтушность кожных покровов, видимых слизистых и склер в первые сутки, а иногда и часы жизни, желтуха будет прогрессировать. Также можно заметить бледность кожи и слизистых.
При подозрении на ГБН неонатолог проводит целый ряд лабораторных исследований, чтобы подтвердить заболевание и определить его форму:
- Общий анализ крови. Можно увидеть анемию (снижение количества эритроцитов), ретикулоцитоз (увеличение количества клеток-предшественников эритроцитов), изменение формы эритроцитов.
- Биохимический анализ крови. Отмечают прогрессирующее повышение уровня непрямого билирубина, снижение уровня альбуминов и т. д.
- Серологические тесты (пробы Кумбса). Прямая проба Кумбса (прямой антиглобулиновый тест) — определение антител, прикреплённых к поверхности эритроцитов. Ярко выраженная положительная проба Кумбса говорит о наличии ГБН по резус-фактору. При групповой несовместимости проба Кумбса слабо положительная в первые сутки и отрицательная со 2-3 суток. Непрямая проба Кумбса — определение антител к эритроцитам в сыворотке крови. Она является более чувствительной и применяется в индивидуальных случаях, когда причину разрушения эритроцитов сложно определить [9] .
Гемолитическую болезнь новорождённых необходимо отличать от других заболеваний:
- наследственных гемолитических анемий;
- постгеморрагических анемий;
- неиммунной водянки плода;
- TORCH-инфекций: токсоплазмоза, цитомегаловирусной инфекции, парвовируса В19, сифилиса;
- обменных нарушений: галазтоземии ( избытка галактозы и её метаболитов ), гипотиреоза ( недостатка гормонов щитовидной железы ), тирозинемии ( отсутствия фермента, необходимого для обмена аминокислоты тирозина ).
Лечение гемолитической болезни
В лечении гемолитической болезни новорождённых используют два подхода: консервативный (фототерапия и инфузионая терапия с применением внутривенных иммуноглобулинов) и оперативный (операция заменного переливания крови) [3] .
Основные критерии выбора тактики лечения: форма гемолитической болезни новорождённых, тяжесть анемии, уровень билирубина и его почасовой прирост.
При отёчной форме ГБН тактика врача будет зависеть от тяжести состояния ребёнка. Как правило ребёнок с такой формой заболевания нуждается в стабилизации общего состояния (проведении искусственной вентиляции лёгких, коррекции метаболических нарушений и т. д.) с дальнейшим проведением операции заменного переливания крови [1] .
Самым эффективным и наиболее безопасным методом лечения ГБН является фототерапия [2] . Этот метод основан на лечебном воздействии ультрафиолетовых лучей с длиной волны 450-500 нм . Уф-лучи проникают через кожу ребёнка и способствуют образованию нетоксичной водорастворимой формы билирубина, которая затем выводится из организма с физиологическими отправлениями . Это снижает уровень билирубина в крови ребёнка и защищает организм от его токсического воздействия
С первых часов постановки диагноза фототерапия должна проводиться в непрерывном режиме. При этом источник света должен находиться от ребёнка на расстоянии не более 50 см. Во время процедуры кожа новорождённого должна быть максимально открытой: предпочтительно оставлять ребёнка в одном подгузнике, а глаза закрывать светонепроницаемыми очками.
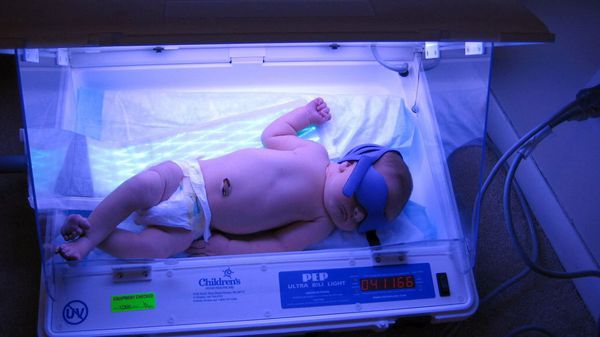
При интенсивной фототерапии потери жидкости из организма новорождённого увеличиваются на 20 %. Восполнить жидкость можно с помощью инфузионной терапии (внутривенного введения) или более частого прикладывания к груди (при недостаточной выработке молока необходимо допаивать ребёнка) [1] .
Побочные эффекты данного вида лечения:
- транзиторная мелкоточечная сыпь на теле (не требует лечения);
- синдром «бронзового ребёнка» (окрашивание мочи, кала и кожи в бронзовый цвет), который регрессирует через несколько недель [5] .
Введение высоких доз внутривенных иммуноглобулинов может уменьшить разрушение эритроцитов, что снижает число операций заменного переливания крови (ОЗПК). Введение данного препарата возможно в течение первых трёх суток жизни с интервалом в 12 часов [1] .
Операция заменного переливания крови проводится при тяжёлых формах гемолитической болезни новорождённых. Она направлена на предотвращение развития билирубиновой энцефалопатии путём выведения из организма ребёнка непрямого билирубина [1] . ОЗПК выполняется в отделении детской реанимации или в палате интенсивной терапии с соблюдением всех правил асептики и антисептики.
Обменное переливание крови проводится через стерильный катетер, введённый в вену пуповины. Суть операции заключается в медленном дробном выведении крови из организма новорождённого с последующим попеременным замещением эритроцитарной массой и плазмой донора в равном количестве.
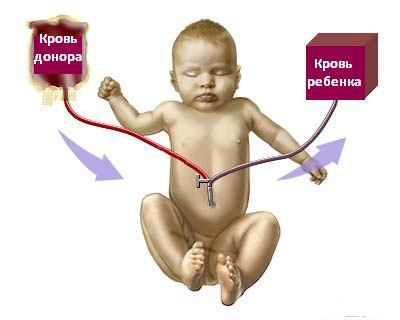
При проведении ОЗПК возможно развитие осложнений: гематологических, инфекционных, метаболических, системных и осложнений со стороны сердечно-сосудистой системы.
Прогноз. Профилактика
Профилактика данного заболевания может быть специфической и неспецифической.
Неспецифическая профилактика: планирование семьи, индивидуальный подбор компонентов крови при трансфузиях (переливаниях компонентов крови), предшествующих беременности, УЗ-скрининг во время беременности, а также предотвращение абортов [8] .
Специфическая профилактика заключается во введении иммуноглобулинов человека антирезус Rh0(D) женщинам с резус-положительным ребёнком. Данная процедура выполняется беременным на сроке 28-30 недель и в первые 72 часа после родоразрешения [5] . Иммуноглобулин быстро покрывает резус-положительные эритроциты плода, которые попали в кровоток матери, после этого они уже не распознаются иммунной системой матери как чужеродные и не вызывают образование антител. Такое лечение, как правило, предотвращает развитие гемолитической болезни новорождённых.
Прогноз. Более 90 % детей, получивших своевременное лечение, впоследствии не имеют неврологических нарушений.
Список литературы
- Диагностика и лечение гемолитической болезни новорождённых. Клинические рекомендации. — М.: ГОЭТАР-Медиа, 2015.
- Володин Н. Н., Дегтярев Д. Н., Крючко Д. С. Неонатология. клинические рекомендации. — М.: ГОЭТАР-Медиа, 2019.
- Иванова А. В., Захарова С. Ю., Пестряева Л. А. Особенности морфологии эритроцитов у детей с гемолитической болезнью новорожденных, перенесших внутриутробное, внутрисосудистое переливание крови // Российский вестник перинатологии и педиатрии. — 2016.
- Исаханов М. А., Шарипова М. Г., Манабаева Г. К., Профилактика и неинвазивная диагностика гемолитической болезни плода // электронный научный журнал UNIVERSUM: медицина и фармакология. — 2019.
- Шабалов Н. П. Неонатология. 2 том. — М.: МЕДпресс-Информ, 2009.
- Володин Н.Н. Неонатология: национальное руководство. — М.: ГОЭТАР-Медиа, 2013.
- Рооз Р., Генцель-Боровичени О., Прокитте Г. Неонатология: практическое руководство. — М.: Медицинская литература, 2010.
- Гемолитическая болезнь новорождённых: лекция / Белорусский государственный университет. — 2019.
- Секреты неонатологии и перинатологии / Р. А. Полин, пер. с англ. под ред. Н. Н. Володина. — М.: Бином, 2011.
- Гемолитическая болезнь плода и новорождённого: клинический протокол МЗ РК. — 2019.
Детский гематолог
- Цены

- |
- Врачи

- |
- Адреса

- |
- Главная /
- Отделения /
- Педиатрия /
- Детский гематолог
Запишитесь к детскому гематологу
Обслуживание на двух языках: русский, английский.
Оставьте свой номер телефона, и мы обязательно перезвоним вам.
Оглавление
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначить только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
В Клиническом госпитале на Яузе детей с заболеваниями кроветворной системы консультирует врач детский гематолог Дмитриева А.Г. Также в нашем центре маленькие пациенты могут пройти обследование на предмет выявления заболеваний крови, по результатам которых им будет рекомендовано соответствующее лечение.
- У каждого 5-го ребенка до 4 лет встречаются анемии, даже в странах с высоким уровнем жизни, а у школьников и подростков анемия выявляется в 5,9% случаев
- На 43% у детей увеличилась частота болезней кроветворной системы за последние 5 лет
- Успешно лечится подавляющее большинство даже серьёзных заболеваний крови у детей в настоящее время при своевременном обращении
Виды заболеваний крови у детей
Патологии кроветворной системы разделены на три большие группы:
- Заболевания эритроцитарного ростка: все виды анемий, эритремии (увеличение количества эритроцитов), изменения размеров и формы красных кровяных телец (анизоцитоз).
- Поражение лейкоцитарного ростка: лейкоцитопения (снижение общего количества лейкоцитов), гемобластозы (лейкоз).
- Нарушение созревания и функциональной активности тромбоцитов: тромбоцитопении, тромбоцитопатии.
Информацию с данной страницы нельзя использовать для самолечения и самодиагностики. Проводить диагностические исследования в случае обострения болезни, должен только врач! Для правильной постановки диагноза и назначения курса лечения вам необходимо обратиться к Вашему лечащему врачу.
Цены на услуги детского гематолога
- Стандартные консультации узких специалистов
- Прием (осмотр, консультация) врача-детского эндокринолога первичный 6 000 руб.
- Прием (осмотр, консультация) врача-детского эндокринолога повторный 5 500 руб.
- Помощь на дому
- Прием (осмотр, консультация) врача-педиатра с выездом на дом в пределах МКАД 6 000 руб.
- Прием (осмотр, консультация) врача-педиатра с выездом на дом в пределах 10 км от МКАД 7 000 руб.
- Прием (осмотр, консультация) врача-педиатра с выездом на дом в пределах 30 км от МКАД 8 000 руб.
- Прием (осмотр, консультация) врача-педиатра с выездом на дом в пределах от 30 км до 50 км от МКАД 11 000 руб.
- Патронаж врача-педиатра с выездом на дом в пределах МКАД 6 500 руб.
- Патронаж врача-педиатра с выездом на дом в пределах 10 км от МКАД 7 500 руб.
- Патронаж врача-педиатра с выездом на дом в пределах 30 км от МКАД 8 500 руб.
- Патронаж врача-педиатра с выездом на дом в пределах от 30 км до 50 км от МКАД 11 500 руб.
- Капсульная эндоскопия
- Капсульная эндоскопия 80 000 руб.
- Раскрыть
Внимание! Цены на сайте могут отличаться.
Пожалуйста, уточняйте актуальную стоимость у администраторов по телефону.
Наши специалисты:

ОльшанскийАркадий Григорьевич Врач-трансфузиолог Стаж врача: 24 года

ЗАПИСАТЬСЯ НА ПРИЁМ
Клиническая картина
Признаки заболеваний крови у детей зависят от того, какой из кроветворных ростков поражен.
Симптомы анемии
- бледная кожа;
- бледно-розовый цвет губ и десен;
- слабость;
- жалобы на головокружения и утомляемость;
- шум в ушах;
- снижение памяти и работоспособности;
- тахикардия;
- извращение вкуса (ребенок ест мел, ему нравится запах бензина, ацетона);
- для фолиеводефицитной анемии патогномоничным (характерным для этого заболевания) считается ярко-розовый язык.
Признаки гематобластозов (лейкозов)
- Беспричинный озноб (лихорадка);
- боли в ротовой полости и горле, которые усиливаются во время еды;
- неприятный запах изо рта;
- рыхлость и кровоточивость десен;
- неприятные ощущения в костях, вплоть до выраженного болевого синдрома;
- сонливость;
- общую слабость;
- частые головные боли;
- снижение памяти.
Проявления тромбоцитопатии (нарушение свертывающей системы крови)
- Беспричинный субфебрилитет в течение нескольких недель;
- частые и плохо поддающиеся лечению инфекционные процессы;
- появление синяков или кровоизлияний без видимой на то причины;
- длительные кровотечения из небольших ран или царапин;
- зуд кожных покровов;
- неприятные ощущения или болезненность в левом подреберье.
Диагностика заболеваний крови у детей
В Клиническом госпитале на Яузе для диагностики болезней крови у детей применяются следующие виды исследований:
- гемограмма (развёрнутый анализ крови);
- коагулограмма с определением МНО. Количественная диагностика всех факторов свертываемости;
- подсчет количества тромбоцитов и выполнение функциональных проб;
- цитогенетическое тестирование;
- лучевая диагностика (КТ, МРТ, рентгенография);
- УЗИ органов брюшной полости.
Полученные результаты оцениваются опытными специалистами нашей клиники и на их основании, а также с учетом данных физикального обследования, детский гематолог-онколог ставит диагноз и разрабатывает план дальнейшего лечения пациента.
Лечение заболеваний крови у детей
В стенах нашей клиники мы предоставляем полный комплекс мероприятий по лечению анемий и тромбоцитопений.
Пациентам с гематологическими заболеваниями готовы помочь с организацией лечения в специализированных центрах детской гематологии России и за рубежом.
Число заболеваний крови и органов кроветворения ежегодно растет. И детский возраст не является исключением. Неблагоприятная экология, наследственность и другие факторы приводят к развитию болезней крови. Услуги хорошего детского врача-гематолога становятся все более востребованы. Отчасти это обусловлено малым количеством опытных специалистов данного профиля.
Какие болезни лечит детский врач гематолог
Гематология изучает заболевания кроветворных органов и крови, методы диагностики и лечения данных патологий. Детский врач гематолог определяет наличие болезней крови и подбирает эффективную терапию. Данный специалист работает с детьми до 16 лет. Так как в период взросления работа организма имеет немало особенностей, терапия и диагностика подобных патологий существенно отличается от взрослой гематологии. Заниматься обследованием и лечением детей с заболеваниями крови может только педиатр-гематолог, обладающий соответствующими знаниями и навыками.
В сферу ответственности детского гематолога входят диагностика и лечение:
- нарушения свертываемости крови;
- наследственных патологий кроветворения;
- анемии;
- лейкемии;
- онкологических заболеваний крови;
- нарушения работы печени и селезенки;
- лейкозов;
- гемофилии.
Как часто нужно приводить ребенка на прием детского гематолога
- Первый год жизни — для определения наличия наследственных патологий и рисков развития болезней крови.
- 3-7 лет — ежегодно для отслеживания развития органов, продуцирующих форменные элементы крови.
- В период полового созревания — зачастую при гормональных изменениях проявляются скрытые ранее патологии крови.
- При любых отклонениях от нормы в анализах крови.
- При появлении симптомов, указывающих на развитие болезней крови.
Почему стоит посетить платного детского гематолога
Опытного детского гематолога в Москве нелегко найти. Не каждая больница имеет подобного специалиста. В медицинском центре на Яузе вы можете записаться на прием к детскому гематологу платно. Наши специалисты обладают большим опытом работы в этой сфере. Кроме того, доктор гематолог постоянно изучает новые современные методы лечения заболеваний крови. Благодаря этому процент успешного излечения среди наших пациентов очень высок. Клиника оснащена современным оборудованием, что позволяет пройти все необходимые для диагностики исследования в одном месте. Именно высокоточная аппаратура и огромный опыт дает возможность нашим специалистам добиваться колоссальных результатов при лечении заболеваний крови. Внимательные доктора сумеют найти подход к каждому ребенку, провести прием без лишних слез и расстройства маленьких пациентов. Цены на все услуги размещены на нашем сайте. Благодаря этому вы сможете подсчитать стоимость посещения еще до оформления записи. Время приема можно подобрать индивидуально в зависимости от пожеланий клиента, что очень удобно для работающих родителей. Все интересующие вас вопросы вы можете уточнить по телефону, размещенному на официальном сайте клиники. Забронировать время записи можно, позвонив администратору или заполнив анкету онлайн.
Почему мы
- Экспертная диагностика. Наша клиника оснащена ультрасовременной аппаратурой, что обеспечивает высокую точность диагностики.
- Профессионализм. Консультирование проводит специалист со стажем работы в области детской гематологии — Дмитриева А.Г.
- Комфорт. Все диагностические мероприятия выполняются опытными врачами и медсестрами, что сводит к минимуму неприятные ощущения при проведении манипуляций.
- Индивидуальный подход. Наши специалисты найдут общий язык не только с родителями ребенка, но и с маленьким пациентом вне зависимости от его возраста и характера.
- Мы ценим Ваше время. Все службы госпиталя расположены в одном здании, что экономит Ваши силы и время.
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Статья проверена врачом детским-эндокринологом Ямченко А.Ю., носит общий информационный характер, не заменяет консультацию специалиста.
Для рекомендаций по диагностике и лечению необходима консультация врача.
ЗАПИСАТЬСЯ НА ПРИЕМ. РАБОТАЕМ БЕЗ ВЫХОДНЫХ
Обслуживание на двух языках: русский, английский.
Оставьте свой номер телефона, и мы обязательно перезвоним вам.
Источник https://medaboutme.ru/articles/sepsis_v_pediatrii_algoritmy_diagnostiki_molchalivogo_ubiytsy/
Источник https://probolezny.ru/gemoliticheskaya-bolezn/
Источник https://www.yamed.ru/services/pediatriya/detskaya-gematologiya/