Холестерин, инфаркт и мифы про чистку сосудов. Интервью с кардиологом
От сердечно-сосудистых заболеваний в России умирают 50% населения. Но вообще практически каждый человек находится в группе риска, особенно если у него родственники умирали от сердечно-сосудистых катастроф до 65 лет. Еще один фактор — курение, которое, по средним подсчетам, отнимает до 10 лет жизни. Третий фактор — высокое давление, причем если вы не знаете своего нормального давления, то с вероятностью от 30 до 46% оно у вас повышенное. Кстати, у мужчин оно в среднем выше, чем у женщин. Помимо этого, риски есть у людей с избыточным весом и повышенным уровнем холестерина и сахара в крови.
Какая самая распространенная болезнь сердца в России?
Гипертоническая болезнь. Большинство людей считают, что если у них хорошее самочувствие, то все в порядке. Но у нас в организме нет рецепторов высокого давления, поэтому люди с давлением 200 могут прекрасно себя чувствовать и спокойно жить. Правда, недолго. Даже чуть-чуть повышенное давление, например 140/90, — мощный фактор, вызывающий раннее старение сосудов, развитие атеросклероза с последующими ранними инфарктами или инсультами.

А как часто нужно проверять сердце?
Если мы говорим о частоте проверки, значит, уже все более или менее хорошо, и один раз сердечно-сосудистую систему мы все же проверили. Но делать диагностику нужно обязательно. Еще в детстве, лет в 12–15, важно узнать свой уровень холестерина и сахара в крови, сделать ЭКГ.
То же ЭКГ покажет, нет ли наследственных патологий (удлиненного интервала QT, синдрома Бругада), которые могут повлиять на продолжительность жизни. Один раз сделать ЭКГ достаточно.
Начиная с 20 лет раз в три-шесть месяцев необходимо измерять давление. Склонность к повышенному давлению наследуема, а с возрастом и сама по себе растет вероятность его повышения. Начиная с 30–40 лет сердце нужно проверять ежегодно.
Вы говорите, что можно ЭКГ сделать всего один раз, но врачи в поликлиниках регулярно отправляют ее делать. Это бессмысленно?
по теме

Общество
«Био-психо-социо-духовная патология». Почему мы пьем?
В нашей медицине есть заблуждение, что ЭКГ — это «проверка сердца». На самом деле, у нее очень низкая предсказательная ценность. Она показывает только те изменения в работе сердца, которые уже были или есть на данный момент. Более того, за два часа до инфаркта ЭКГ может быть без отклонений. Американцы вообще не рекомендуют делать скрининг ЭКГ.
На деле нужно сделать УЗИ сердца, проверить сосуды шеи на наличие атеросклеротических бляшек и сдать анализы крови. Чтобы врач получил полную информацию о риске сосудистых катастроф, у него должен быть целый комплекс знаний: о вашей наследственности, вредных привычках, стереотипах питания и физической активности, представления о сопутствующих заболеваниях, показатели холестерина, глюкозы крови, С-реактивного высокочувствительного белка, а также состояния сосудистой стенки.
А холестерин — это угроза человечеству или все же игра фармкомпаний?
Во-первых, уровень холестерина в крови определяется не тем, сколько мы его потребляем, а наследственностью, потому что он вырабатывается организмом. То есть даже у вегана он может быть сильно повышен. Во-вторых, снижение уровня холестерина существенно уменьшает риск сердечно-сосудистых катастроф. Все претензии к статинам — препаратам для снижения уровня холестерина — не выдерживают серьезной критики. Потому что они не просто снижают уровень, но и продлевают жизнь, предотвращая инфаркты и инсульты. Вызывают рак? Просто человек успевает дожить до своего рака. Вызывают болезнь Альцгеймера? То же самое. Поэтому, если у человека есть показания к применению этих препаратов, он обязательно должен их пить.
Стресс действительно влияет на здоровье сердца?
Медицинский психолог и лектор Стэнфордского университета доктор Келли МакГонагл говорит, что важен не сам стресс, а наше отношение к нему. По ее утверждению, люди, которые испытывают стресс и относятся к нему как к адаптационному механизму, живут дольше, чем те, кто его не испытывает. И еще дольше тех, кто испытывает стресс, но считает, что он их убивает.
А алкоголь влияет? И существует ли безопасная доза?
В прошлом проводились исследования, которые говорили о U-образной зависимости дозы алкоголя и продолжительности жизни. По результатам получилось, что люди, которые пьют по чуть-чуть, живут дольше тех, кто пьет много или вовсе не пьет. Тогда все сделали вывод, что немного выпивать нормально, чтобы прочистить сосуды.
Позже выяснилось, что в исследовании была погрешность — люди, которые не пили вообще, не употребляли алкоголь не просто так: из-за хронических заболеваний, из-за того, что алкоголь им уже навредил, и так далее. А у тех, кто приходит на вечеринку, выпивает два бокала красного и спокойно едет домой, все в порядке с контролем над собственной жизнью, они не делают каких-то импульсивных поступков в принципе. То есть они живут дольше не благодаря алкоголю, а вопреки.
Новое исследование Медицинского исследовательского совета Великобритании и Европы, которое все эти аспекты учитывает, показало, что никакой безопасной дозы алкоголя не существует: он является фактором риска семи видов рака, провоцирует сосудистые катастрофы. Хотя небольшие дозы алкоголя, может быть, не так вредны.
Как вообще можно помочь сердцу? Есть какие-то добавки, витамины?
«У ЭКГ очень низкая предсказательная ценность. Она показывает только те изменения в работе сердца, которые уже были или есть на данный момент»
Регулярно проверяться и вовремя начать принимать препараты. А витаминов никаких для сердца нет. Помогут только регулярные, но не чрезмерные кардионагрузки, здоровая еда и отказ от курения и алкоголя. Чем раньше начать заниматься здоровьем сердечно-сосудистой системы, тем лучше.
В одной научной статье сказано, что смертность от инфарктов можно снизить на 90%, правда, для этого нужно еще и наладить работу службы оказания экстренной помощи больным.
Нечрезмерные кардионагрузки — это какие? Надо ли бегать каждый день?
В Американском колледже кардиологии проводили исследование, которое показало, что максимальную продолжительность жизни демонстрируют люди, бегающие понемногу. Оптимальная частота бега — два или три раза в неделю. А интенсивный бег на высоком пульсе не очень хорошо влияет на продолжительность жизни, например, уровень смертности профессиональных бегунов практически не отличается от уровня смертности людей, ведущих сидячий образ жизни. Поэтому нагрузка должна быть умеренной. Условные десять тысяч шагов в день — это своеобразная норма.
Но спортсмены живут дольше?
Конечно, если мы возьмем элитного спортсмена и работника челябинского тракторного завода, то тут все очевидно. Вообще продолжительность жизни сильнее всего зависит от достатка. Очень много по этому поводу интересных исследований. Одно из них — о том, какой спорт дает максимальную продолжительность жизни. На первом месте оказался большой теннис. А его могут себе позволить только люди с высоким достатком. Если сравнивать профессиональных спортсменов с селебрити, то мы увидим, что спортсмены живут в среднем на 3–4 года меньше.
После каких тревожных звоночков пора бежать к кардиологу?
Тревожные звоночки возникают у тревожных людей, и тогда тревожное расстройство заставляет человека посетить кардиолога. Проблема возникает, когда тревожных звоночков нет, когда человек не посещает врача вообще. Основная сложность с сердечно-сосудистыми заболеваниями — отсутствие дискомфорта при высоком давлении и высоком холестерине. Очень часто первым и единственным симптомом заболеваний сердца является сердечно-сосудистая катастрофа.
Почему на Западе спокойно доживают до рака, а у нас до сих пор гибнут от сердечно-сосудистых заболеваний?
Самый яркий пример увеличения продолжительности жизни населения за счет действий государства — Финляндия. В ней благодаря программе «Северная Карелия» за сорок лет просветительской работы, изменений рациона питания, отказа от вредных привычек смертность от ишемической болезни сердца снизилась на 82% (с 643 до 118 на 100 000 человек).
В других странах Европы и Латинской Америки тоже проводили подобные программы, но они не были столь продолжительными по времени. Пропаганда здорового образа жизни и просвещение в области медицины могут существенно продлить жизнь людей в России. Тут многие до сих пор думают, что алкоголь «чистит сосуды», «врачи не рекомендуют резко бросать курить», а таблетки «вредны для печени».
Что может сделать государство для снижения смертности от сердечно-сосудистых заболеваний?
Важно объяснять, что такое здоровый образ жизни, и предлагать правильные стратегии по приобретению стереотипов питания, отказу от вредных привычек и так далее. Это сложно сделать врачу за 12 минут приема.
«Очень часто первым и единственным симптомом заболеваний сердца является сердечно-сосудистая катастрофа»
Еще необходимо сформировать высокую приверженность терапии: назначить комплексный препарат, потому что одну таблетку пить психологически проще, проговорить с пациентом все смущающие его моменты, поработать с возражениями.
Кроме укрепления института просвещения нужны и драконовские меры. Пришел человек к врачу, а тот обнаружил у него повышенный уровень холестерина и высокое давление и прописал препараты. Если через некоторое время пациент вернется и скажет, что не пил эти препараты, потому что хотел сберечь печень, врач сделает пометку в его карте — и стоимость страховки резко возрастет. Нужны механизмы, по которым согласиться с врачом будет проще, чем игнорировать его требования.
Также необходимо создать людям условия, при которых они бы питались здоровой едой. Овощи и фрукты, здоровые продукты должны стать доступнее, а фастфуд должен стоить дорого, как табак и алкоголь.
Действительно ли можно спасти жизнь прохожему? Какие самые распространенные ошибки?
Самая распространенная ошибка — страх навредить человеку, сломать ему ребро, а еще нерешительность из-за брезгливости — не хочется. Кроме того, у нас на улицах нет автоматических наружных дефибрилляторов (АНД), с помощью которых можно «завести» сердце. То есть все наши действия, толчки, которые качают кровь в головной мозг, — это поддержание жизни в ожидании скорой помощи, у которой есть дефибриллятор. В развитых странах АНД есть во всех общественных местах: аэропортах, торговых центрах и так далее.
Для спасения в первую очередь нужно проверить сознание, наличие дыхания, попросить кого-то вызвать скорую и сразу начать качать. Основание ладони необходимо поставить на два пальца выше точки, где сходятся ребра, качаем не руками, а корпусом. Нужно делать по два толчка в секунду, жестко и быстро. Люди боятся делать искусственное дыхание и теряют драгоценное время в бездействии, хотя «целовать в уста» необязательно — кислорода в крови пострадавшего хватит до приезда скорой помощи. Но правильно научиться методам сердечно-легочной реанимации можно только на курсах первой помощи под контролем профессионалов.
Чего никогда не скажет хороший кардиолог?
«А что вы хотели в вашем возрасте?», «вегето-сосудистая дистония», «препараты для поддержки сердца (мексидол, милдронат, панангин, магний B6, корвалол, валидол)», «рассасывает бляшки», «улучшает микроциркуляцию». Эти фразы можно расценивать как повод поискать другого врача.
Этот материал подготовила для вас редакция Фонда «СПИД.ЦЕНТР». Мы существуем благодаря вашей помощи.
Вы можете поддержать нашу работу по этой ссылке .
Атеросклероз сосудов нижних конечностей и головного мозга: симптомы и лечение
Атеросклероз (греч. αθήρα, кашица + σκλήρωσις, затвердевание) — системное заболевание, вызванное образованием холестериновых бляшек в артериях. Это приводит к закупорке сосудов, что нарушает кровообращение и ухудшает питание внутренних органов необходимыми микроэлементами.
Атеросклероз сосудов нижних конечностей относится к группе опасных заболеваний, способных вызвать внезапную смерть вследствие осложнений. Предупредить развитие этой патологии можно только за счет коррекции образа жизни.
Атеросклероз имеет код по МКБ 10 (Международная классификация болезней): I70

Причины развития
Болезнь развивается на фоне сочетания нескольких факторов. Основной причиной возникновения атеросклероза считаются генетические изменения, провоцирующие формирование холестериновых бляшек. В этом случае предупредить развитие патологического процесса нельзя, а вероятность появления осложнений резко возрастает.
Атеросклеротические бляшки образуются на фоне течения гиперхолестеринемии, при которой липиды, перемещающиеся вместе с кровью по организму, плохо усваиваются внутренними органами (в основном печенью). Данный процесс протекает в несколько этапов, каждый из которых длится не один год.
Несмотря на то что подобные патологические изменения развиваются вследствие генетических нарушений, спровоцировать атеросклероз способен неправильный образ жизни. Бляшки, вызывающие сужение сосудов, формируются на фоне превышения допустимой нормы холестерина. Происходит это при обильном потреблении продуктов, содержащих данное вещество. При таком образе жизни организм перестает усваивать весь вырабатываемый холестерин, из-за чего сужаются артерии.
Спровоцировать подобные последствия также способны:
- сахарный диабет;
- курение;
- хронический воспалительный процесс;
- пальмовое масло, фаст-фуд и другие продукты.
Воздействие указанных факторов вызывает повреждение сосудистых стенок, что приводит к увеличению концентрации липидов в крови.
Симптомы
Обнаружить болезнь на ранней стадии развития удается случайно, так как патологический процесс в течение многих лет протекает бессимптомно. Клиническая картина при подобных поражениях определяется локализацией бляшек. То есть характер симптомов зависит от того, какой орган испытывает недостаток питательных веществ, вызванный сужением артерий. По этому критерию патология классифицируется на 3 типа:
- коронарных артерий;
- артерий нижних конечностей;
- головного мозга;
- почечной артерии.
При нарушениях первого типа отмечаются следующие симптомы:
- болевые ощущения или дискомфорт в грудной клетке;
- тяжесть, жжение или сдавливание в груди при физической нагрузке.
Второй тип характеризуется следующими проявлениями:
- боль в ногах;
- жжение в нижних конечностях;
- быстрая мышечная утомляемость ног.
Эти клинические проявления беспокоят периодически. То есть боль или жжение исчезают быстро, но возвращаются во время физической активности.
При поражении сосудов головного мозга могут возникнуть ишемический инсульт и транзиторная ишемическая атака. Симптоматика в обоих случаях сходна между собой. Но при ишемическом инсульте клинические проявления беспокоят более суток, когда как при атаке состояние пациента улучшается менее чем за 24 часа.
Симптомы при поражении головного мозга могут иметь следующий характер:
- слабость мышц лица или конечностей (в основном проявляется с одной стороны);
- чувство онемения;
- внезапное нарушение речи или понимания того, что говорит собеседник;
- внезапные зрительные расстройства;
- нарушение координации движения и головокружения;
- беспричинная и интенсивная головная боль.
Характер клинической картины при таком поражении зависит от локализации поражения и не исчерпывается приведенными симптомами. В случае если бляшки формируются в артерии, питающей печень, то у пациента могут наблюдаться следующие проявления болезни:
- головные боли;
- головокружение;
- мелькание перед глазами;
- тошнота;
- нарушение координации и другие.
Опасность такого поражения заключается в том, что при поражении почечной артерии возможен гипертонический криз, характеризующийся резким ухудшением состояния человека.
Стадии развития
Патологический процесс развивается в течение нескольких лет или десятилетий. На начальных этапах болезнь никак не проявляет себя и диагностируется случайно, в ходе осмотра артерий. Первые симптомы появляются при условии, если атеросклеротическая бляшка закрыла не менее 70% просвета сосуда либо произошел разрыв таких образований. Во втором случае образуется тромб, нарушающий кровоток к отдельным органам.

Возможные осложнения
Характер осложнений также напрямую зависит от того, где сформировались липидные отложения. При этом выделяют 2 варианта последствий, которые возникают при таком заболеваний. В первом случае по мере увеличения размеров подобных образований ухудшается работа пораженного органа, что проявляется в медленном нарастании интенсивности клинических проявлений и увеличения числа симптомов.
Вследствие разрушения бляшек патологические процессы развиваются быстро вследствие тромбоза сосудов. Во втором случае высока вероятность возникновения:
- инфаркта миокарда;
- гангрены нижних конечностей;
- инсульта.
При данной болезни возможны и другие последствия. В частности, при нарушении кровотока в головном мозге не исключены психические и моторные расстройства (нарушение сознания и восприятия, снижение подвижности конечностей и другое).
Вероятность развития осложнений (включая смерть) зависит от следующих факторов:
- мужской пол;
- возраст;
- повышенные уровень холестерина и артериального давления;
- курение;
- сахарный диабет;
- ожирение и другие.
Сочетание указанных факторов увеличивает риск наступления смерти.
Методы диагностики
Первичная диагностика проводится на основании результатов анализа крови. На наличие этого заболевания указывает повышенное содержание холестерина липопротеинов низкой плотности. Дополнительно проводится биохимический анализ крови, или липидограмма. В этом случае определяется распределение холестерина по двум (реже — трем) фракциям: липопротеинов низкой и высокой плотности. Данный анализ позволяет выявить уровень риска развития как атеросклероза, так и осложнений.
Для определения локализации бляшек применяются инструментальные методы исследования. Способы подбираются, исходя из предполагаемой локализации подобных образований. Часто для подтверждения предварительного диагноза проводится ультразвуковое исследование сонных артерий (триплексное сканирование брахиоцефальных артерий). Выбор в пользу этого метода обусловлен тем, что, согласно множеству исследований, атеросклеротические бляшки в основном локализуются именно в данных сосудах.
При необходимости применяют другие варианты диагностических процедур. Выявить бляшки сложнее при локализации последних в коронарных сосудах. Чтобы подтвердить наличие этих образований в указанной области назначаются исследования с физическими нагрузками:
- электрокардиограмма;
- эхокардиограмма;
- сцинтиграфическое обследование.
При необходимости указанные исследования дополняются коронароангиографией, в рамках которой проводится рентген сосудов сердца с введением контрастного вещества. Этот анализ помогает выявить степень сужения артерий и определить необходимость операции.
Варианты лечения
Тактика лечения подбирается, исходя из характера поражения. Если результаты диагностики показали наличие предрасположенности к развитию атеросклероза, то применяются методы, направленные на профилактику. При наличии выраженной симптоматики проводятся диагностические мероприятия, направленные на выявление локализации патологических образований. Дальнейшее лечение в данном случае определяет врач:
- кардиолог (если выявлено поражение сердца);
- невролог (головного мозга);
- сосудистый хирург (нижних конечностей).
Для предупреждения развития заболевания и снижения риска возникновения осложнений назначаются препараты, основанные на статинах:
- «Аторвастатин»;
- «Розувастатин»;
- «Симвастатин»;
- «Питавастатин».
- снизить скорость разрастания атеросклеротических бляшек;
- уменьшить риск развития инфаркта миокарда и других опасных последствий;
- увеличить продолжительность жизни.
Препараты данной группы рекомендуется принимать в течение нескольких лет в дозировке, который врач рассчитывает индивидуально под каждого пациента. Такие лекарства считаются наиболее эффективными в терапии и профилактике атеросклероза. Однако в лечении этой болезни применяются и другие медикаментозные средства.
Доказанной эффективностью против бляшек обладает эзетимиб, который препятствует всасыванию стенками кишечника холестерина, попадающего в организм вместе с пищей. Дополнительно для этих целей назначаются кумабы, или специальные антитела. Фермент регулирует скорость поглощения холестерина клетками печени.
В сложных случаях при атеросклерозе рекомендовано оперативное вмешательство, в рамках которого расширяются стенки пораженных сосудов. Такая процедура назначается при:
- сахарном диабете;
- хронической обструктивной болезни легких;
- хронической сердечной недостаточности и других заболеваниях.
При необходимости в ходе операции устанавливаются шунты, формирующие пути обходного кровотока в сердце. Эта процедура рекомендована в случаях, когда установка стентов, расширяющих сосуды, невозможна либо не способна достичь нужного эффекта.
При наличии генетической предрасположенности или при диагностировании повышенного содержания холестерина пациентам показана специальная диета, предполагающая отказ от потребления пищи, которая содержит насыщенные жиры и трансжиры. Лечение данной болезни народными методами невозможно и опасно.
Прогноз
Для контроля уровня холестерина в организме рекомендуется:
- отказаться от курения;
- изменить диету, отказавшись от вредной пищи;
- довести вес тела до нормальных показателей;
- вести активный образ жизни.
Также рекомендуется проводить профилактические мероприятия, которые предупреждают повышение артериального давления. В запущенных ситуациях, когда проявляются основные симптомы поражения внутренних органов, часто назначается оперативное лечение атеросклероза. Прогноз в подобных обстоятельствах зависит от:
- степени запущенности случая;
- характер поражения органа;
- наличия сопутствующих заболеваний и других факторов.
Такие операции не способны излечить пациента от патологии. При наличии предрасположенности или повышенной концентрации холестерина человеку необходимо в обязательном порядке скорректировать образ жизни.
Эта запись была размещена в А,Справочник заболеваний. Добавить в закладки постоянная ссылка.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Атеросклероз сосудов нижних конечностей
Информация, представленная на странице, не должна быть использована для самолечения или самодиагностики. При подозрении на наличие заболевания, необходимо обратиться за помощью к квалифицированному специалисту. Провести диагностику и назначить лечение может только ваш лечащий врач.
Что такое атеросклероз сосудов нижних конечностей?
Основная опасность атеросклероза сосудов нижних конечностей – резкое сужение внутреннего просвета артерий, из-за чего страдает приток крови к тканям. В медицине подобное явление называют облитерирующим процессом. Уточним, что атеросклероз артерий нижних конечностей – одна из форм патологии, при которой страдает преимущественно конечная часть брюшного отдела в аорте, а также ее ветви, питающие тазовую зону и ноги. Облитерирующие атеросклеротические поражения – одни из самых частых поражений артерий. Проблема возникает у мужчин старше 50-60 лет и у женщин старше 60-70 лет. Примерно 10% людей старше 60 лет имеют признаки патологии, из-за чего отмечают проблемы с ногами Источник:
Облитерирующий атеросклероз сосудов нижних конечностей. Стяжкина С.Н., Рустамов М.А., Баязитов Р.Р., Закирова А.А. Проблемы науки, 2016. .
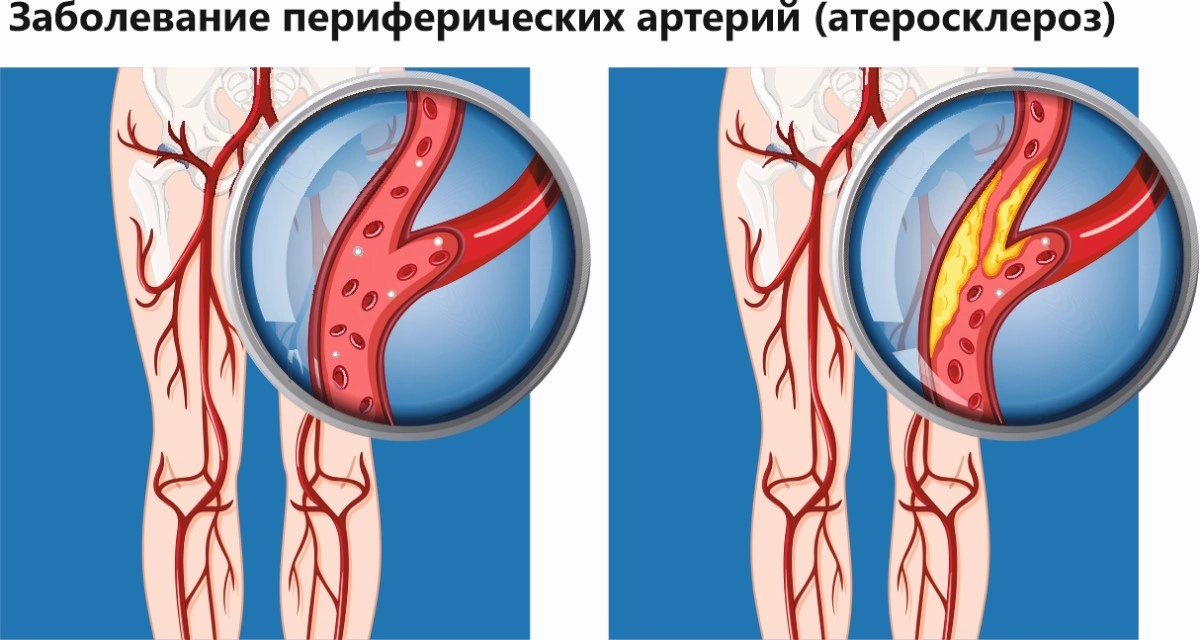
Причины
Давно выяснено, что атеросклероз нижних конечностей как вариант патологии – это хроническое, прогрессирующее системное нарушение обменных процессов, приводящее к серьезным анатомическим дефектам в стенках сосудов (артериях), несущих обогащенную кислородом кровь к конечностям от сердца. Основная причина атеросклероза сосудов ног – это отложение в области стенок артерий комочков модифицированных липидных соединений. Это мелкие, нерастворимые в воде жиры, преимущественно – холестерин. Липидные скопления формируют бляшки, которые сужают просвет сосудов, что затрудняет протекание по ним крови, вплоть до полной блокировки из-за облитерации артерий.
Это системная патология, связанная с нарушениями липидного обмена и частично – углеводного. Страдают не только сосуды в ногах, но и по всему телу.
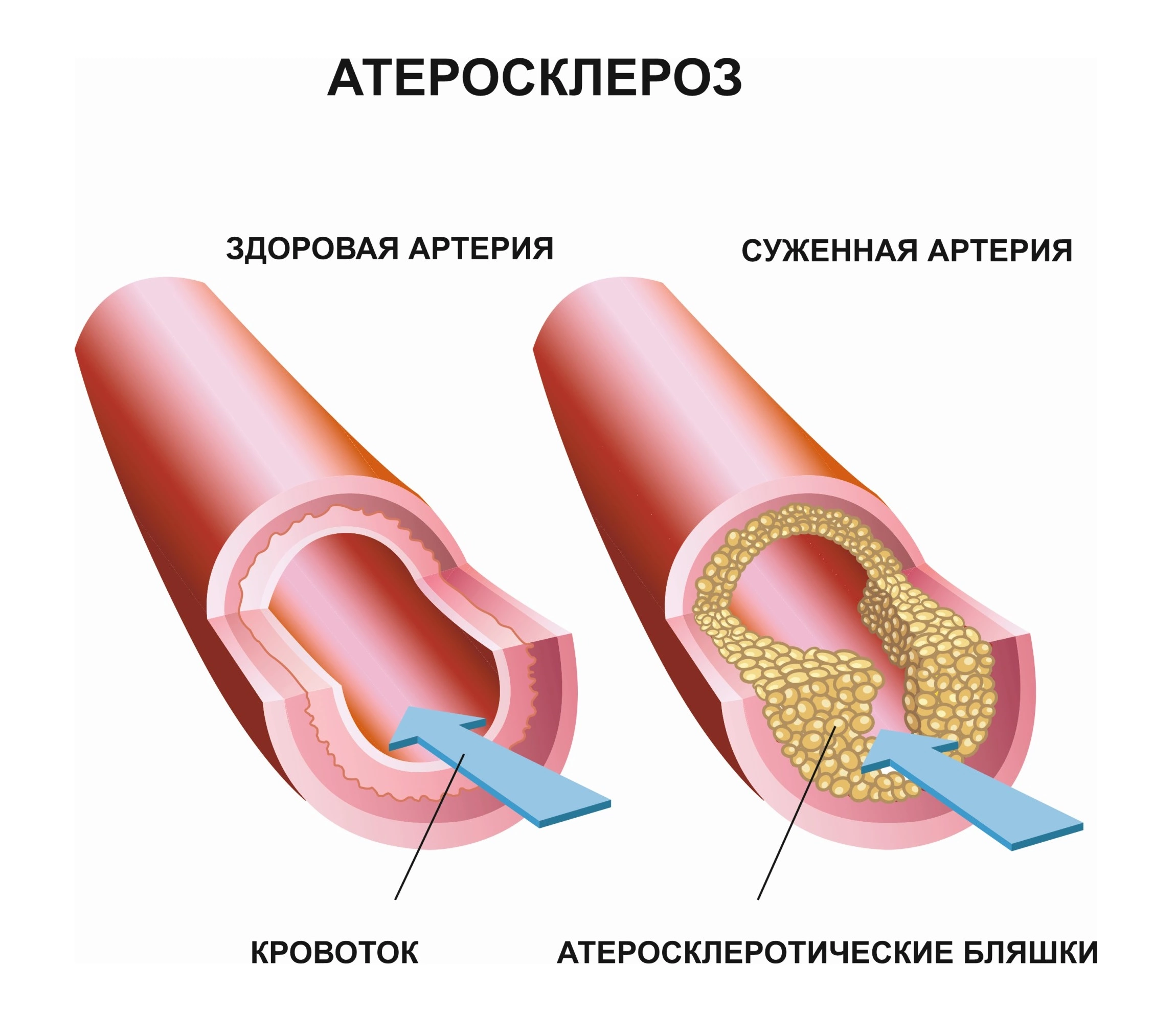
Факторы риска атеросклероза ног
Основная причина развития патологии – это обменные нарушения с изменением соотношения липидов в сторону «плохого» холестерина и триглицеридов. Но их тяжесть и выраженность зависят от образа жизни и влияния определенных факторов, которые могут быть разделены на две группы – неизменяемые (не модифицированные) и поддающиеся влиянию (модифицируемые).
- возрастной аспект (по мере старения объем поражения сосудов, толщина бляшек увеличиваются);
- половые различия (мужчины раньше и тяжелее страдают от атеросклероза, нежели женщины);
- генетическая предрасположенность (если у близких родственников были инсульты, инфаркты, проблемы с ногами, ожирение, риск патологии выше).
Среди модифицируемых факторов можно выделить целый ряд событий, на которые мы можем влиять. Сюда стоит отнести:
- нарушения в обмене липидов с повышением уровня общего холестерина плазмы, изменения соотношения липопротеинов как высокой, так и низкой плотности, триглицеридов;
- вредные привычки (это курение и прием алкоголя);
- наличие лишнего веса, разных стадий ожирения;
- развитие сахарного диабета;
- малоподвижность, дефицит физической активности;
- повышение артериального давления;
- нездоровое питание, употребление сладостей, жирной пищи, фастфуда;
- проблемы с почками и другими органами.
Важно оценивать все факторы риска, влияя на них и снижая уровень вредных липидов крови Источник:
Подрезенко Е.С. Влияние факторов риска на развитие облитерирующего атеросклероза сосудов нижних конечностей / Е.С. Подрезенко, С.С. Дунаевская // Здоровье — основа человеческого потенциала: проблемы и пути их решения. — 2012. — С. 576-578. .
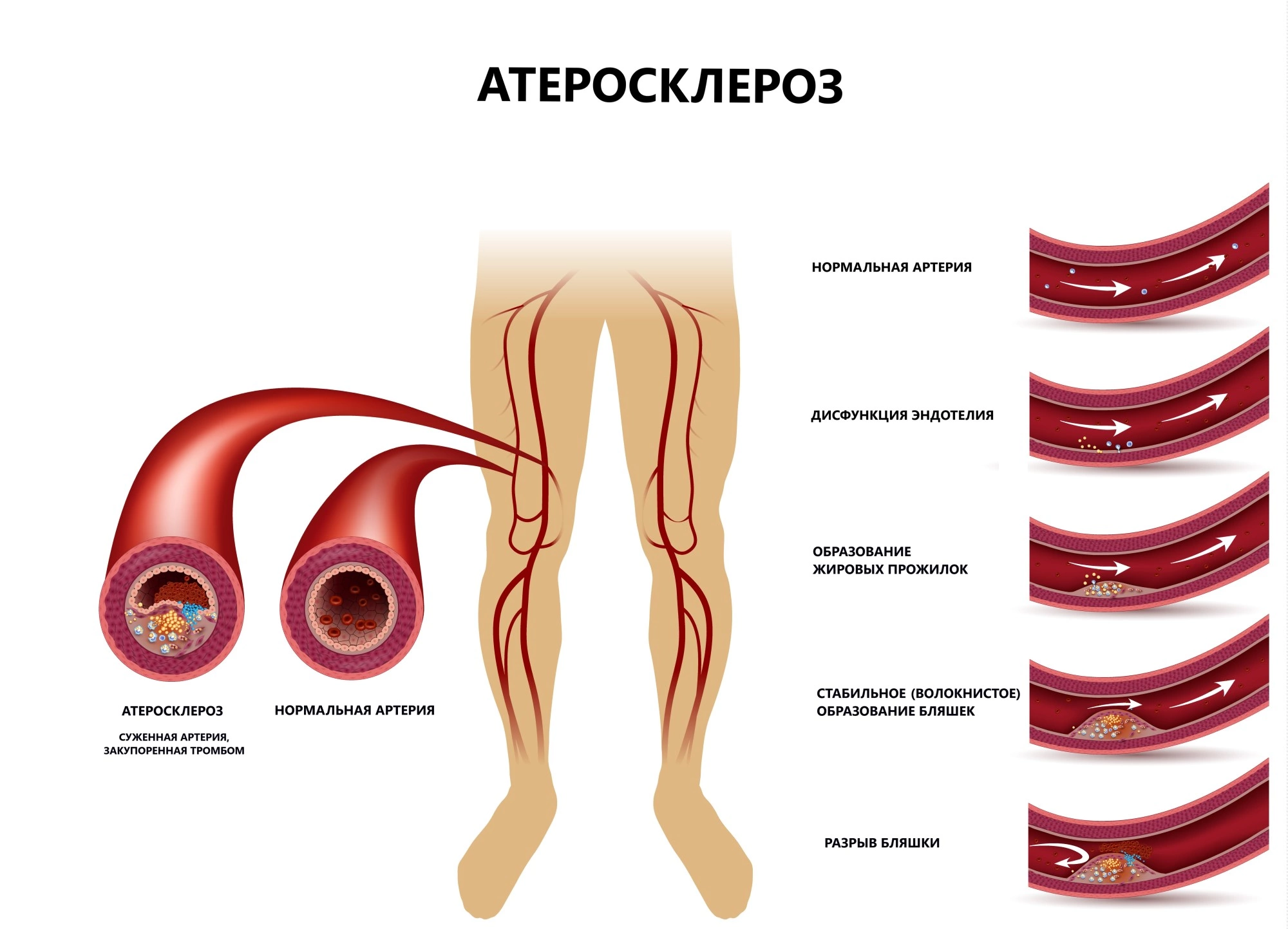
Симптомы и признаки атеросклероза
На ранних стадиях развитие атеросклеротического поражения сосудов в ногах протекает бессимптомно, никак не проявляя себя внешне. Это зависит от того, насколько сильно сужен просвет артерии и нарушен приток крови к тканям. По мнению специалистов, четкой зависимости между тяжестью поражения артерий и выраженностью симптомов – нет. Если проявления слабые или отсутствуют, это не признак того, в артериях нет бляшек, они могут годами образовываться в стенках артерий, не давая о себе знать до определенного момента. Это связано со скоростью развития нарушений, компенсацией кровотока до определенных пределов за счет коллатеральных сосудов, обходных ветвей артерий.
Только при перекрытии артерий на 70-80% появляется один из ярких симптомов поражения – перемежающаяся хромота. Для нее типичны следующие проявления в области нижних конечностей:
- боль в области икроножных мышц, при более тяжелых поражениях – в области бедер и ягодиц;
- ощущение онемения, снижение температуры кожи;
- бледность кожных покровов, выпадение волос, сухость кожи, шелушение, атрофические явления;
- проблемы с ходьбой, требующие частых остановок, чтобы симптомы исчезли и можно было продолжить движение. Обычно стоит немного постоять, прекратить движение, чтобы кровоток восстановился и можно было двигаться дальше.
Также могут возникать боли в ногах, приступы судорог в икроножных мышцах, ломота в костях и проблемы суставов.
Классификация
Тяжесть состояния и стадию процесса можно определить по разработанной и внедренной в практику клинической классификации. В определении той или иной группы учитывают степень тяжести изменений и объективных симптомов, возникающих у пациента. Среди ключевых пунктов в оценке учитывают быстроту возникновения болевого синдрома.
Согласно современным представлениям:
Стадия I ставится, если боль в области ног возникает только при значительных физических нагрузках. Если человек передвигается в спокойном темпе, без усилий и форсирования, болезненность будет отмечаться не ранее, чем через километр пути.
Стадия II выставляется при возникновении боли ранее, чем через один километр пути. При этом в зависимости от длительности пройденного расстояния разделяют две под-стадии:
- Если боль проявляется позднее, чем пройдено 200 метров, говорят о стадии IIА.
- Если боль начинает возникать, когда пройдено менее 200 метров, врач ставит стадию IIБ.
Стадия III выставляется, когда боль возникает, если пройдено примерно 50-25 метров. В этой стадии ноги могут болеть даже при состоянии покоя, особенно в ночные часы. Пациенты обычно спускают ноги вниз, чтобы можно было улучшить приток крови к ногам и уменьшить ощущение боли. Появление болезненности дискомфорта в покое – это один из ключевых показателей. Он говорит о высоком уровне окклюзии, сильном сужении или полном перекрытии просвета пораженных артерий.
Стадия IV самая тяжелая, на ногах образуются язвенно-некротические поражения тканей, выражено похолодание конечностей, деформация ногтей, выпадение волос. Кожа на ногах темнеет, может почернеть в области пальцев и пяток, возникают трофические язвы и сухая гангрена.
Диагностика
Чтобы поставить правильный диагноз, необходимо провести комплексную подробную диагностику у сосудистого хирурга. Врач подробно расспрашивает об имеющихся жалобах, длительности их возникновения, появлении новых симптомов и способах облегчения состояния. Также важно выяснить, были ли проблемы подобного рода у ближайшей родни. Не всегда у пациента могут быть выраженные жалобы, или они возникают периодически, поэтому нужно заранее записать все из симптомов дома на бумагу.
Во время осмотра специалист оценивает состояние артерий по пульсации, определяя пульс в паховой области, подколенной ямке и на икрах, в проекции берцовой артерии. Он может быть слабым или совсем не прощупываться. Проверяется состояние кожи, выявляются трофические язвы или очаги отмирания тканей, потеря волос, проблемы с ногтями, нарушения чувствительности и температура кожи, мышечный тонус. Дополнительно при помощи фонендоскопа врач прослушивает шум над артериями, оценивая пульсацию крови Источник:
Кузнецов М.Р. Основные принципы диагностики и лечения облитерирующего атеросклероза артерий нижних конечностей / М.Р. Кузнецов // Лечебное дело. — 2008. — № 1. — С. 3-8. .
Для выявления атеросклероза и его осложнений проводится целый комплекс анализов и инструментальных тестов. Среди них можно выделить:
- общеклинические анализы крови и мочи;
- исследование СРБ, чтобы выявить воспалительный процесс;
- анализ на уровень глюкозы крови и гомоцистеина;
- липидограмму с определением общего холестерина и его фракций, концентрации триглицеридов;
- уровень гликированного гемоглобина, позволяющего оценить средние концентрации глюкозы в последние три месяца;
- оценку уровня креатинина, чтобы определить нагрузку на почки, особенно при серьезных повреждениях тканей.
Далее следует целый ряд инструментальных тестов, которые помогают определить диагноз и тяжесть поражений. Среди основных процедур можно выделить:
- выполнение УЗДС – дуплексного ультразвукового сканирования, которое определяет уровни сужения артерий и возможности тока крови по обходным путям;
- определение лодыжечно-плечевого индекса с измерением давления на плечевых артериях и в области большеберцовых артерий;
- проведение тредмил-теста с нагрузочной ходьбой, что позволяет определить степень поражения нижних конечностей. Он позволяет определить длительность ходьбы без боли. Дополняют его данные о снижении лодыжечно-плечевого индекса на 20% и более.
Дополняют данные о состоянии артерий КТ-ангиография с применением контрастного вещества, позволяющего увидеть все дефекты в сосудах. Дополнительно может проводиться МРТ для оценки мягких тканей и выявления размеров бляшек в артериальных сосудах.
Ангиография – это рентгеновский метод исследования с введением в просвет артерий контрастного вещества. При необходимости, после процедуры можно сразу же провести и лечебные мероприятия, выполнить баллонную пластику пострадавшей артерии.
Лечение: основные клинические рекомендации
В начальных стадиях подходы к лечению заключаются в устранении провоцирующих факторов и снижении уровня плохого холестерина. Конкретные рекомендации о том, как и чем лечить поражение артерий, врач индивидуально дает каждому пациенту. Стоит отказаться от курения и приема алкоголя, пересмотреть свое питание в пользу более здоровых продуктов, расширить объем физической нагрузки и активности, максимально нормализовать уровень артериального давления.
При первой стадии процесса возможна консервативная терапия (прием медикаментов). Сюда можно отнести применение сосудорасширяющих препаратов, нормализующих обменные процессы и корректирующих вязкость крови.
Уже со второй стадии атеросклероза возможно проведение хирургического лечения, малоинвазивных операций, которые направлены на улучшение кровообращения в конечностях и притока крови к ногам Источник:
Облитерирующий атеросклероз сосудов нижних конечностей в хирургической практике. Стяжкина С.Н., Рустамов М.А., Закирова А.А., Баязитов Р.Р. Научный журнал, 2016. .
Среди ключевых методик можно выделить:
- протезирование сосудов;
- шунтирующие операции,
- стентирование сосудов;
- баллонную ангиопластику.
- При выполнении шунтирования предполагается, что ток крови будет перенаправляться в обход пораженной области артерии, через искусственно созданный обходной путь – шунт. Обычно для шунтирования используют одну из вен из конечности. Иногда могут применяться искусственные протезы – полые трубочки. Пораженная артерия не удаляется. При коррекции патологии могут использоваться: бедренно-подколенная операция; шунтирование бедренно-берцовой артерии.
- Если проводится протезирование, врач полностью удаляет закупоренную артерию, заменяя ее искусственным сосудом или собственной веной. Протезирование переносится хуже шунтирования, применяется реже.
- При коррекции атеросклероза в области артерий в ногах могут применять тактику стентирования или баллонную ангиопластику. Они позволяют расширить просвет пораженного сосуда за счет постановки стента (сетчатого протеза) или раздувания баллоном. Но возможности этого метода ограничены. Эффект будет в случае, если поражен ограниченный участок артерии.
Осложнения
Специфических осложнений не возникает, проблемы связаны с нарушениями кровообращения в тканях нижних конечностей. Скорость развития ишемии в области стопы и пальцев будет зависеть от образа жизни и сопутствующих факторов. Среди самых серьезных последствий можно выделить гангрену и трофические язвы, которые грозят потерей конечности. Кроме того, из-за боли и проблем с кровообращением становится проблематичным обычное передвижение, что усугубляет проблему и ухудшает прогноз болезни.
Профилактика
Важно отказаться от вредных привычек, взять под контроль свой вес, больше двигаться.
Источники:
- Губанова Т.А. Особенности амбулаторно-поликлинической помощи больным с облитерирующим атеросклерозом артерий нижних конечностей / Т.А. Губанова // Здоровье и образование в XXI веке. — 2008. — № 7. — С. 315-317.
- Казанцев А.В. Новый подход к хирургической тактике при облитерирующем атеросклерозе артерий нижних конечностей / А.В. Казанцев, Е.А. Корымасов // Саратовский научно-медицинский журнал. — 2010. — Т. 6. — № 4. — С. 850-856.
- Кузнецов М.Р. Основные принципы диагностики и лечения облитерирующего атеросклероза артерий нижних конечностей / М.Р. Кузнецов // Лечебное дело. — 2008. — № 1. — С. 3-8.
- Подрезенко Е.С. Влияние факторов риска на развитие облитерирующего атеросклероза сосудов нижних конечностей / Е.С. Подрезенко, С.С. Дунаевская // Здоровье — основа человеческого потенциала: проблемы и пути их решения. — 2012. — С. 576-578.
- Фаттахов В.В. Облитерирующий атеросклероз нижних конечностей в практике поликлинического хирурга / В. В. Фаттахов // Практическая медицина. — 2010. — № 2 (41). — С. 126-130.
- Облитерирующий атеросклероз сосудов нижних конечностей. Стяжкина С.Н., Рустамов М.А., Баязитов Р.Р., Закирова А.А. Проблемы науки, 2016.
- Облитерирующий атеросклероз сосудов нижних конечностей в хирургической практике. Стяжкина С.Н., Рустамов М.А., Закирова А.А., Баязитов Р.Р. Научный журнал, 2016.

Специальность: Врач сердечно-сосудистый хирург, хирург, флеболог
Источник https://spid.center/ru/articles/2403
Источник https://el-klinika.ru/ateroskleroz-sosudov-nizhnih-konechnostej-i-golovnogo-mozga-simptomy-i-lechenie/
Источник https://www.smclinic-spb.ru/doctor/flebolog/zabolevania/2522-ateroskleroz-sosudov-nizhnikh-konechnostej