Клинические особенности течения подострого тиреоидита и современные методы его лечения
Несмотря на значительные достижения в области тиреоидологии, на протяжении последних лет отмечается неуклонный рост числа больных, страдающих различными заболеваниями щитовидной железы (ЩЖ), в том числе подострым тиреоидитом (ПТ). Распространенность подострого тиреоидита в общей популяции, по оценкам различных авторов, варьирует в широких пределах и составляет от 1 до 15 % [1]. По данным T.F. Nikolai (1991), 1 случай подострого тиреоидита приходится на 5 случаев диффузного токсического зоба или 15–20 случаев аутоиммунного тиреоидита (АИТ). Среди всех обращений больных по поводу различных заболеваний ЩЖ около 5% приходится на пациентов, страдающих подострым тиреоидитом.
Анализ накопленных данных свидетельствует о наличии ряда нерешенных задач в отношении ведения больных с подострым тиреоидитом. Имеются сведения о тяжелых, рецидивирующих формах заболевания, а также формах со стертой клинической картиной, которые в 0,3–1,7 % случаев являются причиной ошибочной резекции ЩЖ [2].
До настоящего времени основным методом лечения подострого тиреоидита остается использование синтетических аналогов глюкокортикоидных гормонов. Препараты этой группы обладают выраженным противовоспалительным действием, быстро купируют боль и явления интоксикации. Их противовоспалительный эффект проявляется в стабилизации биологических мембран, подавлении активности фибробластов и синтеза цитокинов, уменьшении проницаемости капилляров [3].
Некоторыми исследователями показано, что подобная терапия не предотвращает развития дисфункции ЩЖ, и у 5–15 % больных может развиваться гипотиреоз, что связано с развитием соединительной ткани в очаге воспаления. У 8–9 % больных, чаще при рецидивирующей форме подострого тиреоидита, транзиторный гипотиреоз трансформируется в постоянный, требующий проведения заместительной терапии [4].
По мнению большинства авторов, больные с легкой формой заболевания должны использовать только нестероидные противовоспалительные препараты, а синтетические аналоги глюкокортикоидных гормонов более эффективны для устранения болевого синдрома и лихорадки при более тяжелом течении подострого тиреоидита [5].
В связи с тем что подострый тиреоидит склонен к рецидивированию и длительность применения синтетических аналогов глюкокортикоидных гормонов может существенно увеличиваться, вследствие чего могут возникать побочные явления, до сих пор продолжается поиск других методов лечения.
В последние годы для лечения подострого тиреоидита все более широкое распространение получают методы местного воздействия, способствующие более быстрому купированию воспалительного процесса в ЩЖ. В работах некоторых авторов показана высокая биологическая активность низкоэнергетического лазерного излучения, в основе терапевтических эффектов которого лежит трофикостимулирующее, противовоспалительное, десенсибилизирующее, болеутоляющее, противоотечное действие, а также стимуляция иммунитета и естественной резистентности организма, обменных и регенеративных процессов.
Цель работы — изучить клинические особенности течения подострого тиреоидита и провести сравнительный анализ различных методов его лечения в зависимости от тяжести заболевания.
Материалы и методы исследования
Для решения поставленных в работе задач были обследованы 120 больных подострым тиреоидитом (ПТ): 100 женщин и 20 мужчин в возрасте от 20 до 70 лет, средний возраст составил 43,7 ± 1,7 года. Диагноз верифицировался на основании данных клинического, гормонального и ультразвукового обследования больных.
У части пациентов были получены анамнестические данные, указывающие на наличие патологического процесса в ЩЖ в прошлом. У 2 человек в анамнезе имелось указание на перенесенный ПТ, у 1 пациента в анамнезе был узловой нетоксический зоб.
Отягощенная наследственность в отношении заболеваний ЩЖ имела место у 55 больных (45,8 %). У 50 пациентов (41,7 %) наследственность была отягощена по эутиреоидному зобу и АИТ. В 3 случаях в семье больных ПТ были обнаружены злокачественные заболевания ЩЖ, в 2 случаях выявлен диффузный токсический зоб (ДТЗ).
Тяжесть течения ПТ мы оценивали по следующим критериям. У больных с легким течением заболевания отмечались умеренные боли в одной из долей ЩЖ, незначительная слабость, повышение температуры тела до 37,0°С, увеличение скорости оседания эритроцитов (СОЭ) не более чем до 35 мм в час.
У больных со среднетяжелой формой ПТ наблюдались выраженные боли, чаще в одной из долей ЩЖ, с иррадиацией в ухо на стороне поражения, общая слабость, периодические артралгии и миалгии, повышение температуры тела до 38,0 °С, увеличение СОЭ до 50 мм в час.
При тяжелом течении ПТ больные предъявляли жалобы на интенсивные боли, чаще в обеих долях ЩЖ, с иррадиацией в нижнюю челюсть и уши. Боли усиливались при глотании, иногда наблюдалась дисфагия. Отмечались генерализованные миалгии и артралгии, выраженная слабость, увеличение СОЭ более 50 мм в час, повышение температуры тела выше 38,0 °С. У ряда больных выявлялись симптомы легкого тиреотоксикоза.
В зависимости от тяжести заболевания больные были разделены на 4 группы.
В 1-ю группу вошел 31 человек (3 мужчин и 28 женщин, средний возраст составил 43,70 ± 1,73 года) со средней и тяжелой формой заболевания. ПТ средней степени тяжести был у 14 пациентов (45,2 %), тяжелый ПТ — у 17 пациентов (54,8 %). 2 пациента с тяжелым течением заболевания страдали гипертонической болезнью 2-й ст., 2 больных — гиперацидным гастритом в стадии ремиссии, 1 больной — эрозивным гастритом в стадии ремиссии, 1 больной — хроническим гепатитом в неактивной стадии, 1 больной — бронхиальной астмой в фазе стойкой ремиссии, 2 больных — компенсированным сахарным диабетом (СД) 2-го типа. Наличие у пациентов данных сопутствующих заболеваний ограничивало назначение им синтетических аналогов глюкокортикоидных гормонов по традиционной схеме. 22 пациента 1-й группы не имели сопутствующей патологии.
2-ю группу составили 32 человека (9 мужчин и 23 женщины, средний возраст — 42,50 ± 1,26 года) с легкой степенью ПТ. У 4 больных имелся компенсированный сахарный диабет 2-го типа, у 3 пациентов — язвенная болезнь двенадцатиперстной кишки в стадии ремиссии, у 2 пациенток — постменопаузальный остеопороз. У 23 пациентов 2-й группы сопутствующей патологии не было.
У 26 человек (5 мужчин и 21 женщина в возрасте 47,8± 1,1 года) 3-й группы был ПТ средней степени тяжести. В эту группу включались лица без сопутствующей патологии.
4-ю группу составил 31 человек (3 мужчин и 28 женщин, средний возраст — 46,20 ± 1,49 года) со средней и тяжелой формой ПТ без сопутствующей патологии. Среднетяжелая форма ПТ была у 18 (57,7 %) пациентов, тяжелая форма заболевания — у 13 (42,3 %) пациентов.
Соотношение больных со средней и тяжелой степенью тяжести ПТ в 1-й и 4-й группах было сопоставимо.
Для лечения больных была использована методика, разработанная д.м.н., профессором Э.Г. Гаспарян (СПбМАПО), к.м.н., доцентом З.В. Крючковой (СПбМАПО), к.м.н. Аговым Б.С. (СПбГМА им.И.И.Мечникова), — «Способ лечения подострого тиреоидита» (патент № 2056871, 27.03.1996). Проводилось воздействие на патологический очаг в ЩЖ гелиево-неоновым лазером с плотностью мощности 0,25ватт, временем экспозиции 2–3 минуты, длиной шага 0,632нм. Длительность курса лечения во всех группах пациентов составила 20 дней. При необходимости проводились повторные курсы лечения.
Больным 1-й группы со среднетяжелым и тяжелым течением ПТ проводили лечение малыми дозами синтетических аналогов глюкокортикоидных гормонов (преднизолон по 10 мг в сутки) в сочетании с курсом ЛТ на область ЩЖ с последующим постепенным снижением дозы глюкокортикоидов до полной отмены.
Больные 2-й группы с легкой степенью тяжести ПТ получали 2 курса ЛТ на область ЩЖ по 20 процедур с 10-дневным перерывом.
У больных 3-й группы со средней степенью тяжести ПТ прием нестероидных противовоспалительных препаратов (индометацин по 75 мг в сутки) сочетали с курсом ЛТ на область ЩЖ.
Больным 4-й группы со среднетяжелым и тяжелым течением ПТ проводилось традиционное лечение с использованием синтетических аналогов глюкокортикоидных гормонов (преднизолон по 20–30 мг в сутки) с последующим постепенным снижением дозы глюкокортикоидов до полной отмены.
Всем больным проводили общеклиническое обследование, включающее в себя пальпацию ЩЖ (степень увеличения ЩЖ оценивалась по классификации ВОЗ, 1994г.), аускультацию сердца и сосудов, ультразвуковое исследование (УЗИ) ЩЖ в режиме реального времени при помощи датчика 7,5–10 мГц, определение в сыворотке крови натощак уровней трийодтиронина (Т3), тироксина (Т4), тиреотропного гормона (ТТГ), антител к тиреоглобулину (АТ-ТГ) до лечения, а также через 4 и 12 месяцев наблюдения.
Гормональные показатели системы гипофиз — ЩЖ сопоставляли со средними показателями контрольной группы. Контрольную группу составили здоровые лица (2 мужчин и 18 женщин, средний возраст — 41,2 ± 1,77 года) с неотягощенной наследственностью по заболеваниям ЩЖ.
Статистическая обработка данных осуществлялась с помощью программы Statistica 5.5 на персональном компьютере. Для сравнения показателей между группами использовался критерий Стьюдента. Сравнение частот качественных показателей между группами проводилось с помощью критерия c2. Сравнение количественных показателей в одной и той же группе в динамике осуществлялось с помощью критерия Вилкоксона.
Результаты исследования и их обсуждение
Средний возраст больных в группах статистически значимо не отличался.
У 55,8 % больных был продромальный период, который характеризовался генерализованными миалгиями, артралгиями, субфебрилитетом и слабостью после перенесенной вирусной или бактериальной инфекции. У 22,5% пациентов заболевание характеризовалось острым началом без продромального периода.
Болевой синдром наблюдался у всех больных, но выраженность и локализация боли в ЩЖ были различными. 77 пациентов (64,2 %) предъявляли жалобы на боли в области передней поверхности шеи, преимущественно с одной стороны, нередко с иррадиацией в нижнюю челюсть, в ухо на стороне поражения, 43 пациента (35,8 %) отмечали боли в области обеих долей ЩЖ с характерной иррадиацией, усиливающиеся при глотании, поворотах головы.
При пальпаторном обследовании у 89 больных (74,2%) определялась неровная, плотная, болезненная ЩЖ. У 31 человека (25,8 %) поверхность ЩЖ была неровная, плотная, с болезненными узлами без четких контуров. При пальпации у всех пациентов наблюдалось увеличение размеров ЩЖ. 99 пациентов (82,5 %) имели 2-ю степень зоба, 21 пациент (17,5 %) — 1-ю степень зоба.
Для уточнения характера патологических изменений в ЩЖ, выявленных при физикальном обследовании, использовалось УЗИ. Согласно международным нормативам, при использовании УЗИ у взрослых лиц мы диагностировали зоб, если объем железы у женщин превышал 18 мл, у мужчин — 25 мл. Средние значения объема ЩЖ в 4 группах больных не имели статистически значимых различий. В то же время средний объем ЩЖ у больных 4-й группы превышал аналогичный показатель у больных других групп. Средний объем ЩЖ в 4-й группе был 47,6±2,3 мл по сравнению с 44,44 ± 1,60 мл, 36,71±1,80мл и 41,03 ± 1,8 мл в 1, 2 и 3-й группах соответственно (p > 0,05 для всех сравнений).
По результатам УЗИ в исследуемой когорте больных у 71 пациента (59,2 %) были выявлены гипоэхогенные участки в ткани ЩЖ. Эхоструктура ткани железы не имела признаков, характерных для АИТ. При сравнении частоты выявления гипоэхогенных участков в ткани ЩЖ по группам больных статистически значимых различий обнаружено не было.
У всех обследованных больных с ПТ в начале заболевания наблюдалось повышение температуры тела до субфебрильных цифр, при этом у пациентов 2-й и 3-й групп показатели средней температуры тела были ниже, чем у пациентов 1-й и 4-й групп, хотя статистически значимых различий между группами мы не выявили.
Во всех группах обследованных больных с ПТ в начале заболевания отмечались умеренное увеличение частоты сердечных сокращений (ЧСС) и повышение систолического артериального давления (АД), однако значимых различий между группами не было получено.
Патогномоничным для ПТ является повышение скорости оседания эритроцитов до 50–60 мм в час при отсутствии лейкоцитоза. Нами выявлена диссоциация повышенной СОЭ и нормального содержания лейкоцитов у всех больных, при этом средние значения СОЭ у больных 1-й и 4-й групп превышали данный показатель у больных 2-й и 3-й групп.
По данным некоторых авторов, острая фаза ПТ приблизительно у 50 % больных сопровождается развитием деструктивного тиреотоксикоза, длительность которого составляет обычно 3–6 недель. В нашем исследовании частота тиреотоксикоза составила 15,8 % у больных 1-й и 4-й групп.

По данным разных исследователей, общая продолжительность лечения легкой формы ПТ с использованием нестероидных противовоспалительных препаратов (НПВП), а также тяжелой формы заболевания с применением синтетических аналогов глюкокортикоидных гормонов составляет в среднем 3 месяца.
По мнению большинства авторов, прогноз заболевания благоприятный и почти в 95 % случаев оно заканчивается полным выздоровлением. Гипотиреоз, требующий проведения заместительной терапии, развивается у 8–9% больных и чаще при рецидивирующей форме ПТ.
В нашем исследовании в результате проведенной терапии у пациентов всех групп ЩЖ уменьшилась в объеме, отмечалось исчезновение местных и общих признаков воспаления, клинических симптомов нарушения функции ЩЖ, в большинстве случаев нормализовалось АД. К концу курса лечения все больные находились в эутиреоидном состоянии.
Субъективное улучшение состояния у больных 1-й группы со среднетяжелой и тяжелой формой ПТ, получавших комбинированную терапию синтетическими аналогами глюкокортикоидов (преднизолон 10–12,5 мг в сутки) в сочетании с ЛТ на область ЩЖ, наблюдалось на 3-й день лечения. Болевой синдром полностью исчезал на 7–8-й день лечения. Через 5–7 дней наблюдалась нормализация СОЭ. Через 10–14 дней после начала лечения проводили постепенное снижение дозы преднизолона: первоначально по 2,5 мг, затем по 1,25 мг 1 раз в 5–7 дней до полной отмены. Продолжительность курса лечения составила 45–50 дней. У 29 пациентов (93,5 %) к концу курса терапии структура ЩЖ практически не отличалась от нормы. У 2 пациентов наблюдалось замедленное купирование болевого синдрома, что потребовало увеличения дозы преднизолона с 10 до 15 мг в сутки и дополнительного назначения 10 процедур ЛТ. После проведенного курса лечения у 2 пациентов отмечалось обострение хронического гастрита, потребовавшее назначения антацидных препаратов и Н2-гистаминоблокаторов.
Больные 2-й группы с легкой степенью тяжести ПТ получали курс ЛТ на область ЩЖ в виде монотерапии. На 5–6-й день лечения у 25 пациентов (78,1 %) отмечалась нормализация температуры тела, уменьшение болезненности ЩЖ при пальпации. На 10-й день лечения 30 пациентов (93,8 %) отмечали улучшение общего состояния, исчезновение боли в ЩЖ. Через 7–10 дней в клиническом анализе крови наблюдалась нормализация СОЭ. Продолжительность курса лечения составила 20 дней. Через 10 дней всем больным 2-й группы проводили повторный 20-дневный курс ЛТ на область ЩЖ. Побочных эффектов выявлено не было.
Больным 3-й группы со средней степенью тяжести ПТ проводилась ЛТ на область ЩЖ в сочетании с пероральным приемом нестероидных противовоспалительных препаратов (индометацин по 75 мг в сутки). У 20 больных (76,9 %) на 6-й день лечения наблюдалось улучшение общего самочувствия, уменьшение местных признаков воспаления. Полное исчезновение болевого синдрома произошло на 8–10-й день лечения. Через 7–10 дней в клиническом анализе крови наблюдалась нормализация СОЭ. Продолжительность курса лечения составила 45–50 дней. 6 пациентам 3-й группы из-за отсутствия положительного эффекта к концу первой недели лечения потребовалось отменить индометацин и назначить преднизолон в дозе 10 мг в сутки (с последующей его постепенной отменой) и дополнительно провести 10 сеансов ЛТ на область ЩЖ. После проведенного курса лечения отмечалась положительная динамика: устранение местных симптомов воспаления и улучшение общего состояния. Побочных эффектов не было.
Больным 4-й группы со среднетяжелым и тяжелым течением ПТ проводилось лечение преднизолоном по общепринятой методике. Средняя доза преднизолона составила 20–30 мг в сутки. Субъективное улучшение состояния пациентов наблюдалось на 2–3-й день лечения. Снижение температуры тела, уменьшение проявлений основных симптомов тиреотоксикоза наступало на 4–5-й день лечения. У всех пациентов этой группы болевой синдром полностью исчезал через 24–72 часа (тест Крайля), через 5–7 дней наблюдалась нормализация уровня СОЭ. Через 1–3 недели от начала лечения дозу преднизолона снижали на 5 мг, далее на 2,5 мг в неделю до полной отмены. Общая продолжительность курса лечения составила 70–95 дней. Побочных эффектов отмечено не было.
Следует отметить, что гелиево-неоновое лазерное облучение в комбинации с пероральным приемом синтетических аналогов глюкокортикоидных гормонов у больных со среднетяжелым и тяжелым течением ПТ позволило снизить дозу глюкокортикоидных гормонов, сократить сроки лечения, уменьшить количество побочных эффектов.
Рядом авторов показано, что наступившая под влиянием терапии эутиреоидная фаза заболевания продолжается несколько недель, у 30–50 % больных она трансформируется в стадию транзиторного гипотиреоза, постепенно переходящую в фазу эутиреоидного состояния. Фаза выздоровления обычно наступает значительно позже. Нормализация функциональных показателей ЩЖ, а также ее морфологической структуры, по данным УЗИ, наступает только к 4–6-му месяцу.
После завершения курса лечения клиническое наблюдение за больными проводили каждый месяц. Повторную оценку содержания периферических гормонов ЩЖ (Т3 и Т4), уровня ТТГ и АТ-ТГ в сыворотке крови, УЗИ ЩЖ проводили через 4 месяца и через 1 год после начала заболевания.
Через 4 месяца наблюдения у всех пациентов сохранялось эутиреоидное состояние. Общее количество пациентов, предъявляющих различные жалобы, составило 55 чел. (45,8 %). 9 пациентов (7,5 %) предъявляли жалобы на боли в области ЩЖ, что свидетельствовало о рецидиве ПТ. 12 пациентов (10 %) жаловались на периодические головные боли, у 19 пациентов (15,8 %) отмечалась прибавка веса, у 20 пациентов (16,7 %) — общая слабость. Это были преимущественно пациенты из 1-й и 4-й групп.
Во всех группах больных частота выявления гипоэхогенных участков в ткани ЩЖ была статистически значимо меньше (р < 0,001), чем до лечения. У больных 4-й группы частота выявления гипоэхогенной структуры ЩЖ была выше, чем у больных других групп.
Через 4 месяца наблюдения уровни Т3, Т4, ТТГ и АТ-ТГ в сыворотке крови нормализовались у всех пациентов. Статистически значимых изменений средних уровней этих показателей по сравнению с исходными не было выявлено.
У 14 больных (45,2 %) из 4-й группы наблюдались различные побочные эффекты, связанные с приемом синтетических аналогов глюкокортикоидных гормонов по традиционной схеме. У 1 больного развился эрозивный гастрит, у 2 больных — артериальная гипертензия, у 11 больных — ожирение 1-й степени. Частота побочных эффектов у больных 4-й группы была достоверно выше (p<0,001), чем у больных других групп.
По данным различных авторов, частота рецидивов ПТ с обострением всех симптомов, увеличивавших общую продолжительность заболевания до 1 года и более, может колебаться от 11 до 47 %. В нашем исследовании рецидивы заболевания, которые проявлялись болевым синдромом в области ЩЖ, повышением температуры тела до субфебрильных цифр и увеличением СОЭ, были отмечены в 7,5 % случаев. Рецидивы заболевания были только у больных с тяжелой формой заболевания через 4 месяца наблюдения: у 4 пациентов из 1-й группы и 5 пациентов из 4-й группы. У всех больных рецидивы ПТ были средней степени тяжести, что подтверждалось клиническими и лабораторными данными. При выявлении рецидива ПТ проводилось лечение синтетическими аналогами глюкокортикоидов (преднизолон) в малых дозах (15 мг в сутки) в сочетании с ЛТ на область ЩЖ в течение 20 дней с последующим снижением дозы глюкокортикоидных гормонов.
Через 1 год после ПТ у 88 пациентов (73,3 %) общее состояние оставалось удовлетворительным, у 32 пациентов (26,7 %) были выявлены различные жалобы. Наибольшее количество жалоб предъявляли пациенты 4-й группы, получавшие 1 год назад по поводу ПТ синтетические аналоги глюкокортикоидных гормонов по традиционной схеме. У 6 больных наблюдались головные боли, у 9 пациентов — прибавка веса, у 9 пациентов — общая слабость. Необходимо отметить, что общее количество больных, предъявлявших различные жалобы, сократилось с 45,8 % через 4 месяца наблюдения до 26,7 % через 1 год.
К концу 1-го года наблюдения во всех группах больных сохранялась положительная динамика средних показателей ЧСС, систолического и диастолического АД, которые достоверно не отличались от показателей, полученных через 4 месяца после начала заболевания. Подобная закономерность наблюдалась у пациентов всех групп в отношении температуры тела, СОЭ и среднего объема ЩЖ.
По данным клинического и гормонального обследования через 1 год наблюдения у всех больных сохранялось эутиреоидное состояние.
Рецидивов заболевания через 1 год наблюдения не было отмечено ни в одной группе больных.
Таким образом, рецидивы ПТ были отмечены только через 4 месяца наблюдения у 9 (7,5 %) больных с тяжелыми формами ПТ: у 4 больных из 1-й группы и у 5 больных из 4-й группы. После проведенного лечения аналогами глюкокортикоидных гормонов в малых дозах (15 мг в день) в комбинации с курсом ЛТ на область ЩЖ (20 процедур) с дальнейшим снижением дозы препаратов повторные рецидивы через 1 год наблюдения отмечены не были.
Использование ЛТ при ПТ позволяет сократить средние сроки лечения до 45–50 дней. Этот метод лечения может использоваться как монотерпия при легких формах заболевания. При лечении среднетяжелых и тяжелых форм ПТ облучение ЩЖ гелиево-неоновым лазером используется как дополнительный метод в комбинации с нестероидными противовоспалительными препаратами или синтетическими аналогами глюкокортикоидных гормонов. Комбинированная терапия, кроме сокращения сроков лечения с 3 месяцев до 50 дней, позволяет использовать более низкие дозы глюкокортикоидных гормонов, что особенно актуально у больных с сопутствующей патологией. При более коротких сроках приема глюкокортикоидных гормонов уменьшается количество побочных эффектов. Количество рецидивов ПТ было одинаково в группах больных, получавших традиционную терапию и комбинированное лечение.
Выводы
1. В зависимости от особенностей клинического течения подострого тиреоидита у больных выделено 3 степени тяжести заболевания: легкая, средняя и тяжелая. Легкий тиреотоксикоз был диагностирован у 15,8 % больных с тяжелым течением подострого тиреоидита.
2. При легком течении подострого тиреоидита в качестве самостоятельного метода у больных целесообразно применять лечение гелиево-неоновым лазером на область щитовидной железы.
3. Гелиево-неоновое лазерное облучение в комбинации с пероральным приемом нестероидных противовоспалительных препаратов или синтетических аналогов глюкокортикоидных гормонов у больных подострым тиреоидитом со среднетяжелым и тяжелым течением заболевания позволяет снизить дозу используемых препаратов, сократить сроки лечения и уменьшить количество побочных эффектов.
4. Через 1 год после проведенного курса облучения гелиево-неоновым лазером на область щитовидной железы в качестве монотерапии, а также в сочетании с лечением нестероидными противовоспалительными препаратами или малыми дозами глюкортикоидных гормонов у больных подострым тиреоидитом отмечено сохранение эутиреоидного состояния, отсутствие рецидивов заболевания
Литература1. Балаболкин М.И., Клебанова Е.М., Креминская В.М. Фундаментальная и клиническая тироидология. — М.: ОАО «Издательство «Медицина», 2007. — 816 с.2. Международный опыт изучения заболеваний щитовидной железы (по материалам журнала «Thyroid International») / Перевод, комментарии и редакция В.В. Фадеева. — М.: РКИ Соверо Пресс, 2004. — 296 с.3. Ворохобина Н.В., Аль-Джадри М.Я., Крючкова З.В., Волкова Е.А., Кузьмина В.А. Клинические особенности подострого тиреоидита и методы его лечения // Казанский медицинский журнал. — 2007. — Т. 88, № 6. — С. 544-547.4. Подзолков А.В., Фадеев В.В. Гипотиреоз, субклинический гипотиреоз, высоконормальный уровень ТТГ // Клиническая и экспериментальная эндокринология. — 2009. — т. 5, № 2. — С.4-9.5. Александрова Г.Ф., Трошина Е.А., Абдулхабирова Ф.М. Особенности течения и терапии гипотиреоза у пациентов с ишемической болезнью сердца // Лечащий врач. — 2008. — №6.— С. 34-38.
Подострый тиреоидит
В этой статье мы рассмотрим второй тип. Также его называют тиреоидит Де Кервена или гранулематозный.
Чем опасен тиреоидит
Подострый тиреоидит вызывается вирусами, которые наносят деструктивное (разрушающее) поражение щитовидной железе. Он характеризуется 4-фазным течением. Заболевшие отмечают сильную боль в зоне шеи и симптомы развития острой инфекции.
Подострый тиреоидит составляет приблизительно 5% от всей тиреоидной патологии. Чаще диагностируется у женщин. Регистрируется в различных возрастных группах, но пик заболеваемости приходится на 30-60 лет. Также имеет сезонность (осень, лето).
Симптомы тиреоидит
- боль в шее, которая может отдавать в околоушную область или нижнюю челюсть (сторона зависит от локализации поражения). Дискомфорт усиливается, когда поворачиваешь голову или глотаешь;
- боль в горле;
- субфибрилитет (повышение температуры до 38 градусов);
- потливость;
- отсутствие аппетита;
- снижение массы тела;
- тахикардия;
Четыре стадии тиреоидита Де Кервена
- Начальная стадия (острая, тиреотоксическая). Длится 3-6 недель. Характеризуется клиническими проявлениями, с которыми мы ознакомились ранее. По данным гормонотеста отмечается высокий уровень Т3 и Т4 свободных на фоне сниженного уровня ТТГ.
- Эутиреоидная стадия. Длится 1-3 недели. Разрушенные фолликулы прекращают выработку тиреоидных гормонов.
- Гипотиреоидная стадия. Длится от 2 до 6 месяцев. Появляется транзиторный гипотиреоз.
- Выздоровление. Нормализация тиреоидной структуры и восстановление утраченной ранее функции железы.
Диагностика тиреоидита
- При сборе анамнеза заболевания отмечается эпизод ОРВИ приблизительно за 20-30 дней до начала заболевания.
- При объективном осмотре пальпация ЩЖ затруднена, так как у пациента присутствует выраженный болевой синдром. Железа плотная, болезненная.
- Отмечается симптоматика тиреотоксикоза как в физическом, так и эмоциональном аспектах (потливость, учащенное сердцебиение, раздражительность).
- По данным лабораторного исследования, типичное проявление подосторого тиреоидита — это значительное повышение уровня СОЭ (до 50-70 мм/л) в ОАК при нормальном уровне лейкоцитов, но умеренном лимфоцитозе. Повышенный уровень СОЭ имеет свое диагностическое значение только в начале заболевания.
- Важным показателем деструктивно процесса, который развивается в тканях ЩЖ является повышение уровня С-реактивного белка.
- В начальных стадиях (острая, тиреотоксическая) отмечается транзиторное повышение уровня Т3-свободного, Т4-свободного на фоне сниженного уровня ТТГ. С целью исключения гипотиреоза концентрация ТТГ повторно определяется через месяц, затем через полгода.
- Проведение радиоизотопного метода исследования-снижение захвата 99mTc.
- По данным УЗИ щитовидной железы выявляются нечеткие и ограниченные гипоэхогенные ареалы.
- Важным диагностическим критерием является быстрый эффект от терапии глюкокортикоидами (тест Крайля).
Лечение тиреоидита
Подострый тиреоидит в легкой форме проходит сам через 2-6 месяцев. Основополагающим принципом лечения является симптоматическая терапия — то есть устранение внешних проявлений, причиняющих дискомфорт пациенту. Препаратами выбора являются глюкокортикоиды, нестероидные противовоспалительные средства. В случае транзиторного гипотиреоза при подостром тиреоидите показана ЗГТ.
Перед лечащим врачом стоит задача уменьшения болевого синдрома, купирования симптомов, а так же предотвращение возможных рецидивов заболевания.
Курение крайне негативно сказывается на работе щитовидной железы. Поэтому, при воспалении и даже хроническом аутоимунном тиреоидите, наиболее распространенном заболевании из всей патологии щитовидной железы, состояние может ухудшиться и возникнуть сбой в выработке гормонов.
Подострый тиреоидит
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Подострый тиреоидит: причины появления, симптомы, диагностика и способы лечения.
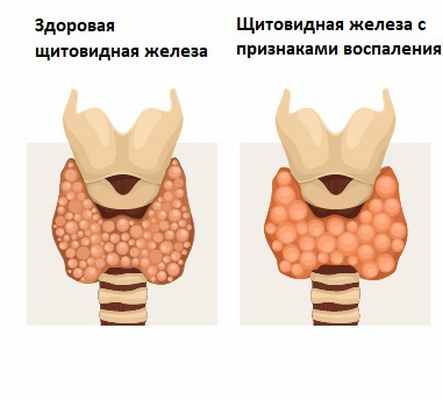
Воспаление обычно не распространяется на всю площадь щитовидной железы, и ее увеличение происходит умеренно.
Причины появления подострого тиреоидита
Хотя вирусная природа подострого тиреоидита еще до конца не доказана, среди наиболее вероятных причин многие ученые все-таки называют вирусную инфекцию (грипп, вирус Коксаки, энтеровирусную инфекцию, аденовирусы, эпидемический паротит, корь и др.). Эта версия подтверждается длительным продромальным периодом (подострый тиреоидит развивается лишь спустя 3-6 недель после перенесенной вирусной инфекции) и сезонностью заболевания (фиксируется чаще зимой и осенью).
Попадая в клетки, вирус вызывает образование атипичных белков, на которое организм реагирует воспалительной реакцией.
Классификация подострого тиреоидита
1-я стадия — тиреотоксическая (ее продолжительность — 4-10 недель (по другим данным – 3-6 недель)), имеет, как правило, легкое или средне-тяжелое течение; обусловлена выбросом в кровь большого количества гормонов Т3 и Т4 из разрушенных из-за воспаления клеток щитовидной железы, в результате чего развивается тиреотоксикоз;
2-я стадия — эутиреоидная (ее продолжительность — 1-3 недели); на этой стадии снижается уровень тиреоидных гормонов (Т3 и Т4) до нормы – это происходит за счет нарушения их продукции и истощения запасов в щитовидной железе;
3-я стадия — гипотиреоидная (ее продолжительность — от 2 до 6 месяцев); на этой стадии усиливается процесс регенерации фолликулярной ткани, а сниженный в начале этой стадии захват йода щитовидной железой к ее окончанию восстанавливается.
4-я стадия — выздоровление.
Симптомы подострого тиреоидита
Развитию подострого тиреоидита предшествует появление продромальных симптомов (симптомов, предшествующих яркой клинической картине заболевания): общего недомогания, слабости, боли в мышцах и горле (фарингита), быстрой утомляемости, субфибрилитета (повышения температуры не выше 38 о С). Данные симптомы возникают через месяц-полтора после выздоровления от предшествующей вирусной инфекции.
В некоторых случаях к упомянутым симптомам заболевания могут присоединяться тахикардия, увеличенное пульсовое давление, раздражительность, нарушения сна.
По мере восстановления щитовидной железы болезненные ощущения еще некоторое время дают о себе знать, но температура тела приходит в норму.
Диагностика подострого тиреоидита
Для постановки диагноза в первую очередь собирается анамнез: перенесенная вирусная инфекция, повышенная температура тела, сезонность течения заболевания (осень-зима) могут навести врача на мысль о подостром тиреоидите.
При пальпации щитовидная железа увеличена, плотная, болезненная (локально или диффузно), регионарные лимфоузлы спокойные, кожа над железой гиперемирована.
При подозрении на подострый тиреоидит и для исключения других заболеваний назначается ультразвуковое обследование щитовидной железы.
Исследование щитовидной и паращитовидных желез, позволяющее оценить их структуру, а также обнаружить патологические изменения этих органов и регионарных лимфоуз.
Для подострого тиреоидита характерно локальное снижение эхогенности (потемнение) одного или нескольких участков щитовидной железы, при этом участки имеют неровные, но достаточно четкие границы.
Общий анализ крови в острой стадии заболевания демонстрирует ускорение СОЭ до 50-60 мм/ч, лимфоцитоз, нормохромную нормоцитарную анемию (размеры эритроцитов не изменены, но снижено их количество).
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий.
Тиреоидит: симптомы и лечение
Тиреоидит – это заболевание щитовидной железы воспалительного характера. В остром состоянии возможно образование абсцесса. Характерными симптомами тиреоидита на ранних стадиях является чувство сдавливания и боль в области шеи, осиплость голоса. Прогрессирование болезни вызывает дисфункцию железы. Прогноз при своевременной диагностике и лечении благоприятный.
Классификация болезни
Виды тиреоидита по Международной Классификации Болезней (МКБ10):
- острый (гнойный и негнойный) – носит инфекционный характер. Тиреоидит протекает с частичным поражением доли щитовидной железы (очаговый) или распространяется на всю долю или орган (диффузный);
- подострый (тиреоидит Де Кервена) – проявляется в трех формах: гранулематозный, лимфоцитарный, пневмоцистный; по распространенности заболевание бывает очаговым и диффузным;
- хронический аутоиммунный (болезнь Хашимото);
- хронический тиреоидит Риделя (фиброзно-инвазивный).
Различают также гестационный тиреоидит у женщин, который возникает во время беременности или в послеродовой период, и патологию, спровоцированную приемом медикаментов. Заболевание в данных случаях не требует лечения и проходит самостоятельно.
Острый тиреоидит
Причины
Воспалительный процесс вызывают бактерии. Часто симптомы тиреоидита щитовидной железы проявляются после перенесенных заболеваний носоглотки: тонзиллита, синусита, ларингита и т. д. Любая бактериальная инфекция в крови может являться причиной воспаления, но в большинстве случаев патогенными становятся штаммы Staphylococcus, Streptococcus, Klebsiella sp, Enterobacteriace.
Острый негнойный тиреоидит возникает после лучевой терапии, механической травмы железы.
Симптомы
Симптомы острого тиреоидита щитовидной железы быстро усиливаются. Заболевание прогрессирует в короткие сроки.
- Отек в области шеи.
- Повышение температуры, лихорадочное состояние.
- Болезненность в горле, усиливающаяся при глотании, движении шеей.
- Осиплость или охриплость голоса.
- Быстрая утомляемость.
- Абсцесс в запущенных случаях.
Диагностика
- Анализ крови на уровень Т3, Т4, ТТГ. В остром течении тиреоидита показатели должны быть в норме;
- Общий анализ крови. Результаты показывают увеличение СОЭ, лейкоцитоз со сдвигом влево.
Для диагностики тиреоидита врач может дополнительно назначить УЗИ щитовидной железы. При наличии абсцесса делают пункцию для определения чувствительности возбудителя к антибиотикам.
Лечение
Для устранения инфекции назначают антибактериальные препараты широкого спектра действия. Симптомы тиреоидита быстро проходят, если начать терапию до образования абсцесса.
При формировании абсцесса показано хирургическое лечение. Часть щитовидной железы удаляют. Без хирургического вмешательства абсцесс вызывает такие осложнения как флегмона, гнойный медиастинит.
Подострый тиреоидит
Причины
Тиреоидит щитовидной железы развивается как реакция на тяжелую вирусную инфекцию: паротит, грипп, корь и т. д. Функциональные клетки разрушаются, гормоны попадают в кровь и вызывают аномальную реакцию иммунитета. Своевременная диагностика тиреоидита де Кервена и правильное лечение позволяют полностью устранить воспаление, восстановить ткани. На развитие подострой формы заболевания влияет наследственный фактор, хронические инфекции, плохая экология, вредные привычки. Чаще всего проявляются симптомы тиреоидита у женщин в возрасте от 30 до 50 лет.
Симптомы
Симптомы тиреоидита щитовидной железы в подостром течении обусловлены гипертиреозом. Заболевание проявляется следующими признаками:
- Тахикардия и повышение артериального давления.
- Потеря веса.
- Нервозное состояние.
- Диарея.
- Видимое увеличение щитовидной железы.
- Тремор рук.
- Болезненность и дискомфорт в области железы.
- Затрудненное глотание.
- Ощущение кома в горле, особенно при выпрямлении шеи.
- Снижение аппетита.
- Повышение температуры.
- Боли в суставах и мышцах.
Симптомы тиреоидита щитовидной железы в подострой форме можно связать с недавно перенесенной вирусной инфекцией. С момента выздоровления до появления признаков гипертиреоза может пройти несколько недель.
Диагностика
Подострый тиреоидит определяют по данным анализа крови:
- уровни Т3 и Т4 повышены;
- уровень ТТГ снижен;
- скорость оседания эритроцитов (СОЭ) значительно увеличена;
- наличие антител к тиропероксидазе, но в меньшем количестве, чем при тиреоидите Хашимото;
- повышение уровня СРБ.
Инструментальные методы диагностики:
- УЗИ щитовидной железы;
- радиоизотопное сканирование.
>Лечение
Задачей врача является устранение боли и воспалительного процесса, коррекция уровня гормонов. Для лечения подострого тиреоидита назначают нестероидные противовоспалительные средства, в сложных случаях – глюкокортикостероидные препараты. При сильных болях пациент получает наркотические обезболивающие. Дозировки гормонозаместительной терапии врач подбирает индивидуально.
Хронический аутоиммунный тиреоидит
Причины
Болезнь Хашимото развивается при наличии у пациента генетической предрасположенности к аутоиммунным патологиям. Для хронического тиреоидита характерны мутации, влияющие на выработку некоторых видов антигенов в организме человека. Иммунитет начинает реагировать на здоровую ткань железы как на чужеродное образование и запускает синтез особых белков, которые атакуют нормальные клетки и приводят к патологическим изменениям. Воспаление приобретает затяжной характер за счет привлечения иммунокомпетентных структур.
Причинами тиреоидита щитовидной железы (болезни Хашимото) также являются вирус герпеса, избыток йода, недостаток микроэлементов, особенно селена. Женщины болеют в 10 раз чаще мужчин. Аутоиммунные процессы обычно диагностируют в возрасте 40-50 лет, но в последние несколько лет увеличивается число молодых пациентов.
Симптомы
Симптомы хронического тиреоидита щитовидной железы Хашимото обусловлены снижением функции органа – гипотиреозом:
- Брадикардия.
- Сонливость, вялость.
- Увеличение массы тела.
- Депрессия.
- Непереносимость холода.
- Выпадение волос.
- Нарушения стула.
- Уплотнение тканей щитовидной железы, ощутимое при пальпации.
Симптомом тиреоидита щитовидной железы у женщин является дисменорея. Болезненность шеи не характерна для болезни Хашимото.
Диагностика
При наличии симптомов хронического тиреоидита щитовидной железы пациенту назначают лабораторный анализ крови на следующие показатели:
- Уровень Т3, Т4, ТТГ. В начале заболевания Т3 и Т4 повышены (тиреотоксикоз). По мере развития воспаления уровни Т3 и Т4 становятся меньше нормы, а ТТГ растет;
- Антитела к тканям железы. В крови пациента с тиреоидитом Хашимото определяются анти-ТГО и анти-ТПО иммуноглобулины.
Методы инструментальной диагностики:
- ультразвуковое исследование;
- сцинтиграфия по показаниям.
Лечение
Тиреоидит Хашимото сопровождается воспалением и снижением функции щитовидной железы, поэтому терапия направлена в первую очередь на устранение симптомов гипотиреоза. Гормонозаместительные препараты получают все пациенты. Дозу подбирают с учетом уровня ТТГ, возраста и состояния каждого конкретного больного.
Хронический тиреоидит Риделя
Причины
Механизм заболевания мало изучен. Специалисты называют одной из причин тиреоидита Ридела системные аутоиммунные патологии, сопровождающиеся повышенной активностью плазматических клеток. В организме больного растет уровень иммуноглобулинов с цитотоксическими свойствами. Функциональная ткань щитовидной железы отмирает, образуются грубые фиброзные участки. В группу риска по тиреоидиту Риделя также входят пациенты с эндемическим зобом или базедовой болезнью в анамнезе.
Симптомы
Симптомы хронического тиреоидита Риделя схожи с онкологическими. Щитовидная железа сильно уплотняется. Пациент чувствует сдавливание в области шеи, но орган не болезненный при пальпации.
Характерные симптомы хронического тиреоидита щитовидной железы:
- Быстрое увеличение органа и развитие воспалительного процесса, как в случаях со злокачественными новообразованиями.
- Приступы удушья.
- Длительный кашель, хрипота.
- Нарушение глотания.
Диагностика
Анализ крови показывает следующие результаты:
- наличие антител анти-ТПО (у более чем половины пациентов);
- повышение ТТГ в 30 % случаев;
- норма ТТГ, Т3, Т4 в 70 % случаев.
Инструментальные методы обследования, такие как УЗИ, МРТ, не информативны. Дифференциальная диагностика тиреоидита Риделя и злокачественного новообразования возможна только по результатам биопсии. Цитологическое исследование показывает иммунное воспаление на фоне выраженного фиброза без опухолевых признаков.
Лечение
В терапии тиреоидита Риделя важно предупредить развитие осложнений. Декомпрессию органов шеи проводят хирургическим путем. В сложных клинических случаях щитовидную железу удаляют полностью. Медикаментозное лечение на первом этапе не всегда эффективно ввиду быстрого разрастания тканей.
После хирургической декомпрессии назначают препараты против аутоиммунных процессов. Пациент получает глюкокортикостероиды, иммунодепрессанты, лекарства, подавляющие фиброз в тканях.
Прогноз тиреоидитов
При ранней диагностике острый тиреоидит проходит полностью, пациент выздоравливает через 1-2 месяца после начала лечения. Гнойные формы болезни могут вызывать гипотиреоз.
Подострый тиреоидит заканчивается выздоровлением через 2-3 месяца после начала лечения. В запущенных случаях заболевание в данной форме приобретает длительное течение или становится хроническим.
Аутоиммунный тиреоидит удается замедлить или полностью остановить при грамотном подборе препаратов. Качество жизни пациентов может сохраняться до преклонного возраста.
Тиреоидит Риделя протекает в течение многих лет с прогрессированием фиброзных процессов и снижением функции щитовидной железы.
Профилактика тиреоидита щитовидной железы
Для предупреждения болезни рекомендуется проходить курсовую витаминотерапию, вести здоровый образ жизни. Важное значение имеет профилактика вирусных и инфекционных заболеваний, укрепление иммунитета. Необходимо регулярно проводить санацию полости рта, лечить ангины, гаймориты, другие очаги инфекции. После излечения тиреоидита пациент должен выполнять предписания врача для профилактики рецидива.
Диагностика и лечение тиреоидита
Получить консультацию эндокринолога, сделать все необходимые анализы вы можете в клинике «Альфа-Центр Здоровья» в удобное для вас время. Мы располагаем современными аппаратами УЗИ, проводим диагностику тиреоидита взрослым и детям . Врачи Центра назначат лечение по результатам обследований.
Подострый тиреоидит
(тиреоидит де Кервена, гигантоклеточный тиреоидит, гранулематозный тиреоидит)
, MD, MS, David Geffen School of Medicine at UCLA
Подострый тиреоидит представляет собой острое вирусное воспалительное заболевание щитовидной железы. Симптомы включают лихорадку и болезненность железы. Вначале обычно развивается гипертиреоз, сменяющийся кратковременным гипотиреозом. Диагноз основывается на клинических проявлениях и результатах лабораторной оценки функции щитовидной железы. В лечении используют нестероидные противовоспалительные препараты или кортикостероиды. Процесс обычно разрешается спонтанно через несколько месяцев.
Симптомы и признаки подострого тиреоидита
Больные ощущают боль по передней поверхности шеи и лихорадку. Боль в шее характерно смещается в ту или иную сторону, но может локализоваться в одном участке и часто иррадиирует в нижнюю челюсть или ухо. Ее нередко принимают за зубную боль, проявление фарингита или отита; при глотании или поворотах головы боль усиливается. Вначале обычно возникают симптомы гипертиреоза вследствие выхода гормонов из разорванных фолликулов в кровь. Утомляемость и слабость выражены сильнее, чем при других заболеваниях щитовидной железы. При физикальном обследовании обнаруживается асимметричное увеличение плотной и болезненной железы.
Диагностика подострого тиреоидита
Определение уровней свободного тироксина (T4) и тиреотропного гормона (ТТГ)
Скорость оседания эритроцитов (СОЭ)
Исследование захвата радиоактивного йода щитовидной железой
Диагноз базируется в основном на обнаружении увеличенной болезненной щитовидной железы у пациентов с соответствующим клиническим анамнезом. Обычно определяют также уровни ТТГ и как минимум свободного T4. Для подтверждения диагноза исследуют поглощение радиоактивного йода или технеция щитовидной железой.
На ранних стадиях заболевания по результатам лабораторных исследований Лабораторные методы оценки функции щитовидной железы Щитовидная железа, расположенная на передней поверхности шеи сразу под перстневидным хрящом, состоит из 2 соединенных перешейком долей. Фолликулярные клетки щитовидной железы вырабатывают 2. Прочитайте дополнительные сведения находят повышенные уровни свободных T4 и T3, явное снижение уровня ТТГ и поглощения радиоактивного йода щитовидной железой (которая часто вообще не поглощает йод), а также высокую СОЭ. Через несколько недель запасы T4 и T3 в железе истощаются и в ряде случаев развивается транзиторный гипотиреоз со снижением уровней свободного T4 и T3 и повышением содержания ТТГ в сыворотке; поглощение радиоактивного йода щитовидной железой восстанавливается. Могут присутствовать тиреоидные антитела в невысоких титрах. Стадии заболевания выясняются путем определения уровней свободного T4, T3 и ТТГ с 2-4-недельными интервалами.
В неясных случаях проводят тонкоигольную аспирационную биопсию. При ультразвуковом исследовании щитовидной железы с цветным допплеровским картированием выявляются множественные нерегулярные сонолюцентные участки и снижение кровотока, в отличие от болезни Грейвса, при которой кровоток усилен.
Прогноз при подостром тиреоидите
Подострый тиреоидит продолжается несколько месяцев и, как правило, излечивается спонтанно; иногда он рецидивирует и при массивной деструкции фолликулов весьма редко может заканчиваться постоянным гипотиреозом Гипотиреоз Гипотиреоз – это дефицит тиреоидных гормонов. Диагноз устанавливают на основании клинической картины (типичное выражение лица, грубый голос и замедленная речь, сухая кожа) и сниженного уровня. Прочитайте дополнительные сведения
Лечение подострого тиреоидита
Нестероидные противовоспалительные препараты (НПВП)
Иногда – кортикостероиды, бета-блокаторы или то и другое вместе
Дискомфорт, ощущаемый больными, устраняют высокими дозами аспирина или НПВС. В умеренно тяжелых случаях прием кортикостероидов (например, 15–30 мг преднизона перорально 1 раз в день с постепенным снижением дозы в течение 3–4 недель) уже в первые 48 часов устраняет все симптомы.
Беспокоящие больного симптомы гипертиреоза могут поддаваться короткому курсу лечения бета-блокаторами. При выраженном или сохраняющемся гипотиреозе может потребоваться заместительная терапия тиреоидными гормонами (в редких случаях ее приходится использовать постоянно).
Основные положения
Подострый тиреоидит обычно проявляется лихорадкой, болью в шее, а также увеличением и чувствительностью щитовидной железы.
Вначале у больных развивается гипертиреоз с низким уровнем тиреотропного гормона (ТТГ) и повышенным уровнем свободного тироксина (T4), а затем иногда – транзиторный гипотиреоз с высоким уровнем ТТГ и низким уровнем свободного T4.
Лечение сводится к применению нестероидных противовоспалительных препаратов, иногда с добавлением кортикостероидов и/или бета-блокаторов.
Авторское право © 2022 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.
Тиреоидит — симптомы и лечение
Акция! Скидка 20% на первичный прием врача для новых пациентов клиники по промокоду «ПЕРВЫЙ20».




Тиреоидит – это группа заболеваний, при которых, по какой-то из причин, в щитовидной железе происходит воспаление. По мере прогрессирования процесса, нарушается ее работа, увеличивается или уменьшается количество вырабатываемых ею гормонов. Без лечения тиреоидит может привести к разрушению клеток железы вплоть до полной атрофии.
Тиреоидит щитовидной симптомы излечим (при своевременном начале терапии). Разберем подробней причины и симптомы тиреоидита щитовидной железы, варианты лечения и можно ли защититься от болезни.
Тиреоидит и его виды
Воспаление (в том числе и в щитовидной железе) возникает по разным причинам и может протекать по-разному. Исходя из этих факторов по Международной Классификации Болезней (МКБ-10), выделяют такие основные виды тиреоидита:
- Аутоиммунный или хронический тиреоидит Хашимото (в честь японского ученого изучившего и описавшего болезнь в 1912 году).
- Острый – инфекционное поражение с очаговым или диффузным (полным) воспалением в железе.
- Подострый – имеет три формы: гранулематозный, лимфоцитарный и пневмоцистный.
- Хронический – воспаление фиброзного типа.
Встречается еще и такие виды тиреоидита, как послеродовый и лекарственный. Первый может развиться у беременных, появиться после родов, а второй появляется, как побочный эффект от лекарств. Такая патология не лечится отдельно – все нормализуется самостоятельно спустя время.
К общим симптомам тиреоидита щитовидной железы относятся общая слабость и недомогание, боль в шее, которая усиливается при надавливании на область, где расположена щитовидка. Позже добавляются отечность, брадикардия, ухудшается память и работоспособность, снижается температура тела.
Любые признаки неправильной работы щитовидной железы являются веской причиной для срочного посещения врача.
Не стоит заниматься самолечением или заглушать симптомы медицинскими препаратами. Это не поможет, а только усугубит ситуацию. Лечить болезнь все же придется, но делать это будет гораздо сложнее.
Любое заболевание легче поддается терапии на ранних стадиях.
У нас вы получите полноценную квалифицированную медицинскую помощь. Мы не применяем стандартных подходов ко всем пациентам. Для каждого больного подбирается индивидуальное лечение после тщательного обследования. Записывайтесь на прием в Кутузовский лечебно-диагностический центр. Мы максимально внимательно относимся к проблемам каждого пациента и всегда готовы вам помочь.
Каждая из форм воспаления имеет свои характерные особенности течения и лечения.
Аутоиммунный тиреоидит Хашимото
Развивается, если у человека есть врожденная предрасположенность к патологиям иммунной системы на генном уровне. Для тиреоидита Хашимото типичны мутации, которые влияют на производство антител. Иммунная система начинает воспринимать клетки щитовидной железы, как посторонние и опасные для организма. Она производит особые белки – антитела, которые действуют на щитовидную железу, нарушают ее работу. Эта форма патологии отличается затяжным, хроническим течением и может быть пожизненным состоянием.
Причины тиреоидита щитовидной железы хронического аутоиммунного типа:
- Избыток йода в организме (главным образом из-за рациона питания).
- Герпес.
- Дефицит витаминов и минералов, прежде всего, селена.
Если речь не о диффузном зобе, когда увеличен весь орган, то применяется классификация по локализации:
- Односторонний – новообразования с одной стороны.
- Двусторонний – с двух сторон.
У женщин тиреоидит Хашимото встречается до 10-20 раз чаще. Средний возраст пациентов – от 40 до 50 лет, однако все чаще стали болеть более молодые люди.
Симптомы хронического тиреоидита щитовидной железы Хашимото появляются из-за снижения активности работы органа (гипотиреоза). Среди основных:
- Упадок сил, постоянная сонливость.
- Необоснованная прибавка в весе.
- Плохое настроение.
- Зябкость тела.
- Выпадение волос, вплоть до облысения.
- Нарушения стула.
- Рост железы в размерах, но без болезненности.
- Увеличение интервала между менструациями, вплоть до их прекращения – характерный симптом хронического тиреоидита щитовидной железы у женщин.
Поставить диагноз помогут:
- Лабораторные анализы – симптомом тиреоидита Хашимото служит повышение уровня ТЗ и Т4, когда воспаление только началось, а позже их выработка снижается, но растет количество ТТГ в крови.
- Появление в крови специфических антител к клеткам щитовидной железы.
- УЗИ.
- Сцинтиграфия (при необходимости, как дополнительное обследование).
Лечение хронического воспалительного процесса аутоиммунного типа направлено на нормализацию работы железы и терапию гипотериоза. Для этого применяется гормональная терапия. Дозировка индивидуальная в каждом случае. Грамотный подбор лекарств восстанавливает нормальное качество жизни пациентов или существенно замедляет скорость развития болезни.
Острый тиреоидит
Развивается на фоне поражения бактериями или вирусами. Часто является осложнениями от ЛОР-инфекций: синусита, тонзиллита и других. Возбудителем гнойного воспаления может стать любая инфекционная бактерия, но в основном это такие распространенные микроорганизмы, как стрептококки, клебсиеллы, энтеробактерии.
Острое воспаление негнойного характера может появиться после ушибов шеи в области щитовидки, пройденной лучевой терапии.
Симптомы острого тиреоидита щитовидной железы:
- Отечность шеи.
- Повышенная температура вплоть до лихорадки.
- Боль в горле, которая становится больше при глотании или движении шеей.
- Изменение голоса – появляются осиплость, хрипы из-за сдавливания голосовых связок.
- Общее ослабленное состояние, когда усталость появляется даже после небольших физических нагрузок. Активные движения сопровождаются учащенным сердцебиением, слабостью.
- Абсцесс тканей в запущенной форме.
Характерной особенностью этого вида тиреоидита является быстрое нарастание интенсивности симптомов.
Подтвердить диагноз помогут:
- Анализы – оценка количества гормонов щитовидки (при остром течении их выработка будет в норме), СОЭ, лейкоцитов в крови. – применяется, как дополнительное обследование в ряде случаев.
- Пункция из пораженной области – нужна, если развился абсцесс или курс антибиотиков не помог. Анализ покажет тип возбудителей и их чувствительность к той или иной группе антибиотиков.
Лечение острого воспаления проводят антибиотиками. Если есть абсцесс, то пораженную часть необходимо удалить хирургически, чтобы не столкнуться с осложнениями.
Подострый тиреоидит
Причинами тиреоидита такого типа становится специфичная реакция на инфекции: корь, паротит, грипп и ОРВИ. От вируса фолликулы железы разрушаются, нарушается цельность их оболочек, а попавшие в кровь гормоны и приводят к появлению специфических симптомов. Обычно, с момента выздоровления до появления заметных признаков проблем со щитовидкой проходит несколько недель (или даже месяцев).
Болезнь часто встречается под названиями тиреоидит де Кервена или гигантоклеточный, гранулематозный тиреоидит.
У женщин симптомы тиреоидита и само заболевание встречаются в 5-6 раз чаще. Болезнь может начаться с симптомов, которые напоминают гипертиреоз с повышением уровней тиреоидных гормонов:
- Учащенного сердцебиения.
- Тремора тела (чаще рук).
- Нервозности, раздражительности.
- Повышенного потоотделения.
- Похудения без перемен в питании и физических нагрузках.
- Расстройств пищеварения и стула.
- Повышения давления.
- Слабости и болезненности мышц, болей в суставах.
- Потери аппетита.
- Нарушения сна.
- Приступов головной боли.
Есть и типичные внешние проявления, связанные с увеличением железы:
- Увеличившийся зоб на шее, отечность, покраснение кожи.
- Резкая боль в области щитовидки при надавливании на нее или сгибаниях шеи.
- Чувство «комка» в горле, затрудненное глотание.
Острая стадия длится 1-2 месяца.
Для постановки диагноза применяются:
- Анализ крови – характерные результаты: уровень гормонов ТЗ и Т4 – выше нормы, а ТТГ – ниже. Существенно выше нормы СОЭ.
- УЗИ – для выявления количества пораженных областей, оценки кровообращения в них.
- Сцинтиграфия – оценка поглощения железой радиоизотопов йода и биопсия.
Во многих случаях воспаление проходит самостоятельно. Это основано на том, что избыток гормонов снижает активность гипоталамуса и выработку его гормона тиреотропина. Это гормон-регулятор работы щитовидной железы, а значит, его уменьшение в организме приводит к снижению активности щитовидной железы. Такой процесс саморегуляции займет около двух месяцев (хотя возможны и рецидивы), а терапия в течение этого времени направлена на снижение боли и дискомфорта у пациента. Помогут нестероидные противовоспалительные средства, при тяжелом течении – кортикостероидные препараты или бета-блокаторы. Врач может назначить и заместительную гормональную терапию. Рецепты, дозировка, частота и длительность приема индивидуальны.
Хронический тиреоидит
Другое название этой формы воспаления – тиреоидит Риделя. Это наименее изученный тип заболевания.
Среди его основных причин предполагаются системные иммунные сбои, которые увеличивают активность клеток плазмы. Это приводит к тому, что клетки железы гибнут, оставляя фиброзные участки. Вероятность заболеть выше у людей с Базедовой болезнью или эндемическим зобом (даже в прошлом).
Симптомы хронического тиреоидита щитовидной железы редко будут заметны в самом начале болезни. Из-за этого теряется время, когда консервативная терапия эффективна. По мере развития болезни пациент ощущает симптомы, которые напоминают онкологические. Они вызваны быстрым ростом органа:
- «Ком» в горле.
- Затрудненное дыхание, удушье.
- Долгий кашель, хрип в голосе.
Боли при надавливании на железу нет.
Для диагностики тиреоидита Риделя применяются:
- Анализ крови – для которого характерны показатели: есть антитела анти-ТПО, повышен уровень ТТГ в 30% случаев, а в остальных 70% – гормональный фон в норме.
- Цитологическое исследование тканей из пункции. Оно помогает отличить рак от фиброзного воспаления без озлокачествления опухоли.
Такие обследования, как ультразвуковая диагностика и даже МРТ, с тиреоидитом Риделя мало информативны.
Терапия направлена на предупреждение осложнений. Если опухоль слишком велика и сдавливает соседние органы, производят ее частичное (или полное) удаление хирургическим путем. После операции проводится заместительная гормональная терапия, препараты, которые подавляют фиброз в тканях, и лекарства от аутоиммунных процессов. На начальном этапе такая консервативная терапия чаще не помогает – опухоль слишком быстро растет, поэтому избежать операции сложно.
Профилактика тиреоидитов
Снизить риски воспаления помогает здоровый образ жизни с:
- Достаточным употреблением витаминов и минералов.
- Лечением ОРВИ и инфекций, особенно в носоглотк, других ЛОР-органах и ротовой полости.
Профилактикой, диагностикой и лечением этих заболеваний занимается врач-эндокринолог, в ряде случаев с помощью иммунолога.
Пройти качественные обследования в экспресс-формате можно в медицинском центре «Кутузовский». Предварительная запись возможна онлайн или по телефону клиники.
В Кутузовском лечебно-диагностическом центре можно пройти полноценное обследование на высокоточном оборудовании и определить причину патологии. Современные методики лечения и уникальные собственные разработки позволяют нашим специалистам добиваться отличных результатов. Мы ценим ваше время и предлагаем посещение врача по предварительной записи. Приходите к нам в центр, чтобы пройти тщательное обследование и получить индивидуальную схему лечения выявленной патологии в комфортных условиях и в удобное время. Кроме того, врач даст полноценные рекомендации о профилактических мероприятиях, которые помогут избежать развития патологии в будущем.
array(13) string(1) «6» [1]=> string(1) «7» [2]=> string(1) «8» [3]=> string(14) «августа» [4]=> string(17) «20 августа» [55]=> string(16) «6 августа» [5]=> string(16) «8 августа» [6]=> string(16) «7 августа» [7]=> string(17) «15 августа» [8]=> string(17) «16 августа» [9]=> string(17) «10 августа» [10]=> string(16) «5 августа» [11]=> string(24) «6, 7 и 8 августа» > [1]=> array(3) int(1628284139) [1]=> int(1628370539) [2]=> int(1628456939) > [2]=> array(10) string(1) «6» [1]=> string(1) «7» [2]=> string(1) «8» [3]=> string(17) «20 августа» [4]=> string(16) «6 августа» [5]=> string(16) «8 августа» [6]=> string(16) «7 августа» [7]=> string(17) «15 августа» [8]=> string(17) «16 августа» [9]=> string(17) «10 августа» > > —>
Читайте также:
- В12-дефицитная анемия: причины, симптомы и лечение
- Гиперпигментации (меланозы) паразитарные
- Хроническая микротравма костной ткани. Патологическая перестройка костной ткани
- Паралич глазодвигательного нерва при аневризмах сосудов. Офтальмоплегическая мигрень
- Тактика при хронической эмпиеме плевры. Лечение бронхиальных свищей
Подострый тиреоидит (тиреоидит де Кервена) — симптомы и лечение
Что такое подострый тиреоидит (тиреоидит де Кервена)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Плотниковой Яны Яковлевны, эндокринолога со стажем в 10 лет.
Над статьей доктора Плотниковой Яны Яковлевны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Эндокринолог Cтаж — 10 лет
Областная клиническая больница
Областной перинатальный центр
Медицинский центр «Забота»
Дата публикации 18 мая 2020 Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Подострый тиреоидит (тиреоидит де Кервена) — это воспалительное заболевание щитовидной железы, вызванное вирусной инфекцией.
Данное заболевание было описано в 1904 году швейцарским хирургом Фрицем де Кервеном [1] . Подострый тиреоидит встречается у людей в возрасте от 30 до 60 лет. Чаще болеют женщины, что связано с наследственным фактором. Если мама или бабушка женщины имели патологию щитовидной железы, риск заболевания повышается в несколько раз. Помимо наследственности важную роль играют перенесённые ранее стрессы, как физические, так и эмоциональные, экология и в целом образ жизни женщины. Мужчины редко наследуют данную патологию от матери. На долю подострого тиреоидита приходится от 1 до 15 % случаев среди многочисленных заболеваний щитовидной железы [13] .
Заболеваемость чаще регистрируется у лиц с носительством антигена HLA-Bw35, что говорит о восприимчивости к вирусным заболеваниям. Антиген HLA-Bw35 был открыт в 50-х годах ХХ века. Это один из человеческих лейкоцитарных антигенов, он входит в систему тканевой совместимости человека (англ. HLA, Human Leukocyte Antigens), которую также называют главным комплексом гистосовместимости (ГКГС).
Эта система представляет собой комплекс генов, выполняющих различные биологические функции (самая важная — иммунная). В первую очередь они обеспечивают генетический контроль иммунного ответа и взаимодействие между собой клеток, которые реализуют этот ответ. Система HLA является одной из наиболее изученных среди всех сложных генетических систем человека, поскольку именно она может помочь решить такие важные проблемы медицины, как трансплантация органов и тканей, борьба с онкологическими и аутоиммунными заболеваниями [8] .
Причиной подострого тиреоидита чаще всего являются вирусные заболевания:
Новый тип коронавируса — SARS-CoV-2 (COVID-19) также может стать причиной заболевания. Семейство коронавирусов включает в себя 40 видов РНК-содержащих вирусов, которые поражают человека и животных. Название связано со строением вируса: у него есть шиповидные отростки, напоминающие солнечную корону. Данный вирус обладает специфическим механизмом проникновения через мембрану клетки. Белок «короны» (S-белок) имитирует фермент, необходимый клетке для жизнедеятельности, поэтому вирусные частицы без труда связываются с трансмембранными рецепторами клеток. Рецептор захватывает фальшивую молекулу с «короны», вирус продавливает её в клетку, после чего впрыскивается РНК вируса.
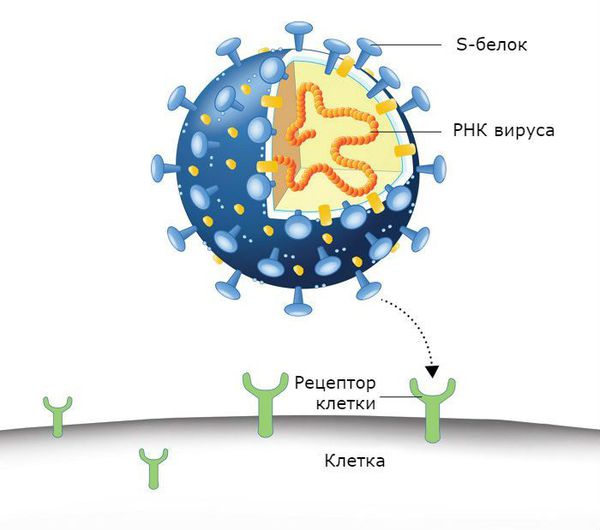
Возбудитель болезни COVID-19 очень похож на возбудителя атипичной пневмонии — тяжёлого острого респираторного синдрома (ТОРС, англ. SARS). Теоретически новый вирус может привести к болезням репродуктивной системы мужчин, а также может вызывать повреждения тонкой кишки, почек, сердца и щитовидной железы.
Щитовидная железа при SARS претерпевает значительные нарушения фолликулярных и парафолликулярных клеток. В острой фазе заболевания вирус снижает уровень гормонов щитовидной железы — тироксина (тетрайодтиронина — T4) и трийодтиронина (Т3) в крови, также снижается уровень тиреотропного гормона (ТТГ). У немногих людей, перенесших SARS, может развиться гипотиреоз (недостаток гормонов щитовидной железы, вызванный снижением функции железы). Люди с патологией щитовидной железы не имеют дополнительных рисков инфицирования. К реальным рискам приводит отказ от приёма тиреоидной терапии (левотироксин натрия), что способствует декомпенсации гипотиреоза. В этом случае организм уже не может самостоятельно справиться с болезнью, в результате чего возникают различные нарушения.
Однако не у всех людей после перенесённых вышеуказанных заболеваний появляется воспаление щитовидной железы. Тиреоидит возникает из-за нарушений в работе иммунной системы при возможном участии инфекции, а также из-за неправильного образа жизни и вредных привычек пациента. Заболевание проявляется агрессией иммунной системы к ткани щитовидной железы, когда ткань железы ошибочно распознается иммунитетом как чужеродная и опасная. В результате такой реакции в щитовидную железу стягиваются иммунные клетки, вырабатываются антитела против ткани железы (они обозначаются как АТ-ТГ и АТ-ТПО, их можно увидеть в анализе крови). Начинается процесс воспаления и разрушения клеток железы собственным иммунитетом. При этом возможно снижение или (реже) повышение функции щитовидной железы (гипотиреоз или гипертиреоз).
Ещё одной причиной подострого тиреоидита может стать бесконтрольный приём препаратов, содержащих гормоны и йод, например йодида калия, левотироксина натрия. Йод необходим организму человека, поскольку он входит в состав гормонов щитовидной железы T4 и Т3. Йод принимает участие в регуляции белкового, жирового, водно-электролитного, энергетического обмена, помогает поддерживать нормальную температуру тела, участвует в метаболизме витаминов, а также в процессе роста и развития организма, включая нервно-психическое развитие. Кроме того, йод повышает потребление кислорода тканями. Организм не может синтезировать йод самостоятельно, мы получаем его исключительно с продуктами питания и с приёмом препаратов, например йодида калия. Суточная потребность составляет 100-200 мкг в зависимости от возраста и состояния здоровья.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы подострого тиреоидита
При подостром тиреодите примерно через 4-6 недель после перенесённой вирусной инфекции (ОРВИ, гриппа, кори, эпидемического паротита) у пациента появляется общая слабость, разбитость, потливость, быстрая утомляемость от незначительной нагрузки, раздражительность. Пациента беспокоят периодические головные боли, боли в мышцах, ломота в теле на фоне повышение температуры тела от 37,1 до 38 °С, снижение веса. Также больной отмечает появление внезапной, острой боли на передней поверхности шеи справа или слева. Как правило, боль иррадиирует (отдаёт) в ухо или нижнюю челюсть с той же стороны, при глотании или поворотах головы становится сильнее.
Болезненность возникает из-за отёка и растяжения капсулы щитовидной железы. При этом учащается сердцебиение, повышается артериальное давление. Женщин беспокоят гормональные расстройства в виде задержки менструаций. На УЗИ молочных желёз может выявиться фиброзно-кистозная мастопатия [10] .
В возникновении и развитии мастопатии ведущая роль отводится изменениям функции гипоталамо-гипофизарной системы. Она объединяет структуру гипофиза и гипоталамуса, выполняет функции нервной и эндокринной систем. Гипоталамо-гипофизарная система является основным звеном в цепи нервной регуляции эндокринной функции организма.
В различных эпидемиологических исследованиях у больных с мастопатией выявляется большая, чем в популяции, частота встречаемости патологии щитовидной железы — до 50 % и более. Обнаружено, что снижение функции щитовидной железы повышает риск развития мастопатии в 3,8 раза [11] .
По мере того, как заболевание прогрессирует, боль нередко появляется и с другой стороны шеи. Зачастую болевые ощущения настолько сильны, что невозможно провести пальпацию щитовидной железы. Визуально железа увеличена в объёме и отёчна за счёт воспаления капсулы [9] [10] .
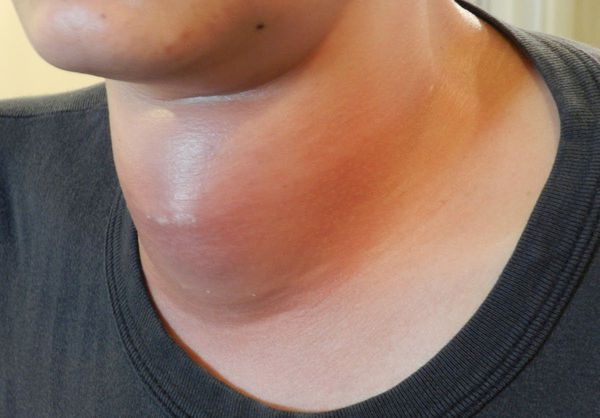
Патогенез подострого тиреоидита
В работе щитовидной железы важную роль играет тиреотропный гормон гипофиза (ТТГ). ТТГ воздействует на рецепторы, находящиеся на поверхности эпителиальных клеток щитовидной железы и тем самым стимулирует синтез гормонов тироксина (Т4) и трийодтиронина (Т3) в тиреоцитах (фолликулярных клетках щитовидной железы). Таким образом гипофиз регулирует работу щитовидной железы.
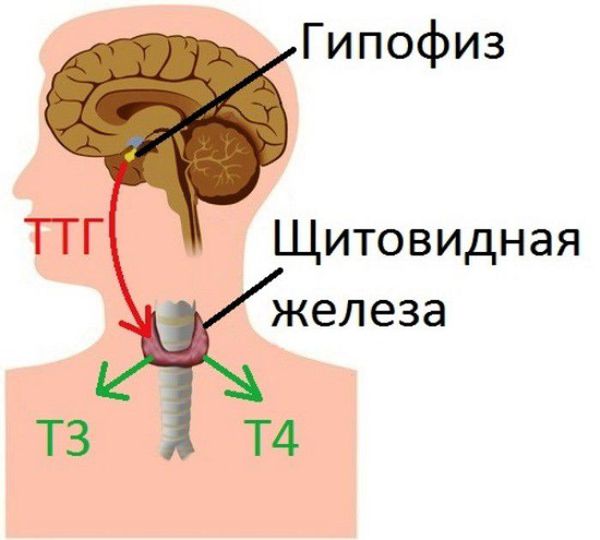
Предполагается, что при подостром тиреоидите вирусные агенты проникают внутрь тиреоцитов, вызывая в последующем синтез атипичных белковых структур. Иммунная система считает атипичные белки чужеродными агентами, вырабатывает антитела к рецепторам ТТГ и разрушает их, в результате чего и развивается воспалительный процесс. Когда рецепторы ТТГ повреждены, щитовидная железа перестает «слышать» команды, поступающие из гипофиза.
Поражённые тиреоциты подвергаются деструктивным изменениям, а на их месте формируются гранулёмы (очаги воспаления в виде узелков). Фолликулы щитовидной железы разрываются, и в кровь поступает большое количество тиреоидных гормонов, развивается тиреотоксикоз (повышенный уровень тиреоидных гормонов). Примерно через 1-2 месяца запасы гормонов истощаются, и тиреотоксикоз сменяется гипотиреозом [6] [7] . При выздоровлении на месте гранулём образуется рубцовая ткань, после этого щитовидная железа постепенно начинает работать в полном объёме.
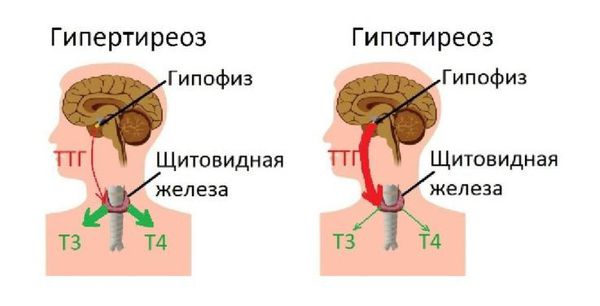
Гипотиреоз может быть следствием разрушения стимулирующих рецепторов к ТТГ, а тиреотоксикоз — следствием разрушения тормозных рецепторов. Другой вариант гипотиреоза при воспалении щитовидной железы — аутоиммунное разрушение большого количества клеток, вырабатывающих гормоны Т3 и Т4 . При УЗИ в таких случаях видны выраженные диффузные и/или узловые изменения в ткани железы.
Классификация и стадии развития подострого тиреоидита
Стадии развития подострого тиреоидита
1. Тиреотоксическая стадия продолжается от трёх до шести недель. Из разрушенных фолликулов железы в кровь выбрасывается большое количество гормонов щитовидной железы, а именно Т3 (трийодтиронин) и Т4 (тетрайодтиронин), что способствует развитию тиреотоксикоза. В то же время снижается поглощение йода щитовидной железой. Концентрация гормонов в анализе крови выглядит следующим образом:
- уровень свободного тетрайодтиронина (FT4) и трийодтиронина (FT3) повышен ↑;
- уровень тиреотропного гормона (ТТГ) снижен ↓.
На данном этапе пациента могут беспокоить раздражительность, плаксивость, учащённое сердцебиение, похудание, повышение температуры тела до 38 °С, .
При осмотре пациента врач отмечает, что щитовидная железа увеличена в объёме и резко болезненна при пальпации. В отдельных участках железа уплотняется, она подвижна при глотании и не спаяна с окружающими тканями, кожа над железой гиперемирована (имеется покраснение). Подчелюстные и шейные лимфатические узлы не увеличены.
2. Эутиреоидная стадия длится от одной до трёх недель. В течение этого периода запасы тиреоидных гормонов Т3 и Т4 постепенно истощаются, их концентрация в крови снижается до нормы. Поглощение йода железой по-прежнему снижено. Концентрация гормонов в крови: ТТГ, FT4, FT3 — в норме (норма зависит от диапазона лабораторных показателей).
3. Гипотиреоидная стадия продолжается от двух до шести месяцев. Из-за снижения количества функционально активных тиреоцитов, концентрация ТТГ увеличивается. В то же время усиливается процесс заживления фолликулярной ткани. К завершению этой стадии поглощение йода щитовидной железой восстанавливается. Концентрация гормонов: ↓ FT4, ↓ FT3, ↑ ТТГ.
4. Стадия выздоровления наступает через полтора-два месяца. Уровень гормонов щитовидной железы возвращается в пределы физиологической нормы. Поглощение йода находится в пределах нормы. Данная стадия характеризуется восстановлением клеток железы и нормализацией её функции . Энергообмен и работа всех органов и систем также восстанавливаются [6] [7] .
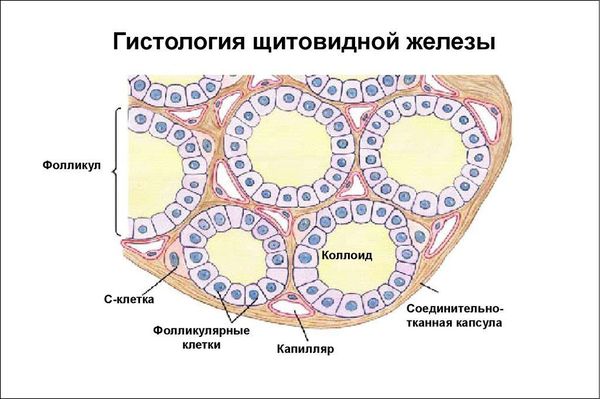
По морфологическим критериям выделяют три стадии воспаления:
- Ранняя стадия характеризуется кровенаполнением железы, гиперплазией (утолщением оболочки) и гипертрофией (увеличением объёма и массы) эпителиальных клеток.
- В промежуточной стадии происходит разрыв основной мембраны фолликулов, что приводит к выходу коллоида ( вещества, из которого производятся тиреоидные гормоны) и структурных элементов в перифолликулярное пространство (пространство около фолликула). Затем происходит инфильтрация (пропитывание) коллоида клетками иммунной системы — лейкоцитами, лимфоцитами, макрофагами. Вокруг остатков коллоида появляются гранулёмы (воспаление).
- Конечная стадия характеризуется развивающимся фиброзом (разрастанием соединительной ткани ) и процессом рубцевания или восстановления органа.
Критерии тяжести течения подострого тиреоидита
- При лёгкой степени тяжести пациент отмечает умеренные боли в одной из долей щитовидной железы, незначительную слабость, повышение температуры до 37 °С. В общем анализе крови СОЭ (скорость оседания эритроцитов) будет повышена до 35 мм/час.
- При средней степени тяжести боль в щитовидной железе носит выраженный характер с иррадиацией в ухо на стороне воспаления. Периодически беспокоят артралгии и миалгии (боли в суставах и мышцах). Температура тела повышается до 38 °С. В общем анализе крови СОЭ повышается до 50 мм/час.
- При тяжёлой степени боль в щитовидной железе носит интенсивный характер, локализуется чаще в обеих долях с иррадиацией в уши и нижнюю челюсть. Болевые ощущения усиливаются при глотании. Температура тела повышается выше 38 °С. В общем анализе крови СОЭ более 50 мм/час. У многих пациентов появляются признаки тиреотоксикоза.
Исходя из стадий развития и степеней тяжести формируется лечение пациента.
Осложнения подострого тиреоидита
Подострый тиреоидит, как правило, заканчивается полным выздоровлением и восстановлением утраченных функций. Однако у некоторых пациентов имеется склонность к рецидиву заболевания. Причиной могут быть хронические инфекции полости рта и носа.
Без лечения подострый тиреоидит может привести к необратимому снижению функции щитовидной железы. В этом случае снижаются обменные процессы в организме, увеличивается вес, замедляются мыслительные процессы, речь, понижается артериальное давление, уряжается пульс, человек испытывает сонливость и зябкость в конечностях, у женщин нарушается менструальный цикл, у мужчин снижается половая активность.
Одним из опасных осложнений подострого тиреоидита, является возникновение гноя в щитовидной железе, который может развиться при отсутствия своевременного и адекватного лечения. Гнойный тиреоидит вызывают челюстно-лицевые инфекции, возбудителями которых являются стафилококки, стрептококки, пневмококки и др. В группе риска лица с нелеченым кариесом, пульпитом, гингивитом, стоматитом и т. д. Гнойный тиреоидит составляет не более 1 % от всех случаев тиреоидитов [12] .
Гной может попасть в околосердечное пространство, вызвав тем самым гнойный перикардит — инфекционно-воспалительное поражение серозной оболочки сердца, сопровождающееся накоплением гнойной жидкости в околосердечной сумке. Как следствие могут возникнуть серьёзные последствия (тромбозы, сепсис) [1] [2] [3] [4] [5] .
Диагностика подострого тиреоидита
Чтобы установить диагноз подострого тиреоидита, специалисту необходимо выяснить жалобы пациента, собрать анамнез, провести полный осмотр с измерением температуры тела и артериального давления, назначить лабораторные и инструментальные обследования.
Анамнеза заболевания
Как правило, пациент сообщает врачу о ранее перенесённой вирусной инфекции, после которой появились характерные симптомы (повышение температуры тела до 38-39 °С, дрожь в теле, похудание несмотря на повышенный аппетит и др.). Эти жалобы являются начальными признаками тиреотоксикоза.
Физикальное обследование
После сбора анамнеза врачу необходимо осмотреть и пропальпировать (прощупать) щитовидную железу. Учитывая её резкую болезненность, сделать это нужно очень осторожно, чтобы не причинить пациенту боли и дискомфорта.
Пальпаторно щитовидная железа увеличена в объёме, имеет плотную консистенцию, резко болезненна. Боль бывает локальной (местной) или диффузной (по всей области шеи), это зависит от степени вовлечения железы в воспалительный процесс . Кожа над железой гиперемирована, но лимфоузлы не увеличены.
Инструментальные исследования
Ультразвуковое исследование в случае подострого тиреоидита показывает увеличение размеров щитовидной железы. Для женщин верхней границей нормы принято считать объём щитовидной железы 18 см 3 , для мужчин — 25 см 3 .
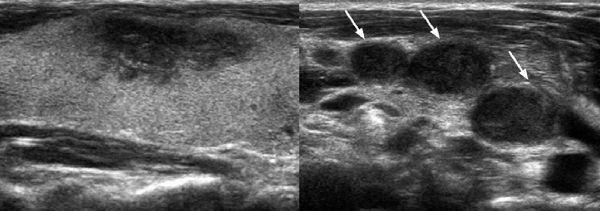
Ещё одним ультразвуковым признаком является наличие нечётко ограниченных зон пониженной эхогенности (показатель низкой плотности ткани железы) в виде «облака» с одной или обеих сторон, что указывает на наличие воспалительного процесса. Иногда встречается миграция этих зон.
Сцинтиграфия щитовидной железы — это функциональная визуализация щитовидной железы. Пациенту внутривенно водят радиоактивный изотоп технеция-99m (99mTc), который захватывается щитовидной железой подобно йоду. Специальный прибор фиксирует радиоизлучение, испускаемое радиофармпрепаратом, затем преобразует его в двумерное изображение. Зона воспаления выглядит «холодной», т. е. окрашивается в синий цвет, что указывает на снижение или отсутствие захвата радиофармпрепарата щитовидной железой. Эти участки щитовидной железы утратили свою функцию.
Также с помощью этого метода осуществляется визуализация узлов и определение их функциональной автономии. Т. е. проводится диагностика нефункционирующих («холодных») узлов, в том числе при подозрении на злокачественное новообразование, и гиперфункционирующих («горячих») узлов, включая токсическую аденому.
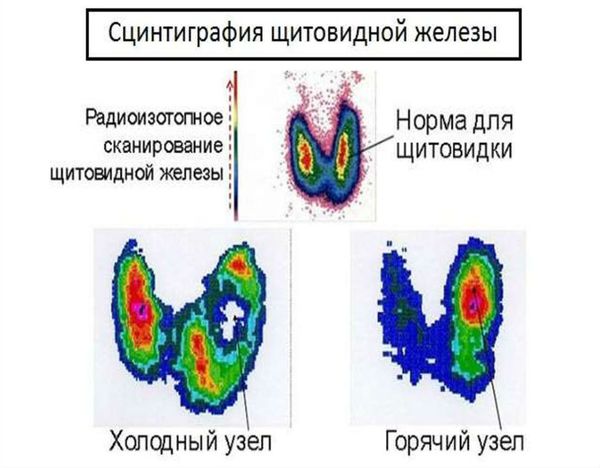
Тонкоигольная аспирационная пункционная биопсия щитовидной железы (ТАПБ). Тонкой одноразовой иглой, надетой на одноразовый шприц, под контролем УЗИ делается пункция (прокол) узла щитовидной железы и аспирируется (засасывается) содержимое узла. Чаще всего производится 3-4 укола в разные участки узла для получения достаточного количества биологического материала. Далее содержимое узла наносится на предметные стёкла. Проводится предварительная оценка полученного материала, если последнего недостаточно, сразу же производится повторный забор.
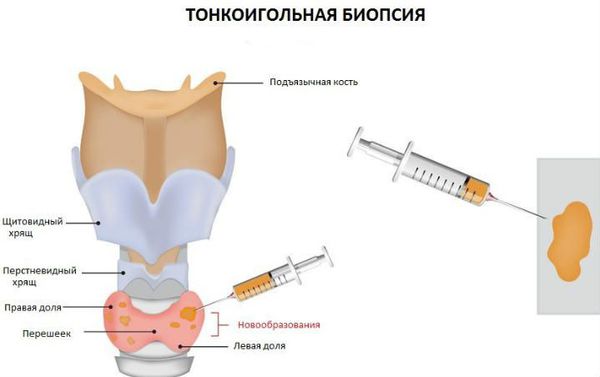
Признаком подострого тиреоидита является наличие доминирующих нейтрофилов и характерных гигантских клеток (полинуклеарных макрофагов), а также эпителиоидных клеток (мононуклеарных фагоцитов), что говорит об иммунном ответе на воспаление [2] [4] .
Лабораторная диагностика
Лабораторная диагностика включает в себя сдачу общего, биохимического анализа крови и оценку гормонального профиля.
Общий анализ крови:
- резкое ускорение СОЭ — до 50 мм/ч;
- лимфоцитоз (увеличение количества лимфоцитов);
- содержание лейкоцитов и лейкоцитарная формула в норме;
- нормохромная и нормоцитарная анемия (анемия, при которой отмечаются нормальный цвет и форма эритроцитов).
Биохимический анализ крови:
- повышение уровня белка фибриногена (отвечает за свёртываемость крови) вследствие воспаления в организме;
- незначительное повышение щелочной фосфатазы и других печёночных ферментов.
Контроль гормонального профиля:
- снижение уровня ТТГ;
- повышение связанных Т4 и Т3 (в тиреотоксическую стадию);
- может выявляться повышение в сыворотке крови уровня антител к ткани щитовидной железы (АТ-ТГ и АТ-ТПО). Эти антитела обнаруживаются в течение нескольких недель после появления симптоматики (через несколько месяцев антитела исчезают). Они свидетельствуют о воспалительном процессе в железе [1][4] .
Диагностические критерии подострого тиреоидита
Основные критерии подострого тиреоидита:
- Щитовидная железа увеличена в объёме, при пальпации есть болезненность либо чувствительность.
- Повышение СОЭ в общем анализе крови более 10-12 мм/час.
- Значительное снижение поглощения йода щитовидной железой.
- Преходящий (временный) гипертиреоз (↓ТТГ, ↑Т3, ↑Т4).
- Типичная для подострого тиреоидита УЗИ картина.
- Типичная для подострого тиреоидита ТАПБ картина.
- Отсутствие либо низкая концентрация антитиреоидных антител [4] .
Диагноз «подострый тиреоидит» ставится в том случае, если подходят оба основных критерия и любые два дополнительных критерия:
Дифференциальная диагностика
Дифференциальная диагностика — это способ диагностики, исключающий не подходящие по каким-либо фактам или симптомам заболевания, что в конечном счёте должно свести диагноз к единственно вероятной болезни. Дифференциальную диагностику подострого тиреоидита проводят со следующими заболеаниями:
- острый гнойный тиреоидит;
- кровоизлияние в кисту щитовидной железы;
- диффузный токсический зоб (ДТЗ);
- аутоиммунный тиреоидит, гипертиреоидная фаза;
- недифференцированный рак щитовидной железы;
- флегмона шеи;
- средний отит;
- острый фарингит;
- синдром височно-нижнечелюстного сустава;
- эзофагит ( воспаление слизистой оболочки пищевода) ;
- десневой или парадонтальный абсцесс [2] .
Исключить другие заболевания часто помогает проба с преднизолоном (тест Крайля). Пациенту назначается 30 мг преднизолона внутрь на 2 дня. Если это подострый тиреоидит, то болевой синдром купируется и самочувствие значительно улучшается, СОЭ в общем анализе крови снижается [2] .
Лечение подострого тиреоидита
Цели лечения подострого тиреоидита:
- купировать болевой синдром, тем самым улучшить качество жизни пациента;
- купировать воспалительную реакцию (нормализовать температуру тела и показатели общего анализа крови);
- восстановить нормальную работу щитовидной железы.
Для успешного лечения подострого тиреоидита применяют разные группы лекарственных препаратов.
Нестероидные противовоспалительные средства (НПВС) предназначены для купирования воспаления и боли. Препараты назначаются по индивидуальной схеме, выбранной лечащим врачом. При исчезновении болевого синдрома, снижении температуры тела, нормализации СОЭ дозу постепенно снижают вплоть до полной отмены лекарства.
Глюкокортикоиды (ГКС) обладают противовоспалительным, иммунодепрессивным (искусственно подавляют иммунитет), противоаллергическим, противошоковым эффектами. В случае подострого тиреоидита в большинстве случаев назначается преднизолон в дозе 30-40 мг внутрь после еды 1 раз в сутки. Препарат нужно принимать до ликвидации клинических проявлений, примерно в течение 14-21 дней, затем дозу препарата уменьшают на 5 мг 1 раз в неделю. Если дозу препарата снижать быстрее (более чем на 5 мг в неделю), то болевой синдром, как правило, усиливается. Общая продолжительность лечения составляет 2-3 месяца.
Бета-адреноблокаторы назначаются для устранения симптомов тиреотоксикоза, а именно учащённого сердцебиения (тахикардии). Применяют препарат пропранолол в дозе 20-40 мг 3-4 раза в сутки до ликвидации клинических проявлений (учащённого сердцебиения).
Тиреоидные препараты. При развитии первичного гипотиреоза (когда поражается сама щитовидная железа) при многократных тяжёлых рецидивах необходимо назначить заместительную гормональную терапию левотироксином натрия (Л-Тироксин). Дозировка препарата подбирается врачом индивидуально с учётом показателей гормонального профиля.
Препараты йода. В первую тиреотоксическую стадию развития заболевания принимать препараты йода не следует, чтобы не усугубить самочувствие пациента и не усилить работу щитовидной железы. В стадию гипотиреоза и восстановления функции щитовидной железы можно принимать небольшие дозы йода (примерно 100 мкг/день), продолжительность приёма устанавливается врачом индивидуально [3] [4] .
Прогноз. Профилактика
Как правило, подострый тиреоидит заканчивается полным выздоровлением через 1,5-2 месяца после начала терапии. Если лечение не проводится, заболевание длится до 4-6 месяцев [3] . У некоторых больных с хроническими очагами инфекции в полости рта и носа возможно появление рецидивов. В случае развития стойкого гипотиреоза (повышение уровня ТТГ, Т3 и Т4 могут быть в пределах нормы) показана пожизненная заместительная терапия тиреоидными гормонами (левотироксином натрия).
Первичная профилактика отсутствует. Чтобы не допустить возникновения подострого тиреоидита, важно своевременно лечить вирусные заболевания [1] [10]
Список литературы
- Braverman L. Diseases of the thyroid. — Humana Press, 2003.
- Балаболкин М.И., Клебанова Е.М., Креминская В.М. Дифференциальная диагностика и лечение эндокринных заболеваний. Руководство. — М.: Медицина, 2002. — 752 с.
- Дедов И.И., Мельниченко Г.А., Андреева В.Н. Рациональная фармакотерапия заболеваний эндокринной системы и нарушений обмена веществ. Руководство для практикующих врачей. М.: Литтерра, 2006 г. — 1114 с.
- Дедов И.И., Мельниченко Г.А., Пронин В.С. Клиника и диагностика эндокринных нарушений. Учебно-методическое пособие. — М., 2005.
- Ефимов А.С, Боднар П.Н., Зелинский Б.А. Эндокринология. — Киев: Вища школа, 1983г. — 328 с.
- Старкова Н.Т. Руководство по клинической эндокринологии. — СПб: Питер, 1996. — 544 с.
- Синельникова, А.А. 225 рецептов для здоровья щитовидной железы: моногр. / А.А. Синельникова. — М.: Вектор, 2012. — 128 c.
- Ужегов, Г.Н. Болезни щитовидной железы / Г.Н. Ужегов. — Москва: РГГУ, 2014. — 144 c.
- Хавин, И.Б. Болезни щитовидной железы / И.Б. Хавин, О.В. Николаев. — М.: Государственное издательство медицинской литературы, 2007. — 252 c.
- Холмогоров, В. В. Все о заболеваниях щитовидной железы и ее лечении / В.В. Холмогоров. — М.: Феникс, 2008. — 192 c.
- Касьянов Г.Д. Патология щитовидной железы как фактор риска развития доброкачественной гиперплазии молочных желез с учетом этнической принадлежности. — М, 2019. — 200 с.
- Добрых В.П. Острый гнойный тиреоидит в практике терапевта. — СПб.: 2019 — 32 с.
- Ворохобина Н.В., Аль-Джадри М.Я., Крючкова З.В., Волкова Е.А., Кузьмина В.А. Клинические особенности подострого тиреоидита и методы его лечения // Казанский медицинский журнал. — 2007. — № 6. — С. 544-547.
Источник https://www.eurolab-portal.ru/encyclopedia/565/43576/
Источник https://muzoktcrb.ru/blog/podostryj-tireoidit.html
Источник https://probolezny.ru/tireoidit-de-kervena/