Неспецифический язвенный колит
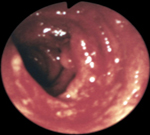
Неспецифический язвенный колит – это диффузное язвенно-воспалительное поражение слизистой оболочки толстого кишечника, сопровождающееся развитием тяжелых местных и системных осложнений. Клиника заболевания характеризуется схваткообразными болями в животе, диареей с примесью крови, кишечным кровотечением, внекишечными проявлениями. Язвенный колит диагностируется по результатам колоноскопии, ирригоскопии, КТ, эндоскопической биопсии. Лечение может быть консервативным (диета, физиотерапия, медикаменты) и хирургическим (резекция пораженного участка толстой кишки).
МКБ-10
K51 Язвенный колит


- Причины
- Классификация
- Симптомы НЯК
- Осложнения
- Диагностика
- Лечение НЯК
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Неспецифический язвенный колит (НЯК) – разновидность хронического воспалительного заболевания толстого кишечника неясной этиологии. Характеризуется склонностью к изъязвлению слизистой. Патология протекает циклически, обострения сменяются ремиссиями. Наиболее характерные клинические признаки – диарея с прожилками крови, боль в животе спастического характера. Длительно существующий неспецифический язвенный колит повышает риск возникновения злокачественных образований в толстом кишечнике.
Заболеваемость составляет порядка 50-80 случаев на 100 тысяч населения. При этом ежегодно выявляется 3-15 новых случаев заболевания на каждых 100 тыс. жителей. К развитию данной патологии женщины более склонны, чем мужчины, у них НЯК встречается на 30% чаще. Для неспецифического язвенного колита характерно первичное выявление в двух возрастных группах: у молодых людей (15-25 лет) и лиц старшего возраста (55-65 лет). Но помимо этого, заболевание может возникнуть и в любом другом возрасте. В отличии от болезни Крона, при язвенном колите страдает слизистая оболочка только толстой ободочной и прямой кишки.

Неспецифический язвенный колит
Причины
В настоящее время этиология неспецифического язвенного колита неизвестна. По предположениям исследователей в сфере современной проктологии, в патогенезе данного заболевания могут играть роль иммунные и генетически обусловленные факторы. Одна из теорий возникновения неспецифического язвенного колита предполагает, что причиной могут служить вирусы или бактерии, активизирующие иммунную систему, либо аутоиммунные нарушения (сенсибилизация иммунитета против собственных клеток).
Кроме того, отмечено, что неспецифический язвенный колит чаще встречается у людей, близкие родственники которых страдают этим заболеванием. В настоящее время также выявлены гены, которые вероятно могут отвечать за наследственную предрасположенность к язвенному колиту.
Классификация
Неспецифический язвенный колит различают по локализации и распространенности процесса. Левосторонний колит характеризуется поражением нисходящей ободочной и сигмовидной кишки, проктит проявляется воспалением в прямой кишке, при тотальном колите поражен весь толстый кишечник.
Симптомы НЯК

Как правило, течение неспецифического язвенного колита волнообразное, периоды ремиссии сменяются обострениями. В момент обострения язвенный колит проявляется различной симптоматикой в зависимости от локализации воспалительного процесса в кишечнике и интенсивности патологического процесса. При преимущественном поражении прямой кишки (язвенном проктите) могут отмечаться кровотечения из заднего прохода, болезненные тенезмы, боли в низу живота. Иногда кровотечения являются единственным клиническим проявлением проктита.
При левостороннем язвенном колите, когда поражена нисходящая ободочная кишка, обычно возникает диарея, каловые массы содержат кровь. Боли в животе могут быть довольно выраженные, схваткообразные, преимущественно в левой стороне и (при сигмоидите) в левой подвздошной области. Снижение аппетита, продолжительная диарея и нарушение пищеварения часто приводят к снижению массы тела.
Тотальный колит проявляется интенсивными болями в животе, постоянной обильной диареей, выраженным кровотечением. Тотальный язвенный колит является опасным для жизни состоянием, поскольку грозит развитием обезвоживания, коллапсами вследствие значительного падения артериального давления, геморрагическим и ортостатическим шоком.
Особенно опасна молниеносная (фульминантная) форма неспецифического язвенного колита, которая чревата развитием тяжелых осложнений вплоть до разрыва стенки толстой кишки. Одним из распространенных осложнений при таком течении заболевания является токсическое увеличение толстой кишки (мегаколон). Предполагается, что возникновение этого состояния связано с блокадой рецепторов гладкой мускулатуры кишечника избытком оксида азота, что вызывает тотальное расслабление мышечного слоя толстого кишечника.
В 10-20% случаев у больных неспецифическим язвенным колитом отмечаются внекишечные проявления: дерматологические патологии (гангренозная пиодермия, узловатая эритема), стоматиты, воспалительные заболевания глаз (ирит, иридоциклит, увеит, склерит и эписклерит), заболевания суставов (артриты, сакроилеит, спондилит), поражения желчевыводящей системы (склерозирующий холангит), остеомаляция (размягчение костей) и остеопороз, васкулиты (воспаления сосудов), миозиты и гломерулонефрит.
Осложнения
Довольно распространенным и серьезным осложнением неспецифического язвенного колита является токсический мегаколон — расширение толстой кишки в результате паралича мускулатуры стенки кишечника на пораженном участке. При токсическом мегаколоне отмечают интенсивные боли и вздутие в животе, повышение температуры тела, слабость.
Кроме того, неспецифический язвенный колит может осложняться массированным кишечным кровотечением, разрывом кишечника, сужением просвета толстой кишки, обезвоживанием в результате большой потери жидкости с диареей и раком толстого кишечника.
Диагностика
Основным диагностическим методом, выявляющим неспецифический язвенный колит, является колоноскопия, позволяющая детально исследовать просвет толстого кишечника и его внутренние стенки. Ирригоскопия и рентгенологическое исследование с барием позволяет обнаружить язвенные дефекты стенок, изменения размеров кишечника (мегаколон), нарушение перистальтики, сужение просвета. Эффективным методом визуализации кишечника является компьютерная томография.
Кроме того, производят копрограмму, тест на скрытую кровь, бактериологический посев. Анализ крови при язвенном колите показывает картину неспецифического воспаления. Биохимические показатели могут сигнализировать о наличии сопутствующих патологий, расстройств пищеварения, функциональных нарушений в работе органов и систем. Во время проведения колоноскопии обычно производят биопсию измененного участка стенки толстой кишки для гистологического исследования.
Лечение НЯК

Поскольку причины, вызывающие неспецифический язвенный колит, до конца не выяснены, задачи терапии данного заболевания – это снижение интенсивности воспалительного процесса, стихание клинической симптоматики и профилактика обострений и осложнений. При своевременном правильном лечении и строгом следовании рекомендациям врача-проктолога, возможно добиться стойкой ремиссии и улучшения качества жизни пациента.
Лечение язвенного колита производят терапевтическими и хирургическими методами в зависимости от течения заболевания и состояния больного. Одним из немаловажных элементов симптоматической терапии неспецифического язвенного колита является диетическое питание.
При тяжелом течении заболевания в разгар клинических проявлений проктолог может порекомендовать полный отказ от приема пищи, ограничившись употреблением воды. Чаще всего больные при обострении теряют аппетит и переносят запрет довольно легко. В случае необходимости назначается парентеральное питание. Иногда больных переводят на парентеральное питание с целью более быстрого облегчения состояния при тяжело протекающем колите. Прием пищи возобновляют сразу после того, как аппетит восстанавливается.
Рекомендации по диете при язвенном колите направлены на прекращение диареи и снижение раздражение компонентами пищи слизистой оболочки кишечника. Из пищевого рациона удаляются продукты, содержащие пищевые волокна, клетчатку, острые, кислые блюда, алкогольные напитки, грубая пища. Кроме того, пациентам, страдающим хроническими воспалениями кишечника, рекомендовано повышение содержания в рационе белка (из расчета 1,5-2 грамма на килограмм тела в сутки).
Медикаментозная терапия неспецифического язвенного колита включает противовоспалительные средства, иммунодепрессанты (азатиоприн, метотрексат, циклоспорин, меркаптопурин) и антицитокины (инфликсимаб). Помимо этого, назначаются симптоматические средства: противодиарейные, обезболивающие, препараты железа при имеющих место признаках анемии.
В качестве противовоспалительных препаратов при данной патологии применяют нестероидные противовоспалительные средства – производные 5-аминосалициловой кислоты (сульфасалазин, месалазин) и кортикостероидные гормональные препараты. Кортикостероидные препараты применяют в период выраженного обострения в случае тяжелого и среднетяжелого течения (либо при неэффективности 5-аминосалицилатов) и не назначают более чем на несколько месяцев.
Детям кортикостероидные гормоны назначают с особой осторожностью. Противовоспалительная гормонотерапия может вызвать ряд тяжелых побочных эффектов: артериальную гипертензию, глюкоземию, остеопороз и др. Из физиотерапевтических методов лечения при язвенном колите может применяться диадинамотерапия, СМТ, интерференцтерапия и др.
Показаниями к хирургическому лечению является неэффективность диеты и консервативной терапии, развитие осложнений (массированного кровотечения, перфорации толстой кишки, при подозрение на возникновение злокачественного новообразования и т. д.). Резекция толстого кишечника с последующим созданием илеоректального анастомоза (соединения свободного конца подвздошной кишки с анальным каналом) является наиболее распространенной хирургической методикой лечения неспецифического язвенного колита. В некоторых случаях удалению подвергается ограниченный в пределах здоровых тканей участок пораженного кишечника (сегментарная резекция).
Прогноз и профилактика
Профилактики неспецифического язвенного колита на данный момент нет, поскольку причины, вызывающие это заболевание, до конца не ясны. Профилактическими мерами возникновения рецидивов обострения является соблюдение предписаний врача по образу жизни (рекомендации по питанию, аналогичные таковым при болезни Крона, снижение количества стрессовых ситуаций и физического перенапряжения, психотерапия) и регулярное диспансерное наблюдение. Неплохой эффект в плане стабилизации состояния дает санаторно-курортное лечение.
При нетяжелом течении без осложнения прогноз благоприятный. Порядка 80% пациентов, принимающих 5-ацетилсалицилаты в качестве поддерживающие терапии, не отмечают рецидивов и осложнений заболевания на протяжении года. У больных обычно происходят рецидивы 1 раз в пять лет, в 4% обострения отсутствуют в течение 15-ти лет. К хирургическому лечению прибегают в 20% случаев. Вероятность развития злокачественной опухоли у больных НЯК колеблется в пределах 3-10% случаев.
Литература
1. Неспецифический язвенный колит / Ватутин Н.Т., Шевелек А.Н., Карапыш В.А., Василенко И.В. // Архив внутренней медицины — 2015 — №4
2. Неспецифический язвенный колит: современные подходы к диагностике и лечению / Абдулхаков С.Р., Абдулхаков Р.А. // Вестник современной клинической медицины — 2009 — Т.2, №1
Неспецифический язвенный колит
Неспецифический язвенный колит (НЯК) — одно из тяжело протекающих кишечных заболеваний. Диагностику и лечение НЯК проводит врач-колопроктолог. Может понадобиться помощь и других специалистов. Ведь при этом заболевании вместе с толстым кишечником нередко поражаются другие органы.
Причины и механизм

Существует несколько теорий по поводу того, чем может быть вызвано это заболевание.
- Инфекционная. Болезнь вызывается находящейся в кишечнике бактериальной инфекцией.
- Аллергическая. НЯК – результат аллергии на ряд пищевых продуктов. Потенциально опасными в этом плане являются молоко и молочные продукты.
- Аутоиммунная. Аутоиммунные реакции – это извращенные реакции иммунитета. Характеризуются выделением антител, повреждающих собственные ткани, в данном случае – толстокишечную слизистую.
- Генетическая. В пользу этой теории говорит высокая частота заболевания у родственников.
- Психогенная. Начало заболевания и последующие обострения связаны с негативными эмоциями при стрессовых ситуациях.
Ни одна из этих теорий официально не подтверждена. Поэтому причины заболевания не установлены. По-видимому, НЯК развивается при сочетанном действии нескольких неблагоприятных и предрасполагающих факторов.
При НЯК на фоне колита с воспаленной отечной полнокровной толстокишечной кишечной слизистой появляются очаги изъязвлений и омертвения (некроза). Поражаются разные участки толстого кишечника. В связи с этим различают несколько клинических вариантов заболевания:
- Левосторонний. Поражаются участки ободочной кишки, находящиеся слева от срединной линии. Это левая часть ободочной кишки, нисходящая и сигмовидная ободочная кишка.
- Язвенный проктит. Поражается прямая кишка.
- Тотальный. Самый тяжелый вариант, когда поражаются все участки толстого кишечника.
При неблагоприятном течении заболевания воспаленная слизистая отторгается. Истонченная кишечная стенка покрывается гнойно-кровянистыми сгустками. В последующем на месте повреждения разрастается фиброзная ткань, образуются псевдополипы.
Нарушается моторика, двигательная активность гладкой мускулатуры толстого кишечника. Развивается ее паралич. Кишечный паралич вместе с полнокровием, патологическим тканевым ростом, интоксикацией, приводит к мегаколону – утолщению и увеличению размеров всего толстого кишечника и его частей. Мегаколон сопровождается сужением кишечного просвета. При всех этих изменениях страдают основные функции толстого кишечника – всасывание воды, формирование и удаление каловых масс.
Симптомы
Основные проявления НЯК: диарея с примесью крови, слизи, и гноя в кале. Диарея сочетается со вздутием живота, схваткообразными болями. При левостороннем варианте боли локализуются в левом среднем и нижнем отделах живота, в проекции нисходящей и сигмовидной ободочной кишки. При язвенном проктите диарея сочетается с болью внизу живота, с отхождением неизмененной алой крови. Пациентов беспокоят тенезмы, болезненные ложные позывы на дефекацию.
При тотальном НЯК боли распространяются на все отделы вздутого живота. Отмечается обильное отхождение жидкого стула со значительным содержанием крови. Кишечное кровотечение часто принимает угрожающий жизни характер.
Пищеварительные расстройства, отсутствие аппетита, интоксикация – все это отражается на внешнем виде и состоянии пациента. Обращает на себя исхудание, бледность и сухость кожи и слизистых, снижение кожной эластичности (тургора). Из-за хронической кровопотери развивается анемия. Пациенты жалуются на слабость, головокружение. Пульс учащен, артериальное давление снижено. На фоне одномоментного массивного кровотечения и обезвоживания часто развиваются шоковые стояния.
Еще одно опасное осложнение НЯК – перфорация, разрыв толстого кишечника в месте воспалительной деструкции и истончения. Перфорация сопровождается перитонитом, воспалением брюшины. Состояние пациента резко ухудшается. Появляется сильная боль в животе. Мышцы брюшной стенки доскообразно напряжены. Артериальное давление на фоне шока падает до критических цифр.
При язвенном проктите воспалительный процесс распространяется на близлежащие ткани с появлением анальной трещины, местных абсцессов и свищей. Из отдаленных последствий НЯК – частичная кишечная непроходимость из-за стеноза, сужения кишечного просвета. Кроме того, на месте язвенно-некротического воспаления с псевдополипами могут развиваться злокачественные опухоли.
Болезнь протекает в нескольких формах.
- Хроническая непрерывная. Начинается постепенно с незначительных болей и диареи. У многих пациентов общее состояние стабильное, и они сохраняют работоспособность.
- Хроническая рецидивирующая. Волнообразное течение с чередованием обострений (рецидивов) и затиханий (ремиссий). Со временем рецидивы учащаются, а продолжительность ремиссий уменьшается.
- Фульминантная. Молниеносная форма, самая тяжелая. Болезнь начинается внезапно с бурными клиническими проявлениями – болями, диареей, кровотечением, и обезвоживанием. В патологический процесс вовлекается весь толстый кишечник. Высокий риск летальности из-за анемии, сепсиса, и других осложнений.
При НЯК наряду с толстым кишечником поражаются другие органы и ткани:
- Кожа и слизистые оболочки: пиодермии, стоматит, узловая эритема.
- Опорно-двигательный аппарат: миозит, артрит, размягчение костей (остеомаляция), спондилит, сакроилеит, артриты.
- Почки: гломерулонефрит.
- Печень и желчевыводящие пути: неинфекционный гепатит, цирроз печени, склерозирующий холангит.
- Глаза: ирит, иридоциклит, увеит, склерит.
Все эти заболевания при НЯК вторичны, и развиваются на фоне аллергических реакций, интоксикации, и снижения иммунитета.
Диагностика и лечение
В диагностике заболевания используют инструментальные и аппаратные исследования:
- Эндоскопические: колоноскопия, ректороманоскопия с биопсией пораженных слизистых оболочек.
- Ирригоскопия: рентгенография толстого кишечника после ретроградного (через задний проход) заполнения контрастной бариевой взвесью.
- Компьютерная томография.
Лабораторные исследования включают в себя общий анализ крови и анализы кала (копрограмма, на скрытую кровь, бакпосев).
Неосложненный НЯК лечится консервативно. Задачи консервативной терапии: устранение иммунологических нарушений, воспаления, и связанных с ним симптомов. С этой целью назначают:
- производные 5-аминосалициловой кислоты;
- цитокины;
- иммунодепрессанты;
- кортикостероиды;
- антидиарейные препараты;
- обезболивающие препараты.
При гнойном воспалении с угрозой сепсиса используют антибиотики. При хронической анемии назначают препараты железа. Одномоментная большая кровопотеря потребует переливания донорской крови, плазмы.
Пациенты должны придерживаться щадящей диеты. Из рациона исключается все, что раздражает воспаленный кишечник – пищевые волокна, острые, кислые, жареные блюда, алкоголь. На момент обострения, возможно, понадобится полный отказ от приема пищи.
Таким пациентам проводят парентеральное питание – внутривенно водят растворы глюкозы, электролитов, солей, аминокислот. После того как состояние пациента улучшилось, и наступила фаза ремиссии, приступают к амплипульстерапии, диадинамотерапии, и к другим физиотерапевтическим процедурам.
Угрожающие или развившиеся осложнения (кровотечение, перфорация, непроходимость, злокачественные новообразования) требуют хирургического вмешательства. Операции проводят в срочном или экстренном порядке. Их объем зависит от распространенности и локализации процесса.
При ограниченном характере воспаления осуществляют сегментарную резекцию – удаление пораженного участка толстого кишечника. Если при НЯК поражается вся ободочная кишка, но без прямой кишки, идут на субтотальную колэктомию. Удаляют практически весь толстый кишечник. После этого накладывают илеоректальный анастомоз, искусственное сообщение между прямой и подвздошной кишкой.
Тотальный процесс с вовлечением прямой кишки требует еще более радикальной операции, проктоколэктомии. Удаляется весь толстый кишечник, включая прямую кишку. Для отхождения каловых масс накладывается илесостома, искусственное отверстие подвздошной кишки на брюшной стенке. Ввиду технической сложности и тяжести пациента многие пластические операции на тонком кишечнике проводятся в два-три этапа.
Язвенный колит кишечника
Неспецифический язвенный колит (НЯК) кишечника – это хроническое воспаление слизистой оболочки толстой кишки. Характеризуется наличием незаживающих язв, эрозий, кровотечений. Заболевание имеет многофакторную природу развития и связано с нарушением нормальной реакции иммунной системы на клетки кишечника. Полное излечение невозможно, однако при своевременной диагностике и грамотной терапии можно достичь стойкой ремиссии.
Общие сведения о язвенном колите кишечника
Первые признаки заболевания проявляются в области прямой кишки, затем патологический процесс распространяется на весь толстый кишечник. Согласно статистике, возрастной пик заболеваемости приходится на возраст 20-40 лет, в то время как у пожилых людей болезнь появляется крайне редко. На заметку! Не так давно язвенный колит кишечника был известен лишь в узком кругу медицинских специалистов. Сегодня наблюдается кратный рост случаев заболеваемости НЯК и его заметное омоложение, вплоть до развития в детском возрасте.
Позвоните прямо сейчас
Записаться к гастроэнтерологу
Выбрать время
Причины развития язвенного колита кишечника
- влияние неблагоприятной среды – плохая экология места работы и проживания;
- неправильное питание;
- длительный прием лекарственных препаратов;
- вредные привычки – в первую очередь, алкоголь;
- высокий уровень психологического стресса.
На их фоне активизируются дополнительные факторы, а именно:
- бактериальная или вирусная инфекция;
- дисбактериоз;
- плохая наследственность;
- аутоиммунные процессы.
Все вместе это формирует мультифакторный набор причин для развития язвенного колита.
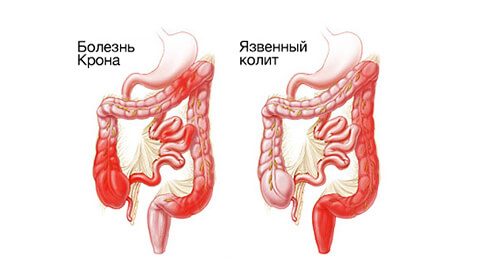
На заметку! В медицине НЯК часто рассматривают параллельно с болезнью Крона. В отличие от язвенного колита, она имеет выраженное аутоиммунное проявление, но сходное влияние антропогенных факторов и общая симптоматика позволяют рассматривать заболевания совместно. Нередко язвенный колит диагностируют на фоне болезни Крона.
Классификация язвенного колита кишечника
Получите консультацию у специалистов:
По локализации патогенного процесса различают 4 базовых вида колита:
- проктит – с поражением только прямой кишки;
- проктосигмоидит – с вовлечением прямой и сигмовидной кишок;
- левосторонний колит – с распространением на левую часть ободочной кишки;
- тотальный – с вовлечением всех участков толстого кишечника.
На заметку! В 20-30% случаев воспалительный процесс распространяется до аппендикса, при этом общая длина толстой кишки сокращается на треть за счет отека тканей и утолщения складок.
По клиническому течению:
- фульминантная, или молниеносная форма – острая форма колита, особенно опасна своими осложнениями, вплоть до разрыва тканей;
- хроническая рецидивирующая – периоды стойкой ремиссии перемежаются обострениями болезни;
- хроническая непрерывная – вялая симптоматика наблюдается в фоновом режиме даже в периоды общего улучшения.
Симптомы и признаки язвенного колита кишечника

На ранних этапах заболевание можно диагностировать по наличию артритных изменений суставов, диареи с кровью, температуры и болезненных ощущений в брюшной полости.
В остальном клиническая картина заболевания очень вариативна. Многое зависит от интенсивности и локализации воспаления. При этом все признаки заболевания можно разграничить на кишечные и некишечные.
- судороги и болевой синдром – резкие боли различной силы, которые не поддаются действию обезболивающих средств. Перед опорожнением кишечника их интенсивность увеличивается, после дефекации – стихает;
- повышение температуры тела – показатели редко выходят за пределы субфебрильных значений;
- признаки интоксикации метаболитами – вялость, тошнота, головокружение, отсутствие аппетита, вплоть до анорексии;
- ложные позывы к опорожнению кишечника – вместо каловых масс может наблюдаться выделение гнойно-слизистой массы на фоне выраженного метеоризма;
- диарея – частота испражнений доходит до 20 раз в сутки; периодически в каловых массах появляются примеси крови, гноя, слизи, которые придают выделениям зловонный запах;
- запор – периодически сменяет диарею.
При диагностике выявляется отек слизистой, ее изъязвление, гиперемия.
- кожные патологии, вызванные бактериальной инфекцией и аутоиммунными реакциями – очаговый дерматит, узелковая эритема, гангренозная пиодермия;
- изъязвление полости ротоглотки – глоссит, стоматит, гингивит;
- воспалительные заболевания глаз – конъюнктивиты, увеиты, кератиты, а также общее воспаление глазного яблока (панофтальмит);
- поражение суставов различной степени тяжести – артриты, спондилит. Часто артритные воспаления являются первыми признаком грядущей патологии;
- вовлечение пищеварительных желез – гепатобилиарной системы, поджелудочной железы;
- нарушения в работе легких;
Признаки язвенного колита кишечника у женщин и мужчин проявляются одинаково. В особо тяжелых случаях симптомокомплекс усугубляется поражением костной (остеопороз, остеомаляция), мышечной (миозиты) тканей, аутоиммунным изменением почечных структур (гломерулонефриты), щитовидной железы, клеток крови.
При длительном развитии заболевания наблюдается потеря веса, аппетита, пропадает интерес к жизни.
Последствия и возможные осложнения язвенного колита кишечника
При длительной болезни и отсутствии последовательной терапии развиваются осложнения со стороны различных органов и систем:
- анемия – как следствие регулярных кровопотерь;
- перитониты – при свищах, перфорациях кишечной стенки;
- рак – при малигнизации язв;
- формирование мегаколона – патологического расширения толстой кишки.
Диагностика язвенного колита кишечника
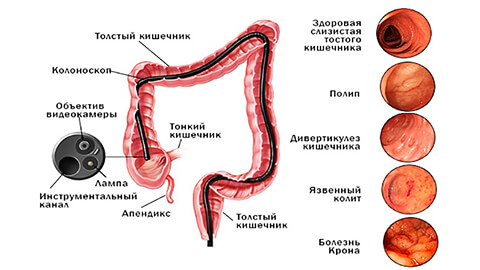
После осмотра и опроса пациента со сбором объективных и субъективных симптомов, врач назначает комплекс инструментальных и лабораторных исследований.
Инструментальная диагностика:
- Колоноскопия, ректосигмоидоскопия – визуальный осмотр стенок толстой кишки с использованием эндоскопического оборудования. Методика дает возможность определить границы язвенных поражений, интенсивность воспаления, проверить на наличие полипов и сужений просвета кишечника, а также сделать забор биоматериала на гистологию.
- Ирригоскопия – рентген толстого кишечника с контрастом для выявления области воспалений, сужений, новообразований.
- Гидро-МРТ – контрастная томография для оценки состояния самой кишки и окружающих ее тканей. Позволяет отметить наличие свищей, инфильтратов и других изменений структуры.
- УЗИ – дает возможность оценить структуру кишечника (толщину стенок, наличие расширений) и проследить за его работой в динамике.
Лабораторные методы:
- гистологический анализ – исследование биоптата слизистой стенки кишечника;
- общий анализ крови – уровень лейкоцитов и эритроцитов, СОЭ, гемоглобин;
- биохимический анализ – с-реактивный белок, иммуноглобулин;
- копрограмма на скрытую кровь, лейкоциты, эритроциты;
- анализ кала на кальпротектин (детектор кишечного воспаления);
- бакпосевы на предмет бактериальной инфекции.
Лечение: язвенного колита кишечника
При раннем обнаружении и умеренном проявлении симптомов терапию назначают амбулаторно; при тяжелом течении болезни показана госпитализация. Лечение в основном симптоматическое, его основная цель – достижение и поддержание ремиссии. Для этого используют комплекс консервативных методик.
- нестероидные противовоспалительные средства (НПВС); в тяжелых случаях – кортикостероиды;
- иммунодепрессанты – для подавление аномальной реакции иммунной системы;
- антибиотики – для устранения бактериальной инфекции;
- антидиарейные препараты;
- обезболивающие;
- спазмолитики;
- прокинетики – для устранения тошноты;
- кроветворные – для восполонения кровопотерь;
- сорбенты – для устранения интоксикации;
- про- и пребиотики – для восстановления здоровой микрофлоры;
- ферментные препараты.
Для закрепления результата используют физиопроцедуры – лечение переменным током, интерференцтерапию, диадинамотерапию.
Внимание! Результат зависит не только от действий врача и назначенных процедур, но и от личных усилий пациента. Позитивный настрой, четкое выполнение рекомендаций, строгая диета позволяют многим людям вернуться к полноценной активной жизни.
Операция язвенного колита кишечника
Хирургическое вмешательство проводят в исключительных случаях, когда степень поражения слизистых тканей не оставляет иного выхода. Показания к операции:
- перфорации и свищи кишечной стенки;
- обширные кровопотери (до 100 мл в сутки);
- осложнение с формированием мегаколона;
- выраженное сужение просвета и плохая проходимость кишечника;
- гнойные абсцессы;
- раковое перерождение тканей кишечника.
Варианты хирургического вмешательства:
- полная или частичная колэктомия прямой, сигмовидной, ободочной кишок;
- частичное иссечение прямой кишки с илеоанальным анастомозом – оставляют участок прямой кишки и соединяют его с подвздошной для естественного выведения каловых масс.
Диета
В процессе лечения пациентов могут переводить на парентеральное питание.
При наступлении ремиссии для поддержания нормального состояния следует придерживаться специальной диеты:
- Питайтесь дробно, по 6-8 раз в день небольшими порциями – это дает возможность, не перегружая кишечник, снабжать организм необходимыми питательными веществами.
- Исключите из рациона все продукты, способные запустить агрессию иммунной системы. К ним относятся острые пряности, сладости, хлебобулочные изделия, орехи, семена, свежие фрукты, волокнистые овощи, цельнозерновые крупы, жареные блюда, кофе, крепкий чай, алкоголь, газированные напитки, бобовые, молоко (индивидуально).
- Список разрешенных продуктов после обострения: подсушенный белый хлеб, неконцентрированные рыбные и мясные бульоны, нежирные мясо, рыба, птица, разваренные манная и рисовая каши, сливочное масло, творог, яйца.
- В период ремиссии можно употреблять все виды молочных продуктов, вареные овощи, очищенные от кожуры фрукты, рассыпчатые каши из любых круп (за исключением пшена и перловки), зелень, немучные виды сладостей (желе, мармелад, зефир).
- Добавляйте в рацион продукты и пищевые добавки с высоким содержанием ОМЕГА-3 жиров – льняное и оливковое масла, рыбий жир, морскую рыбу. Они стабилизируют реакции иммунной системы и предупреждают развитие аллергий.
- Пейте как можно больше воды – обширная потеря влаги за счет диареи может вызвать обезвоживание организма. Следует употреблять не менее 2-3 литров жидкости в виде чистой негазированной воды, травяных чаев, компотов.
- Чтобы кровоточащие язвы не привели к малокровию, принимайте железосодержащие продукты и препараты.
Важно! Есть мнение, что язвенный колит – это проявление индивидуальной чувствительности организма на глютен (своеобразная форма целиакии). В таком случае следует устранить из рациона продукты, которые прямо или косвенно могут содержать этот белок – пшеницу, ячмень, рожь и их производные. Безглютеновая диета не приводит к излечению НЯК, но заметно облегчает проявление симптоматики.
Профилактика язвенного колита кишечника
Заболевания, индуцированные антропогенными факторами и связанные с аномальной активностью иммунной системы, легче предупредить, чем вылечить. Поэтому, если вы находитесь в группе риска и особенно, если у вас есть родственники с диагностированным НЯК, старайтесь следовать следующим рекомендациям:
- Научитесь расслабляться – нервные стрессы и постоянное напряжение – один из факторов развития патологии.
- Позаботьтесь о здоровой флоре своего кишечника – периодический прием про- и пребиотиков обеспечит нормальную работу вашей иммунной системы.
- Поддерживайте правильный режим питания.
- Откажитесь от употребления алкогольных напитков и курения.
- Следите за экологией места жительства и работы – химическое производство, периодический контакт с отравляющими веществами создают высокий риск развития болезни.
И не забывайте проходить регулярные профилактические осмотры для выявления кишечной патологии – чем раньше будет диагностировано заболевание, тем выше шансы сохранить здоровье.
Источник https://www.krasotaimedicina.ru/diseases/zabolevanija_proctology/ulcerative-colitis
Источник https://medcentr-sochi.ru/koloproktolog/nespecificheskij-yazvennyj-kolit.html
Источник https://polyclin.ru/articles/yazvennyj-kolit/