Лечение ихтиоза в россии
Ихтиоз — понятие, объединяющее различные формы генетически обусловленных нарушений кератинизации. Заболевания проявляются обширным гиперкератозом, ксерозом, эритемой и другими симптомами. Единой системы классификации ихтиозов на данный момент не существует. Наиболее рациональной является классификация, разделяющая ихтиозы на синдромные и несиндромные. В работе описаны различные формы несиндромных ихтиозов, начиная с вульгарного и заканчивая такими редкими формами, как ихтиоз Курта — Маклина. Описание включает современные данные об эпидемиологии, факторах патогенеза и клинические проявления.
Статья содержит данные российских и зарубежных клинических рекомендаций по ведению пациентов с ихтиозом. Важно понимать, что эта патология оказывает значительное влияние на качество жизни пациентов и их семей. Своевременная постановка диагноза и оказание грамотной медицинской помощи, ориентированной на конкретную форму заболевания, снижают риски развития осложнений.
Необходимо отметить, что вне зависимости от формы заболевания важно подобрать оптимальные средства ухода. Рациональный уход также позволяет избежать серьезных осложнений, а в некоторых случаях значительно минимизировать проявления патологии. Однако важно помнить, что назначение кератолитических средств в первый год жизни противопоказано и может приводить к интоксикациям и другим нежелательным эффектам.
Ключевые слова: ихтиоз, генетические нарушения, кератинизация, клиника ихтиоза, уход при ихтиозе.
Ichthyosis: what is important for a specialist to know?
E.V. Dvoryankova 1 , O.O. Melnichenko 2 , V.N. Krasnikova 2 , I.M. Korsunskaya 1,2
1 Center for Theoretical Problems of Physicochemical Pharmacology, Russian Academy of Sciences, Moscow
2 Moscow Scientific and Practical Center of Dermatovenerology and Cosmetology
Ichthyosis is a concept that combines various forms of genetically determined keratinization disorders. The disease is manifested by extensive hyperkeratosis, xerosis, erythema and other symptoms. At present, there is no unified classification system for ichthyosis. The most rational classification divides ichthyosis into syndromal and non-syndromal. The paper describes various forms of nonsyndromic ichthyosis, ranging from ichthyosis vulgaris to rare forms, such as Kurt-McLean ichthyosis. The description includes up-to-date data on epidemiology, pathogenesis factors and clinical manifestations. The article contains data of Russian and foreign clinical recommendations for patient management with ichthyosis. It is important to understand that this pathology has a significant impact on the life quality of patients and their families. Timely diagnosis and provision of compet ent medical care focused on a specific disease form reduces the complication risks. It should be noted that regardless of the disease form, it is important to choose the optimal care products. Rational care also allows avoiding serious complications, and in some cases significantly minimizes the pathology manifestations. However, it is important to remember that the prescription of keratolytic agents in the first year of life is contraindicated and can lead to intoxication and other adverse events.
Keywords: ichthyosis, genetic disorders, keratinization, ichthyosis clinical profile, care products in ichthyosis.
For citation: Dvoryankova E.V., Melnichenko O.O., Krasnikova V.N., Korsunskaya I.M. Ichthyosis: what is important for a specialist to know? RMJ. Medical Review. 2019;12:25–30.
Ключевые слова:
Для цитирования: Дворянкова Е.В., Мельниченко О.О., Красникова В.Н., Корсунская И.М. Ихтиоз. Что важно знать специалисту. РМЖ. Медицинское обозрение. 2019;3(12):25-30.
В статье описаны различные формы несиндромных ихтиозов, приведены современные данные об эпидемиологии, факторах патогенеза и клинических проявлениях. Представлены данные российских и зарубежных клинических рекомендаций по ведению пациентов с ихтиозом.
Введение
Ихтиоз — это описательный термин, которым обозначают различные клинические формы генерализованного нарушения кератинизации, которое проявляется в хронически протекающем выраженном огрубении обширных участков кожного покрова, что сопровождается ксерозом, эритемой, появлением трещин, зуда. В основе этого заболевания лежат генетические нарушения, которые фенотипически могут проявляться только в коже (изолированный, несиндромный ихтиоз) или в сочетании с поражением других органов (синдромальный ихтиоз) [1].
Исторически представление об этиологии, патогенезе и особенностях различных форм ихтиоза формировались, главным образом, на основании клинических проявлений заболевания. Так, в ХIХ в. был описан «плод Арлекина», выделены буллезный и небуллезный типы ихтиоза Брока. Броком был предложен термин «врожденная ихтиозиформная эритродермия». В 1806 г. Aliber в своих трудах упоминает об аутосомно-доминантном вульгарном ихтиозе. Следующие, принципиально новые знания относительно ихтиоза появились только в 1966 г., когда Frost и van Scott четко описали различия между аутосомно-доминантным «эпидермолитическим гиперкератозом» и аутосомно-рецессивным «ламеллярным ихтиозом». В 1965 г. Wells и Kerr описали Х-сцепленный ихтиоз, а в 1970 г. ими же была выделена отдельная нозологическая единица — «дефицит стероидной сульфатазы».
Классификация ихтиоза
Изначально классификация ихтиоза основывалась на оценке плотности чешуек кожи. В работах Ж. Дарье, П.В. Никольского ихтиоз классифицировался следующим образом:
В 1960-е гг. на фоне стремительного развития генетики возникла новая классификация ихтиоза, в соответствии с которой были выделены наследственные формы заболевания с типом наследования.
Согласно консенсусу первой конференции по ихтиозу, проведенной в 2009 г., синдромная и несиндромная формы ихтиоза стали основными в классификации этого заболевания.
Согласно МКБ 10 среди изолированных ихтиозов выделяют:
ихтиоз простой (син.: вульгарный аутосомно-доминантный ихтиоз, обычный ихтиоз) — Q80.0;
ихтиоз, связанный с X-хромосомой (син.: X-сцепленный ихтиоз, чернеющий ихтиоз) — Q80.1;
пластинчатый ихтиоз (син.: ламеллярный ихтиоз, коллодиевый ребенок, сухая ихтиозиформная эритродермия) — Q80.2;
врожденную буллезную ихтиозиформную эритродермию (син.: эритродермия Брока, ихтиозиформный эпидермолитический гиперкератоз) — Q80.3;
ихтиоз плода (син.: «плод Арлекина», кератоз врожденный, ихтиоз внутриутробный, гиперкератоз универсальный врожденный) — Q80.4;
другой врожденный ихтиоз (син.: врожденная небуллезная ихтиозиформная эритродермия) — Q80.8.
В то же время в Федеральных клинических рекомендациях по оказанию медицинской помощи детям с ихтиозом, разработанных профессиональной ассоциацией детских врачей «Союз педиатров России» в 2015 г., были выделены две большие группы изолированного ихтиоза — врожденный и неврожденный [2]. К группе неврожденного ихтиоза относят: ихтиоз вульгарный и ихтиоз рецессивный, связанный с Х-хромосомой (чернеющий ихтиоз).
Группа врожденного ихтиоза более обширна, в нее включены:
Аутосомно-рецессивные врожденные ихтиозы:
небуллезная врожденная ихтиозиформная эритродермия;
ламеллярные (пластинчатые) ихтиозы (син.: врожденный ихтиоз 2 типа, пластинчатый ихтиоз, коллодиевый ребенок, сухая ихтиозиформная эритродермия).
буллезная врожденная ихтиозиформная эритродермия (син.: эритродермия Брока, ихтиозиформный эпидермолитический гиперкератоз);
ихтиоз буллезный Сименс (син.: поверхностный эпидермолитический ихтиоз, эксфолиативный ихтиоз);
ихтиоз иглистый Курта — Маклина.
Особые формы ихтиозов:
ихтиоз Арлекина (син.: «плод Арлекина», ихтиоз плода, кератоз врожденный, ихтиоз внутриутробный, гиперкератоз универсальный врожденный);
синдром отслаивающейся кожи (син.: пилинг-синдром, врожденный эксфолиативный кератолиз, пилинг-синдром тип А/В).
В настоящей работе мы рассмотрим группу несиндромного ихтиоза.
Несиндромный ихтиоз
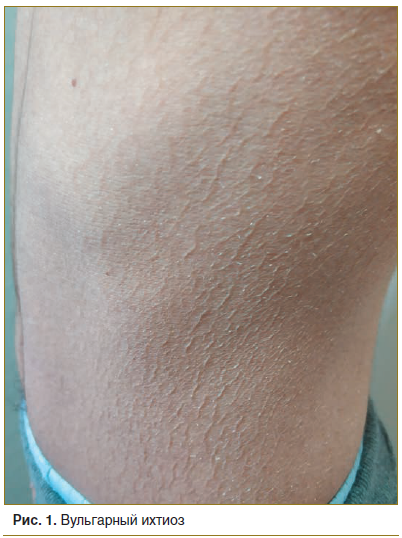
Вульгарный ихтиоз представляет собой наиболее распространенную форму заболевания и встречается в популяции с частотой от 1:250 до 1:1000 [3]. Вульгарный ихтиоз считается самой клинически благоприятной формой наследственного несиндромного ихтиоза, которая характеризуется ксерозом, зудом и экзематизацией достаточно обширных участков кожного покрова, что часто ассоциируется с проявлениями атопии (рис. 1) [3]. Клинические проявления заболевания наблюдаются примерно с 2-месячного возраста и улучшаются в летний период. При этом характерно поражение кожи спины и на разгибательных поверхностях голеней. Грудь и живот, как правило, остаются свободными от высыпаний. Фолликулярный кератоз, ладонно-подошвенный гиперкератоз, ладонно-подошвенная исчерченность кожи также нередко наблюдаются при вульгарном ихтиозе и могут приводить к развитию осложнений.
Основной причиной развития вульгарного ихтиоза является 10 аутосомно-доминантных мутаций в гене филаггрина (ген FLG), кодирующем синтез профилаггрина, которые были выявлены в 2006 г. [4]. Профилаггрин является предшественником филаггрина — ключевого белка, участвующего в терминальной дифференцировке эпидермиса и формировании барьерной функции кожи.
Рецессивный Х-связанный ихтиоз клинически характеризуется обширными участками кожного покрова, покрытыми темно-коричневыми, полигональными чешуйками, а также генерализованной сухостью кожи (рис. 2). Рецессивный Х-сцепленный ихтиоз по распространенности в популяции занимает второе место среди других форм заболевания. Частота его встречаемости колеблется от 1:2000 до 1:6000 [3].
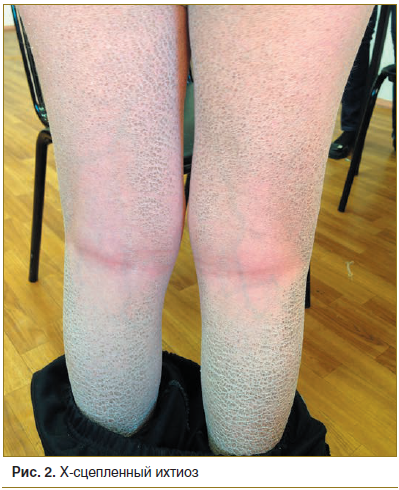
Клинические проявления заболевания возникают вскоре после рождения и обычно не изменяются с возрастом. Рецессивный Х-сцепленный ихтиоз считают более тяжелой формой заболевания, по сравнению с вульгарным ихтиозом. Гистологически эта форма ихтиоза характеризуется выраженным гиперкератозом и незначительным акантозом в эпидермисе с неизмененным зернистым слоем. Эти характеристики неспецифичны, однако они могут помочь в проведении дифференциального диагноза с вульгарным ихтиозом, при котором наблюдается уменьшение количества гранул кератогиалина в эпидермисе.
Относительно недавно было высказано предположение, что в достаточно большом количестве случаев рецессивный Х-сцепленный ихтиоз протекает в легкой форме, когда у больных не наблюдаются участки «грязной» кожи, покрытой коричневатыми чешуйками. В таких случаях заболевание протекает в виде сухости, шелушения, экзематизации [5].
Причиной развития рецессивного Х-сцепленного ихтиоза является мутация в гене STS, расположенном в Х-хромосоме и кодирующем синтез стеролсульфатазы и арилсульфатазы С. Был описан случай самоисцеления больного с этой формой ихтиоза, что было связано с небольшой выраженностью мутации STS [6].
Следует отметить, что в ряде случаев рецессивный Х-сцепленный ихтиоз клинически бывает сложно отличить от вульгарного ихтиоза, а также от аутосомно-рецессивного врожденного ихтиоза. Тем не менее во всех случаях этого заболевания показано генетическое консультирование для определения типа наследования и прогнозирования возможности развития ихтиоза в последующих поколениях.
Аутосомно-рецессивный врожденный ихтиоз
Аутосомно-рецессивный врожденный ихтиоз — комплексное определение, которое используется для обозначения состояния, характеризующегося эритродермией, чешуйками практически на всей поверхности тела при рождении. Клинически при аутосомно-рецессивном врожденном ихтиозе выделяют три основных фенотипа и три второстепенных подтипа, хотя заболевание имеет 11 генетических подтипов.
«Плод Арлекина» является наиболее тяжелой формой врожденного наследственного ихтиоза, и в ряде случаев рождение ребенка с этим типом заболевания в скором времени заканчивается летальным исходом. Новорожденный с этим типом ихтиоза имеет кожу, похожую на толстый слой целлофана, которая при движениях младенца трескается, образуя пластины в форме ромбов или многоугольников, что и послужило поводом для специфического названия. Из-за толщины кожного покрова происходит стягивание и выворот век (эктропион), губ, деформация ушных раковин, вплоть до полного их отсутствия, деформация суставов конечностей. Как правило, ногтевые пластины неразвиты, волосяные фолликулы отсутствуют. Такие дети нередко рождаются преждевременно, имеют врожденные аномалии внутренних органов.
Изменения кожи и ее придатков у «плода Арлекина» обычно формируются во II триместре беременности. При этом в пораженном эпидермисе плода обнаруживаются аномальные пластинчатые гранулы [7]. Фенотипические изменения у «плода Арлекина» связаны с мутацией потери функции в гене ABCA12, который кодирует АТФ-связывающий кассетный транспортер (АВС), занимающий центральное место в процессе ороговения и формировании липидного барьера путем обеспечения транспорта липидов в ламеллярные тельца [8].
Диагностировать данный тип ихтиоза нетрудно как клинически, так и при проведении генетических исследований, когда обнаруживаются патогенные мутации в гене ABCA12. В настоящее время разработаны и применяются достаточно эффективные методы пренатальной диагностики «плода Арлекина» путем прямого последовательного анализа ABCA12 в клетках околоплодной жидкости [9].
Младенцы, родившиеся с клиникой «плода Арлекина», нуждаются в проведении соответствующего лечения и ухода в отделении неонатальной интенсивной терапии, а также в раннем введении системных ретиноидов, что способствует увеличению выживаемости у таких больных. Кроме этого, было обнаружено, что раннее, внутриутробное подавление воспалительных хемокинов способствует улучшению дифференцировки кератиноцитов, что было показано в эксперименте при создании дефицита ABCA12 у мыши. Эти открытия наметили перспективу разработок внутриутробного терапевтического воздействия для исправления дефектов дифференцировки кератиноцитов [10].
Пластинчатый (ламеллярный) ихтиоз характеризуется относительно благоприятным прогнозом. Его клинические проявления по степени выраженности различаются у разных больных. Как правило, ламеллярный ихтиоз протекает в виде кератоза на достаточно обширных участках кожного покрова, который, однако, не сопровождается выраженной эритемой (рис. 3). У некоторых младенцев, родившихся с клиническими проявлениями коллоидного плода либо с ладонно-подошвенным гиперкератозом, заболевание впоследствии может трансформироваться в классический ламеллярный ихтиоз.
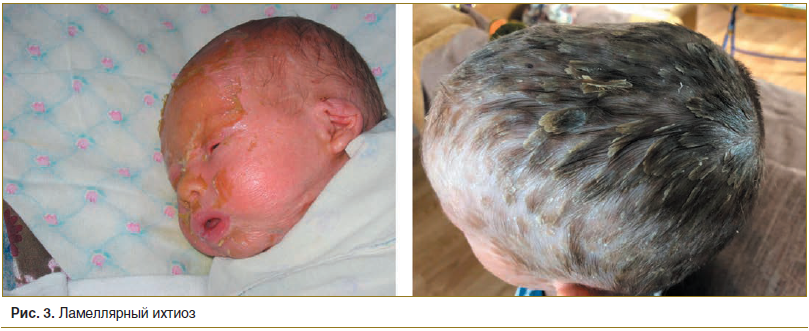
При проведении световой микроскопии участков пораженной кожи у больных с пластинчатым ихтиозом отмечаются гиперкератоз с небольшим количеством паракератотических клеток. Зернистый слой эпидермиса не изменен либо имеет признаки слабо выраженного сгущения клеток [11].
В развитии ламеллярного ихтиоза, как и при врожденной ихтиозиформной эритродермии Брока, главную роль играют мутации в одном из 9 генов: TGM1, NIPAL/ICHTHYIN, ALOX12B, ALOXE3, CYP4F22, ABCA12, PNPLA1, CERS3 и LIPN16. Наиболее распространенными являются мутации в гене, кодирующем синтез трансглутаминазы-1 (TGM1), входящей в состав кератиноцитов и обеспечивающей десквамацию рогового слоя эпидермиса [11–13].
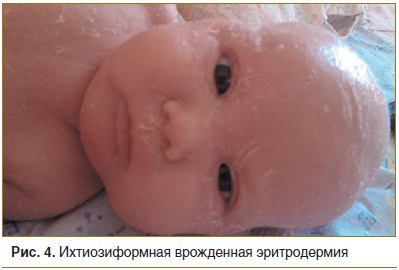
Ихтиозиформная врожденная эритродермия. Ребенок, страдающий этой формой врожденного ихтиоза, в большинстве случаев рождается как коллоидный плод, что, однако, наблюдается и при других формах ихтиоза. Коллоидный плод следует расценивать как неонатальное проявление врожденного ихтиоза, который по мере роста ребенка может трансформироваться в различные формы. При этом кожа выглядит так, будто она покрыта целлофановой пленкой. После отпадения этой пленки на коже наблюдается эритродермия и крупнопластинчатое шелушение (рис. 4). Крупные чешуйки на коже больных ихтиозиформной эритродермией могут быть белого или светло-серого цвета. Эритема в тяжелых случаях заболевания может носить системный, стойкий характер, однако в большинстве случаев она разрешается еще в младенчестве.
При проведении световой микроскопии кожных биоптатов больных с ихтиозиформной эритродермией наблюдается умеренный гиперкератоз, нормальный или умеренно утолщенный зернистый клеточный слой, акантоз и переменный паракератоз [14]. Причиной этих изменений являются мутации каузативных генов: ABCA12, липоксигеназы-3 (ALOXE3) и 12R-липоксигеназы (ALOX12B), керамидсинтетазы 3 (CERS3), цитохрома Р450 (CYP4F22), липазы N (LIPN), а также NIPAL4/ICHTHYIN, PNPLA1 и TGM1 [15].
В англоязычной научной литературе можно также встретить термин self-healing collodion baby (SHCB) —«самовосстанавливающийся коллодионный ребенок». Эту форму ихтиоза рассматривают как абортивный вариант течения аутосомно-рецессивного врожденного ихтиоза, которая полностью разрешается в первые 3 мес. жизни ребенка [1]. Данная форма заболевания наблюдается примерно в 10% всех случаев аутосомно-рецессивного врожденного ихтиоза и, вероятно, обусловлена повышенной чувствительностью к внутриутробному гидростатическому давлению и мутацией TGM1 [16].
Кератинопатический ихтиоз
Еще одна достаточно обширная группа — кератинопатический ихтиоз объединяет несколько форм заболевания: эпидермолитический ихтиоз, поверхностный эпидермолитический ихтиоз, кольцевидный эпидермолитический ихтиоз, ихтиоз Курта — Маклина, аутосомно-рецессивный эпидермолитический ихтиоз, эпидермолитический невус и врожденную ретикулярную ихтиозиформную эритродермию. Все виды кератинопатического ихтиоза вызваны мутациями в семействе генов, ответственных за синтез кератина — KRT1, KRT2 и KRT10.
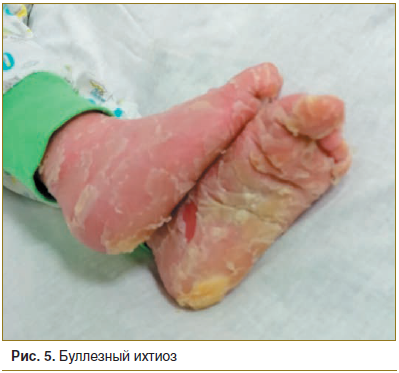
Из группы кератинопатического ихтиоза наиболее распространенным является эпидермолитический ихтиоз (син.: врожденная буллезная ихтиозиформная эритродермия Брока, эпидермолитический гиперкератоз, ихтиоз буллезный, ichthyosis epidermolytica, буллезный тип ихтиозиформной эритродермии, эпидермолитический генерализованный гиперкератоз, буллезный ихтиозиформный гиперкератоз, врожденный универсальный акантокератолиз), который характеризуется генерализованным образованием пузырей, эрозий и эритродермией. Заболевание протекает с рождения, когда у новорожденного наблюдается влажная эритродермия. Характерный признак заболевания — пузыри также наблюдаются с рождения, либо могут возникать в первые дни или недели жизни. При этом отмечается положительный симптом Никольского. Пузыри вскрываются с образованием эрозий, которые заживают, не оставляя следов (рис. 5). По мере взросления у больных развивается гиперкератоз преимущественно в кожных складках, в локтевых и подколенных сгибах, часто сопровождающийся неприятным запахом. При отшелушивании роговых наслоений образуются участки визуально неизмененной кожи, что также является диагностически значимым признаком. Волосы и слизистые у таких больных не изменены, однако возможна деформация ногтевых пластин.
При проведении биопсии кожи при эпидермолитическом ихтиозе обнаруживаются акантоз, гиперкератоз, а также дегенерация зернистого слоя эпидермиса, которая является характерной особенностью этого типа заболевания [17].
Поверхностный эпидермолитический ихтиоз в отличие от эпидермолитического ихтиоза характеризуется более поверхностным эпидермолизом, развивается в более поздние сроки и является следствием мутации в гене КРТ2, а не KRT1 или KRT10 [1]. Клинически поверхностный эпидермолитический ихтиоз проявляется слабо выраженным гиперкератозом в области складок, эпизодическим образованием волдырей и образованием гиперкератоза преимущественно на открытых участках кожи.
Гистологически эта форма ихтиоза проявляется в виде
гиперкератоза в зернистом и шиповатом слоях, с образованием интракорнеальных везикул [18].
Кольцевидный эпидермолитический ихтиоз характеризуется развитием кольцевидных, полициклических, эритематозных чешуйчатых бляшек на коже туловища и проксимальных частей конечностей [19]. Гистологическими признаками этой формы заболевания являются эпидермальный гиперкератоз, акантоз и дегенерация зернистого слоя.
Ихтиоз Курта — Маклина — редкое аутосомно-доминантное заболевание, которое характеризуется распространенным, остроконечным или веррукозным гиперкератозом на коже туловища и в области крупных суставов. Ихтиоз Курта — Маклина также может сопровождаться ладонно-
подошвенным гиперкератозом [20].
Гистологически заболевание характеризуется эпидермальным акантозом и папилломатозом. В некоторых случаях в зернистом и базальном слоях могут обнаруживаться вакуолизированные или бинуклеарные клетки. Однако дегенерации зернистого слоя при этой форме ихтиоза не наблюдается [21].
Характерными для ихтиоза Курта — Маклина являются признаки дезорганизации кератинизации в виде огрубения тонофиламентов, околоядерных вакуолей и двухъядерных кератиноцитов [21].
Аутосомно-рецессивный эпидермолитический ихтиоз обусловлен достаточно редкой аутосомно-рецессивной мутацией в гене KRT10 и характеризуется фенотипической изменчивостью от клинических проявлений, приводящих к летальному исходу, до более мягких форм течения заболевания [22].
Врожденная ихтиозиформная ретикулярная эритродермия (син.: «ихтиоз с конфетти», пестрый ихтиоз) — это очень редкое заболевание кожи, которое характеризуется медленно увеличивающимися островками нормальной кожи, окруженными эритематозными ихтиозными пятнами с сетчатым узором. Заболевание дебютирует в младенчестве с генерализованного пластинчатого ихтиоза, на фоне которого наблюдаются небольшие островки визуально неизмененной кожи, напоминающие конфетти, а также
ладонно-подошвенная кератодермия.
Гистопатологическая картина «ихтиоза с конфетти» характеризуется паракератозом, акантозом, напоминающим псориаз, и вакуолизацией кератиноцитов [23].
Терапевтический уход в неонатальном периоде
Важно правильно осуществлять уход за ребенком с ихтиозом в период новорожденности. Сразу после рождения ребенка необходимо поместить в инкубатор с повышенной влажностью (70–80%) и обеспечить постоянный мониторинг электролитов и микробной колонизации кожи. Топическая терапия направлена на гидратацию и поверхностный кератолиз. Могут применяться ванны с маслом или влажные обертывания. Недопустимо применение механического отшелушивания, а также кератолитических средств (мочевины, салициловой кислоты) и топических ретиноидов, которые могут вызвать интоксикацию. Препараты, содержащие не более 1–2% мочевины, можно применять только после первого года жизни [2, 24]. В тяжелых случаях назначается системная терапия ретиноидами. Также необходимо подобрать увлажняющие средства, предпочтение отдается препаратам с легкой гидрофильной основой ввиду ограниченного гиперкератозом теплообмена.
Одним из подходящих средств можно считать липидовосстанавливающий крем XeraCalm A.D., который восстанавливает защитный барьер кожи и уменьшает неприятные ощущения: зуд и чувство стянутости. Снимает покраснение и раздражение, вызванное гиперреактивностью кожи, а также стимулирует естественный иммунитет эпидермиса.
Действие крема основано на уникальной формуле.
Комплекс I-modulia ® , первый биотехнологический активный ингредиент, полученный из микроорганизма Aquaphilus dolomiae — уникального эндемика термальной воды Avène: имеет выраженную регуляторную активность в отношении воспаленных кератиноцитов, особенно при PAR-2-зависимом воспалении, связанном с зудом, нарушением кожного барьера, врожденным и адаптивным иммунным ответом. Также экстракт активен в отношении Staphylococcus aureus: ограничивает распространение микроорганизмов на коже [25]. При ихтиозе в первые дни жизни это позволит избежать присоединения инфекции.
Cer-omega, липиды, похожие на естественные липиды кожи: питают и восстанавливает гидролипидный барьер.
Термальная вода Avène успокаивает, снимает раздражение, смягчает.
Наличие метаболитов A. dolomiae в составе крема стимулирует защитные механизмы кожи, способствует снижению интенсивности зуда.
Еще одним несомненным преимуществом крема XeraCalm A.D. является уникальная технология упаковки, обеспечивающая стерильность средства и неизменность состава даже после вскрытия.
Увлажняющие средства создают защитную гидролипидную пленку и способствуют нормализации теплообмена, что весьма важно, учитывая нарушения потоотделения у детей с ихтиозом.
В дальнейшем тщательный уход позволяет улучшить качество жизни пациентов и минимизировать осложнения, связанные с повышенной сухостью и раздражимостью кожных покровов. Кроме того, рационально подобранный уход может облегчить социальную адаптацию ребенка за счет уменьшения визуальных дефектов кожи.
Заключение
Ихтиозы оказывают значительное влияние на качество жизни пациентов и их семей. Своевременный правильный диагноз позволяет разработать программу реабилитации пациентов и снизить риск развития осложнений в результате неправильно подобранной терапии и средств ухода, а также обеспечить постановку пациента на учет в соответствующих медицинских организациях для оказания специализированной помощи. Кроме того, важно отметить, что при возникновении подозрений на ихтиоз при рождении необходима консультация врача-дерматолога для подбора оптимальной терапии, не включающей топических средств с витамином А, вызывающих значительные осложнения. Также требуется генетическое консультирование родителей ребенка для оценки риска рождения детей с ихтиозом в последующих беременностях.
Ихтиоз
ОПРЕДЕЛЕНИЕ
Ихтиоз (от греч. ichthys-рыба) – наследственное заболевание кожи, характеризующееся диффузным нарушением кератинизации по типу гиперкератоза.
Облачная МИС «МедЭлемент»

Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
— 800 RUB / 5500 KZT / 27 BYN — 1 рабочее место в месяц
Облачная МИС «МедЭлемент»

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
+7 938 489 4483 / +7 707 707 0716 / + 375 29 602 2356 / office@medelement.com
Мне интересно! Свяжитесь со мной
Классификация
КЛАССИФИКАЦИЯ
Q80.0 Ихтиоз простой (син.: вульгарный аутосомно-доминантный ихтиоз, обычный ихтиоз);
Q80.1 Ихтиоз, связанный с X-хромосомой (син.: X-сцепленный ихтиоз, чернеющий ихтиоз);
Q80.2 Пластинчатый ихтиоз (син.: ламеллярный ихтиоз, коллодиевый ребенок, сухая ихтиозиформная эритродермия);
Q80.3 Врожденная буллезная ихтиозиформная эритродермия (син.: эритродермия Брока, ихтиозиформный эпидермолитический гиперкератоз;
Q80.4 Ихтиоз плода (син.: «плод Арлекин», кератоз врожденный, ихтиоз внутриутробный, гиперкератоз универсальный врожденный);
Q80.8 Другой врожденный ихтиоз (врожденная небуллезная ихтиозиформная эритродермия);
Этиология и патогенез
Вульгарный ихтиоз характеризуется аутосомно-доминантным типом наследования, с неполной пенетрантностью и вариабельной экспрессивностью. Основной генетически обусловленный дефект – нарушение экспрессии белка кератогиалиновых гранул профилаггрина. Обнаружен полиморфизм генов на хромосоме 1q22. Идентифицированы мутации в гене профилаггрина (R501Х и 2282del4). Не исключается возможность вовлечения нескольких генов, один из которых влияет на экспрессию профилаггрина. Дефицит филаггрина приводит к снижению содержания свободных аминокислот в роговом слое эпидермиса, способных удерживать воду, что обусловливает повышенную сухость кожи больных вульгарным ихтиозом.
Распространенность заболевания в популяции составляет 1:250 (среди подростков) и 1:5300 (среди взрослого населения).
Х-сцепленный ихтиоз характеризуется рецессивным, сцепленным с Х-хромосомой типом наследования. Генетический дефект – мутации в гене стероидной сульфатазы, с локусом на Хр22.32. Дефицит данного фермента приводит к отложению в эпидермисе избыточного количества холестерина сульфата, повышенному сцеплению роговых чешуек и ретенционному гиперкератозу.
Распространенность заболевания в популяции составляет 1:2000–1:9500. Болеют только лица мужского пола.
Пластинчатый ихтиоз может наследоваться как аутосомно-рецессивно, так и аутосомно-доминантно. В ряде случаев обнаруживают мутации гена, кодирующего фермент трансглутаминазу кератиноцитов (хромосома 14q11), что приводит к дефекту клеток структуры рогового слоя.
Распространенность заболевания в популяции составляет 1:200 000–1:300 000.
Врожденная буллезная ихтиозиформная эритродермия – аутосомно-доминантный тип наследования прослеживается примерно в половине случаев. В остальных случаях в родословных имеются только по одному пробанду. Обнаружено сцепление с 12q11-13 и 17q12-q21 (мутации генов кератинов К1 и К10).
Распространенность заболевания в популяции составляет 1:300 000.
Ихтиоз плода характеризуется аутосомно-рецессивным типом наследования с полной пенетрантностью гена, экспрессивность – от средней тяжести до тяжелых клинических проявлений.
Частота распространения в популяции 1:300 000.
Другой врожденный ихтиоз – в данную группу включен ряд синдромов, включающих ихтиоз как один из симптомов: синдром Нетертона, синдром Руда, синдром Шегрена-Ларссона, синдром Юнга-Фогеля, линеарный огибающий ихтиоз Комеля.
Клиническая картина
Cимптомы, течение
Вульгарный ихтиоз
Основными клиническими признаками заболевания являются шелушение, повышенная складчатость ладоней и подошв, фолликулярный гиперкератоз.
Шелушение наиболее выражено на разгибательных поверхностях конечностей, меньше поражены кожа спины и живота, волосистой части головы. Чешуйки в основном мелкие, тонкие, с волнистыми краями, их цвет варьирует от белого и темно-серого до коричневого. На коже голеней чешуйки самые темные и толстые, полигональной формы, плотно прикрепленные. Фолликулярный гиперкератоз в виде мелких суховатых узелков в устьях волосяных фолликулов наблюдается на коже бедер, плеч, предплечий и ягодиц, также может локализоваться на коже туловища, лица. При пальпации пораженных очагов определяется синдром «терки».
Ладони и подошвы имеют подчеркнутый рисунок, повышенную складчатость, что придает им старческий вид. Летом на подошвах часто появляются болезненные трещины. Ногтевые пластинки ломкие, крошатся со свободного края, иногда развивается онихолизис. Волосы истончаются, становятся редкими. Экспрессивность вульгарного ихтиоза вариабельна. Встречаются абортивные формы заболевания, для которых характерна сухость кожи с незначительным шелушением и повышенная складчатость ладоней и подошв.
Заболевание характеризуется следующими признаками:
1. Наличие ихтиоза у родственников пациента 1 и 2 степени родства.
2. Появление клинических симптомов на первом году жизни (3–7 месяцев) или позднее (до 5 лет).
3. Четкая сезонность с улучшением в летнее время и усилением клинических проявлений в зимний период.
4. Ассоциация с аллергическими заболеваниями: больные вульгарным ихтиозом склонны к аллергическим заболеваниям и атопии. Частота сочетания с атопическим дерматитом достигает 40–50%. Могут одновременно наблюдаться проявления бронхиальной астмы, вазомоторного ринита, крапивницы. Характерна непереносимость ряда пищевых продуктов и лекарственных препаратов.
5. Ассоциация с заболеваниями желудочно-кишечного тракта (гастрит, энтероколит, дискинезии желчевыводящих путей), реже наблюдается крипторхизм или гипогенитализм (у 3% больных). Больные склонны к пиококковым, вирусным и грибковым инфекциям.
Ихтиоз, связанный с Х-хромосомой
Сразу после рождения или в первые недели жизни отмечается сухость кожного покрова. Позже появляются светло- и темно-коричневые чешуйки на разгибательных поверхностях конечностей. Задняя поверхность шеи из-за скопления чешуек приобретает «грязный» вид. Подмышечные впадины, локтевые ямки и область гениталий свободны от поражений. Отличительной особенностью от других форм ихтиоза является отсутствие поражения кожи лица и кистей по типу «перчаток».
Заболевание характеризуется следующими признаками:
1. Наличие ихтиоза у родственников пациента 1 и 2 степени родства. Болеют только лица мужского пола. Женщины являются гетерозиготными носительницами дефектного гена, не имеющими клинических проявлений заболевания.
2. Появление клинических симптомов с рождения или с первых недель жизни.
3. Слабовыраженная сезонность, однако большинство больных отмечает улучшение состояния кожи в летний период.
4. Отсутствие ассоциаций с атопическим дерматитом и респираторной атопией у большинства больных.
5. Помутнение роговицы без нарушения зрения (у 50% больных), крипторхизм (у 20% больных).
Пластинчатый ихтиоз
Отмечается генерализованное пластинчатое шелушение, одновременно с которым обязательно наблюдается ладонно-подошвенный гиперкератоз, являющийся постоянным клиническим признаком заболевания. Чешуйки на гладкой коже обычно мелкие и светлые, на голенях крупные, образуют пластинчатое шелушение. У некоторых больных наблюдается деформация ушных раковин.
Заболевание характеризуется следующими признаками:
1. Наличие ихтиоза у родственников пациента 1 и 2 степени родства.
2. Появление клинических симптомов с рождения: плод рождается в коллоидной пленке или состоянии генерализованной эритродермии, затем к 6–7 месяцам после рождения развивается генерализованное пластинчатое шелушение.
3. Отсутствие нарушений физического и психического развития у больных.
4. Отсутствие сезонности.
Врожденная буллезная ихтиозиформная эритродермия
В области крупных естественных складок (коленных, локтевых, лучезапястных и голеностопных суставов, на шейных складках, в области подмышечных впадин) наблюдается гиперкератоз с крупнопластинчатыми роговыми крошкоподобными образованиями. Очаги гиперкератоза бурого, буро-черного или грязно-серого цвета. На фоне гиперкератоза первоначально появляются пузыри с серозным содержимым, в последующем присоединяется вторичная инфекция. Одновременно отмечается повышение температуры тела и увеличение регионарных лимфатических узлов. При отторжении роговых наслоений остаются эрозированные очаги с заметными сосочковыми разрастаниями. Характерен неприятный запах из-за частого присоединения вторичной инфекции.
Заболевание характеризуется следующими признаками:
1. Наличие ихтиоза у родственников пациента 1 и 2 степени родства.
2. Появление клинических симптомов с рождения: при рождении кожа ребенка выглядит мацерированной, вскоре после рождения кожа становится сухой, а в крупных естественных складках — огрубевшей и крупноскладчатой.
3. Сезонность обострений заболевания: появление пузырей и последующее присоединение инфекции обычно наблюдается осенью и весной.
Ихтиоз плода
Поражение захватывает весь кожный покров в виде сплошного, различной толщины рогового панциря беловато-желтого или серовато-коричневого цвета, который растрескивается, и на суставных поверхностях образуются глубокие бороздки. На голове больного наблюдается толстый слой роговых наслоений, имеющиеся волосы короткие, редкие или вовсе отсутствуют. Лицо деформировано и покрыто крупными роговыми пластинами. Рот широко раскрыт из-за сильной инфильтрации мягких тканей, в углах рта выявляются глубокие трещины. Губы утолщены, их слизистая оболочка вывернута, наблюдается резко выраженный эктропион и разряженность ресниц. Ушные раковины деформированы и плотно прижаты к черепу или завернуты вперед. В ноздрях и слуховых проходах выявляются роговые наслоения в виде пробок.
Заболевание характеризуется появлением клинических симптомов с рождения: при рождении кожа ребенка напоминает грубый сухой роговой панцирь серовато-беловатого или сиреневатого цвета, который в первые часы после рождения начинает темнеть. Новорожденные в 80% случаев рождаются недоношенными.
Диагностика
Диагноз устанавливается на основании клинических проявлений заболевания. Для верификации диагноза применяются следующие лабораторные исследования:
1. Гистологическое исследование биоптатов кожи:
Простой ихтиоз характеризуется умеренным гиперкератозом с образованием кератотических пробок в устьях волосяных фолликулов; истончением или отсутствием зернистого слоя. В дерме обнаруживаются скудные периваскулярные лимфогистиоцитарные инфильтраты, атрофичные сальные железы; количество волосяных фолликулов и потовых желез не изменено.
Х-сцепленный ихтиоз характеризуется выраженным гиперкератозом, умеренным акантозом, периваскулярными лимфогистиоцитарными инфильтратами в дерме; зернистый слой не изменен или слегка утолщен (до 3–4 рядов клеток).
Пластинчатый ихтиоз характеризуется гиперкератозом, очаговым паракератозом, акантозом, утолщением зернистого слоя местами до 5 рядов. В шиповатом слое наблюдается очаговый спонгиоз. Воспалительные изменения в дерме умеренно выражены. Сально-волосяные фолликулы атрофичные, их количество уменьшено, потовые железы не изменены.
Врожденная буллезная ихтиозиформная эритродермия характеризуется эпидермолитическим гиперкератозом, который включает в себя выраженный гиперкератоз, а также вакуольную и зернистую дистрофию клеток зернистого слоя и клеток верхних рядов шиповатого слоя. Резко базофильные гранулы кератогиалина выглядят слипшимися, с грубыми очертаниями. Явные пузыри могут не определяться, однако обычно имеются щелевидные дефекты вследствие нарушения связей между сильно вакуолизированными клетками в верхних слоях эпидермиса.
Ихтиоз плода характеризуется пролиферационным гиперкератозом (иногда с паракератозом), гранулезом, умеренным акантозом, гипертрофией сосочков дермы, увеличением сальных и потовых желез, периваскулярными инфильтратами.
2. Пренатальная диагностика Х-сцепленного ихтиоза – обнаружение дефицита стероидной сульфатазы в культуре клеток амниотической жидкости или в ткани хориона, с помощью блотгибридизации ДНК периферических лимфоцитов по Саузерну.
3. Определение уровня сульфата холестерина в плазме крови пациента методом количественной спектрометрии выявляет повышение его уровня при Х-сцепленном ихтиозе.
4. Электронно-микроскопическое исследование кожи (назначается при необходимости дифференциальной диагностики) позволяет выявить следующие признаки заболеваний:
Вульгарный ихтиоз характеризуется резким снижением количества гранул кератогиалина, их мелкими размерами, локализацией у края пучков тонофиламентов; снижением количества пластинчатых гранул; единичными зернистыми эпителиоцитами.
Х-сцепленный ихтиоз характеризуется снижением содержания пластинчатых гранул. В зернистом слое количество кератогиалиновых гранул не изменено, они обычной величины.
Пластинчатый ихтиоз характеризуется метаболической активностью эпителиоцитов, о чем свидетельствует увеличение числа митохондрий и рибосом в их цитоплазме. В клетках рогового слоя выявляют многочисленные липидные включения, в межклеточных промежутках – многочисленные пластинчатые гранулы.
Врожденная буллезная ихтиозиформная эритродермия характеризуется агрегацией тонофиламентов по периферии клеток, нарушением связи тонофиламентов с десмосомами; в клетках зернистого слоя кроме скрученных тонофиламентов в большом количестве определяются гранулы кератогеалина.
Ихтиоз плода характеризуется многочисленными липидными включениями в клетках рогового слоя.
Больным ихтиозом показано медико-генетическое консультирование.
При наличии сопутствующей патологии рекомендованы консультации окулиста, гастроэнтеролога.
Клинический осмотр больных проводится 1 раз в месяц. Необходимо регулярное проведение биохимического анализа крови (включая липидный профиль), а при длительном лечении ретиноидами – рентгенография длинных трубчатых костей (для исключения диффузного гиперостоза).
Дифференциальный диагноз
Приобретённый ихтиоз в отличие от наследственного ихтиоза, появляется в зрелом возрасте, чаще внезапно, встречается в 20–50% случаев при злокачественных новообразованиях (наиболее часто при лимфогрануломатозе, лимфоме, миеломе, карциномах легких, яичников и шейки матки). Кожные проявления могут быть первой манифестацией опухолевого процесса или развиваться по мере прогрессирования заболевания. Похожее на вульгарный ихтиоз шелушение кожи развивается также при нарушениях пищеварительного тракта (синдроме мальабсорбции), при аутоиммунных заболеваниях (системной красной волчанке, дерматомиозите), эндокринных расстройствах (сахарный диабет), заболеваниях крови, болезнях почек, редко при приеме некоторых лекарственных препаратов – циметидина, никотиновой кислоты, антипсихотических препаратов.
Гистологическая картина при приобретенном ихтиозе не отличается от таковой при наследственных формах ихтиоза. Постановке диагноза помогает тщательный сбор анамнеза, осмотр родственников пациента, выявление у больного сопутствующей патологии.
Лишай волосяной (keratosis pilaris). Процесс в основном локализован на разгибательных поверхностях конечностей, представлен симметричными, фолликулярными роговыми папулами красно-коричневого, серовато-белого цвета на фоне неизмененной кожи. Кожа ладоней и подошв не поражена. С возрастом наблюдается улучшение состояния кожи. Гистологически – выраженный фолликулярный гиперкератоз, зернистый слой сохранен.
Лечение
Цели лечения
— улучшение состояния кожи;
— повышение качества жизни пациента.
Общие замечания по терапии
Учитывая вариабельность клинических проявлений вульгарного ихтиоза, лечение назначается в соответствии со степенью выраженности клинических симптомов.
При легких формах заболевания возможно применение только наружной терапии и бальнеологических процедур.
При сочетании вульгарного ихтиоза и атопического дерматита не рекомендуется применение гликолевой кислоты, а также ванн с морской солью.
Схемы терапии
Простой ихтиоз
Системная терапия
При выраженном шелушении и сухости кожи назначается ретинол (D) 3500–6000 МЕ на кг массы тела в сутки перорально в течение 7–8 недель, в дальнейшем дозу уменьшают в 2 раза. Можно проводить повторные курсы терапии через 1–4 месяца [1-5].
Наружная терапия
1. Кератолитические средства: средства с содержанием 2–5%-10% мочевины (D), салициловой 2–5% (D), молочной 8% (D) и гликолевой кислот (D) 2 раза в сутки как во время терапии, так и в перерывах между курсами лечения [1, 4, 5].
2. Смягчающие и увлажняющие средства: крем с эргокальциферолом (D), мазь с ретинолом 0,5% (D), кремы по типу «масло в воде» (D) 2–3 раза в сутки в перерывах между курсами лечения [5, 6]. Для мытья не следует пользоваться щелочным мылом.
Бальнеологическое лечение:
1. Солевые ванны 35–38°С в концентрации 10 г/л хлорида натрия, длительность процедуры 10–15 минут, с последующим втиранием в кожу 10% солевого крема на ланолине и рыбьем жире (D) [5].
2. Ванны с морской солью, крахмалом (1–2 стакана крахмала на ванну), отрубями, содой, отваром ромашки (38 0 С), продолжительностью 15–20 минут (D) [5].
3. При санаторно-курортном лечении рекомендуются: сульфидные ванны – по умеренно-интенсивному режиму (0,1–0,4 г/л), 36–37°С, длительность процедуры 8–12 мин (на курс 12–14 ванн); кислородные ванны под давлением 2,6кПа, (36°С), продолжительностью 10–15–20 минут (D) [5].
4. Общее ультрафиолетовое облучение (D) [1, 4, 5].
Ихтиоз, связанный с X-хромосомой.
Системная терапия:
— ретинол (D) 6000–8000 МЕ на кг массы тела в сутки перорально в течение 8 недель, поддерживающая доза должна являтся по возможности низкой [1,4–6]. Можно проводить повторные курсы терапии ретинола пальмитатом через 3–4 месяца.
— ацитретин (D) 0,3–0,5 мг на кг массы тела в сутки перорально с общей продолжительностью терапии не менее 6–8 недель, с постепенным снижением дозы вплоть до минимально эффективной [1–7].
Наружная терапия и бальнеологическое лечение аналогичны таковым при простом ихтиозе.
Пластинчатый ихтиоз.
Ацитретин (D) 0,3–0,5 мг на кг массы тела в сутки перорально с последующим поддерживающим лечением с уменьшением дозы препарата в 2–3 раза. Длительность курса лечения – от 2–3 месяцев до года [1–8]. При отмене лечения рецидив возникает в среднем через 6 недель. Сочетание синтетических ретиноидов с фототерапией повышает эффективность лечения [2, 5].
Врожденная буллезная ихтиозиформная эритродермия.
Ацитретин (D) 0,3–0,5 мг на кг массы тела в сутки перорально [1, 6]. Ароматические ретиноиды могут увеличивать хрупкость кожи, вследствие чего, возможно, увеличение буллезного компонента. Для ускорения заживления эрозий рекомендуется использовать местнодействующие средства, стимулирующие регенерацию.
Ихтиоз новорожденных.
Новорожденные нуждаются в интенсивной терапии в условиях инкубатора.
Необходима парентеральная коррекция водно-электролитного баланса, применение антибактериальных препаратов системного действия.
Тяжелые формы врожденного ихтиоза требуют назначения системной терапии (В, С). Для достижения эффекта необходимо начинать лечение в первые дни жизни ребенка. В комплекс терапевтических мероприятий входит назначение системных глюкокортикостероидных препаратов из расчета по преднизолону 2–5 мг на кг веса в сутки в течение 1–1,5 месяцев с постепенным снижением дозы до полной отмены [1, 9].
Уход за кожей заключается в увлажнении, заживлении трещин и профилактике инфицирования. Применение кератолитиков и механическое удаление роговых наслоений не рекомендуют.
Требования к результатам лечения
— уменьшение выраженности шелушения и гиперкератоза;
— заживление эрозий и трещин;
— устранение вторичного инфицирования очагов поражения кожи.
Тактика при отсутствии эффекта от лечения
Индивидуальный подбор смягчающих и увлажняющих кожу средств
ПРОФИЛАКТИКА
Методов профилактики не существует.
Следует ограничить контакт с аллергизирующими веществами бытовой химии – чистящими, моющими и косметическими средствами, контакт с шерстью животных и синтетическими материалами.
Ихтиоз
Информация, представленная на странице, не должна быть использована для самолечения или самодиагностики. При подозрении на наличие заболевания, необходимо обратиться за помощью к квалифицированному специалисту. Провести диагностику и назначить лечение может только ваш лечащий врач.
Что такое ихтиоз?
Ихтиоз (диффузная кератома) – это общее название группы дерматозов, характеризующихся нарушением отшелушивания верхнего (рогового) слоя кожи. В результате избыточного ороговения и задержки отшелушивания отмерших чешуек кожа внешне напоминает рыбью чешую. От этого и произошло название заболевания – греческое слово «ihtiosis» означает «рыба». Диагностика и лечение патологии – компетенция врача-дерматолога.
Причины болезни

Врожденный ихтиоз – наследственное заболевание, возникающее из-за мутации генов, причина которой не установлена. Пусковой механизм развития патологии – нарушение обмена белков и жиров, приводящее к накоплению в организме аминокислот и холестерина. Вследствие этого изменяется внешний вид клеток рогового слоя кожи – кератиноцитов, они не отшелушиваются должным образом, что вызывает клинические проявления болезни. Под приобретенным ихтиозом чаще подразумевается нарушение отшелушивания рогового слоя кожи, возникающее вследствие различных патологических состояний. К ним относятся Источник:
Ихтиоз: к вопросу наследования. Тальникова Е.Е., Шерстнева В.Н., Моррисон А.В., Утц С.Р. Саратовский научно-медицинский журнал №3, Т.12, 2016. с.513-517 :
- заболевания эндокринной системы, в частности – щитовидной железы;
- нехватка макро- и микроэлементов, часто в результате недостатка поступления с пищей либо неусваиваемости витаминов A, E, D;
- аномалии развития половых желез;
- системные патологии – лимфома, СПИД, проказа, множественная миелома;
- болезни органов пищеварения, препятствующие усвоению питательных веществ.
Классификация ихтиоза

Существуют различные классификации патологии. По типу наследования ихтиоз классифицируют следующим образом:
- аутосомно-доминантный: вульгарный и эпидермолитический;
- Х-сцепленный рецессивный ихтиоз;
- аутосомно-рецессивный: ламеллярный, ихтиоз плода, линеарный огибающий ихтиоз Комеля.
Ихтиоз может быть проявлением некоторых наследственных генетических синдромов – Нетертона, Рефсума, Руда и др.
Формы врожденного ихтиоза:
- простой;
- связанный с X-хромосомой (X-сцепленный Источник:
Х-сцепленный ихтиоз. Терещенко В.Н., Карпылаева Н.Е., Рябкова М.В., Шевелёва О.Ю. Российский журнал кожных и венерических болезней №1, 2013. с.21-23 ). - пластинчатый (ламеллярный);
- врожденная буллезная ихтиозиформная эритродермия;
- ихтиоз плода («плод Арлекин»).
Приобретенный ихтиоз, рассматриваемый как состояние, сопутствующее какой-либо патологии либо как признак возрастных изменений, классифицируется следующим образом:
- симптоматический – одно из проявлений заболеваний внутренних органов: гиповитаминоза А, болезней крови, некоторых онкологических патологий;
- сенильный (старческий) ихтиоз.
Согласно еще одной классификации, ихтиоз делится на два больших вида: синдромальный и несиндромальный. При несиндромальном ихтиозе все изменения выражены исключительно на коже. При синдромальном – поражается одна из систем организма, кожные признаки при этом выступают дополнительным маркером заболевания Источник:
Ихтиозы. Формы, клиническая картина, лечение. Шаваева К.А., Беремукова М.А., Жидков Р.С. Вопросы науки и образования, 2021. с.36-39 .
Симптоматика
Симптомы болезни различаются в зависимости от формы поражения.
Вульгарный ихтиоз
Характерные признаки – шелушение, наиболее выраженное на разгибательных поверхностях рук и ног, повышенная складчатость ладоней и подошв. На коже бедер, плеч, предплечий и ягодиц (реже – лица и туловища) наблюдается фолликулярный гиперкератоз – мелкие сухие узелки в устьях волосяных фолликулов. На подошвах, особенно в теплое время года, появляются болезненные трещины, ногти рук и ног ломкие, крошатся со свободного края, возможен онихолизис.
Абортивная форма вульгарного ихтиоза имеет менее выраженную симптоматику. Она проявляется сухостью кожи с незначительным шелушением и повышенной складчатостью ладоней и подошв.
Ихтиоз, связанный с Х-хромосомой
Встречается только у мужчин. Симптомы возникают в первые недели жизни. Первоначально это сухость кожи, затем появляются чешуйки светло- и темно-коричневого цвета на разгибательных поверхностях рук, ног и задней поверхности шеи, которая из-за скопления чешуек выглядит грязной. При этой форме заболевания поражение не затрагивает кожу лица и кистей (по типу перчаток), подмышечных впадин, локтевых ямок и половых органов.
Пластинчатый ихтиоз
Для него характерно пластинчатое шелушение по всей поверхности тела, а также ладонно-подошвенный гиперкератоз. На гладкой коже обычно присутствуют мелкие и светлые чешуйки, на голенях – крупные. Иногда встречается деформация ушных раковин.
Врожденная ихтиозиформная эритродермия
Выделяют сухую и буллезную форму эритродермии. Главный симптом для каждой из них – покраснение кожи, в особенности в области лица, шеи, естественных складок. Кожа при этом блестящая, натянутая, покрыта чешуйками и сосочкообразными разрастаниями. При буллезной форме на коже время от времени возникают пузыри, лопающиеся с выделением прозрачной жидкости.
Ихтиоз плода
Поражение кожи в виде сплошного, различной толщины рогового панциря беловато-желтого или серовато-коричневого цвета у новорожденного ребенка. Присутствуют деформации лица, ушных раковин. Носовые ходы, полость рта, ушные раковины и наружные слуховые проходы заполнены плотными слущенными роговыми массами. Дети с таким диагнозом часто рождаются недоношенными, тяжелая форма ихтиоза плода имеет неблагоприятный для жизни прогноз Источник:
Наиболее частые ихтиозы в детской практике: как мы можем помочь пациенту. Мельниченко О.О., Красникова В.Н., Смолкина О.Ю., Корсунская И.М. Педиатрия. Приложение к журналу Consilium Medicum №4, 2021. с.357-360 .
Диагностика
Для постановки диагноза заболевания в большинстве случаев достаточно осмотра пациента, сбора анамнеза, общих анализов мочи и крови. Поскольку ихтиоз – наследственная патология, нередко (но не всегда) он бывает диагностирован у родственников.
Дополнительно подтвердить диагноз можно с помощью гистологического анализа. В некоторых ситуациях показана пренатальная диагностика (для исключения ихтиоза плода), когда проводится биопсия ворсин хориона либо забор околоплодных вод и их последующее ДНК-исследование.
Лечение
Этиотропной терапии ихтиоза, влияющей на его причину, не существует. Патология лечится симптоматически. Основные принципы лечения:
- витаминотерапия – длительные курсы витаминов A, E, B, C, никотиновой кислоты;
- прием препаратов, содержащих витамин U и альфа-липоевую кислоту, для смягчения чешуек;
- местная терапия – смазывание пораженных участков детским кремом, лечебные ванны, грязевые обертывания;
- физиолечение – УФО, талассотерапия, гелиотерапия;
- иммуностимулирующая терапия – гамма-глобулин, переливание плазмы;
- при тяжелых формах – назначение гормональных препаратов;
- при сопутствующих патологиях – лечение пораженных органов (щитовидная железа, ЖКТ).
Профилактика заболевания
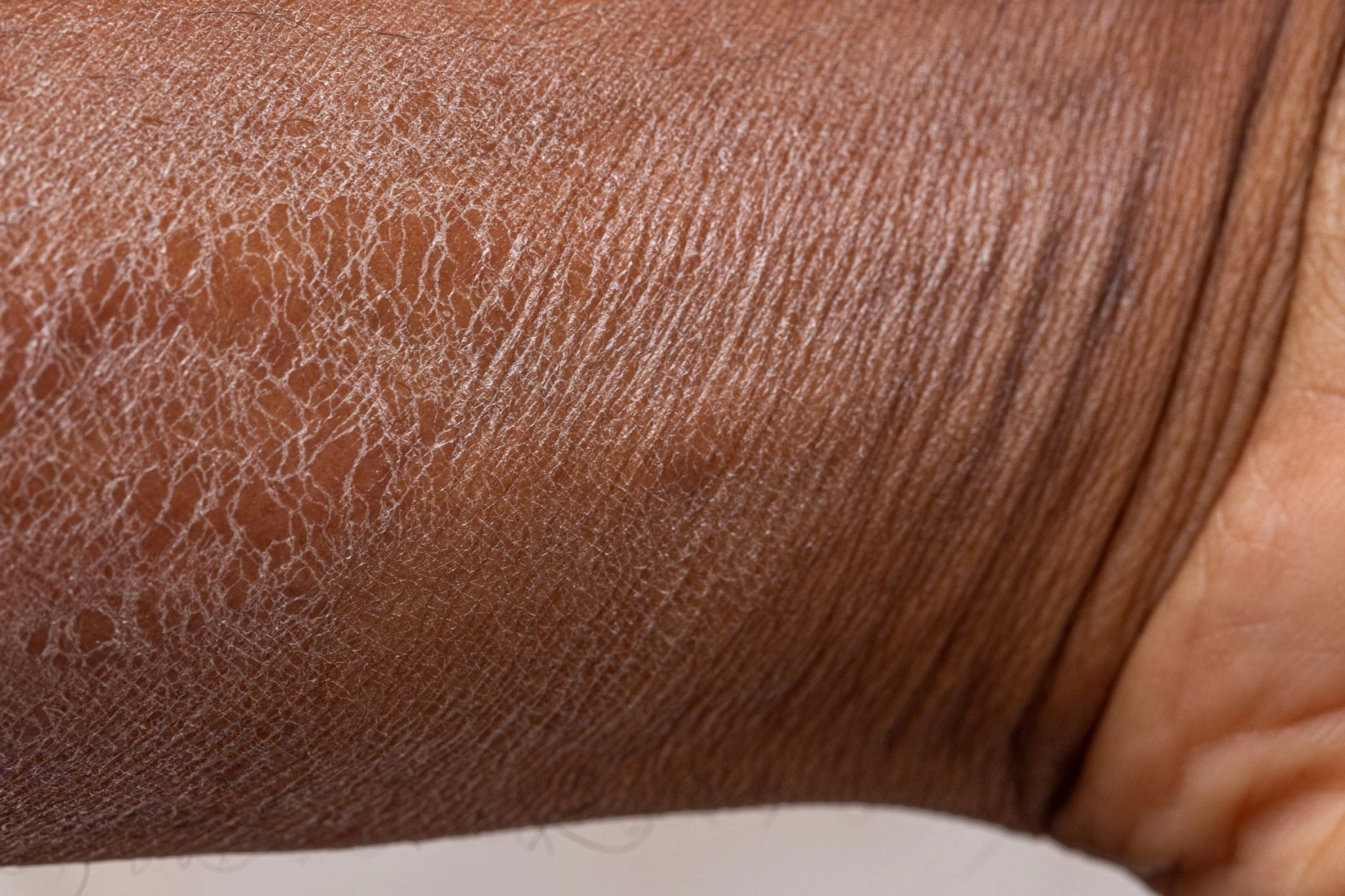
Облегчить проявления ихтиоза и улучшить качество жизни пациента помогут следующие меры:
- поддержание повышенной влажности воздуха в помещении;
- использование в уходе за кожей кислотных косметических средств – кремов с мочевиной, салициловой кислотой, оказывающих мягкое отшелушивающее действие;
- применение смягчающих кожу средств;
- отказ от острой, жирной пищи, алкоголя, которые вызывают обострение болезни;
- периодический прием витаминных комплексов.
Специфической профилактики заболевания не существует. При высоком риске рождения ребенка с ихтиозом рекомендуется планирование беременности с предварительным проведением генетических исследований Источник:
Врожденный ихтиоз. Васильченко Т.С., Габдракипова А.А. Вестник науки и образования №24 (78), часть 4, 2020. с.50-52 .
Источник статьи:
- Ихтиозы. Формы, клиническая картина, лечение. Шаваева К.А., Беремукова М.А., Жидков Р.С. Вопросы науки и образования, 2021. с.36-39
- Х-сцепленный ихтиоз. Терещенко В.Н., Карпылаева Н.Е., Рябкова М.В., Шевелёва О.Ю. Российский журнал кожных и венерических болезней №1, 2013. с.21-23
- Врожденный ихтиоз. Васильченко Т.С., Габдракипова А.А. Вестник науки и образования №24 (78), часть 4, 2020. с.50-52
- Ихтиоз: к вопросу наследования. Тальникова Е.Е., Шерстнева В.Н., Моррисон А.В., Утц С.Р. Саратовский научно-медицинский журнал №3, Т.12, 2016. с.513-517
- Наиболее частые ихтиозы в детской практике: как мы можем помочь пациенту. Мельниченко О.О., Красникова В.Н., Смолкина О.Ю., Корсунская И.М. Педиатрия. Приложение к журналу Consilium Medicum №4, 2021. с.357-360
Источник https://www.rmj.ru/articles/dermatologiya/Ihtioz_Chto_vaghno_znaty_specialistu/
Источник https://diseases.medelement.com/disease/%D0%B8%D1%85%D1%82%D0%B8%D0%BE%D0%B7-%D1%80%D0%B5%D0%BA%D0%BE%D0%BC%D0%B5%D0%BD%D0%B4%D0%B0%D1%86%D0%B8%D0%B8-%D1%80%D1%84/15226
Источник https://www.smclinic-spb.ru/doctor/dermatolog-venerolog/zabolevania/2593-ihtioz