Чирей на половой губе
Фурункулы половых губ, или как их еще называют в народе «чирии», это воспаление волосяного фолликула, близкое к сальным железам и окружающим тканям. Распространенное заболевание интимной зоны, которое может иметь серьезные последствия, если его не лечить. Жаль, что не все сразу обращаются с этой проблемой к врачу. Лечение необходимо проводить во избежание осложнений и побочных эффектов. Особенно когда вскакивает фурункул внутри кожи половых губ. Это может произойти на любом участке вульвы (большие и малые половые губы), лобок, в промежность или ближе к анусу. Фурункул в интимной зоне может иметь термин «чирей «.
Если процесс характеризуется не единичным образованием, но множественными высыпаниями на наружных гениталиях (от трех единиц), то это называют «фурункулез». Не следует путать эту болезнь с карбункулом — гнойным воспалением, поражающим внутренние слои дермы и подкожную жировую клетчатку.
Клинические проявления
Чирей на интимных местах у женщин имеет следующие симптомы. Во-первых, развитие фурункула на половой губе, чирия, происходит в несколько последовательных этапов.
1. На начальном этапе в области половых губ наблюдается небольшой отек, появляется небольшой зуд. Область кожи, на которой образовался очаг воспаления, становится красной и опухшей. Эта фаза обычно длится 3-5 дней.
2. Следующий этап, нагноение, дает наибольшее беспокойство. Происходит усиление очагового воспаления и образуется некротическое ядро, состоящее из гноя (мертвых клеток). В интимном месте формирующийся фурункул приобретает пурпурно-красноватый цвет, а в центре чирия появляется белая точка. Этот период характеризуется следующими симптомами:
- Боль в очаге воспаления, которая резко усиливается при давлении.
- Ощущение полноты во влагалище.
- Отек малых или больших половых губ.
- Трудности при выполнении обычных движений.
- Повышение температуры тела (иногда выше 38°С).
- Слабость и ухудшение общего самочувствия.
3. На третьем этапе фурункул внутри половой губы (малой или большой) самостоятельно вскрывается и наружу выходит его содержимое. После этого боли и отек в интимной зоне уменьшаются. Наступает этап выздоровления, который длится 8-12 дней. В этот период происходит заживление раневой поверхности.

Причины фурункула на малых половых губах
На наружных гениталиях (наружных и внутренних половых губах) фурункул вскакивает по причине инфицирования бактериальной инфекцией, чаще золотистым стафилококком. Развитию заболевания способствует ряд факторов. Все эти факторы по отдельности или вместе могут привести к инфекции и появлению чирия. К таковым гинекологи относят:
- Снижение иммунной защиты;
- Гиповитаминоз;
- Отсутствие адекватной интимной гигиены;
- Нарушение обменных процессов;
- Переохлаждение, а в более редких случаях — перегрев тела;
- Повышенная потливость;
- Микротравмы, которые происходят во время бритья или эпиляции глубокого бикини;
- Значительные механические нагрузки на промежность, особенно при наличии гипертрофии малых половых губ;
- Любые повреждения в области паха;
- Сахарный диабет, гиперандрогения;
- Хроническое инфекционное заболевание;
- Нижнее белье из синтетики;
- Беременность (гормональные изменения и снижение иммунитета).
Возможные осложнения
Нельзя пробовать надавить или проколоть очаг даже обработанной спиртом иглой — это может привести к проникновению инфекционных агентов в кровеносные сосуды и развитию осложнения, вплоть до абсцесса или заражения крови. При выдавливании, несоблюдении чистоты или неправильном лечении фурункула могут развиться и прочие грозные осложнения. В паховой области находится огромное количество кровеносных сосудов, что способствует быстрому распространению инфекции.
Наиболее характерные осложнения фурункулов интимного места:
♦ Фурункулез. В этом состоянии много форм фурункулов, которые находятся на разных стадиях развития;
♦ Флегмона (гнойный процесс в подкожной клетчатке, которые не ограничительной капсулы);
♦ Лимфаденит (воспаление лимфатических узлов часто паховое);
♦ Флебит (воспаление стенок вен);
♦ Перитонит-воспалительный процесс, вовлекающий брюшину.
♦ Сепсис — проникновение инфекционных агентов в общий кровоток с развитием воспалительных реакций во всем организме.
Лечение фурункула половой губы
При появлении признаков фурункула, вскочившего на внутри малых или снаружи больших половых губ, нужно в ближайшее время обратиться к врачу. После последнего осмотра определят, как лечить существующую патологию. Если есть чирии в половой губе, его категорически запрещено давить или пытаться избавиться от него самостоятельно, в домашних условиях! Как лечить фурункул, вскочивший в интимном месте, знает только специалист. Какой врач у женщин занимается этой проблемой? Обычно это гинеколог.
В зависимости от стадии воспалительного процесса и сопутствующих симптомов проводится медикаментозная терапия или хирургическое вмешательство по вскрытию чирея.
Медикаментозное лечение
На первом этапе, когда гнойный стержень еще не сформировался, а абсцесс только образуется, применяют консервативные методы. Перед тем, как начать лечить фурункул на половой губе, нужно учитывать степень его зрелости. До вскрытия его обрабатывают салициловым спиртом или специальной мазью. Также используют компрессы для того чтобы помочь чирею созреть более быстро и скорее пройти наружу по пути к спасению. После вскрытия и опорожения его содержимого накладывают повязку с лечебной мазью (Левомеколь и пр.). Врач может назначить спреи на пораженный участок, противовоспалительные и антибактериальные препараты в таблетках или уколах.
Хирургическое лечение
Когда внутри фурункула образуется некротический стержень, вам потребуется вскрытие очага внутри половой губы. Во время операции используется местная анестезия, поэтому боль будет минимальной. Врач иссекает воспалительно измененную слизистую и удаляет гнойную массу. Рану обрабатывают антисептиком и покрывают антисептической повязкой. Для того, чтобы ускорить процесс заживления, можно использовать такие вспомогательные терапевтические процедуры, как:
- Электрофорез;
- Дарсонвализация;
- Ультравысокочастотная терапия;
- Инфракрасное и лазерное облучение.
Физиотерапия проводится в течение 7-10 дней после удаления гнойного содержимого из очага воспаления.
ПОЛЕЗНЫЕ СОВЕТЫ ПО ТЕМЕ
Если фурункулы в области паха образуются довольно часто, то снизить вероятность их возникновения помогает изменение привычного рациона. Необходимо соблюдать следующие правила:
Пища должна быть дробной: чаще, но меньшими порциями; следует избегать жирной, слишком соленой копченой и жареной пищи; важно меньше есть сладостей, хлеба и выпечки; в рацион должно входить большое количество молочных продуктов, овощей и фруктов.
Если фурункулы появляются на фоне эпиляции бритвой, рекомендуется выбрать другой способ избавления от нежелательных волос. В случае, когда это невозможно, важно провести тщательную обработку порезов антисептиками.
Большое значение имеет личная интимная гигиена. Вы должны выбрать нижнее белье из натуральных тканей, и оно не должно быть плотным и врезаться в половые губы или зону ануса.
Принимайте витамины и иммуномодулирующие препараты в холодный период, чтобы избежать простуды, стресса и других негативных факторов. Хорошо питайтесь и не переохлаждайтесь.
Когда перечисленные выше методы профилактики гнойников интимной зоны не помогают, важно проконсультироваться со специалистом и пройти расширенное обследование. Это поможет определить причину частого возникновения чириев на гениталиях, после чего, при необходимости, будет назначено лечение.
План действий при подозрении на фурункул половой губы.
Как только появляются первые признаки начала воспаления волосянного фолликула внутри малой или большой половой губы, важно немедленно обратиться к врачу.
Необходимо строго соблюдать все его рекомендации, начиная с режима труда и отдыха и заканчивая точным облюдением схемы приема антибиотиков, мазей и т.д. Обязательно неотлагательно начать правильно лечить эту патологию. Пытаться самой выдавливать фурункул или вскрывать гнойник в интимных местах в домаи в прочих неподходящих для этого условиях запрещено; в противном случае значительно повышает риск опасных для здоровья и жизни осложнений.

Одним из путей предупреждения фурункулёза половых губ вляется тщательное соблюдение норм интимной гигиены. Для начала предлагаем произвести губокое очищение сложного рельефа гениталий, о котором можно узнать подробнее, нажав на картинку-ссылку ниже
☟


- ИНТИМНАЯ ХИРУРГИЯ
- Интимная хирургия
- Пластика половых губ
- Лабиопластика
- Гименопластика
- Дефлорация
- Уменьшение влагалища
- Леваторопластика
- Пластика клитора
- Интимная хирургия
- КОНТУРНАЯ ПЛАСТИКА
- Интимная контурная пластика
- Сужение влагалища
- Увеличение половых губ
- Увеличение точки G
- Как увеличить клитор
- Недержание мочи
- Цены на процедуры
- Интимная контурная пластика
- ИНТИМНАЯ КОСМЕТОЛОГИЯ
- Интимная косметология
- Интимное омоложение
- Плазмолифтинг
- Интимный лифтинг
- Эпиляция бикини
- Интимное отбеливание
- Pink intimate system
- Мезотерапия
- Мезолайн
- Дизайн вагины
- Лаеннек терапия
- Удаление кондилом
- Цены на процедуры
- Интимная косметология
- ГАДЖЕТЫ И КОСМЕТИКА
- Крем Амелан
- Крем Амелания
- Крем для отбеливания
- Маска отбеливающая
- Storyderm Serum
- Маска Tete
- Маски шелковые
- Крем с улиткой
- Мезолайн Шайн
- Мезолайн Акне
- Вагинальные конусы
- Тренажер Кегеля
- Препарат Лаеннек
- ЗДОРОВЬЕ И КРАСОТА
- Лимфодренаж тела
- Массаж ягодиц
- Коррекция груди
- Пиявки вагинально
- Чистота и здоровье влагалища
- УСЛУГИ И ЦЕНЫ
- Все услуги и цены
- Интимная хирургия
- Контурная пластика
- Интимная косметология
- Косметика и гаджеты
- Все услуги и цены
- СТАТЬИ
- Воспаление половых губ
- Интимные прыщи
- Шишка на половой губе
- Бартолинит
- Точка G
- Женское обрезание
- Пластика половых органов
- Половые губы
- Как вернуть невинность
- Коррекция половых губ
- Лазерная лабиопластика
- Как расширить влагалище
- Вагина как у Барби
- Фурункул интимных мест
- Девственность и боли
- Как правильно лишиться девственности
- Операции на плеве
Акция! Только 30 июня и 1 июля консультация по вопросам операций по интимной пластике бесплатно! Запишись онлайн!
с 05.12.17г.
по 30.12.2017г.
НОВОГОДНЕЕ СПЕЦПРЕДЛОЖЕНИЕ:

с 06.12.17
по 29.12.2017г:
АКЦИЯ МЕСЯЦА!
Подарите себе новые ощущения! Все услуги включены!
☟ ☟ ☟
Увеличение точки G
22 000 руб!
![]()
Задать вопрос Интимный подарок мужчине на Новый год:



Телефон для справок: +7(985)7611085 +7(985)7611085 Наш адрес: Россия, г. Москва, 121165
ул. Кутузовский проспект, д.33а
ст.м. Кутузовская, пн-пт 10-21, сб-вс 10-18 Следите за нами: Вконтакте Facebook Google+ Twitter Instagram
Копирование и воспроизведение материалов данного сайта запрещено.
Информация на сайте клиники интимной пластики обновлена 09.06.2023
Абсцесс бартолиновой железы — симптомы и лечение
Что такое абсцесс бартолиновой железы? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кориковой Татьяны Витальевны, гинеколога со стажем в 18 лет.
Над статьей доктора Кориковой Татьяны Витальевны работали литературный редактор Вера Васина , научный редактор Светлана Симанина и шеф-редактор Лада Родчанина

Гинеколог Cтаж — 18 лет Кандидат наук
Клиника «Уро-Про»
Дата публикации 14 сентября 2020 Обновлено 31 мая 2022
Определение болезни. Причины заболевания
Абсцесс бартолиновой железы (лат. abscessus — «нарыв») — это острое инфекционно-воспалительное заболевание с образованием гнойной полости и расплавлением тканей железы, расположенной у входа во влагалище.
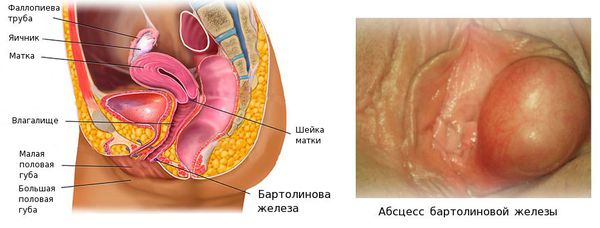
Бартолиновы железы, как правило, поражаются с одной стороны, двустороннее воспаление встречается редко. При абсцессе образуется капсула, ограничивающая очаг воспаления от здоровых тканей — так проявляется защитная реакция организма [1] . Заболевание проявляется болезненным уплотнением в области большой половой губы, отёком, болью и повышением температуры. Для него характерна временная утрата трудоспособности и отказ от половой жизни.
К абсцессу бартолиновой железы приводит жизнедеятельность условно-патогенных микроорганизмов, которые в небольшом количестве присутствуют и в здоровом организме. Заболевание зачастую вызывают кишечная палочка, стафилококки, стрептококки, реже — гонококки, хламидии, трихомонады [5] .
Распространённость заболевания в популяции составляет около 2 %, наиболее часто его выявляют у женщин в возрасте 20-45 лет [2] [3] . Для патологии характерны рецидивы — в 38 % случаев абсцесс бартолиновой железы возникает повторно.
Функции бартолиновых желёз:
- выделяют секрет, который восстанавливает микробиоценоз половых органов;
- увлажняют вход во влагалище при половом акте;
- обеспечивают естественной смазкой родовые пути во время родов [3] .
Причины абсцесса бартолиновой железы:
- Частая смена половых партнёров и незащищённые половые акты, приводящие к передаче патологических микробных биоплёнок, в состав которых входит гарднерелла вагинальная. Эти плёнки формируются на поверхности слизистой влагалища и создают среду для развития других патогенов: кишечной палочки, кандиды альбиканс, стафилококка и др. Конгломерат микробов вызывает воспаление влагалища, в том числе и абсцесс бартолиновой железы.
- Инфекции, передающиеся половым путём — гонорея, хламидийная инфекция, трихомониаз.
- Разрывы промежности и влагалища во время родов. После ушивания разрывов возможно закрытие протока бартолиновой железы, формирование гематом, а затем — абсцесса.
- Травмы промежности или влагалища (например, при эпиляции) — инфекция проникает в проток бартолиновой железы в результате повреждения целостности кожных покровов и слизистой.
- Половые контакты во время менструации. Кровь является отличной питательной средой для бактерий, во время менструации кислотность во влагалище снижается, что увеличивает количество условно-патогенной флоры, например кишечной палочки.
- Воспаление влагалища и мочеиспускательного канала.
- Несоблюдение правил интимной гигиены, например причиной распространения инфекции может стать эпиляция на неочищенной поверхности.
- Постоянное ношение тесного белья способствует тому, что выводные протоки железы сдавливаются, секрет сосредотачивается в её полости, что приводит к чрезмерному развитию микроорганизмов и воспалению.
К факторам риска развития абсцесса бартолиновой железы относятся:
- Рост патогенной микрофлоры при бактериальном вагинозе и воспалении органов малого таза.
- Разрывы стенок влагалища, промежности, половых губ при осложнённых родах и несостоятельности швов.
- Наличие инородного тела (спирали, пессария, контрацептива) — при длительном ношении возникает раздражение слизистой матки и влагалища, и присоединяется инфекция. В результате появляется отёк, покраснение входа во влагалище и развивается воспаление бартолиновой железы.
- Угнетение иммунитета, вызванное беременностью, заболеваниями (ВИЧ, рак, лучевая болезнь), приёмом лекарственных препаратов (глюкокортикостероидов, цитостатиков).
- Нарушения кровообращения (кровотечения, тромбоз и др.) — вызывают изменение объёма крови и её выход за пределы сосуда. Это приводит к развитию воспаления, формированию изменённых тканей, уменьшению в них кислорода, снижению защитной реакции организма и распространению инфекции с кровотоком.
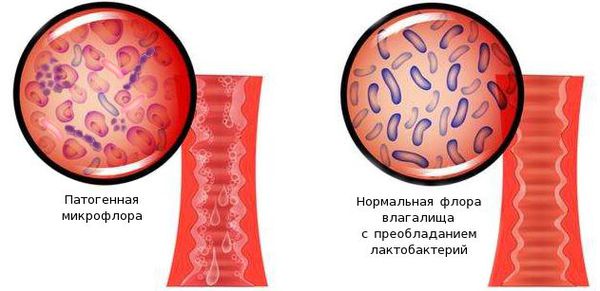
- Местная недостаточность эстрогенов, приводящая к снижению уровня гликогена. Гликоген является питательной средой для лактобактерий, которые вырабатывают молочную кислоту, обеспечивая кислую среду во влагалище и защиту от распространения микробов и воспаления. В менопаузе, когда эстрогенов практически нет, слизистая оболочка и ткани входа во влагалище истончаются, что способствует их лёгкому травмированию и инфицированию [4][6] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
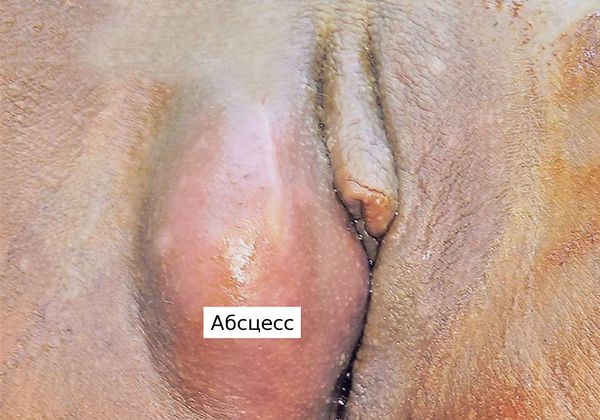
Симптомы абсцесса бартолиновой железы
Симптомы заболевания:
- появление резко болезненного уплотнения размером от 1-4 до 7-10 см в области большой половой губы с одной или двух сторон;
- покраснение в области большой половой губы и отёк входа во влагалище;
- высокая температура тела (от 38-39 °C ) и общая слабость;
- резкие и постоянные боли в области наружных половых органов, усиливающиеся при движении;
- сухость и боль при половом акте (диспареуния);
- увеличение лимфоузлов и боль внизу живота;
- патологические выделения из половых путей с запахом и гноем, цвет которых меняется от белого до мутно-серого и жёлтого, могут сопровождаться зудом и расчёсами;
- вынужденное положение тела — боль становится постоянной и усиливается при движении, поэтому пациентка принимает удобную для неё позу (лёжа на спине с раздвинутыми ногами);
- кожа над абсцессом приобретает ярко-красный цвет и за счёт отёка становится неподвижной [4] .
Патогенез абсцесса бартолиновой железы
Абсцесс бартолиновой железы возникает при инфицировании бактериями вульвы (входа во влагалище). Пути проникновения инфекции:
- повреждённая кожа вульвы и промежности;
- поражённые слизистые оболочки вульвы и влагалища, шейки матки, тела матки или мочеиспускательного канала и кишечника;
- кровеносны е и лимфатически е сосуды — крайне редкий путь распространения инфекции из другого очага воспаления, например из полости рта при ангине, тонзиллите или кариесе[4][5] .
При попадании инфекции и выделений из мочеиспускательного канала, влагалища и кишечника в проток бартолиновой железы происходит его закупорка. В результате секрет скапливается в железе, что приводит к воспалению. При этом появляется покраснение, отёк, боль и гнойные выделения.
Усиление воспаления и отёка приводит к закрытию выводного протока бартолиновой железы и формированию кисты — полости, заполненной секретом. Во входе во влагалище со стороны малых половых губ появляется уплотнение. При дальнейшем воспалении происходит нагноение протоков и долек железы, что вызывает ложный абсцесс. Уплотнение начинает закрывать или деформировать вход во влагалище. При дальнейшем инфицировании возникает истинный абсцесс — процесс захватывает всю железу и переходит на окружающие её ткани. Обычно это происходит при проникновении инфекции через кровоток. Образование при этом становится резко болезненным, неподвижным и увеличивается в объёме.
Возбудители абсцесса бартолиновой железы:
- кишечная палочка;
- стрептококки;
- стафилококки;
- смешанная условно-патогенная микрофлора — гарднерелла вагинальная, атоподиум вагинальный, микоплазма;
- анаэробная инфекция — бактероиды и клостридии.
Иногда возбудитель, полученный для бактериологического исследования, не растёт на питательных средах. Это свидетельствует о неизвестных патогенах, которые не были обнаружены обычными методами обследования.
Классификация и стадии развития абсцесса бартолиновой железы
Виды абсцесса бартолиновой железы:
- ложный — нагноение содержимого протоков и долек железы;
- истинный — размягчение припухлости, что свидетельствует об образовании гнойной капсулы, воспаление захватывает всю ткань железы [4] .
По локализации абсцессы бартолиновых желёз подразделяют на односторонние и двусторонние.
Стадии заболевания:
- Начало воспаления в выводном протоке бартолиновой железы.
- Формирование кисты в области протока.
- Воспаление долек бартолиновой железы (ложный абсцесс).
- Распространение воспаления на всю железу и близлежащие ткани (истинный абсцесс).
Следует знать, что заболевание развивается постепенно, поэтому стадии выделены условно.
Осложнения абсцесса бартолиновой железы
Абсцесс бартолиновой железы может привести к появлению гематом, влагалищно-прямокишечных свищей, хронического бартолинита, диспареунии, рака вульвы и сепсиса.
Гематомы. У основания бартолиновой железы находится крупное венозное сплетение. Эти сосуды могут повреждаться при удалении железы, в результате чего возникает кровотечение со скоплением крови в послеоперационной области. Гематомы небольших размеров рассасываются самостоятельно, но крупные образования могут вскрываться в области шва, вызывая распространение воспаления.
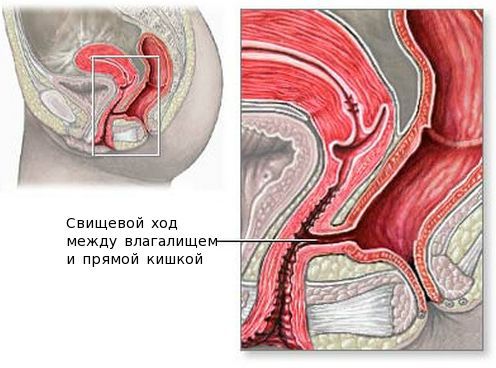
Влагалищно-прямокишечные свищи формируются при истинном абсцессе, возникшем из-за удаления бартолиновой железы и повреждения при этом влагалища и кишечника. Истинный абсцесс также может самостоятельно вскрыться не в просвет входа во влагалище, а внутрь и повредить стенку влагалища или кишечника. Этот процесс может приводить к воспалению близлежащих тканей. При таком состоянии опорожнение кишечника и половой акт сопровождаются болью, происходит выделение каловых масс из влагалища. Свищ выявляется при ректальном и вагинальном исследованиях. Лечение проводят совместно с колопроктологом.
Хронический бартолинит, или воспаление бартолиновой железы развивается при неправильном, несвоевременном лечении или его отсутствии. Заболевание имеет периоды обострения и ремиссии — в отличие от абсцесса, который всегда является острым процессом. Данная форма болезни может самопроизвольно обостряться с появлением гнойных выделений и болевых ощущений. Улучшение состояния также происходит самостоятельно. Обострения могут возникать при попадании инфекции в закупоренные каналы желёз, при резком переохлаждении и авитаминозе.
Хронический бартолинит зачастую приводит к появлению кисты — доброкачественному образованию, чаще возникающему до 30 лет, она составляет 2 % в структуре гинекологических заболеваний. Киста представляет собой полость в протоке бартолиновой железы, которая содержит скопившийся секрет. Она образуется при закрытии отверстия выводного протока вследствие его воспаления. При обнаружении кисты после 40 лет для исключения злокачественных опухолей рекомендовано дополнительное гистологическое исследование [4] [10] .
Рак вульвы — редкое заболевание, составляющее около 4 % от всех опухолей женских гениталий. В связи со снижением иммунитета и дефицитом эстрогенов патология зачастую возникает после 55 лет.
Сепсис. Токсины возбудителей заболевания могут выходить за пределы бартолиновой железы, в кровь и лимфатическую систему, вызывая системное воспаление. Это одно из самых серьёзных осложнений, лечение проводится совместно реаниматологами, хирургом и терапевтом.
Диагностика абсцесса бартолиновой железы
Диагностика включает:
- Сбор жалоб и анамнеза — следует обратить внимание на время возникновения первых жалоб и связь заболевания с акушерским анамнезом.
- Гинекологический осмотр.
- Инструментальные исследования — УЗИ органов малого таза и мягких тканей промежности.
- Расширенная вульво/вагиноскопия при подозрении на злокачественный процесс — метод исследования вульвы и влагалища в гинекологическом кресле с помощью микроскопа. При исследовании производят окраску тканей уксусной кислотой и содержащим йод раствором Люголя. Если участок покрывается белой плёнкой и не окрашивается, то его обследуют детальнее и глубже. Для этого выполняют биопсию — исследование ткани после её иссечения.
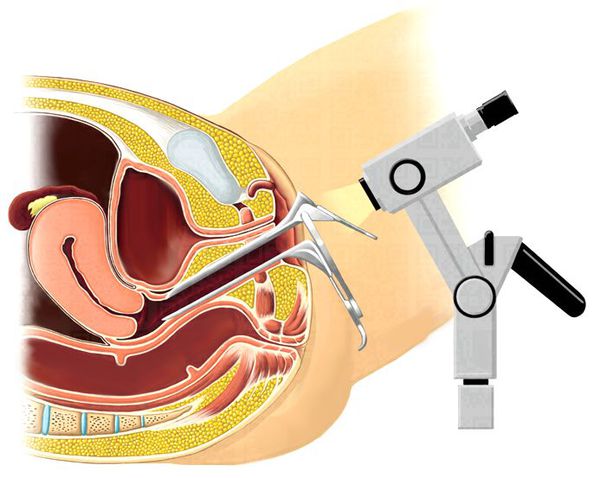
- Лабораторные анализы — мазок из влагалища, уретры и шейки матки для выявления воспаления и инфекций, общие анализы крови и мочи, биохимическое исследование крови.
- Бактериальный посев из влагалища для уточнения возбудителей и выявления их чувствительности к антибиотикам.
- Бактериологическое исследование содержимого абсцесса (гноя).
- Биопсия капсулы абсцесса — проводится при бугристой, неравномерно уплотнённой структуре абсцесса для исключения аденокарциномы в период менопаузы или перименопаузы.
Диагноз обычно очевиден и устанавливается при гинекологическом осмотре и с помощью УЗИ мягких тканей промежности. Абсцесс бартолиновой железы выглядит как образование с гладкими стенками, ровными контурами и жидким содержимым внутри. Кожа над абсцессом ярко-красная. Основным признаком истинного абсцесса является симптом флуктуации. Флуктуациией (лат. fluctuatio — «волнение») называют колебание жидкости в полости. Для выявления флуктуации пальцами одной руки надавливают на исследуемую область, ощущая пальцами другой руки толчок в виде волны.
Симптомы при ложном абсцессе:
- слабость и повышение температуры тела до 38 °С;
- боль в промежности и при половом акте;
- уплотнение в области входа во влагалище;
- патологические выделения из половых путей.
Истинный абсцесс проявляется более яркими симптомами:
- температура тела до 40 °С ;
- ограничение подвижности из-за боли в промежности;
- вынужденное положение в кровати с разведёнными ногами;
- выраженная слабость;
- уплотнение у входа во влагалище может увеличиваться до 6 см и более;
- кожа над уплотнением горячая и неподвижная;
- флуктуация при ощупывании.
Выявление истинного абсцесса требует немедленной госпитализации [4] [7] .
Лечение абсцесса бартолиновой железы
Лечение абсцесса бартолиновой железы всегда хирургическое. Иногда операция сочетается с медикаментозной терапией (антибиотики широкого спектра действия, антимикробные и противовоспалительные препараты) и физиотерапевтическими методами лечения, которые предупреждают рецидивы и улучшают иммунитет.
Считается, что если у пациента нет признаков системной воспалительной реакции (сепсиса), флегмоны, множественных абсцессов, угнетения иммунитета, то в антибиотиках нет необходимости. При наличии вышеперечисленных патологий во время ожидания результатов бактериологического посева назначают терапию антибиотиком широкого спектра действия, активным в отношении нескольких возбудителей заболевания.
Лечение ложного абсцесса проводится в амбулаторных условиях или в стационаре с дневным пребыванием. Терапия истинного абсцесса требует только стационарного лечения [7] [12] .
Виды хирургического лечения абсцесса бартолиновой железы.
Иссечение и дренирование абсцесса. Хирургическим скальпелем выполняется разрез капсулы абсцесса, содержимое гнойника удаляется шприцом. Затем полость абсцесса промывают антисептиками и устанавливают резиновый дренаж. В дальнейшем полость железы ежедневно обрабатывают антисептиками, производят смену дренажа, применяют стерильные повязки с антибактериальной мазью или антимикробным гелем.
Вскрытие абсцесса и формирование нового отверстия протока бартолиновой железы. Чтобы абсцесс не повторился, формируют новое отверстие протока бартолиновой железы. Для этого выполняют одну из операций:
- Лазерная обработка (вапоризация) при ложных абсцессах. Абсцесс удаляют без травматизации здоровой ткани с помощью лазерного луча. Метод бесконтактный, не вызывает кровотечения и рубцов, способствует быстрому восстановлению тканей и функций железы. Операция проводится в амбулаторных условиях [15] .
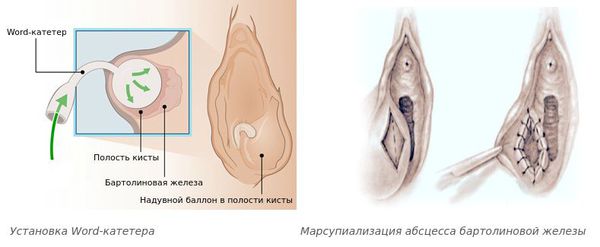
- Установка Word-катетера — небольшого надувного баллончика с физиологическими раствором. Катетер находится в полости бартолиновой железы в течение 4-6 недель, к этому времени должен сформироваться проток бартолиновой железы. Метод применяют после разрешения воспаления [11] . О лечении с помощью Word-катетера можно прочитать в клиническом случае.
- Марсупиализация — края стенки полости бартолиновой железы пришивают к границе операционной раны с образованием искусственного отверстия протока и оставляют открытым до заживления.
Вскрытие абсцесса радиоволновым методом малоболезненно, н е оставляет ожога, а после лечения — рубцов. Выполняется небольшой разрез, при операции отсутствует кровотечение, ткань быстро восстанавливается [15] .
Пункционная аспирация — удаление содержимого абсцесса с помощью прокола. Проводится при выявлении заболевания у беременных.
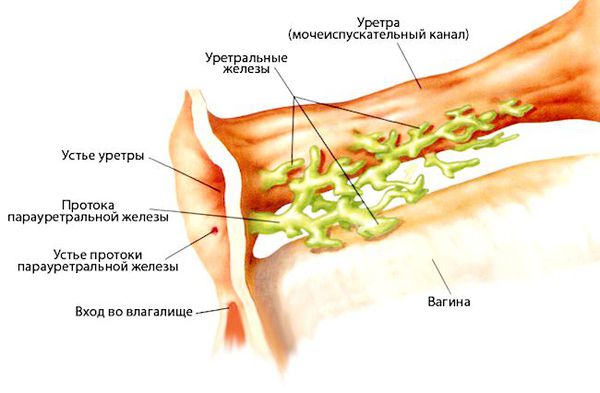
Удаление бартолиновой железы — показано при подозрении на злокачественный процесс (бугристая поверхность капсулы абсцесса), при отёке, не проходящем после оперативного лечения более месяца, при рецидивах заболевания чаще двух раз. При истинных или рецидивирующих абсцессах бартолиновой железы образование удаляют вместе с железой. Процедура может вызвать осложнения в виде формирования свищей между прямой кишкой и влагалищем, сепсиса и кровотечения. При удалении бартолиновой железы функцию увлажнения половых губ берут на себя парауретральные железы [7] .
Небольшие абсцессы могут регрессировать без лечения, самостоятельно созревая и вскрываясь. Ускорить разрешение воспаления поможет возвышенное положение нижних конечностей, локальные процедуры с использованием озонированного физиологического раствора и ультразвуковой кавитации растворами антисептиков.
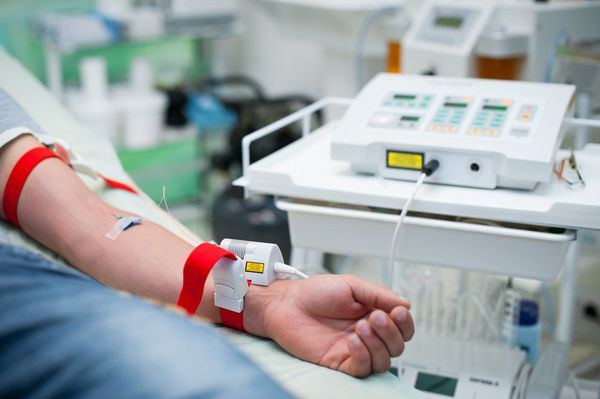
После операции рекомендовано физиотерапевтическое лечение — магнитотерапия, облучение крови инфракрасным лазером (ВЛОК) или ультрафиолетовым светом (УФОК), лечение и восстановление кислой среды влагалища растворами антисептиков с помощью ультразвуковой кавитации [7] [12] [14] .
Прогноз. Профилактика
Исход при абсцессе бартолиновой железы зависит от выбранного метода терапии. При формировании нового отверстия выводного протока лечение, как правило, заканчивается полным выздоровлением и восстановлением функций железы через 14 дней. При других методах частота рецидивов достигает 15 % [8] .
Для профилактики следует:
- применять барьерные контрацептивы;
- исключить спринцевание;
- не носить ежедневные прокладки;
- использовать специальные pH нейтральные гели для гигиены, их применяют 2-3 раза в неделю для восстановления кислой среды влагалища.
Во время лечения необходимо воздержаться от интимной жизни [8] [9] .
Список литературы
- Monarch Disase Ontology, release 2018-06-29.
- Haider Z., Condous G., Kirk E., Mukri F., Bourne T. The simple outpatient management of Bartholin’s abscess using the Word catheter:a priliminare study // Comput Assist Tomogr. — 2018; 42(1): 162-166.
- Omole F., Simmons B. J., Hacker Y. Management of Bartholin’s duct cyst and gland abscess // Am Fam Physician. — 2003; 68: 135-140.
- Lee M. Y., Dalpiaz A., Schwamb R., Miao Y., Waltzer W. and Khan A. Clinical Pathology of Bartholins Glands: A Review of the Literature. Current Urology. — 2014; 8: 22-25.
- Bhide A. et al. Microbiology of Cysts/Abscesses of Bartholin’s Gland: Review of Empirical Antibiotic Therapy Against Microbial Culture. // Obstet Gynaecol. — 2010.
- Лиджи Т. Что такое иммуносупрессия? Пер. с анг. Н.Д.Фирсовой. — 2017.
- Приказ Министерства здравоохранения РФ № 572н «Об утверждении Порядка оказания медицинской помощи по профилю «акушерство и гинекология (за исключением использования вспомогательных репродуктивных технологий)»». — 2012.
- Клинический протокол МЗ РФ «Воспалительные заболевание промежности, вульвы, влагалища». — 2016.
- Wechter M. E. et al. Management of Bartholin duct cysts and abscesses: a systematic review // Obstet Gynecol Surv. — 2009; 64: 395-404.
- Якобзон Л.Я. Бартолинит // Энциклопедический словарь Брокгауза и Ефрона: в 86 т. (82 т. и 4 доп.). — Спб., 1890 — 1907.
- Stenchever M. A. Comprehensive gynecology, 4th ed. // St. Louis: Mosby, 2001: 482-645.
- Клинические рекомендации МЗ РФ «Воспалительные заболевания промежности, вульвы и влагалища». — 2016.
- Veerabhadra Radhakrishna, Rachit Goel, Gaurav Parashar, Ramesh Santhanakrishnan. Bartholin’s Gland Abscess in a Prepubertal Female: A Case Report // Ann Med Surg (Lond) , 2017; 24: 1-2.
- Гейнец А. И., Москвин С. В. Новые технологии внутривенного лазерного облучения крови: «ВЛОК+УФОК» и «ВЛОК-405». — Тверь: ООО «Издательство «Триада», 2010. — 96 с.
- Минкевич К. В. Комплексное применение физических методов лечения в практике акушера-гинеколога. Практическое руководство, 2 изд. — Изд.: «Лань», 2019.
- Тихомиров А. Л., Сарсания С. И. Современные особенности бактериального вагиноза — так ли все просто? // Школа клинициста, 2010; 31: С. 536.
- Свидзинский А. Патология слизистых оболочек у женщин: роль микробиоты. Обзор конференции // Медицинские аспекты здоровья женщин, 2017. — № 1 (106); С. 43-47.
Фурункул, карбункул и абсцесс кожи — лечение
Среди множества дерматологических и хирургических проблем особого внимания заслуживают фурункул и карбункул кожи. Ввиду кажущейся незначительности этих заболеваний на начальном этапе своего развития многие пациенты игнорируют первые симптомы, что во многих случаях приводит к достаточно серьезным последствиям, касающихся уже не только кожных покровов, но и всего организма. В статье мы подробно разберем, что такое фурункул и карбункул, в чем их отличия, почему и как их необходимо лечить, а также к чему приводит недооценивание всей серьезности этих заболеваний и затягивание с визитом к врачу.
Что такое фурункул
Фурункул – это гнойное воспаление волосяного мешочка.

Непосредственная причина развития патологического процесса – стафилококк – условно-патогенный микроорганизм, который в норме присутствует на поверхности кожи, но при определенных условиях проникает в ее слои, вызывая воспаление.
Факторами, способствующими развитию фурункула, являются:
- микротравмы кожи;
- нарушения правил личной гигиены;
- недостаток витаминов в организме;
- сахарный диабет;
- нарушения со стороны эндокринной системы;
- заболевания желудочно-кишечного тракта;
- хронические дерматологические заболевания;
- снижение защитных сил организма.
Фурункул в паху и на половых губах может возникать не только из-за нарушения гигиены и прочих вышеупомянутых факторов, но и вследствие ношения нижнего белья из синтетических тканей или неправильно подобранного размера (в результате постоянного натирания кожи).
Фурункул в подмышечной впадине чаще возникает у представительниц прекрасного пола после частых эпиляций и депиляций в этой области. Развитию воспаления способствует использование антиперспирантов. Воспаление под мышкой у мужчин чаще всего обусловлено повышенным потоотделением и пренебрежением личной гигиеной.
Процесс развития воспаления выглядит следующим образом: сначала на коже появляется конусовидный узелок, вокруг которого наблюдается покраснение и небольшой отек, через 1-2 дня на верхушке узелка образуется стержень – гнойное беловато-серое образование.






В этот момент категорически запрещается самостоятельное вскрытие или удаление фурункула – выделяющийся гной способствует распространению возбудителя на соседние ткани, кроме того, инфекция через открытый очаг проникает вглубь, что может привести к более тяжелым последствиям, вплоть до заражения крови.
Заключительным этапом развития является прорыв фурункула и истечение гноя на поверхность кожи. На месте прорыва образуется язва, которая со временем заживает.
Типичными местами развития фурункула являются: кожа шеи, лица, паховой области. Появление нескольких фурункулов в разных местах называется фурункулез.
Лечение фурункула
На начальных этапах осуществляется преимущественно в домашних условиях, но в любом случае терапию назначает врач. В первую очередь, необходимо выявить и устранить основные причины фурункула, так как воспаление как самостоятельное заболевание возникает нечасто, соответственно необходим комплексный подход к решению проблемы. В противном случае, высока вероятность рецидивирования процесса в осложненных вариантах его течения.

В стадии инфильтрации, когда фурункул представляет собой только набухший узелок, достаточно обработки кожи антисептическими растворами и наложения компрессов со специальными мазями.
Если же имеется гнойное содержимое, стоит обратиться к специалисту. В этом случае проводится хирургическое вскрытие, затем удаление гнойного стержня или дренирование ранки турундой со специальным раствором и наложение повязки. Хорошим эффектом обладает физиолечение, ультрафиолетовое облучение.
В случае развития фурункулеза целесообразны антибиотико- и витаминотерапия, а также лечение сопутствующих заболеваний.
Фурункул на лице, особенно в области носогубного треугольника или на носу, необходимо лечить в стационаре, так как инфекция ввиду анатомических особенностей может перейти на оболочки мозга.
Конкретную схему лечения фурункула врач подбирает индивидуально для каждого пациента с учетом стадии развития воспаления, его локализации, а также особенностей организма.
Что такое карбункул
Карбункул – это воспаление нескольких волосяных луковиц, сальных желез и окружающей их подкожно-жировой клетчатки.

Типичными местами развития патологического процесса являются: задняя поверхность шеи, лопатки, поясница, верхняя область ягодиц и передняя поверхность бедер.
Непосредственная причина и предрасполагающие факторы возникновения карбункула такие же, как и у фурункула. Способствовать развитию заболевания могут также повышенная потливость, ожирение, работа в пыльных и жарких условиях.
Зачастую карбункул является прямым следствием плохо излеченного фурункула.
Патологический процесс развивается следующим образом: вначале наблюдается выраженный болезненный отек с покраснением, достигающий в диаметре 5-10 см. Затем через 1-2 дня происходит отслоение эпидермиса, и видны несколько гнойных очагов в виде пчелиных сот. Воспаление сопровождается подъемом температуры до 39 °С, ознобом, головной болью, слабостью.


Лечение карбункула
В этом случае требуется оперативное вмешательство – вскрытие крестообразным разрезом с последующим удалением гнойного содержимого, тщательным промыванием и обработкой раны. Все это проводится в условиях стационара.
Общая терапия карбункула включает в себя антибиотикотерапию, болеутоляющие, препараты для устранения интоксикации организма, витамины и иммуномодуляторы. Рекомендуется также соблюдение назначенной специалистом диеты и обильное для более быстрого восстановления.
При отсутствии должного лечения карбункула высок риск развития более грозного осложнения – абсцесса кожи.
Абсцесс кожи
Это гнойная полость, ограниченная от здоровых тканей пиогенной (гнойной) оболочкой, процесс развития которой сопровождается выраженной интоксикацией организма (высокой температурой, ознобом, резкой слабостью).

Кроме выше упомянутого стафилококка, возбудителями могут выступать также стрептококк, кишечная и синегнойная палочка.
Симптомы абсцесса кожи зависят от причин развития процесса, его локализации и площади поражения. Сначала появляется отек и покраснение участка кожи с местным повышением температуры. Затем происходит разрастание размеров пораженной области, в центре которой начинает скапливаться гной, а по мере увеличения его количества появляется характерные для абсцесса желтизна, болезненность и чувство распирания. После этого размеры патологического очага изменяются незначительно, однако общее состояние продолжает быстро ухудшаться. Кроме того, в зависимости от расположения гнойная полость влияет и на функциональность организма. Например, при поражении бедра очень болезненна становится обычная ходьба, а в запущенных случаях – даже просто попытки движения ногой.
При отсутствии квалифицированной медицинской помощи абсцесс может вскрыться самостоятельно, при этом общее состояние заметно улучшается. Однако в данном случае благополучный исход самостоятельного заживания является редкостью – зачастую наблюдаются серьезные последствия.



Осложнения абсцесса:
- распространение инфекции на соседние участки кожи;
- при прорыве в прилегающие ткани (а не наружу) возможно развитие разлитых гнойных воспалений – флегмоны или панникулита;
- лимфадениты, тромбофлебиты;
- сепсис.
Адекватное и эффективное лечение возможно только в условиях стационара. На начальных стадиях возможны консервативные методы, при наличии гноя – хирургическое вмешательство аналогично принципам лечения карбункула.

Профилактика фурункула, карбункула, абсцесса кожи
Чтобы снизить риск развития перечисленных гнойных воспалений. достаточно соблюдения ряда несложных рекомендаций:
- ежедневно и правильно проводить гигиенические процедуры всего тела;
- при травмах, даже небольших ссадинах и порезах, необходимо обрабатывать кожу антисептическими средствами и закрывать стерильными повязками или пластырями до момента заживления;
- своевременно лечить различные хронические заболевания;
- носить белье и одежду из натуральных материалов и не вызывающих трения о кожу;
- при заболеваниях эндокринной системы, в том числе сахарного диабета, важно соблюдать диету и рекомендации лечащего врача;
- вести здоровый образ жизни для поддержания иммунитета, правильно и рационально питаться, исключить вредные привычки.
Источник http://www.women-plastica.ru/articles/furunkul_na_intimnyh_mestah/
Источник https://probolezny.ru/abscess-bartolinovoy-zhelezy/
Источник https://pclinica.gp62dzm.ru/furunkul-karbunkul-i-abscess-kozhi-lechenie/