СПИД — симптомы и лечение
Что такое спид? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 15 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Елизавета Цыганок , научный редактор Ольга Каминская и шеф-редактор Маргарита Тихонова
Инфекционист Cтаж — 15 лет
Медицинский центр «О-Три»
Дата публикации 18 апреля 2022 Обновлено 11 мая 2022
Определение болезни. Причины заболевания
Синдром приобретённого иммунодефицита, или СПИД, (Acquired immunodeficiency syndrome, AIDS) — это жизнеугрожающее состояние иммунной системы, при котором развиваются тяжёлые инфекционные болезни и опухоли.
Термин «СПИД» появился в 1981–1982 гг. в центрах по контролю и профилактике заболеваний в США после развития и описания нескольких случаев пневмоцистной пневмонии и саркомы Капоши (множественных злокачественных новообразований на коже). Причиной этого состояния был ВИЧ, который появился примерно в 70–80 гг. XX столетия.
Причины СПИДа
Почти все случаи СПИДа вызваны именно ВИЧ-инфекцией, поэтому данный термин используют для описания конечной стадии ВИЧ. При наличии вируса иммунодефицита человека иммунная система не может адекватно реагировать на возникающие внешние и внутренние угрозы.
Другими причинами тяжёлого иммунодефицита могут быть поражающая радиация, генетические мутации, приём проитвоопухолевых препаратов и др.
Характеристика возбудителя
В 1983 году Люк Монтанье (институт Пастера, Франция) и Роберт Галло (Национальный институт рака, США) практически одновременно открыли вирус иммунодефицита человека. Он имеет сферическую форму диаметром до 120 нм (0,00012 мм). Наружная оболочка вируса представлена двухслойной липидной мембраной с встроенными в неё гликопротеинами, которые помогают прикрепиться и удержаться на поверхности клеток-мишеней, а после проникнуть в них. Во внутренней оболочке вируса находится его «сердце» — две нити вирусной РНК и важные энзимы, которые участвуют во всех химических реакциях и внутренних процессах. Всего в составе одного вируса содержится несколько тысяч различных молекул.
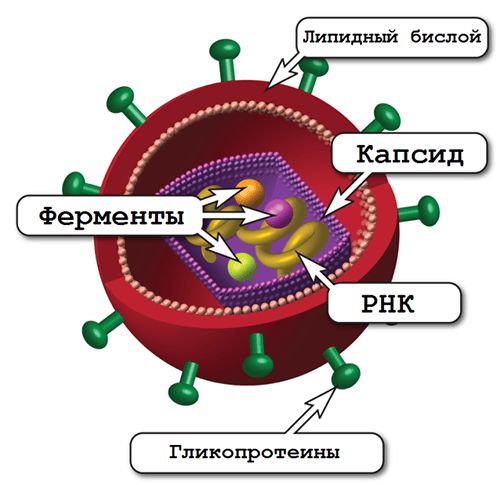
В РНК вируса содержится несколько генов, которые отвечают за размножение новых вирусов, его выделение из заражённой клетки и позволяют ускользнуть от иммунной атаки.
Таксономия возбудителя:
- Домен — Вирусы
- Реалм — Riboviria
- Царство — Pararnavirae
- Тип — Artverviricota
- Класс — Revtraviricetes
- Порядок — Ortervirales
- Семейство — Ретровирусы
- Род — Лентивирусы
- Вид — Вирус иммунодефицита человека 1 (HIV-1) и Вирус иммунодефицита человека 2 (HIV-2).
ВИЧ-1 имеет 9 субтипов, заразен и опасен только человека. Изначально вирус предположительно передался от шимпанзе. ВИЧ-2 — теоретически можно заразиться от животных, например дымчатых мангобеев, однако это происходит крайне редко и в целом суммарная роль ВИЧ-2 в патологии человека незначительна.
ВИЧ размножается только в организме человека и погибает при воздействии:
- любых дезинфицирующих веществ и антисептиков;
- солнечного света и ультрафиолета (от нескольких до десяти минут);
- слюны и пота;
- морской воды и газировки.
Он также теряет активность при нагревании от 56 °С и в щелочной и кислой среде (например, в мыльном растворе, соде, лимонном соке, Кока-Коле или пиве).
В высушенном состоянии при комнатной температуре без солнечного света вирус остаётся живым в течение 7 дней. Примерно такое же время ВИЧ сохраняется в шприцах с кровью, если её температура не превышает 40 ℃ (время жизни зависит от количества крови, количества вируса, температуры, влажности) и в засохшей крови при температуре около 4 ℃. Две недели вирус сохраняет жизнеспособность в трупах при комнатной температуре.
Несмотря на неустойчивость вне тела человека, при благоприятных условиях (консервации) вирус может годами сохраняться в крови и компонентах для переливания. Он также может жить в течение 10 лет в замороженном состоянии, но сразу погибает при размораживании [5] [7] [8] [9] .
Распространённость СПИДа
По данным Объединённой программы ООН по ВИЧ/СПИДу, за 30 лет с начала эпидемии ВИЧ заболело 80 млн человек, от СПИДа умерло не менее 36 млн человек.
По сведениям за 2020 год, в мире живёт около 37 млн людей с ВИЧ (причём более половины из них могут не знать о своём диагнозе) — наибольшее количество заражённых живут в Африке, к югу от Сахары. В России зарегистрировали более 1 млн человек с ВИЧ (реальное количество может быть в два раза больше) и умерло около 388 000 человек.
В 2020 году ВИЧ заразились 1,5 млн человек, от СПИДа умерло 680 тыс человек. При этом число новых случаев инфицирования ВИЧ сократилось на 52 % по сравнению с 1997 годом, когда зарегистрировали наибольшее количество новых случаев. Также количество умерших от СПИДа снизилось на 64 % по сравнению с 2004 годом (наибольшее количество) [3] .
Как можно заразиться ВИЧ и СПИДом
Вирус находится в самых разных тканях и клетках, однако в достаточном количестве для передачи возбудителя он накапливается только в крови, грудном молоке, сперме и вагинальном секрете.
Заразиться ВИЧ-инфекцией может любой человек. Существует около 1–2 % людей, которые имеют некоторую генетическую устойчивость против вируса (ген CCR5), однако она работает только при половом пути передачи (вероятнее всего, из-за недостаточного количества передаваемого вируса) и неэффективна при наркомании и переливании крови.
Невозможно заразиться ВИЧ следующими способами:
- воздушно-капельным путём — через кашель, чихание или разговор;
- фекально-орально — через кал и мочу, при употреблении пищи с частицами крови ВИЧ-инфицированного и использовании общей посуды;
- контактно — через пот, рукопожатие, обычные поцелуи, непроникающие сексуальные действия, в общем бассейне, бане и т. п.;
- на приёме у стоматолога — после использования антисептика и стерилизации ВИЧ погибает;
- при заборе крови — забор производят с помощью одноразовых инструментов, область прокола стерилизуют;
- от укуса кровососущего насекомого — хотя в регионах с высоким уровнем заболеваемости населения у насекомых обнаружили ВИЧ;
- от укуса больного человека — если укусы не сопровождаются обширными ранами, при которых кровь больного попадает в рану здорового человека.
Заражение ВИЧ возможно, когда соблюдены три важных условия:
- источник инфекции — больной человек со значительной вирусной нагрузкой;
- восприимчивый к заражению человек — любой здоровый человек;
- благоприятные обстоятельства для передачи вируса — повреждённая кожа или слизистые, инъекция заражённого материала внутрь тела или его механическое втирание. При этом высохший биологический материал (кровь, сперма) опасности для человека не представляет.
Способы заражения ВИЧ:
- вагинальный половой контакт без презерватива — риску подвержены оба партнёра примерно в равной мере, однако большинство женщин с ВИЧ заразились именно таким путём;
- анальный половой контакт без презерватива — принимающий партнёр более уязвим, так как вирус легко преодолевает тонкую слизистую кишечника;
- совместное использование игл, шприцев и других режуще-колющих медицинских инструментов — при употреблении наркотиков;
- передача ВИЧ от матери ребёнку — возможно при беременности, родах или кормлении грудью, передача без профилактики составляет около 20 %, однако, если мать лечит ВИЧ на протяжении всей беременности и после неё, риск заражения ребёнка составляет менее 1 % [7][9] ;
- оральный секс — редкий вид передачи, возможен при высокой вирусной нагрузке, повреждениях слизистой рта и половых органов, эякуляции, язвах во рту или кровоточивости дёсен;
- переливание крови и её компонентов, трансплантация органов и тканей — крайне редкий вид передачи, так как все материалы тщательно проверяют, заражение в таком случае обычно связано с человеческой ошибкой или умышленным действием;
- глубокий поцелуй — крайне редкий вид передачи, возможен, если у обоих партнёров кровоточат дёсна или во рту есть обширные язвы;
- татуировка и пирсинг — теоретический риск, если манипуляции производят в антисанитарных условиях.
На 2020 год самыми частыми способами заражения ВИЧ в России стали:
- внутривенное введение наркотиков одним шприцем — 50 %;
- гетеросексуальный незащищённый половой контакт — не менее 47 %;
- гомосексуальный контакт — 1,5 %;
- передача вируса от инфицированной матерей ребёнку — 0,6 % [14][15] .
Факторы риска развития СПИДа:
- рискованное сексуальное поведение — беспорядочные половые связи, секс без презерватива;
- употребление алкоголя;
- приём наркотиков;
- постоянный ВИЧ-инфицированный половой партнёр — при незащищённом сексе с больным, который не проходит специальную ВИЧ-терапию;
- бедность.
Постоянный секс без презерватива в гетеросексуальной паре, где один из партнёров является ВИЧ-инфицированным, повышает риск заражения до 30 – 40 % в течение года, причём вероятность заражения жены от мужа выше, чем мужа от жены [7] .
Всеобщее распространение ВИЧ/СПИДа, недостаточное информирование людей о болезни, путях заражения, способах профилактики и лечения привело к формированию так называемой «спидофобии» — состояния, когда человек постоянно боится заболеть СПИДом, находит у себя мнимые симптомы или связывает со СПИДом реальные признаки другой болезни, при этом не доверяет результатам неоднократных отрицательных анализов на ВИЧ [1] [3] [5] [7] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы СПИДа
Как правило, несколько лет после заражения длится инкубационный период, во время которого у человека нет явных симптомов (исключая острый период болезни). Лишь спустя время, когда вирус значительно ослабляет иммунную систему, начинается финальная фаза болезни, при которой появляются симптомы СПИДа.
В среднем от момента инфицирования ВИЧ до развития СПИДа проходит 10 лет, от момента развития СПИДа до смерти — от 6 до 22 месяцев. Время жизни от момента инфицирования до смерти без проведения лечения составляет от 7,5 до 11,6 лет [7] .
Условной границей начала СПИДа считают критическое снижение клеток иммунной системы, которые борются с инфекциями: уровень CD4+-клеток становится ниже 0,2×10*9/л (200 клеток/мкл).
Главный признак СПИДа — это развитие вторичных поражений, прямо угрожающих жизни больного, которые практически не встречаются у здоровых людей (например, оппортунистические инфекции и опухоли).
Оппортунистические инфекции — это болезни, возбудители которых обычно не приводят к заболеваниям и поражают организм только в благоприятных для них условиях. При этом в разных странах частота таких инфекций различается в зависимости от распространённости инфекционных агентов, контингента больных и уровня охвата терапии.
СПИД-индикаторные заболевания
Так как СПИД — это состояние, при котором развиваются другие болезни, — правильнее использовать термин «СПИД-индикаторные заболевания», то есть ассоциированные со СПИДом:
- Пневмоцистоз — одна из наиболее частых инфекций при СПИДе, которая приводит к смерти. Обычно локализуется в лёгких, однако может поразить и другие органы. В основном передаётся напрямую от человека через дыхательные пути с мокротой и слизью. Также бывает внутриутробное заражение. Болезнь может развиться как после активации «спящей» инфекции, так и при новом заражении. Для неё характерно медленное повышение потливости и температуры тела (до 38–40 °С), постепенное развитие слабости, интоксикации и одышки: сначала она появляется только при физической нагрузке, а потом проявляется всё сильнее и не проходит даже в спокойном состоянии. Кашель поначалу напоминает аллергический с чувством першения за грудиной, затем он опускается и становится сильнее, мокрота при этом не выделяется. Больные выглядят бледными, с развитием одышки у них синеет носогубный треугольник, частота дыхательных движений увеличивается с 20 до 60 раз в минуту, дыхание становится поверхностным и жёстким, редко выслушиваются хрипы. Также учащается пульс, нарастает дыхательная и сердечно-сосудистая недостаточность, появляется выраженное беспокойство. Возможны боль в груди и развитие пневмоторакса. Если не лечить болезнь, процесс может стать фатальным. Среди поражений других органов наиболее частыми являются ретинит, тиреоидит, гепатит и поражения кожи.
- Кандидоз — встречается чаще других. Возможны различные проявления болезни: от поверхностного кандидоза до системного с поражением внутренних органов. При поверхностном кандидозе на коже (чаще в области паха, подмышек и под грудью) появляются красные нечёткие пузырьки или язвы, возможно поражение ногтей. Часто развивается вульвовагинит. Практически у всех больных появляется кандидоз рта в различных формах и сочетаниях: белые налёты в виде бляшек, красные и белые пятна, воспаление слизистой оболочки и кожи губ, которые сопровождаются жжением, при этом меняется или исчезает вкус. Для кандидоза пищевода характерно затруднение глотания, при котором у больного развивается боль за грудиной. Также могут присоединяться симптомы поражения желудка, тонкого и толстого кишечника, например тошнота, изжога, дискомфорт и боль в животе, нарушения стула, потеря веса, однако эти симптомы не специфичны. При поражении дыхательных путей пациентов беспокоит першение в горле, осиплость голоса, кашель, могут присоединиться поражения лёгких (кашель с мокротой, при прогрессировании — повышение температуры тела, усиленный кашель с обильной мокротой и примесью крови). Появляется риск кандидозного менингита и менингоэнцефалита (без специфичной симптоматики).
- Криптококкоз — обычно инфекция проникает через лёгкие и оттуда распространяется в другие органы. Чаще поражает нервную систему (менингиты — медленное нарастание лихорадки и головной боли, которое сопровождается тошнотой и рвотой, не приносящей облегчения). Без лечения прогрессирует до комы и смерти. Возможно поражение лёгких, внутригрудных лимфатических узлов, печени, почек, суставов и др.
- Аспергиллёз — крайне агрессивная инфекция с преимущественным поражением лёгких. Для болезни характерно повышение температуры тела, лихорадка, кашель с одышкой, кровохарканье, возможно выделение гнойной мокроты и боль в груди. Часто поражение лёгких сопровождается нарушением мозгового кровообращения, образованием абсцессов головного мозга и иногда абсцессов сердца. Возможно разрушение костей, развитие синусита и язв в ротоглотке, которые сопровождаются разрушением тканей мягкого нёба и сильной болью.
- Токсоплазмоз — наиболее частая причина поражения ЦНС у больных СПИДом (церебральный токсоплазмоз). Обычно развивается из «спящей» формы паразита. Среди симптомов: лихорадка (может появиться внезапно или прогрессировать в течение двух месяцев), температура тела до 38–40 °С, слабость, нарушение памяти и внимания, выраженная сонливость. Далее появляется сильная головная боль, эпилептические приступы, судороги, дезориентация, потеря мышечной силы и речи. При осложнениях (отёке мозга) человек может умереть. В некоторых случаях болезнь поражает несколько органов, главными из которых являются лёгкие (сопровождается сухим кашлем, одышкой, снижением артериального давления, нарушением свёртываемости крови) и глаза (появляется расплывчатость и мушки перед глазами).
- Криптоспоридиоз — характеризуется преимущественным поражением желудочно-кишечного тракта с обезвоживанием организма. Передаётся обычно с пищей и водой. У больных СПИДом криптоспоридиоз, как правило, хронический. Для него характерен частый (в тяжёлых случаях до 90 раз в сутки) водянистый стул и резкая потеря веса. В некоторых случаях присоединяется тошнота, рвота, боль в правом подреберье, желтуха, кашель и одышка.
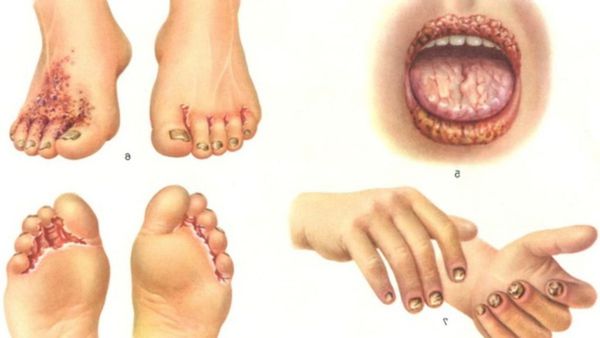
- Дерматологические заболевания — руброфития (грибковая болезнь, поражающая стопы, кисти рук и крупные складки кожи), отрубевидный лишай (пятна, папулы и бляшки на коже), контагиозный моллюск (обильные элементы сыпи, в том числе на лице), телеангиэктазии (расширение капилляров), глоссофития (почернение спинки языка), волосатая лейкоплакия (беловатые наросты по бокам языка), ксероз (сухость кожи), ихтиоз (толстые чешуйки на коже), папилломы (чаще всего находятся в области промежности, анальной и паховой зоны, может сопровождаться зудом, жжением, поражением ротоглотки и развитием онкопроцесса).
![Отрубевидный лишай [17]](https://probolezny.ru/media/bolezny/spid/otrubevidnyy-lishay-17_s.jpeg)
- Бациллярный ангиоматоз — часто болезнь развивается после того, как человека поцарапала кошка. В рану проникает бактерия, и в течение 20 дней там появляется гнойничок, далее воспаляется ближайший лимфоузел и проявляются симптомы интоксикации. У больного СПИДом процесс распространяется: на коже появляется много красных папул или бляшек, которые иногда кровоточат, усиливается лихорадка и интоксикация, также может присоединиться анемия и увеличиться печень. Без лечения возможны осложнения и смерть.
- Сифилис — при СПИДе наблюдается распространение папул, часто присоединяется вторичная флора.
- Туберкулёз — характерна злокачественность процесса и быстропрогрессирующее течение. Чаще встречается туберкулёз внутригрудных лимфатических узлов с бронхолёгочными поражениями, многочисленными мелкими очагами в лёгких и сепсисом. Проявляется сильной интоксикацией, лихорадкой, резким выделением пота и кашлем. Часто развивается туберкулёзный менингоэнцефалит, поражение кишечника и плевры.
- Внебольничныепневмонии — у больных СПИДом возникают в 5 раз чаще, характерно более тяжёлое и длительное течение.
- Герпесвирусные инфекции — при СПИДе отмечают более широкую распространённость и частое поражение внутренних органов. Простойгерпес поражает кожу и слизистые оболочки глаз, пищевода и желудка, проявляется в виде менингитов и менингоэнцефалитов. При опоясывающем герпесе появляются обширные глубокие высыпания, в том числе на глазах, что приводит к потере зрения. Также для него характерны пневмонии, невриты и энцефалит. Вирус Эпштейна — Барр провоцирует развитие злокачественных новообразований из клеток лимфатической системы, в том числе в ЦНС. Для цитомегаловируса характерны ретинит, эзофагит, пневмонии, поражения кишечника, гепатит, нефрит и энцефалиты. При герпесе 8-го типа развивается саркома Капоши — злокачественные кровоточивые новообразования кожи с возможным поражением внутренних органов.
![Саркома Капоши [16]](https://probolezny.ru/media/bolezny/spid/sarkoma-kaposhi-16_s_mxLzrp2.jpeg)
СПИД при беременности
СПИД оказывает отрицательное влияние на течение беременности, в том числе увеличивает количество самопроизвольных абортов и рождение недоношенных детей, повышает риски заражения и развития болезней, передающихся половым путём, инфекций мочеполовых путей, послеродовой инфекции, бактериальных пневмоний и др.
СПИД у детей
У детей ВИЧ прогрессирует намного активнее, чем у взрослых, так как у них ещё не сформирована иммунная система (особенно опасно раннее заражение), поэтому СПИД у детей наступает быстрее. Его признаками могут быть: грибок кожи и слизистых оболочек, который невозможно вылечить, постоянно повышенная температура тела, быстрое похудение при регулярном вскармливании, пневмоцистная пневмония, сыпь различного характера, цитомегаловирусные поражения и токсоплазмоз. Если не лечить у ребёнка СПИД, в течение нескольких лет, иногда месяцев, он может умереть (чаще всего из-за развития сепсиса) [1] [4] [8] [11] [12] .
Патогенез СПИДа
ВИЧ присоединяется к клеткам с рецепторами CD4. Такие рецепторы есть у большинства Т-лимфоцитов, которые играют важную роль в работе иммунитета.
После того как вирус проникает в клетку, его РНК высвобождается и формируется вирусная ДНК-копия. Она проникает в ядро клетки и встраивается в её геном. Изменённая клетка продуцирует вирусную m-РНК и синтезирует структурные белки, после чего формируются новые вирионы (вирусные частицы), которые выходят из клетки.
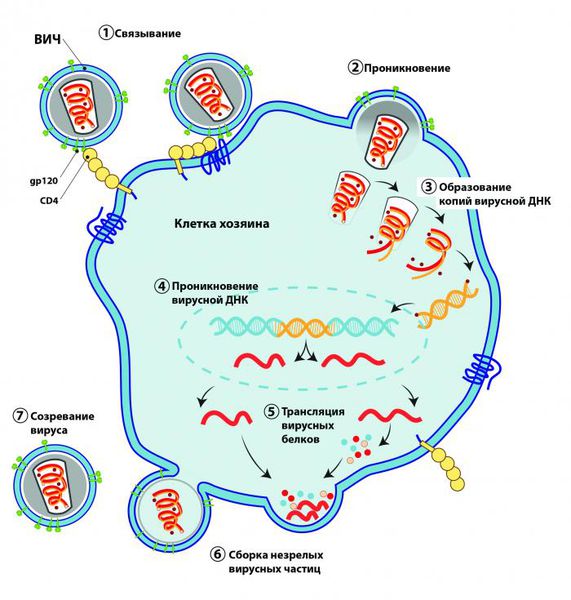
Этот процесс протекает с участием различных вирусных ферментов и длится 3 часа, причём клетка человека от момента инфицирования до гибели успевает «собрать» до 250 вирионов ВИЧ. При этом вирус претерпевает множество мутаций.
Без лечения у человека с ВИЧ планомерно снижается количество клеток СD4, что приводит к истощению иммунитета и неспособности организма противостоять обычным угрозам, после чего развивается СПИД.
Чем быстрее уменьшается количество лимфоцитов, тем быстрее возникает СПИД [2] [3] [9] [10] .
Классификация и стадии развития СПИДа
Министерство здравоохранения России в 2006 году утвердило классификацию ВИЧ-инфекции:
- Стадия 1 — инкубация.
- Стадия 2 — первичные проявления:
- 2А — бессимптомная;
- 2Б — острая ВИЧ-инфекция без вторичных болезней;
- 2В — острая ВИЧ-инфекция со вторичными болезнями (например, грибковыми или гепатическими поражениями. Как правило, они преходящие, т. е. исчезают в дальнейшем).
- Стадия 3 — субклиническая.
- Стадия 4 — вторичные болезни (СПИД):
- 4А — потеря веса менее 10 %, грибковые, вирусные, бактериальные поражения кожи и слизистых, опоясывающий лишай, повторные фарингиты и синуситы;
- 4Б — потеря веса более 10 %, необъяснимая диарея или лихорадка более месяца, поражения кожи и слизистых оболочек, сопровождаемые язвами, которые не получается вылечить более месяца, туберкулёз, повторные или стойкие вирусные, бактериальные, грибковые, паразитарные поражения внутренних органов, повторный или распространённый опоясывающий лишай, саркома Капоши, сосредоточенная в одном месте;
- 4В — кахексия, множественные бактериальные, вирусные, грибковые, паразитарные поражения, пневмоцистная пневмония, болезни пищевода, бронхов, лёгких грибкового, герпесвирусного или цитомегаловирусного происхождения, атипичные микобактериозы, распространённая саркома Капоши, поражения ЦНС различного происхождения.
- Стадия 5 — терминальная (СПИД в конечном варианте, который заканчивается смертью). Сейчас встречается всё реже из-за увеличения количества больных, которые проходят терапию, и разработки более эффективных методов лечения [1][3][7][9][11] .
Хотя ВИЧ переходит в стадию СПИДа из-за ослабления иммунитета, симптомы вторичных заболеваний могут исчезать спонтанно, в результате или на фоне лечения. Поэтому стадия вторичных заболеваний также делится на фазы прогрессирования и ремиссии.
Осложнения СПИДа
Главное осложнение — это тяжёлое течение самой болезни, которое усугубляется оппортунистическими инфекциями, сепсисом, тяжёлой недостаточностью разных органов, множественным опухолевым процессом и т. д. Прогноз при развитии таких осложнений, как правило, неблагоприятный [1] [3] [7] [8] .
Диагностика СПИДа
СПИД устанавливают после подтверждения ВИЧ-инфекции и иммунного нарушения на основании клинической и общелабораторной картины болезни.
Заподозрить СПИД можно при наличии и сочетании следующих болезней:
- длительного (более 2–3 месяцев) необъяснимого увеличения печени и селезёнки;
- снижения веса на 10 % и более, истощения без видимой причины;
- грибкового поражения ногтей, непроходящего кандидоза полости рта, пищевода, трахеи, бронхов, в том числе язвенного характера;
- ангулярного хейлита (постоянных заед в уголках рта из-за кандидозного грибка);
- рецидивирующих язв во рту;
- длительного/рецидивирующего необъяснимого паротита (свинки);
- опоясывающего герпеса;
- цитомегаловирусной инфекции с поражением внутренних органов;
- токсоплазмоза головного мозга;
- длительной необъяснимой диареи (более 14 дней);
- длительной необъяснимой лихорадки (более 30 дней);
- волосатой лейкоплакии языка;
- язвенно-некротического гингивита или периодонтита;
- саркомы Капоши;
- туберкулёза лимфатических узлов;
- туберкулёза лёгких;
- тяжёлых рецидивирующих бактериальных пневмоний;
- других тяжёлых рецидивирующих бактериальных инфекций (менингита, инфекции костей и суставов, эмпиемы и др.);
- лимфоидной интерстициальной пневмонии;
- пневмоцистной пневмонии;
- энцефалопатии неясного происхождения;
- криптококкового менингита;
- первичной лимфомы;
- анемии с уровнем гемоглобина менее 80 г/л;
- нейтропения (аномально низкий уровень нейтрофилов — меньше 0,5×109/л);
- тромбоцитопения (уровень тромбоцитов менее 50×109/л).
Лабораторная диагностика
Для специфической диагностики ВИЧ применяют три типа тестов с разным диагностическим значением и промежутком времени после заражения, при котором можно обнаружить вирус:
- ПЦР крови — выявляет сам вирус и его количество на 10-й день после заражения и позже. Однако когда ВИЧ размножается неактивно, тест не может его обнаружить. Среди недостатков ПЦР крови также можно выделить его дороговизну и тот факт, что обычно он выявляет только ВИЧ-1.
- ИФА крови 4-го поколения — наиболее распространённый, дешёвый и достоверный метод выявления ВИЧ, заключается в реакции «антиген-антитело». При анализе крови из вены достаточно, чтобы после заражения прошло 6 недель (от 18 дней), экспресс-тест по крови из пальца может обнаружить вирус через 18–90 дней.
- ИФА тесты крови или слюны на антитела — проводится через 23–90 дней с момента заражения. Это тесты прошлого поколения, их стараются не использовать.
Учёные продолжают совершенствовать тесты. Они стараются сделать их более точными и чувствительными, чтобы выявить ВИЧ как можно раньше после заражения.
Иммунологические тесты указывают на развитие СПИДа, то есть на подавление иммунной системы. Тяжёлый иммунодефицит устанавливают, когда уровень клеток с рецепторами CD4 составляет менее 200 клеток/мкл (менее 15 %).
Дифференциальная диагностика
Для СПИДа характерно широкое разнообразие проявлений, поэтому дифференцировать его невозможно. Единственным достоверным критерием является лабораторный тест на ВИЧ [1] [2] [5] [6] .
Чтобы уточнить конкретные поражения организма, делают биохимический анализ крови и мочи, проводят ЭКГ, ЭхоКГ, УЗИ органов брюшной полости, КТ и МРТ.
Лечение СПИДа
Невозможно вылечить ВИЧ, но можно не допустить его переход в стадию СПИДа или повернуть вспять развитие СПИДа и восстановить работу иммунной системы.
Чтобы не допустить развития СПИДа, нужно как можно раньше начать специфическую антиретровирусную терапию (АРВТ), которая угнетает вирус и повышает иммунитет. Особенно это важно для ВИЧ-инфицированных детей, так как их иммунная система ещё не до конца развита.
Лечение стоит начинать при любой фазе развития процесса независимо от времени инфицирования и уровня иммунитета. Беспрерывная терапия позволит:
- поддерживать малое количество вируса в крови (от менее 200 копий/мл до неопределяемой вирусной нагрузки);
- сохранять высокий уровень клеток СD4;
- избежать развития СПИД-ассоциированных болезней и жить как человек без ВИЧ;
- обезопасить близких, полового партнёра и будущего ребёнка;
- избежать развития мутаций ВИЧ и возможной устойчивости к его лечению.
Как и любые лекарства, препараты от ВИЧ могут иметь побочные эффекты (например, вызывать тошноту, диарею, головную боль, нарушение сна, сухость во рту или сыпь), однако не стоит их бояться. Как правило, они проходят в течение месяца. Также широкий арсенал существующих препаратов позволяет индивидуально подобрать подходящее лекарство. Сейчас в практику внедряют препараты нового поколения, которые необходимо принимать не каждый день, а лишь раз в 1–2 месяца [1] [6] [7] [9] .
Вакцина, которая могла бы полностью излечить от ВИЧ, пока не разработана, но учёные продолжают работать над этим.
В зависимости от превалирующей оппортунистической инфекции могут потребоваться антибактериальные и противовирусные лекарства, часто в комбинации с препаратами других групп, при этом лечение занимает больше времени.
Как правило, терапию проводят в условиях специализированного стационара. Если развивается недостаточность нескольких органов, лечение проходит в отделении реанимации и интенсивной терапии.
Прогноз. Профилактика
Если начать терапию при первых признаках СПИДа, срок жизни пациентов почти таким же, как и у людей без ВИЧ. В запущенных случаях прогнозы индивидуальны, однако чаще всего больным удаётся стабилизировать состояние и увеличить качество и продолжительность жизни.
Профилактика СПИДа
Эффективным методом профилактики ВИЧ-инфицирования считается доконтактная и постконтактная профилактика.
Доконтактная профилактика предполагает постоянный приём препаратов, если человек входит в группу риска.
Постконтактная профилактика проводится в течение 72 часов после возможного заражения. В это время рекомендуется проконсультироваться с врачом и по его назначению начать приём определённого набора лекарств, например:
- Тенофовир + Эмтрицитабин + Ралтегравир;
- Тенофовир + Ламивудин + Лопинавир или Ритонавир;
- Тенофовир + Эмтрицитабин + Дарунавир или Ритонавир.
Также для профилактики болезни необходимо:
- использовать презервативы при половом контакте;
- применять одноразовые или стерильные инструменты при выполнении любых вмешательств, которые нарушают целостности кожи и слизистых оболочек;
- избегать рискованного полового поведения и не употреблять наркотики;
- регулярно обследоваться на ВИЧ, если человек входит в группу риска (минимум раз в год сдавать ИФА крови);
- придерживаться здорового питания;
- регулярно заниматься спортом;
- отказаться от курения и алкоголя, злоупотребление которым повышает вероятность рискованного поведения и, как следствие, заражения [1][3][7][8] .
Список литературы
- Всемирная организация здравоохранения. ВИЧ/СПИД // ВОЗ, 2021.ссылка
- Всемирная организация здравоохранения. ВИЧ/СПИД. Вопросы и ответы // ВОЗ, 2020.ссылка
- Pitasi M. A., Beer L., Cha S., Lyons S. J. еt al. Vital Signs: HIV Infection, Diagnosis, Treatment, and Prevention Among Gay, Bisexual, and Other Men Who Have Sex with Men — United States, 2010–2019 // Weekly. — 2021. — № 48. — P. 1669–1675ссылка
- Объединённая программа ООН по ВИЧ/СПИД (ЮНЭЙДС). Часто задаваемые вопросы о ВИЧ и СПИДе. [Электронный ресурс]. Дата обращения: 09.03.2022.
- Покровский В. В. Что такое ВИЧ и СПИД // Федеральный научно-методический центр по профилактике и борьбе со СПИДом. [Электронный ресурс]. Дата обращения: 09.03.2022.
- Вирус Иммунодефицита Человека — медицина / под ред. Н. А. Белякова, А. Г. Рахманова. — 2-е изд. — СПб: Балтийский медицинский образовательный центр, 2011. — 656 с.
- Покровский В. В. Лекции по ВИЧ-инфекции. — М.: ГЭОТАР-Медиа, 2018. — 848 с.
- ВИЧ/СПИД сегодня и рядом. Пособие для людей, принимающих решения / под ред. Н. А. Белякова, А. Г. Рахманова. — СПб: Балтийский медицинский образовательный центр, 2012. — 92 с.
- Национальные рекомендации по диспансерному наблюдению и лечению больных ВИЧ-инфекцией. Клинический протокол // Эпидемиология и инфекционные болезни. — 2016. — № 6. — 72 с.
- Долгих В. Т. Основы иммунопатологии. — Ростов н/Д: Феникс, 2007. — С. 119–158.
- Национальная ассоциация специалистов по профилактике, диагностике и лечению ВИЧ- инфекции. ВИЧ-инфекция у взрослых: клинические рекомендации. — М., 2020. — 87 с.
- Национальная ассоциация специалистов по профилактике, диагностике и лечению ВИЧ- инфекции. ВИЧ-инфекция у детей: клинические рекомендации. — М., 2020.
- ВИЧ-инфекция в Российской Федерации по состоянию на 31 декабря 2020 г.: справка / Федеральный научно-методический центр по профилактике и борьбе со СПИДом. — 2021. — 2 с.
- ВИЧ-инфекция в Российской Федерации по состоянию на 30 июня 2021 г.: справка / Федеральный научно-методический центр по профилактике и борьбе со СПИДом — 2021. — 2 с.
- ВИЧ-инфекция. Информационный бюллетень № 45 / под ред. Е. В. Соколовой. — М., 2020. — 56 с.
- Kaposi’s Sarcoma // National Cancer Institute, 2001.
- Pityriasis versicolor // Тhe National Health Service. — 2022.
СПИД Всё о ВИЧ инфекции

Краткие исторические сведения Впервые в США в середине 70-х годов врачи обратили внимание на то, что стали появляться больные практически с отсутствием иммунитета. Понять причину этого не могли поэтому появился термин СПИД. Через насколько лет была доказана вирусная природа возникновения иммунодефицита.
Впервые в США в середине 70-х годов врачи обратили внимание на то, что стали появляться больные практически с отсутствием иммунитета. Понять причину этого не могли поэтому появился термин СПИД. Через насколько лет была доказана вирусная природа возникновения иммунодефицита.
Существует несколько версий возникновения ВИЧ:
- Вирус иммунодефицита появился около 100 лет назад, но не получил большого распространения в связи с ограничениями в области секса. Распространение вируса связывают с тем, что произошла сексуальная революция, поэтому первые случаи появились в США.
- В начале вирус находился у человекообразных обезьян, затем произошла мутация и вирус перешёл к человеку. Этим объясняют и то, что наибольшая инфицированность в странах Африки и Индии.
- Создавали биологическое оружие. Тайная лаборатория находилась в джунглях. Произошла утечка, заболели местные жители. Затем вирус попал в США, и в силу вседозволенности в половых отношениях и сексуальной жизни именно в США, заболевание получило распространение.
Понятие о ВИЧ инфекции
ВИЧ инфекция – это инфекционное медленно прогрессирующее заболевание вызываемое вирусом иммунодефицита человека. Характеризуется преимущественно поражением иммунной системы. В результате чего организм человека становится высоко-восприимчив к оппортунистическим (условно-патогенным) бактериям и опухолям, от которых в конечном итоге он погибает.
Заболевание отличается длительным течением. Возможно дольше 10 лет.
Сроки скрытого периода могут колебаться от 5 до 10 лет.
Известен случай когда клиника наступила через 22 года после заражения.
Средняя продолжительность жизни инфицированного человека в России 10-15 лет.
СПИД (Синдром Приобретённого Иммунодефицита) – это не самостоятельное заболевание, а одно из проявлений инфекционного процесса.
При ВИЧ инфекции СПИД развивается в конечной терминальной стадии.
СПИД может возникнут и при любом другом инфекционном заболевании, но в отличии от ВИЧ, иммунитет может восстановиться, а при ВИЧ иммунитет медленно но верно снижается практически до нуля.
Этиология, эпидемиология и патогенез
Возбудитель ВИЧ инфекции вирус подсемейства лентивирусов, семейства ретровирусов. В настоящее время различают 2 вида: ВИЧ-1 и ВИЧ-2, которые в свою очередь делятся на подвиды и обозначаются маленькими латинскими буквами.
Вирус состоит из белковой оболочки на которой находятся рецепторы. Основной рецептор гликопротеид 120 (gp-120). Внутри оболочки находится ядро, состоящее из 2 молекул РНК и фермента ревертазы (обратная транскриптаза).
Вирус живёт и размножается только в живой клетке. Неустойчив во внешней среде. При температуре +70 +80 погибает через 10 минут. При кипячении погибает через 1-2 минуты. При воздействии дезинфицирующих средств погибает через 10 минут. Ферменты ЖКТ, слюна и пот инактивируют вирус.
У инфицированного человека вирус находится во всех биологических жидкостях, во всех тканях и органах, но наибольшая концентрация находится:
- в крови
- в сперме
- во влагалищном содержимом
- в ликворе
- в костном мозге
- в молоке кормящей матери
Именно через эти биологические жидкости и происходит заражение. В высушенной капли крови вирус сохраняет активность в течении 3-7 суток. В крови, предназначенной для переливания, и замороженной сыворотке сохраняется месяцами и даже годами. Долго сохраняется в замороженной сперме (до 6 месяцев).
Источником заражения является только человек ВИЧ инфицированный или больной. Становится заразным с момента проникновения вируса в организм и пожизненно.
Факторы передачи ВИЧ СПИД
- Биологические жидкости человека.
- Мед инструмент инфицированный вирусом.
- Предметы личной гигиены: бритвенные приборы, маникюрные наборы, зубные щётки и зубочистки, расчёски.
Пути передачи ВИЧ СПИД:
- Половой
- Парентеральный
- Вертикальный от инфицированной матери к ребёнку через плаценту во время беременности, во время родов при прохождении через родовые пути, при кормлении грудью.
Возможно заражение матери от инфицированного ребёнка при уходе при несоблюдении правил личной гигиены.
Патогенез ВИЧ СПИД:
Вирус ВИЧ проникает в организм только через повреждённые кожные покровы и слизистые оболочки.
ВИЧ может поражать многие органы и системы, но более других страдает иммунная система.
Главными клетками иммунной системы являются лимфоциты: В-лимфоциты отвечают за гуморальный иммунитет, то есть за антитело-образование, а Т-лимфоциты отвечают за клеточный иммунитет, то есть за фагоцитоз.
Вирус в основном поражает Т-4 лимфоциты потому, что рецептор Т-4 лимфоцитов сходен по структуре с рецептором вируса. Благодаря этому сходству вирус беспрепятственно проникает в Т-4 лимфоциты. В результате происходит размножение вируса, а лимфоциты погибают.
У здорового человека количество Т-4 лимфоцитов составляет от 800 до 1200 клеток в одном мкл крови. При снижении Т-4 лимфоцитов от 700 клеток до 500 иммунная система ослабевает, и всё же может справится с инфекцией. При количестве Т-4 лимфоцитов от 499-200 клеток иммунная система резко ослабевает, в любой момент возможно развитие любой оппортунистической инфекции. При снижении Т-4 лимфоцитов меньше 200 клеток иммунная система полностью блокирована, человек беззащитен перед любой инфекцией или опухолью.
Клиника и диагностика ВИЧ СПИД

Клинические проявления ВИЧ зависят от стадии инфекционного процесса:
- Инкубационный период
- Острая фаза
- Бессимптомная стадия
- Генерализованная лимфаденопатия
- СПИД связанный комплекс
- СПИД.
Инкубационный период длится с момента проникновения вируса в организм человека и до образования антител. Длительность его от 2-3 недель до 1 года, в среднем 2-3 месяца.
Острая фаза отмечается у половины ВИЧ инфицированных. Это первичный ответ на образование антител. Основной симптом — лимфаденопатия. Слабость, ночная потливость, длительный субфебрилитет. Так же могут быть различные высыпания на слизистой оболочке и кожных покровах, напоминающие инфекционный мононуклеоз или краснуху. Могут быть артралгии, миалгии. Может быть кандидоз полости рта.
Острая фаза длится от нескольких недель до 2-3 месяцев, иногда дольше. Это зависит от состояния иммунитета. Когда иммунитет восстанавливается — острая фаза прекращается.
Бессимптомная стадия. Человек чувствует себя хорошо, и не считает себя больным. Единственный симптом, может быть, увеличение лимфоузлов, если они были увеличены в острую фазу. Если лимфоузлы не были увеличены в острую фазу, то обязательно увеличатся в конце бессимптомной стадии.
Эта стадия длится несколько лет. Может длиться до 10 лет.
Генерализованная лимфаденопатия — характеризуется увеличением двух и более лимфатических узлов, в двух и более разных группах. У взрослых размеры от 1-1,5 см и более, у детей 0,5 см и более.
Лимфатические узлы безболезненны, эластичны, не спаянные друг с другом и окружающими тканями. Они могут то увеличиваться то уменьшаться, это связанно с активностью вируса. Лимфатические узлы могут атрофироваться в последней терминальной стадии ВИЧ. Этот период длится от нескольких лет до 5.
СПИД связанный комплекс – количество Т-4 лимфоцитов 499-200 клеток в 1 мкл крови. Возможно в любой момент возникновение и развитие вторичных инфекций, вызванных условно-патогенной флорой. Грибковые и герпетические поражения кожи и слизистых. Необъяснимая лихорадка более 1 месяца. Необъяснимая диарея более 1 месяца, с потерей массы тела более 10%. Гнойничковые поражения кожных покровов. Повторные фарингиты, отиты, синуситы, которые вначале хорошо поддаются лечению обычными методами, но постепенно приобретают затяжной и упорных характер. Может быть очаговый туберкулёз лёгких, локализованная саркома Капоши.
Без лечения период длится 12-18 месяцев. При лечении можно продлить жизнь на несколько лет.
СПИД – конечная терминальная стадия. Характерны вторичные заболевания, от которых больные и погибают. Это так называемые СПИД-маркерные заболевания. Они возникают при снижении Т-4 лимфоцитов менее 200 клеток в 1 мкл крови. Без лечения этот период длится от нескольких месяцев до 1 года. При своевременно начатом и эффективном лечении больной может прожить до 3-5 лет.
Диагностика ВИЧ СПИД
Для подтверждения диагноза проводят следующие исследования:
- Иммуноферментный анализ (ИФА)
- Иммунный блокинг (ИБ)
- Полимеразная цепная реакция (ПЦР)
Массовым методом обследования является обнаружение антител к ВИЧ при помощи ИФА. Ложно-положительные реакции бывают часто у наркоманов, больных туберкулёзом и у беременных женщин.
Профилактика ВИЧ СПИД
Основной принцип – санитарно-просветительная работа. Все мед работники обязаны проводить санитарно-просветительную работу. Пропаганда безопасного секса, менее опасный секс, правильно пользоваться презервативами, проводить беседы о вреде наркомании, беседы по профилактике ВИЧ инфекции и других инфекционных заболеваний, передающихся половым путём, со всеми группами населения и в первую очередь с молодёжью.
Важным моментом профилактики является выявление ВИЧ инфицированных и больных.
Обязательным обследованием на ВИЧ подвергаются доноры, отдельные категории мед работников, беременные женщины, идущие на плановую операцию.
Профилактика внутрибольничного заражения:
- Обязательное обследование доноров крови и органов в день сдачи и через 6 месяцев.
- Сокращение инвазивных и парентеральных вмешательств. Проводить только по строгим показаниям.
- Обработка мед инструментов многоразового использования согласно действующим приказам и инструкциям.
Защита – презерватив. В настоящее время это единственное средство для защиты от инфекции во время полового контакта. При правильном использовании этих средств контрацепции защита составляет 97%. Многие доктора утверждают, что через поры латекса в презервативе может проникать вирус ВИЧ, а следовательно – появляется риск заражения.
Анализ на ВИЧ. С момента заражения до появления антител проходит от двух до шести недель, а иногда и три месяца. В этот период анализ на ВИЧ может дать отрицательный результат, поэтому рекомендуется его повторить через три месяца.
ПОДРОБНОСТИ
Первые случаи таинственного заболевания зафиксированы в США, Швеции, а также странах «третьего мира» еще в конце 70-х годов. В Советском Союзе первый случай ВИЧ-инфекции был зарегистрирован в 1985 году, до конца 90-х инфекция в СССР и России развивалась медленно, но в начале 2000-х вирус глубоко поразил среду наркоманов и заболеваемость резко подскочила. В РФ ежегодно заболевало от 60 до 80 тысяч человек. Последние годы ситуация остается тревожной, темпы роста ВИЧ-инфекции не снижаются. Ежедневно регистрируется 200–300 новых случаев ВИЧ-инфекции, каждый год 11 тысяч ВИЧ-инфицированных женщин в России рожают детей. В настоящее время на учете состоит 6,5 тысячи ВИЧ-инфицированных детей, 40% из которых – дети-сироты.
Клиника и лечение ВИЧ-инфекции

Е. Л. Голохваcтова, кандидат медицинских наук Городской центр по профилактике и борьбе со СПИДом, Москва Синдром приобретенного иммунодефицита (СПИД) важнейшая мировая медицинская, социальная и политическая проблема ХХ века. В 1981 г.
#01/01 Ключевые слова / keywords: Инфекции, Infection
2001-01-19 00:00
41500 прочтений
Е. Л. Голохваcтова, кандидат медицинских наук
Городской центр по профилактике и борьбе со СПИДом, Москва
Синдром приобретенного иммунодефицита (СПИД) — важнейшая мировая медицинская, социальная и политическая проблема ХХ века. В 1981 г. в «Еженедельном вестнике заболеваемости и смертности», издаваемом в США Центром по контролю за заболеваниями (CDC, Atlanta), появилось первое упоминание о СПИД. В нем говорилось о пневмоцистной пневмонии у мужчин-гомосексуалистов, не имеющих в анамнезе диагнозов врожденного или вторичного иммунодефицитов. Возбудитель Pneumocystis carinii широко распространен на земном шаре среди людей и животных и не является патогенным для лиц с нормальной иммунной системой. Впоследствии появились сообщения о пациентах, у которых наряду с пневмоцистной пневмонией был диагностирован кандидоз. К августу 1981 г. имелась информация уже о 111 таких больных. Кроме того, было описано редкое для данной возрастной группы заболевание — саркома Капоши. Исследователи пришли к выводу о поражении иммунной системы неизвестной этиологии, что было подтверждено иммунологическими исследованиями. Появился термин СПИД — синдром приобретенного иммунодефицита, по-английски AIDS. Середину 1981 г. можно считать началом эпидемии СПИД. Уже тогда были выявлены случаи заболеваний среди инъекционных наркоманов, больных гемофилией, реципиентов донорской крови, новорожденных от матерей из групп риска, сексуальных партнеров лиц, заболевших СПИД. В 1983 г. в лаборатории Люка Монтаньи Института Пастера в Париже был изолирован человеческий Т-клеточный лимфотропный вирус (LAV). Одновременно Роберт Галло и его сотрудники открыли Т-лимфотропный вирус 3 типа (HTLV3), который оказался идентичен первому. В итоге за ним закрепилось название вируса иммунодефицита человека — ВИЧ (HIV). Он относится к подсемейству лентивирусов, семейства ретровирусов, РНК-содержащих, и имеющих ферменты — обратную транскриптазу (ревертазу), интегразу, протеазу. При попадании ВИЧ в живую клетку РНК под воздействием ревертазы превращается в ДНК, которая встраивается в ДНК клетки-хозяина, продуцируя новые вирусные частицы-копии РНК вируса, оставаясь в клетке пожизненно. Ядро клетки окружено оболочкой, содержащей гликопротеид gp120, обуславливающий прикрепление вируса к клеткам организма человека, имеющим рецептор CD4. Этот рецептор несут в основном клетки, циркулирующие в крови, лимфе и тканевой жидкости, а также относящиеся к неспецифическим элементам нервной ткани. Новые вирусные частицы атакуют клетки, вызывая их гибель, нарушая их взаимодействие с другими клетками, что ведет к прогрессирующим нарушениям иммунитета. Большое количество циркулирующих в крови вирусных частиц определяет вероятность быстрого снижения количества иммунных клеток. Учитывая четкую связь между развитием заболевания и снижением у больного количества CD4-лимфоцитов, ученые полагают, что их снижение является главной особенностью патогенеза СПИД. Нарушается также функция лимфоцитов хелперов/индукторов, что приводит к спонтанной активации В-клеток и развитию поликлональной гипергаммаглобулинемии за счет продукции неспецифических иммуноглобулинов. Как следствие, повышается концентрация циркулирующих иммунных комплексов. В результате сдвигов иммунитета снижается сопротивляемость к вторичным инфекциям и опухолям. За счет прямого цитопатического действия вируса или в результате опосредованного действия (аутоиммунные механизмы) возможно поражение клеток нервной системы и различных клеток системы крови, сердечно-сосудистой, костно-мышечной, эндокринной и других систем. На процессы, обусловленные действием ВИЧ, накладывается широкий спектр процессов, вызываемых развившимися вторичными заболеваниями. Все это обуславливает полиорганность поражений и разнообразие клинической симптоматики.
В настоящее время известны два типа вируса — ВИЧ-1 и ВИЧ-2, различающиеся по своим структурным и антигенным характеристикам. Имеются достоверные различия в течении заболевания, вызываемого этими вирусами. Течение инфекции, вызываемой ВИЧ-2, считается более продолжительным. Среди ВИЧ-1 и ВИЧ-2 выделяют большое число генетически различных групп. Как и все ретровирусы, вирус ВИЧ характеризуется высокой изменчивостью. Считается, что в организме человека по мере прогрессирования инфекции, от бессимптомной до манифестной, происходит эволюция вируса от менее вирулентного к более вирулентному варианту. ВИЧ нестоек во внешней среде, чувствителен к внешним воздействиям, практически полностью инактивируется при нагревании выше 56°С в течение 30 мин, погибает при кипячении через 1-3 мин, а также под воздействием дезинфицирующих средств (3%-ный раствор перекиси водорода, 5%-ный раствор лизола, 70%-ный — этилового спирта). Возможно его сохранение во внешней среде в жидкостях, содержащих вирус в высоких концентрациях, таких как кровь и сперма. Губительны для ВИЧ солнечное и искусственное УФ-излучение, а также все виды ионизирующего излучения. В крови, предназначенной для переливания, вирус живет годы, в замороженной сперме несколько месяцев. Появились данные о том, что ВИЧ теряет активность под воздействием защитных ферментов, содержащихся в слюне и поте. Передачи ВИЧ при укусах кровососущих насекомых не происходит.
ВИЧ-инфекция распространена географически повсеместно. Инфекция ВИЧ-1 — антропоноз. Животные в естественных условиях не заражаются ВИЧ-1. Источником ВИЧ-инфекции является ВИЧ-инфицированный человек на всех стадиях заболевания, как в период бессимптомного вирусоносительства, так и во время развернутых клинических проявлений болезни. Восприимчивость к ВИЧ у людей всеобщая. Причиной невосприимчивости к заражению ВИЧ могут быть специфические иммуноглобулины класса А, обнаруживаемые на слизистых оболочках половых органов.
Пути передачи ВИЧ-инфекции: половой, парентеральный, вертикальный. Половой путь передачи реализуется при гетеросексуальных и гомосексуальных половых контактах. Вероятность заражения повышается при воспалительных заболеваниях половых органов. Парентеральный путь инфицирования встречается в основном среди инъекционных наркоманов. Факторами передачи ВИЧ при этом могут быть общие шприцы и иглы, наркотик, в который добавляется кровь. Инфицирование возможно при переливании зараженной крови, ее препаратов, использовании загрязненных кровью медицинских инструментов, не прошедших соответствующую обработку. Факторами передачи вируса могут быть органы и ткани доноров, используемых для трансплантации. Если женщина заражена ВИЧ, то вероятность инфицирования плода составляет около 50%. Ребенок может инфицироваться до, во время и после родов. Контактно-бытовой и воздушно-капельный пути передачи при ВИЧ-инфекции не встречаются.
ВИЧ-инфекция характеризуется многолетним течением, клинически связанным с прогрессирующим снижением иммунитета и приводящим к развитию тяжелых форм оппортунистических заболеваний. До настоящего времени считалось, что в большинстве случаев ВИЧ-инфекция имеет единственный исход — гибель зараженного ВИЧ организма. Однако теория инфекционного процесса допускает существование как маловирулентных или дефектных штаммов ВИЧ, так и устойчивых к инфекции больных. Среднюю продолжительность жизни инфицированного человека оценивают сейчас в 12 лет, однако продолжительность болезни может быть связана с путями заражения, принадлежностью к различным группам населения, возрастом, расовыми особенностями и доступностью медицинской помощи.
Клиника. После инкубационного периода, продолжительностью от 2 недель до 6 и более месяцев, в 50-70% случаев наступает длящийся от нескольких дней до 2 месяцев период первичных клинических проявлений в виде лихорадочного состояния, которое может сопровождаться увеличением лимфоузлов, стоматитом, пятнистой сыпью, фарингитом, диареей, увеличением селезенки, иногда явлениями энцефалита. Во многих случаях может наблюдаться стертое или малосимптомное начало заболевания, однако у большинства зараженных ВИЧ к 6 месяцам от момента инфицирования появляются антитела к ВИЧ.
Ранние клинические проявления ВИЧ-инфекции, за исключением увеличения лимфоузлов, проходят, и затем в течение нескольких лет у зараженных лиц другие клинические признаки ВИЧ-инфекции не обнаруживаются. В этот период сохраняется активность ВИЧ и происходит медленное снижение количества CD4-клеток. Когда защитные силы организма достаточно ослабевают, у пациента начинают возникать разнообразные оппортунистические заболевания, выраженность которых в дальнейшем нарастает по мере снижения количества CD4-клеток. При значительном снижении количества этих клеток развивающиеся оппортунистические поражения приобретают угрожающий для жизни характер. При отсутствии адекватной терапии больной погибает.
Кроме соматических поражений, у больных ВИЧ-инфекцией развиваются нейропсихические изменения, связанные с известием о заражении вирусом, возникает целая группа стрессов, из-за которых нарушаются или прекращаются социальные и межличностные связи заразившихся, снижается уровень их самооценки, угнетается эмоциональный фон, практически меняется жизнь пациентов. Ни одно инфекционное заболевание до настоящего времени не сопровождалось такой выраженной стигматизацией, как ВИЧ-инфекция. Неблагоприятный прогноз заболевания, особенности передачи возбудителя, молодой возраст заразившихся — все эти факторы усугубляют социально-психологическую ситуацию пациентов. При заражении ВИЧ-2 заболевание прогрессирует несколько медленнее. Своевременно и правильно начатое лечение может на несколько лет увеличить продолжительность жизни инфицированных лиц, а также улучшить качество их жизни.
Течение ВИЧ-инфекции многие исследователи пытались отобразить с помощью клинических классификаций. В нашей стране принята следующая классификация ВИЧ-инфекции (В. И. Покровский, 1989).
I. Стадия инкубации.
II. Стадия первичных проявлений:
А — острая лихорадочная фаза; Б — бессимптомная фаза; В — персистирующая генерализованная лимфоаденопатия.
III. Стадия вторичных заболеваний:
А — потеря массы тела менее 10%, поверхностные грибковые, бактериальные, вирусные поражения кожи и слизистых оболочек, опоясывающий лишай, повторные фарингиты, синуситы;
Б — прогрессирующая потеря массы тела более 10%, необъяснимая диарея или лихорадка более 1 месяца, волосатая лейкоплакия, туберкулез легких, повторные или стойкие бактериальные, грибковые, вирусные, протозойные поражения внутренних органов (без диссеминации) или глубокие поражения кожи и слизистых оболочек, повторный или диссеминированный опоясывающий лишай, локализованная саркома Капоши;
В — генерализованные бактериальные, вирусные, грибковые, протозойные и паразитарные заболевания, пневмоцистная пневмония, кандидоз пищевода, атипичный микобактериоз, внелегочный туберкулез, кахексия, диссеминированная саркома Капоши, поражения ЦНС различной этиологии.
IV. Терминальная стадия.
Выделяют также три иммунологические категории в зависимости от уровня СД4-лимфоцитов:
1) более 0,5 х 109/л СД4-клеток в 1 мм 3 крови; 2) от 0,2 до 0,5 х 109/л в 1 мм 3 ; 3) менее 0,2 х 109/л в 1 мм 3 .
Таким образом, каждый больной может быть отнесен к той или иной категории по клиническим и иммунологическим критериям.
В данной классификации учитываются все проявления болезни от момента заражения до гибели больного, включая и те, которые, возможно, еще неизвестны.
Диагностика ВИЧ-инфекции осуществляется путем комплексной оценки эпидемиологических данных, результатов клинического обследования и лабораторных исследований. Диагностика ВИЧ-инфекции включает в себя два последовательных этапа: установление собственно диагноза ВИЧ-инфекции, т. е. определение состояния инфицирования ВИЧ, и установление развернутого клинического диагноза, в т. ч. определение стадии, характера течения ВИЧ-инфекции и прогноза заболевания. Клиническое обследование является обязательным этапом клинической диагностики ВИЧ-инфекции. Эпидемиологических и лабораторных данных может быть достаточно, чтобы организовать противоэпидемические мероприятия, но если не проведено клиническое обследование, невозможно организовать правильное лечение пациента. После установления диагноза ВИЧ-инфекции проводится дальнейшее углубленное обследование, уточняется характер течения заболевания, степень снижения иммунитета, этиология и характер вторичных заболеваний — и назначается соответствующая терапия. Клиническими критериями оценки тяжести течения заболевания является наличие, тяжесть и частота возникновения клинических проявлений заболевания и вторичных поражений. Чем чаще возникают оппортунистические заболевания, тем они тяжелее, и чем хуже они поддаются лечению, тем тяжелее прогноз. К лабораторным критериям оценки тяжести и прогнозирования течения ВИЧ-инфекции относятся определение уровня CD4-лимфоцитов и количества вируса в крови (вирусной нагрузки). Уровень CD4, его изменение позволяют судить о глубине развившегося у больного иммунодефицита, служат критерием для определения вероятности возникновения вторичных заболеваний, помогают определить необходимость не только противоретровирусной терапии, но и химиопрофилактики вторичных заболеваний. Вирусная нагрузка в настоящее время считается одним из наиболее важных критериев течения заболевания. Высокий показатель вирусной нагрузки является наиболее ранним признаком начинающегося прогрессирования заболевания и неблагоприятным прогностическим симптомом. Данный показатель используется для быстрой оценки эффективности противовирусной терапии. Значимым изменением концентрации РНК ВИЧ считается разница в показателе по сравнению с предыдущим уровнем не менее чем в три раза (0,5 log 10). При эффективной противоретровирусной терапии уже к 4 – 8-й неделе отмечается снижение уровня РНК ВИЧ в три-пять раз. К 12 – 16-й неделе лечения у большинства пациентов уровень РНК ВИЧ становится неопределяемым. Острые инфекционные заболевания и вакцинация могут временно повышать уровень вирусной нагрузки.
Лечение. Лечение ВИЧ-инфекции является важнейшей проблемой современной медицины. Хотя в России число ВИЧ-инфицированных в сравнении с другими странами относительно невелико, однако оно неуклонно возрастает. Поэтому всем врачам необходимо иметь представление о лечении ВИЧ-инфекции. В последнее время в средствах массовой информации периодически появляются сообщения о новых противовирусных средствах, позволяющих «излечить» ВИЧ-инфицированных. Примером тому может служить информация о созданном в Армении препарате арменикум. К сожалению, пока нет лекарственных препаратов, которые могли бы полностью избавить пациента от ВИЧ-инфекции, хотя предупреждение ее прогрессирования является вполне реальной задачей. Основные цели терапии ВИЧ-инфекции — предотвратить или отсрочить развитие угрожающих жизни поражений и обеспечить более длительное сохранение качества жизни больного, а также с помощью рациональной терапии и профилактики вторичных заболеваний в сочетании с противоретровирусной терапией добиться ремиссии, восстановления качества жизни и его более длительного сохранения. К основным принципам терапии ВИЧ-инфекции можно отнести: необходимость создания охранительного психологического режима; своевременное начало противоретровирусной терапии и профилактики вторичных заболеваний; тщательный подбор комбинаций лекарственных препаратов; ранняя диагностика и своевременное лечение вторичных заболеваний. Существуют показания для назначения противоретровирусной терапии. Показания и тактика определяются клинической стадией заболевания. Безусловным показанием к противоретровирусной терапии являются: острая ВИЧ-инфекция в клинически выраженной форме (2А) и наличие у больного клинических проявлений оппортунистических заболеваний (3А, 3Б, 3В) ВИЧ-инфекции. При выявлении показаний к проведению противоретровирусной терапии проводится дополнительное обследование больного. Залогом успеха лечения является желание и готовность пациента лечиться, поэтому обязательна психологическая подготовка больного, консультирование его по поводу предполагаемой эффективности, учет противопоказаний и осложнений планируемой терапии. Больным с бессимптомной ВИЧ-инфекцией лечение предлагают, если число CD4-клеток составляет менее 500 в 1 мм 3 или концентрация РНК ВИЧ превышает 20 000 (ПЦР) копий/мл. Остальных пациентов можно лишь наблюдать, хотя некоторые специалисты считают целесообразным назначить им терапию. При бессимптомном течении инфекции ранняя терапия имеет определенные недостатки: ухудшение качества жизни за счет нежелательных эффектов и сложности схем антиретровирусной терапии, возможности раннего развития устойчивости вируса, токсичность противовирусных средств. Если врач и больной приняли решение начать антиретровирусную терапию, то она должна быть агрессивной и обеспечивать максимальное подавление репликации вируса. Современные антиретровирусные препараты можно разделить на три группы.
- Нуклеозидные ингибиторы обратной транскриптазы вируса (зидовудин, диданозин, зальцитабин, ставудин, ламивудин, абаковир).
- Ненуклеозидные ингибиторы обратной транскриптазы (ифавиренц, делавирдин, невирапин).
- Ингибиторы протеазы вируса (индинавир, саквинавир, ритонавир, нельфинавир).
Обратная транскриптаза и протеаза — это ферменты вируса, необходимые для его репликации. Соответственно подавление этих ферментов приводит к замедлению размножения ВИЧ. Наиболее эффективной считают комбинацию одного ингибитора протеазы (например, индинавира или ритонавира) и двух нуклеозидных ингибиторов обратной транскриптазы (зидовудина и диданозина, ставудина и диданозина, ставудина и ламивудина, диданозина и ламивудина, зидовудина и зальцитабина, зидовудина и ламивудина). Альтернативой ингибитору протеазы может быть новый ненуклеозидный ингибитор обратной транскриптазы — ифавиренц. Терапия двумя нуклеозидными ингибиторами обратной транскриптазы уступает по эффективности комбинации трех препаратов, а монотерапия любыми антиретровирусными средствами считается неэффективной (за исключением тех случаев, когда альтернативная терапия невозможна, или во время беременности с целью предупреждения перинатальной трансмиссии). Обсуждается возможность одновременного применения трех нуклеозидных ингибиторов обратной транскриптазы, например, абакавира, зидовудина и ламивудина. Однако, по мнению экспертов, в настоящее время все же предпочтительно использование препаратов разных классов. Все антиретровирусные средства следует назначать одновременно в максимальной дозе (исключение составляют ритонавир и невирапин, дозы которых могут быть увеличены). При клинических проявлениях ВИЧ-инфекции антиретровирусная терапия показана всем больным. Необходимо использовать наиболее мощную комбинацию препаратов, обеспечивающих максимальное подавление репликации вируса. Больным СПИД часто приходится назначать не только противовирусные средства, но и препараты для лечения оппортунистических инфекций. В таких случаях необходимо учитывать взаимодействие между ними, а также возможность возникновения сходных нежелательных эффектов. Например, рифампицин, который применяется при лечении активного туберкулеза, снижает уровень ингибиторов протеазы в крови. Последние, в свою очередь, нарушают метаболизм рифампицина. Мощная противовирусная терапия восстанавливает иммунную функцию больного. Усиление иммунологического и/или воспалительного ответа может привести к появлению новых симптомов у больных с субклиническими оппортунистическими инфекциями (например, ЦМВ). Целесообразно продолжить антиретровирусную терапию и провести адекватное лечение оппортунистической инфекции. Иногда по тем или иным причинам приходится прерывать антиретровирусную терапию. Достоверных сведений о том, на сколько дней, недель или месяцев можно без последствий отменить один препарат или всю комбинацию, нет. Если возникает необходимость в прерывании терапии на длительный срок, то теоретически лучше отменить все препараты, чем продолжать терапию одним или двумя антиретровирусными средствами. Такой подход позволяет свести к минимуму риск появления устойчивых штаммов вируса. Зачастую врачи сталкиваются с тем, что выбранная схема терапии не всегда дает достаточный вирусологический и иммунологический эффект, что вынуждает менять лечение. Наиболее важным критерием эффективности терапии является динамика вирусной нагрузки. Подтвержденное клинически значимое повышение концентрации РНК ВИЧ в плазме, которое нельзя объяснить интеркуррентной инфекцией или вакцинацией, указывает на неэффективность лечения (независимо от динамики числа CD4-клеток). При выборе новой схемы лечения необходимо учитывать причины ее изменения. Если терапия давала вирусологический эффект, но вызывала выраженные побочные реакции, то целесообразно отменить препарат, который был причиной нежелательных явлений, и назначить другое средство того же класса, но с иным профилем токсичности и переносимости. Если терапия привела к выраженному подавлению репликации вируса, но является неадекватной с современной точки зрения (например, два нуклеозидных ингибитора обратной транскриптазы или монотерапия), то возникает вопрос: продолжать проводимую терапию или добавить другие средства. Большинство экспертов полагают, что неадекватная терапия в конечном итоге окажется неэффективной, и считают вторую тактику целесообразной. При неэффективности первоначального лечения предпочтительно полностью заменить неадекватную схему. Особое беспокойство вызывает возможность перекрестной устойчивости к различным ингибиторам протеазы. Имеются свидетельства того, что штаммы вируса, которые приобрели резистентность к одному препарату группы, обладают пониженной чувствительностью или устойчивы к большинству или всем ингибиторам протеазы. В связи с этим многие эксперты считают целесообразным включать два ингибитора протеазы в новые схемы лечения. Антиретровирусная терапия у больных острой ВИЧ-инфекцией снижает вирусную нагрузку и благоприятно влияет на иммунную функцию, однако отдаленный клинический эффект подобной терапии изучен недостаточно. Многие эксперты считают целесообразным продолжать лечение неопределенно долгое время, т. к. после прекращения терапии виремия может появиться вновь или возрасти.
В настоящее время существует острая потребность в новых способах лечения, которые были бы эффективны для постоянно растущего числа ВИЧ-инфицированных пациентов, уже леченных вышеупомянутыми препаратами. Получены данные о новом классе противовирусных средств — это ингибитор фузии (препарат Т-20), который применялся в комбинации с традиционными препаратами. В отличие от других препаратов для лечения ВИЧ-инфекции, которые блокируют репликацию однажды попавшего в клетку человека вируса, Т-20 представляет собой пептид, препятствующий проникновению вируса в клетку.
Обратите внимание!
- ВИЧ-инфекция географически распространена повсеместно
- Источником ВИЧ-инфекции является ВИЧ-инфицированный человек на всех стадиях заболевания, от бессимптомного вирусоносительства до развернутых клинических проявлений
- Инкубационный период длится от 2 недель до 6 месяцев
- Антитела к ВИЧ появляются у большинства инфицированных к 6-му месяцу от момента заражения
- Диагностика ВИЧ-инфекции комплексная, включает результаты эпидемиологических, клинических и лабораторных данных
- Основные задачи терапии ВИЧ-инфекции — предотвращение или максимальная отсрочка развития угрожающих жизни состояний
Источник https://probolezny.ru/spid/
Источник http://crpnao.ru/profilaktika-vich-infektsii/26-spid-vsjo-o-vich-infektsii
Источник https://www.lvrach.ru/2001/01/4528452