Синусовая тахикардия сердца: что это такое, симптомы и лечение
Н ормальной частотой сердечных сокращений (согласно ВОЗ) признан интервал от 60 до 89 ударов в минуту или чуть более того. Все что выше — уже тахикардия (обычно от 100 уд. в мин.), ниже — брадикардия. Оба состояния — разновидности аритмии.
Синусовая тахикардия сердца — это увеличение частоты сокращений органа до 100 ударов в минуту и выше при правильном ритме.
Термин «синусовая» указывает на этиологию процесса. То есть локализуется болезнетворное изменение в естественном водителе — синусовом узле. Это учитывается и при определении формы патологии, и при подборе терапевтической тактики.
Согласно статистике (по европейским данным), синусовая или синусоидальная тахикардия встречается у 15% пациентов, многие ее не замечают, ввиду малой интенсивности проявлений.
Только в 40% клинических ситуаций процесс имеет патологические причины. Остальных 60% — временное явление, связанное с физиологией (идиопатическая тахикардия). Большая часть пациентов, согласно уже американским источникам, находятся на территории северных регионов (в том числе в России, Китае, Скандинавских странах).
Формы заболевания и механизм развития
Типы патологического процесса выделяются на основании частоты сердечных сокращений.
Исходя из этого критерия, называют три основных разновидности:
- Слабо выраженную. ЧСС не превышает 110 ударов в минуту.
- Умеренная тахикардия. Частота более 130 уд. в мин.
- Выраженная. От 131 ударов в минуту.
Иные классификации не имеют большого клинического значения. Можно подразделить синусовую тахикардию на первичную, не зависящую от прочих факторов, она развивается сама по себе, и вторичную (обусловлена тем или иным заболеванием, кардиального или внесердечного (чаще) происхождения).
Механизм становления проблемы всегда одинаков. За нормальный ритм отвечает особое скопление чувствительных клеток или так называемый синусовый узел. Он генерирует электрические импульсы.
Теоретически, сердце может работать автономно в течение длительного времени. Это доказывается вегетативным существованием пациентов с диагностированной смертью головного мозга, но сохранным стволом, ответственным за поддержание деятельности сердца в принципе.
От синусового узла по пучкам Гиса импульс передается на иные структуры, и так по всему мышечному органу, пока не произойдет полного сокращения. Цикл длится постоянно. Момент удара — систола, расслабления — диастола. Это позволяет сердцу работать бесперебойно на протяжении десятков лет.
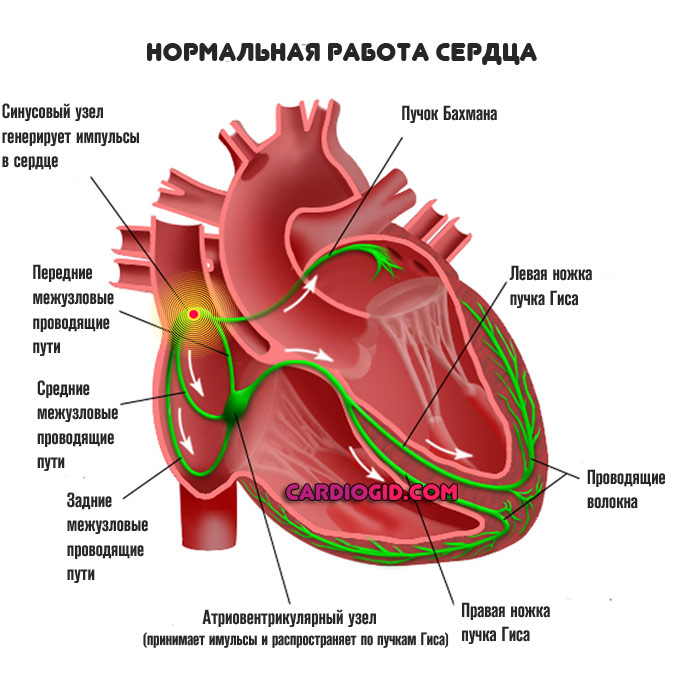
В результате нарушения проводимости в тканях или патологического или естественного возбуждения синусового узла происходит ускорение частоты сокращений, порой до существенных отметок.

Причины и факторы развития
Как уже отмечено, бывают двух типов.
Физиологические
Не связаны с какими-либо заболеваниями. Тахикардия синусовая естественного рода отличается 3-я моментами:
- Возникает внезапно, так же быстро прекращается.
- Не сопровождается выраженными симптомами. Возможны минимальные проявления, вроде одышки или потливости.
- Не несет опасности для здоровья и жизни.
Среди факторов становления:
- Интенсивная физическая нагрузка . Обычно имеет неадекватный характер. Не тренированность тела, соматические заболевания и иные моменты существенно ограничивают функциональную активность сердца. При этом орган пытается компенсировать хотя бы часть ослабленного кровообращения за счет увеличения частоты сокращений. Ничем хорошим, по понятным причинам, это закончиться не может. Кардиогенный шок, инфаркт или инсульт. Нагрузку нужно дозировать и повышать постепенно, лучше по выверенной схеме. При некоторых болезнях, вроде гипертонии это и вовсе противопоказано.
- Злоупотребление кофеином в этот день или накануне. Взрослым пациентам с патологиями сердечнососудистой системы подобные напитки нельзя в принципе. Другим же разрешается, но с ограничениями. Синусовая тахикардия в такой ситуации купируется подручными средствами и вагусными приемами.
- Стресс, интенсивная психоэмоциональная нагрузка. Дает незначительное ускорение сердечной деятельности, за счет долговременного повышения концентрации стимулирующих гормонов. Симптоматика минимальна, но пациент чувствует биение в груди, что не есть норма.
- Нервное потрясение. Сиюминутного характера. Может иметь разные формы и черты, это вопрос уже психологического, а не медицинского плана. Результатом оказывается лавинообразный рост количества кортизола и адреналина в кровеносной системе. Отсюда вегетативные проявления: обморок, сердцебиение, потеря ориентации в пространстве, также деперсонализация и психические отклонения преходящего типа.
- Ночные страхи или кошмарные сны. Вызывают временное увеличение частоты сердечных сокращений. Не несут какой-либо опасности здоровью и жизни. Все проявления проходят за 2-3 минуты или даже быстрее.
Синусовая тахикардия, в какой-то мере «правильная». Потому как возбуждается основной водитель ритма. Это физиологично, хотя и может быть опасно. Куда хуже, если в процесс включаются желудочки или предсердия. Такие патологии куда труднее диагностируются и сложнее лечатся.
Болезнетворные факторы
Возможны следующие соматические проблемы:
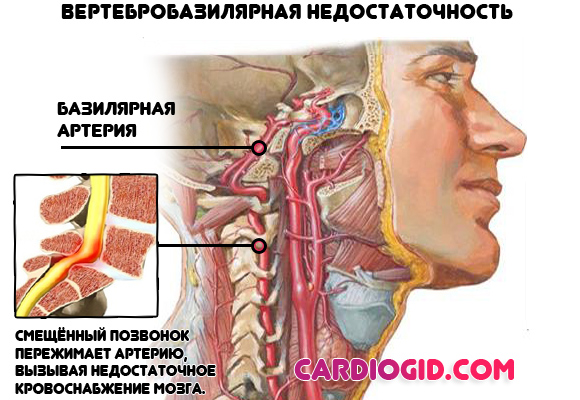
- Остеохондроз и вертебробазилярная недостаточность. Напрямую влияют на качество мозгового кровообращения и питание церебральных структур, отчасти отвечающих за стимулирование сердечной деятельности. Симптомы на ранних стадиях смазаны, полная клиническая картина включает в себя боли в шее, голове, обмороки, вертиго, парестезии (немеют пальцы).
- Иные неврологические состояния. От опухолей мозга до эпилепсии. Диагностика под контролем профильного специалиста путем ЭЭГ, КТ, МРТ, оценки статуса.
- Скачки артериального давления. Также стойкие повышения или снижения показателя тонометра. Опасно как то, так и иное. Гипотоникам не стоит надеяться на чудо. Проявления, на удивление, почти идентичны. Среди симптомов: головная боль, вертиго, тошнота, рвота, слабость, вялость, сонливость, обмороки, потемнения в глазах и шум в ушах.
- Недостаточное питание организма в результате анорексии, злокачественных процессов в терминальной фазе, проблем с желудочно-кишечным трактом. Кахексия проявляет себя не сразу, а спустя какое-то время. Восстановление адекватной трофики тканей — задача лечения. И тут возникают проблемы: желудок способен принимать пищу, но стенки атрофированы, возможен разрыв. Таких пациентов кормят с осторожностью, в строго выверенном количестве.
- Пороки сердца врожденные и приобретенные. Среди них масса вариантов, многие вообще не дают о себе знать, единственный симптом — остановка работы. Диагностика постфактум на столе у патологоанатома.
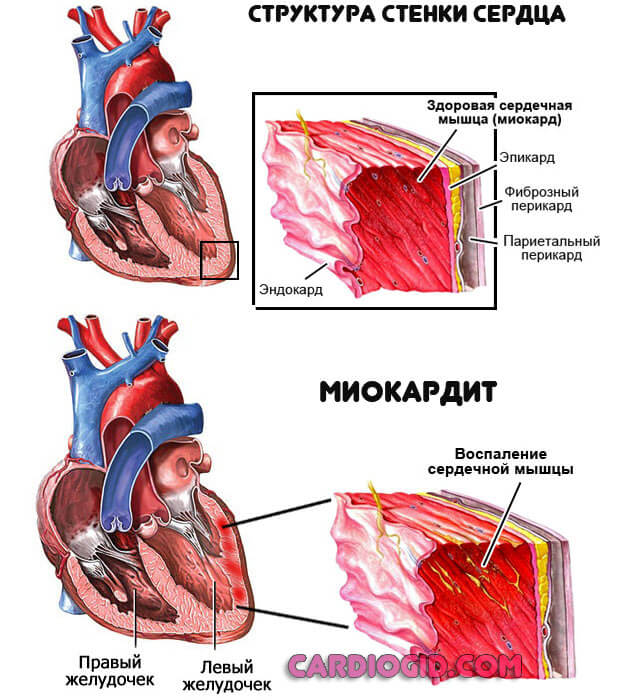
- Эндокардиты, миокардиты . Воспалительные поражения кардиальных структур. Обычно инфекционного, реже аутоиммунного происхождения. Вне лечения приводят к разрушению миокарда или предсердий. Единственный способ восстановления — сложное и дорогостоящее протезирование.
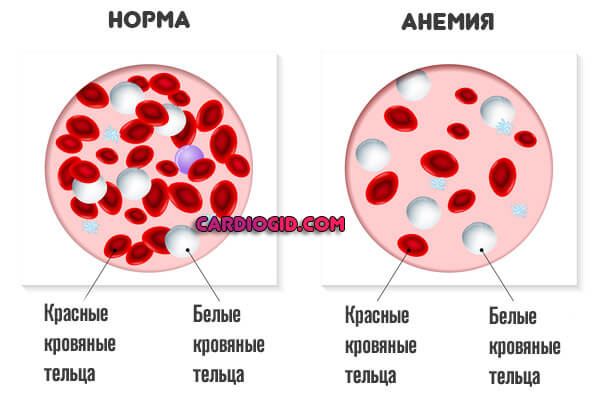
- Анемические процессы. В результате недостатка витамина B12 (мегалобластный тип) или железа (железодефицитарная разновидность). Сами по себе подобные явления — результат недостаточно качественного питания или регулярных кровотечений (менструальный цикл не в счет).
- ХОБЛ, патологии легочной артерии . Обычно идут рука об руку. Потому хроническим курильщикам лучше быть начеку. Возможны стремительные, но тихие изменения в структурах дыхательных путей. Обнаружить их удается уже на поздних стадиях. Если имеется одышка после незначительной физической нагрузки, проблемы с сердечной деятельностью, бледность кожи, холодность пальцев рук или ног, лучше обратиться к пульмонологу. Следующий шаг — отказ от пагубной привычки.
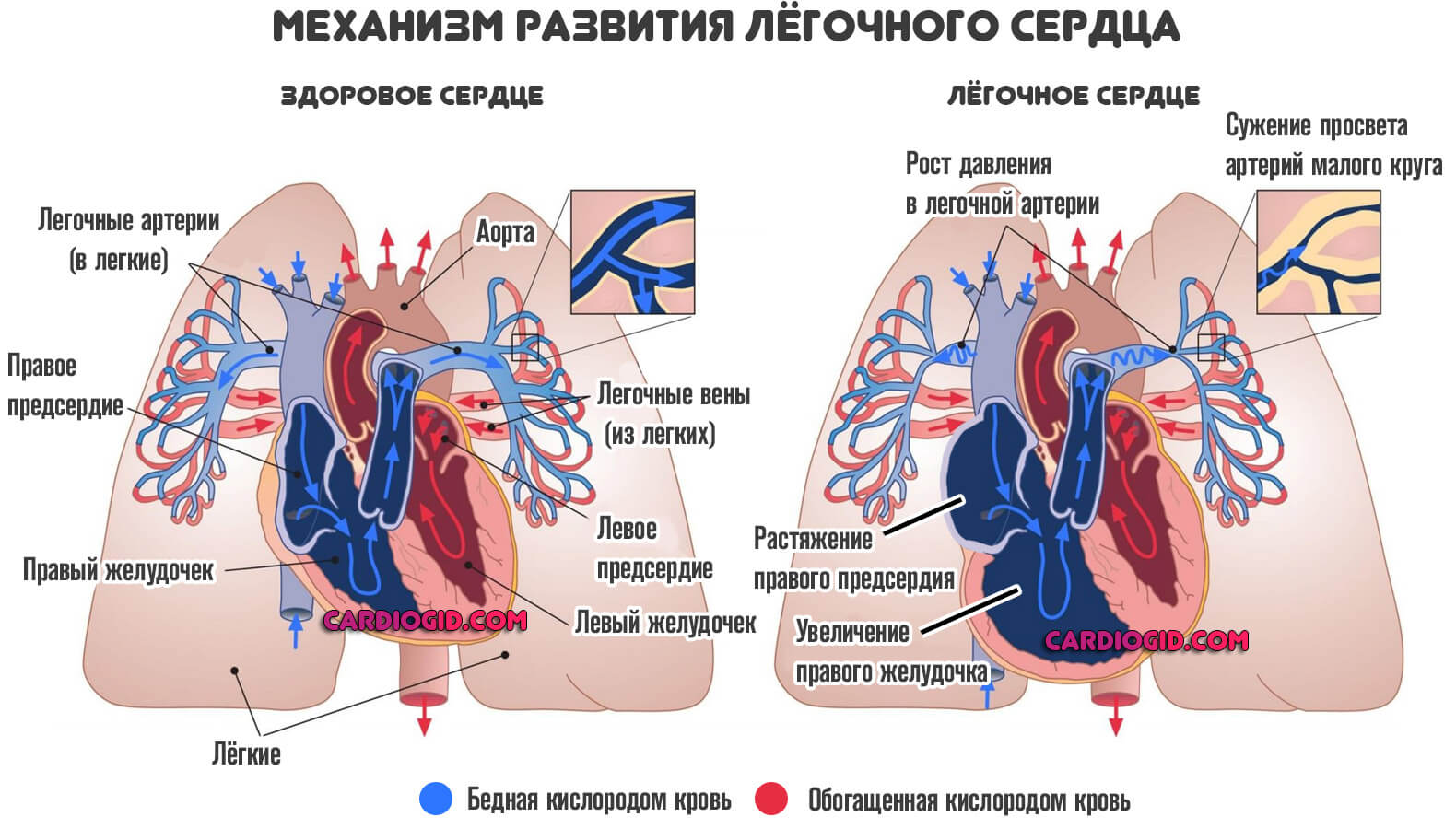
- Метаболические проблемы. Внешне проявляются ожирением различной степени тяжести. Коррекции подлежит питание. Также требуется лечение. Обычно этиология процесса эндокринная или смешанная.
- Инфекционные явления. Даже простуды достаточно для повышения скорости сердечной деятельности. Такая тахикардия стойкая сама по себе, трудно купируется даже препаратами, не говоря о «бабушкиных» рецептах и вагусных приемах. Необходимы дезинтоксикационные мероприятия, то есть борьба с первопричиной.
- Гиперкортицизм, гипертиреоз . Избыток гормонов надпочечников и щитовидной железы соответственно.
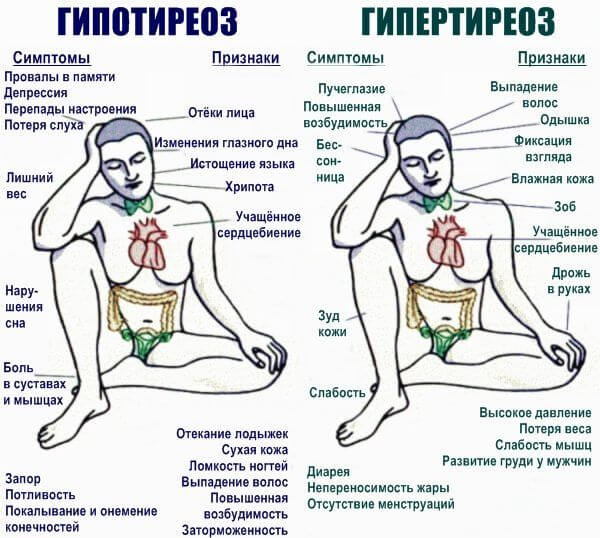
Наконец есть и регулируемые, управляемые факторы: курение, алкоголизм, употребление наркотиков. Крайне не рекомендуется бесконтрольно принимать антигипертензивные средства, диуретики, тонизирующие препараты.
Симптомы
Синусовая форма тахикардии может течь постоянно или приступообразно (пароксизмальная форма). В первом случае пациент быстро перестает ощущать проблему, поскольку организм адаптируется. Важно своевременно поймать проявления.
- Паническая атака. Обусловлена нарушением кровотока в головном мозге. Сопровождается сильным чувством страха, желанием спрятаться. Чреваты суицидальными попытками, но сами по себе подобные признаки опасности не несут. Все проходит бесследно по окончании острого периода.
- Ощущение биения сердца в груди. Крайне дискомфортный момент, существенно снижающий качество жизни.
- Боли за грудиной ноющего или давящего характера. Могут указывать на инфаркт миокарда. Если появился подобный признак, тем более длится свыше 15-20 минут, стоит вызвать скорую помощь.
- Головокружение без видимых причин.
- Слабость и сонливость.
Объективно можно обнаружить еще и дополнительную аритмию (неравные промежутки между ударами сердца), падение артериального давления на 20-30 мм ртутного стола от нормы.
Первая помощь при приступе
Если синусовая тахикардия уже укоренилась в организме, то есть проявляет резистентность (невосприимчивость к лечению), прока от представленных рекомендаций мало. В остальных ситуациях имеет смысл попробовать купировать эпизод своими силами.
Необходимо четко придерживаться алгоритма:
- Измерить артериальное давление и частоту сердечных сокращений. Это важно для последующей оценки эффективности терапии.
- Принять таблетку бета-блокатора (Анаприлин или Карведилол). Строго одну, превышать дозировку нельзя.
- Выпить чай со зверобоем, ромашкой, валерианой, пустырником и перечной мятой. Съесть 2 ложки лимона с медом.
- Принять горизонтальное положение, меньше двигаться.
- Применить вагусные приемы: надавить на глазные яблоки с небольшой силой, на 10-15 секунд, и так продолжать в течение 5 минут. Мерно дышать (5 сек на каждый элемент цикла), повторять на протяжении 10 мин.
Еще раз оценить уровни АД и ЧСС. В отсутствии эффекта или при усугублении процесса вызывать скорую помощь. Эксперименты над организмом ставить не рекомендуется.
Диагностика
Проводится под контролем кардиолога в стационарных или амбулаторных условиях. По мере надобности привлекаются эндокринолог и специалисты иного профиля.
В качестве схемы обследования можно представить такой перечень:
- Устная оценка жалоб больного с фиксацией симптомов письменно.
- Сбор анамнеза. Стандартное уточнение вероятных причин патологического процесса. Рассказывать нужно все. Отделять зерна от плевел будет врач.
- Измерение артериального давления, частоты сердечных сокращений.
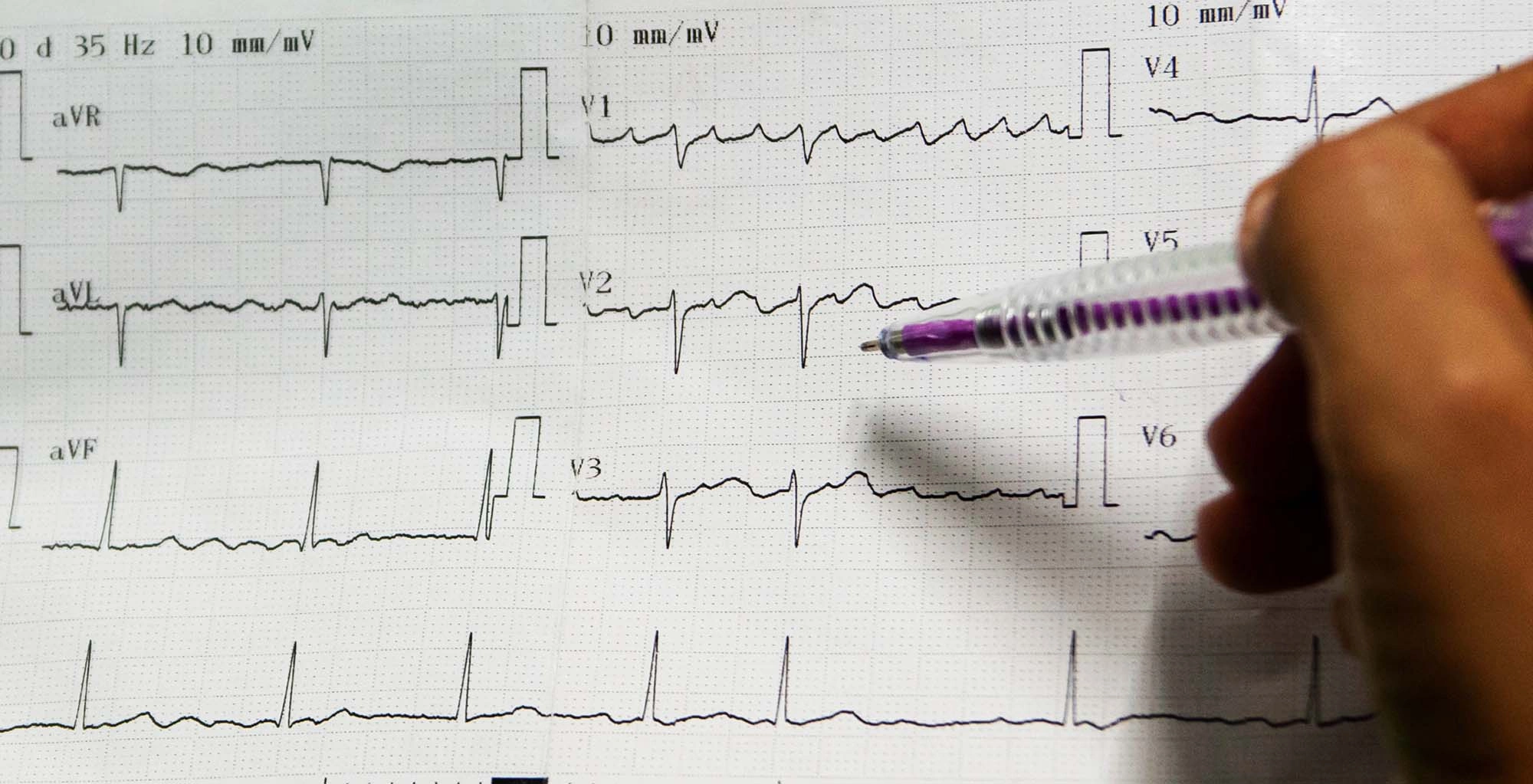
- Электрокардиография. В отсутствии тахикардии на текущий момент, ЭКГ снимается с нагрузочными тестами (наиболее щадящий — велоэргометрия).
- Эхокардиография. Ультразвуковой способы оценки состояния структур мышечного органа.
- При гипертензии и легочных проблемах картина становится очевидной даже для малоопытного диагноста.
- Ангиография.
- КТ.
- Анализ крови общий, на гормоны, биохимический.
По мере необходимости назначаются и иные исследования.
Терапевтическая тактика
Лечение синусовой тахикардии разнородно, существует несколько путей устранения состояния.
Медикаментозное воздействие
Применяются препараты ряда фармацевтических групп:
- Адреноблокаторы. Карведилол, Анаприлин. Предотвращают повышение артериального давления и стимуляцию синусового узла.
- Антиаритмические средства: Амиодарон и аналоги.
- Блокаторы кальциевых каналов. Дилтиазем, Верапамил.
- Сердечные гликозиды: Дигоксин и настойка ландыша.
- Седативные средства и транквилизаторы: пустырник, валериала, Диазепам и иные.
- Магниево-кальциевые комплексы (Аспаркам, Магнелис).
Важна системность применения. Используются либо все группы лекарств, либо несколько. Конечный перечень препаратов, их комбинацию и дозировки подбирает врач.
Оперативное вмешательство
- При врожденных и приобретенных пороках — их устранение.
- Разрывы тканей — нормализация анатомической целостности.
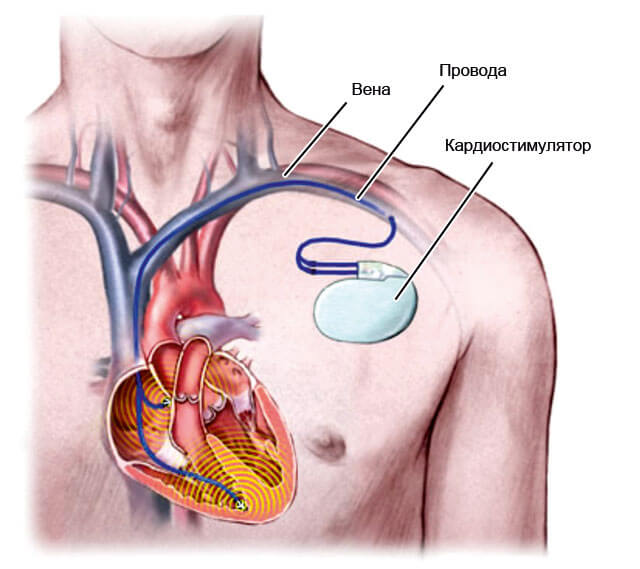
- Выраженная синусовая тахикардия купируется путем имплантации кардиостимулятора или искусственного водителя ритма.
- Разрушение предсердий — протезирование.
Методики применяются в крайних случаях.
Народные рецепты
- Анис, календула и валериана. По 50 г каждого компонента, 300 мл воды. Пить по 2 ч.л. 3 раза в день на протяжении месяца.
- Пустырник, перечная мята и зверобой. 100 г измельченного сырья, 0.5 л кипятка. Принимать по стакану-два в сутки.
- Мелисса. Отвар (200 граммов на 500 мл воды). Употреблять по половине стакана в день.
- Лимон с медом и курагой. В произвольном количестве.
Применение данных рецептов — не основное лечение, а подспорье к нему, основная цель — симптоматическая помощь.
Изменение образа жизни
- Отказ от вредных привычек.
- 8-и часовой сон.
- 2-х часовая физическая активность в сутки (прогулки).
- Правильные питьевой режим (1.8-2 литра в сутки).
- Отказ от большого количества соли (не более 7 гр. в день).
- Крупы, каши (кроме манной, ее только в умеренных пределах).
- Кисломолочные продукты (минимально жирные).
- Масла, в том числе сливочное.
- Яйца вареные.
- Сухофрукты, орехи, мед.
- Хлеб грубого помола.
- Мясо нежирное и супы на его основе.
- Ягоды.
- Рыба.
- Жареное.
- Копченое.
- Полуфабрикаты, консервы.
- Соль более 7 граммов в сутки.
- Жирное мясо.
- Сладости.
- Шоколад.
- Чай.
- Кофе.
- Энергетики.
- Фаст-фуд.
Рекомендованы лечебные столы №3 и №10 , с незначительной коррекцией меню в обе стороны. Лучше под контролем диетолога. Важно не есть на ночь, отказаться от обильного ужина. Питаться дробно по возможности.
Прогнозы и осложнения
Синусовая тахикардия несет опасность при длительном течении. Вероятность фатальных последствий — 3-7%. Грамотное лечение сокращает риски в несколько раз.
Вероятные последствия при отсутствии терапии:
- Остановка сердца.
- Кардиогенный шок.
- Инфаркт.
- Инсульт.
- ИБС и прелести с ней связанные.
- Резистентность тахикардии к медикаментам.
Профилактика
- Отказ от курения, алкоголя.
- Нормализация рациона.
- Питьевой режим 2 л в сутки.
- Ограничение соли.
- Физическая активность (2 часа прогулов в день).
- Полноценный сон.
- Избегание стрессов и перегрузок.
Синусовая тахикардия означает повышение частоты пульса свыше 100 ударов в минуту в результате нарушения проводимости синусового узла, или его естественном возбуждении.
Опасность минимальна, но всегда есть риски. Потому смотреть на проблему сквозь пальцы не стоит. Лечение у кардиолога — наиболее верное решение.
Материалы по теме:
- Таблица норм пульса по возрасту и причины отклонения ЧСС в большую и меньшую стороны
- Причины учащенного сердцебиения, что можно сделать дома и когда нужно лечение
- Низкий пульс при нормальном давлении: причины редкого ЧСС, как его повысить дома и какие симптомы требуют обращения к врачу
- Симптомы тахикардии сердца, что можно сделать в домашних условиях и какое лечение нужно в дальнейшем
- Синдром укороченного интервала PQ на ЭКГ: что это, симптомы, лечение и возможные последствия
- Что делать, если пульс 100 ударов в минуту в состоянии покоя и какие причины его вызывают
- Пульс 50: это нормально или нет? Причины и что делать при низком ЧСС
Врач отоларинголог. В 1999-2005 обучалась в медицинском университете Белостока. Награждена почетной грамотой ректора AMB за лучшую успеваемость.Последипломную стажировку в 2005-2006 годах проходила в больнице Университета в Белостоке по специализации в оториноларингологии на кафедре отоларингологии и онкологии.Член Польского общества оториноларингологов хирургов головы и шеи. Участник многих курсов в области оториноларингологии.
Добавить комментарий Отменить комментарий
Структура центра
- Поликлиника
- Педиатр, детский инфекционист
- Детский оториноларинголог
- Детский невролог
- Нейрохирург
- Уролог
- Офтальмолог
- Кардиолог
- УЗИ диагностика
- Рентген
- Лабораторные исследования
- Детский дерматолог
- Приемное отделение
- Стационарное отделение
- Отделение интенсивной терапии
- Правила внутреннего распорядка
- Самостоятельно
- Ваша страховая компания
- Стоимость услуг
Только для детей Центрального района
вызов ЛОР-врача на дом
1200 рублей
Осмотр ЛОР-врача в нашем центре
800 рублейЧто такое синусовая тахикардия: почему появляется и в чем ее опасность
Учащенное сердцебиение, свойственное тахикардии, часто становится сигналом для беспокойства. Однако не всегда такая аритмия является опасной для жизни. В одних случаях она свидетельствует о переутомлении или попадании в стрессовую ситуацию, а в других – о развитии патологий сердца и внутренних органов. Если болезнь возникает приступообразно, то может быть диагностирована пароксизмальная синусовая тахикардия. Она имеет правильный ритм, но отличается от обычной формы резким появлением и исчезновением.
Что это такое
Синусовая тахикардия (иначе называется тахиаритмией) — это увеличение частоты сердечных сокращений (ЧСС) выше 90 ударов в минуту.
По сути синусовая тахикардия является физиологическим ответом на различные факторы, от эмоционального переживания и приема капель против насморка до тяжелых заболеваний сердца.
В зависимости от причины СТ может быть преходящей (например, при выполнении физического упражнения) или постоянной.
Чаще всего СТ — это проявление синдрома автономной дизрегуляции, при котором клетки проводящей системы сердца обладают повышенной чувствительностью к разным факторам.
По распространенности СТ занимает первое место среди всех видов аритмий. Преимущественно ей страдают женщины.
Многие пациенты меня спрашивают о том, опасна ли синусовая тахикардия. Я отвечаю, что СТ можно считать относительно безопасной, однако сам факт ее наличия может свидетельствовать о серьезном заболевании и быть первым его проявлением.
Длительное течение (месяцы, годы) СТ неблагоприятно сказывается на состоянии сердечной мышцы (миокарда), так как учащенное сердцебиение в несколько раз повышает потребность миокарда в кислороде. Последствиями этого могут стать дистрофия миокарда и ухудшение его насосной функции. Поэтому СТ пагубно сказывается на здоровье людей (особенно пожилых) с кардиологическими патологиями (ишемическая болезнь, хроническая сердечная недостаточность, пороки сердца).
Хочу подчеркнуть, что ЧСС выше 90 у детей младше 7 лет не является отклонением. Для них нормальным сердцебиением считается уровень выше 100 в минуту. В интернете можно найти специальные таблицы норм ЧСС для детей разных возрастов.
Причины появления и основные виды
Факторы, состояния или заболевания, которые могут вызвать СТ:
- физическая нагрузка или эмоциональное переживание;
- невротическое состояние — тревожность, страх, депрессия;
- болезни сердца — сердечная недостаточность, пороки, миокардит и т. д.;
- курение, употребление алкоголя, кофе, энергетических напитков;
- лекарственные препараты — снижающие давление, сосудосуживающие капли в нос, ингаляторы от бронхиальной астмы;
- заболевания эндокринной системы — повышенная функция щитовидной железы (гипертиреоз); опухоль надпочечников, вырабатывающая адреналин (феохромоцитома); недостаток гормона, удерживающего воду в организме (несахарный диабет);
- обезвоживание;
- инфекции;
- лихорадка;
- анемии.
В зависимости от причины выделяют физиологическую и патологическую СТ. Однако я считаю такое разделение весьма условным. Например, физическая нагрузка стимулирует сокращение сердца, потому что скелетным мышцам для выполнения работы нужно большое количество кислорода. Это физиологическая СТ. А, скажем, при тяжелой анемии или сильном обезвоживании все клетки организма также нуждаются в кислороде. И в этом случае увеличение ЧСС выступает как компенсаторный механизм, но такая тахикардия считается патологической.
По течению выделяют непрерывную и приступообразную (пароксизмальную) СТ. Также отдельно выделяют неадекватную, или непропорциональную, СТ, при которой уровень увеличения ЧСС не соответствует степени нагрузки (физической, эмоциональной или фармакологической). Например, при ускоренной ходьбе или легкой пробежке на небольшую дистанцию ЧСС достигает цифр 160—180 в минуту. При этом в спокойном состоянии сердцебиение нормальное (от 60 до 90), а иногда даже сниженное (брадикардия).
Также существует особый вариант СТ — синдром постуральной ортостатической тахикардии (СПОТ). Этот синдром характеризуется увеличением ЧСС больше 120/мин. при переходе из горизонтального положения в вертикальное. СПОТ обусловлен нарушением регуляции тонуса сосудов, в результате чего когда человек встает, кровь под действием силы тяжести перераспределяется в нижние части тела, и только спустя некоторое время кровообращение нормализуется.
Симптомы и признаки состояния
Зачастую СТ никак себя не проявляет и человек прекрасно себя чувствует. Некоторых пациентов беспокоят учащенное сердцебиение, усталость, головокружение, тошнота. У людей, страдающих неврозами, это может сопровождаться чувством страха.
При СПОТ эти симптомы возникают, когда человек долго лежал, а затем резко встал, но они быстро проходят (через несколько минут).
Часть больных мне рассказывают, что они испытывают затруднение дыхания и боли в сердце, могут даже упасть в обморок из-за снижения артериального давления.
При СТ может утяжеляться течение кардиологического заболевания.
Помимо этих жалоб, у пациентов с синдромом автономной дизрегуляции имеется множество других симптомов: зябкость, холодные конечности, ощущение покалывания в руках и ногах, разнообразные расстройства со стороны желудочно-кишечного тракта (отрыжка, метеоризм, тяжесть в животе, непостоянные запоры или диарея) при отсутствии подтвержденного гастроэнтерологического заболевания, потливость, нарушение менструального цикла у женщин.
Каких-либо специфических изменений на кардиограмме, кроме увеличения ЧСС, при СТ нет.

Пароксизмальный вариант
Приступообразно протекающая СТ носит название синоатриальная реципрокная тахикардия (СРТ). Это достаточно редкая форма: среди всех видов пароксизмальных тахикардий она составляет около 2—3 %. Ее отличительная черта — внезапное начало и прекращение тахикардии.
Такой тип течения я встречаю только у людей, имеющих сердечную патологию.
Так как эта тахикардия начинается остро, клинические проявления (головокружение, затруднение дыхания, боли в сердце) выражены ярче, чем при простой СТ. Хотя возможны и бессимптомные приступы.
При СРТ на электрокардиограмме всегда перед пароксизмом присутствует предсердная экстрасистола.
Умеренная тахикардия
Незначительное увеличение ЧСС (от 90 до 110) называется умеренной тахикардией. Причины ее возникновения ничем не отличаются от обычной СТ. Она может отражать тяжесть заболевания или состояния, вызвавшего учащение сердцебиения.
Хотя большинство пациентов могут и не чувствовать умеренную тахикардию, она требует такого же внимания, что и СТ.
Советы специалиста: «5 признаков того, что пора к врачу»
Само по себе учащение сердцебиения не обязательно свидетельствует о какой-то болезни. Важно, при каких обстоятельствах это происходит и чем сопровождается. Ниже приведены ситуации, при которых необходимо обратиться к врачу:
- учащенное сердцебиение появляется в покое;
- увеличение ЧСС сопровождается сильной болью в сердце;
- человек часто теряет сознание;
- тахикардия возникает резко и внезапно и так же прекращается;
- увеличение ЧСС ухудшает симптомы имеющейся кардиологической патологии.
Как лечат синусовую тахикардию
Так как синусовая тахикардия имеет множество причин, в первую очередь необходимо выяснить, из-за чего она развилась.
Лечение синусовой тахиаритмии включает немедикаментозные и медикаментозные способы. Нелекарственное лечение подразумевает отказ от курения, ограничение употребления алкоголя, исключение из рациона кофе.
Терапия основного заболевания быстро приводит к нормализации ЧСС.
Если СТ возникла на фоне невротического состояния, применяются успокоительные лекарственные средства (транквилизаторы) и антидепрессанты («Флуоксетин») в виде таблеток.
Пациентам с синдромом постуральной тахикардии я рекомендую принимать контрастный душ, потреблять достаточное количество воды и соли. Если это оказалось неэффективным, я назначаю «Флудрокортизон» — минералокортикоидный гормональный препарат, позволяющий удерживать жидкость в сосудистом русле.
Для снятия приступа СРТ очень хорошо помогает вагусная проба Вальсальвы — натуживание лица с раздуванием щек в течение 20—30 секунд после максимального вдоха.
Если СТ сопровождается тяжелой симптоматикой (плохо переносится пациентом), я использую лекарственные средства (ЛС).
В своей практике я отдаю предпочтение бета-адреноблокаторам – «Бисопролол» («Конкор»), «Метопролол», «Небиволол». Эти препараты снижают чувствительность сердца к различным стимулирующим факторам, а также замедляют проведение нервных импульсов в проводящей системе.
Бета-адреноблокаторы прекрасно подходят людям как без кардиальной патологии, так и с заболеваниями сердца (хроническая сердечная недостаточность). Однако в ряде случаев они противопоказаны, например людям с тяжелыми бронхообструктивными болезнями (ХОБЛ, бронхиальная астма).
Хорошим «пульсурежающим» действием обладает «Ивабрадин» («Кораксан») — блокатор If-каналов синусного узла. Также неплохо снижают ЧСС блокаторы кальциевых каналов («Верапамил», «Дилтиазем»). Эти ЛС не стоит использовать у пациентов с выраженной сердечной недостаточностью (III-IV ФК).
Если применение указанных ЛС оказалось безуспешным, я назначаю сердечные гликозиды («Дигоксин»). Но с ними стоит быть осторожным, так как они могут спровоцировать другие нарушения ритма сердца.
Для профилактики приступов при пароксизмальной СРТ эффективны антиаритмические лекарства, стабилизирующие клетки проводящей системы и нормализующие частоту пульса, — «Пропафенон», «Флекаинид».
Все вышеперечисленные меры позволяют мне добиться уменьшения ЧСС у преобладающего большинства пациентов.
Однако бывает так, что никакая лекарственная терапия не помогает. Если при этом СТ значительно ухудшает состояние пациента, я обращаюсь к кардиохирургам для проведения РЧА (расшифровка — радиочастотная абляция). При этой операции участок сердца, вызывающий СТ, разрушается высокочастотным током. Однако после РЧА практически всегда требуется установка постоянного электрокардиостимулятора.
РЧА должна быть последним методом лечения СТ, когда перепробовано все остальное.
Клинический случай
К участковому терапевту обратилась женщина 39 лет с жалобами на постоянное учащенное сердцебиение до 110 в минуту, периодически появляющееся головокружение. Данные симптомы беспокоят пациентку в течение месяца. По словам пациентки, пульс всегда был в пределах 70—80/мин. При осмотре выявлены высокая ЧСС (106/мин.) и небольшое повышение артериального давления (130/80 мм рт. ст.). На ЭКГ зарегистрирована синусовая тахикардия. Клинических и лабораторных признаков заболеваний сердца и других патологий не обнаружено. При подробном расспросе пациентка отметила, что страдает хроническим ринитом и принимает сосудосуживающие капли в нос («Нафтизин») по 8—10 раз в день в течение 2 месяцев. Было выдано направление к оториноларингологу. Через некоторое время после отмены «Нафтизина» и назначения грамотной терапии пульс и давление нормализовались.
Заключение
Синусовая тахикардия является не самостоятельным заболеванием, а физиологическим ответом на различные патологические влияния. Тем не менее она может причинить вред здоровью, ухудшить течение других болезней сердца, поэтому требует внимания со стороны как больного, так и врача. Иногда достаточно искоренить причину, а в ряде случаев необходимо лечение. Прогноз напрямую зависит от того, что вызвало синусовую тахикардию.
Для подготовки материала использовались следующие источники информации.
Синусовая тахикардия
Информация, представленная на странице, не должна быть использована для самолечения или самодиагностики. При подозрении на наличие заболевания, необходимо обратиться за помощью к квалифицированному специалисту. Провести диагностику и назначить лечение может только ваш лечащий врач.
Синусовой тахикардией называют увеличение ЧСС (частоты сердечных сокращений) до показателя 90 и более ударов в минуту. В ряде случаев такой ответ является естественной реакцией организма на воздействие различных факторов (стресс, прием сосудосуживающих капель, физические нагрузки и так далее). Но учащенное сердцебиение может быть также одним из симптомов патологий сердца и ряда других заболеваний. В зависимости от причин тахикардия может быть временной или постоянной. При длительном течении происходит постепенное истощение миокарда, развивается его дистрофия, ухудшается насосная функция Источник:
Кардиология. Национальное руководство. Краткое издание. Шляхто Е.В. Москва: ГЭОТАР-Медиа. 2019 . Поэтому заболевание плохо сказывается на здоровье пациентов, в анамнезе которых имеются патологии сердца.Причины
- инфаркт миокарда;
- кардиосклероз;
- стенокардия;
- кардиомиопатия;
- пороки сердца;
- воспалительные заболевания миокарда, перикарда, эндокарда.
- тяжелые физические нагрузки;
- патологии эндокринных органов;
- хронический стресс, депрессия;
- острые приступы боли;
- неврозы;
- повышенная температура тела;
- злоупотребление напитками, содержащими кофеин;
- бесконтрольный прием некоторых лекарственных препаратов;
- курение, злоупотребление алкоголем.
Симптомы

Основные признаки заболевания:
- учащенное сердцебиение;
- пульсирование сонной артерии;
- головокружение;
- одышка — может возникать во время физической нагрузки (является вариантом нормы) или даже в состоянии покоя (при заболеваниях сердца и органов дыхания);
- общая слабость;
- боли в сердце;
- повышенная тревожность, потемнение в глазах, страх смерти;
- предобморочное состояние.
Более четверти пациентов с учащенным сердцебиением не ощущают никакого дискомфорта. Диагноз таким людям ставится обычно во время проведения планового профилактического осмотра Источник:
Руководство по нарушениям ритма сердца. под ред. Чазова Е.И., Голицына С.П. Москва: ГЭОТАР-Медиа. 2008 . В ряде случаев симптомами данного патологического состояния являются увеличение объема отделяемой мочи и обмороки.
Чем опасно заболевание
Учащенное биение сердца со временем приводит к нарушению доставки кислорода. Это связано с тем, что кровь может перемещаться по коронарным артериям только во время расслабления миокарда. Чем чаще сердце сокращается, тем меньше времени ему остается на отдых.
В большинстве случаев данное патологическое состояние не приводит к развитию тяжелых осложнений, однако, у некоторых пациентов частое сердцебиение может со временем нарушить работу миокарда и повысить риск развития инсульта.
Если пульс постоянно находится в пределах 170 ударов в минуту и выше, то это может привести к развитию целого ряда серьезных осложнений, представляющих опасность не только для здоровья, но и для жизни пациента.
Классификация
В зависимости от причин возникновения выделяют следующие формы учащенного сердцебиения:
- физиологическая;
- патологическая;
- идиопатическая — точные причины развития патологии неизвестны, такой диагноз ставится если исключены все возможные источники заболевания.
По течению выделяют следующие формы болезни:
- непароксизмальная — проявляется временно или постоянно ускоренным сердцебиением, ритм чередуется с нормальным не менее половины времени;
- пароксизмальная — внезапное учащение пульса до 200-300 ударов, которое продолжается в течение нескольких секунд, данная форма представляет угрозу для жизни пациента и требует немедленной госпитализации и прохождения курса лечения в условиях стационара, в зависимости от того, откуда идет импульс, она может быть узловой, предсердной, желудочковой.
По источнику выработки импульса:
- эктопическая — производитель синусового ритма находится не в синусовом узле, данная форма протекает в виде приступов, которые начинаются внезапно, продолжаются от нескольких минут до нескольких дней и также внезапно заканчиваются;
- синусовая — является следствием увеличения активности синусового узла, который в норме является генератором импульсов, задающих ритм сердца.
По степени выраженности:
- умеренная — пульс 90-135 ударов в минуту, обычно проявляется при стрессе, тяжелых физических нагрузках, никаких других симптомов обычно нет, необходимость в проведении лекарственной терапии отсутствует;
- выраженная — частота сокращений возрастает до 135-185 ударов, пациент ощущает слабость, вялость, головокружение, может терять сознание, данная форма болезни требует немедленного обращения к врачу для прохождения обследования и назначения курса терапии.
Синусовая тахикардия сердца у женщин во время беременности
Даже если у женщины нет никаких болезней сердца и сосудов, во время беременности у нее может развиться тахикардия Источник:
Синусовая тахикардия как психосоматический феномен. Еремеев А.Г. Врач. 2021. №4. с. 60-65 . Это не является нормой. Данное патологическое состояние может быть следствием следующих этиологических факторов:- увеличение объема кровотока — происходит из-за роста плода и увеличения размера матки;
- увеличение веса женщины;
- сильное изменение гормонального фона.
С каждым месяцем нагрузка на сердечную мышцу возрастает, ЧСС может сильно увеличиться. При развитии устойчивого учащенного сердцебиения необходим постоянный контроль здоровья будущей матери, особенно в заключительном триместре. В противном случае это может привести к развитию серьезных осложнений как для самой женщины, так и для плода.
Осложнения
Длительно протекающее заболевание с сильным увеличением ЧСС может со временем привести к развитию следующих осложнений:
- тромбоэмболия — если происходит закупорка тромбом крупной артерии сердца или мозга, то это может привести к развитию инфаркта или инсульта;
- кардиогенный шок — это резкое падение показателей артериального давления, которое может сопровождаться отеком легких, пациент часто теряет сознание и даже может впасть в кому;
- обморок, внезапная смерть — обычно бывает при выраженной желудочковой форме заболевания.
У пациентов с сопутствующими патологиями ССС (инфаркт, ИБС, сахарный диабет) нарушение ритма работы сердца и сокращение поступления кислорода может привести к тяжелым обострениям, вплоть до смертельного исхода.
Диагностика
Диагноз ставится на основе опроса и осмотра пациента, измерения частоты пульса и подтверждается следующими инструментальными исследованиями:
- ЭКГ — выявляют ритм и частоту сокращений сердца;
- МРТ, ЭХО-КГ — определяют причины развития данного патологического состояния;
- холтеровское суточное мониторирование — оценивают патологические изменения в миокарде в условиях обычной деятельности пациента Источник:
Болезни сердечно-сосудистой системы: клиника, диагностика и лечение: учеб. пособие. Трухан Д.И., Филимонов С.Н. Санкт-Петербург: СпецЛит. 2016 ; - электрофизиологическое исследование — определяют механизм развития нарушений проводимости сердца.
Дополнительно, при наличии показаний, пациенту могут быть назначены анализы крови, ЭЭГ мозга, исследование на гормоны щитовидной железы и ряд других.
Лечение

Терапия направлена на купирование причин учащенного сердцебиения, так как это отклонение обычно является не самостоятельной патологией, а одним из симптомов другого заболевания Источник:
Терапевтические аспекты диагностики и лечения заболеваний сердца и сосудов. Арутюнов Г.П. Москва: ГЭОТАР-Медиа. 2015 . Лечение включает в себя следующие этапы:- отказ от курения и злоупотребления алкоголем;
- нормализация режима труда и отдыха;
- регулярная санация очагов хронической инфекции в организме;
- нормализация режима и рациона питания (отказ от фастфуда, острой, слишком горячей пищи, напитков, содержащих кофеин, введение в рацион большого количества свежих фруктов и овощей, богатых клетчаткой, дробное питание);
- прием препаратов, снижающих синтез гормонов щитовидной железы (при наличии показаний);
- прием препаратов железа — для восстановления уровня гемоглобина при анемии;
- терапия кислородом — при наличии заболеваний органов дыхания;
- лечение патологий сердца и сосудов, которые привели к развитию учащенного сердцебиения;
- психотерапия, дыхательные практики;
- ЛФК.
Медикаментозная терапия показана в случае, если пациент плохо переносит увеличение ЧСС. В этом случае ему могут быть назначены следующие группы препаратов:
- бета-блокаторы;
- ингибиторы каналов синусового узла (контролируют процессы возбуждения и ЧСС путем воздействия на специфические каналы в стенках узла);
- настойка пустырника, валерианы, боярышника.

Профилактика
Избежать развития данной патологии поможет соблюдение следующих рекомендаций:
- правильно питаться;
- отказаться от курения, злоупотребления алкоголем;
- по возможности избегать стрессов, сильного нервного перенапряжения;
- контролировать вес, уровень сахара и холестерина в крови;
- соблюдать режим сна и бодрствования;
- отказаться от употребления напитков, содержащих кофеин;
- больше двигаться, заниматься физкультурой, гулять;
- своевременно лечить острые инфекционные заболевания и обострения их хронических форм;
- регулярно проходить обследования, это поможет выявить возможные патологические нарушения в работе миокарда на ранних стадиях.
Источники:
- Кардиология. Национальное руководство. Краткое издание. Шляхто Е.В. Москва: ГЭОТАР-Медиа. 2019
- Руководство по нарушениям ритма сердца. под ред. Чазова Е.И., Голицына С.П. Москва: ГЭОТАР-Медиа. 2008
- Синусовая тахикардия как психосоматический феномен. Еремеев А.Г. Врач. 2021. №4. с. 60-65
- Болезни сердечно-сосудистой системы: клиника, диагностика и лечение: учеб. пособие. Трухан Д.И., Филимонов С.Н. Санкт-Петербург: СпецЛит. 2016
- Терапевтические аспекты диагностики и лечения заболеваний сердца и сосудов. Арутюнов Г.П. Москва: ГЭОТАР-Медиа. 2015

Специальность: Врач терапевт, кардиолог. Кандидат медицинских наук
Источник https://deti-klinika.ru/sinusovaya-tahikardiya/
Источник https://cardiograf.com/ritm/uvelichenie/sinusovaja-tahikardija.html
Источник https://www.smclinic-spb.ru/zabolevaniya/sinusovaya-tahikardiya