Препараты при атеросклерозе: виды и правила приема
Атеросклероз артерий, артериол и капилляров – хроническая прогрессирующая патология, значительно повышающая смертность от коронарных и церебральных осложнений. В результате дислипидемии (нарушения обмена липидов и холестерина) в просвете сосудов накапливаются атеросклеротические массы и бляшки, что приводит к ухудшению кровотока за счет их сужения и атеротробоза. С учетом индивидуального риска предложены различные подходы в терапии статинами и фибратами. Для предупреждения побочных реакций следует строго придерживаться медикаментозной схемы.
Чем лечат атеросклероз: современный подход к терапии

Степень прогрессирования атеросклеротического процесса оценивают по данным лабораторных и инструментальных анализов, при выборе препарата учитывают изначальный уровень липопротеидов.
Ведущая роль в развитии заболевания принадлежит фракции липопротеидов низкой плотности (ЛПНП), которая осуществляет транспорт холестерина (ХС) из крови к клеткам. По уровню этого показателя выбирают, какое медикаментозное средство назначить, оценивают эффективность лечения. Дополнительно учитывают цифры ХС и триглицеридов, которые в комплексе отражают процесс дислипидемии у пациента с атеросклерозом.
Основные принципы терапии включают: устранение всех факторов риска, поддающихся модификации, приоритет выбора лекарственных средств с доказанной эффективностью фармакологии, тщательный расчет дозировки и частый контроль состояния.
Назначают такие препараты для лечения атеросклероза:
- статины (ингибиторы ГМГ-КоА-редуктазы);
- фибраты;
- секвестранты желчных кислот;
- производные никотиновой кислоты.
Дополнительно применяют гомеопатические и растительные средства.
Статины
Эта группа препаратов воздействует на липидный обмен посредством угнетения синтеза холестерина клетками печени. Лекарства нормализуют состояния сосудистых стенок, выступают в роли стабилизатора атеросклеротических бляшек, за счет чего препятствуют их разрыву и дальнейшему тромбозу артерий. Средства снижают проявления оксидативного стресса (повреждения на клеточном уровне процессами окисления) и несколько улучшают реологические свойства крови.
Классификация лекарственных средств представлена в таблице ниже:
«Ловастатин» 20-80 мг; «Симвастатин» 10-80 мг; «Правастатин» 10-20 мг.
Природные натуральные медикаменты, полученные методом ферментативной обработки грибков. Поступают в форме «пролекарства», которое в процессе метаболизма клеток печени начинает активно действовать.
Оказывают большее воздействие на синтез общего ХС и ЛПНП.
Воздействует комплексно на ХС, ЛПНП и триглицериды.
Воздействуют комплексно на ХС, ЛПНП и триглицериды.
Фибраты
Препараты из этой группы применяют в основном для лечения патологии с высоким уровнем триглицеридов. В процессе метаболизма производные фибровой кислоты оказывают воздействие на липопротеиды очень низкой плотности, тем самым увеличивая активность липаз (ферментов, улучшающих растворение и утилизацию жиров). Некоторые лекарства из этой группы также положительно сказываются на синтезе холестерина в печени. Вещества дополнительно влияют на состояние крови, нормализуют процесс свертываемости и умеренно препятствуют тромбообразованию подобно «Аспирину».
В современных схемах лечения атеросклероза фибраты встречаются реже статинов. При их приеме практически не изменяется уровень холестерина и ЛПНП, за счет чего они целесообразны к назначению при ишемической болезни сердца. Большая эффективность наблюдается при триглицеридемии, у пациентов с диабетом, ожирением, метаболическим синдромом или комбинированной гиперлипидемии.
Перечень лекарственных средств представлен ниже в таблице:
Какие методы наиболее эффективные и доказанные?
Согласно последним рекомендациям, при выборе лекарственных препаратов для коррекции дислипидемии следует исходить не только из показателей лабораторных анализов (липидограммы), но и из профиля рисков для конкретного пациента. Показания к приему статинов – наличие ишемической болезни сердца с признаками атеросклеротического поражения, диабет 2-го типа, пациенты высокого риска. Признаки представлены в перечне далее.
- перенесенный инфаркт, коронарное шунтирование, стентирование;
- наличие диабета второго типа или гипертензии, с давлением выше 180/110;
- диабет первого типа с почечной недостаточностью;
- курение;
- пожилой возраст;
- отягощенная семейная наследственность по сердечно-сосудистым заболеваниям;
- изменения липидограммы, ЛПНП > 6 ммоль/л, общий ХС > 8 ммоль/л;
- облитерирующий атеросклероз;
- ожирение, избыточная масса тела, абдоминальное отложение жира;
- отсутствие физической активности.
Алгоритм борьбы с дислипидемией:
- Пациентам с высоким риском показано снижение липопротеидов низкой плотности до 1,8 ммоль/л, или на 50% от исходного при невозможности достичь установленного уровня. При среднем риске требуется понижение показателя до 2,5 ммоль/л с последующим наблюдением.
- Снизить уровень вредной фракции липопротеидов в среднем на 30-45% позволяют «Аторвастатин» и «Розувастатин» в дозировке 10 мг, «Ловастатин» и «Симвастатин» в дозе 40 мг.
- Добиться необходимого результата и снизить более чем на 50% уровень ЛПНП позволяют только два препарата – «Розувастатин» в дозе от 20 до 40 мг, и «Аторвастатин» в дозировке 80 мг.
- С учетом риска побочных эффектов не рекомендован прием «Симвастатина» более 80 мг (оптимальная доза составляет 40 мг). В таком случае следует применить комбинацию двух средств: 20 мг «Розувастатина» с 80 мг «Аторвастатина».
Особую эффективность имеет прием статинов перед процедурой стентирования сосудов сердца. Рекомендована однократная нагрузочная доза «Аторвастатин» 80 мг или «Розувастатин» 40 мг перед чрескожным коронарным вмешательством. Это позволяет снизить риск сердечно-сосудистых осложнений (инфаркта) после процедуры у пациентов с ишемической болезнью сердца.
Лечение атеросклероза таблетками: как долго нужно пить лекарства и почему?
Лекарства от атеросклероза следует принимать строго по рекомендации врача. Для каждого пациента специалист рассчитывает дозировку, исходя из факторов риска, данных анализов липидного спектра, наличия заболеваний сердца или тяжелой наследственности.
Большинство статинов принимают длительно, сначала сроком от 1 до 3 месяцев, на протяжении которых оценивают эффект от получаемого лечения и корректируют дозировку. Далее требуется прием поддерживающей дозы с целью поддержания уровня липопротеидов, холестерина и триглицеридов на должных значениях. Постоянно медикаменты принимают при тяжелой коронарной патологии, состоянии после инфаркта или вмешательства на сердце, диабете.
Согласно последним медицинским исследованиям, удержание уровня ЛПНП менее 2 ммоль/л позволяет уменьшить степень поражения сосудов. При приеме таблеток от прогрессирующего атеросклероза снижение уровня липопротеидов на 1-2 ммоль/л предупреждает летальность, минимизирует риск смерти от инфаркта или инсульта, что позволяет сохранить жизнь пациенту.
Какие побочные эффекты встречаются при использовании этих средств?
Большинство побочных реакций связано с употреблением некорректной дозы или комбинации лекарств.

При приеме статинов нежелательные эффекты развиваются крайне редко. Характерные изменения со стороны желудочно-кишечного тракта: послабление стула, метеоризм и вздутие, дискомфорт, тошнота или рвота. Может появиться головная боль или головокружение, общая слабость. Особую опасность представляет прием статинов для пациентов с миалгией или миозитом (воспалительным заболеванием мышц аутоиммунной природы). В подобном случае у больного могут появиться мышечные подергивания, судороги. Препараты противопоказаны детям, беременным и кормящим женщинам, лицам с недостаточностью печени или очаговой патологией.
При приеме фибратов побочные эффекты наблюдаются редко в связи с узким спектром применения, однако, наиболее значимые из них: ухудшение оттока желчи, образование камней в желчном пузыре, дискомфорт в животе, нарушение пищеварения. Возможно развитие общей слабости, приступов головной боли, обмороков. В редких случаях употребление средств приводит к повышению окислительных ферментов, что проявляется мышечными болями и локальным воспалением. Противопоказан прием фибратов при почечной или печеночной недостаточности, желчнокаменной болезни, циррозе, беременности или грудном вскармливании, а также в детском возрасте.
Особую опасность представляет неправильное комбинирование лекарственных средств. Доказано, что сочетание фибратов («Гемфиброзил», «Ципрофибрат» и «Фенофибрат») со статинами значительно повышает риск развития миопатии (нервно-мышечного заболевания), за счет чего такое применение противопоказано.
К повышенному риску осложнений приводит сочетание статинов с:
- антагонистами кальция («Верапамилом», «Дилтиаземом»);
- противогрибковым препаратом «Кетоконазолом»;
- антибиотиками «Эритромицином» и «Кларитромицином».
Выводы
Атеросклеротическое поражение сосудов – крайне опасная прогрессирующая патология. Нарушения липидного обмена и, как следствие, изменение уровня холестерина, липопротеидов и триглицеридов требуют коррекции. Современные подходы терапии атеросклероза включают прием статинов или фибратов. Медикаменты назначает врач-терапевт или кардиолог с учетом индивидуального риска пациента и анамнезом заболевания.
Для подготовки материала использовались следующие источники информации.
Атеросклероз аорты сердца

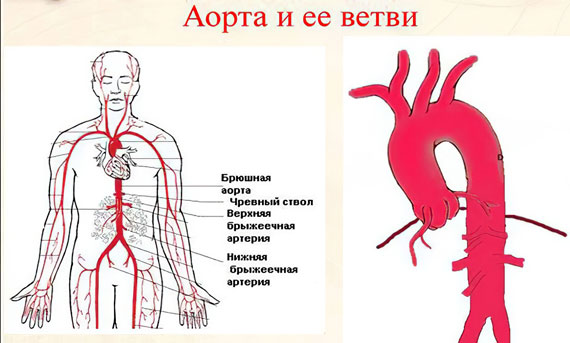
Атеросклероз аорты сердца – это болезнь, поражающая крупнейшую в организме человека эластичную артерию и имеющая хроническое течение. Заболевание характеризуется образованием одного или нескольких очагов липидных отложений на внутренней оболочке сердечной аорты, носящих название «атероматозные бляшки». По мере прогрессирования болезни происходит разрастание соединительной ткани и кальциноз стенок аорты, что вызывает её деформацию, хотя и медленную, но неуклонно прогрессирующую. В результате просвет сужается до полной облитерации, из-за чего страдает сердце и низлежащие питающиеся от неё органы, которые начинают испытывать нарастающую недостаточность кровоснабжения.
Кроме того, возможна закупорка аорты сердца тромбом. Итогом окклюзии просвета артерии становится инфаркт миокарда.
Сама аорта состоит из двух отделов и делится на грудную и брюшную часть. Грудная аорта является начальным участком сердечной аорты, а отходящие от неё артерии подают кровь к верхней половине тела и находящимся там органам. Брюшная аорта – это конечный участок, который питает кровью органы, расположенные в нижней части тела, а именно – в брюшной полости и тазу.
Согласно статистике, от атеросклероза аорты сердца чаще всего страдают мужчины, достигшие возраста 50 лет и старше, а также женщины, перешагнувшие рубеж в 60 лет.
Симптомы атеросклероза аорты сердца
Болезнь на начальных этапах развивается практически бессимптомно, иногда период формирования бляшки может занимать несколько десятилетий. В зависимости от того, какой отдел аорты сердца был поражен, человек будет испытывать те или иные неприятные ощущения.
Если патологическим изменениям подверглась грудная аорта, то человек будет предъявлять жалобы на следующие симптомы:
- Боли в грудной клетки, возникающие с определённой периодичностью и носящие жгучий характер;
- Рост систолического артериального давления;
- Часто возникающие головокружения;
- Трудности с проглатыванием пищи;
- Преждевременное появление седины и раннее старение;
- Разрастание волос в ушных раковинах;
- Формирование жировиков на лице;
- Появление светлой полосы на наружной оболочке радужки глаза.
Когда атеросклероз поражает брюшной отдел сердечной аорты, человек может предъявлять жалобы на:
- Нарушения стула, выражающееся в периодической смене поносовзапорами;
- Вздутие живота, усиление газообразования;
- Прогрессирующая потеря веса;
- Приступообразные ноющие боли невысокой интенсивности, возникающие после еды и прекращающиеся спустя два часа;
- Сильные боли в животе, которые не купируются с помощью обезболивающих средств, могут свидетельствовать о развитии воспаления органов брюшного отдела или самой брюшины, что возникает в результате тромбоза;
- Повышение артериального давления;
- Развитие почечной недостаточности.
Причины атеросклероза аорты сердца
Среди причин, приводящих к развитию атеросклероза аорты сердца, можно выделить:
- Возраст больного старше 40 лет. Риск формирования атеросклероза увеличивается параллельно прожитым годам;
- Половая принадлежность (мужчины в возрасте до 55 лет страдают от атеросклероза аорты сердца намного чаще, чем женщины);
- Наследственный фактор, то есть, повышается риск развития атеросклероза в тех семьях, где родственники страдали от аналогичного заболевания;
- Вредные привычки, в частности, табакокурение. Содержащиеся в дыме смолы и никотин способствуют спазмам коронарных артерий, повышая риск ИБС и увеличивая артериальное давление;
- Нерационально подобранная схема питания с преобладанием в меню жиров животного происхождения;
- Низкая двигательная активность, что приводит к формированию сахарного диабета и ожирения, а также к снижению скорости метаболических процессов и образованию атеросклеротических бляшек;
- Высокое артериальное давление;
- Частые инфекции и интоксикации организма.
Диагностика атеросклероза аорты сердца
Как правило, заподозрить развитие атеросклероза аорты сердца лишь по жалобам пациента практически невозможно, поэтому так важно регулярное обследование у терапевта и выявление сопутствующих факторов риска. Среди них повышение артериального давления, увеличение массы тела, повышение уровня холестерина в крови.
Если существуют подозрения на наличие атеросклероза аорты, то используются следующие уточняющие методики:
- ЭКГ, дополненное результатами УЗИ аорты и сердца;
- Коронография и ангиография;
- Дуплексное и триплексное сканирование;
- МРТ.
Лечение атеросклероза аорты сердца
Медицинские средства (лекарства, витамины, медикаменты) упоминаются в ознакомительных целях. Мы не рекомендуем их использовать без назначений врача. Рекомендуем к прочтению: «Почему нельзя принимать медицинские препараты без назначения врача?».
Чем раньше будет начато лечение, тем выше будет его эффект. Терапия направлена, во-первых, на снижение уровня холестерина в крови, во-вторых, на стимуляцию его скорейшего выведения из организма и, в-третьих, на устранение сопутствующих патологий.
Существуют определённые группы препаратов, применяемые для лечения атеросклероза аорты сердца, среди них:
- Статины, способствующие снижению уровня холестерина в крови, но имеющие большое число побочных эффектов и противопоказаний (правахол, зокор, мевакор);
- Производные никотиновой кислоты и сама никотиновая кислота (витамин В3), которые также направлены на снижение уровня холестерина и триглицеридов в крови, обладающие антитератогенными свойствами и способствующие выработке «хорошего» холестерина. Однако, учитывая, что дозировку нужно принимать от 50 до 300 суточных норм, неизбежны побочные реакции;
- Фибраты, направленные на уменьшение синтеза организмом собственных жиров (мисклерон, гевилан, атромид);
- Секвестранты желчных кислот, способствующие их выведению и снижению уровня холестерина в крови (холестид, холестирамин).
Ни одно из этих средств не может быть назначено и использовано пациентом самостоятельно, так как имеет ряд противопоказаний и грозит развитием осложнений, чаще всего, со стороны печени. Поэтому схема должна подбираться исключительно лечащим доктором и в индивидуальном порядке. Врач, который лечит атеросклероз – участковый терапевт. При необходимости пациент может быть направлен к более узкому специалисту.
Кроме вышеперечисленных медикаментозных средств, больному будут даны рекомендации по изменению схемы питания, рекомендуется придерживаться средиземноморской диеты. Нередко врач назначает витаминные и минеральные комплексы, препараты омега-3 (например, Омакор).
В дополнение к основному лечению могут быть рекомендованы растительные препараты, такие, как: Инфламинат, Рависол, Ревайтл Чесночные Жемчужины.
В некоторых случаях одного только медикаментозного лечения бывает недостаточно и может потребоваться хирургическое вмешательство. Оно необходимо, когда существует угроза для жизни человека, например, инфаркт миокарда, ишемия почки или иное грозное осложнение атеросклероза аорты сердца.
Прогноз на выздоровление при атеросклерозе дать трудно, всё зависит от степени развития болезни. Однако при своевременном устранении факторов риска показатели смертности значительно снижаются. Поэтому так важна профилактика атеросклероза.
Профилактика атеросклероза аорты сердца
Профилактические мероприятия направлены на то, чтобы не допустить повышения уровня холестерина в крови и не дать ему откладываться на стенках аорты.
Чтобы снизить риск развития атеросклероза, необходимо:
- Отказаться от вредных привычек, в первую очередь, от курения и употребления алкоголя;
- Пересмотреть свой подход к питанию. Хотя доля холестерина, попадающего в кровь из пищи, не слишком велика и составляет всего лишь 25%, тем не менее, в качестве профилактических мероприятий не лишним будет перейти на средиземноморскую диету;
- Если был замечен хотя бы один из признаков, указывающих на проблемы в работе аорты сердца, следует как можно быстрее обратиться к врачу и пройти комплексную диагностику. Своевременное лечение сопутствующих заболеваний снизит риск развития атеросклероза аорты сердца. Речь идёт о сахарном диабете, артериальной гипертензии, ожирении;
- Ведение активного образа жизни, умеренная физическая активность, занятия доступными видами спорта даст возможность если не избежать, то значительно отсрочить время манифестации болезни;
- Стоит ежегодно проходить осмотры в поликлинике по месту жительства, что особенно актуально для людей, перешагнувших рубеж в 40 лет.
Соблюдение этих профилактических мер позволит снизить риск развития атеросклероза аорты сердца, избежать серьёзных осложнений болезни и сохранить качество жизни на высоком уровне.
Внимание! Информация носит ознакомительный характер и не может использоваться для самодиагностики и назначения лечения. Всегда консультируйтесь с профильным врачом!
Лечение атеросклероза лекарствами
 Причины и развитие атеросклероза
Причины и развитие атеросклероза
Главной причиной клинических проявлений облитерирующего атеросклероза является способность человека жить более 40 лет. Ранняя смертность в прежние века не позволяла диагностировать поражение артерий. Большинство заболеваний, приводящих к смерти или инвалидизации, так или иначе ассоциированы с атеросклерозом. Возрастной атеросклероз рано или поздно появляется у всех людей. Однако у ряда пациентов выявляется врожденная склонность к атеросклерозу — гиперлипедемия (наследственное повышение холестерина в крови).
Основные изменения при атеросклерозе развиваются в интиме (внутренней оболочке) артерий. Здесь начинают откладываться холестерин и жировые включения (липиды) — формируя желтоватые пятна на внутренней стенке сосуда. В последующем происходит образование атеросклеротической бляшки. На бляшках оседают тромбоциты и сгустки фибрина, соли кальция.
При обильном накоплении липидов и кальция происходит нарушение кровообращения в бляшках, омертвение которых обусловливает появление атером-полостей, заполненных распадающимися массами. Стенка артерии в области такой бляшки имеет каменную твердость, легко крошится. Крошкообразные массы отторгаются в просвет сосуда. Попадая с током крови в нижележащие кровеносные сосуды, кусочки раскрошившейся атеросклеротической бляшки могут стать причиной закупорки (эмболии) и привести к тромбозу артерий конечности с развитием гангрены (омертвения). Кроме этого, крупная бляшка приводит к значительному нарушению тока крови, что снижает доставку кислорода в ткани. При физической нагрузке мышцы, не получающие достаточного питания отказываются работать, возникает боль, которая исчезает только после отдыха. Крупная бляшка способствует развитию тромба в месте сужения сосуда, что может привести к острой ишемии и гангрене.
Медикаментозная терапия может быть направлена на причины болезни (этиотропное лечение), механизмы его развития (патогенетическое лечение), симптомы заболеваний (симптоматическая терапия) и профилактику осложнений. В лечении сосудистых пациентов должна применяться схема, затрагивающая все аспекты заболевания.
Этиотропное и патогенетическое лечение.
Облитерирующий атеросклероз. Лечение направлено на предупреждение развития атеросклеротических бляшек. Помимо диеты, применяются препараты снижающие повышенный уровень холестерина — статины. Их перечень достаточно обширен. В нашей практике применяются ловастатин, правастатин, симвастатин, флувастатин, аторвастатин, розувастатин. Статины обладают сосудистыми эффектами. На уровне сосудистой стенки они за счет уменьшения образования холестерина и липопротеидов низкой плотности, снижают включение холестерина в субинтиму сосудов, способствуют стабилизации уже существующих атеросклеротических бляшек за счет уменьшения липидного ядра, а следовательно, снижают риск разрыва бляшки и тромбообразования. Улучшение функционального состояния эндотелия сосудов на фоне терапии статинами связывают не только с их основным действием, но и с плейотропными эффектами. Прием статинов должен быть длительным.
Диабетическая макроангиопатия. Помимо терапии статинами, для улучшения состояния сосудистой стенки применяется препарат Vessel Due F, органический глиполисахарид, который способствует восстановлению эндотелия и снижает риск сосудистых тромбозов. Для лечения нейропатии у больных с диабетом используются витамины группы В (мильгамма), тиоктацид.
Облитерирующий тромбангиит (болезнь Бюргера) — воспалительное заболевание артерий. Для патогенетического лечения используются противовоспалительные препараты — гормоны надпочечников в ударных дозах (пульс-терапия). Чаце всего применяется метилпреднизолон (солу-медрол), коротким курсом. Целенаправленая пульс-терапия позволяет улучшить прогноз для пациентов с облитерирующим эндартериитом.
Препараты улучшающие кровоток и влияющие на коллатеральное кровообращение.
Простагландины (вазапростан, алпростан, иломедин). У этих препаратов отмечается сосудорасширяющий эффект на мелкие артериолы, что увеличивает объем протекающей через ткани крови. Иногда этот эффект позволяет купировать критическую ишемию и отсрочить развитие гангрены. Однако, без восстановления магистрального кровотока, эти препараты редко помогают сохранить конечность при развитии гангрены.
Препараты — спазмолитики. Современные данные о таких спазмалитиках, как папаверин, ношпа, никотиновая кислота свидетельствуют об их неэффективности и даже вредности для пациентов с облитерирующими заболеваниями. Расширяя крупные непораженные артерии, они вызывают обкрадывание в мелких сосудах и усугубляют артериальную недостаточность, поэтому должны быть исключены из арсенала сосудистых хирургов.
Пентоксифиллин (трентал, вазонит) до сих пор широко используются в отечественной клинической практике, хотя множество исследований показали их небольшую эффективность.
Циластозол (плетал) — препарат с доказанным эффектом при перемежающейся хромоте. Однако в Российской Федерации он не зарегистрирован.
Актовегин и солкосерил — популярные в отечественной практике препараты (депротеинизированные вытяжки из плазмы КРС) содержат набор витаминов и минералов, некоторых плазменных гормонов. К сожалению, их эффект не соответствует ожиданиям. В нашей практике эти препараты не используются.
Неоваскулген — новый генетический препарат, стимулирующий выработку в тканях эндотелиального фактора роста. По замыслу создателей должен стимулировать развитие коллатерального кровообращения. Наш небольшой опыт не подтверждает эффективности препарата у больных с критической ишемией на фоне болезни Бюргера. Высокая стоимость препарата не позволяет провести масштабные исследования этого вопроса.
Симптоматическая терапия.
Подразумевает уменьшение симптомов сосудистых заболеваний. Эффективное патогенетическое лечение способствует устранению симптоматики хронической артериальной недостаточности. При критической ишемии важным аспектом лечения является обезболивание. Для этих целей используются ненаркотические анальгетики (кеторол, баралгин, диклофенак). При невралгических болях назначается финлепсин и другие седативные средства. В сложных случаях возможно назначение наркотических анальгетиков (трамадол, промедол, морфин) или эпидуральной продленной анестезии.
Профилактика осложнений.
Основное осложнение, связанное с облитерирующими заболеваниями, это тромбоз артерии с развитием острой ишемии конечности. В настоящее время возможности современной терапии позволяют многократно снизить риск тромбоза. Наиболее эффективны препараты клопидогреля (плавикс, зилт, тромбостоп). Могут использоваться препараты аспирина (тромбоасс, кардиомагнил) в дозе не менее 100 мг в сутки, но они слабее. У пациентов с склонностью к венозным тромбозам и с мерцательной аритмией, для профилактики тромбоэмболии могут использоваться непрямые антикоагулянты (варфарин), прямые ингибиторы тромбина (продакса), низкомолекулярные гепарины (фраксипарин, клексан)

Высокий уровень холестерина в крови приводит к опасности развития атеросклеротических бляшек. Из-за закупорки сосудов атеросклеротическими бляшками развивается инфаркт миокарда, ишемический инсульт или гангрена конечностей.
Чем опасен высокий уровень холестерина?
Повышенный уровень холестерина приводит к риску развития ИБС и инфаркта миокарда, ишемического инсульта и гангрены конечностей!
Необходимо снижать концентрацию общего холестерина в крови: снижение концентрации общего холестерина в крови на 10% приводит к уменьшению смертности от заболеваний сердца на 20%. Малая физическая активность (гиподинамия), избыточное питание и курение оказывают плохое воздействие на уровень холестерина.
Физические упражнения и похудание уменьшают концентрацию холестерина и триглицеридов, тем самым позволяя предотвратить развитие атеросклероза.
Препараты для снижения уровня холестерина
Статины – это группа препаратов предназначенных для снижения снижение уровня холестерина в крови. Действие статинов основано на блокировании образования холестерина в печени, что снижает его уровень в крови, так как весь холестерин в организме вырабатывается именно там, а не поступает с пищей. Тот холестерин, что мы съедаем является только материалом для синтеза собственного.
- Розувастатин – Крестор (Розукард, Розулип, Тевастор)
Назначается пациентам с высоким риском развития инсульта и инфаркта. Прием Розувастатина зависит от уровня липидов в крови и составляет в стандартной дозировке от 5 до 10 мг в день.
- Аторвастатин – Липримар (Тулип, Торвакард, Аторис)
Источник https://cardiograf.com/terapiya/medikamentoznoe/ateroskleroz-lechenie-preparaty.html
Источник https://www.ayzdorov.ru/lechenie_ateroskleroz_serdca.php
Источник https://angioclinic.ru/info/statyi/lechenie-ateroskleroza-i-kriticheskoy-ishemii-lekarstvami/