Как распознать миастению? Все о диагностике и лечении

Миастения – это болезнь, которая характеризуется нарушением нервно-мышечной передачи (то есть нарушением процесса сокращения мышцы, возникающим в ответ на импульс, идущий по нервному волокну). Причиной миастении зачастую является аутоиммунный процесс, в результате которого в организме вырабатываются антитела к структурам нервно-мышечного синапса. Согласно статистике, миастения встречается у каждого 5-го из 100 тысяч человек. Это хроническое заболевание с острым или постепенным началом. Основным проявлением является преходящая мышечная слабость, так же может возникать птоз (опущение) верхних век, нарушение глотания, «гнусавость» голоса. В тяжелых случаях и при прогрессировании заболевания может возникнуть слабость дыхательных мышц, вплоть до остановки дыхания.
Опасный недуг быстро прогрессирует, клинические проявления могут утихать и вновь обостряться. Диагностируют патологическую мышечную утомляемость чаще у женщин, чем у мужчин, много реже у детей. Средний возраст пациентов от 15 до 45 лет, таким образом, максимальное количество случаев регистрируется у самой активной части населения.
О причинах
В настоящее время причины развития миастении изучены не до конца. Иногда нельзя однозначно сказать, почему у того или иного пациента возникло заболевание. Принято считать, что весомую роль играют следующие факторы:
- Семейная предрасположенность. Очень часто выясняется, что диагноз миастения уже ставили близким родственникам пациента.
- Частые стрессы, нарушения в иммунной системе, пагубное влияние вирусов, бактерий и других микроорганизмов. Эти факторы «расшатывают» иммунную систему, и в организме начинают синтезироваться антитела против своих собственных тканей, в частности, против белков-рецепторов постсинаптической мембраны. Это приводит к задержке передачи сигналов от нервов к мышцам, вплоть до блокирования импульсов.
- Миастения может быть следствием некоторых заболеваний. Например, при разрастании вилочковой железы (тимуса) так же начинают вырабатываться антитела к рецепторам синапсов.
При появлении злокачественных новообразований в яичниках, в органах дыхания или в молочных железах говорят о миастеническом синдроме Ламберта-Итона. Мышечная слабость, иногда принимаемая за миастению, возникает при болезни Шарко-Мари, при дерматомиозите (разрушении соединительной ткани), различных формах миопатий, синдроме БАС (боковой амиотрофический склероз) и многих других патологиях.
- Стоимость: 6 000 руб.
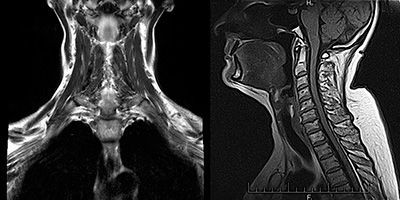
Сложность диагностики состоит в том, что у пациентов с миастенией в начале заболевания может не быть каких-либо четких жалоб и симптоматики. При нейровизуализации (КТ или МРТ) нет значимых отклонений в структурах центральной нервной системы. Только у 30% заболевших тимус увеличивается, либо в нем выявляются новообразования. Мышцы при осмотре так же никак не изменены, патология может выявляться только при микроскопическом исследовании.
Классификация
- врожденная
- приобретенная
Врожденная миастения может быть обусловлена генетическими мутациями. Так же плод может получить антитела к рецепторам постсинаптической мембраны от матери, в этом случае речь идет о неонатальной миастении.
Приобретенная миастения может развиться у пациентов любого возраста. Данный диагноз ставят подросткам, молодым людям и пенсионерам. Наиболее часто недуг встречается в активном возрасте, от 20 до 30 лет. Причины могут быть внешними (инфекционные агенты) и внутренними (хронические заболевания, наследственность).
Условно, по распространенности мышечной слабости, миастения подразделяется на следующие виды:
- Генерализованная, когда поражаются нервно-мышечные синапсы по всему организму.
- Глазная, бульбарная, когда поражаются преимущественно мышцы, локализованные на голове и шее.
- С преимущественным поражением мышц конечностей.
Данное деление относительно, так как при углубленном исследовании чаще всего выявляется поражение всех мышц, но клинические проявления миастении могут возникать только в отдельных группах мышц определенной локализации.

По характеру течения различают:
- Прогрессирующее течение миастении – когда проявления заболевания со временем становятся все тяжелее, вовлекается все большее количество мышц, терапия становится все менее эффективной.
- Ремиттирующее течение – эпизодические миастенические состояния. При данной форме состояния улучшения чередуются с обострениями.
- Миастенический криз, характерен для генерализованной формы болезни. Подобные состояния требуют срочной помощи. У больного резко нарастает слабость, возникают затруднения глотания и дыхания, что может потребовать реанимацинного пособия в виде искусственной вентиляции легких.
Симптомы
Клинические проявления миастении зависят от формы заболевания.
Симптомы, характерные для генерализованной формы:
- Преходящая мышечная слабость. Это первый признак, на который обращает внимание заболевший. Сначала слабость в мышцах беспокоит в вечернее время или после длительной физической работы. Потом миастения прогрессирует, и объем посильной нагрузки значительно снижается.
- Нарушается работа всей поперечно-полосатой мускулатуры. Не могут в полную силу работать мышцы рук и ног, шеи, туловища.
- Поражаются мимические мышцы.
- На фоне общей мышечной вялости сухожильные, а также периостальные рефлексы сохранены.
- Затрудненное дыхание, одышка в силу слабости дыхательной мускулатуры.
- Невозможность самообслуживания, потребность в постоянной посторонней помощи в виду выраженной мышечной слабости.
Симптомы, характерные для глазной формы:
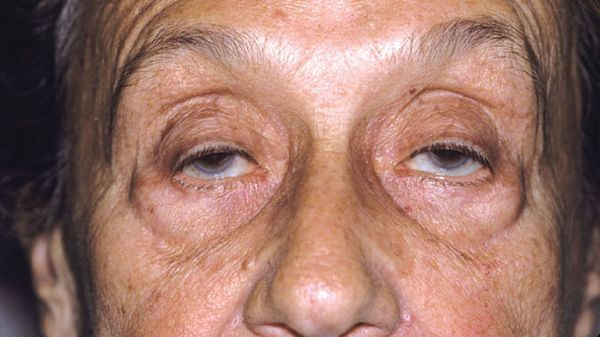
- Птоз (или опущение век), диплопия («двоение в глазах»), косоглазие. Все эти симптомы обусловлены слабостью глазодвигательных мышц.
- Трудности при глотании, так как у пациента с миастенией поражаются мышцы глотки.
- Меняется голос, появляются нотки гнусавости, речь становится замедленной и неясной. Распознать эти признаки можно при продолжительном общении с пациентом. Зачастую во время длительной беседы за счет повышенной мышечной утомляемости возникают и нарастают речевые нарушения.
Сложность диагностики миастении связана с тем, что вышеперечисленные симптомы могут появляться и пропадать. Наиболее выражено они проявляются, когда человек занимается спортом, длительно читает или работает за компьютером. То есть в те моменты, когда поперечнополосатые мышцы задействованы больше всего. Ведь даже поддержание определенной позы или чтение требуют постоянного напряжения определенных групп мышц.
При отсутствии адекватного лечения существует риск не только инвалидизации, но и смерти. В то время, когда уровень развития медицины не позволял проводить длительную искусственную вентиляцию легких, от миастении умирали 8 из 10 заболевших. При обнаружении тревожных симптомов миастении, необходимо записаться на прием к неврологу. При необходимости специалист направит на обследование и подберет эффективную терапию.
Диагностика
Врач-невролог ставит диагноз миастения на основе жалоб, данных анамнеза, осмотра и исследований. Специалист сравнивает жалобы пациента с симптомами, характерными для этой болезни. Для подтверждения диагноза проводят диагностические исследования.
Электронейромиография при миастении является «золотым стандартом» и обязательным исследованием. Используется специальный режим ЭНМГ – «декремент-тест». При проведении обследования с помощью электрической стимуляции исследуемую мышцу заставляют сокращаться с высокой частотой. В результате при миастении или миастеническом синдроме регистрируется уменьшение интенсивности мышечного сокращения.
Прозериновая проба. Выполняется самостоятельно или после проведения декремент-теста. Прозерин — вещество, улучшающее нервно-мышечную передачу. Подкожно вводится небольшое его количество, через 30 минут после этого пациент вновь осматривается врачом или проводится повторная ЭНМГ. Проба считается положительной, если отмечается клиническое улучшение или позитивная динамика при выполнении декремент-теста.
Лабораторная диагностика. Анализ крови на содержание специфических антител к рецепторам, мышцам. Антитела выявляются далеко не во всех случаях миастении.
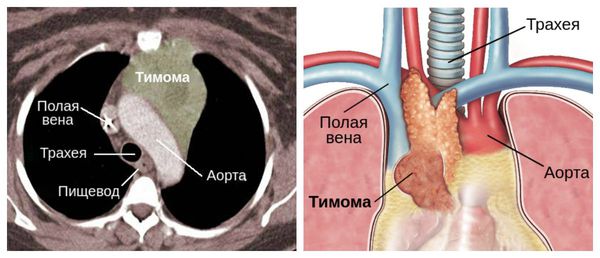
Компьютерная томография средостения. Используется для исключения тимомы — опухоли вилочковой железы, которая может продуцировать антитела.
Как правило, этих методов в сочетании с консультацией невролога бывает достаточно для установления диагноза.
Во время осмотра врач может провести пробы на повышенную мышечную утомляемость. Сначала на определенную группу мышц дается нагрузка, затем оценивается их состояние. При глазной форме миастении нагружают глазодвигательные мышцы, для этого больного просят в течение 30 секунд смотреть в одну точку. При жалобах на патологическую усталость мышц шеи, пациента укладывают на спину и просят держать голову поднятой в течение 1 минуты. При слабости в ногах, больному нужно сделать несколько приседаний либо походить на носочках. Для определения степени утомляемости мышц кисти и предплечья, человека просят несколько раз интенсивно согнуть и разогнуть кисть.
Миастения — симптомы и лечение
Что такое миастения? Причины возникновения, диагностику и методы лечения разберем в статье доктора Попович Анны Мироновны, невролога со стажем в 35 лет.
Над статьей доктора Попович Анны Мироновны работали литературный редактор Маргарита Тихонова , научный редактор Татьяна Гаврилова и шеф-редактор Лада Родчанина

Невролог Cтаж — 35 лет
«Семейная клиника»
«Семейная клиника» в Лотошино
«Семейная клиника» в Шаховской
«Семейная клиника»
«Семейная клиника»
«Семейная клиника»
«Семейная клиника» на Революционной
Дата публикации 12 октября 2020 Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Миастения — это прогрессирующее аутоиммунное заболевание, при котором наблюдаются кратковременные эпизоды слабости и утомляемости в различных мышцах. Оно также известно под названием «миастения гравис» и «болезнь Эрба — Гольдфлама» (в честь учёных, внёсших большой вклад в изучение патологии) [1] [7] . Чаще всего начало заболе вания проявляется двоением в глазах, затруднением при жевании и глотании, к вечеру больному становится трудно держать глаза открытыми.
Считается, что эта болезнь впервые была описана британским учёным-медиком Томасом Уиллисом в 1672 году, а первое доказательство её аутоиммунной природы появилось спустя более 200 лет.
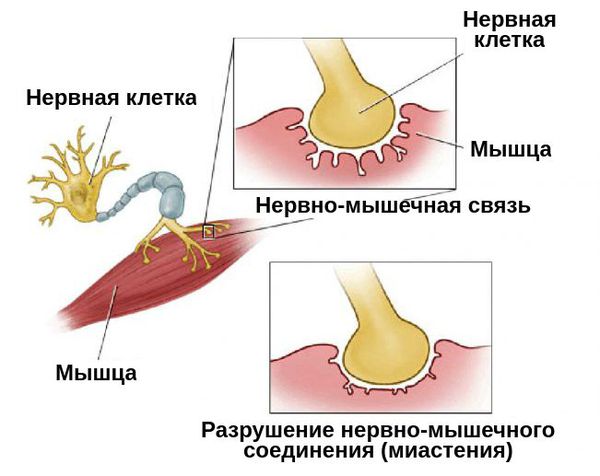
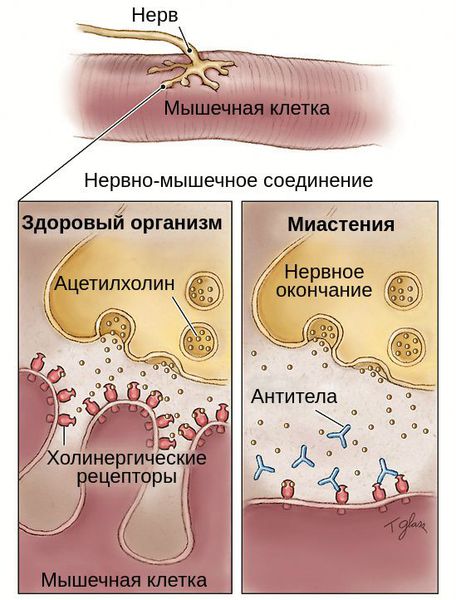
Миастения — это хроническое аутоиммунное заболевание с прогрессирующим течением. Оно связано с разрушением рецепторов, которые участвуют в передаче нервных импульсов. При миастении эти рецепторы атакуются антителами, в результате чего нервно-мышечная передача нарушается.
Причина образования антител не известна. Ею могут стать как стресс, перенесённые вирусные заболевания или проблемы с эндокринной системой, так и совокупность других факторов. Миастению связывают с аутоиммунными нарушениями: ревматоидным артритом , В12-дефицитной анемией и системной красной волчанкой [2] .
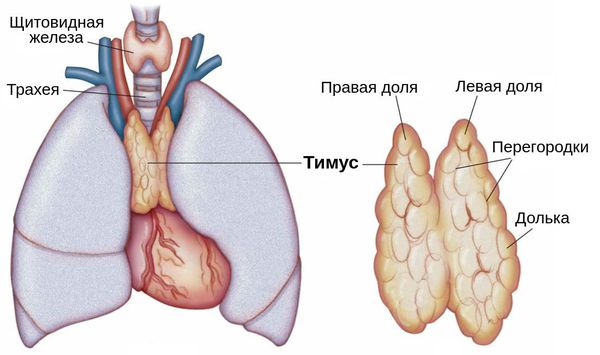
Также причиной миастении может стать патология тимуса (вилочковой железы) — главного органа иммунной системы. В частности её развитие может быть связано с тимомой — группой опухолей вилочковой железы. В 30 % случаях он и являются злокачественными.
Распространённость миастении составляет 10 случаев болезни на 100 тысяч человек. Чаще всего ею страдают мужчины и женщины 20-40 лет. Однако другие возрастные группы также не защищены от этого заболевания: оно может развиться как в раннем детстве, так и в глубокой старости. В целом среди заболевших количество женщин в три раза больше, чем мужчин (причина этого до конца не выяснена). Среди беременных миастения встречается в одном из 20 тысяч случаев [1] [2] .
Провоцирующими факторами развития миастении являются:
- вирусные заболевания;
- беременность и роды;
- стресс;
- чрезмерные физические нагрузки;
- травмы;
- аллергические реакции (конъюнктивит, атопический дерматит);
- приём некоторых лекарств (например, антибиотиков), особенно при заболеваниях почек [17][18][19] .
Благодаря непрерывному изучению заболевания, современным методам диагностики и лечения около 80 % пациентов достигают полной или неполной ремиссии, а летальность составляет менее 1 % [1] . Но несмотря на это миастения остаётся серьёзным заболеванием, требующим пристального наблюдения и соблюдения всех предписаний врача.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы миастении
В клинической картине миастении преобладают: двоение в глазах, опущение век, утомление мышц челюстно-лицевой мускулатуры при длительном пережёвывании пищи. Также может возникнуть слабость в руках и ногах, кашель после глотания и охриплость голоса . Все эти признаки болезни появляются после нагрузки на соответствующие мышцы, чаще во второй половине дня, и становятся менее выраженными после отдыха или охлаждения задействованных мышц [12] .
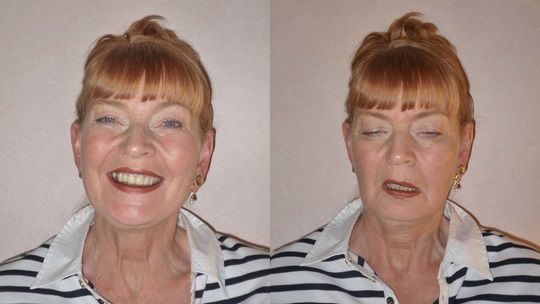
В целом симптомы миастении яркие и многообразные. Они зависят от формы патологии:
- Доброкачественная миастения характеризуется попёрхиванием во время еды и офтальмоплегией — полной неподвижностью глазных яблок.
- При семейной детской миастении попёрхивание во время еды усиливается и становится резко выраженным, из-за чего пациенту трудно глотать. В связи со слабостью дыхательных мышц затрудняется дыхание.
- Юношеская миастения проявляется опущением век, обездвиженностью глазных яблок, попёрхиванием при приёме пищи и, затем, нарушением глотания. У больных развивается слабость всех мышц, у 40 % — дыхательные нарушения.
- Генерализованная (распространённая) миастения проявляется расстройствами глотания, слабостью туловищной мускулатуры и дыхательными нарушениями.
- Глазная миастения отличается поражением только мышц глаз и век.
- Бульбарная миастения возникает при синдроме поражения определённых черепных нервов. Она проявляется гнусавостью голоса, попёрхиванием во время еды и невнятностью речи.
- Краниальная миастения сопровождается поражением некоторых черепно-мозговых нервов, в том числе глазодвигательных. Также в результате вовлечения мимических мышц и жевательной мускулатуры развивается нарушение речи.
Патогенез миастении
Патогенез миастении до конца не выяснен. Но известно, что в развитии патологической утомляемости мышц главную роль играют аутоантитела. Они блокируют постсинаптические холинергические рецепторы нервно-мышечных соединений. В результате этой блокады развиваются структурные изменения и часть рецепторов гибнет.
Вероятно, это связано с патологической активностью фермента ацетилхолинэстеразы. Он ускоряет разложение ацетилхолина, который участвует в передаче нервного импульса и мышечном сокращении. В результате данный нейромедиатор быстро разрушается, что приводит к патологической мышечной утомляемости [4] .
Также на развитие миастении влияет вилочковая железа. При нарушении её функции в организме начинают синтезироваться антитела к холинергическим рецепторам, что в дальнейшем ведёт к развитию миастении.
Имеются данные о возможной роли персистирующей (постоянной хронической) инфекции вилочковой железы. Например, при миастении выявлено повышение титра комплемент-связывающих антител к цитомегаловирусу. У больных, которым проводилось лечение стероидами или тимэктомия (операция по удалению вилочковой железы), этот признак отсутствовал.
Ко всему прочему, при миастении может идти речь о генетически детерминированном или приобретённом дефекте иммунологического ответа [10] .
Классификация и стадии развития миастении
Миастения делится на генерализованные и локальные формы.
К локальным формам относятся :
- Глазная форма — сопровождается двоением в глазах, косоглазием, плохой фокусировкой взгляда, опущением верхних век с двух сторон. Не опасна для жизни, приводит к умеренной инвалидизации. Без лечения в течение года может перерасти в генерализованную миастению [20] .
- Бульбарная форма — проявляется гнусавостью голоса и невнятностью речи, попёрхиванием твёрдой пищей и попаданием жидкости в нос [20] .
- Краниальная форма — проявляется невнятностью речи, вялостью мимики и жевательными нарушениями
К генерализованным формам относятся:
- Миастения новорождённых (или неонатальная миастения) — временная форма заболевания, возникает у некоторых детей, рождённых от матерей с миастенией. Как правило, симптомы проходят спустя несколько недель или месяцев после рождения [13] .
- Врождённая миастения — крайне редкая форма болезни. Обычно симптомы возникают сразу после рождения и сохраняются на всю жизнь [13] . Выделяют два типа такой формы болезни:
- доброкачественную с частичным или полным ограничением подвижности глазных яблок (офтальмопарезом или офтальмоплегией);
- семейную детскую — сопровождается опущением век, нарушением глотания и дыхания, которые сохраняются годами, глазодвигательные функции в норме [21] .
- Юношеская миастения (или ювенильная миастения) — в большинстве случаев (75 %) проявляется после 10 лет, редко — после первого года жизни ребёнка [25] . В отличие от других форм болезни, птозу век может сопутствовать косоглазие, офтальмоплегия и подёргивание век [14] . У детей 2-10 лет данная форма может развиваться остро и молниеносно. Без своевременной диагностики и тщательного лечения прогноз неблагоприятный: при поражении дыхательных мышц может возникнуть удушье и аспирация, требуется поддержка дыхания [14] .
- Генерализованная миастения взрослых.
Последнюю форму генерализованной миастении можно разделить по стадиям:
- лёгкая;
- умеренная;
- тяжёлая;
- острая молниеносная;
- поздняя тяжёлая;
- с ранним развитием мышечных атрофий.
Также миастению можно разделить по характеру течения. Выделяют:
- миастенические эпизоды — характерно быстрое регрессирование, промежуток между эпизодами может составлять от нескольких месяцев до 10 лет;
- миастеничекое состояние — проявляется развитием симптоматики в течение нескольких месяцев с последующей длительной стабилизацией процесса;
- прогрессирующая миастения — несмотря на своё название, развивается и прогрессирует достаточно медленно, через какое-то время возможна стабилизация состояния;
- злокачественная форма миастении — является наиболее тяжёлой, характеризуется быстрым вовлечением всё новых и новых мышц, что приводит к утяжелению состояния [6] .
Осложнения миастении
Как было описано выше, важную роль в развитии миастении играет нейромедиатор ацетилхолин. Его недостаток приводит к нарушению работы дыхательных мышц . В результате может резко нарушиться дыхание, вплоть до его остановки.
К наиболее значимым осложнениям миастении относятся холинергический и миастенический криз.
Холинергический криз вызывает передозировка антихолинэстеразными препаратами или внезапное повышение чувствительности к ним (например, при операции или рентген-облучении). В клинической картине наряду с нарушениями глотания, речи и дыхания, поражением мимических и жевательных мышц, а также мышц плечевого пояса наблюдается повышенное слюноотделение, потливость, боли в животе, жидкий стул, рвота и учащённое мочеиспускание. При осмотре отмечается сужение зрачков, редкий пульс и пониженное давление [6] .
Миастенический криз проявляется развитием тетрапареза (т. е. выраженной слабостью в руках и ногах, невозможностью долго держать их на весу) или слабостью дыхательных мышц, которая угрожает жизни. Такое осложнение развивается примерно у 15-20 % пациентов с генерализованной миастенией [15] .
Чаще всего причинами возникновения миастенического криза становятся:
- патология органов дыхания, в том числе ОРВИ с поражением верхних отделов респираторного тракта;
- аспирационная пневмония;
- сепсис;
- оперативные вмешательства, которые выполняются под общей анестезией (особенно тимэктомия).
Отдельно стоит сказать о тимоме, при которой риск миастенического криза увеличивается в два раза.
Также существует ряд лекарственных препаратов, провоцирующих развитие осложнений миастении. К ним относятся:
- бензодиазепины;
- антидепрессанты ;
- препараты, нормализующие мышечный тонус;
- антибиотики (аминогликозиды, макролиды, тетрациклины);
- препараты, содержащие йод и магний;
- нарушение схемы приёма кортикостероидов и антихолинэстеразных препаратов.
Особенное внимание при подозрении на миастению следует уделять жалобам ребёнка, так как он не всегда может правильно сформулировать их. Это приводит к поздней диагностике заболевания и нарушению дыхания.
Диагностика миастении
Диагностика миастении начинается со сбора жалоб . Больные жалуются на опущение век и двоение в глазах, в дальнейшем появляется слабость в мышцах ног и рук, возможна гнусавость голоса, проблемы с глотанием, попёрхивание во время еды, слабость жевательных мышц. В тяжёлых случаях наблюдаются дыхательные расстройства.
При сборе анамнеза (истории болезни) следует обращать внимание:
- было ли у родственников такое же заболевание;
- возникали ли у пациента ощущения быстро преходящей слабости и утомляемости, которая частично или полностью проходила самостоятельно или на фоне приёма неспецифических препаратов — противосудорожных , нейролептиков , некоторых гормонов (в т. ч. оральных контрацептивов), антибиотиков «мицинового» ряда, миорелаксантов и др.
- сопровождалась ли преходящая слабость и утомляемость двоением в глазах, опущением век, попёрхиванием во время еды или слабостью мышц туловища.
При физикальном обследовании необходимо обращать внимание на птоз век, бульбарные расстройства (проблемы, связанные с глотанием пищи) и быструю мышечную утомляемость во время и после физической нагрузки.
Так как в большинстве случаев патогенез миастении связан с выработкой антител к холинергическим рецепторам, для подтверждения клинического диагноза достаточно выполнить иммунологический тест — анализ крови на наличие антител. В случае отрицательного результата могут потребоваться дополнительные методы диагностики.
Для исключения других заболеваний возможно проведение КТ и МРТ переднего средостения [11] . В более редких случаях применяется исследование биоптата мышц .
Наиболее современным и решающим методом диагностики при подозрении на миастению является электронейромиография (ЭНМГ) с проведением декремент-теста (исследования нервно-мышечной передачи). Для выполнения теста на области поражённых мышц фиксируются специальные электроды, через которые к мышцам ритмично поступают электрические импульсы. Получаемые мышечные ответы отображаются на нейромиографе в виде графика амплитуд.
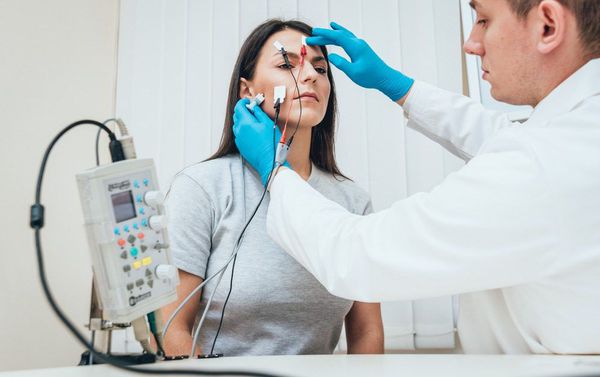
Заподозрить миастению позволяет постепенное снижение амплитуд мышечной реакции более чем на 10 % от изначального мышечного ответа. Чтобы убедиться в диагнозе, после текста пациенту подкожно вводят прозерин 0,05 % и снова выполняют тестирование. В случае миастении данный препарат временно устранит нарушение нервно-мышечной передачи, тем самым увеличит амплитуду мышечных ответов.
Дифференциальная диагностика
Миастению необходимо отличать от следующих заболеваний:
- гиперплазия (увеличение) вилочковой железы;
- тимома;
- заболевания щитовидной железы;
- системные заболевания соединительной ткани;
- болезни крови;
- кожные заболевания ( витилиго или пузырчатка);
- рассеянный склероз ;
- саркоидоз;
- язвенный колит[3][8] .
Клиническая картина тимомы варьирует от бессимптомного течения до миастении с выраженными симптомами. Помимо слабости и утомляемости мышц для неё характерен кашель, боль в области груди и одышка [5] [7] . Чтобы исключить её, необходимо провести КТ или МРТ переднего средостения.
Миастенические синдромы также возникают при:
- паранеопластических процессах (миастеническом синдроме Ламберта — Итона);
- ботулизме ;
- поли- и дерматомиозите;
- семейном прогрессирующем бульбарном параличе;
- гипотиреоидной миопатии;
- боковом амиотрофическом склерозе[12] .
Особое внимание следует уделять дифференциальной диагностике между холинергическим и миастеническим кризом. Первый тип криза встречается всего лишь у 3 % больных и начинается медленнее, чем миастенический криз. Он всегда связан с передозировкой антихолинэстеразными препаратами. В течение суток или более у пациента нарастает слабость и утомляемость, он не выдерживает прежнего интервала между приёмами данных средств, мышечная сила в ответ на стандартную или увеличенную дозу препарата снижается даже без предшествующей физической нагрузки.
Важное диагностическое значение при определении типа криза имеет прозериновая проба : пациенту подкожно вводят 2 мл 0,05 % прозерина. В течение 30 минут после введения препарата при холинергическом кризе отмечается уменьшение мышечной слабости, тогда как при миастеническом кризе мышечная сила увеличивается.
Лечение миастении
Методы лечения миастении делятся на две группы:
- консервативные — медикаментозное лечение, плазмаферез, радиотерапия и энтеросорбция;
- оперативные — удаление вилочковой железы (тимэктомия).
К средствам медикаментозного лечения относятся: антихолинэстеразные препараты, анаболические стероиды, АКТГ (адренокортикотропный гормон) и кортикостероиды. Как правило, применяется только один препарат, так как использование нескольких средств чревато холинергическим кризом.
Антихолинэстеразные препараты способствуют накоплению ацетилхолина в синапсах (так как препятствуют разрушению нейромедиатора), в результате нарастает мышечная сила [22] . Их вводят внутримышечно, а также принимают в форме таблеток. Доза препарата подбирается индивидуально.
Анаболические стероиды вводят внутримышечно. Они снижают риск генерализации заболевания, показаны при непереносимости других способов консервативной терапии, а также при наличии противопоказаний к тимэктомии [12] . Препаратом выбора является Ретаболил.
АКТГ стимулируют выработку кортикостероидов надпочечниками, которые обладают противовоспалительным и иммуномодулирующим действием [22] . Их применяют внутривенно или внутримышечно. Более эффективными для лечения миастении считаются глюкокортикоиды (например, Преднизолон). Их использование требует значительного уменьшения дозировки антихолинэстеразных препаратов во избежании холинергического криза.
Длительный приём стероидов повышает риск развития остеопороза. В связи с этим рекомендуется рентгенографию грудной клетки [22] .
Иммунодепрессанты искусственно подавляют иммунитет для снижения выработки антител [22] . Они являются препаратом выбора у пожилых людей с острой формой миастении, а также при лечении больных с неоперабельными тимомами, противопоказаниях к хирургическому лечению, неэффективности ацетилхолинэстеразных препаратов и кортикостероидов [9] .
При лечении больных с тяжёлой генерализованной миастенией проводится плазмаферез — забор и очистка крови с возвращением её или какой то её части обратно в кровоток. Такая процедура позволяет уменьшить количество антител к холинергическим рецепторам в кровяном русле. Её рекомендуют проводить перед тимэктомией [12] .
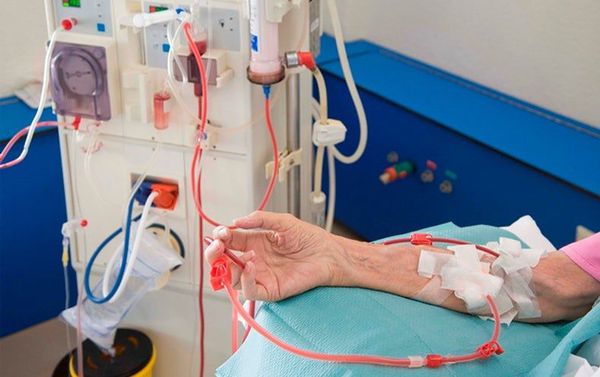
Для лечения миастении также применяется внутривенное ведение иммуноглобулинов G 5 % и 10 %. Они быстро, но временно улучшают течение заболевания. Так как использование высоких доз человеческих иммуноглобулинов способно подавлять иммунные процессы, иммуноглобулины G позволяют снижать выработку антител к холинергическим рецепторам.
При выявлении у пациента цитомегаловируса или вируса Эпштейна — Барр рекомендовано применение специфических иммуноглобулинов к герпетическим вирусам [23] .
Также эффективным методом лечения миастении может быть энтеросорбция. Она предполагает приём лекарственных средств, например волокнистого угольного сорбента, для удаления аутоантител. Наиболее эффективна при комплексном лечении миастении средней степени тяжести [24] .
Тимэктомия выполняется у пациентов с тимомой при отсутствии противопоказаний: миастеническом кризе и наличии множественных метастазов. Удаление вилочковой железы при отсутствии эффекта от консервативной терапии неоправдано, так как миастения не всегда связана с патологией вилочковой железы [16] .
Улучшения после удаления вилочковой железы могут наступают не сразу, а через несколько месяцев или лет. Поэтому операцию рекомендуется выполнять тогда, когда состояние пациента стабильно [22] .
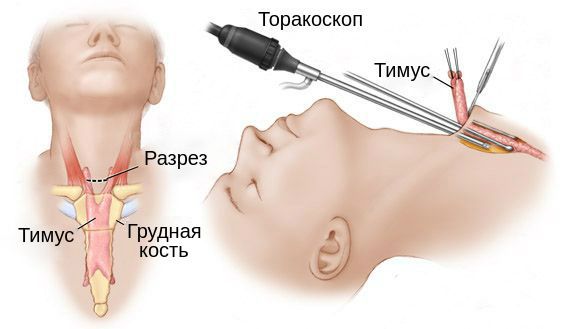
К радиологическим методам лечения относится гамма-облучение вилочковой железы. Оно может проводиться при наличии противопоказаний к тимэктомии или после удаления тимомы. К осложнениям гамма-облучения относится лучевой дерматит и пневмонит [6] .
Прогноз. Профилактика
Миастения является достаточно тяжёлым заболеванием. Если пациент вовремя не обратится к врачу и диагноз не будет установлен, то возможен быстрый переход болезни в генерализованую форму и миастенический криз с летальным исходом.
При своевременной постановке диагноза и правильно подобранном лечении возможно наступление ремиссии. При нарушении режима приёма препаратов, после перенесённых инфекций, черепно-мозговых травм и стрессов возможно развитие миастенических кризов с острой дыхательной недостаточностью, нередко приводящих к гибели.
Пациентам с миастенией необходимо ограничить приём препаратов магния, миорелаксантов, петлевых диуретиков, D пеницилламина, нейролептиков, транквилизаторов, хинина, аминогликозидов, фторхинолонов, Стрептомицина, Арбидола и Дексаметазона. Данные средства способствуют развитию миастенических симптомов и усиливают слабость скелетных мышц, т. е. ведут к прогрессированию заболевания.
Больным миастенией следует избегать стрессов, интенсивных физических нагрузок, длительного нахождения на солнце, т. к. это может привести к усугублению дисфункции иммунитета и ухудшению состояния. Особое внимание следует уделять возрастной группе до 18 и старше 60 лет, которые длительно принимают антихолинэстеразные препараты.
К специфическим методам профилактики относится соблюдение режима и дозировки приёма препаратов, контроль своего состояния и необходимость систематических визитов к врачу. При своевременной диагностике, соблюдении рекомендаций врача и регулярном обследовании пациенты живут до самой старости [1] [4] [7] .
Список литературы
- Миастения. Диагностика и лечение / Под ред. С. В. Лобзина. — СПб: СпецЛит, 2015. — 160 с.
- Санадзе А. Г. Миастения и миастенические синдромы. — М.: ЛитТерра, 2012. — 256 с.
- Кумар В., Аббас А. К., Фаусто Н., Астер Дж. К. Основы патологии заболеваний по Роббинсу и Котрану / Пер. с англ. Е. А. Коган, Р. А. Серова и др. — Том 3. — М.: Логосфера, 2016. — С. 1436-1437.
- Мурзалиев А. М., Мусабекова Т. О., Усенова Н. Ш. Миастения (обзор литературы) // Вестник КРСУ. — 2015. — Т. 15, № 11. — С. 109-112.
- Кузин М. И., Гехт Б. М. Миастения. — М.: Медицина, 1996. — 224 с.
- Всероссийское общество неврологов. Миастения. Клинические рекомендации. — М.: 2016.
- Карлов В. А. Неврология / Руководство для врачей. — М.: Медицинское информационное агентство, 1999. — 624 с.
- Дифференциальная диагностика нервных болезней / Под ред. Г. А. Акимова. — СПб.: Гиппократ, 1997. — 608с.
- Карлов В. А. Терапия нервных болезней. — М.: Шаг, 1996. — 653 с.
- Пономарева Е. Н., Казьменок О. И., Синкевич П. А. Миастения гравис: эпидемиология, клинические формы, современный взгляд на патогенез // Мед. новости. — 1998. — № 9. — С. 3-7.
- Харченко В. П., Саркисов Д. С., Ветшев П. С., Галил-Оглы Г. А., Зайратьянц О. В. Болезни вилочковой железы. — М.: Триада–Х, 1998. — 232 с.
- Suresh A. B., Asuncion R. M. D. Myasthenia Gravis // StatPearls Publishing/ — 2020.ссылка
- Bardhan M., Dogra H., Samanta D. Neonatal Myasthenia Gravis // StatPearls Publishing. — 2020.ссылка
- Finnis M. F., Jayawant S. Juvenile Myasthenia Gravis: A Paediatric Perspective // Autoimmune Dis. — 2011: 404101.ссылка
- Sharma S., Lal V., Prabhakar S., Agarwal R. Clinical profile and outcome of myasthenic crisis in a tertiary care hospital: A prospective study // Ann Indian Acad Neurol. — 2013; 16 (2): 203-207.ссылка
- Скворцов М. Б., Шинкарев Н. В. Тимэктомия — обоснование и её роль в лечении миастении // Сибирский медицинский журнал. — 2009. — Т. 86, № 3. — С. 15-23.
- Валикова Т. А., Алифирова В. М., Пугаченко Н. В., Баженова О. А. Клинические проявления и лечение больных миастенией // Бюллетень сибирской медицины. — 2008. — № 5. — С. 72-77.
- Пономарва Е. Н. Ятрогении как фактор риска дебюта и рецидива миастении // Медицинские новости. — 2005. — № 2. — С. 19-21.
- Yeh J. H., Kuo H. T., Chen H. J., Chen Y. K. Higher Risk of Myasthenia Gravis in Patients With Thyroid and Allergic Diseases // Medicine (Baltimore). — 2015; 94 (21): e835.ссылка
- Бардаков С. Н., Живолупов С. А., Рашидов Н. А. Иммунологическая и клиническая гетерогенность миастении // Вестник Российской военно-медицинской академии. — 2016. — № 1. — С. 154-164.
- Чухловина М. Л., Шабалов Н. П., Цинзерлинг Н. В. Особенности патогенеза, клиники и диагностики миастении в детском возрасте // Педиатрия. — 2006. — № 3. — С. 90-94.
- Jowkar A. Myasthenia Gravis Medication / Medscape. — 2018
- Климова Е. М., Дроздова Л. А., Лавинская Е. В., Быченко Е. А. Интегральная методология И. И. Мечникова и современная адресная иммунокоррекция при миастении // Annals of Mechnikov Institute. — 2015. — № 2. — С. 30-37.
- Косачев В. Д., Жулев Н. М., Мартынов А. К. Энтеросорбция в комплексном лечении миастении // Эффективная терапия. — 2006. — № 3. — С. 45-48.
- Даллакян Д. Н., Разумовский А. Ю. Торакоскопическая тимэктомия при генерализованной миастении у детей: обзор литературы // Нейрохирургия и неврология детского возраста. — 2012. — № 4. — С. 106-115.
Миастения
Миастения – это патология, которая проявляется чрезмерной утомляемостью мускулатуры. В основе развития заболевания лежат аутоиммунные процессы, то есть выработка организмом антител против собственной ткани. Болезнь чаще всего возникает у молодых пациентов и без своевременной помощи врачей нередко приводит к глубокой инвалидизации и даже летальному исходу.

Общая информация
Любая мышца сокращается под влиянием нервного импульса. Он передается от нерва к мышечному волокну через специальное соединение, которое называется синапс. Во время прохождения импульса в нем выделяется большое количество ацетилхолина, который служит медиатором процесса. Повышение его концентрации приводит к возбуждению рецепторов мышцы и провоцируют сокращение волокна.
При миастении организм начинает активно вырабатывать антитела к рецепторам, реагирующим на повышение концентрации ацетилхолина. В результате они постепенно разрушаются, и качество реакции мышцы на возбуждение постоянно ухудшается. Чем интенсивнее работает мускулатура, тем заметнее снижается качество работы синапса. По мере прогрессирования патологического процесса разрушение захватывает все большее количество рецепторов, что может привести к полной потере способности к сокращению, т.е. параличу.
Причины возникновения
В настоящее время врачи и ученые не смогли найти точную причину развития миастении. Среди наиболее распространенных теорий, объясняющих биомеханизм развития заболевания, популярностью пользуется тимогенная. Считается, что антитела вырабатываются в тимусе (вилочковой железе). Она играет важную роль в формировании детского иммунитета, но по мере взросления подвергается обратному развитию вплоть до полной атрофии. У многих больных с миастенией обнаруживается увеличение вилочковой железы или опухоль в ее ткани, что говорит о высокой вероятности связи между этими патологиями.
Существует ряд факторов риска, которые повышают вероятность развития миастении:
- наследственная склонность;
- различные генетические мутации;
- некоторые виды инфекций (особенно вирусного происхождения);
- острый или хронический стресс;
- наличие других аутоиммунных заболеваний;
- опухоли внутренних органов (печени, почек, легких и т.п.);
- частое физическое перенапряжение;
- постоянное и длительное воздействие высоких температур (например, пребывание в жаркой стране);
- эндокринные патологии.
Формы и симптомы
Врачи выделяют несколько форм миастении, которые отличаются друг от друга происхождением или особенностями течения. Причина и время появления специфического синдрома, характерного для нарушения нервно-мышечной проводимости, позволяют выделить две разновидности:
- врожденная: связана с наследственными или генетическими факторами; симптомы проявляются практически сразу после рождения ребенка;
- приобретенная: развивается в течение жизни на фоне того или иного патологического воздействия.
Среди практикующих врачей более востребована клиническая классификация миастении, которая позволяет выделить три основных формы.
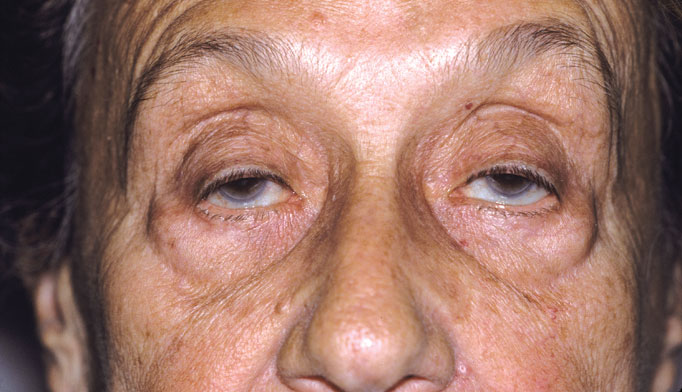
Глазная миастения
Поражение захватывает мышцы, расположенные в непосредственной близости от глазного яблока. Они отвечают за процесс открытия и закрытия глаз, их повороты в ту или иную сторону, а также настройку на близкое и дальнее расстояние. В результате пациент жалуется на:
- трудности с фокусировкой взгляда;
- двоение в глазах;
- затруднение при движении глаз вверх или в стороны;
- опущение (птоз) одного или обоих век;
- косоглазие.
Все симптомы становятся особенно яркими к вечеру на фоне утомления мускулатуры, а утром проходят полностью или частично.
Бульбарная миастения
В первую очередь страдают мышцы, ротовой полости, глотки, гортани, а также мимическая мускулатура. В результате у пациента существенно нарушается дикция, речь становится неразборчивой, а голос – гнусавым и хриплым. Во время жевания и глотания быстро нарастает усталость, что делает прием пищи нелегкой задачей.
Если в патологический процесс вовлекается мимическая мускулатура, мимика становится бедной и неестественной. У пациента возникают затруднения при попытке улыбнуться или оскалить зубы.
Генерализованная миастения
Эта форма заболевания встречается наиболее часто и характеризуется последовательным поражением мускулатуры всего тела. Сначала пациент начинает быстро уставать при ходьбе, а затем затрудняются движения, связанные с подъемом рук. Способность к передвижению и самообслуживанию постепенно ухудшается, что в конечном итоге приводит к инвалидизации пациента.
Все виды миастении характеризуются нарастанием симптоматики к вечеру. Это связано с физической активностью пациента в дневные часы и постепенным утомлением мышц. Чем тяжелее заболевание, тем быстрее возникают затруднения движений.
Диагностика
Миастения относится к неврологическим заболеваниям, вот почему при появлении любых подозрительных симптомов необходимо обратиться к неврологу. Нередко специалисту достаточно взглянуть на мимику и походку пациента, чтобы заподозрить патологию. Затем проводится подробный опрос, в ходе которого уточняются:
- основные жалобы, время и обстоятельства их возникновения;
- особенности изменения симптоматики в течение дня;
- перенесенные травмы и хронические заболевания;
- наличие каких-либо патологий у родственников и т.п.
Затем врач проводит подробный осмотр с оценкой мышечного тонуса и силы, чувствительности отдельных частей тела, выраженности рефлексов. Как правило, этого хватает для постановки предварительного диагноза, который затем подтверждается объективными исследованиями:
- функциональные тесты на утомляемость мышц: пациента просят выполнить некоторые физические упражнения, постоять с поднятыми или вытянутыми руками и оценивают силу мускулатуры до и после проверки;
- проба с прозерином: сразу после теста на утомляемость в организм вводится вещество, замедляющее разрушение ацетилхолина в нервных синапсах; через 30 минут снова оценивается сила мышц и их выносливость; в норме усталость должна стать заметно меньше;
- тесты на проведение импульсов по нервам и мышцам: электронейрография, электронейромиография;
- КТ или МРТ грудной клетки, позволяющее обнаружить увеличение вилочковой железы;
- генетические тесты при подозрении на мутации;
- анализы крови на наличие антител к рецепторам ацетилхолина.
Диагностика дополняется стандартными тестами: общий анализ крови, общий анализ мочи, электрокардиография и т.п. При необходимости список исследований расширяется.
Лечение миастении

Заместитель главного врача, врач-невролог, иглорефлексотерапевт
В настоящее время врачи не имеют возможности полностью остановить процесс разрушения ацетилхолиновых рецепторов и избавить человека от симптомов миастении. Основное лечение направлено на остановку патологического процесса и достижение ремиссии, а также снижение утомляемости мускулатуры.
Основу терапии составляют средства, тормозящие работу иммунной системы: гормоны (преднизолон), цитостатики (циклоспорин), а также иммуноглобулины. Специфические препараты прозерин и калимин тормозят разрушение ацетилхолина, что позволяет увеличить его концентрацию в нервно-мышечном синапсе и, соответственно, улучшить передачу нервного импульса. Для ускорения процесса возбуждения используют препараты калия.
Специфическое лечение миастении дополняется общими средствами, в частности, антиоксидантами, стабилизирующими работу нервной системы. В зависимости от ситуации также назначаются лекарства, устраняющие побочные эффекты основных медикаментов.
При выявлении в ходе диагностики опухоли вилочковой железы проводится ее хирургическое удаление, иногда в сочетании с лучевой терапией. Показаниями к операции выступает неуклонное прогрессирование заболевания и его генерализованная форма у пациентов младше 70 лет. При идеальном результате после удаления тимуса человек практически полностью отказывается от медикаментов, а симптомы контролируются диетой и образом жизни.
При запредельно высокой концентрации антител в крови может назначаться ее искусственная очистка: плазмаферез, криофероз, иммуносорбция. Во время ремиссии проводятся курсы физиопроцедур (электрофорез, электромиостимуляция), массаж, санаторно-курортное лечение.
Осложнения
Главная опасность миастении – это миастенический криз. Как правило, это осложнение провоцируется самим пациентом, например, при самовольной отмене или замене препаратов, изменении их дозировки. Вызвать криз также могут острые инфекции, запредельные физические или психические перегрузки. В результате утомляемость мышц повышается до такой степени, что пациент не может встать с постели, принимать пищу и даже говорить.
При крайне тяжелом течении миастенического криза страдает также дыхательная мускулатура, обеспечивающая движения грудной клетки. Это состояние может стать причиной летального исхода, вот почему пациент экстренно госпитализируется в реанимационное отделение. Врачи проводят мероприятия, направленные на снижение количества антител, при необходимости человека подключают к аппарату искусственного дыхания.
Первые признаки надвигающегося миастенического криза включают:
- резкое нарастание слабости;
- невнятность и гнусавость речи;
- затруднения при жевании и глотании.
В случае появления подобных симптомов необходимо как можно быстрее обратиться за медицинской помощью.
Профилактика
Специфической профилактики возникновения заболевания не существуют. Основные профилактические меры рассчитаны, в первую очередь, на людей, у которых уже имеется миастения, и направлены на предотвращение ухудшения. Необходимо следовать следующим правилам:
- обеспечить полноценное и сбалансированное питание;
- не допускать тяжелой физической нагрузки в быту или на работе;
- исключить все вредные привычки: курение, употребление спиртных напитков;
- не допускать воздействия ультрафиолета: избегать длительного пребывания на открытом солнце, пользоваться кремами с высоким фильтром SPF, носить закрытую одежду, не посещать солярии;
- максимально устранить стрессы и умственное перенапряжение;
- обеспечить себе полноценный сон не менее 8 часов в сутки;
- своевременно обращаться к врачу при любых заболеваниях, в том числе инфекционных;
- категорически исключить препараты, содержащие магний.
Диета
Важным аспектом профилактики миастении является соблюдение диеты. Ежедневный рацион должен быть сбалансированным по основным нутриентам (белкам, жирам, углеводам) и обладать достаточным, но не чрезмерным калоражем. Если у человека имеется избыток массы тела, рекомендуется придерживаться дефицита калорий (не более 10-15% от ежедневной нормы). В меню должны присутствовать продукты с высоким содержанием калия (картофель, бананы и т.п.). По назначению врача допускается прием поливитаминных препаратов.
Лечение в клинике «Энергия здоровья»
Миастения – это тяжелое заболевание, но врачи клиники «Энергия здоровья» имеют огромный опыт работы с такими пациентами. Это позволяет нам добиваться значительного улучшения состояния и стойкой ремиссии. Вот основные преимущества лечения в нашем медицинском центре:
- тщательное обследование всех систем организма для точной диагностики и оценки состояния здоровья, в целом;
- индивидуальный подход в подборе препаратов, режима их приема, дозировки;
- регулярные обследования для контроля эффективности назначенного лечения, коррекция схемы приема при необходимости;
- возможность пройти массаж и физиотерапию при отсутствии противопоказаний;
- организация санаторно-курортного лечения в профильных санаториях;
- помощь психологов для самих пациентов и членов их семей;
- обучение родственников правилам ухода за больными миастенией, если в этом есть необходимость;
- подробные рекомендации по образу жизни для пациентов с миастенией.
Преимущества клиники
«Энергия здоровья» – это современный многопрофильный медицинский центр, оборудованный в соответствии с самыми строгими стандартами. Мы делаем все, чтобы каждый пациент получил максимально полную и эффективную медицинскую помощь вне зависимости от диагноза. К Вашим услугам:
- диагностика на аппаратуре экспертного класса;
- современная лаборатория для получения точных и быстрых результатов;
- комплексные программы, рассчитанные на оценку состояния здоровья у пациентов различного пола, возраста и профессии;
- подбор лечения в индивидуальном порядке, учет всех показаний и противопоказаний;
- комплексный подход к терапии, в которой используются не только медикаментозные средства, но и физиопроцедуры, ЛФК, массаж и т.п.;
- организация удаленных консультаций врачей из лучших клиник мира;
- помощь в организации санаторно-курортного лечения от подбора конкретного санатория до оформления документации;
- комфортабельные палаты дневного пребывания;
- организация госпитализации в узкопрофильные стационары, если к этому есть показания;
- полноценные программы реабилитации для пациентов с различными заболеваниями;
- подробные рекомендации по профилактике болезней и образу жизни.
Совсем недавно диагноз миастения звучал как приговор. Человек был по умолчанию обречен на летальный исход от постепенной парализации дыхательной мускулатуры. Современные методы лечения, хотя и не дают возможности полностью избавиться от патологии, но позволяют добиться стойкой ремиссии на долгие годы. Если вы сами или ваш близкий человек стали замечать беспричинную слабость мышц, особенно заметную в вечерние часы, не затягивайте с обращением к неврологу. Врачи клиники «Энергия здоровья» ждут вас!
Источники
- Гехт Б.М. О клинических вариантах и нозологическом единстве миастении. // В кн.: Миастенические расстройства.- Л.,1965. С 147-155.
- Косачев В. Д., Полякова Л. А., Незговорова В. В. Прогноз течения миастении // Здоровье – основа человеческого потенциала: проблемы и пути их решения. 2010. №1.
- Неретин В. Я., Агафонов Б. В., Гехт Б. М., Сидорова О. П. Эпидемиология миастении // Альманах клинической медицины. 2001. №4.
- Миастения. Диагностика и лечение / Под ред. С. В. Лобзина. — СПб: СпецЛит, 2015. — 160 с.
- Всероссийское общество неврологов. Миастения. Клинические рекомендации. — М.: 2016.
Источник https://www.celt.ru/napravlenija/nevropatologija/zabolevanija/miastenia/
Источник https://probolezny.ru/miasteniya/
Источник https://7010303.ru/zabolevanija/miasteniya/